Трофобластические болезни беременности. Что такое пузырный занос?
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Кафедра акушерства, гинекологии и перинатологии Первого Московского медицинского государственного университета им. И.М. Сеченова Минздрава России, Москва, Россия
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Полный пузырный занос при беременности двойней
Журнал: Архив патологии. 2017;79(5): 43‑48
Кафедра акушерства, гинекологии и перинатологии Первого Московского медицинского государственного университета им. И.М. Сеченова Минздрава России, Москва, Россия
Описано наблюдение полного пузырного заноса (ППЗ) при беременности двойней. Сочетание ППЗ с нормальной плацентой и жизнеспособным плодом, по данным литературы, встречается с частотой 1 случай на 20 000—100 000 беременностей, требует дифференциальной диагностики с частичным пузырным заносом и мезенхимальной дисплазией плаценты, характеризуется высокой частотой осложнений. Частота персистирующей трофобластической болезни достигает при подобном сочетании 50%. В описываемом наблюдении беременность закончилась самопроизвольным выкидышем на сроке беременности 16—17 нед. При морфологическом исследовании определялись плод без врожденных пороков с плацентой нормальной массы и строения и прилежащая к нормальной плаценте ткань, имеющая макро- и микроскопические признаки ППЗ. Диагноз подтвержден отсутствием экспрессии р57 в трофобласте и строме ворсин в ткани пузырного заноса. Через 2 мес после выкидыша у пациентки была диагностирована персистирующая трофобластическая болезнь.
Кафедра акушерства, гинекологии и перинатологии Первого Московского медицинского государственного университета им. И.М. Сеченова Минздрава России, Москва, Россия
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Пузырный занос, один из вариантов гестационной трофобластической болезни, в европейских странах и США встречается с частотой 0,5—1,8 случая на 1000 беременностей [1]. Полный пузырный занос (ППЗ) характеризуется генерализованным отеком бессосудистых ворсин, которые становятся пузырькововидными, гиперплазией ворсинчатого трофобласта, отсутствием эмбриона/плода. При частичном пузырном заносе (ЧПЗ) гидропической трансформации подвергается лишь часть ворсин, гиперплазия трофобласта выражена слабее, васкуляризация ворсин сохранена. Плод имеется, но часто отстает в развитии, рано погибает, возможны множественные пороки.
В большинстве случаев ППЗ имеет диплоидный набор хромосом, причем все они отцовского происхождения. Полагают, что хромосомный набор сперматозоида удваивается, а ядро яйцеклетки при этом инактивируется или погибает. Реже наблюдается диспермное оплодотворение. При ЧПЗ кариотип триплоидный, при этом дополнительный третий набор хромосом имеет отцовское происхождение. Если дополнительный набор хромосом материнского происхождения, то гидропическая трансформация ворсин не развивается. Таким образом, кистозная трансформация ворсин хориона с образованием пузырного заноса обусловлена преобладанием в кариотипе зародыша отцовских хромосом [2].
Дифференциальная диагностика пузырного заноса, неразвивающейся беременности и ряда других, не связанных с пузырным заносом поражений ворсин, может представлять значительные трудности в первую очередь при раннем пузырном заносе, когда характерные изменения еще недостаточно выражены. Алгоритм дифференциальной диагностики данных заболеваний представлен в современных руководствах [1, 3].
Иммуногистохимическое исследование с антителами к р57 позволяет идентифицировать ППЗ. Ингибитор циклинзависимой киназы р57 кодируется геном CDKN1C, расположенным на хромосоме 11р15.5, импринтирован на отцовской хромосоме и экспрессируется с материнской хромосомы. В нормальной ткани плаценты при ЧПЗ и не связанных с пузырным заносом поражениях ворсин экспрессия р57 наблюдается в трофобласте и строме ворсин и во вневорсинчатом трофобласте, тогда как при ППЗ, в котором все хромосомы имеют отцовское происхождение, экспрессия р57 в клетках ворсинчатого трофобласта и строме ворсин отсутствует. Следует отметить, что в промежуточном трофобласте экспрессия р57 имеется, что может служить внутренним положительным контролем. Для анализа генотипа используют проточную цитометрию, цитогенетическое и молекулярно-генетическое исследование [1, 2].
Пузырный занос может развиваться при многоплодной беременности, обусловленной оплодотворением двух (крайне редко большего числа) яйцеклеток. Чаще всего наблюдается сочетание ППЗ и нормальной плаценты с плодом, частота подобного сочетания составляет 1 случай на 20 000—100 000 беременностей [4]. L. Lin и соавт. [5] на основании данных 12 455 случаев гестационной трофобластической болезни в Северной и Южной Америке указывают, что многоплодная беременность с ППЗ в сочетании с жизнеспособным плодом встретилась в 0,5% всех случаев пузырного заноса.
При ультразвуковом исследовании (УЗИ) определяются жизнеспособный плод и плацента нормального строения, к которой прилежит везикулярная ткань; в большинстве случаев плацентарная ткань с признаками ППЗ располагается в нижнем маточном сегменте. Такая ультразвуковая картина требует дифференциальной диагностики с ЧПЗ и мезенхимальной дисплазией [6]. В редких случаях нормальная и пораженная ППЗ плаценты располагаются отдельно.
При многоплодной беременности с ППЗ чаще, чем при одноплодной, наблюдаются дородовые кровотечения, артериальная гипертензия, гипертиреоз, чрезмерная рвота — осложнения, обусловленные высоким уровнем хорионического гонадотропина человека (ХГЧ) [7]. Частота развития персистирующей трофобластической болезни (ПТБ), согласно данным литературы, составляет от 37 до 50% и существенно выше, чем при одноплодной беременности с ППЗ [7—9]. Вместе с тем N. Sebire и соавт. [4] указывают, что частота ПТБ при многоплодной беременности с ППЗ существенно не отличается от таковой при одноплодной беременности с ППЗ и составляет 16% у женщин, которым прервали беременность в I триместре, и 21% у женщин, пролонгировавших беременность. По мнению большинства исследователей, частота ПТБ не зависит от того, была беременность прервана или пролонгирована.
Приводим собственное наблюдение ППЗ при беременности двойней, диагноз которого был поставлен при патолого-анатомическом исследовании.
Пациентка 27 лет, беременность первая. Кровянистые выделения из половых путей впервые появились на сроке беременности 8—9 нед, была диагностирована ретрохориальная гематома, в связи с чем проходила лечение в условиях стационара. При повторной госпитализации по месту жительства на сроке 13—14 нед в связи с угрозой прерывания беременности при УЗИ высказано подозрение на ЧПЗ, сывороточный уровень ХГЧ превышал 1 000 000 МЕ/л.
На сроке беременности 14—15 нед консультирована онкологом, поставлен диагноз ЧПЗ. Рекомендованы пролонгирование беременности, УЗИ в динамике, контроль показателей ХГЧ и альфа-фетопротеина 1 раз в месяц, консультация генетика. Беременная вновь госпитализирована по месту жительства с угрозой прерывания, кровянистыми выделениями, анемией (гемоглобин 79 г/л). К сожалению, мы не располагает данными о динамике концентрации ХГЧ в крови пациентки в течение беременности.
Пациентка обратилась в Московский областной институт акушерства и гинекологии на сроке беременности 16—17 нед с жалобами на кровянистые выделения из половых путей, слабость, в анализе крови гемоглобин 60 г/л.
При поступлении акушерский срок 16—17 нед. Визуально матка увеличена до 24 нед. При УЗИ в полости матки определяется один живой плод, по фетометрии соответствующий 16—17 нед беременности. Плацента расположена по задней стенке матки и в дне, верхняя 1/3 плаценты обычной структуры, толщиной 17 мм, на остальной 2/3 площади плацента утолщена до 70 мм, определяется в виде опухолевидной ткани размером 180×90×100 мм (V 840 см 3 ), однородной ячеистой структуры с множеством анэхогенных включений в виде сот разного диаметра.
Кровоток в гидропически измененной части плаценты не усилен, без локусов повышенной васкуляризации. Измененная ткань плаценты определяется в проекции шейки матки, нижним полюсом достигает наружного зева (который открыт) и частично влагалища. Выделения сукровичные жидкие, обильные.
Клинический диагноз: беременность 16—17 нед. Частичный пузырный занос.
В связи с начавшимся поздним выкидышем произведено ручное удаление содержимого матки, вакуум-аспирация содержимого полости матки. Послеоперационный период протекал без осложнений. На 3-и сутки после операции уровень ХГЧ составил 45 401 МЕ/л, что соответствует 16 нед беременности. Пациентка выписана на 5-е сутки в удовлетворительном состоянии, рекомендован контроль ХГЧ 1 раз в неделю. Через 2 мес у пациентки был диагностирован рецидив трофобластической болезни.
Морфологическое исследование
На исследование направлены плод и послед. Плод мужского пола массой 127 г (норма для срока беременности 16—17 нед 130—180 г), теменно-копчиковый размер 12 см (норма 10—11 см) правильного телосложения, пороков развития не выявлено. Послед в виде фрагментов общей массой 517 г (при норме 80—100 г). Один из фрагментов массой 85 г представлен тканью плаценты размером 11×5×1 см со сформированной хориальной пластинкой, по периферии с дефектами ткани, с центрально прикрепленной пуповиной диаметром 0,3 см, содержащей 3 сосуда (рис. 1, а). Базальная пластинка утолщена, светло-серая, паренхима отечная, бледная. Остальная часть плаценты представлена гроздевидными скоплениями пузырьков диаметром 0,2—0,6 см, диаметр отдельных пузырьков превышал 3 см (см. рис. 1, б), на разрезе определяются обширные тромбы с участками разной давности, наибольший из них диаметром 4 см (см. рис. 1, в).

Рис. 1. Макроскопический вид плаценты (описание в тексте).
При микроскопическом исследовании в фрагменте плацентарного диска с сохранными хориальной и базальной пластинками определяется ворсинчатое дерево, соответствующее гестационному сроку, представленное преимущественно недифференцированными промежуточными ворсинами с немногочисленными узкими сосудами и формирующимися дифференцированными промежуточными ворсинами (рис. 2, а). При ИГХ-исследовании с антителами к р57 позитивная ядерная реакция выявлена в цитотрофобласте, клетках стромы и вневорсинчатом трофобласте, что соответствует распределению данного маркера в нормальной плацентарной ткани (см. рис. 2, в, г). Позитивная ИГХ-реакция с Ki-67 определяется в немногочисленных клетках ворсинчатого цитотрофобласта, клетках стромы и в клеточных островках (см. рис. 2, б).
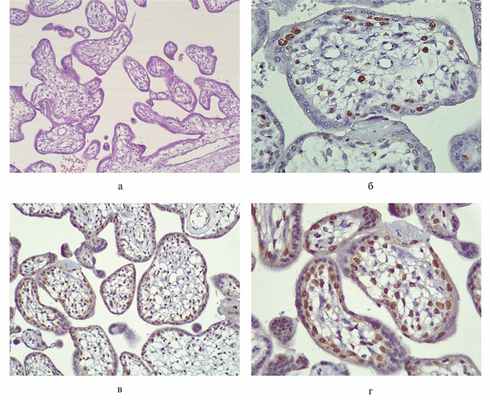
Рис. 2. Плацента нормального строения. а — промежуточные недифференцированные и формирующиеся дифференцированные ворсины с немногочисленными узкими сосудами; б — позитивная реакция с Ki-67 в немногочисленных клетках стромы и клетках цитотрофобласта ворсин; в, г — позитивная ядерная реакция с р57 в клетках стромы и ворсинчатом цитотрофобласте.
Часть последа с кистозной трансформацией микроскопически представлена крупными отечными ворсинами, в большинстве из которых определяются полости (цистерны), в некоторых ворсинах спавшиеся, и небольшим числом ворсин среднего диаметра с отечной стромой без образования полостей. Сосуды в ворсинах отсутствуют. Выражена пролиферация трофобласта местами с образованием криброзных и сосочковых структур, а также умеренным полиморфизмом клеток (рис. 3, а, б). Встречаются группы некротизированных ворсин, преимущественно располагающиеся вблизи тромбов (см. рис. 3, в). ИГХ-реакция с р57 в трофобласте и строме ворсин отрицательная, во вневорсинчатом трофобласте положительная (см. рис. 3, д, е). Реакция с Ki-67 позитивная в большинстве клеток цитотрофобласта ворсин и во вневорсинчатом трофобласте (см. рис. 3, г).
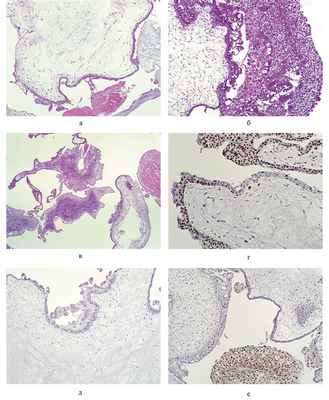
Рис. 3. Полный пузырный занос. а, б — крупные отечные ворсины с цистернами, некоторые ворсины спавшиеся, выражена пролиферация трофобласта; в — группы некротизированных ворсин; г — многочисленные Ki-67-позитивные клетки цитотрофобласта ворсин и вневорсинчатого трофобласта; д — отсутствие экспрессии р57 в трофобласте и строме ворсин; е — положительная экспрессия р57 во вневорсинчатом трофобласте при отсутствии экспрессии в ворсинах;. а—в — окраска гематоксилином и эозином; г—е — иммуногистохимическая реакция.
Результаты макро- и микроскопического исследований плаценты позволили с высокой долей вероятности предполагать наличие дихориальной двойни с развитием ППЗ в одной из плацент и гибелью зародыша и нормальным развитием второй плаценты с незначительной задержкой роста плода. Отсутствие экспрессии р57 в трофобласте и стромальных клетках ворсин в гидропически трансформированной части последа при нормальном распределении указанного маркера во втором последе подтвердило диагноз беременности двойней с ППЗ одной из плацент.
Описанное нами наблюдение является типичным примером течения и исхода многоплодной беременности с ППЗ. Антенатальная диагностика данного состояния сложна, сочетание ультразвуковых признаков пузырного заноса с нормальной плацентарной тканью и жизнеспособным плодом часто расценивается как ЧПЗ. Согласно литературным данным, ППЗ при беременности двойней чаще сопровождается осложнениями, чем ППЗ при одноплодной беременности, а частота ПТБ достигает 50%. В настоящее время не существует единой точки зрения на тактику ведения такой беременности. При принятии решения оо пролонгировании беременности следует учитывать высокий риск дородовых кровотечений и развития гестационной трофобластической неоплазии. Многоплодная беременность с ППЗ часто заканчивается выкидышами или преждевременными родами на ранних сроках, рождение доношенного ребенка наблюдается крайне редко.
Трофобластическая болезнь
Трофобластическая болезнь — опухолевое новообразование, развивающееся на фоне прерванной или текущей беременности.
Трофобласт — это внешний слой оболочки зародыша. Именно в этих тканях развивается злокачественная опухоль, которая характеризуется нарушением развития и роста трофобласта.
Причины трофобластической болезни
Основной фактор риска постановки диагноза «трофобластическая болезнь» — поздняя беременность. На фоне развития беременности в возрасте старше 35 лет у женщин повышается риск развития опухолевого процесса в трофобласте.
Так же прерванная беременность в полном объеме или частично является причиной возникновения заболевания. Трофобластическая болезнь проявляется чаще всего при нескольких абортах в репродуктивном возрасте женщины.
Трофобластическая болезнь возникает у женщин, которые выносили несколько беременностей. Также нарушение менструального цикла и длительного приема оральных контрацептивов является причиной возникновения данного недуга.
Виды трофобластической болезни
Трофобластическая болезнь обладает различным злокачественным потенциалом.
Гистологическая классификация:
- частичный и полный пузырный занос;
- инвазивный пузырный занос;
- хориокарцинома;
- синциатильный эндометрит.
Комбинация из всех типов проявления болезни называется гестационной трофобластической болезнью.
Пузырный занос
Данный вид патологии заключается в аномальном развитии трофобласта в виде пузырьков. Пузырьковый занос бывает полным и частичным.
При полном пузырном заносе происходит атипичное изменение трофобласта. Ворсинки хориона не имеют сосудов, и при обследовании невозможно определить эмбрион. Аномальная ткань трофобласта имеет генетический набор из сперматозойдов отца.
Трофобластическая болезнь проявляющаяся в виде частичного пузырного заноса. Атипичность клеток носит ограниченный локализованный характер. Генетический набор включает нормальную яйцеклетку и два спермия.
Проявление симптомов пузырного заноса происходит на ранней стадии беременности, что позволяет сразу начать лечение. Коварное заболевание проявляется симптомами замершей беременности, то есть увеличением матки, высоким уровнем ХГЧ и влагалищным кровотечением.
Гестационный тип недуга чаще всего вызывает самостоятельное прерывание беременности. Если этого не произошло, то лечение пузырного заноса эффективно с помощью удаления атипичных тканей или части матки. После эффективного лечения женщина может планировать беременность в будущем. Не лечение данного проявления может вызвать гестационную трофобластическую болезнь.
Инвазивный пузырный занос
При инвазивном пузырном заносе происходит прорастание аномальных клеток в миометрий.
Симптомы заболевания характеризуются кровотечением и болью в нижней части живота.
Хориокарцинома
Причинами возникновения злокачественного развития трофобласта является пузырный занос, аборт, нормальная или внематочная беременность.
Опухоль быстро развивается и внедряется в ткани миометрия и активно размножаются. Трофобластическая болезнь с такой формой развития метастазирует в любые ткани и легкие.
Стадийность заболевания такая же, как и у пузырного заноса.
Проявление симптомов хориокарциномы выражено кровянистыми выделениями темно-коричневого цвета, не зависящими от менструации, грубостью груди, увеличением матки, нарушением гормонального фона.
Лечение заключается в курсах химиотерапии и хирургическом вмешательстве.
Синцитиальный эндометрит
Данный вид трофобластической болезни имеет доброкачественный характер. Установить диагноз можно с помощью гистологического исследования соскобов ткани со стенок матки. Лечение ограничивается выскабливанием слизистых тканей.
Симптомы трофобластической болезни
Трофобластическая болезнь наиболее часто проявляется в виде кровотечения в первом триместре беременности. Частые симптомы трофобластической болезни выражены кровотечениями, болями внизу живота, и увеличенным размером матки.
Важным симптомом заболевания являются также кровянистые выделения, но с примесями серозной и гнойной жидкости. Наблюдения выделений могут возникнуть и после беременности. Симптомы обусловлены разрывами сосудов около опухоли.
Трофобластическая болезнь при метастазировании в ближайшие органы может проявиться внутрибрюшным кровотечением. При таком течении заболевания возможны сильные схваткообразные боли в области живота. Также у пациенток может наблюдаться повышенная температура тела. Трофобластическая болезнь вызывает симптомы в виде увеличения молочных желез и выделения молозива.
Метастазы в органы характеризуются проявлением симптомов в зависимости от расположения опухолевого процесса. Опухоль в легких — кашель и боль в грудной клетке; в ЖКТ — рвота, тошнота, диарея; головной мозг — боли, тошнота, нервные расстройства.
К основной симптоматике трофобластической болезни относится быстрая утомляемость, нарушение сна, снижение аппетита, потеря веса. Трофобластическая болезнь негативно сказывается на эмоциональном состоянии женщины, так как непосредственно связана с возможной или уже наступившей беременностью.
Диагностика трофобластической болезни
Трофобластическая болезнь устанавливается на клинических признаках. Выраженная симптоматика заболевания позволяет выявить болезнь, но уже на поздних этапах развития опухоли, что повышает риск метастазирования и неэффективности лечения.
Установить диагноз «трофобластическая болезнь» возможно из нескольких заключений, основанных на физикальном обследовании, анализе крови и мочи, гистологии тканей матки, рентгенологическом исследовании и результата показателей уровня ХГЧ.
При первичном обследовании у врача акушера-гинеколога собирается общий и семейный анамнез. Беседа позволяет вычислить похожие симптомы и определить риск возникновения трофобластической болезни. После проведения физикального обследования можно выяснить картину недуга и назначить необходимые исследования. Также во время осмотра берется соскоб со стенок матки для гистологии и постановки точного диагноза.
Гистология не всегда может выявить заболевание, поэтому для определения трофобластической болезни назначается анализ для выявления уровня хорионического гонадотропина человека.
Рентгенография и компьютерная диагностика позволяет определить наличие метастазов трофобластической болезни в другие органы.
Гестационная трофобластическая болезнь
Гестационная трофобластическая болезнь — это совокупность патологический проявлений опухолевого процесса в трофобласте. Гестационная трофобластическая болезнь возникает из оплодотворения яйцеклетки аномальными сперматозойдами. Она включает в себя: инвазивный пузырный занос, хориокарцинома и трофобластическую болезнь эпителия и плацентарного ложе.
Развитие опухолевого процесса разделяется на четыре этапа:
- опухоль находится в пределах матки;
- раковые клетки врастают в соседние ткани;
- процесс распространяется на легкие:
- появление метастазов в другие органы.
Лечение гестационного проявления трофобластической опухоли назначается в виде химиотерапии. Гестационная трофобластическая болезнь крайне чувствительна к лекарственному лечению. В основном применяется только один терапевтический препарат, но при запущенности заболевания до 4 стадии возможно применение комбинаций.
Лечение трофобластической болезни
Лечение назначается в комбинации из химиотерапии, лучевой терапии и оперативного вмешательства.
Противоопухолевая терапия включает прием и вливания лекарственных препаратов. Лечение гестационного типа заболевания происходит несколькими курсами с прерываниями на несколько недель. После снятия клинических проявлений назначается два профилактических курса, а после лечения рекомендуется наблюдение у врача гинеколога-акушера в течении двух лет.
Оперативное вмешательство назначается при больших размерах опухоли и сильной симптоматике. Неэффективность химиотерапевтического лечения, обильные кровотечения и высокий болевой синдром является показанием к удалению опухоли вместе с маткой или частично с пораженными участками.
Лучевая терапия применяется для снятия признаков заболевания и снижению рисков метастазирования в другие органы. Прием лучевых доз назначается дистанционно или внутриполостным способ через влагалище. Лечение происходит дозированно в несколько курсов.
Филиалы и отделения, в которых лечат трофобластическую болезнь
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Гинекологическое отделение
Заведующая – д.м.н, МУХТАРУЛИНА Светлана Валерьевна
Трофобластическая болезнь
Трофобластическая болезнь лечение, симптомы, признаки, метастазы, прогноз.
Трофобластические опухоли беременности (ТОБ) – группа взаимосвязанных опухолей, которые возникают в условиях ненормального оплодотворения.
Они включают в себя пять клиникопатологических типов:
- полный пузырный занос (ППЗ);
- частичный пузырный занос (ЧПЗ);
- инвазивный пузырный занос (ИПЗ);
- хориокарцинома (ХК);
- трофобластическая опухоль плацентарного ложа (ТОПЛ).
Эти опухоли составляют менее 1 % всех злокачественных гинекологических опухолей.
С одной стороны, они имеют опасный высокий злокачественный потенциал для жизни женщин фертильного возраста, с другой, характеризуются высокой излечимостью, если к лечению приступать на ранних стадиях в соответствии с четко установленными правилами.
Эпидемиология
ТОБ чаще всего возникают после разрешившейся беременности, но также могут возникать после внематочной беременности, самопроизвольных и искусственных абортов.
У 20 % женщин трофобластические опухоли проявляют себя в виде ИПЗ или метастатических опухолей.
Заболеваемость ТОБ после спонтанного аборта составляет 1:15000 абортов, после нормально разрешившейся беременности – 1:150000 нормальных родов. Общая заболеваемость ТОБ при всех видах беременности составляет 1:40000.
Патогенез
ППЗ характеризуются трофобластической гиперплазией и атипией. Изменения обнаруживают в парах хромосом 46ХХ или 46ХY. Обе ХХ хромосомы при этом андрогенетические, то есть имеют отцовское происхождение. Это связано с оплодотворением пустой яйцеклетки гаплоидным набором хромосом сперматозоида, который подвергается дублированию. Иногда происходит оплодотворение пустой яйцеклетки двумя сперматозоидами. Материнский ядерный геном в процессе транскрипции теряется, но при этом обнаруживают митохондриальную ДНК. При ЧПЗ обнаруживают вариабельность развития ненормальных ворсинок и фокальную трофобластическую гиперплазию в ассоциации с эмбриональными тканями.
ЧПЗ содержит, как правило, материнские и отцовские хромосомы, и триплоидные наборы, например XXY, что происходит при оплодотворении нормальной яйцеклетки двумя сперматозоидами.
ИПЗ возникает, когда ткань пузырного заноса внедряется в стенку миометрия. Так как своих сосудов трофобластические опухоли не имеют, они обладают протеолитическими свойствами, разрушая материнские сосуды. Это может привести к разрыву матки и развитию тяжелого внутрибрюшного кровотечения. Инвазивный пузырный занос развивается в 15 % у пациенток с полным пузырным заносом и у 5 % женщин с частичным пузырным заносом.
Как правило, ИПЗ локализован маткой и не метастазирует. ХК представляет собой анапластическую трофобластическую ткань, состоящую из цитотрофобластов и синцитиотрофобластов.
ХК может возникать при любой беременности и чаще всего является следствием полного пузырного заноса. Из-за разрушения материнских сосудов хориокарцинома метастазирует гематогенно. Чаще всего метастазы поражают легкие (у 80 % женщин с ХК), в 30 % случаев выявляют метастазы во влагалище. У 10 % пациенток метастазы поражают печень, головной мозг, почки, желудочно-кишечный тракт, селезенку, что представляет собой наибольшую угрозу смерти.
ТОПЛ развивается из промежуточных клеток трофобласта. Микроскопически они не имеют ворсин и характеризуются пролиферацией клеток с овальными ядрами и эозинофильной цитоплазмой. ТОПЛ характеризуется медленным ростом, локальным проникновением в миометрий, нечастым гематогенным и лимфогенным метастазированием. Эндокринологически в отличии от ХК эти опухоли выделяют плацентарного лактогена в большем количестве, чем хорионического гонадотропина человека (ХГЧ). Для ТОПЛ характерно низкое содержание ХГЧ. В связи с чем их диагностика может быть затруднена.
Показания к лечению
1. После беременности с пузырным заносом
Ранняя диагностика беременности с пузырным заносом c помощью ультразвукового исследования (УЗИ) позволяет диагностировать его на ранних этапах появления.
После эвакуации пузырного заноса диагноз ТОБ устанавливается на основании следующих данных, определенных the International Federation of Gynecologists and Obstetricians (FIGO):
- повышенный уровень ХГЧ в виде плато в течение как минимум трех недель без тенденции к снижению;
- рост ХГЧ на 10 % и более при трех или более измерениях в течение двух недель;
- сохраняющийся в течение 6 месяцев после эвакуации пузырного заноса повышенный уровень ХГЧ;
- гистологический диагноз хориокарцинома.
2. После беременности без пузырного заноса
После нормально протекающей беременности обычно уровень ХГЧ не определяют. Тем не менее, любая женщина репродуктивного возраста, имевшая беременность в анамнезе, с аномальным кровотечением или с выявленными метастазами должна пройти скрининг ХГЧ.
Тщательное клиническое, инструментальное и радиологическое исследования должны быть выполнены для определения стадии заболевания при повышенном уровне ХГЧ. Быстрый рост, широкая диссеминация, высокая склонность к кровотечениям делают эту опухоль объектом неотложной медицинской помощи.
Определение уровня ХГЧ
В норме ХГЧ синтезируют синцитиотрофобласты развивающейся плаценты. В отличие от этого гипергликозилированный ХГЧ синтезируют трофобласты опухоли. Этот гликопротеид состоит из двух субъединиц, О±- субъединицы, общей для гликопротеидов этой группы, и OI- субъединицы, специфичной только для этого гормона.
При мониторинге уровня ХГЧ в сыворотке или моче, можно диагностировать инвазивную болезнь на ранней стадии и своевременно начать лечение. При лечении динамика изменения уровня ХГЧ должна проводиться еженедельно в одной и той же лаборатории.
Изменение содержания ХГЧ во время лечения является ориентиром целесообразности продолжения лечения по используемой схеме или переключения на другую.
Ложный позитивный уровень ХГЧ
Ложное увеличение ХГЧ может происходить из-за наличия гетерофильных антител, которые мешают качественному иммуноанализу. Такие состояния крайне редки, но ложноположительный уровень ХГЧ может ввести в заблуждение при попытке определить нарушения беременности, такие как внематочная или ТОБ.
Неправильное толкование ложноположительного теста могут быть причиной неверной лечебной тактики, включая хирургию и химиотерапию, если основываться только на повышенном уровне ХГЧ.
Следует заподозрить ложноположительный результат ХГЧ в случаях, если клиническая картина не соответствует лабораторным данным, если в анамнезе отсутствует беременность, если пациентки проходят лечение с постоянно низким уровнем ХГЧ, который не реагирует на лечение соответствующим образом.
В редких случаях источником увеличения ХГЧ, особенно у женщин, приближающихся к менопаузе, является гипофиз.
При подозрении на ложноположительный уровень ХГЧ необходимо определить содержание этого гормона в моче, так как гетерофильные антитела не проходят через почечный фильтр.
Диагностика и стадирование
1. Диагностика
Как только у пациентки установлены повышенный или повышение уровня ХГЧ, необходимо тщательное лабораторное исследование общего анализа периферической крови, биохимического анализа для оценки функции печени и почек, а также начального значения уровня ХГЧ. Обязателен гинекологический осмотр, который позволяет выявить метастазы во влагалище.
Влагалищные метастазы могут служить причиной обильных кровотечений. Инструментальное исследование должно включать в себя УЗИ тазовых органов для оценки наличия трофобластической ткани в матке, а также распространенности опухоли в тазу.
Обязательным является исследование органов грудной клетки, так как легкие являются местом наиболее частого метастазирования. Легочные метастазы при компьютерной томографии (КТ) могут быть обнаружены у 40% пациенток с отрицательным результатом обычной рентгенографии органов грудной клетки (ОГК).
Тем не менее, КТ ОГК не является обязательной диагностической процедурой, если метастазы в легких выявлены при обычной рентгенографии, и выполнение КТ не изменит лечебную тактику. При отсутствии метастатического поражения легких и влагалища метастазы в печени, мозгу и других органах редки, и визуализацию головного мозга не выполняют, что является ошибкой.
Магнитно-резонансная томография (МРТ) с контрастированием должна быть выполнена всем женщинам с метастазами или морфологически подтвержденным диагнозом хориокарцинома. Однако специально нет необходимости гистологически верифицировать диагноз, так как высока вероятность развития трудно контролируемого кровотечения.
Роль позитронно-эмиссионной компьютерной томографии сводится к обнаружению активных очагов опухоли и подтверждению активности очагов, выявленных другими методами исследования.
2. Стадирование
Классификация FIGO и TM
Для классификации трофобластических опухолей беременности используется классификация FIGO и ТМ.
Клиническая классификация злокачественной трофобластической опухоли беременности по системе TM и стадиям FIGO идентична.
В отличие от других локализаций – N категория (регионарные лимфатические узлы) в классификации данной патологии не применяются. Гистологическое подтверждение не требуется в том случае, если уровень ХГТ аномально повышен.
Следует отражать анамнез заболевания до начала химиотерапии. Специфичность классификации этой опухоли состоит в анализе анатомического распространения опухоли с учетом основных прогностических факторов исхода болезни.
Способами оценки категорий Т и М являются:
- Категории Т - Клиническое обследование, методы визуализации, эндоскопическое обследование, уровень ХГЧ в сыворотке крови и моче;
- Категории М - Клиническое обследование, методы визуализации и оценка уровня ХГТ в сыворотке крови и моче;
- Категории риска - Возраст, исход предшествующей беременности, время от момента диагностики беременности, уровень ХГТ в сыворотке крови/моче до начала лечения, размер наибольшей опухоли, локализация метастазов, количество метастазов, а также учитываются результаты предыдущей неэффективной химиотерапии, чтобы рассчитать прогностический показатель, подразделяющий случаи на категории высокого и низкого риска;
- Т - Первичная опухоль;
- ТХ - Первичная опухоль не может быть оценена;
- Т0 - Первичная опухоль не определяется;
- Т1 - I Опухоль ограничена маткой;
- Т2 - II Опухоль распространяется на другие генитальные структуры: влагалище, яичники, широкую связку матки, маточную трубу путем метастазирования или непосредственного распространения;
- М1а - III Метастазы в легком (их);
- М1b - IV Другие отдаленные метастазы.
Примечание: *стадии I-IV подразделяются на А и В в соответствии с прогностическим показателем.
- М - отдаленные метастазы;
- М0 - нет отдаленных метастазов;
- М1 - отдаленные метастазы;
- М1а - метастазы в легких;
- М1b - метастазы в других органах.
Примечание: метастазы в гениталиях (во влагалище, яичниках, широкой связке матки, маточной трубе) классифицируются как Т2. Любое поражение негенитальных структур, (непосредственная инвазия или метастазы) классифицируется как М.
Лечение
Принципы лечения пузырного заноса заключается в незамедлительном удалении содержимого матки. В случаях нежелания женщины сохранить фертильность может быть выполнена гистерэктомия.
Необходимо тщательное гистологическое исследование удаленного материала.
После удаления пузырного заноса больные должны быть подвергнуты динамическому контролю за уровнем ХГЧ в сыворотке крови. Он осуществляется еженедельно до тех пор, пока его уровень при трех последовательных исследованиях не станет нормальным. Это, как правило, случается в течение 10 недель после эвакуации пузырного заноса.
В последующем контроль содержания ХГЧ в сыворотке крови производится ежемесячно в течение 6 месяцев и затем еще 6 месяцев с двухмесячным интервалом.
Химиотерапия является весьма эффективным методом лечения подавляющего большинства женщин с ТОБ.
Излечение составляет от 100 % при низком риске и до 80-90 % при высоком риске в ряде центров. Не смотря на успешное лечение химиотерапией, нельзя упускать из виду роль других методов, таких как хирургия и лучевая терапия. Считается, что наилучший результат лечения достигается в случаях, когда пациентки лечатся под эгидой мультидисциплинарной команды.
Низкий риск
Метотрексат и дактиномицин в режиме монохимиотерапии наиболее широко используются при опухолях низкого риска.
- метотрексат 0,4 мг/кг внутривенно струйно или внутримышечно в течение 5 дней, курсы повторяют каждые 2 недели (начало следующего на 15-й день от начала предыдущего);
- дактиномицин по 12 мкг/кг внутривенно в течение 10-15 мин в течение 5 дней курсы повторяют каждые 2 недели (начало следующего на 15-й день от начала предыдущего);
- дактиномицин 1,25 мг/м2 внутривенно в течение 10-15 мин однократно каждые 2 недели;
- метотрексат 1мг/кг внутривенно или внутримышечно в 1, 3, 5 и 7-й дни;
- кальция фолинат 0,1 мг/кг внутривенно струйно во 2, 4, 6, 8 дни, курсы повторяют каждые 2 недели (начало следующего на 15-й день от начала предыдущего).
Лечение проводят до нормализации уровня ХГЧ плюс три курса химиотерапии на фоне нормального маркера. В случаях резистентности к одному из препаратов оправдана монотерапия вторым – в тех случаях, когда по сумме баллов пациентка остается в группе низкого риска. В остальных случаях переходят на комбинированную химиотерапию.
Высокий риск
При лечении больных группы высокого риска показана комбинированная химиотерапия. В настоящее время схемой выбора является комбинация ЕМА-СО с вероятностью излечения от 70 % до 90 %. Похожая схема EMA-EP, содержащая цисплатин, может быть использована в случаях развития устойчивости к ЕМА-СО.
Курсы повторяют каждые 2 недели (начало следующего на 15-й день от начала предыдущего).
Лечение проводят до нормализации уровня ХГЧ плюс три курса химиотерапии на фоне нормального маркера.
В случаях резистентности опухоли к стандартному лечению первой линии используются цисплатин-содержащие схемы химиотерапии.
В тех случаях, когда имеется массивное поражение легких с соответствующей клинической симптоматикой, может быть целесообразна редукция дозы цитостатиков (иногда до 50 %) во избежание легочно-сердечной декомпенсации.
Курсы повторяют каждые 2 недели (начало следующего на 15-й день от начала предыдущего).
- цисплатин 20 мг/м2 внутривенная инфузия со скоростью не более 1 мг/мин с пред- и постгидратацией в 1-5-й дни или 100 мг/м2 внутривенная инфузия со скоростью не более 1 мг/мин с пред- и постгидратацией в 1 день;
- винбластин 0,2 – 0,3 мг/кг внутривенно струйно в 1-й и 2-й дни;
- блеомицин 30 мг/м2 внутривенно в течение 10 мин 1 раз в неделю (1, 8, 15 дни).
Курсы повторяют каждые 3 недели (начало следующего на 22-й день от начала предыдущего).
В ряде случаев локализация метастазов может требовать внесения корректив в стандартную тактику лечения.
Например, метастатическое поражение головного мозга требует повышения дозы метотрексата до
1000 мг/м2 в схеме ЕМА-СО. Введение метотрексата в столь высокой дозе требует ощелачивания мочи.
В зависимости от размеров и числа метастазов в головном мозгу может быть применена лучевая терапия на весь головной мозг в дозе 40 гр.
При метастатическом поражении печени может быть проведена лучевая терапия на печень в дозе 20 гр. или внутриартериальная химиотерапия.
Следует понимать, что лучевая терапия на головной мозг или печень скорее преследует цель предупреждения угрожающего жизни кровотечения, чем излечения метастатического поражения.
В случаях, если консервативное лечение не привело к регрессии опухоли (в том числе метастазов в легких, печени либо головном мозгу), следует рассматривать возможность хирургического удаления остаточной опухоли. Возможно выполнение эмболизации метастазов в печени. Метастазы в селезенке из-за высокой угрозы кровотечения из селезеночных сосудов являются абсолютным показанием к спленэктомии. Хирургическое лечение в объеме гистерэктомии показано также в случаях кровотечения, которое не удается остановить консервативными методами, а также в случае перфорации матки.
Трофобластическая опухоль плацентарного ложа
Основной метод лечения пациенток с ТОПЛ – хирургический, так как опухоль мало чувствительна к химиотерапии и имеет место глубокое поражение миометрия. Во время операции рекомендуют выполнять тотальную или селективную тазовую лимфаденэктомию, так как для ТОПЛ характерен лимфогенный путь метастазирования.
Возможность беременности после лечения
Пациентки, успешно завершившие химиотерапию, сохраняют нормальную репродуктивную функцию.
По данным литературы сообщено в общей сложности о 2657 беременностях после химиотерапии. Из них у 77 % женщин родились в срок доношенные дети, у 5 % наблюдались преждевременные роды, у 1 % пациенток – мертворождение, у 15 % самопроизвольные выкидыши.
Психосоциальные проблемы
Женщины, у которых развивается ТОБ, могут испытывать значительные нарушения настроения, семейные проблемы, а также беспокойство по поводу будущей беременности. Пациентки могут испытывать клинически значимые уровни беспокойства, усталость, злость, растерянность, сексуальные проблемы, волнение о будущей беременности, о прошлой беременности в течение долгого промежутка времени. Пациентки с метастазами подвергаются риску психических расстройств.
Наблюдение, сроки и объем обследования.
- клиническое обследование;
- гинекологическое исследование;
- лабораторное исследование (ХГЧ) ежемесячно в течение первого года, каждые 4 месяца в течение 2 года и далее ежегодно в течение 2 лет.
В течение года после окончания лечения необходима контрацепция (предпочтительнее гормональная).
К вопросу о будущей беременности можно вернуться через год после окончания лечения при низком риске и через 2 года при опухолях высокого риска.
Трофобластическая болезнь
Более чем в 80% случаев трофобластическая болезнь проявляется в доброкачественной форме (частичный и полный пузырный занос), но 20% приходится на злокачественные неоплазии (инвазивный пузырный занос, хорионкарциному,трофобластическую опухоль плацентарного ложа, эпителиоидно клеточную трофобластическую опухоль).
Трофобластическая болезнь является довольно редкой патологией и составляют 1-2,5% случаев от всех новообразований женских половых органов, поражая женщин преимущественно репродуктивного возраста; ее развитие ассоциировано с беременностью; первичной локализацией практически всегда служит матка. Возникновение трофобластической болезни возможно, как во время беременности, так и после ее завершения. Трофобластическая болезнь может иметь доброкачественное или злокачественное течение. Более чем в 80% случаев трофобластическая болезнь проявляется в доброкачественной форме (частичный и полный пузырный занос), но 20% приходится на злокачественные неоплазии (инвазивный пузырный занос, хорионкарциному,трофобластическую опухоль плацентарного ложа, эпителиоидно клеточную трофобластическую опухоль). Злокачественные неоплазии могут иметь неметастазирующее течение (только местное распространение) и метастазирующее течение (распространяться за пределы гениталий (легкие, печень, мозг).
Причины развития трофобластической болезни
Среди этиологических предпосылок для развития не исключаются:
- индивидуальные, особые свойства яйцеклетки,
- влияние вирусов (в частности, вируса гриппа) на трофобласт,
- иммунологические факторы, хромосомные нарушения,
- наличие в анамнезе эпизодов самопроизвольного прерывания беременности, абортов, внематочной беременности;
- шансы на развитие хориокарциномы значительно возрастают после перенесенного пузырного заноса по сравнению с нормально протекающей беременностью.
Симптомы трофобластической болезни
Клиника пузырного заноса характеризуется возникновением маточного кровотечения; превышением размеров матки, не соответствующей сроку беременности, появлением как правило двусторонних кист яичников. Течение пузырного заноса может также осложняется токсикозом беременных (тошнотой, рвотой), артериальной гипертензией, преэклампсией, признаками гипертиреоза (гипертермией, тахикардией и др.),
Трофобластическая хорионкарцинома способна глубоко инфильтрировать и разрушать стенку матки, поэтому обычно первым проявлением данной формы трофобластической болезни служит массивное кровотечение. Хорионкарцинома обладает высокой частотой метастазирования в легкие, органы малого таза, печень, селезенку, головной мозг, почки, желудок, обуславливая соответствующую клиническую симптоматику.
При различных формах трофобластической болезни могут возникать боли в животе обусловленные перфорацией матки, разрывом кисты или перекрутом ножки кисты.
Диагностика трофобластической болезни
В анамнезе у всех пациенток отмечается беременность, завершившаяся абортами (искусственными или самопроизвольными), родами или тубэктомией по поводу внематочной беременности. Большинство пациенток жалуется на аменорею, ациклические маточные кровотечения, олигоменорею, меноррагии, а также на боли в животе или груди, головную боль, при наличии метастазов в легких беспокоит кашель.
Во время гинекологического осмотра отмечаются увеличенные размеры матки, не соответствующие должному сроку беременности или послеродового периода. По данным УЗИ могут быть выявлены узловые образования на матке, наличие гроздевидных образований в эндометрии, тека лютеиновые кисты яичников. Концентрация ХГЧ в плазме крови при трофобластической болезни всегда повышена. Важнейшим критерием диагностики трофобластической болезни служит морфологическое исследование тканей, полученных в ходе диагностического выскабливания полости матки, или лапароскопии, обязательно в стандарте обследования проводится рентгенография грудной клетки, УЗИ брюшной полости.
Лечение трофобластической болезни
Лечебная тактика при трофобластической болезни определяется ее формой и стадией. Пузырный занос должен быть полностью удален. Обычно его удаление производится с помощью вакуум-аспирации с контрольным выскабливанием полости матки. Только в редких случаях требуется удаление (экстирпация) матки. Дальнейшая тактика в отношении назначения химиотерапии оценивается после морфологического исследования тканей и показателей ХГЧ после эвакуации пузырного заноса. Во всех случаях трофобластической болезни со злокачественным течением показано проведение химиотерапии. Хирургическая тактика обоснована при угрожающем кровотечении из первичной опухоли, перфорации стенки матки, резистентности к химиотерапии.
Правильность и своевременность лечения трофобластической болезни гарантирует в абсолютном большинстве случаев хороший прогноз. Химиотерапия позволяет вылечить 100% пациенток с не метастазирующим течением трофобластической болезни и около 70% с метастазирующими формами. У молодых женщин обычно удается сохранить генеративную функцию. Беременность женщинам, перенесшим трофобластическую болезнь, разрешается, не ранее, чем через 12-18 мес. после излечения.
Самый верный способ ранней диагностики рака - это профилактические осмотры и лечение имеющихся сопутствующих заболеваний.
Специалисты «ЭВИМЕД» рекомендуют: Профилактический осмотру женщины, которая не предъявляет жалоб к состоянию своего женского здоровья, должен осуществляться 1 раз в 10-12 месяцев. Такой осмотр включает в себя беседу с гинекологом, осмотр на гинекологическом кресле с проведением осмотра шейки матки, кольпоскопии, цитологии и урогенитального мазка, взятие анализа на ВПЧ высокоонкогенного типа. После этого следует пройти осмотр молочных желез и УЗИ.
Гестационная трофобластическая болезнь
Гестационная трофобластическая болезнь – это пролиферация ткани трофобласта у беременных или женщин, у которых недавно закончилась беременность. Проявления заболевания могут включать чрезмерное увеличение матки, рвоту, влагалищные кровотечения и преэклампсию, особенно на ранних стадиях беременности. Диагностика включает измерение уровня бета-субъединицы ХГЧ (хорионический гонадотропин человека), тазовую ультрасонографию и биопсию для подтверждения диагноза. Опухоли удаляют с помощью вакуумного кюретажа. Если после удаления опухоли заболевание персистирует, назначают химиотерапию.
Гестационная трофобластическая болезнь развивается во время или после маточной или эктопической беременности. Если заболевание развивается во время беременности, то, как правило, приводит к самопроизвольному аборту, эклампсии или гибели плода; плод выживает редко.
Гестационная трофобластическая болезнь может быть представлена
Доброкачественной формой: для таких опухолей характерно наличие новообразования из клеток промежуточного трофобласта и хорионаденомы (пузырного заноса).
Гестационными трофобластическими новообразованиями: эти злокачественные опухоли включают трофобластическую опухоль плацентарного ложа, эпителиоидную трофобластическую опухоль, хориокарциному и пузырный занос.
Пузырный занос наиболее часто развивается у женщин < 17 или > 35 лет, а также у женщин, которые ранее уже перенесли гестационную трофобластическую болезнь. В США эти опухоли диагностируются с частотой 1 на 2000 беременностей. В странах Азии, по неизвестным причинам, их частота составляет 1 на 200 беременностей.
Большинство ( > 80% случаев) пузырного заноса являются доброкачественными. В остальных случаях опухоли могут персистировать и иметь тенденцию к инвазивному росту; в 2–3% случаев – малигнизироваться в хориокарциному.
Общая частота гестационной трофобластической неоплазии составляет около 1/40000 беременностей ( 1 Общие справочные материалы Гестационная трофобластическая болезнь – это пролиферация ткани трофобласта у беременных или женщин, у которых недавно закончилась беременность. Проявления заболевания могут включать чрезмерное. Прочитайте дополнительные сведения , 2 Общие справочные материалы Гестационная трофобластическая болезнь – это пролиферация ткани трофобласта у беременных или женщин, у которых недавно закончилась беременность. Проявления заболевания могут включать чрезмерное. Прочитайте дополнительные сведения ).
Половина гестационных трофобластических новообразований развивается при молярной беременности, 25% – при невынашивании или трубной беременности и 25% – при доношенной или преждевременной беременности ( 3 Общие справочные материалы Гестационная трофобластическая болезнь – это пролиферация ткани трофобласта у беременных или женщин, у которых недавно закончилась беременность. Проявления заболевания могут включать чрезмерное. Прочитайте дополнительные сведенияВыделяют два основных типа пузырного заноса:
Полный: плацентарная ткань является патологической, плодные ткани не формируются.
Частичный: частичный пузырный занос может содержать нормальную плацентарную ткань на ряду с аномальной. Может развиваться нежизнеспособный плод, как правило, возникает выкидыш на ранних сроках беременности.
После полного пузырного заноса в 15% случаев возникает локальная инвазия, в 5% - метастатическая болезнь. После частичного внутриматочного разрастания местное прорастание встречается в 3–5% случаев, метастатические процессы редки ( 3 Общие справочные материалы Гестационная трофобластическая болезнь – это пролиферация ткани трофобласта у беременных или женщин, у которых недавно закончилась беременность. Проявления заболевания могут включать чрезмерное. Прочитайте дополнительные сведенияОбщие справочные материалы
1. Smith HO: Gestational trophoblastic disease epidemiology and trends. Clin Obstet Gynecol (3):541–556, 2003. doi: 10.1097/00003081-200309000-00006.
2. Ngan S, Seckl MJ: Gestational trophoblastic neoplasia management: an update. Curr Opin Oncol 19 (5):486–491, 2007. doi: 10.1097/CCO.0b013e3282dc94e5.
3. Goldstein DP, Berkowitz RS: Current management of gestational trophoblastic neoplasia. Hematol Oncol Clin North Am 26 (1):111–131, 2012. doi: 10.1016/j.hoc.2011.10.007.
Клинические проявления
Начальные проявления пузырного заноса похожи на проявления при ранних сроках беременности, но на 10–16-й неделе беременности матка часто становится больше, чем предполагается на этом сроке. Как правило, у пациентки положительный тест на беременность и имеются кровянистые выделения и тяжелая рвота, отсутствуют движение и сердцебиение плода. Выделение гроздевидной ткани с большой долей вероятности позволяет предположить наличие этого заболевания.
Во время ранних стадий беременности могут возникать следующие осложнения:
Трофобластическая опухоль плацентарной площадки, как правило, проявляется в виде кровотечения.
Симптомы хориокарциномы обусловлены метастазами.
Гипертиреоз более распространен среди женщин с гестационной трофобластической болезнью, чем у женщин без нее. Симптомы могут включать тахикардию, повышение температуры кожных покровов, потливость, непереносимость жары и умеренный тремор.
Гестационная трофобластическая болезнь не влияет на фертильность и не предрасполагает к пренатальным или перинатальным осложнениям (например, врожденным порокам развития, самопроизвольным абортам) при последующих беременностях.
Диагностика
Определение бета-субъединицы хорионического гонадотропина в сыворотке крови (бета-ХГЧ)
УЗИ органов малого таза
Гестационную трофобластическую болезнь подозревают у женщин с положительным результатом теста на беременность и любым из следующих симптомов:
Размер матки больше, чем предполагается на данном сроке беременности
Симптомы или признаки преэклампсии
Выделение гроздевидной ткани
Наводящие результаты (например, опухоль,содержащая множественные кисты, отсутствие плода и амниотической жидкости) принаблюдении во время проведения УЗИ для оценки беременности
Необъяснимые метастазы у женщины репродуктивного возраста
Неожиданно высокие уровни бета-ХГЧ были обнаружены во время тестирования на беременность (кроме случаев трофобластической опухоли плаценты и эпителиоидной трофобластической опухоли, которые приводят к низким уровням бета-ХГЧ)
Необъяснимые осложнения беременности
Здравый смысл и предостережения
Выполняют УЗИ на ранних стадиях беременности, если размеры матки намного больше, чем ожидаемые по срокам, а также в тех случаях, когда у женщин есть симптомы или признаки преэклампсии, или если уровень бета-ХГЧ выше ожидаемого.
Если подозревают гестационную трофобластическую опухоль, анализ включает в себя измерение уровня бета-ХГЧ в сыворотке крови, и, если это не сделано ранее, назначается ультразвуковое исследование полости таза. Результаты исследования (например, очень высокий уровень бета-ХГЧ, характерные ультрасонографические признаки) позволяют предположить гестационную трофобластическую болезнь, но для окончательного диагноза требуется биопсия. Как правило, уровни бета-ХГЧ высокие у пациентов с инвазивным невусом или хориокарциномой и низкие у пациентов с трофобластической опухолью плацентарного ложа или эпителиоидной трофобластической опухолью.
Инвазивный пузырный занос и хориокарциному подозревают, если результаты биопсии выявляют инвазивный характер заболевания, а также если уровень бета-ХГЧ остается выше предполагаемого после лечения пузырного заноса (см. далее).
При уровне бета-ХГЧ > 100 000 мМЕ/мл (> 100 000 МЕ/л) проводят тесты для оценки функции щитовидной железы с целью выявления гипертиреоза.
Стадирование
Перед лечением гестационной трофобластической болезни устанавливают стадию и степень риска.
Международная федерация акушеров и гинекологов (МФАГ) разработала систему стадирования гестационных трофобластических новообразований (см. таблицу Анатомические стадии гестационной трофобластической неоплазии, предложенные Международной федерацией гинекологии и акушерства [FIGO] Анатомические стадии гестационной трофобластической неоплазии, предложенные Международной федерацией гинекологии и акушерства (FIGO) ).
Прогноз
При метастатическом заболевании система прогноза ВОЗ при метастатическом гестационном трофобластическом заболевании может помочь при прогнозе, включая риск смерти (см. таблицу Шкала оценки развития метастатической гестационной трофобластической болезни ВОЗ Шкала оценки развития метастатической гестационной трофобластической болезни ВОЗ* ).
Неблагоприятный прогноз также подозревается на основании следующего (критерии, принятые Национальными институтами здоровья США [NIH]):
Экскреция ХГЧ с мочой > 100 000 МЕ/24 часа
Продолжительность болезни > 4 месяца (начиная с предшествующей беременности)
Метастазы в головной мозг или печень
Заболевание после доношенной беременности
Содержание ХГЧ в сыворотке крови > 40 000 м единиц/мл
Неэффективная предшествующая химиотерапия
Оценка по шкале ВОЗ ≥ 7
Лечение
Удаление опухоли путем вакуумного кюретажа или гистерэктомии
Дальнейшее обследование для определения, является ли заболевание персистирующим и какова распространенность опухоли
Химиотерапия при персистирующем заболевании
Контрацепция после лечения персистирующего заболевания
(См. также National Comprehensive Cancer Network (NCCN): NCCN Clinical Practice Guidelines in Oncology: Gestational Trophoblastic Neoplasia.)
Пузырный занос, инвазивный пузырный занос, трофобластическую опухоль плацентарной площадки и эпителиоидную трофобластическую болезнь удаляют путем вакуумного кюретажа. В качестве альтернативы, возможно выполнение гистерэктомии, если пациентка не планирует беременностей.
После удаления опухоли гестационная трофобластическая болезнь классифицируется клинически, чтобы определить необходимость дополнительного лечения. Клиническая классификация не соответствует морфологической. Согласно клинической классификации, инвазивный пузырный занос и хориокарцинома относятся к персистирующим заболеваниям. Применение клинической классификации обусловлено сходством подходов к лечению инвазивного пузырного заноса и хориокарциномы, а также возможной необходимостью выполнения гистерэктомии для установления точного гистологического диагноза.
Выполняется рентгенография органов грудной клетки, измеряется уровень бета-ХГЧ. Если уровень бета-ХГЧ не нормализуется в течение 10 недель, болезнь классифицируют как персистирующую. В этом случае требуется выполнить КТ головного мозга, грудной клетки, абдоминальной и тазовой областей. По результатам этих исследований заболевание классифицируют как метастатическое или неметастатическое.
При персистирующей трофобластической болезни обычно назначают химиотерапию. Лечение считается успешным, если по меньшей мере в 3-х последовательных результатах исследования с интервалом в 1 неделю уровни бета-ХГЧ в сыворотке крови нормальны. Важно не допустить наступление беременности на протяжении 6 месяцев после лечения, потому что беременность повысит уровни бета-ХГЧ, что затруднит определение того, было ли лечение успешным. Обычно назначают пероральные контрацептивы (любые) на 6 месяцев; альтернативно можно использовать любой эффективный метод контрацепции.
При неметастатической болезни может быть назначена монохимиотерапия (метотрексат или дактиномицин). В качестве альтернативы, для пациенток > 40 лет или пациенток, желающих подвергнуться стерилизации, может быть рассмотрена гистерэктомия; она также может потребоваться пациенткам с тяжелой инфекцией или не поддающимся лечению кровотечением. Если монохимиотерапия неэффективна, назначают гистерэктомию или полихимиотерапию. Практически у 100% пациенток с неметастатической болезнью может наступить излечение.
Метастатические болезни низкого риска лечат с помощью монотерапии (например, метотрексата, дактиномицина), предпочтительно химиотерапии, или комбинированной химиотерапии. Метастатическая болезнь высокого риска требует агрессивной полихимиотерапии потому что у пациентов может развиться резистентность при использовании одного препарата. EMA-CO является наиболее широко используемой комбинированной терапией. В него входит этопозид, метотрексат и дактиномицин (EMA), чередующиеся с циклофосфамидом и винкристином (CO).
Риски в процессе лечения могут быть следующими:
Низкий риск: от 90 до 95%
Высокий риск: от 60 до 80%
Риск прогрессирования заболевания и резистентности к терапии одним химиотерапевтическим препаратом определяется системой стадирования FIGO и системой оценки риска ВОЗ.
Риск при гестационой трофобластической болезн считается низким в случае:
Стадии I по FIGO (классификации Международной федерации гинекологии и акушерства) (постоянно повышенный уровень бета-ХГЧ и/или опухоль, ограниченная маткой)
Стадии ІI или III по FIGO с оценкой риска ВОЗ ≤ 6
Риск при гестационой трофобластической болезн считается высоким в случае:
Стадии ІI или III по FIGO с оценкой риска ВОЗ ≥ 7
Пузырный занос рецидивирует приблизительно в 1% случаев последующих беременностей. Пациенткам, перенесшим ранее пузырный занос, проводят ультрасонографию на ранних сроках последующих беременностей, а также патоморфологическое исследование плаценты.
Ключевые моменты
У женщины можно подозревать гестационную трофобластическую болезнь, если размеры матки намного больше, чем ожидаемые по срокам, в тех случаях, когда у женщин есть симптомы или признаки преэклампсии, или уровень бета-ХГЧ выше ожидаемого на ранних сроках беременности или в случаях, когда результаты ультразвукового обследования позволяют предположить гестационную трофобластическую болезнь.
Измеряют уровень бета-ХГЧ, делают УЗИ тазовой области и, если исследования позволяют предположить гестационную трофобластическую болезнь, диагноз подтверждают биопсией.
Опухоль удаляют (например, путем вакуумного выскабливания), а затем классифицируют опухоль на основании клинических критериев.
Если болезнь является хронической, пациентов лечат при помощи химиотерапии и после лечения назначают контрацепцию на 6 месяцев.
Дополнительная информация
Ниже следует англоязычный ресурс, который может быть информативным. Обратите внимание, что The manual не несет ответственности за содержание этого ресурса.
National Cancer Institute: Gestational Trophoblastic Disease Treatment: Данный веб-сайт предоставляет информацию о гестационной трофобластической болезни, ее классификации, стадировании и лечении каждого типа гестационной трофобластической болезни.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
