Узлы пуповины. Гематома пуповины
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Аневризма артерии пуповины - чрезвычайно редкая сосудистая аномалия, диагностируемая как кистозное образование с гиперэхогенным ободком, в котором при сканировании в режиме цветового допплеровского картирования регистрируется непульсирующий интенсивный кровоток. В работе С. Berg и соавт. сообщается о сочетании аневризмы артерии пуповины с трисомией 18 на фоне выраженного маловодия. Беременность закончилась антенатальной гибелью плода в результате острого нарушения кровообращения в вене пуповины вследствие сдавления ее аневризмой.
Иная картина отмечается при аневризматическом расширении внутрипеченочного отдела пуповины. Авторы пренатально визуализировали кистозное (анэхогенное) округлое образование в печени плода, выше места вхождения пуповины. В режиме ЦДК был обнаружен скоростной поток крови, а также приносящий и выносящий сосуды. При продольном сканировании сосудов пуповины, входящих в брюшную полость плода, установлена их связь с обнаруженным образованием, которое было расценено как аневризматическое расширение внутрипеченочного отдела пуповины. В неонатальном периоде была отмечена редукция образования.
Тромбоз сосудов пуповины - это окклюзия одного или более ее сосудов. В большинстве случаев тромбируется вена пуповины, так кактолько она служит источником оксигенированной крови, поступающей из плаценты, однако в клинической практике были описаны случаи тромбоза артерии пуповины при наличии ее аневризматического расширения. Тромбоз сосудов пуповины может быть первичным или вторичным вследствие местного сопротивления кровотоку в пуповине (при ее перекруте, образовании узлов, петель, сдавлении и гематоме). Анатомические нарушения провоцируют развитие тромба. Развитие тромбоза сосудов пуповины может быть инициировано ревматоидным артритом, сахарным диабетом матери и некоторыми другими заболеваниями.
Тромбоз вены пуповины может произойти на фоне неиммунной водянки плода. Напряженный асцит способствует снижению скорости кровотока в брюшном отделе пупочной вены, что в свою очередь приводит к развитию тромбоза. Диагностическим признаком тромбоза является повышение эхогенности сосудов пуповины. Пренатальныи прогноз в этих случаях неблагоприятный.
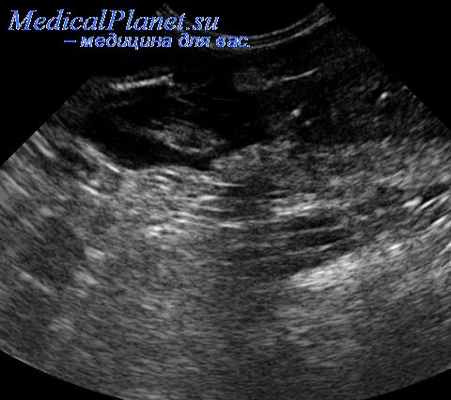
Варикозное расширение вены пуповины может наблюдаться в любой ее части. Исследование в режиме ЦДК позволяет идентифицировать интенсивный кровоток в кисте, берущий начало в вене пуповины. Помимо эктазии вены на участке пуповины, расположенной в водах, возможно варикозное расширение внутрибрюшного отдела вены пуповины. Дифференциальный диагноз в этих случаях обычно проводится с кистой урахуса и кистой яичника на основании результатов допплеровского исследования.
Гематома пуповины - это излитие крови в вартонов студень. Частота встречаемости колеблется в пределах 1:5505-12699 живорожденных. Гематома может сформироваться вследствие разрыва варикозно расширенной вены пуповины или в результате инвазивных перинатальных процедур (кордоцентез). Гематома может сформироваться спонтанно на фоне кисты пуповины. Перинатальные исходы при гематомах пуповины прежде всего зависят от их размеров. При небольших размерах гематомы, например, после кордоцентеза, она постепенно рассасывается и в дальнейшем беременность развивается без осложнений. В тех случаях, когда возникает тромбоз пуповины с продолжением в аорту плода в 50% отмечается антенатальная гибель.
Пренатальная диагностика гематомы пуповины основана на визуализации кистозного, возможно многокамерного, образования различной эхогенности в толще пуповины. Эхогенность гематомы зависит от давности ее формирования.
Диагностика истинных узлов пуповины представляет значительные трудности в связи с невозможностью визуализации всех отделов пуповины, однако в единичных случаях эта патология выявляется как диагностическая находка. Существенные преимущества в диагностике истинных узлов пуповины имеет трехмерная ультразвуковая ангиография.
Согласно данным литературы, частота этой аномалии составляет 0,04-1,25%. Истинные узлы пуповины образуются в ранние сроки беременности, когда плод очень подвижен. Факторами, предрасполагающими к образованию узла, чаще всего служат длинная пуповина, многоводие и моноамниотическая двойня. При сильном стягивании узла во время беременности или родов возможны сдавливание пупочных сосудов и гибель плода поэтому при пренатальном выявлении этой патологии целесообразно своевременно решить вопрос о родоразрешении путем операции кесарева сечения.
Узлы пуповины. Гематома пуповины
Узлы пуповины. Гематома пуповины
Узлы пуповины встречаются достаточно часто. Несмотря на имеющиеся данные о смертности на уровне 6% при узлах пуповины, по мнению клиницистов, они довольно редко являются причиной гибели плода. Узлы пуповины, которые не повлияли на исход родов, обычно не описываются в акушерских статистических отчетах, в связи с чем имеется недооценка истинной частоты их встречаемости.
По данным литературы, диагностировать истинный узел пуповины можно при проведении допплерометрических исследований в динамике, с помощью которых регистрируется развитие обратного кровотока в фазу диастолы.
Ложные узлы пуповины, которые обычно не имеют клинического значения, представляют собой область расширения диаметра или область избыточной длины одного из ее сосудов, в результате чего он локально приобретает извитой ход. Данные области при макроскопическом исследовании имеют вид эксцентричного выпячивания на поверхности пупочного канатика.
При ультразвуковом обследовании они обнаруживаются как узлы, состоящие из извитых сосудов, выбухающих за контуры пуповины.
Предполагается, что истинные узлы пуповины образуются при чрезмерно интенсивных движениях плода, и если получившаяся в результате этого петля затягивается, формируется узел пуповины. Его образование может как вызывать, так и не вызывать ухудшение состояния плода. Для того чтобы оценить влияние наличия истинного узла пуповины на физиологию плода, необходимо применение допплерогра-фического обследования.
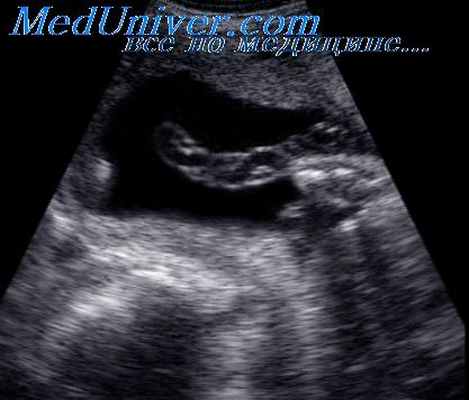
Если в фазу диастолы кровоток отсутствует или имеет обратное направление, это свидетельствует о нарушении состояния плода, что, возможно, связано с особенностями состояния пуповины.
При моноамниотической двойне может возникать коллизия пуповин двух плодов. В этом случае при цветовой допплерографии будет визуализироваться «клубок» спутанных сосудов.
Гематома пуповины
Гематома пуповины встречается довольно редко. Обычно она наблюдается на поздних сроках беременности и, по данным сравнительного обзора, частота данной патологии составляет 1 на 5505 родов. Причиной образования гематомы может быть разрыв стенки пупочной вены в результате механической травмы тканей плода и матери; сильное натяжение короткой пуповины или пуповины, обвитой вокруг частей тела плода; или, что наиболее редко, наследственно обусловленная слабость сосудистой стенки.
Гематомы пуповины могут иметь ятрогенное происхождение, если плоду выполняли кордоцентез. Такого рода гематомы всегда сочетаются с высокими перинатальными потерями. Так, по данным A.L. Dippel, в этих случаях мертворождения отмечались в 47%. Одним из механизмов внутриутробной гибели плода может быть спадение просветов сосудов пуповины из-за увеличеня на них давления со стороны вартонова студня, который пропитывается изливающейся кровью. Впервые диагноз гематомы пуповины был пренатально установлен и описан E.D. Ruvinsky et al. у пациентки с внутриутробной гибелью плода в 32 нед беременности.
При ультразвуковом исследовании в этот момент визуализировалось анэхогенное образование размером 6 х 8 см с перегородками, которое прилежало к передней брюшной стенке плода.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
ГЛАВА 30. АНОМАЛИИ ПУПОВИНЫ, ОСЛОЖНЯЮЩИЕ ТЕЧЕНИЕ РОДОВ И УХУДШАЮЩИЕ ПЕРИНАТАЛЬНЫЙ ИСХОД
Патология пуповины, при которой возможно развитие осложнений во время родов и ухудшение перинатального исхода, чрезвычайно многообразна. При большинстве видов патологического строения пуповины или её локализации отмечают хроническую или острую гипоксию плода из-за сдавления пуповины и в итоге частичной или полной окклюзии просвета её сосудов.
· Для тощей пуповины характерна удельная масса при своевременных родах 0,5 г/см и менее.
· Предлежание пуповины — ситуация, когда петли пуповины расположены ниже предлежащей части плода при целом
плодном пузыре, а выпадение пуповины — при отсутствии плодного пузыря.
· Абсолютно короткой считают пуповину длиной менее 40 см (при доношенной беременности). Относительно короткую пуповину наблюдают в случае её обвития вокруг шеи, туловища или конечностей плода, в результате чего длина свободной части составляет менее 40 см, хотя истинная длина пуповины при этом соответствует норме. Длинной принято считать пуповину более 70 см.
· При обвитии пуповины вокруг шеи пуповина расположена вокруг шеи плода на протяжении одного (360 градусов) оборота или более.
· Оболочечное прикрепление пуповины (плевистое прикрепление, insertio velamentosa ) — ситуация, когда пуповина
прикреплена не к плацентарному диску, а к плодным оболочкам на некотором расстоянии от края плаценты. Пупочные сосуды, распадаясь на отдельные ветви, проходят в направлении плацентарного диска между амниотическим и хориальным листками, будучи незащищенными вартоновым студнем.
· Предлежание сосудов пуповины ( vasa praevia ) — вариант оболочечного прикрепления плаценты, при котором пупочные сосуды проходят по участку плодного пузыря, соответствующего нижнему полюсу (над внутренним зевом).
· Гипоизвитой и гиперизвитой считают пуповину, на 10 см длины которой при доношенной беременности приходится менее 1 или более 3 полных витков сосудов соответственно.
· Единственная пупочная артерия: в пуповине вместо двух артерий обнаруживают одну.
· Персистенция правой пупочной вены (ПППВ): в пуповине вместо левой пупочной вены имеется правая пупочная вена.
· Гематома пуповины — кровоизлияние в вартонов студень.
O69 Роды и родоразрешение, осложнившиеся патологическим состоянием пуповины. О69.0 Роды, осложнившиеся выпадением пуповины.
О69.1 Роды, осложнившиеся обвитием пуповины вокруг шеи со сдавлением.
О69.2 Роды, осложнившиеся запутыванием пуповины (запутывание пуповиной двойни в одном амниотическом пузыре, узел пуповины).
О69.3 Роды, осложнившиеся короткой пуповиной.
О69.4 Роды, осложнившиеся предлежанием сосуда ( vasa praevia ).
О69.5 Роды, осложнившиеся повреждением сосудов пуповины (ушиб пуповины, гематома пуповины, тромбоз сосудов пуповины).
О69.8 Роды, осложнившиеся другими патологическими состояниями пуповины. О69.9 Роды, осложнившиеся патологическим состоянием пуповины неуточнённым.
Р02 Поражения плода и новорождённого, обусловленные осложнениями со стороны плаценты, пуповины и плодных оболочек [выпадение пуповины; другие сдавления пуповины (узел и др.); другие и неуточнённые состояния пуповины (короткая и др.)].
· Частота тощей пуповины достигает 11%. При беременности в случае антенатального выявления тощей пуповины в 12 раз чаще отмечают ЗРП и маловодие, а примесь мекония в ОВ и низкую оценку по шкале Апгар (менее 7 баллов на
5 мин) — в 4–4,5 раз.
· Предлежание пуповины, согласно большинству авторов, выявляют в 0,6% родов, а выпадение пуповины — в 0,14–
0,4%. ПС при выпадении пуповины достигает 4–16%. Частота предлежания и выпадения пуповины выше при преждевременных родах, многоводии, неправильном положении плода, длинной пуповине. Около 50% всех случаев выпадения пуповины бывает ятрогенной этиологии.
· Абсолютно короткую пуповину обнаруживают в 12,6% родов, а пуповину короче 30 см — в 0,78%. Короткая пуповина часто сочетается с пороками плаценты (гипоплазия), плода (ЗРП) и может оказывать неблагоприятное влияние на плод вследствие асфиксии при натяжении сосудов в короткой пуповине, их разрыва, развития ПОНРП и преждевременных родов. Иногда наблюдают отрыв чрезмерно короткой пуповины. Относительно короткую пуповину регистрируют гораздо чаще, чем абсолютно короткую, поэтому первая имеет гораздо большее практическое значение, поскольку по влиянию на течение родов и на плод оба вида укорочения одинаковы.
· Длинную пуповину отмечают в 7,7% родов, а пуповину длиной более 80 см — в 3,7%. Длинная пуповина чаще сочетается с обвитием, узлообразованием и выпадением пуповины, с многоводием. Данная патология чаще развивается у плодов мужского пола. До настоящего времени максимально длинная пуповина достигала 3 м.
· Частота однократного обвития пуповины вокруг шеи при родоразрешении составляет 22,9%, двукратного — 3%, троекратного — 0,5%, а четырёхкратного — 0,07%. Максимальное число обвитий пуповины вокруг шеи (9 раз) упомянуто в литературе 2 раза. Обвитие пуповины в 21–65% случаев бывает непосредственной причиной острой гипоксии плода, а в 2,4–6,9% — интранатальной и постнатальной смертности. При обвитии пуповины часто регистрируют патологические изменения ЧСС у плода при КТГ в конце родов, более высокую частоту оперативного родоразрешения (наложение акушерских щипцов), умеренное снижение pH в пупочной артерии.
· Истинные узлы пуповины обнаруживают в 0,5% родов, причём значительно чаще при длинной пуповине.
· Оболочечное прикрепление пуповины отмечают в 0,09–1,8% родов. Чаще данная патология развивается при многоплодной беременности. Частота сочетанных аномалий (атрезию пищевода, обструктивные уропатии, врождённый вывих бёдра, асимметричная форма головы, spina bifida , дефект межжелудочковой перегородки, расщепление нёба и трисомия 21) у плода составляет 5,3–8,5%. Масса тела новорождённых с оболочечным прикреплением пуповины, даже без учёта детей с сочетанными пороками развития, меньше массы тела детей контрольной группы (3098±765 г и 3416±712 г соответственно). Частота ЗРП составляла 7,5%, а частота преждевременных родов — 17,2%. При двойнях масса тела близнеца с оболочечным прикреплением пуповины меньше массы тела близнеца с её обычным прикреплением.
· Предлежание сосудов плаценты ( vasa praevia ) регистрируют с частотой 2 случая на 10 000 родов.
· Гипоизвитость пуповины отмечают в 5% родов.
G При гипоизвитости повышен риск перинатальной гибели плода, преждевременных родов, трисомии, оболочечного прикрепления пуповины, синдрома единственной пупочной артерии.
G При гиперизвитости увеличивается риск острой гипоксии, снижения pH, ЗРП, трисомии и синдрома единственной пупочной артерии.
· Частота тромбоза сосудов пуповины выше у детей, родившихся от больных СД (1 случай на 82 больные, а у здоровых 2 случая 3918 беременных), причём у этих детей выше и вероятность развития системного тромбоза сосудов. Тромбозам вены или артерии пуповины посвящен фундаментальный труд С.А. Хейфетца (1988), на который ссылаются все исследователи данной проблемы. Им описано 52 случая из собственных наблюдений. Как правило, происходит тромбоз вены. Это опасное нарушение, поскольку только она служит источником оксигенированной крови, поступающей из сосудов плаценты.
· Частота гематом пуповины составляет один случай на 5500–12 500 родившихся. Адекватного объяснения этой патологии нет. Некоторые специалисты полагают, что гематома образуется при травме (перекрут, образование петель, узлов, вытяжение и пролапс пуповины) в области локальной слабости стенки сосуда. Внедрение в практику фетоскопии и кордоцентеза, возможно, обусловливает ятрогенные формы гематом. Размеры гематом варьируют от 1 до 4 см в ширину, а длина их может превышать 42 см. По данным А.Л. Диппела (1940), при гематомах пуповины смертность плодов составляет 47%. Среди всех плодов, о которых было упомянуто, пренатальная смертность составила 52% (26 из 50). Причиной смерти бывает главным образом кровотечение у плода и сдавление сосудов.
· Киста или опухоль пуповины.
· Частота синдрома единственной пупочной артерии при доношенной беременности составляет 1 случай на 200 родов. В 70% случаев отмечают так называемую изолированную единственную пупочную артерию. Сочетанные аномалии (с практически всеми описанными пороками развития, среди которых наиболее часто отмечают пороки сердечно-сосудистой систем, ЖКТ и ЦНС) при данной патологии обнаруживают в среднем в 29,33% случаев. При «изолированной» единственной пупочной артерии ЗРП регистрируют в 10–18% случаев, а при сочетании с другими пороками — в 26–40% наблюдений (в среднем 20%). Даже при «изолированной» единственной пупочной артерии роды происходят в среднем на 1,5 нед раньше срока. Частота хромосомных аномалий при единственной пупочной артерии достигает в среднем 14,2%. Хромосомные аномалии в подавляющем большинстве исследований обнаруживали при сочетании синдрома единственной пупочной артерии с другими ВПР. При изолированной единственной пупочной артерии анэуплоидию практически не обнаруживают.
· ПППВ считают очень редким пороком развития пуповины, однако согласно данным И. Волмана и соавт. (2002) синдром персистенции правой пупочной вены в группе низкого перинатального риска выявляют с частотой 0,2% (1 случай на 526 беременностей). В 24,5% случаев персистенцию правой пупочной вены отмечают сочетание с другими ВПР.
· По размерам пуповины. G По длине.
– Длинная пуповина — более 70 см.
– Короткая пуповина — менее 40 см.
· По вариантам пространственного расположения сосудов. G Взаиморасположение сосудов в поперечном сечении. G Взаиморасположение сосудов на протяжении.
Клинический протокол «Роды и родоразрешение, осложнившиеся патологическим состоянием пуповины» (утвержден Протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК № 23 от 12 декабря 2013 года)
1. Название протокола: Роды и родоразрешение, осложнившиеся патологическим состоянием пуповины.
2. Код протокола:
3. Коды МКБ-10:
О69 Роды и родоразрешение, осложнившиеся патологическим состоянием пуповины:
О69.0 Роды, осложнившиеся выпадением пуповины.
О69.1 Роды, осложнившиеся обвитием пуповины вокруг шеи со сдавлением.
О69.2 Роды, осложнившиеся запутыванием пуповины (запутывание пуповиной двойни в одном амниотическом пузыре, узел пуповины).
О69.3 Роды, осложнившиеся короткой пуповиной.
О69.4 Роды, осложнившиеся предлежанием сосуда (vasapraevia).
О69.5 Роды, осложнившиеся повреждением сосудов пуповины (ушиб пуповины, гематома пуповины, тромбоз сосудов пуповины).
О69.8 Роды, осложнившиеся другими патологическими состояниями пуповины.
О69.9 Роды, осложнившиеся патологическим состоянием пуповины неуточненным.
Р02 Поражение плода и новорожденного, обусловленные осложнениями со стороны плаценты, пуповины и плодных оболочек (выпадение пуповины, другие сдавления пуповины (узел и др.)), другие и неуточненные состояния пуповины (короткая и др.)
4. Дата разработки протокола: 18.04.2013 г.
5. Сокращения, используемые в протоколе:
ПС - перинатальная смертность,
ВП - выпадение пуповины,
ОП - обвитие пуповины,
ВПР - врожденные пороки развития,
ЗРП - задержка развития плода.
6. Категория пациентов: беременные женщины, роженицы
7. Пользователи протокола: врачи акушеры-гинекологи, сонографисты, неонатологи, акушерки.
II. Методы, подходы и процедуры диагностики и лечения
8. Определение (1, 2):
Предлежание пуповины - ситуация, когда петли пуповины расположены ниже предлежащей части плода при целом плодном пузыре, а выпадение пуповины - при отсутствии плодного пузыря.
Абсолютно короткая пуповина - пуповина длиной менее 40 см при доношенной беременности.
Относительно короткая пуповина наблюдается в случае ее обвития вокруг шеи, туловища или конечностей плода, в результате чего длина свободной части составляет менее 40 см, хотя истинная длина пуповины при этом соответствует норме.
Длинной принято считать пуповину более 70 см.
- При обвитии пуповины вокруг шеи пуповина расположена вокруг шеи плода на протяжении одного (360 градусов) оборота или более.
- Оболочечное прикрепление пуповины (плевистое прикрепление плаценты, insertion velamentosa) - ситуация, когда пуповина прикреплена не к плацентарному диску, а к плодным оболочкам на некотором расстоянии от края плаценты. Пупочные сосуды, распадаясь на отдельные ветви, проходят в направлении плацентарного диска между амниотическим и хориальным листками, будучи незащищенными вартоновым студнем.
Исследование плода и плаценты при врожденных пороках развития, несовместимых с жизнью
Целью исследования было выявить структуру врожденных пороков развития плода, несовместимых с жизнью, приведших к индуцированному прерыванию беременности по медицинским показаниям, структурные изменения в последе при наличии пороков развития. Проведено ран
The aim of the study was to reveal the structure of fatal congenital malformations of the fetus, leading to the induced interruption of pregnancy due to medical indications, structural changes in the afterbirth in the presence of malformations. The randomized comparative study was conducted in 2 stages (retrospective and prospective).
Врожденные пороки развития (ВПР) плода считают важнейшей медицинской и социальной проблемой, поскольку они занимают ведущее место в структуре причин перинатальной, неонатальной и младенческой заболеваемости, смертности и инвалидности [1]. Также актуальной является проблема прерывания беременности в поздние сроки по медицинским показаниям со стороны плода, так как на ее долю приходится около 20% от общего числа абортов, а количество осложнений возрастает в 3–4 раза при прерывании беременности во втором триместре по сравнению с первым [2]. Согласно данным ВОЗ, ВПР отмечают у 4–6% детей. В России ежегодно более 50 000 детей рождаются с ВПР, число пациентов с ВПР превышает 1,5 млн человек. При наличии у плода ВПР, несовместимых с жизнью, или сочетанных пороков с неблагоприятным прогнозом для жизни и здоровья, при ВПР, приводящих к стойкой потере функций вследствие тяжести и объема поражения при отсутствии методов эффективного лечения, женщине предоставляется информация о возможности искусственного прерывания беременности по медицинским показаниям [3]. При отказе женщины прервать беременность из-за наличия ВПР, несовместимых с жизнью, или иных сочетанных пороков беременность ведется в соответствии с разделом I настоящего порядка. Высокие затраты на лечение, уход и реабилитацию детей с ВПР обусловливают необходимость разработки и совершенствования не только методов контроля, диагностики и профилактики ВПР у детей, но и изучения патоморфологии плода и последа [4].
В последние десятилетия интенсивно изучаются многочисленные антенатальные факторы, приводящие к повреждению нервной системы плода — внутриутробные инфекции, генетические дефекты, проблемы резус-конфликта, воздействие на плод лекарственных веществ и целый ряд других факторов. Нередко причинами врожденных пороков развития плода и последа являются инфекционные причины: инфекционные фетопатии формируются с 16-й недели, когда происходит генерализация инфекции у плода, вследствие чего могут возникать такие пороки развития, как фиброэластоз эндокарда, поликистоз легких, микро- и гидроцефалия (ранние фетопатии) [5].
Большое количество работ посвящено методам прерывания беременности в позднем сроке по медицинским показаниям со стороны плода — врожденным порокам развития плода, реабилитации женщин после элиминации плода [6–11]. В то же время недостаточно описаны результаты патологоанатомического исследования плода и плаценты при врожденных пороках, несовместимых с жизнью. Наше исследование посвящено прерыванию беременности во втором триместре по медицинским показаниям со стороны плода. Данная публикация посвящена вопросам патологоанатомического исследования плода и последа.
Целью данного исследования было выявить структуру врожденных пороков развития плода, несовместимых с жизнью, приведших к прерыванию беременности по медицинским показаниям, их сочетания со структурными изменениями в последе.
Материалы и методы исследования
Основным показанием к прерыванию беременности на всех этапах являлись ВПР плода, несовместимые с жизнью. При наличии у плода ВПР, несовместимого с жизнью, или наличии сочетанных пороков с неблагоприятным прогнозом для жизни и здоровья, при ВПР, приводящих к стойкой потере функций вследствие тяжести и объема поражения при отсутствии методов эффективного лечения, предоставлялась информация о возможности искусственного прерывания беременности по медицинским показаниям. Искусственное прерывание беременности проводилось при наличии информированного добровольного согласия женщины.
На первом ретроспективном этапе (до внедрения в практику регламентирующих документов [3, 12]) проведен анализ гистологического исследования плацент после прерывания беременности у 150 женщин, которые в зависимости от метода прерывания были разделены на две группы: группу А составили 75 женщин, которым проведено прерывание беременности в поздние сроки методом трансвагинального трансцервикального амниоцентеза: амниоинфузия 10% раствором хлорида натрия. Группу Б составили 75 женщин, которым с целью прерывания беременности в поздние сроки для возбуждения и стимуляции родовой деятельности использовали гель динопростон для эндоцервикального введения. Более подробно методы прерывания беременности, их эффективность и исходы описаны в наших предыдущих публикациях [13–15]. Критериями включения пациенток в группы А и Б были следующие: срок беременности 18–21 неделя 6 дней, возможность родоразрешения через естественные родовые пути и отсутствие противопоказаний к применению гипертонического раствора хлорида натрия (10% NaCl) и простагландинов. Пациентки обеих групп были идентичны по возрасту, особенностям менструальной функции, наличию экстрагенитальных и гинекологических заболеваний, паритету. Все пациентки были консультированы в медико-генетическом отделе.
На втором этапе под проспективным наблюдением было 195 беременных, разделенных на две группы. Основную группу составили 98 женщин, которым проведено прерывание беременности в поздние сроки следующим комбинированным методом: мифепристон перорально и введение ламинарий в цервикальный канал. В группу сравнения были включены 97 женщин, прерывание беременности которым проводилось по схеме ВОЗ. Критерии включения в группы: пациентки, которым дано заключение консилиума врачей для прерывания беременности по медицинским показаниям со стороны плода в сроки гестации 18–21 неделя согласно приказам МЗСР РФ № 736 от 03 декабря 2007 г. [16] и № 572н от 01.11.2012 [3].
На проспективном этапе исследования материалом для изучения послужили результаты патоморфологического исследования плодов (аутопсийного материала) и последов (макроскопическое и микроскопическое). В работе использованы антропометрические, органометрические, гистологические методы. С целью уточнения гестационного возраста плода и дополнительных скрытых аномалий развития в соответствии с имеющимися стандартами использовали антропометрические и органометрические исследования [17–20]. Гистологические исследования органов плода, плодных оболочек, пуповины и плаценты проводили на парафиновых срезах, изготовленных по общепринятой методике и окрашенных гематоксилином и эозином, а также избирательно пикрофуксином по методу Ван Гизона. Для гистологического исследования предварительно материал фиксировали в 10% нейтральном формалине, после промывки и стандартной проводки заливали в парафин. Парафиновые срезы толщиной 3–5 мкм окрашивали гематоксилином и эозином. Элементы соединительной ткани определяли пикрофуксином по методу Ван-Гизона. Методы гистологического исследования выполнялись по прописям, изложенным в классических руководствах по гистологической технике и гистохимии. Обследование элиминированных плодов включало тщательную визуальную оценку имеющихся стигм эмбриогенеза, врожденных пороков. Для гистологического исследования отбирали фрагменты органов с целью изучения их гистоархитектоники [17].
Использовался способ статистической обработки результатов по критерию t таблиц Стьюдента, позволяющий вычислить степень достоверности различий при небольшом числе наблюдений. Перед каждым вычислением достоверности различий между количественными признаками, а также для выбора критерия корреляции оценивали нормальность их распределения по критерию Колмогорова–Смирнова. В случае ненормального распределения количественных признаков или неравенстве дисперсий применялся U-критерий Манна–Уитни. Для факторов, имеющих биноминальное распределение, дополнительно были рассчитаны 95% доверительные интервалы.
Результаты исследования
Пациентки всех групп были идентичны по возрасту, особенностям менструальной функции, наличию экстрагенитальных и гинекологических заболеваний, паритету. Эффективность прерывания беременности в поздние сроки методом амниоцентеза составила 93,3%, при применении простагландинов — 92%, на проспективном этапе не имела достоверных различий и составила 99,0% в основной группе и 96,9% — в группе сравнения.
В структуре выявленных ВПР плода на первом месте в основной группе были врожденные пороки сердечно-сосудистой системы (34 наблюдения — 34,7%), на втором — пороки центральной нервной системы (ЦНС) (29 наблюдений — 29,6%), на третьем — множественные пороки развития (13–13,3%), на четвертом — пороки мочевыводящей системы (9–9,2%) (табл. 1). В остальных наблюдениях выявлены ВПР опорно-двигательного аппарата (7–7,1%) и другие (6–6,1%): кожи и мышц, желудочно-кишечного тракта, легких, шеи и лица, прочие. В группе сравнения на первом месте также были врожденные пороки сердечно-сосудистой системы (32 наблюдения — 33,0%), на втором — пороки ЦНС (30 наблюдений — 30,9%), на третьем — множественные пороки развития (15–15,5%), на четвертом — пороки мочевыводящей системы (10–10,3%). В остальных наблюдениях выявлены ВПР опорно-двигательного аппарата (8–8,2%) и другие (2–2,1%): кожи и мышц, желудочно-кишечного тракта, легких, шеи и лица, прочие.
Среди пороков сердечно-сосудистой системы в обеих группах чаще наблюдались транспозиция магистральных сосудов, дефекты межжелудочковой и межпредсердной перегородок, общий артериовенозный канал, тетрада Фалло, сочетанные пороки сердца, аномалии Эбштейна, гипоплазия левого отдела, прочие врожденные пороки сердечно-сосудистой системы.
В структуре пороков ЦНС чаще наблюдалась гидроцефалия, анэнцефалия, синдром Арнольда–Киари и Денди–Уокера, микроцефалия, агенезия мозолистого тела, акрания, spina bifida (спинномозговая грыжа). Гидроцефалия — заболевание, характеризующееся избыточным накоплением цереброспинальной жидкости в желудочках и подоболочечных пространствах головного мозга, сопровождающееся их расширением и атрофией мозгового вещества.
В ходе ретроспективной оценки исследования последов в группе А в подавляющем большинстве наблюдений (78,7%) определялись серозно-гнойный и гнойно-некротический децидуит и лишь в небольшом проценте случаев (21,3%) наблюдался серозный децидуит. Также в этой группе отмечалось наличие дисциркуляторных нарушений (выраженный отек стромы ворсин, тромбоз межворсинчатого пространства, ретроплацентарные гематомы). В группе Б серозный париетальный децидуит определялся в большинстве случаев (54,7%), воспалительные изменения не определялись в 38,7% наблюдений, серозно-гнойный париетальный децидуит обнаружен в 6,6% случаев.
На ретроспективном этапе при исследовании последа в большей степени были обнаружены патологическое строение и пороки развития пуповины, чем в плаценте. Так, на первом месте среди признаков патологического строения пуповины была тощая пуповина: 19 наблюдений в основной группе (19,4%) и 21 (21,6%) в группе сравнения (табл. 2). На втором месте определялись ложные узлы пуповины: 16 (16,3%) и 17 (17,5%) соответственно исследуемым группам, на третьем месте — истинные узлы пуповины: 14 (14,2%) и 15 (15,5%). Нередко в структуре патологических вариантов строения пуповины было оболочечное прикрепление пуповины: 12 (12,2%) и 9 (9,3%) соответственно. Реже были выявлены гипо- и гиперизвитая пуповина: 8 (8,2%) и 7 (7,2%) соответственно исследуемым группам; единственная артерия пуповины: 6 (6,1%) и 4 (4,1%); гематома пуповины: 1 (1,0%) в основной группе и 2 (2,1%) в группе сравнения. Всего при исследовании нарушения строения пуповины были выявлены в 76 случаях основной группы и в 75 — группы сравнения, в целом в исследовании — в 77,4% наблюдениях.
При гистологическом исследовании плаценты отмечалась относительная сохранность амниального эпителия, полнокровие сосудов и незначительные воспалительные изменения (23 наблюдения — 23,5% в основной группе и 29–30,0% в группе сравнения). Серозный париетальный децидуит определялся в 17,3% наблюдений основной группы и 16,5% группы сравнения. Такие скудные изменения в плаценте, выявленные при исследовании, свидетельствуют о том, что ВПР плода, несовместимые с жизнью, чаще сочетаются с патологией строения пуповины, чем с нарушениями строения и пороками развития плаценты. Также относительная сохранность амниального эпителия, полнокровие сосудов и незначительные воспалительные изменения указывают на то, что прерывание беременности проводилось современным медикаментозным способом, который имитирует спонтанную сократительную деятельность матки и не вызывает грубых изменений в плаценте.
Таким образом, в структуре выявленных ВПР плода, несовместимых с жизнью, в исследуемых группах на первом месте были врожденные пороки сердечно-сосудистой системы, на втором — пороки ЦНС, на третьем — множественные пороки развития, на четвертом — пороки мочевыводящей системы. В остальных наблюдениях выявлены ВПР опорно-двигательного аппарата и другие: желудочно-кишечного тракта, дыхательной системы, шеи и лица, прочие.
При гистологическом исследовании плаценты ретроспективного этапа (до внедрения в акушерскую практику современных методов производства позднего индуцированного аборта) при проведении амниоинфузии гипертоническим раствором в подавляющем большинстве определялись серозно-гнойный и гнойно-некротический мембранит, при применении динопростона чаще наблюдался серозный париетальный децидуит. После внедрения в работу акушерско-гинекологической службы регламентирующего Приказа 572н при гистологическом исследовании плаценты у пациенток второго этапа обеих групп отмечалась относительная сохранность амниального эпителия, полнокровие сосудов и незначительные воспалительные изменения.
При исследовании последа чаще встречались пороки развития пуповины, чем плаценты. На первом месте среди признаков патологического строения пуповины была тощая пуповина, на втором месте — ложные узлы пуповины, на третьем — истинные узлы. Реже определялось оболочечное прикрепление пуповины. Значительно реже были выявлены гипо- и гиперизвитая пуповина, единственная пупочная артерия; гематома пуповины. При гистологическом исследовании плаценты отмечалась относительная сохранность амниального эпителия, полнокровие сосудов и незначительные воспалительные изменения. Скудные изменения в плаценте (в сравнении с изменениями в пуповине), выявленные при исследовании, свидетельствуют о том, что врожденные пороки развития плода, несовместимые с жизнью, чаще сочетаются с патологией строения пуповины, чем с плацентарными пороками. Также относительная сохранность амниального эпителия, полнокровие сосудов и незначительные воспалительные изменения указывают на то, что прерывание беременности проводилось современным медикаментозным способом, который имитирует спонтанную сократительную деятельность матки и не вызывает грубых изменений в плаценте.
Литература
Е. Н. Кравченко* , 1 , доктор медицинских наук, профессор
Е. В. Коломбет*
А. Е. Любавина**, кандидат медицинских наук
* ФГБОУ ВО ОмГМУ МЗ РФ, Омск
** БУЗОО ОДКБ, Омск
Читайте также:
