Важность регуляции глюкозы. Сахарный диабет
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Сахарный диабет – это заболевание эндокринной системы, при котором определяется повышение уровня глюкозы в составе крови на фоне энергетического голодания тканей. Нарастает недостаточность гормона инсулина, и глюкоза как основной источник энергии организма при этом не попадает в клетки. Патология характеризуется возникновением гипергликемии, серьезных нарушений белкового, водно-солевого, минерального обмена.
Типы болезни и ее причины
Этиология сахарного диабета зависит от типа заболевания – механизмы патогенеза принципиально отличаются.
Развитие сахарного диабета связано с инсулином – этот гормон поджелудочной железы обеспечивает переход глюкозы в клетки тканей для их дальнейшего питания энергией. Основными «органами-мишенями», на которые воздействует инсулин, являются печень, мышцы, жировая ткань.
Известно два варианта болезни, которые принципиально отличаются по причинам заболевания сахарным диабетом и механизму развития.
Сахарный диабет 1 типа
Связан с недостаточным синтезом инсулина бета-клетками поджелудочной железы. Ее функционирование меняется, бета-клетки разрушаются, что приводит к полному дефициту инсулина в организме. Это препятствует переходу глюкозы в состав тканей и нарушает их питание.
Причины заболевания сахарным диабетом 1 типа достоверно не выявлены. Общепринятая теория свидетельствует в пользу аутоиммунного механизма развития, когда антитела атакуют собственные ткани и разрушают эндокринные клетки поджелудочной железы. Определенную роль могут играть воспалительные изменения, онкология поджелудочной железы, а также поражение вирусной инфекцией и наследственный фактор.
Диабет 1 типа обычно развивается в детском или подростковом возрасте, поскольку гибель панкреатических клеток происходит достаточно быстро, нарушение экзокринной функции поджелудочной железы появляется рано. Ранние классификации определяли этот тип как «инсулинозависимый», однако современные представления о патологии определяют возможность инсулинотерапии в любом случае болезни.
Сахарный диабет 2 типа
Это приобретенное заболевание, которое проявляется в старшем возрасте и связано со снижением чувствительности жировой, мышечной и других тканей к инсулину. Часто такое состояние сопутствует повышению массы тела или ожирению, поэтому в механизмах развития болезни активную роль играет нарушение диеты с преобладанием сладкого и мучного.
Механизм развития СД 2 типа принципиально отличается – организм вырабатывает необходимое количество инсулина, однако чувствительность клеток к нему существенно снижается, возникает относительный дефицит гормона, что приводит к диабету. Патологические изменения через некоторое время провоцируют значительное снижение уровня инсулина, что в комплексе с нарушением ответа клеток на гормон приводит к патологическим последствиям. Заболевание второго типа возникает обычно у взрослых или даже пожилых людей, также благоприятным фоном для его развития становится избыточная масса тела или ожирение. Диабет 2 типа – наиболее частый вариант заболевания, патологией страдают около 90% пациентов.
Выделяют особое состояние – преддиабетическое, при котором уровень сахара крови превышает границы нормы, однако пока находится на пограничном состоянии. Такие пациенты составляют основную группу риска по развитию сахарного диабета 2 типа или серьезных сердечно-сосудистых осложнений.
Еще одна особая форма – гестационный диабет, связанный с изменениями гормональной регуляции во время беременности. Обычно такое состояние возникает на втором или третьем триместре, проходит после родов. Беременной женщине в этом случае важно также соблюдать все рекомендации эндокринолога, чтобы предупредить развитие осложнений в будущем для себя или ребенка.
Современные классификации предполагают развитие специфических видов патологии – моногенные варианты, изменение работы поджелудочной железы на фоне острого панкреатита или кистозного фиброза, медикаментозно-индуцированный вариант, диабетические осложнения лечения агрессивными препаратами при терапии ВИЧ/СПИД, системных болезней соединительной ткани, состояний после трансплантации.
Признаки
Симптомы диабета могут проявляться не сразу, а только при значительном повышении уровня глюкозы в крови. Тогда лабораторные анализы свидетельствуют о декомпенсированном течении. Также большинство признаков сахарного диабета похожи, может отличаться только степень их выраженности, интенсивность и скорость развития.
Сахарный диабет 1 типа обычно развивается стремительно и проявляется более яркими клиническими симптомами. Пациенты с таким заболеванием замечают повышение аппетита, постоянное чувство жажды, хроническую усталость, сонливость. Вес тела при этом может снижаться, несмотря на повышение количества употребляемой еды. Отмечается увеличение количества позывов к мочеиспусканию, и пациент может просыпаться даже ночью, при этом повышается объем выделяемой за сутки мочи.
СД 2 типа отличается постепенным началом развития симптомов, болезнь протекает медленно, и при этом признаки сахарного диабета выражаются относительно слабо. Сухость во рту и жажда, которые беспокоят человека с СД 2 типа, не проходят даже после большого количества выпиваемой жидкости – пациенты могут употреблять до 3-5 литров воды за сутки. Прогрессирование болезни сопровождается онемением конечностей и ощущением покалывания в пальцах, тошнотой до рвоты, пересыханием кожи, сильным зудом, долгим заживлением ран, инфекцией мочевыводящих путей, повышением артериального давления.
Осложнения
Опасность заболевания заключается в том, что при недостаточном количестве инсулина глюкоза не поступает в клетки мышечной и жировой ткани, печени. Однако вместе с током крови она попадает в нервные структуры, крупные сосуды, артерии почек, органа зрения и других органов, вызывая диабетические осложнения, такие как:
- ретинопатия – изменение нормального состояния сосудов сетчатки, определяется на осмотре глазного дна у офтальмолога;
- нефропатия – поражение сосудов почек, которое может приводить к опасным нарушениям их функции;
- нейропатия – изменение состояние нервных волокон, определяющее нарушение трофики периферических тканей;
- ангиопатия – осложнения, связанные с сосудами микроциркуляторного русла верхних и нижних конечностей.
Пациенты попадают в группу риска по заболеваниям сердечно-сосудистой системы, инфекционным процессам кожи, некротическим заболеваниям стоп – развитию «диабетической стопы».
Осложнения вызывают ряд серьезных нарушений функций органов, жалоб, ухудшают качество и уменьшают продолжительность жизни пациентов с сахарным диабетом.
Также серьезными осложнениями для пациентов становятся комы, развитие которых возможно при недостатке или избытке инсулина. Кетоацидоз, гиперосмолярный и лактоцидотический варианты комы, а также значительная гипогликемия могут развиваться в течение нескольких часов или даже мгновенно. Особенно важно всегда контролировать количество съеденного и введенного инсулина пациентам с сахарным диабетом 1 типа.
Диагностика
Диагностикой и лечением патологии занимается врач-эндокринолог – к нему важно обратиться при первых признаках заболевания. Исследования, которые помогают подтвердить диабет, включают в себя:
- анализ крови на сахар – определение содержания глюкозы;
- тест на толерантность к глюкозе – измерение сахара в крови до и после нагрузки в виде 75 г глюкозы;
- определение глюкозы и кетоновых тел в моче;
- обнаружение гликозилированного гемоглобина;
- измерение инсулина и С-пептида в крови для дифференциальной диагностики между двумя видами диабета.
Пациентам с установленным диагнозом важно постоянно контролировать уровень сахара в крови – это помогает следить за течением заболевания, определять дозу препаратов, прогнозировать дальнейшее развитие событий.
Такие пациенты обычно приобретают домашний глюкометр, чтобы самостоятельно контролировать себе уровень сахара в крови. Эндокринологи рекомендуют измерять глюкозу каждый день натощак, перед обедом и ужином, при чрезмерной физической нагрузке, в каждой ситуации ухудшения самочувствия.
Также важно состоять на диспансерном учете у эндокринолога, посещать врача не менее 1 раза в 2 месяца, сдавать анализ на гликозилированный гемоглобин 1 раз в 3 месяца, общие анализы – 2 раза в год, а также ежегодно проходить осмотр офтальмолога, невролога, сосудистого хирурга. Инструментальные методы обследования включают в себя флюорографию, ЭКГ, УЗИ органов брюшной полости, УЗИ сосудов нижних конечностей. При внимательном отношении к собственному здоровью можно минимизировать негативные последствия, добиться улучшения состояния.
Лечение
Лечение сахарного диабета 2 типа начинается с подбора диеты – сочетание продуктов и режим определяют снижение массы тела и нормализацию обменных процессов. Диета – очень важный пункт коррекции патологии, поэтому необходимо исключить все продукты с содержанием глюкозы, спиртные напитки, различные добавки, сладкие фрукты. Рекомендуется принимать продукты с сахарозаменителями – в отделах супермаркетов представлены товары для диабетиков с ксилитом, сорбитом, фруктозой и другими видами заменителей глюкозы. Особенно важно контролировать количество съеденного пациентам во время приема инсулина – все продукты пересчитываются в хлебные единицы, составляется специальный график еды и приема препарата.
Также важно обеспечить здоровую физическую нагрузку – регулярные упражнения, прогулки на свежем воздухе и активный образ жизни снижают риски развития осложнений. Соблюдение общих рекомендаций по поводу образа жизни, сбалансированного режима физической активности и контроля массы тела помогает снизить уровень сахара крови и без приема препаратов. Важно часто бывать на улице, посоветоваться с врачом по поводу упражнений дома или в спортзале, стараться не нервничать и избегать чрезмерных стрессов.
Некоторым пациентам показано употребление сахароснижающих препаратов – постоянный прием таблетированных форм по разработанной врачом схеме нормализует углеводные обменные процессы.
Диабет 1 типа требует постоянной заместительной терапии инсулином – новые устройства представляют собой удобные шприцы-ручки или инсулиновые помпы, которые позволяют самостоятельно вводить препарат.
Преддиабетическое состояние не требует назначения специального лечения – превентивные меры способны обеспечить профилактику и предотвратить развитие патологии. Однако, кроме изменения образа жизни и нормализации режима питания, такие пациенты должны проходить обязательные медицинские осмотры – определение уровня сахара, инсулина, тест на толерантность к глюкозе, содержание гликозилированного гемоглобина.
Преимущества лечения у нас
Сеть медицинских клиник «Парацельс» предлагает полноценное комплексное обследование пациентов и подбор необходимой терапии для коррекции любого вида заболевания. Клиника гордится многолетней историей – более 10 лет врачи нашего медицинского центра оказывают помощь пациентам с различными типами заболевания. Команда «Парацельс» состоит из врачей с большим опытом, а диагностическое отделение предлагает около 100 различных обследований с применением современной техники и методик.
Пациентов с диабетом любого типа в нашем центре ждет тщательная диагностика у эндокринолога, профилактика различных осложнений на приеме у других специалистов, постоянный контроль, а также помощь в соблюдении диеты и коррекции образа жизни.
Современный уровень развития медицины позволяет таким пациентам жить полноценной жизнью и не испытывать неудобств, связанных с лечением метаболической патологии, а врачи медицинского центра «Парацельс» помогают забыть обо всех сложностях, связанных с сахарным диабетом.
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Продолжая пользоваться сайтом, вы соглашаетесь с использованием файлов cookie. Подробнее в Политике конфиденциальности
Важность регуляции глюкозы. Сахарный диабет
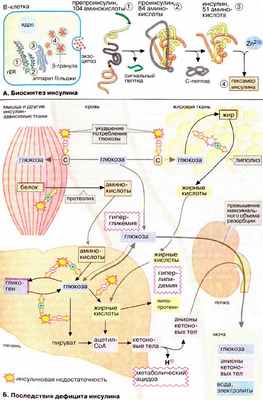
Сахарный диабет ( Diabetes mellitus ) — широко распространенное заболевание, которое наблюдается при абсолютном или относительном дефиците инсулина . Нехватка этого пептидного гормона (см. сс. 78, 82) отражается главным образом на обмене углеводов и липидов. Сахарный диабет встречается в двух формах. При диабете I типа (инсулинзависимом сахарном диабете) уже в раннем возрасте происходит гибель инсулинсинтезирующих клеток в результате аутоиммунной реакции. Менее тяжелый диабет II типа (инсулиннезависимая форма) обычно проявляется в более пожилом возрасте. Он может быть вызван различными причинами, например пониженной секрецией инсулина или нарушением рецепторных функций.
А. Биосинтез инсулина
Инсулин синтезируется в β-клетках островков Лангерганса поджелудочной железы . Как и многие секреторные белки, предшественник гормона (препроинсулин) содержит сигнальный пептид, который направляет пептидную цепь внутрь эндоплазматического ретикулума (см. с. 226), где после отщепления сигнального пептида и замыкания дисульфидных мостиков образуется проинсулин . Последний поступает в аппарат Гольджи и депонируется в клеточных везикулах, β-гранулах . В этих гранулах путем отщепления С-пептида образуется зрелый инсулин , который сохраняется в форме цинксодержащего гексамера (см. с. 82) вплоть до секреции.
Б. Последствия дефицита инсулина
Воздействие инсулина на обмен углеводов рассмотрено на с. 160. Его механизм сводится к усилению утилизации глюкозы и подавлению ее синтеза de novo . К этому следует добавить, что транспорт глюкозы из крови в большинство тканей также является инсулинзависимым процессом (исключения составляют печень, центральная нервная система и эритроциты).
Инсулин влияет также на липидный обмен в жировой ткани: он стимулирует синтез жирных кислот из глюкозы, что связано с активацией ацетил-КоА-карбоксилазы (см. с. 164), и усиливает генерацию НАДФН + Н + в ГМП (см. с. 154). Другая функция инсулина — торможение расщепления жиров и деградации белков в мышцах. Таким образом, недостаточность инсулина ведет к глубоким нарушениям промежуточного метаболизма, что и наблюдается у больных сахарным диабетом.
Характерный симптом заболевания — повышение концентрации глюкозы в крови с 5 мМ (90 мг/дл) до 9 мМ (160 мг/дл) и выше ( гипергликемия , повышенный уровень глюкозы в крови). В мышцах и жировой ткани , двух наиболее важных потребителях глюкозы, нарушаются усвоение и утилизация глюкозы. Печень также утрачивает способность использовать глюкозу крови. Одновременно повышается глюконеогенез и вместе с тем усиливается протеолиз в мышцах. Это еще более увеличивает уровень глюкозы в крови. Нарушение реабсорбции глюкозы в почках (при концентрации в плазме 9 мМ и выше), приводит к ее выведению с мочой ( глюкозурия ).
Особенно серьезные последствия имеет повышенная деградация жиров. Накапливающиеся в больших количествах жирные кислоты частично используются в печени в синтезе липопротеинов ( гиперлипидемия ), остальные распадаются до ацетил-КоА. Избыточные количества ацетил-КоА, возникающие в результате неспособности цитратного цикла полностью его утилизировать, превращаются в кетоновые тела (см. с. 304). Кетоновые тела — ацетоуксусная и 3- гидроксимасляная кислоты — повышают концентрацию протонов и влияют на физиологическую величину рН. Вследствие этого может возникать тяжелый метаболический ацидоз (диабетическая кома, см. с. 280). Образующийся ацетон придает дыханию больных характерный запах. Кроме того, в моче увеличивается содержание анионов кетоновых тел ( кетонурия ).
При неадекватном лечении сахарный диабет может приводить к долгосрочным осложнениям: изменению состояния кровеносных сосудов (диабетические ангиопатии), повреждению почек (нефропатии), нервной системы и глаз, например хрусталика (катаракта).
Важность регуляции глюкозы. Сахарный диабет
Важность регуляции глюкозы. Сахарный диабет
а) Важность регуляции глюкозы в крови. Можно задаться вопросом: так ли важно поддерживать постоянство концентрации глюкозы в крови с учетом того, что многие ткани могут смещать уровень использования жиров и белков для энергетических нужд при отсутствии глюкозы? Дело в том, что глюкоза является единственным питательным веществом, которое в норме используется мозгом, сетчаткой, герминативным эпителием гонад в количествах, достаточных для обеспечения их необходимой энергией, поэтому важно поддерживать концентрацию глюкозы в крови на высоком уровне, обеспечивающем потребности в этом питательном веществе.
Наибольшее количество глюкозы, образуемое посредством глюконеогенеза, используется в промежутке между приемами пищи для метаболических процессов в мозге. В самом деле, важно, что поджелудочная железа в этот период не секретирует инсулин, иначе все скудные количества глюкозы, имеющиеся в это время в наличии, поступили бы в мышцы и прочие периферические ткани, оставляя мозг без источника питательных веществ.
Не менее важно, что концентрация глюкозы в крови не достигает очень высоких значений, поскольку:
(1) глюкоза может создавать высокое осмотическое давление во внеклеточной жидкости, и если концентрация глюкозы достигает очень высоких значений, это может вызвать существенную дегидратацию клеток;
(2) чрезмерно высокий уровень глюкозы в крови ведет к потере глюкозы с мочой;
(3) потеря глюкозы с мочой вызывает осмотический диурез, который сопровождается обезвоживанием и потерями электролитов;
(4) существующая продолжительное время гипергликемия может явиться причиной повреждения многих тканей, особенно кровеносных сосудов.
Повреждения сосудов, сочетающиеся с запущенным сахарным диабетом, увеличивают риск поражений сердца, инсультов, терминальных стадий почечных заболеваний и слепоты.
Приблизительная секреция инсулина при различных уровнях глюкозы в плазме Приблизительная концентрация глюкагона при различных уровнях глюкозы в крови
Видео физиология гормонов поджелудочной железы и регуляции уровня глюкозы - профессор, д.м.н. П.Е. Умрюхин
Сахарный диабет
Сахарный диабет — симптомокомплекс, проявляющийся снижением метаболизма углеводов, белков и жиров, вызванный как отсутствием продукции инсулина, так и снижением чувствительности тканей к инсулину. Существуют два типа сахарного диабета.
1. Диабет I типа, также называемый инсулин-зависимым сахарным диабетом, вызывается отсутствием продукции инсулина.
2. Диабет II типа, также называемый инсулиннезависимым сахарным диабетом, вызывается снижением чувствительности тканей-мишеней к действию инсулина. Снижение чувствительности к инсулину часто называют инсулинорезистентностъю.

При обоих типах сахарного диабета нарушается метаболизм всех главных питательных веществ. Отсутствуют влияния инсулина на метаболизм глюкозы либо в связи с непродуцированием гормона, либо в связи с инсулинорезистентностью тканей, что препятствует эффективному поступлению и использованию глюкозы в большинстве тканей, кроме тканей мозга. В результате концентрация глюкозы в крови повышается, потребление глюкозы неудержимо падает на фоне нарастающего потребления жиров и белков.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сахарный диабет
История сахарного диабета. Diabetes mellitus: сифон и мёд.
«Диабет» происходит от древнегреческого «диабайно» - «протекать насквозь». От этой болезни невозможно было спасти: больных мучила неутолимая жажда, но вся выпитая вода тут же уходила из организма в виде мочи. Артей Каппадокский образно сравнил симптомы болезни с потоком воды сквозь сифон.
Спустя полторы тысячи лет, в середине XVII века английский врач Томас Уиллис обнаружил, что моча больных диабетом имеет сладкий вкус. По легенде, любопытный доктор заметил, что емкость с мочой пациента густо облепили мухи. Так к названию болезни добавилось слово «сахарный» («mellitus» - медовый).
Еще два века прошло, прежде чем немецкие ученые, Йозеф Фон Меринг и Оскар Минковский, определили, что после удаления поджелудочной железы у животных развивается сахарный диабет. В последствии удалось выяснить, что в ткани поджелудочной железы есть островки особых клеток, которые вырабатывают гормоны, регулирующие углеводный обмен. Эти островки названы в честь немецкого ученого Пауля Лангерганса.
В 1920 году канадский физиолог Фредерик Грант Бантинг впервые смог получить препарат инсулина и применить его для лечения пациентов. Это открытие было удостоено Нобелевской премии, а день рождения Ф.Г. Бантинга, 14 ноября, теперь отмечают как Всемирный день борьбы с сахарным диабетом.
Хочу попросить осмыслить это. Две тысячи лет врачи «от порога» умели диагностировать сахарный диабет по тяжелому запаху ацетона от пациента, но ничем не могли помочь. Теперь говорим: «Сахарный диабет не приговор, а образ жизни!» Это настоящая роскошь и привилегия нашего времени.
Типы сахарного диабета
Сахарный диабет – это группа эндокринных заболеваний, связанных с нарушением усвоения глюкозы. Клетки организма не могут усваивать глюкозу либо по причине абсолютного дефицита гормона инсулина, либо потому, что снижена чувствительность самих клеток к действию гормона инсулина. В связи с этим выделяют 2 основных типа сахарного диабета: СД1 и СД2.
Сахарный диабет 1 типа - «Инсулин Зависимый Сахарный Диабет». Чаще всего эта форма возникает в детском возрасте, поэтому иногда заболевание еще называют «детским» сахарным диабетом. Патология развивается из-за разрушения островковых клеток поджелудочной железы собственной иммунной системой. Выработка инсулина прекращается. Организм человека располагает значительными «запасами прочности», и симптомы болезни отчетливо проявляются, когда погибло около 95% клеток, вырабатывающих инсулин. Но с этого момента заболевание развивается стремительно и в кратчайшие сроки может привести к тяжелым последствиям.
В качестве причины определяют взаимосвязь генетической предрасположенности и неблагоприятного влияния факторов внешней среды (вирусные инфекции, сильный и длительный стресс и другие). Риск заболеть существенно выше у тех людей, чьи близкие родственники тоже больны сахарным диабетом 1 типа. Но заранее предсказать, разовьется ли болезнь, пока невозможно.
Сахарный диабет 2 типа – «Инсулин Независимый Сахарный Диабет» чаще развивается у взрослых. Механизм развития иной. Эта форма заболевания связана с потерей восприимчивости клеток организма к действию инсулина. Сначала поджелудочная железа наращивает объем выработки инсулина, чтобы преодолеть сопротивление тканей. Потом наступает истощение инсуллярного аппарата, и формируется дефицит инсулина. Как правило, сахарный диабет 2 типа развивается постепенно. Пациенты длительное время могут не замечать своей болезни, приспосабливаясь к постепенному ухудшению самочувствия. Иногда диагноз устанавливают лишь на стадии развития осложнений.
Предрасположенность к СД 2 также имеет наследственный характер, но огромная роль принадлежит образу жизни. Инсулиннезависимый сахарный диабет – болезнь цивилизации. Малоподвижный образ жизни, избыточный вес и неправильное питание – основные факторы риска развития заболевания.
- Что происходит в организме при сахарном диабете?
Глюкоза постоянно нужна каждой клетке. В процессе расщепления этого углевода клетки получают энергию, необходимую, чтобы продолжать жизнедеятельность и выполнять свои функции. Глюкоза не может свободно проходить сквозь мембраны клеток из кровотока. Для этого нужен инсулин: гормон взаимодействует со специальными рецепторами на поверхности клеток и «открывает» каналы в мембранах, через которые поступает глюкоза. Если нет инсулина или он не может выполнять свою функцию, как это происходит при разных типах сахарного диабета, то поступление глюкозы внутрь клеток прекращается. Клетки голодают несмотря на большое количество глюкозы снаружи, в русле крови. Из-за сложившегося энергодефицита организм постоянно подает сигналы в головной мозг: «Я голоден!». Человек ест, глюкоза из пищи поступает в кровь, но голод не утоляет.
Большое количество глюкозы в крови нарушает водно-солевой баланс. Чтобы избавиться от избытка глюкозы, организм выводит ее с мочой и тратит на это огромное количество жидкости. Поэтому три наиболее характерных симптома сахарного диабета:
- Полидипсия (жажда);
- Полиурия (увеличенный объем и частота мочеиспускания);
- Полифагия (повышение количества потребляемой пищи, чувство голода).
Глюкоза в крови не является инертным веществом. Она образует соединения с белками эпителия сосудов и почек, мембранами эритроцитов. Этот процесс называется «гликозилированием». При избытке глюкозы в крови (гипергликемии) процесс гликозилирования протекает более активно. Со временем это приводит к нарушению функции и вызывает серьезные повреждения тканей организма. В первую очередь «под ударом» оказываются сердце, сосуды, глаза, почки, нервная система.
Признаки сахарного диабета
- Жажда, сухость во рту;
- частое мочеиспускание с выделением большого объема мочи в каждой порции, ночное мочеиспускание;
- постоянное ощущение голода;
- слабость, утомляемость, плохое самочувствие;
- тошнота, рвота;
- зуд кожи, появление воспалительных элементов на коже;
- запах ацетона в выдыхаемом воздухе;
- нарушение, спутанность, потеря сознания.
Что можно есть при сахарном диабете
Диета – это важная часть жизни людей с сахарным диабетом. У больных нарушается автоматическая регуляция углеводного обмена. Главная цель лечения - настроить процессы поступления, усвоения, использования и утилизации глюкозы таким образом, чтобы они были максимально приближены к естественному здоровому состоянию. В клетки должно поступать столько глюкозы, сколько нужно для обеспечения потребностей организма в каждый момент времени: во сне, при спокойном бодрствовании, во время физической нагрузки, на фоне эмоций. При этом уровень глюкозы в крови не должен быть чрезмерно высоким или опасно низким. Количество инсулина, который вводят пациенту в виде инъекций при СД1, рассчитывают с учетом количества углеводов в каждый прием пищи, уровня физической нагрузки и других индивидуальных условий. Сахароснижающие препараты при СД2 помогают преодолеть сопротивление тканей к действию инсулина. В том и в другом случае, поступление избыточного количества углеводов с пищей серьезно препятствует достижению равновесия.
Поэтому в первую очередь пациентам с сахарным диабетом следует избегать продуктов, которые приводят к резкому и сильному повышению уровня глюкозы в крови. Это продукты с высоким гликемическим индексом: сладости, выпечка, вареный рис, картофель, кукурузные хлопья и многое другое. Гликемические индексы определены для многих продуктов, и эту информацию легко найти в форме таблиц на информационных ресурсах.
Основу рациона питания при сахарном диабете должны составлять продукты с низким и средним гликемическим индексом – свежие и отварные овощи, цельнозерновые крупы, изделия из муки грубого помола и другие. Чем ниже гликемический индекс, тем медленнее и плавнее будет повышаться уровень сахара в крови пациента.
На практике, диета при сахарном диабете почти не отличается от рациона, составленного по принципам здорового питания. Питание пациента с сахарным диабетом – это питание здорового человека!
Как контролировать уровень глюкозы в крови
С целью профилактического обследования сдавать кровь на глюкозу достаточно 1 раз в год. Важно правильно подготовиться к исследованию: «анализ крови на сахар» нужно сдавать утром, натощак (не менее 8 часов после приема пищи). Сразу после еды глюкоза в крови повышается, поэтому результат анализа может быть неверно интерпретирован.
Людям с повышенным риском развития СД2 типа (среднего и пожилого возраста, с избыточной массой тела, ведущим малоподвижный образ жизни) вместе с глюкозой крови полезно определять еще один показатель: уровень гликированного (гликозилированного) гемоглобина (HbA1с). Так как сахар крови быстро меняется в течение дня и не всегда постоянно повышен в начале заболевания, гликозилированный гемоглобин помогает оценить состояние углеводного обмена за несколько предыдущих недель. Если сахар крови у человека повышен длительное время, активируется гликозилирование гемоглобина эритроцитов (красных клеток крови) и этот показатель также повышается.
Если сахарный диабет диагностирован, измерение глюкозы в крови становится важной частью регуляции углеводного обмена и лечения пациента. Для самоконтроля применяют индивидуальные приборы – глюкометры. Пациенты измеряют уровень сахара несколько раз в день: исходя из этих значений производят расчет и подбор дозы инсулина, корректируют схему лечения. В настоящее время разработаны и применяются системы для непрерывного мониторирования глюкозы, но и они не могут полностью исключить необходимость самоконтроля при помощи глюкометров.
Профилактика сахарного диабета
Для сахарного диабета 2 типа наиболее эффективной профилактикой является здоровый образ жизни. Чем раньше получится наладить правильное питание и вписать в свой график физические упражнения, тем меньше шансов у болезни. Вот что поможет сохранить здоровье:
Из-за чего возникает сахарный диабет
Диабет – это общее название группы хронических эндокринных заболеваний. Все недуги этой группы имеют общий симптом – полиурию (повышенное образование мочи). Но только сахарный диабет связан с повышением концентрации глюкозы в крови.
Виды диабетов
Более распространенным является сахарный диабет – эндокринное заболевание, вызванное нарушением метаболических процессов в организме. Его главный симптом – гипергликемия (высокий сахар в крови), обусловленная инсулиновой недостаточностью. Но существуют и другие виды:
- Центральный несахарный. Вызван недостатком или сопротивляемостью организма к вазопрессину – пептидному гормону гипоталамуса, ответственному за сохранение в теле жидкости.
- Нефрогенный несахарный. Характеризуется утратой способности к концентрированию мочи. Наследственный вызван генетическими мутациями, приобретенный – почечными заболеваниями или патологиями в мозге.
Все эти болезни сопровождаются большой потерей жидкости и, как следствие, нарушением минерального обмена. Несахарные виды не несут угрозы жизни при условии, если больной своевременно и в достаточном объеме утоляет жажду.
Что такое сахарный диабет
Сахарный диабет – это одна из самых острых проблем мирового здравоохранения. По данным Всемирной организации здравоохранения (ВОЗ), от него страдают около 500 млн человек во всем мире.
Это заболевание характеризуется множественными метаболическими нарушениями:
- регуляции глюкозы;
- белкового обмена;
- углеводного обмена;
- липидного обмена;
- водно-солевого баланса;
- минерального обмена.
Главную роль в развитии патологии играет инсулин – белково-пептидный гормон поджелудочной железы. Он отвечает за поддержание нормального уровня глюкозы в крови, обеспечивая ее поступление в клетки тканей для их питания.
При сахарном диабете происходит сбой обменных процессов. В зависимости от типа заболевания, либо поджелудочная железа не вырабатывает достаточно инсулина, либо организм теряет восприимчивость к нему. В результате глюкоза не достигает клеток, а накапливается в крови. Ткани испытывают энергетическое голодание.
Симптомы диабета
Обоим типам заболевания присущи частые приступы голода, постоянное ощущение жажды и учащенное мочеиспускание. Все это – признаки гипергликемии. Это значит, что в крови больного много сахара. Его нельзя ограничивать в жидкости во избежание обезвоживания.
Также сахарный диабет сопровождается такими симптомами:
- ухудшение зрения;
- онемение конечностей;
- усиленное потоотделение;
- повышенная утомляемость;
- мышечная слабость;
- долгое заживление ран;
- кожный зуд.
При диабете первого типа возможно ночное недержание мочи. Второй тип нередко проявляется черным акантозом – темными кожными уплотнениями на шее, в подмышках, в паху, на локтях.
Инсулин подавляет расщепление жировой ткани. Поэтому больные сахарным диабетом второго типа страдают от лишнего веса на фоне инсулинорезистентности. Первый тип, напротив, может провоцировать стремительное похудение на фоне клеточного голодания.
Типы диабета
В зависимости от причины, по которой нарушается транспортировка глюкозы, выделяют следующие типы сахарного диабета:
- СД первого типа. Он вызван дефицитом инсулина. Поджелудочная железа не справляется, поэтому больному необходимо принимать препараты, содержащие этот гормон.
- СД второго типа. Его причина – инсулинорезистентность. Самого гормона в организме достаточно, но клетки к нему нечувствительны, поэтому транспортировка глюкозы не происходит.
- Гестационный диабет. Развивается во время беременности в отсутствие сахарного диабета и угрожает здоровью матери и ребенка.
Отдельно рассматривают преддиабетическое состояние, характеризующееся пониженной толерантностью к глюкозе. Натощак сахар остается в пределах нормы, но после нагрузки глюкозой обнаруживается отклонение.
Механизм развития сахарного диабета первого типа
Он характеризуется абсолютным дефицитом инсулина, то есть его не хватает для выполнения своей функции. Такое заболевание диагностируется у детей и подростков, но необязательно с рождения. Основные причины подобной дисфункции поджелудочной железы – разрушение бета-клеток иммунной системой. Происходит оно постепенно – до появления первых признаков болезни может пройти от нескольких месяцев до нескольких лет. В редких случаях диабет первого типа развивается к 30 годам. Из-за этого его могут спутать со вторым типом.
Причина разрушения бета-клеток кроется в генетической предрасположенности и присутствии в организме аутоантигенов. В редких случаях процесс деструкции запускается под действием вирусов (энтеровируса Коксаки, краснухи или ВИЧ).
Причины возникновения сахарного диабета второго типа
Этот вид заболевания вызван инсулинорезистентностью, которая возникает в зрелом возрасте. Поджелудочная железа продолжает вырабатывать необходимый гормон, но он не действует. В этом случае говорят об относительном его дефиците.
Орган может воспринять это как недостаток инсулина (хотя на самом деле это не так) и производить его сверх нормы. Тогда возникает гиперинсулинемия и метаболический синдром. Причинами инсулинорезистентности могут быть:
- избыток жировых клеток в брюшной полости;
- гипертоническая болезнь;
- синдром поликистозных яичников (у женщин);
- иные эндокринные патологии;
- прием некоторых лекарств,в том числе комбинированных оральных контрацептивов (Диане и др.)..
Инсулинорезистентность бывает и физиологической. Это характерно для подростков, беременных женщин и пожилых людей. Краткосрочные ее проявления бывают во второй фазе менструального цикла и во время сна.
Сахарный диабет и ожирение
Ученые выявили взаимосвязь между СД и чрезмерно лишним весом. С одной стороны, инсулин препятствует расщеплению жира, что делает похудение для диабетика практически невозможным. С другой стороны, ожирение осложняет течение болезни:
- жир откладывается в области живота;
- поджелудочная железа и печень оказываются сдавлены;
- нарушается углеводно-липидный обмен;
- производство инсулина активизируется;
- восприимчивость к инсулину падает.
Висцеральное (внутрибрюшное) ожирение может быть результатом малоподвижного образа жизни, избытка андрогенов (мужских гормонов), а также передаваться по наследству. По стандартам Всемирной организации гастроэнтерологов, оно диагностируется при окружности талии более 80 см у женщин и более 94 см у мужчин. Национальная образовательная программа по холестерину США ориентируется также на соотношение объемов талии и бедер – более 0,85 у женщин и более 0,9 у мужчин.
Сахарный диабет и синдром поликистозных яичников
СПКЯ заключается в образовании множественных фолликулярных кист в яичниках. Овуляции происходят редко либо прекращаются вовсе. У женщин с таким диагнозом в анамнезе всегда присутствует гиперандрогения (избыток тестостерона) и часто – инсулинорезистентность.
Сахарный диабет и синдром поликистозных яичников взаимообусловлены. С одной стороны, избыток андрогенов способствует висцеральному ожирению, что в конечном итоге приводит к развитию резистентности к инсулину и СД второго типа. С другой стороны, гиперинсулинемия способствует росту числа фолликулов и образующихся впоследствии кист. В то же время избыток инсулина подавляет овуляцию. Тормозится под его влиянием и выработка глобулина, связывающего половые гормоны, который необходим для «обезвреживания» тестостерона.
Кто в группе риска
Пациенты с избыточной массой тела или синдромом поликистозных яичников имеют более высокие шансы заболеть диабетом. Также в группу риска попадают люди:
- старше 45 лет;
- имеющие родителей-диабетиков;
- страдающие артериальной гипертензией;
- ведущие малоподвижный образ жизни;
- лишенные в детстве грудного вскармливания;
- употребляющие в пищу много простых углеводов и жиров;
- курящие.
Пониженная толерантность к глюкозе тоже является поводом внимательнее следить за здоровьем. СД может проявиться спустя более чем десять лет после диагностирования преддиабета. При этом заболевание на начальной стадии может не привлекать к себе внимания за счет слабо выраженных симптомов.
Анализ крови на глюкозу следует сдавать хотя бы раз в год, людям из группы риска – чаще. По стандартам ВОЗ, верхняя граница нормы составляет 6,1 ммоль/л, Американской диабетической ассоциации — 5,6 ммоль/л.
Диагностика
Результаты анализа крови на глюкозу, превышающие норму, позволяют заподозрить СД. Но для уточнения диагноза эндокринолог назначит также:
- анализ на глюкозу натощак;
- пероральный глюкозотолерантный тест;
- биохимический анализ крови;
- анализ на гликированный гемоглобин (норма – не более 6%);
- анализ на холестерин (общий, липопротеидов высокой плотности и низкой плотности);
- определение индекса инсулинорезистентности.
В дополнение к анализам крови может потребоваться лабораторное исследование мочи. Врачей интересуют показатели мочевины, мочевой кислоты, креатинина.
При наличии показаний пациенту следует посетить узких специалистов для профилактики осложнений. Обычно это кардиолог и окулист.
Лечение сахарного диабета
Методы лечения зависят от типа заболевания. Хотя полностью избавиться от сахарного диабета нельзя, облегчить симптомы и предотвратить осложнения вполне реально.
По прогнозам ВОЗ, через 10 лет диабет выйдет на седьмое место среди причин смертности населения всего мира. Поэтому важно своевременно лечить заболевание и обеспечить доступность медикаментов для больных.
Для пациентов с СД первого типа жизненно важно получение инсулина. Его аналоги (Хумулин и др.) должны восполнять функции бета-клеток. Есть 3 вида препаратов:
Пациентам с СД второго типа инсулин бывает нужен редко. Обычно у них его больше, чем требуется. Лечение сводится к приему препаратов, снижающих уровень сахара в крови (например, Сиофору), и коррекции образа жизни.
Возможные осложнения
Нарушение углеводного обмена, гипергликемия и гиперинсулинемия отражаются на разных органах. Главная опасность диабетов – поражения микро- и макрососудов, многие из которых ощутимо снижают качество жизни и даже могут привести к летальному исходу:
- диабетическая ретинопатия – аневризмы капилляров сетчатки, приводящие к ее отслоению;
- диабетическая нефропатия – поражение почечных клубочков, осложнением которого становится почечная недостаточность;
- диабетическая нейропатия – поражение нейронов, влекущее дисфункцию нервов (от боли до атрофии конечностей);
- атеросклероз, приводящий к стенокардии, инфаркту миокарда, инсульту или поражение периферических артерий.
Заболевание также подавляет иммунную систему, вызывает изъязвления кожи вплоть до гангрены, деформацию пальцев, многочисленные патологии суставов. Отсутствие лечения при поражении периферических артерий нередко заканчивается ампутацией нижних конечностей и сепсисом.
Диабетическая кома
20% причин летального исхода у больных сахарным диабетом приходится на диабетическую кому. При этом неотложное состояние может вызвать как повышенный уровень сахара в крови, так и пониженный.
Выделяют 3 вида диабетических ком:
Вид комыПричиныХарактерные чертыКетоацидотическаяОстрая потребность в инсулине (в том числе из-за пропущенного приема лекарства)
- Гипергликемия
- Повышенная кислотность
- Повышенное содержание кетоновых тел в моче
Гиперосмолярная кетоацидотическаяНехватка инсулина в сочетании с обезвоживанием
- Гипергликемия
- Повышенная осмолярность плазмы
- Повышенная концентрация натрия без изменения кислотно-щелочного баланса
ГипогликемическаяПередозировка инсулином или пропуск приема пищи
Во всех случаях больным требуется оперативная медицинская помощь. Чаще всего ее оказывают в реанимации.
Читайте также:
