Ведение пациентов с инфарктом миокарда. Врачебная тактика при инфаркте миокарда.
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Лечение инфаркта миокарда. Этапы терапии инфаркта миокарда
Когда есть основания предполагать, что реанимация была начата поздно (> 5 мин после остановки сердца) и/или при продолжительной кардиореанимации, зачастую возникает вопрос (особенно у родственников больного) о прогнозе для жизни, а также о вероятном восстановлении высшей нервной деятельности (ВНД) больного.
Первичное звено поэтапной системы медицинской помощи больным инфарктом миокарда в СССР составляли малые кардиологические бригады (МКБ), а также специализированные тромбоэмболические бригады (СТЭБ) "Скорой помощи". Система "Волна" позволяла малым кардиологическим, равно как и общим, бригадам "Скорой помощи", передавать по телефону на диспетчерский пульт для расшифровки ЭКГ больного с подозрением на инфаркт миокарда. Дистанционная передача ЭКГ (с последующей интерпретацией её врачом-функционалистом) значительно облегчала диагностику инфаркта миокарда и тем самым ускоряла госпитализацию больных.
Это был прекрасный пример использования столь модной ныне на Западе "телемедицины". В США сейчас работают над повсеместным внедрением системы дистанционной передачи ЭКГ, так как на "Скорой" здесь работают лишь хорошо изученные парамедики-добровольцы. В странах бывшего Союза служба "Скорой помощи" переживает ныне тяжёлые времена. В итоге, как недавно отметил один из патриархов создания кардиореанимационной службы в бывшем СССР профессор Я. Руда, в Москве ситуация плачевная (см. публикацию Б. А. Сидоренко, 1997).
В этом "образцовом капиталистическом" (по сегодняшним меркам) городе в течение первых 6 ч госпитализируется меньше 8 % больных инфарктом миокарда.
Если учесть, что раннее восстановление коронарного кровотока при инфаркте миокарда улучшает сократительную функцию левого желудочка и выживаемость больных, то должно быть сделано всё возможное, чтобы свести к минимуму дополнительную задержку в оказании медицинской помощи на догоспитальном этапе. Этому способствуют:
- санитарно-просветительная работа среди населения по распознаванию клинических проявлений инфаркта миокарда;
- безотлагательная (до)врачебная помощь больному, проводимая в рамках местной системы оказания неотложной медицинской помощи.
Как отмечают американские эксперты (Т. J. Ryan et al.), при лечении больных с жалобами на боль в грудной клетке медицинский персонал должен действовать без промедления. Все усилия должны быть направлены на быструю диагностику и скорейшее начало лечения пациентов. Неотложные лечебные мероприятия при подозрении на развитие инфаркта миокарда включают:
- оксигенотерапию;
- дачу нитроглицерина под язык (если систолическое артериальное давление не меньше чем 90 мм рт. ст. и частота сердечных сокращений (ЧСС) не меньше чем 50 уд. в 1 мин или не больше чем 100 уд. в 1 мин);
- проведение адекватной анальгезии (морфином или промедолом);
- дачу аспирина (160—325 мг per os).
Сокращённо основные лечебные мероприятия на догоспитальном этапе звучат: КНАМ, т. е. кислород, нитроглицерин, аспирин, морфин.
На догоспитальном этапе необходимо записать ЭКГ (12 отведений). Подъём сегмента ST (равный или превышающий 1 мм) в нескольких отведениях ЭКГ — убедительное свидетельство закупорки коронарной артерии, указывающее на то, что больной нуждается в немедленной реперфузионной терапии, включающей тромболизис или первичную ангиопластику. "Свежая" блокада ЛНПГ у больного с клиникой инфаркта миокарда имеет такое же диагностическое значение, как и подъём сегмента ST на ЭКГ, и требует аналогичного подхода к выбору тактики лечения. И наоборот, пациентам без подъёма сегмента ST на ЭКГ тромболизис не показан. Польза проведения последней у этой группы больных остаётся недоказанной. Как подчёркивают европейские эксперты, "в идеале" тромболизис должен быть проведён на догоспитальном этапе лечения инфаркта миокарда (Recommendations of a Task Force of the European Society of Cardiology and the European Resuscitation Council, 1998).
- Вернуться в оглавление раздела "Кардиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Инфаркт миокарда: клиника, диагностика, лечение
Острый инфаркт миокарда (ИМ) — клинический синдром, возникающий в результате повреждения сердечной мышцы при несоответствии между потребностью миокарда в кислороде и возможностью его доставки. При этом возникает некроз кардиомиоцитов в зоне поврежде
Острый инфаркт миокарда (ИМ) — клинический синдром, возникающий в результате повреждения сердечной мышцы при несоответствии между потребностью миокарда в кислороде и возможностью его доставки. При этом возникает некроз кардиомиоцитов в зоне повреждения одновременно, что отличает данный процесс от других форм миокардиального повреждения.
Этилогия и патофизиология. Факторами риска являются гиперхолестеринемия, сахарный диабет, артериальная гипертензия, малоподвижный образ жизни, семейный анамнез, табакокурение и другие.
Основным в процессе принято считать атеросклероз коронарных артерий, включающий в себя разрыв или деэндотелизацию атеросклеротической бляшки, тромбоз, вазоконстрикцию, часто на фоне воспаления. Важную роль также играет нарушение свертываемости крови, уменьшение коронарного кровотока и недостаточная его компенсация коллатеральным кровообращением, нарушение обмена простагландинов, функции калликреин-кининовой системы, иммунологические нарушения. Независимо от причины, ИМ характеризуется наступлением необратимой гибели клеток миокарда. Зона инфаркта, которая изначально охватывает субэндокардиальный слой миокарда, начинает распространяться на более глубокие слои, направляясь к эпикарду. Даже при тотальной окклюзии коронарного сосуда, снабжающего зону инфаркта, наблюдается некоторый антеградный кровоток, что может позволить сохраниться в зоне поражения жизнеспособным кардиомиоцитам, поэтому считается, что существует временной период до 6–12 часов, когда возможно повлиять на размер зоны некроза путем увеличения кровотока в поврежденном участке.
У более 50% больных тотальная коронарная окклюзия развивается в области ранее существующей атеросклеротической бляшки. Тотальная окклюзия чаще развивается в проксимальных сегментах крупных артерий, что впоследствии на ЭКГ проявляется патологическими зубцами Q. При отсутствии тотальной тромботической окклюзии коронарного сосуда чаще возникает Q-необразующий ИМ (по ЭКГ).
Развитие ИМ сопровождается нарушением систолической и диастолической функции и ремоделированием левого желудочка (ЛЖ). Нарушение систолической функции обусловлено тем, что некротизированный участок миокарда не участвует в сокращении сердца, тогда как в неповрежденной ближайшей зоне имеется компенсаторная гиперкинезия. Диастолическая дисфункция связана со снижением эластичности и растяжимости миокарда. В результате диастола ЛЖ неполноценна, миокард недостаточно релаксируется, повышается конечное диастолическое давление. Данные нарушения возникают при поражении менее 10% массы миокарда левого желудочка. Ремоделирование ЛЖ обусловлено истончением миокарда и снижением тонуса миокарда в области некроза, компенсаторным расширением полости ЛЖ, развитием состояния гибернации в периинфарктной зоне, активизацией циркулирующей и местной ренин-ангиотензиновой и симпатоадреналовой системы, гиперпродукцией эндотелина. Ремоделирование сердца после ИМ может носить адаптивный и дезадаптивный характер. Адаптивный характер проявляется в уменьшении размеров ЛЖ, поддержании удовлетворительной сократительной способности ЛЖ, стабилизации миокардиального стресса. Сохраняется гемодинамически выгодная форма ЛЖ, поддерживается удовлетворительная сократительная способность ЛЖ и стабилизация миокардиального стресса. Дезадаптивный характер процесса ремоделирования ЛЖ заключается в прогрессированной дилатации ЛЖ с переходом к гемодинамически невыгодной сферической форме сердца, что приводит к развитию рестриктивного типа диастолического наполнения ЛЖ. Этот тип дисфункции является мощным предиктором сердечно-сосудистой смертности.
Клиническая картина. Проявления ИМ имеют множество вариантов. От бессимптомного течения и эпизодического дискомфорта в области сердца до развернутого болевого приступа с различными нарушениями ритма и проводимости. Чаще описываются ощущения «давления», «тяжести» и «жжения» в центральной части грудной клетки с иррадиацией в плечевой пояс, руку, челюсть, эпигастральную область. Больной беспокоен, прикладывает руку к грудине (симптом Левайна). Для пожилого больного с множественной сопутствующей патологией ИМ часто проявляется в признаках сердечной недостаточности (нарастание одышки, отеков, появление сердцебиения, атипичность стенокардитической боли).
Физикальные исследования варьируют от полной нормы до выраженных отклонений (расширение верхушечного толчка, появление 3 и 4 тона, ослабление тонов, появление влажных хрипов в легких и др.). Ни один из этих признаков не подтверждает, но и не исключает наличие ИМ. Диагностика ИМ основана на выявлении маркеров повреждения сердечной мышцы.
Маркеры повреждения кардиомиоцитов. В настоящее время наиболее убедительным маркером является тропонин. Он имеет более высокую чувствительность к ИМ, чем МВ-фракции креатинфосфокиназы (МВ-КФК). Современные методы анализа позволяют наделять тропонин практически абсолютной кардиоспецифичностью, но, учитывая это качество, тропонин может быть повышен и при неишемическом повреждении миокарда. Поэтому только комплексный подход (клинические данные, эхокардиографические и др.) позволяют доказать острую ишемию миокарда и развитие ИМ. Уровень тропонина повышается в первые 4–6 часов и держится повышенным в пределах 8–12 дней. Длительность выявления маркера позволяет диагностировать ИМ в поздние сроки, без исследования лактатдегидрогеназы (ЛДГ). Для более точного ориентирования в сроках ИМ целесообразно исследовать «короткоживущие» маркеры некроза. «Ранним» маркером некроза миокарда является повышение активности МВ-КФК. Активность МВ-КФК повышается в первые часы повреждения миокарда и превышает нормальные показатели между 6–12 часами болезни, достигая пика к 18–24 часу заболевания, а к 48 часу показатели маркера возвращаются к нормальным. Необходимо помнить о других причинах повышения МВ-КФК: повреждение скелетной мускулатуры, хронические миопатии, почечная недостаточность, гипотиреоз за счет снижения клиренса, а также то, что соотношение МВ-КФК и общей КФК не считается критерием диагностики ИМ.
Электрокардиография. Наиболее значимыми признаками ИМ являются изменения сегмента ST (подъем с выпуклостью вверх). При нижней локализации ИМ следует фиксировать ЭКГ на правой половине грудной клетки в отведениях V3R или V4R. Для огибающей окклюзии характерны изменения в так называемых задних отведениях (V7–V9), чаще в виде появления патологического зубца Q. При этом вышеуказанные признаки нельзя считать 100% обязательными. В большинстве случаев типичные изменения ЭКГ отсутствуют, что может быть обусловлено наличием нарушения внутрижелудочковой проводимости или изолированной депрессией сегмента ST.
Эхокардиография (ЭхоКГ). Диагностическая точность ЭхоКГ зависит от качества получаемого изображения. Отсутствие патологии при ЭхоКГ не может служить основанием для исключения ишемической болезни сердца или некроза сердечной мышцы. ЭхоКГ не позволяет отличить свежий очаг асинергии от зоны постинфарктного кардиосклероза. Исследование незаменимо для исключения осложнений ИМ и сопутствующей патологии.
Лечение. Для достижения максимального положительного результата лечение должно начинаться как можно раньше, начиная с первого часа заболевания, что позволит иметь значительно лучший прогноз. Как можно раньше должна быть проведена реперфузионная терапия путем тромболизиса или первичной ангиопластики. Доказано, что рано начатое лечение приводит к существенному снижению смертности при всех формах ИМ. Первичная ангиопластика на инфаркт-ассоциированной артерии в первый час заболевания позволяет восстановить естественную перфузию миокарда в зоне повреждения Чем позже проведена реперфузия, тем выше смертность. В настоящее время доступность ангиопластики остается невысокой.
В 1996 году Европейским обществом кардиологов и Американской коллегией предложены рекомендации по лечению больных острым инфарктом миокарда, состоящие из ряда принципиальных позиций.
1. Болевой синдром имеет важнейшее значение для течения ИМ. Чем выраженнее и продолжительнее болевой синдром, тем больше опасность развития тяжелых осложнений. При отсутствии противопоказаний со стороны гемодинамики для купирования ангинозного приступа можно использовать сублингвальную форму нитроглицерина (НТГ). В отдельных случаях это позволяет получить регресс острых ишемических изменений на ЭКГ. При этом следует с осторожностью использовать НТГ при нижней локализации ИМ, т. к. может развиться тяжелая артериальная гипотония. НТГ также может вызвать сосудистый коллапс и резкое урежение сердечного ритма (вазовагальная реакция). При получении эффекта от сублингвального НТГ можно применить внутривенную инфузию данного препарата в низких дозах (5–10 мкг/мин). Применение НТГ не исключает использования анальгетиков. Не рекомендовано использование мощных вазодилататоров (например, антагонистов кальция) из-за возникновения тяжелой гипотонии и рефлекторной тахикардии. При отсутствии быстрого обезболивающего эффекта от НТГ назначают наркотические анальгетики — морфин гидрохлорид в/в до 10 мг с повторением введения препарата до полного купирования болевого синдрома. Помимо основного эффекта морфин способствует уменьшению пред- и постнагрузки на сердце, уменьшает давление в сосудах малого круга кровообращения. Из побочных эффектов основными являются гипотония и относительная брадикардия, угнетение дыхательного центра, тошнота и рвота. С целью обезболивания используют также Промедол.
Для усиления обезболивающего эффекта используют сочетание морфина и нейролептика, чаще дроперидола, обладающего также мощным противорвотным эффектом. Для больных пожилого возраста данные схемы нужно использовать с осторожностью из-за сопутствующей патологии, т. к. часто возможны нарушения функции дыхания. Для данной возрастной группы больных рекомендуется применение комбинации наркотического анальгетика и транквилизатора, например, Фентанила 0,005% 2 мл и Седуксена 0,5% 2 мл.
Большим достижением в обезболивании некупирующегося ангинозного приступа стала эпидуральная блокада. Широкое применение затруднено из-за развития специфических осложнений и наличия технических трудностей при ее выполнении.
Применение ингаляционных средств наркоза в настоящее время используется редко, только по определенным показаниям (проведение кардиоверсии, искусственная вентиляция легких, выполнение болезненных манипуляций).
2. Восстановление кровотока (реканализация) по инфаркт-ассоциированной артерии существенно уменьшает размеры зоны поражения миокарда. Эффективность тромболитической терапии (ТЛТ) прямо зависит от времени начала лечения. Желательно, чтобы время обращения за помощью и начало ТЛТ не превышало 90 минут. Показанием к ТЛТ считается наличие смещения сегмента ST вверх от изоэлектрической линии более 0,1 мВ не менее чем в двух смежных отведениях ЭКГ или блокады ножки пучка Гиса у больных, поступивших в первые 12 часов после появления симптомов ИМ. Однако при сохранении боли и указанных выше изменений на ЭКГ считается целесообразным проведение ТЛТ и в более поздние сроки (вплоть до 24 часов после начала заболевания). Под блокадой ножки пучка Гиса подразумевается вновь возникшая или предположительно вновь возникшая полная блокада левой ножки пучка Гиса, затрудняющая интерпретацию ЭКГ. Наиболее доступным с доказанной эффективностью считается препарат стрептокиназа. Препарат активизирует плазминоген непрямым способом. Препарат не следует назначать пациентам, которые перенесли ранее тяжелую стрептококковую инфекцию или которым данный препарат вводился в течение последних 5–6 месяцев. Быстрое введение стрептокиназы может вызывать резкое снижение артериального давления. Рекомендуемая доза стрептокиназы составляет 1500000 ЕД в течение часа.
Урокиназа является прямым активатором плазминогена, имеет короткий период полувыведения, вызывает более быстрое восстановление проходимости инфаркт-ассоциированной артерии, чем эквивалентная доза стрептокиназы. Рекомендуемая доза 2000000 ЕД болюсно и 3000000 ЕД в/в капельно в течение 90 минут.
Тканевой активатор плазминогена (ТАП) считается фибрин-специфичным активатором плазминогена. По сравнению со стрептокиназой и урокиназой ТАП способствует более раннему восстановлению проходимости инфаркт-ассоциированной артерии, возможно, именно этот фактор обусловлено снижает смертность при его использовании. Режим назначения ТАП 100 мг в/в в течение 3 часов: 10 мг болюсно, далее 50 мг в течение первого часа и еще 40 мг в течение последующих 2 часов. При массе тела пациента менее 65 кг назначается препарат в дозе 1,25 мг/кг (за 3 часа), при этом 10% от общей дозы должны быть введены в виде первичного болюса. Применение более высоких доз (больше 100 мг) ТАП ассоциировано с риском внутричерепного кровотечения.
С течением времени были синтезированы и другие ТАП с несколько иным молекулярным строением: ретеплаза, тенектеплаза.
Противопоказания к применению ТЛТ определяются риском возникновения серьезных кровотечений, в особенности внутричерепных. Существуют абсолютные противопоказания: активное внутреннее кровотечение, любой сосудистый эпизод в течение последних 2 месяцев, новообразование центральной нервной системы, тяжелая травма, хирургическое вмешательство в течение 3 месяцев, беременность, тяжелая артериальная гипертензия. К относительным противопоказаниям относят подозрение на расслоение аорты, сердечно-сосудистую реанимацию в течение 2 недель, злокачественные новообразования, язвенную болезнь в стадии обострения, нарушения гемостаза, системные заболевания, эндокардит и ряд других заболеваний. Следует индивидуально решать вопрос по проведению ТЛТ у больных старшего возраста, в связи с наличием большого количества сопутствующей патологии.
Сопутствующее лечение
Аспирин необходимо назначать всем больным с подозрением на ИМ, при отсутствии противопоказаний. Его положительное влияние на выживаемость, частоту реинфарктов и ишемических инсультов продемонстрировано как при проведении ТЛТ, так и в ее отсутствие. При сочетании Аспирина с ТЛТ эффективность последней значительно возрастает. Доказано, что Аспирин ингибирует агрегацию тромбоцитов и ускоряет фибринолиз. Поэтому всем больным ИМ следует назначать Аспирин немедленно в дозе 160–325 мг (разжевывать).
Гепарин при внутривенном введении совместно с активаторами плазминогена способствует ускорению проходимости инфаркт-ассоциированной артерии, особенно при использовании ТАП. При использовании стрептокиназы внутривенная инфузия гепарина не является столь необходимой. Стандартная схема гепаринтерапии предлагает первоначальное болюсное введение 5000 ЕД нефракционированного гепарина, а затем инфузию со скоростью 1000 ЕД/час, пока активированное частичное тромбопластиновое время (АЧТВ) не увеличится в 1,5–2 раза по сравнению с исходным. В связи с трудностями точной титрации данной формы гепарина, рекомендуется использовать низкомолекулярные гепарины (НМГ) с расчетом дозы на кг веса пациента.
β-блокаторы снижают риск повторного ИМ у больных, пролеченных тромболитической терапией. β-блокаторы снижают риск смерти, модулируют нейрогуморальные и гормональные системы, замедляют ремоделирование сердечно-сосудистой системы, вызывают нормализацию функционального состояния тромбоцитов. Рекомендуется применять препараты данной группы в первые 12 часов после начала ИМ у всех больных, не имеющих противопоказаний (бронхиальная астма, сахарный диабет, брадикардия, гипотония). Используются суточные доза метопролола, пропранолола.
Ингибиторы ангиотензин-превращающего фермента (иАПФ). Сердечная недостаточность (СН) является частым осложнением и одной из основных причин смертности в острый период ИМ и в отдаленные сроки после его развития. Возникновение и прогрессирование СН у больных, перенесших ИМ, связано с процессом ремоделирования миокарда ЛЖ, патофизиологический процесс которого запускается уже в первые часы заболевания. Повреждение клеточных и структурных компонентов миокарда и расширение зоны инфаркта предрасполагает к дилатации и дисфункции ЛЖ, которая определяет высокую смертность больных ИМ. Изменения в структуре ЛЖ в первые 3 дня, а в последующем пролиферация фибробластов и синтез коллагена приводят к прогрессированию ремоделирования сердца. Активным участником этих процессов являетcя ангиотензин II, вызывающий спазм коронарных артерий, увеличение работы сердца, повышение потребления миокардом кислорода, а в последующем пролиферацию фибробластов. Таким образом, появились теоретические основания для использования иАПФ при ИМ. Ингибиторы АПФ, уменьшая синтез ангиотензина II, вызывающего вазоконстрикцию как артериального, так и венозного сосудистого русла, способствуют нормализации центральной и периферической гемодинамики, тем самым предотвращают развитие кардиогенного шока, снижая нагрузку на сердце существенно, подавляют процесс ремоделирования ЛЖ. Однако применение иАПФ в остром периоде ИМ ограничивается риском снижения системного артериального давления (АД). В связи с этим, несмотря на доказанную эффективность иАПФ, не утратил своей актуальности поиск безопасных препаратов данной группы, пригодных для применения с первых суток ИМ в сочетании с ТЛТ. К препаратам, не вызывающим резкого снижения АД, относится лизиноприл (Диротон). Эффективность Диротона как средства, препятствующего ремоделированию ЛЖ и развитию СН, а также уменьшающего риск смерти после развития ИМ, показана в условиях эксперимента и клиники. В отличие от большинства иАПФ Диротон не нуждается в биотрансформации в печени для образования активных метаболитов, а также не содержит сульфгидрофильной группы, являющейся причиной ряда побочных эффектов. Отсутствие печеночного метаболизма у Диротона позволяет рекомендовать его больным с патологией печени. Диротон уменьшает риск взаимодействия с другими лекарственными препаратами, которые подвергаются биотрансформации в печени. Исследование эффективности Диротона у пациентов с ИМ и в раннем постинфарктном периоде показало снижение смертности, уменьшение СН. Диротон доказал свою эффективность также у больных пожилого возраста.
Антиаритмические препараты. Обычно речь идет о применении Лидокаина, который ранее назначался всем с профилактической целью купирования желудочковых нарушений ритма. Впоследствии оказалось, что реканализация инфаркт-ассоциированной артерии уменьшает вероятность развития таких аритмий, и доказано, что рутинное применение препарата способствует увеличению смертности. Лидокаин следует назначать только при желудочковой тахикардии или фибрилляции желудочков.
Магния сульфат (магнезия сульфат) может применяется при наличии лабораторно доказанной гипомагнемии или других специфических показаний (например, полиморфная желудочковая тахикардия).
Н. В. Журавлева, кандидат медицинских наук
О. А. Поворинская
РНИИ геронтологии, Москва
Ведение пациентов с инфарктом миокарда. Врачебная тактика при инфаркте миокарда.
Общие принципы:
- Постельный режим с ЭКГ-мониторингом в течение 24 ч, затем программа расширения двигательной активности.
- При чистых легочных полях на рентгенограмме органов грудной клетки и отсутствии осложнений кислородотерапию можно отменить.
- Лихорадка (до 38 °С) и нейтрофильный лейкоцитоз (до 12— 15 х 109/л), являющиеся характерными системными ответами на инфаркт, обычно появляются на 3—4 день. Другие причины лихорадки после инфаркта включают перикардит и тромбофлебит в месте катетеризации.
- При неосложненном течении инфаркта и если позволяют домашние условия, пациента можно выписать из стационара через 5 дней.
Лекарственная терапия:
- Гепарин обычно следует назначать в течение 48 ч после введения альтеплазы или при мерцании предсердий.
- Все пациенты должны продолжить прием по 150 мг аспирина ежедневно (в течение 3 месяцев, затем по 75 мг ежедневно).
- При отсутствии противопоказаний пациенты должны продолжить прием блокатора внутрь.
- Необходимо начать терапию ингибиторами АПФ, если имеются клинические признаки сердечной недостаточности или имеются показания.
- При уровне общего холестерина на момент поступления > 5 ммоль/л необходимо начать прием статинов.

Рецидив болей:
- В течение 1—2 дней характерны неприятные ощущения, и их следует правильно оценить, особенно если проводились реанимационные мероприятия.
- Перикардит развивается у 20 % пациентов и дает боли, похожие на начальные боли при инфаркте, но обычно менее выраженные и меняющиеся в зависимости от положения тела и дыхания. Шум трения перикарда может не выслушиваться. Назначьте аспирин до 600 мг через каждые 6 ч. Если прием аспирина не облегчает боль, назначьте нестероидные противовоспалительные препараты, например, по 25—50 мг индометацина через каждые 8 ч.
- При повторном инфаркте (длительная боль в грудной клетке со свежим подъемом сегмента ST) необходимо снова провести тромболитическую терапию. Назначьте альтеплазу, если в течение предыдущих 4 дней и более применялась стрептокиназа. Длительная или рецидивирующая боль, даже без новых изменений сегмента ST, не укладывающаяся в клиническую картину перикардита, может быть показанием к выполнению ангиографии — необходимо проконсультироваться с кардиологом.
Появление нового сердечного шума:
- Шум трения перикарда может быть ошибочно принят за сердечный шум.
- Нежный мезодиастолический шум является доброкачественным и не требует проведения эхо кардиографии при отсутствии сердечной недостаточности или артериальной гипо-тензии. Более громкие шумы предполагают аортальный стеноз и требуют проведения эхокардиографии.
- При пансистолических шумах требуется эхокардиографическое исследование. Шумы могут быть результатом ишемической митральной регургитации или, реже (около 2% острых инфарктов миокарда), — вследствие разрыва папиллярных мышц или межжелудочковой перегородки.
- Обычно разрыв межжелудочковой перегородки вызывает резкие гемодинамические нарушения с отеком легких и часто кардиогенным шоком, но иногда может иметь скудные клинические проявления или проявляться позже нарушением функции почек.
- При разрыве межжелудочковой перегородки или тяжелом состоянии пациента с новым сердечным шумом проконсультируйтесь с кардиологом.
Пробы с физической нагрузкой:
- Большинство смертей в восстановительном периоде наблюдается в первые три месяца после выписки из стационара. Ваша задача заключается в выявлении пациентов, чей прогноз улучшится при проведении ранней реваскуляризации.
- Проба с физической нагрузкой на беговой дорожке должна выполняться у всех пациентов до или как можно скорее после выписки при отсутствии противопоказаний к проведению реваскуляризации (например, пожилой возраст, сопутствующие заболевания). Согласно протоколу Брюса, признаками высокого риска являются депрессия сегмента ST > 2 мм или боль в грудной клетке, возникшая в первые 6 минут.
- Показания к сцинтиграфии миокарда и эхокардиографии с нагрузкой включают:
- непереносимость физической нагрузки; - блокада левой ножки пучка Гиса; - сомнительная проба с физической нагрузкой.
Реабилитация и вторичная профилактика:
- Если общий холестерин, измеренный до или в течение 24 ч после возникновения инфаркта, был > 5 ммоль/л, начните терапию статинами (препарат и стартовую дозу выбирайте в соответствии с местными рекомендациями). Пациентам должен быть дан совет по диете с низким содержанием липидов. Необходимо стремиться достичь уровня ЛПНП < 3 ммоль/л (общего холестерина < 5 ммоль/л) спустя 2 месяца после инфаркта.
- Лечение артериальной гипертензии должно быть направлено на стабилизацию уровня АД не выше 140/85 мм рт. ст. или менее (у пациентов с сахарным диабетом не выше 130/80 или менее).
- Курящим пациентам рекомендуйте бросить курить.
- Необходимо сотрудничество в процессе дальнейшего наблюдения между врачами реабилитологами больницы и лечащим врачом.
- После инфаркта у пациентов часто наблюдаются психические нарушения, которые могут потребовать вмешательства специалиста.
- Включите в реабилитационную программу советы по тактике ведения коронарного риска, физической и психологической поддержке.
Выбор тактики восстановления коронарного кровотока у больных инфарктом миокарда
С точки зрения патоморфологии, инфаркт миокарда (ИМ) — это гибель (некроз) кардиомиоцитов, вызванная длительной ишемией миокарда из-за нарушения коронарного кровотока. В большинстве случаев некроз сердечной мышцы имеет характер очагового поражения в облас
С точки зрения патоморфологии, инфаркт миокарда (ИМ) — это гибель (некроз) кардиомиоцитов, вызванная длительной ишемией миокарда из-за нарушения коронарного кровотока. В большинстве случаев некроз сердечной мышцы имеет характер очагового поражения в области кровоснабжения одной из коронарных артерий. Развитие инфаркта миокарда с подъемом сегмента ST (ИМСПST) чаще всего связано с острым уменьшением (прекращением) коронарного кровоснабжения, причиной которого является окклюзирующий тромбоз атеросклеротически измененной коронарной артерии (КА). У 65–75% больных ИМСПST коронарный тромбоз возникает на месте внезапного разрыва «нестабильной» («уязвимой») атеросклеротической бляшки. Такая «нестабильная» бляшка имеет большое липидное ядро (более 50% ее объема) и истонченную соединительнотканную оболочку, содержащую много макрофагов и Т-лимфоцитов, выделяющих металлопротеиназы (коллагеназа и др.) и цитокиназу, которые способствуют нарушению целостности этой оболочки. Наличие большого количества макрофагов и Т-лимфоцитов указывает на активацию воспалительного процесса и, вероятно, на его ведущую роль в уменьшении механической устойчивости атеросклеротической бляшки к разрыву. Эрозия эндотелиального слоя бляшки существенно реже бывает причиной ИМСПST, чем разрыв ее фиброзной капсулы.
В патогенезе повреждения «нестабильной» бляшки и тромбообразования существенное значение придается ряду физиологических параметров: системному артериальному давлению (АД), частоте сердечных сокращений (ЧСС), тонусу КА, вязкости крови, активности эндогенного тканевого активатора плазминогена (t-PA), уровню кортизола и катехоламинов в плазме крови. Тромб, ответственный за развитие ИМСПST, обычно имеет длину около 1,0 см и состоит из тромбоцитов, фибрина, эритроцитов и лейкоцитов. Его состав может существенно различаться: белые тромбы состоят преимущественно из тромбоцитов и фибрина, а красные тромбы — из эритроцитов, фибрина, тромбоцитов и лейкоцитов. Важно отметить, что приблизительно 3/4 всех случаев окклюзирующего тромбоза выявляется при незначительном или умеренно выраженном стенозе КА. Только у 15–20% больных он определяется в области гемодинамически значимого (70% и более) сужения КА [1].
Ряд патологических процессов, отличающихся от атеросклероза, также могут быть причиной ИМ (табл. 1).
Только у 5% больных с ИМ не выявляются атеросклеротические изменения в коронарных артериях (у больных ИМ моложе 35 лет атеросклероз КА отсутствует в 10–15% случаев).
Острая окклюзия КА в случае отсутствия адекватного коллатерального кровотока или лизиса тромба (фармакологического или спонтанного) приводит к тяжелой трансмуральной ишемии миокарда, а если она сохраняется более 20–30 минут, то и к развитию ИМ с подъемом сегмента ST. Некроз миокарда сопровождается изменением его функционального состояния и, в первую очередь, нарушением сокращения и расслабления сердечной мышцы. Если объем некротизированного участка относительно небольшой и составляет 15–20% массы миокарда левого желудочка (ЛЖ), глобальная функция сердечной мышцы обычно остается сохраненной из-за увеличения сократимости ее неповрежденной части. Однако при поражении значительного сегмента миокарда ЛЖ (более 25%) возможно развитие застойной сердечной недостаточности. Когда ИМ очень большой и включает более 35% массы миокарда ЛЖ, это грозит появлением отека легких или кардиогенного шока [2].
Временная классификация, которая основывается на морфологических изменениях в области сердечной мышцы, выделяет 3 стадии ИМ: острая стадия или острый ИМ (от 6 часов до 7 дней), стадия заживления (healing) или рубцевания (7–28 дней) и стадия зажившего ИМ (healed) или стадия рубца (29 дней и более) [3].
Несмотря на значительные достижения в лечении больных с ИМСПST, общая смертность при нем составляет 15–25%, а около половины из этих фатальных исходов развивается в течение первых 1–2 часов заболевания, в основном от желудочковых тахиаритмий. Существенный прогресс в снижении госпитальной летальности от ИМ в Европе и США связан с внедрением в 60-е годы прошлого столетия специализированных отделений с палатами (блоками) интенсивной помощи больным с острой коронарной патологией. До тромболитической эры, благодаря в основном возможности своевременной диагностики (мониторирование ЭКГ) и экстренной терапии (электрическая кардиоверсия) фатальных желудочковых аритмий сердца, смертность снизилась с 25–30% до 18%. С началом широкого использования фибринолитических препаратов, Аспирина и чрескожных коронарных вмешательств (ЧКВ — баллонирование или стентирование КА) 30-дневная летальность уменьшилась до 6–8%. Так, по данным Euroheart syrvey of acute coronary syndromes [4], 30-дневная смертность у больных острым коронарным синдромом с подъемом сегмента ST составляет 8,4%.
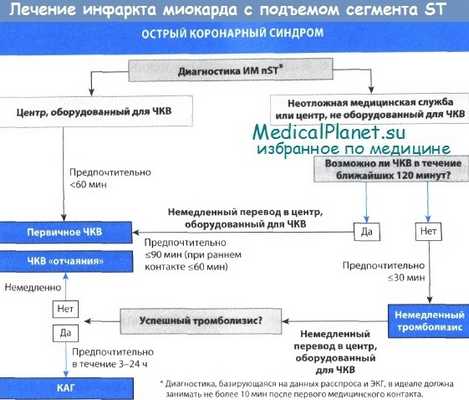
Важнейшее значение в улучшении прогноза больных ИМСПST имеет адекватное и своевременное восстановление кровотока в окклюзированной КА.
Как известно, интенсивно изучаются, а в некоторых странах уже используются две тактики достижения реперфузии в инфаркт-связанной КА: фибринолитическая терапия (ФЛТ) и механическое восстановление коронарного кровотока (ЧКВ или реже коронарное шунтирование (КШ)). Первичная коронарная ангиопластика имеет ряд преимуществ перед ФЛТ: (1) восстановление коронарного кровотока при ее проведении происходит более чем у 85% больных ИМСПST (при ФЛТ — только в 60–70% случаев); (2) в отличие от ФЛТ возможно значительное уменьшение резидуального стеноза и в связи с этим снижение вероятности развития реокклюзии КА и появления постинфарктной стенокардии; (3) сокращение количества геморрагических осложнений, в том числе геморрагических инсультов.
Анализ 10 рандомизированных исследований, выполненный W. D. Weaver et al. в 1997 г. [5], демонстрирует достоверное улучшение клинического течения ИМСПST при проведении механической реперфузии: смертность — 4,4% и 6,5%, нефатальные рецидивы ИМ — 7,2% и 11,9%, геморрагический инсульт — 0,1% и 1,1%. Подобные данные были получены и при более поздней (2003 г.) оценке результатов 23 исследований по сравнению ЧКВ и ФЛТ у больных ИМСПST [6]. Стентирование КА по сравнению с баллонной ангиопластикой уменьшает риск развития ретромбоза, но при этом не приводит к изменению смертности и частоты рецидивов ИМ [7].
Для решения вопроса о выборе способа восстановления коронарного кровотока необходимо рассмотреть следующие факторы:
В исследовании CAPTIM [8] при сопоставлении раннего (догоспитального) фибринолиза и первичного ЧКВ не было обнаружено достоверных различий в исходах заболевания (оценивалась комбинированная конечная точка: смерть, рецидив ИМ и инсульт). Таким образом, если прошло менее трех часов после появления симптомов ИМ и нет технических проблем для выполнения ЧКВ, не отдается предпочтения той или другой стратегии реперфузии. Однако в большинстве клиник при данных обстоятельствах предпочитают ФЛТ (табл. 2).
При госпитализации больного больше чем через 3 часа после развития ИМСПST преимущество имеет коронарная ангиопластика. Тем не менее, первичное ЧКВ должно быть выполнено как можно быстрее (в течение 90 минут после первого контакта с врачом). Определенные требования предъявляются к лаборатории, в которой проводится механическая реперфузия: в ней должно выполняться не менее 200 вмешательств в год, а врач должен делать не менее 75 ангиопластик в год. В тех случаях, когда введение фибринолитика может быть проведено существенно раньше (разница во времени превышает 1 час), предпочтение отдается ФЛТ.
Чрескожное коронарное вмешательство эффективнее ФЛТ при кардиогенном шоке (КРШ). Условиями, определяющими успешность его результатов, являются: развитие КРШ в течение 36 часов от начала ИМ и выполнение ангиопластики не позднее 18 часов от возникновения КРШ. Первичное ЧКВ рекомендуется больным с тяжелой сердечной недостаточностью и отеком легких (класс 3 по Киллипу), жизнеопасными желудочковыми аритмиями, рецидивирующей ишемией миокарда, даже если они развиваются через 12 и более часов (до 24 часов) после ИМ.
Одним из показаний для первичного ЧКВ является наличие противопоказаний к ФЛТ: оно проводится не позднее 12 часов от начала заболевания при отсутствии осложнений ИМ и до 24 часов в случаях появления гемодинамической и электрической нестабильности.
Проведение коронарной ангиопластики целесообразно в случаях, когда по совокупности неинвазивных методов обследования больного (клиника, ЭКГ, ЭхоКГ и др.) предполагается отсутствие эффекта от ФЛТ, выражающееся в сохранении или появлении симптомов ишемии миокарда, сердечной недостаточности и тяжелых желудочковых нарушений ритма сердца.
Перспективным, находящимся в стадии клинического изучения, представляется комбинированный подход к реперфузионной терапии: введение фибринолитика (предпочтительнее фибрин-специфичного) на догоспитальном этапе и механическая реперфузия (стентирование КА) в стационаре.
Перед ЧКВ к Аспирину следует добавить клопидогрель, применение которого продолжается по крайней мере 1 месяц после имплантации непокрытых металлических стентов и в течение нескольких месяцев при использовании стентов с покрытием (3 месяца — сиролимус, 6 месяцев — паклитаксел). У больных с низким риском кровотечений клопидогрель назначается до 12 месяцев [9]. Также для улучшения исходов первичной коронарной ангиопластики (со стентированием или без него) вводится абциксимаб (он предпочтительнее других ИГПРIIb/IIIa тирофибана и эптифибатида).
Коронарное шунтирование выполняется у больных с осложненным течением ИМСПST, которые не являются кандидатами для ЧКВ (стеноз общего ствола левой КА, трехсосудистое поражение). Оно проводится, кроме того, при хирургических вмешательствах по поводу таких осложнений ИМ, как разрыв межжелудочковой перегородки или тяжелая митральная недостаточность.
ЧКВ и КШ не показаны у асимптомных больных без гемодинамической и электрической нестабильности, когда после развития ИМСПST прошло более 12 часов.
По вопросам литературы обращайтесь в редакцию.
Ю. А. Бунин, доктор медицинских наук, профессор
РМАПО, Москва
Острый инфаркт миокарда. Тактика при остром инфракте миокарда.
Предварительный диагноз основывается на данных анамнеза и ЭКГ. Характерна острая загрудинная боль длительностью 20 мин и более, но также могут наблюдаться острые боли в эпигастрии с рвотой, острое расстройство сознания, отек легких, желудочковая тахикардия и артериальная гипотензия..
- Подключите ЭКГ-монитор, обеспечьте подачу кислорода и запишите ЭКГ в 12 отведениях. Убедитесь, что дефибриллятор находится рядом, т. к. частым ранним осложнением является фибрилляция желудочков. Оцените пульс и измерьте АД. Терапия нарушений ритма должна проводиться в соответствии со стандартными схемами.
- Катетеризируйте периферическую вену, возьмите кровь на анализ и купируйте болевой синдром введением диаморфина. Введите внутривенно 5 мг (2,5 мг у пациентов с низкой массой тела и у пожилых) в течение 3—5 мин, в дальнейшем вводите по 2,5 мг каждые 10—15 мин до купирования болевого синдрома. Также необходимо ввести противорвотный препарат (например, 12,5 мг прохлорперазина или 10 мг метоклопрамида внутривенно).
- Соберите краткий анамнез, обращая внимание на время начала боли и на наличие ишемической болезни сердца в анамнезе. Проведите полное обследование. Оцените наполнение яремных вен, выслушайте легкие (особенно нижние отделы) и сердечные шумы, определите пульс на магистральных артериях.
- Дайте 300 мг аспирина (таблетку разжевать), кроме случаев, когда пациент уже принял аспирин или имеются противопоказания, и нитроглицерин (глицерил тринитрат) под язык (1 таблетка или 2 дозы в виде спрея).
- Введите внутривенно блокаторы, кроме случаев отека легких, или когда систолическое АД < 100 мм рт. ст. или частота сердечных сокращений < 60/мин (например, 5—15 мг метопролола внутривенно или 5—10 мг атенолола внутривенно).
Можно ли проводить тромболитическую терапию? Вам необходимо ответить на следующие вопросы:
- Имеется ли на ЭКГ подъем сегмента ST (> 1 мм в 2 или более соседних отведениях) или недавно возникшая блокада левой ножки пучка Гиса?
- Сохраняются ли данные изменения в течение 12 ч от начала болей (в течение 24 ч, если боль в груди и/или подъем сегмента ST все еще сохраняются, особенно при инфаркте передней стенки).
- Может ли подъем сегмента ST быть следствием какого-либо другого заболевания, кроме инфаркта миокарда, например, острого перикардита или физиологической ранней реполяризации?
- Имеются ли какие-либо серьезные противопоказания для проведения тромболитической терапи?
Какой тромболитический препарат выбрать? Так как не существует единого мнения, следует руководствоваться местными схемами. Альтеплаза не имеет значительных преимуществ, кроме как у пациентов, у которых применяли стрептокиназу в течение последних 4 дней—12 месяцев.
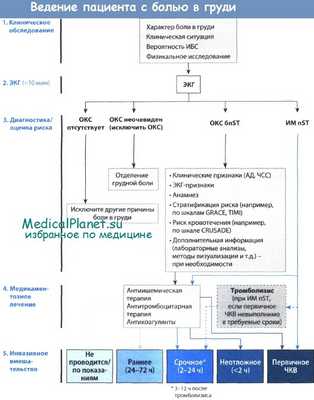
Рассмотрите вопрос о первичной ангиопластике при возможности быстрой доставки в кардиохирургический центр.
Показания:
- подъем сегмента ST при наличии противопоказаний к тромболитической терапии;
- кардиогенный шок;
- ранняя госпитализация в течение 6 ч после начала болевого приступа;
- ожидаемое время для выполнения ангиопластики < 90 мин.
Дальнейшее ведение сахарного диабета при инфаркте миокарда или глюкозе крови > 11 ммоль/л.
При подозрении на ИМ (подъем сегмента ST или недавно возникшая блокада левой ножки пучка Гиса) следует назначить аспирин и гепарин (нефракционированный или низкомолекулярный гепарин), при повышении тропонина в плазме необходимо добавить ингибиторы гликопротеина IIb/IIIа (тирофибан или эптифибатид).
В заключение необходимо проанализировать гемодинамические эффекты инфаркта.
Диагноз кардиогенного шока выставляется при:
- систолическом АД < 90 мм.рт. ст.;
- ЧСС > 100 или < 40 в 1 мин;
- одышке или сатурации < 90 %;
- холодных кожных покровах или обильном потоотделении; - возбуждении или расстройстве сознания; - олигурии.
Такие пациенты имеют плохой прогноз, при отсутствии быстрого эффекта от медикаментозной терапии необходимо обсудить с кардиологом проведение ранней реваскуляризации.
Читайте также:
- Кости при мастоцитозе - лучевая диагностика
- Депрессивное возбуждение. Маниакальное возбуждение. Клиника ( признаки ) депрессивного возбуждения. Клиника ( признаки ) маниакального возбуждения. Маниакальная триада.
- Локализация язвы желудка и ее значение
- Невринома средостения. Пример невриномы средостения
- Инфекция, вызываемая хантавирусом
