Венозная аномалия развития головного мозга на ангиограмме
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Кавернозная венозная мальформация головного мозга, чаще известная как кавернозная гемангома или кавернома, часто встречающаяся сосудистая мальформация головного мозга, с характерными изменениями, выявляемыми при МРТ.
Кавернозные мальформации встречаются находятся в разных частях тела человека, но данная публикация посвещена кавернозным венозным мальформациям центральной нервной системы.
Терминология
Встречается множество синонимов для данной патологии, вклюяая термины кавернозная гемангиома, церебральная кавернозная мальформация или просто кавернома. Эта патология не относится к неопластическим процессам, следовательно терминов гемангиома и кавернома следует избегать.
Кроме того, важно отметить что в соответствии с новейшей номенклатурой ISSVA классификации сосудистых аномалий, эти изменения соответствуют низкоскоростным венозным мальформациям. Но использование в описании или заключении дополнения кавернозная полезно, так как данный термина наиболее известен большинству клиницистов.
Эпидемиология
У большинства пациентов клинические симптомы проявлюятся в возрасте 40-60 лет. В большинстве случаев это единичная находка. Множественные кавернозные мальформации или наличие мальформации у членов семьи может указывать на наследственный характер патологии.
Клинические проявления
Большая часть кавернозных венозных мальформаций является случайной находкой и в основном они проявляет себя клинически в течении жизни. Клинические проявления вызываются кровоизлияниями с развитием очаговой неврологической симптоматики или развитием припадков. Риск кровоизлияния составляет ~1% в год при наследственно обусловленных множественных мальформациях и значительно меньше для спорадических единичных мальформаций.
Морофология
Макроскопически кавернозная венозная мальформация выглядят как ягода шелковицы.
При гистологическом исследовании кавернозные венозные мальформации представляют собой тонкостенные полости неправильной формы, стенки которых образованы эндотелием. Полости могут плотно прилежать друг к другу, либо быть разделены коллагеновыми волокнами или фиброзной тканью, в отличии от АВМ, между петель которых может присутствовать мозговое вещество.
В отдельных случаях, они тесно ассоциируется с венозными аномалиями развития (DVA) и в таком случае это - смешанная сосудистя мальформация.
Классификация
По классификации Zabramski могут быть сгруппирована в 4 типа.
Диагностика
Кавернозные венозные мальформации головного мозга в ~ 80% случаев лакализуются супратенториально, но в целом могут локализоваться в любом отделе головного мозга, включая ствол. Чаще всего они единичыне, но в то же время у одной трети пациентов со спорадическим образованием, может встречатся более одной мальформации.
Компьютерная томография
Крупные мальформации визуализируются при компьютерной томографии как зоны повышенной плотности, при наличии подострого кровоизлияния окруженные перифокальным отеком, не усиливаются при контрастировании. Мальформации малых размеров трудно различимы.
Магнитно-резонансная томография
Магнитно-резонансная томография является методом выбора. Класическими являются признак попкорна или ягоды, окруженный по периферии кольцевидной зоной выпадения сигнала за счет наличия гемосидерина и характеризующися повышенной магнитной восприимчивостью.
- Т1 и Т2 МР сигнал вариабельны в зависимости от стадии распада продуктов гемоглобина в мальформации и иногда могут визуализироваться уровни жидкость-жидкость.
- Последовательности градиентного эха или Т2* позволяют лучше выявлять мальформации чем Т1 и Т2 взвешенные изображения. У пациентов с наследственной формой множественных кавернозных мальформаций они являются важными для подсчета числа образований, которые могут быть пропущены на спин-эхо последовательностях.
- Изображения взвешенные по магнитной восприимчивости (SWI) имеют чувствительность сопоставимую с градиентными последовательностями в выявлении капилярных телеангиэктазий, кроме того они характеризуются высокой чувствительностью к выявлению кальцинатов по сравнению с изображениями взвешеными по Т1 и Т2.
При наличии недавнего кровоизлияния может выявлятся умеренно выраженный перфиокальный отек.
В основном не изменяют интенсиность МР сигнала по Т1 после введения контрастного препарата, в то же время это возможно.
Селективная ангиография
Квернозные мальформации не визуализируются при ангиографии, не выявляются артериовенозные шунты.
Лечение и прогноз
В основном асимптомные и при необходимости ведуться консервативно. Клинически проявляемые мальформации обусловленным объемным воздействием, эпилептогенной активностью или повторными кровоизияниями, по возможности, резецируются.
Дифференциальный диагноз
Квернозные венозные мальформации следует дифференцировать с многочисленными другими патологиями проводящими к множественным микрокровоизлияниям, включая:
Венозная ангиома головного мозга
Венозная ангиома головного мозга (венозная мальформация головного мозга) представляет собой сосудистую аномалию, ограниченных размеров, при проведении ангиографии часто такие аномалии имеют характерный вид. В настоящее время данную патологию рассматривают, как один из вариантов аномалии развития. Сейчас сохраняются дискуссии по поводу взаимосвязи венозных и кавернозных ангиом, часть авторов предполагает, что это единая форма, но разные этапы формирования. Размеры мальформации могут существенно различаться, в большинстве случаев данная патология носит доброкачественный характер, часто являясь случайной находкой при проведении МРТ. Однако в некоторых случаях венозные сосудистые аномалии способны привести к серьезным последствиям, поэтому недооценивать данное состояние нельзя. В соответствии с международной классификацией болезней МКБ-10, патологии присвоен код D18.0 – Гемангиома любой локализации.
Симптомы
Часто ангиома после развития не проявляет себя активной клинической симптоматикой. Если размеры новообразования станут настолько большими, что возникнет компрессия окружающих тканей, то патология может проявляться различными неврологическими симптомами. Наиболее опасным исходом является разрыв стенки сосуда с последующим развитием кровоизлияния с соответствующей клинической картиной. Одними из частых первых симптомов венозной сосудистой мальформации головного мозга являются головные боли, с характерной симптоматикой, не поддающиеся стандартной комбинированной консервативной терапии. При большом объеме новообразования может наблюдаться «масс эффект», симптомы сдавления мягких тканей и мозговых оболочек. В таком случае возникают постоянные распирающие головные боли, усиливающиеся после ночного сна (вследствие усиления внутричерепного давления в положении лежа). При прогрессировании заболевания присоединяется слабость конечностей, судороги, ощущение усталости, потеря трудоспособности, может возникать рвота, не приносящая облегчения. Такая симптоматика должна насторожить врача, поскольку эти симптомы являются «красными флагами», указывающими на потенциально опасное состояние.
Наиболее частые симптомы сдавления окружающих тканей приведены ниже, к ним относят:
- постоянные, постепенно усиливающиеся головные боли (часто давящего, распирающего характера);
- эпилептические приступы, судорожный синдром;
- головокружение (не купируемое лечебными маневрами и приемом лекарств);
- двигательные нарушения (часто параличи и парезы, связанные с топографической локализацией опухоли);
- тошнота и рвота, не приносящая облегчения пациенту;
- атаксия, астазия, абазия, нарушения координации, мозжечковые нарушения (в случае локализации опухоли в мозжечке);
- чувство шума и дискомфорта в ушах и голове;
- речевые нарушения
- зрительные расстройства;
- вкусовые нарушения;
- когнитивные нарушения и расстройства высших психических функций (нарушения памяти, внимания, эмоциональные изменения).
Венозная ангиома головного мозга при проведении нейровизуализации представляет собой скопление объединенных в клубок сосудов, переходящих в единый широкий венозный ствол. Это наиболее доброкачественный и безопасный вариант течения ангиомы, пациент часто доживает до преклонных лет не зная о наличии у него данной патологии. Иногда присутствуют указанные выше клинические проявления заболевания, но при этом риск разрыва относительно минимальный. Следует учитывать, что кавернозная форма ангиомы головного мозга является более опасной, поскольку из-за особенностей строения существует высокая опасность разрыва стенок полости с последующим кровоизлиянием. Одним из частых клинических проявлений кавернозной ангиомы головного мозга является судорожный синдром.
Причины
В подавляющем большинстве клинических случаев венозной ангиомы головного мозга речь идет о наследственной врожденной патологии (по разным данным около 90%). В настоящее время нет единого мнения о природе возникновения венозных мальформаций, помимо генетической природы исследователи рассматривают еще несколько причин: травма сосудов головы, инфекционный агент, соматическая патология (например, цирроз печени или иные злокачественные новообразования внутренних органов). Сохраняется вопрос об истинных причинах развития врожденных ангиом. Патогенез связан с постоянным неправильным формированием сети анастомозов между сосудами (артериями, венами и капиллярами), постепенный рост ангиомы сдавливает соседние ткани и провоцирует развитие указанных ранее симптомов. Таким образом базой развития ангиомы служит разрастание ткани посредством деления сосудистых клеток эндотелия. В результате данного процесса сосуды составляют собой сетку, элементы которой достаточно тесно контактируют друг с другом. Далее эти венулы срастаются, формируя сектора, разделенные стенками стромы. Несмотря на то, что венозная ангиома наименее опасный вариант ангиом головного мозга, неправильная сосудистая сеть провоцирует развитие воспалительного процесса в тканевых структурах мозга, а рост ангиомы приводит к постоянному повреждению мозга. Наиболее тяжелые случаи связаны с быстрым неконтролируемым ростом венозной мальформации с выраженным «масс-эффектом», а также с разрывом стенок сосудов и кровоизлиянием. Оба осложнения с большой вероятностью будут летальны.
В случае выявления описанной симптоматики у пациента в ходе рутинного неврологического осмотра и беседы, врач должен назначить дополнительное инструментальное исследование. Наиболее информативные методы выявления сосудистых патологий головного мозга это ангиографическое исследование с контрастированием, МР-ангиография. Метод выбора при диагностике венозной ангиомы головного мозга это ангиография с контрастированием. Контрастное вещество сохраняется в крови до конца венозной фазы кровотока (поскольку в самой опухоли крайне медленный кровоток по сравнению с нормальными сосудами), контрастируются венозные ангиомы в конце капиллярной фазы. Ангиографическая картина, полученная в артериальной фазе при этом остается нормальной. При использовании КТ без контраста венозная ангиома не проявляется, поэтому прибегают к КТ-ангиографии с использованием мультиспирального томографа. Аналогичная ситуация наблюдается при проведении МРТ без контрастного усиления, в таких случаях мальформация вен может визуализироваться в виде линейных локальных участках с низким МР-сигналом на Т1 взвешенных изображениях, низким или высоким МР сигналом на Т2 взвешенных изображениях. Проведение МРТ с контрастным усилением является более чувствительным методом в диагностике данной патологии. На полученных изображениях наиболее типичной картиной является вид мелких венул сходящихся и формирующих единую вену (по типу «кисти» представленной на рисунке ниже).
На снимке видна сеть венозных сосудов, сливающихся в единую крупную вену.
Лечение
Тактика ведения пациента с венозной ангиомой головного мозга зависит от локализации патологии, размера, скорости роста опухоли и особенностей кровотока. В определенных случаях нейрохирурги и ангиохирурги рекомендуют проведение операции по удалению новообразования, поскольку локализация патологического процесса может прямо угрожать жизни пациента. В процессе подготовки к операции пациенту может быть назначено консервативное лечение:
- Седативные препараты;
- Антиконвульсанты;
- Анальгетики, противовоспалительные препараты;
- Сосудистые препараты и ноотропы.
Существует несколько вариантов оперативного лечения венозной ангиомы мозга:
- Непосредственно оперативное удаление сосудистой мальформации. Показано при поверхностной локализации ангиомы, для лечения более глубоких опухолей используют более совершенные менее инвазивные методы
- Применение гамма-излучения в качестве альтернативы операции («кибернож» или «гамма-нож»), при таком методе происходит закупоривание сосудов, формирующих ангиому с помощью направленного излучения, следствием этого является остановка кровообращения в опухоли и прекращение роста.
- Введение специального склерозирующего препарата с помощью сосудистого катетера, по своему эффекту этот метод схож с предыдущим, также происходит закупорка сосудов опухоли.
- Проведение ангиопластики;
В случаях легкого течения заболевания (небольшого объем, при отсутствии роста опухоли), бессимптомном течении часто патологический процесс просто наблюдают в динамике. Кроме того, наблюдение и консервативное лечение показано при невозможности удалить новообразование – это тяжелая сопутствующая патология, глубинная локализация опухоли, высокие риски летального схода при оперативном вмешательстве.
Записаться на прием в Самаре:
Деменция с тельцами Леви
Данное заболевание относится к нейродегенеративным. Для него характерным является: деменция, психиатрические и вегетативные нарушения. Этиология и патогенез Этиология до настоящего времени остается неясной.…
Дисциркуляторная энцефалопатия
ДЭП – прогрессирующие изменения мозга за счёт нарушения кровообращения, которое характеризуется многоочаговым поражением вещества мозга. При энцефалопатии обращает на себя внимание не только головная…
Синдром Ламберта-Итона
Первое описание заболевания в литературе появилось в 1953 г. J. Anderson описал случай из практики: у 47-летнего мужчины с раком легкого наблюдались симптомы похожие на миастению. После удаления опухоли…
Аномалия Арнольда-Киари
В связи с доступностью исследования и высокой разрешающей способностью МРТ мы довольно часто встречаемся с заключением - аномалия Арнольда-Киари. Что же подразумевается под этим понятием? Аномалия Арнольда-Киари…
Сотрясение головного мозга
Сотрясение головного мозга – это черепно-мозговая травма легкой степени без повреждений костей свода и основания черепа. При данном состоянии нет выраженных нарушений работы головного мозга и нет изменений…
Внутричерепная гипертензия
Внутричерепная гипертензия – это состояние (синдром), связанное с повышением давления спинномозговой жидкости (ликвора) внутри черепа. Основными симптомами повышения внутричерепного давления является…
Венозная аномалия развития головного мозга на ангиограмме
Диагностика венозной аномалии развития головного мозга по КТ, МРТ, ангиограмме
а) Терминология:
1. Сокращения:
• Венозная аномалия развития (ВАР)
2. Синонимы:
• Венозная ангиома
3. Определение:
• Врожденная сосудистая мальформация головного мозга со зрелыми венозными элементами
• Может представлять собой анатомический вариант нормального венозного оттока
б) Визуализация:
1. Общие характеристики венозной аномалии развития:
• Лучшие диагностические критерии:
о «Голова медузы» (дилатированные медуллярные вены в белом веществе)
• Локализация:
о У угла желудочка
- Наиболее частое расположение: возле переднего рога
- Другой вариант: рядом с IV желудочком
• Размеры:
о Вариабельные (могут быть крупные), но обычно < 3 см
• Морфология:
о Зонтоподобное скопление расширенных медуллярных (расположенных в белом веществе) вен
о Крупная «коллекторная» вена дренируется в синус твердой мозговой оболочки или глубокую эпендимальную вену
о Обычно единичная
- Могут быть множественными при синдроме голубых эластичных пузырчатых невусов
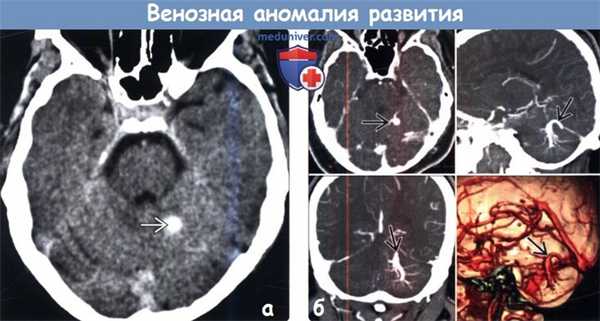
(а) Бесконтрастная КТ, аксиальный срез: хорошо очерченный гиперденсный участок в левом полушарии мозжечка.
(б) КТ-ангиография, аксиальный, сагиттальный и корональный срезы, а также 3D реконструкция у этого же пациента элегантно демонстрируют венозную аномалию развития (BAP).
2. КТ при венозной аномалии развития:
• Бесконтрастная КТ:
о Чаще всего: определяется гиперденсность расширенной «коллекторной» вены; это не патология
о Иногда: Са++ при смешанной кавернозной мальформации (КМ)
о Редко: острое паренхиматозное кровоизлияние (при спонтанном тромбозе дренирующей вены)
• КТ с контрастированием:
о Многочисленные линейные или точечные контрастируемые фокусы:
- Хорошо очерченные округлые/овальные контрастированные участки на серии изображений
- Сходятся на одной расширенной дренирующей вене трубчатой формы
- Иногда визуализируется как линейная структура на одном срезе
(а) Венозная аномалия развития (ВАР) может сочетаться с корковой дисплазией. МРТ, Т2-ВИ, аксиальный срез: у женщины 32 лет с головными болями определяется корковая дисплазия левой лобной доли. Обращают на себя внимание расположенные рядом «участки потери сигнала за счет эффекта потока».
(б) МРТ, постконтрастное Т1 -ВИ, режим подавления сигнала от жира, аксиальный срез: у этой же пациентки определяется гигантская венозная ангиома левой лобной доли. Крупная тубулярная структура в области межполушарной борозды - варикозно расширенная вена. (а) МРТ, постконтрастное Т1-ВИ, корональный срез: у этой же пациентки определяется крупная венозная аномалия развития (ВАР), которая дренируется в варикозно расширенную вену, расположенную в межполушарной борозде.
(б) МРТ, постконтрастное Т1-ВИ, сагиттальный срез: у этой же пациентки определяется по крайней мере две крупные «коллекторные вены» венозной аномалии развития (ВАР), которые дренируются в больших размеров варикозно расширенную вену, расположенную в межполушарной борозде.
4. Ангиография при венозной аномалии развития:
• ЦСА:
о В артериальную фазу изменений не наблюдается в > 95% случаев
о В капиллярную фазу изменений обычно не наблюдается (редко: обращающий на себя внимание «румянец» ± АВ шунт)
о Венозная фаза: «голова медузы»
о
5. Ядерная диагностика:
• В 75% случаев выявляется гипометаболизм в смежной паренхиме мозга
6. Рекомендации по визуализации:
• Лучший инструмент визуализации
о Постконтрастное Т1-ВИ в сочетании c SWI и МР-венографией
• Совет по протоколу исследования:
о Используйте Т2* последовательности (GRE, SWI)
(а) 3D ЦСА внутренней сонной артерии, боковая проекция, поздняя венозная фаза: в области лобной доли определяется крупная венозная аномалия развития (ВАР), дренируемая в септальные притоки ЕЯ внутренней мозговой вены.
(б) 3D ЦСА, прямая проекция: в области мозжечка справа определяется крупная венозная аномалия развития (ВАР), дренируемая в расширенную прецентральную вену мозжечка. (а) MPT, постконтрастное Т1-ВИ, серия аксиальных срезов и корональный срез: в области мозжечка определяется крупная ВАР, случайная находка у пациента с бессимптомным течением.
(б) ЦСА, прямая проекция, венозная фаза: у того же пациента определяется ВАР с признаком «голова Медузы», образованным расширенными венами и крупной коллекторной веной. (а) ЦСА, боковая проекция, ранняя венозная фаза: у этой же пациентки определяются расширенные медуллярные вены («голова Медузы») венозной аномалии развития (ВАР). Крупные коллекторные вены только начинают заполняться контрастом.
(б) ЦСА, боковая проекция, поздняя венозная фаза: у этой же пациентки определяется гигантская варикозно расширенная вена, дренирующая венозная аномалия развития (ВАР) в заметно расширенный нижний сагиттальный синус. Вся передняя треть верхнего сагиттального синуса гипоплазирована или отсутствует. Указанный синус берет свое начало возле венечного шва у стока корковых вен.
в) Дифференциальная диагностика:
1. Смешанные сосудистая мальформация (обычно кавернома):
• Обычно ассоциирована с кровоизлиянием
2. Сосудистое новообразование:
• Расширенные медуллярные вены
• Масс-эффект, обычно накапливает контраст
3. Тромбоз синуса твердой мозговой оболочки (хронический):
• Хронический тромбоз → венозный застой
• Медуллярные вены расширены вследствие осуществления коллатерального оттока
4. Синдром Стерджа-Вебера:
• Может развиваться выраженное расширение медуллярных, субэпендимальных, хориоидальных вен
• Сочетается с ангиомой лица
5. Варикозное расширение вены (изолированное):
• Редко встречается изолировано от ВАР
6. Демиелинизирующее заболевание:
• Редко: при демиелинизации могут быть заметно выражены медуллярные вены
г) Патология:
1. Общие характеристики венозной аномалии развития:
• Этиология:
о Не экспрессирует факторы роста
о Экспрессирует структурные белки зрелого ангиогенеза
• Генетика:
о Примерно 50% имеют аутосомно-доминантный тип наследования
о Мутации в хромосоме 9р:
- Сегрегация родословных: кожа, слизистая оболочка полости рта и ЖКТ, венозные мальформации головного мозга
• Ассоциированные аномалии:
о 15-20%-сочетание пещеристых и/или капиллярных мальформаций
о Синдром голубых эластичных (резиновых) пузырчатых невусов (BRBNS)
о Перикраниальный синус (кожный симптом подлежащей венозной аномалии)
о Нарушение формирования борозд и извилин - сулькации и гирации (может обусловливать эпилепсию)
о Шейно-лицевая венозная или лимфатическая мальформация (CAMS-3):
- Эмбриология:
Замедление развития медуллярных вен в период, когда нормальное развитие артерий практически завершено
Задержка развития приводит к сохранению примитивных эмбриональных вен большого калибра в глубоком белом веществе
2. Макроскопические и хирургические особенности:
• Радиально ориентированные расширенные медуллярные вены
• Между венозными структурами расположена нормальная мозговая ткань
• Расширенные транскортикальные или субэпендимальные дренирующие вены
3. Микроскопия:
• Дилатированные тонкостенные сосуды диффузно распределены в нормальном белом веществе (не глиоз)
• Иногда: утолщение, гиалинизирование стенок сосудов
• 20% имеют смешанную гистологическую картину (КМ встречается наиболее часто), может определяться кровоизлияние
• Вариант: ангиографически скрытые ВАР с аномально развитыми, компактно расположенными сосудами с частично дегенеративными стенками
(а) Церебральные венозные аномалии развития (ВАР) достаточно часто сочетаются с кавернозными мальформациями. MPT, Т1-ВИ, аксиальный срез: в среднем мозге справа определяется объемное образование с неоднородной интенсивностью сигнала (структура в виде «попкорна»), характеризующееся дорсальным экзофитным ростом.
(б) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента образование имеет гетерогенный сигнал. Оно окружено очень гипоинтенсивным ободком отложения гемосидерина. Предположительно, такая картина наиболее характерна для кавернозной мальформации. (а) МРТ, Т2-ВИ, более низкий аксиальный срез: у этого же пациента определяется второе образование в виде шара из попкорна, располагающееся кзади от образования среднего мозга, которое простирается ниже в центральные отделы моста и правую ножку мозжечка. Между двумя образованиями можно обнаружить слабо гиперинтенсивные линейные участки.
(б) МРТ, Т2*SWI, аксиальный срез: выраженная гипоинтенсивность обоих образований. Линейные гиперинтенсивные участки, визуализируемые на Т2-ВИ, на данной последовательности гипоинтенсивны. Округлые образования - кровоизлияния, линейные участки гиперинтенсивности - деоксигенированная кровь в венозной аномалии развития (ВАР). (а) МРТ, постконтрастное Т1 -ВИ, режим подавления сигнала от жира, аксиальный срез: интенсивно контрастированные участки линейной и тубулярной формы, типичные для венозной аномалии развития (ВАР).
(б) МРТ, постконтрастное Т1-ВИ, корональный срез: кавернозная мальформация и венозная аномалия развития (ВАР). Смешанная кавернозно-венозная мальформация встречается довольно часто. Хирурги должны быть осведомлены о наличии венозной аномалии развития (ВАР во избежание лигирования коллекторной вены, что может вызвать венозный инфаркт.
д) Клиническая картина:
1. Проявления венозной аномалии развития:
• Наиболее частые признаки/симптомы:
о Как правило, протекает бессимптомно о Встречаются редко:
- Головная боль
- Судорожные приступы (при сочетании с корковой дисплазией)
- Кровоизлияние с очаговой неврологической симптоматикой (при сочетании с кавернозной мальформацией или тромбозом)
• Клинический профиль:
о ВАР у пациентов с бессимптомным течением диагностируется случайно при МРТ
2. Демография:
• Возраст:
о Любой возраст
• Пол:
о М = Ж
• Этническая принадлежность:
о Не известна
• Эпидемиология:
о Наиболее распространенная сосудистая мальформация головного мозга, обнаруживаемая при аутопсии
о 60% всех мальформаций сосудов головного мозга о 2,5-9%-распространенность при МРТ с контрастированием
3. Течение и прогноз:
• Риск кровоизлияния: 0,15% на одно образование в год
о Стеноз или тромбоз дренирующих вен увеличивает риск кровоизлияния
о Сочетание с кавернозной мальформацией увеличивает риск кровоизлияния
4. Лечение:
• Одиночная венозная аномалия: не показано (попытка удаления может вызвать венозный инсульт)
• Гистологически смешанная венозная аномалия: лечение определяется сопутствующим поражением
е) Диагностическая памятка:
1. Обратите внимание:
• ВАР включают в себя нормальную мозговую ткань (и обеспечивают основной венозный отток от нее), располагающуюся между аномальными сосудами
2. Советы по интерпретации исследований:
• Если вы не наблюдаете по крайней мере одного или двух участков ВАР в месяц при работе в обычных амбулаторных условиях, вероятно, вы упускаете их из виду
• Если вы не проводите много МРТ с контрастированием, вероятно, случайные ВАР вами пропускаются
Аневризма вены Галена
Аневризма вены Галена – это группа аномалий развития большой мозговой вены, образующихся в результате персистенции эмбриональных сосудов с формированием артериовенозного шунтирования. Проявляются сердечной недостаточностью, гидроцефалией, отставанием в физическом и умственном развитии. Характерна неврологическая симптоматика, возможен разрыв аневризмы с внутричерепным кровоизлиянием. Диагностика аневризмы вены Галена проводится во время пренатального УЗИ-скрининга с допплерографией. У новорожденных диагноз подтверждается при помощи КТ, МРТ, ангиографии. Лечение оперативное, осуществляется эмболизация сосудов, питающих вену.
МКБ-10

Общие сведения
Аневризма вены Галена объединяет в себе множество сосудистых аномалий, связанных с нарушением эмбрионального развития большой мозговой вены. Патология встречается крайне редко, частота всех артериовенозных мальформаций головного мозга не превышает 1% среди населения всех возрастов. Патология в два раза чаще встречается у мальчиков. Актуальность проблемы в современной педиатрии связана с высоким уровнем смертности, который лишь незначительно снизился в последние годы (до 50-70%), несмотря на огромный прогресс сосудистой нейрохирургии. Кроме того, из-за редкой встречаемости аневризмы вены Галена большинство специалистов оказываются неподготовленными к подобным случаям. По этой причине все операции проводятся в крупных федеральных центрах.
Питание тканей головного мозга изначально осуществляется посредством эмбриональных сосудов, стенки которых по своей структуре отличаются от нормальной сосудистой стенки. В течение 4-8 недель внутриутробной жизни эти сосуды заменяются полноценными артериями и венами. Под воздействием различных повреждающих факторов данный процесс нарушается, эмбриональные сосуды персистируют. Таким образом, образование всех артериовенозных мальформаций, в том числе аневризмы вены Галена, происходит в первом триместре беременности. Высокой тропностью к нервной и сосудистой ткани обладают многие бактерии и вирусы. Патологии развития мозговых сосудов также могут сформироваться под влиянием лекарственных препаратов, радиации и других факторов.
Патогенез
Аневризма вены Галена может быть представлена собственно патологическим расширением сосуда, но чаще всего речь идет о наличии множественных артериовенозных шунтов эмбрионального строения. Шунтирование приводит к сбросу артериальной крови и, соответственно, анемизации тканей головного мозга. Кроме того, повышается нагрузка на венозное русло. Как уже было сказано, строение эмбриональных сосудов отличается от обычных. В частности, они не имеют привычного мышечного слоя, именно с этим связан высокий риск разрыва шунтов. Переполненность венозного русла приводит к растяжению, вследствие чего возможно механическое сдавление сильвиева водопровода с формированием гидроцефалии.
Артериовенозная мальформация располагается в передней черепной ямке, сверху и сзади от зрительных бугров, в так называемой цистерне вены Галена. Структурно выделяют три типа аневризмы вены Галена.
- Интрамуральная форма характеризуется открытием артериального ствола непосредственно в большую мозговую вену.
- При хориоидальной форме сосудистой аномалии артериовенозные шунты располагаются в хориоидальной щели и впадают либо в большую вену, либо в патологические эмбриональные вены.
- Паренхиматозная форма аневризмы вены Галена отличается расположением многочисленных шунтов в паренхиме головного мозга.
Патология проявляется с рождения у 50% пациентов. Ведущим симптомом является сердечная недостаточность, развивающаяся в результате высокого венозного возврата крови от головного мозга и, соответственно, возрастающей нагрузки на левые отделы сердца. Поскольку аневризма вены Галена формируется еще внутриутробно, уже к рождению сердечная недостаточность отличается высоким риском декомпенсации. Клинически это выражается в усталости при кормлении, генерализованных отеках, одышке вследствие интерстициального отека легких. В дальнейшем сердечная недостаточность становится одной из причин отставания в физическом развитии.
Гидроцефалия является неблагоприятным прогностическим признаком, поскольку свидетельствует об окклюзии сильвиева водопровода или значительном объеме сброса крови в венозное русло. Голова ребенка увеличена с рождения, на ее поверхности заметны расширенные вены. Может отмечаться рвота, экзофтальм, очаговая неврологическая симптоматика в виде птоза, косоглазия. Повышение внутричерепного давления иногда сопровождается судорогами. В дальнейшем характерно отставание в умственном развитии, связанное также с недостаточным питанием тканей мозга. Реже аневризма вены Галена проявляется симптомами внутричерепного кровоизлияния: потерей сознания, судорогами и т. д.
Первичная диагностика становится возможной при плановом УЗИ-скрининге в III триместре беременности. Аневризма вены Галена визуализируется как анэхогенное образование в центре головы. Для подтверждения используется цветовое допплеровское картирование. Метод отличается высокой степенью достоверности. В отсутствие дородовой диагностики установить наличие сосудистой аномалии после родов бывает проблематично. Во-первых, заболевание встречается крайне редко, поэтому становится для педиатра исключением среди множества других причин сердечной недостаточности и гидроцефалии. Во-вторых, аневризма вены Галена не всегда клинически проявляется с момента рождения.
Компьютерная томография и МРТ также широко используются в диагностических целях. На снимках можно визуализировать патологические клубки эмбриональных сосудов. Для дальнейшего планирования тактики лечения необходимо проведение ангиографии, которая позволяет установить топографические отношения с нормальными сосудами и обнаружить другие возможные сосудистые аномалии. Заподозрить тромбоз можно по результатам ангиографии, поэтому контрастное рентгенологическое исследование сосудов остается основным в диагностике аневризмы вены Галена. Именно данный метод позволяет сосудистым хирургам планировать тактику оперативного вмешательства.
Лечение аневризмы вены Галена
Основным методом терапии в настоящее время остается эндоваскулярная эмболизация сосудов, питающих аневризму. Рекомендованный возраст ребенка для проведения операции – 2-6 месяцев. На этапе предоперационной подготовки используются антикоагулянты для профилактики тромбоза сосудов, а также кардиотоники с целью компенсации сердечной недостаточности. При наличии признаков выраженной гидроцефалии показано наложение шунта для нормализации внутричерепного давления. Обычно проводится вентрикулоперитонеальное шунтирование. Открытые хирургические операции в лечении аневризмы вены Галена практически не применяются.
Прогноз
Прогноз заболевания чаще неблагоприятный. Развитие современных методов нейрохирургии позволило снизить смертность до 50-70%. Тем не менее, выжившие после операции дети отстают в умственном развитии, сохраняется неврологическая симптоматика. Первичная профилактика проводится пренатально. При обнаружении аневризмы вены Галена на УЗИ врачи и родители определяют тактику дальнейшего ведения беременности. Большинство специалистов рекомендуют оперативное родоразрешение путем кесарева сечения с последующей терапией, описанной выше. В настоящее время смертность в таких случаях достигает 80%.
1. Аневризма вены Галена: случай из практики/ Авраменко Т.В., Шевченко А.А., Мироняк Л.А.// Международный журнал педиатрии, акушерства и гинекологии. - 2013. - Т3, №2.
2. Аневризма вены Галена у новорожненного: посмертная КТ с контрастным усиление при патологоанатомическим исследованием/ Туманова У.Н., Ляпин В.М., Козлова А.В., Быченко В.Г., Щеголев А.И.// REJR. - 2019. - 9(2).
3. Первый опыт использования бозентана в комплексном лечении сердечной недостаточности у ребенка с аневризмой вены Галена/ Трунина И.И., Шарыкин А.С., Лившиц М.И., Лаврова Т.Р., Османов И.М.// Российский кардиологический журнал. - 2017.
Артериовенозные мальформации головного мозга ( Церебральные АВМ )
Артериовенозные мальформации головного мозга — врожденные аномалии церебральных сосудов, характеризующиеся образованием локального сосудистого конгломерата, в котором отсутствуют капиллярные сосуды, а артерии напрямую переходят в вены. Артериовенозные мальформации головного мозга проявляются упорными головными болями, эпилептическим синдромом, интракраниальным кровотечением при разрыве сосудов мальформации. Диагностика осуществляется при помощи КТ и МРТ сосудов головного мозга. Лечение хирургическое: транскраниальное иссечение, радиохирургическое вмешательство, эндоваскулярная эмболизация или комбинация этих методик.

Артериовенозные мальформации головного мозга (церебральные АВМ) — измененные участки церебральной сосудистой сети, на которых вместо капилляров имеются многочисленные разветвления извитых артерий и вен, формирующих единый сосудистый конгломерат, или клубок. АВМ относятся к сосудистым аномалиям развития головного мозга. Встречаются у 2 человек из 100 тыс. населения. В большинстве случаев клинически дебютируют в период от 20 до 40 лет, в отдельных случаях — у лиц старше 50 лет. Артерии, формирующие АВМ, имеют истонченные стенки с недоразвитым мышечным слоем. Это обуславливает главную опасность сосудистых мальформаций — возможность их разрыва.
При наличии АВМ головного мозга риск ее разрыва оценивается примерно 2-4% в год. Если кровоизлияние уже имело место, то вероятность его повтора составляет 6-18%. Смертность при внутричерепном кровоизлиянии из АВМ наблюдается в 10% случаев, а стойкая инвалидизация отмечается у половины пациентов. Из-за истончения артериальной стенки на участке АВМ может сформироваться выпячивание сосуда — аневризма. Летальность при разрыве аневризмы сосудов головного мозга намного выше, чем при АВМ, и составляет около 50%. Поскольку АВМ опасны внутричерепным кровоизлиянием в молодом возрасте с последующей летальностью или инвалидизацией, их своевременная диагностика и лечение являются актуальными проблемами современной нейрохирургии и неврологии.
Причины АВМ головного мозга
Артериовенозные мальформации головного мозга возникают в результате внутриутробных локальных нарушений формирования церебральной сосудистой сети. Причинами таких нарушений являются различные вредоносные факторы, влияющие на плод в течение антенатального периода: повышенный радиоактивный фон, внутриутробные инфекции, заболевания беременной (сахарный диабет, хронический гломерулонефрит, бронхиальная астма и др.), интоксикации, вредные привычки беременной (наркомания, курение, алкоголизм), прием во время беременности фармпрепаратов, имеющих тератогенный эффект.
Церебральные артериовенозные мальформации могут располагаться в любом месте головного мозга: как на его поверхности, так и в глубине. В месте локализации АВМ отсутствует капиллярная сеть, циркулирование крови происходит из артерий в вены напрямую, что обуславливает повышенное давление и расширение вен. При этом сброс крови в обход капиллярной сети может повлечь за собой ухудшение кровоснабжения церебральных тканей в месте расположения АВМ, приводя к хронической локальной ишемии мозга.
Классификация АВМ головного мозга
По своему типу мальформации церебральных сосудов классифицируются на артериовенозные, артериальные и венозные. Артериовенозные мальформации состоят из приводящей артерии, дренирующей вены и расположенного между ними конгломерата измененных сосудов. Выделяют фистулезную АВМ, рацинозную АВМ и микромальформацию. Около 75% случаев занимают рацинозные АВМ. Изолированные артериальные или венозные мальформации, при которых наблюдается извитость соответственно только артерии или только вены, встречаются достаточно редко.
По размеру церебральные АВМ подразделяются на малые (диаметром менее 3 см), средние (от 3 до 6 см) и большие (свыше 6 см). По характеру дренирования АВМ классифицируют на имеющие и не имеющие глубокие дренирующие вены, т. е. вены, впадающие в прямой синус или систему большой церебральной вены. Различают также АВМ, локализующиеся в или за пределами функционально значимых областей. К последним относят сенсомоторную кору, мозговой ствол, таламус, глубинные зоны височной доли, сенсорную речевую область (зону Ве́рнике), центр Брока, затылочные доли.
В нейрохирургической практике для определения риска оперативного вмешательства по поводу церебральных сосудистых мальформаций используется градация АВМ в зависимости от совокупности баллов. Каждому из признаков (размер, тип дренирования и локализация по отношению к функциональным зонам) присуждается определенное количество баллов от 0 до 3. В зависимости от набранных балов АВМ классифицируется от имеющей незначительный операционный риск (1 балл) до связанной с высоким операционным риском из-за технической сложности ее ликвидации, большого риска смертельного исхода и инвалидности (5 баллов).
Симптомы АВМ головного мозга
В клинике церебральных АВМ выделяют геморрагический и торпидный варианты течения. По различным сведениям, геморрагический вариант составляет от 50% до 70% случаев АВМ. Он типичен для АВМ небольшого размера, имеющих дренирующие вены, а также для АВМ, располагающихся в задней черепной ямки. Как правило, в таких случаях у пациентов наблюдается артериальная гипертензия. В зависимости от локализации АВМ возможно субарахноидальное кровоизлияние, которое занимает около 52% от всех случаев разрыва АВМ. Остальные 48% приходится на осложненные кровоизлияния: паренхиматозные с формированием внутримозговой гематомы, оболочечные с образованием субдуральной гематомы и смешанные. В ряде случаев осложненные кровоизлияния сопровождаются кровоизлиянием в желудочки головного мозга.
Клиника разрыва АВМ зависит от ее локализации и скорости истечения крови. В большинстве случаев наблюдается резкое ухудшение состояния, нарастающая головная боль, расстройство сознания (от спутанности до комы). Паренхиматозные и смешанные кровоизлияния наряду с этим проявляются очаговой неврологической симптоматикой: нарушениями слуха, зрительными расстройствами, парезами и параличами, выпадением чувствительности, моторной афазией или дизартрией.
Торпидный вариант течения более типичен для церебральных АВМ среднего и большого размера, располагающихся в мозговой коре. Для него характерны кластерные цефалгии — следующие друг за другом пароксизмы головной боли, длящиеся не дольше 3 часов. Цефалгия не носит такого интенсивного характера как при разрыве АВМ, но является регулярной. На фоне цефалгий у ряда пациентов возникают судорожные приступы, которые зачастую имеют генерализованный характер. В других случаях торпидная церебральная АВМ может имитировать симптомы внутримозговой опухоли или другого объемного образования. В таком случае наблюдается появление и постепенное нарастание очагового неврологического дефицита.
В детском возрасте встречается отдельный вид церебральной сосудистой мальформации — АВМ вены Галена. Патология является врожденной и заключается в наличии АВМ в области большой вены мозга. АВМ вены Галена занимают около трети всех случаев сосудистых церебральных мальформаций, встречающихся в педиатрии. Характеризуются высокой летальностью (до 90%). Наиболее эффективным считается хирургическое лечение, проведенное на первом году жизни.
Диагностика АВМ головного мозга
Поводом для обращения к неврологу до разрыва АВМ могут быть упорные головные боли, впервые возникший эпиприступ, появление очаговой симптоматики. Пациенту проводится плановое обследование, включающее ЭЭГ, Эхо-ЭГ и РЭГ. При разрыве АВМ диагностика осуществляется в экстренном порядке. Наиболее информативны в диагностике сосудистых мальформаций томографические методы. Компьютерная томография и магнитно-резонансная томография могут быть использованы как для визуализации тканей мозга, так и для исследования сосудов. В случае разрыва АВМ МРТ головного мозга более информативно, чем КТ. Она дает возможность выявить локализацию и размер кровоизлияния, отдифференцировать его от других объемных интракраниальных образований (хронической гематомы, опухоли, абсцесса головного мозга, церебральной кисты).

При торпидном течении АВМ МРТ и КТ головного мозга могут оставаться в норме. Обнаружить сосудистую мальформацию в таких случаях позволяет лишь церебральная ангиография и ее современные аналоги — КТ сосудов и МР-ангиография. Исследования церебральных сосудов проводятся с использованием контрастных веществ. Диагностика осуществляется нейрохирургом, который также оценивает операционный риск и целесообразность хирургического лечения АВМ. При этом следует учитывать, что при разрыве, в связи с компрессией сосудов в условиях гематомы и отека мозга, томографический размер АВМ может быть существенно меньше реального.
Лечение АВМ головного мозга
Артериовенозные мальформации головного мозга при их разрыве или при опасности такого осложнения подлежат удалению. Предпочтительно плановое оперативное лечение АВМ. В случае разрыва оно проводится после ликвидации острого периода кровоизлияния и рассасывания гематомы. В остром периоде по показаниям возможно хирургическое удаление образовавшейся гематомы. Одновременная ликвидация и гематомы, и АВМ проводится лишь при лобарной локализации сосудистой мальформации и ее небольшом диаметре. При кровоизлиянии в желудочки в первую очередь показано наружное вентрикулярное дренирование.
Классическое хирургическое удаление АВМ осуществляется путем трепанации черепа. Производится коагуляция приводящих сосудов, выделение АВМ, перевязка отходящих от мальформации сосудов и иссечение АВМ. Такое радикальное транскраниальное удаление АВМ осуществимо при ее объеме не более 100 мл и расположении вне функционально значимых зон. При большом размере АВМ зачастую прибегают к комбинированному лечению.
Когда транскраниальное удаление АВМ затруднительно из-за ее расположения в функционально значимых областях мозга и глубинных структурах, проводится радиохирургическое удаление АВМ. Однако этот метод эффективен лишь для мальформаций размером не более 3 см. Если размер АВМ не превышает 1 см, то ее полная облитерация происходит в 90% случаев, а при размерах свыше 3 см — в 30%. К недостатком метода относится длительный период (от 1 до 3 лет), необходимый для полной облитерации АВМ. В ряде случаев требуется поэтапное облучение мальформации в течение ряда лет.
К способам ликвидации церебральных АВМ относится также рентгеноэндоваскулярная эмболизация приводящих к АВМ артерий. Ее проведение возможно, когда имеются доступные для катетеризации приводящие сосуды. Эмболизация проводится поэтапно, и ее объем зависит от сосудистого строения АВМ. Полной эмболизации удается достигнуть только у 30% пациентов. Субтотальная эмболизация получается еще у 30%. В остальных случаях эмболизация удается лишь частично.
Комбинированное этапное лечение АВМ заключается в стадийном использовании нескольких перечисленных выше методов. Например, при неполной эмболизации АВМ следующим этапом проводится транскраниальное иссечение ее оставшейся части. В случаях, когда не удается полное удаление АВМ, дополнительно применяется радиохирургическое лечение. Такой мультимодальный подход к лечению церебральных сосудистых мальформаций показал себя как наиболее эффективный и оправданный в отношении АВМ большого размера.
Читайте также:
- Роль натрия и калия в регуляции бронхиальной проводимости.
- Рефлекторные ушные шумы. Ушные шумы при сенсебилизации слухового нерва
- Мезиальный правосторонний перекрестный буккальный прикус. Лечение перекрестного прикуса у подростка
- Невринома. Метастатические опухоли головного мозга
- Классификация микроорганизмов. Принципы классификации микроорганизмов. Систематика микроорганизмов. Естественная ( филогенетическая ) систематика микроорганизмов.
