Вирусные гепатиты. Возбудители вирусных гепатитов. Социальная значимость вирусных гепатитов.
Добавил пользователь Владимир З. Обновлено: 30.01.2026
Вирусы гепатитов - характеристика, особенности поражения печени
Печень может страдать от различных вирусных инфекций, однако некоторые вирусы выделяют в особую группу гепатотропных из-за их способности избирательно поражать ткань этого органа. В настоящее время в нее входят пять возбудителей (от вируса гепатита А до вируса гепатита Е). Кроме того, растет количество данных в пользу существования других вирусов, вызывающих поражение печени. Большинство форм гепатитов не диагностируют, потому что они протекают субклинически.
Вирус гепатита А содержит РНК и вызывает острое течение гепатита с низкой смертностью и без длительных остаточных явлений.
Напротив, возбудитель гепатита В (HBV) — ДНК-содержащий вирус, вызывающий более тяжелое течение заболевания (особенно в раннем детском возрасте) с преобразованием в хроническую форму, сопровождающуюся постоянной циркуляцией вируса в крови. Заболевание прогрессирует и переходит в хронический гепатит с последующим перерождением в цирроз печени.
Электронная микрофотография: вирусные частицы гепатита А (27-32 нм в диаметре) с антителами на их поверхности. Электронная микрофотография вируса гепатита В.
На срезе видны мелкие сферические частицы с диаметром 28 нм (HBsAg); более крупные сферические двумембранные частицы Дейна (42 нм), продолговатые филаментозные частицы.
Вирус гепатита С (HCV) — РНК-содержащий. Подобно вирусу гепатита В передается парентеральным путем. Гепатит С представляет собой наиболее распространенное хроническое заболевание печени: им в мире поражены около 200 млн человек. Диаметр вируса составляет 30—60 нм. Геном возбудителя состоит из одноцепочечной молекулы РНК. Строение вируса показано на рисунке. Структурные и неструктурные белки закодированы на 5' и 3'-концах открытой рамки считывания. Нетранслируемые области располагаются как на 3', так и на 5'-конце рамки считывания и необходимы для процессов трансляции белков и репликации вируса.
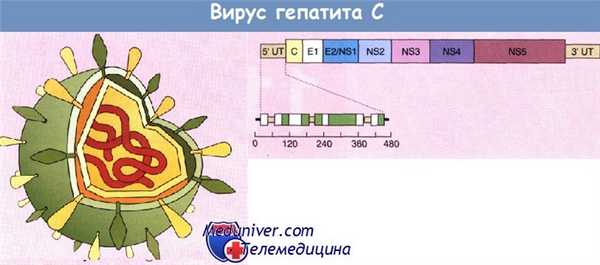
Вирус гепатита С (схема). Структурные и неструктурные компоненты с некоторыми антигенами используют при диагностике с помощью антител.
Вирус гепатита D (дельта-антиген) имеет небольшой размер и содержит РНК. Сам по себе он не патогенен, но при одновременном инфицировании с вирусом гепатита В приводит к более тяжелому течению болезни, прогрессированию и развитию скоротечной формы.
Вирус гепатита Е передается фекально-оральным путем, он вызывает эпидемии в Азии, Африке, Латинской Америке, при которых заражение происходит через воду. Течение заболевания обычно доброкачественное, по типу гепатита А, однако достаточно высока смертность среди беременных.
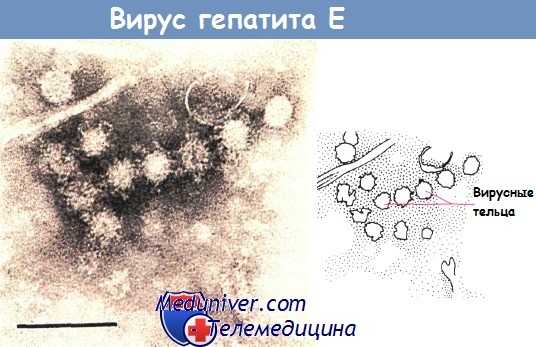
Электронная микрофотография вирусных телец гепатита Е (100 нм).
Дифференциальная диагностика различных типов острых гепатитов клинически затруднена, и поэтому ее проводят с помощью серологических тестов. В силу тех же причин гистологическая диагностика в большинстве случаев также невозможна. Классические гистологические признаки при неосложненном остром (лобулярном) гепатите — повреждение печеночных клеток и некроз в центре дольки. Наблюдают дистрофию гепатоцитов в виде гидропической вакуолизации и накопления дегенеративных ацидофильных телец. Активность клеток Купфера повышена вследствие поглощения ими поврежденных или отмерших гепатоцитов.
Наряду с этими изменениями внутри долек накапливается воспалительный инфильтрат преимущественно в виде лимфоцитов с небольшим количеством плазматических клеток. Также обычно обнаруживают небольшой отек, скопление мононуклеаров и макрофагов в стенках воротной вены. Пролиферация клеток желчных протоков минимальна. Возникающий при данной болезни холестаз выражен в различной степени. В некоторых случаях у пациентов с сильной желтухой изменения в системе воротной вены могут имитировать симптомы внепеченочной обструкции.
По мере уменьшения воспаления дольки в центре ее более выраженным становится спадение фибрилл ретикулина, и происходит деформация клетки, однако эти явления преходящи. Воспаление стенок сосудов системы воротной вены — процесс длительный, который может приводить к формированию фиброзных перегородок.
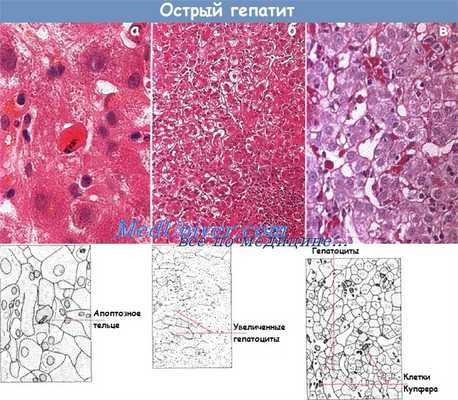
Гистологическая картина острого долькового гепатита (а) (видны апоптозные тельца: х 320, окраска гематоксилин-эозином).
Увеличенные вследствие баллонной дегенерации гепатоциты (б) (х 125, окраска гематоксилин-эозином).
Активированные клетки Купфера (в) с PAS-позитивным содержимым (х 320, окрашивание PAS):
В более тяжелых случаях острого гепатита возникают мостовидные некрозы между центральными венами и портальными трактами (подострые печеночные некрозы). Портальные тракты при этом расширены, наблюдают пролиферацию стенок желчных протоков и инфильтрацию их нейтрофилами, что можно ошибочно принять за внепеченочную обструкцию. Граница между печеночной долькой и портальным трактом (пограничная пластинка) обычно сохранена.
Ее разрушение может быть связано с развитием хронического гепатита (см. выше). Подострый печеночный некроз может приводить к печеночной недостаточности и летальному исходу, хотя также возможно полное выздоровление. Более острый и тяжелый гепатит приводит к скоротечной печеночной недостаточности, при которой остается незначительное количество жизнеспособных клеток паренхимы, печень сморщена и окрашена в желтый цвет (острая желтая атрофия).
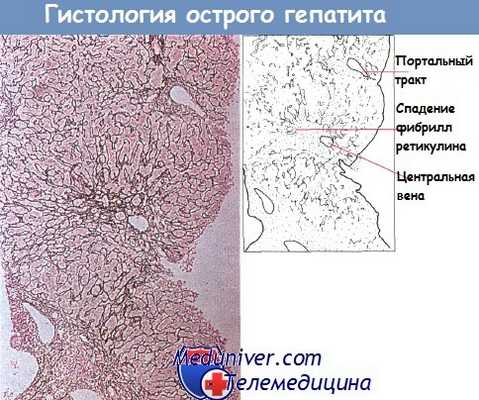
Гистологическая картина острого долькового гепатита: видно спадение фибрилл ретикулина в центре дольки.
Острые формы гепатитов В и С часто переходят в хронические. При этом в портальных трактах заметны основные гистологические изменения в виде скопления большого числа лимфоцитов и плазматических клеток. В процесс могут быть включены и прилежащие тракты. В некоторых случаях диагноз гепатита можно поставить на основании гистологической картины.
Вирус гепатита В распознают по наличию «матовостекловидных гепатоцитов» и с помощью специальных красителей, таких, как орсеин. В качестве альтернативы применяют методы, основанные на использовании анти-HBV антител, пероксидазы хрена, внутриклеточной иммунофлюоресценции. Для гепатита С характерны специфические гистологические проявления: вакуоли с липидами и лимфоцитарная инфильтрация синусоидов.
Видео лабораторная диагностика вирусных гепатитов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Вирусные гепатиты. Возбудители вирусных гепатитов. Социальная значимость вирусных гепатитов.
Вирусные гепатиты — группа полиэтиологичных антропонозных вирусных поражений печени с различными механизмами и путями передачи возбудителей.
Впервые отделить инфекционный гепатит от прочих поражений печени предложил выдающийся отечественный терапевт С.П. Боткин (1888). Клинико-морфологическая картина заболеваний характеризуется преимущественным развитием диффузного воспалительного процесса в печёночной ткани с соответствующими астеновегетативными и общетоксическими проявлениями, желтухой, гепатоспленомегалией и рядом возможных внепечёночных поражений (артриты, узелковые периартерииты, гломерулонефриты и т.д.).
Причиной вирусных гепатитов могут быть различные вирусы (например, возбудитель жёлтой лихорадки или герпес-вирусы). Однако развитие тяжёлого, клинически манифестного поражения печени при этих инфекциях либо непостоянно, либо возникает только у пациентов с иммунодефицитами.
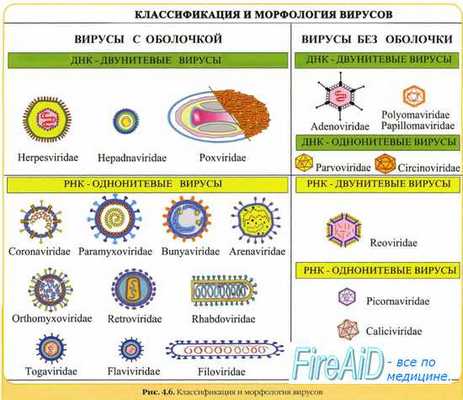
К возбудителям вирусных гепатитов относят вирусы различных таксономических групп; всех их отличает способность преимущественно выбывать специфические поражения клеток печени. В настоящее время выделяют 8 типов возбудителей вирусного гепатита, обозначаемых заглавными латинскими буквами, соответственно, от А до G и вирус TTV [от англ. transfusion transmitted virus, трансфузионно передающийся вирус.
Наличие вирусного гепатита F признают не все исследователи, а полная характеристика TTV (предположительно парвовируса), открытого лишь в 1997 г., отсутствует.
Социальная значимость и экономический ущерб, наносимый вирусными гепатитами, очень высоки, что и определяет их как серьёзную проблему здравоохранения. В частности, гепатитом А ежегодно заболевают более 1 млн человек, а количество носителей вируса гепатита В в мире превышает 1 млрд. В настоящее время наиболее полно охарактеризовано 5 возбудителей вирусных гепатитов. С учётом эпидемиологических особенностей выделяют следующие вирусные гепатиты.
• Вирусные гепатиты с парентеральным (кровяно-контактным) механизмом передачи (гепатиты В, С, D, G и TTV). Возбудители передаются трансфузионным, инъекционным, перинатальным и половым путями. Кроме того, возможна передача вирусов гепатитов В и D при тесном бытовом контакте. Потенциально любая ситуация, включающая контакт с инфицированной кровью, может привести к заражению. Для инфекционных процессов, вызванных вышеназванными вирусами, характерно хроническое течение заболевания и вирусоносителъство.
• Вирусные гепатиты с энтеральным (фекально-оральным) механизмом передачи (гепатиты А, Е и, предположительно, F). Возбудители передаются пищевым, водным и контактным путями. Также не исключены гемотрансфу-зионный и половой пути заражения. Для заболеваний характерна сезонность (осенне-зимняя), преимущественное поражение детей и взрослых лиц молодого возраста. Инфекционные процессы, вызванные вышеназванными вирусами, — всегда острые, обычно протекают благоприятно и без формирования вирусоносительства.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Гепатит А (болезнь Боткина) - симптомы и лечение
Что такое гепатит А (болезнь Боткина)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.
Этиология
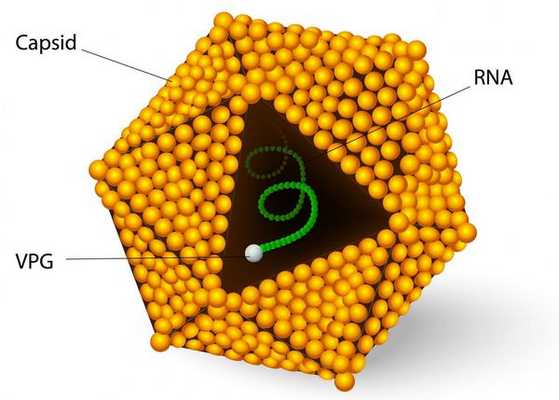
семейство — пикорнавирусы (Picornaviridae)
вид — вирус гепатита А (HAV)
Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при замораживании очень длительно, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни. [1] [2] [4]
Эпидемиология
Заражение гепатитом А происходит при контакте с источником инфекции — живым человеком (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить). Смертность по миру в 2016 г., по данным ВОЗ, составила 7134 человек [10] .
Условно существует территориальное распределение по уровням инфицирования населения: высокий, средний и низкий.
Районы с высоким уровнем инфицирования это преимущественно Юго-Восточная Азия, Средняя Азия, Африка, Центральная Америка (плохие санитарные условия и низкий доход) — большинство населения к периоду взросления уже переболели и имеют иммунитет, вспышки болезни встречаются редко.
Районы со средним уровнем инфицирования — страны с переходной экономикой, развивающиеся, имеющие различия в санитарно-гигиенических условиях на территории одного региона, например Россия (большая часть населения к периоду взросления не болела и не имеет иммунитета к вирусу, возможны большие вспышки болезни).
Районы с низким уровнем инфицирования — развитые страны с высоким уровнем дохода и хорошими санитарно-гигиеническими условиями, например США, Канада, Европа, Австралия. Большинство людей не имеет иммунитета и не болела, вспышки случаются редко и чаще среди групп риска [7] .
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Кто находится в группе риска
- путешественники (особенно в страны жаркого климата и с плохими социальными условиями);
- гомосексуалисты;
- люди, употребляющие наркотики (любые), алкоголики;
- медработники (непривитые и не болевшие);
- бездомные;
- люди, имеющие постоянные контакты (в силу профессии или иных причин) с мигрантами из неблагополучных по гепатиту А регионов.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный, то есть повторно заболеть нельзя [1] [3] [4] [7] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период гепатита А протекает 7-50 дней.
Синдромы вирусного гепатита А:
- общей инфекционной интоксикации;
- нарушения пигментного обмена (желтуха);
- энтерита (воспаление слизистой тонкой кишки);
- холестаза (уменьшение количества желчи, поступающей в двенадцатиперстную кишку);
- гепатолиенальный (увеличение печени и селезёнки);
- отёчный;
- нарушения функции печени.
Типичное течение болезни — это желтушная форма болезни средней степени тяжести (устаревшее название — желтуха или болезнь Боткина).
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.
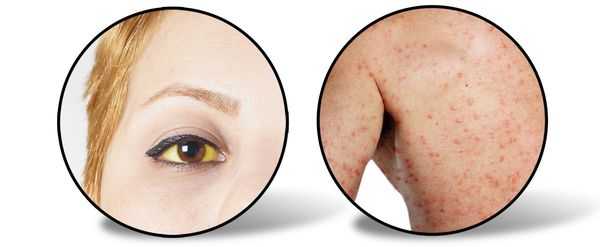
При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
При типичном циклическом течении — после периода желтухи (разгара заболевания) — наступает период реконвалесценции (выздоровления): общее состояние нормализуется, стираются признаки нарушения пигментного обмена, возникает «пигментный криз» — уменьшение желтушности кожи и слизистых оболочек, осветление мочи и потемнение кала. Выявляется чёткая тенденция к нормализации патологически изменённых лабораторных показателей, в основном печёночных аминотрансфераз, билирубина и протромбина.
Под нетипичным течением болезни подразумеваются лёгкие безжелтушные формы гепатита А (отсутствие симптомов или лёгкая слабость без желтухи, тяжесть в правом подреберье), фульминантные формы.
При редком фульминатном течении (за несколько часов или суток) появляется острая печёночная энцефалопатия (синдром острой печёночной недостаточности — уменьшение размеров печени, печёночный запах изо рта, неадекватное поведение, положительные пробы письма и счёта, рвота «кофейной гущей», резкое повышение уровня АЛТ и АСТ), быстро развивается кома и смерть. [1] [2] [4]
Факторы, увеличивающие риск тяжёлого течения гепатита А:
Последствия для беременных
У беременных гепатит А протекает в целом несколько тяжелее, чем у небеременных. Примерно в 36 % случаев возможно развитие слабости родовой деятельности, преждевременные роды (31-37 неделя) и послеродовые кровотечения. Вирус не проникает через плаценту, то есть какого-то специфического действия на плод не оказывает. В грудном молоке вирус не содержится [1] [2] [4] [7] .
Патогенез гепатита А
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.
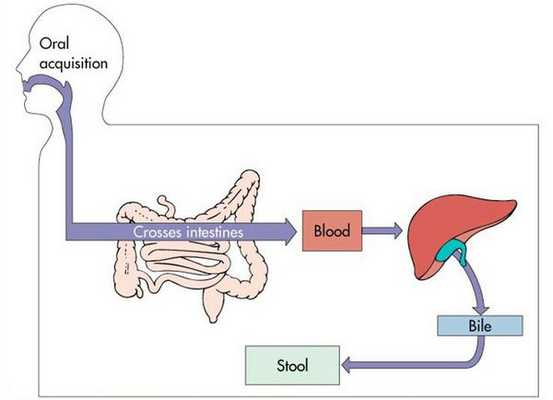
Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
- проникновение вируса в клетку;
- захват лизосомой;
- разрушение белковой оболочки вируса;
- сборка белков по программе вирусной РНК;
- встраивание этих белков в цитолемму клетки;
- образование патологических пор в оболочке клетки;
- поступление внутрь клетки ионов натрия и воды;
- баллонная дистрофия (разрушение ультраструктур клетки и образование крупных вакуолей) с последующим некрозом (его объём, как правило, ограничен);
- гибель клетки и лимфоцитарная иммунная реакция, приводящая к основному объёму поражения.
В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного. [2] [3] [4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
- клинически выраженная (желтушная, безжелтушная, стёртая);
- субклиническая (инаппарантная).
По длительности течения также выделяют две формы гепатита А:
- острая циклическая (до трёх месяцев);
- острая затяжная (более трёх месяцев).
Степени тяжести гепатита А:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная).
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
- В15. Острый гепатит А;
- В15.0. Гепатит А с печёночной комой;
- В15.9. Гепатит А без печёночной комы. [2][4]
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
- печёночная кома (дисфункция центральной нервной системы, связанная с тяжёлым поражением печени — встречается крайне редко);
- холецистохолангит (выраженные боли в правом подреберье, нарастание желтухи и зуда кожи);
- гемолитико-уремический синдром, преимущественно у детей (гемолитическая анемия, тромбоцитопения, острая почечная недостаточность);
- развитие аутоиммунного гепатита I типа.
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
- дискинезия (нарушение моторики) желчевыводящих путей;
- постгепатитная гепатомегалия (увеличение размеров печени из-за разрастания соединительной ткани);
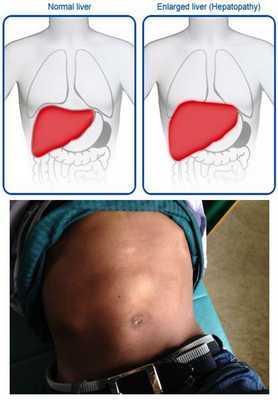
- постгепатитный синдром (повышенная утомляемость, аснено-невротические проявления, тошнота, дискомфорт в правом подреберье). [1][5]
Диагностика гепатита А
Методы лабораторной диагностики:
- Клинический анализ крови — нормоцитоз или лейкопения, лимфо- и моноцитоз, нейтропения, СОЭ в норме или снижена.
- Биохимический анализ крови — повышение общего билирубина и в большей степени его связанной фракции (реакция Эрлиха), повышение аланинаминотрансферазы и аспартатаминотрансферазы, снижение протромбинового индекса, повышение тимоловой пробы (снижение альбуминов и повышение гамма-глобулинов), повышение гамма-глутамилтранспептидазы, щелочной фосфатазы и другие показатели.
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина. Ранее, особенно в вооруженных силах, для выявления больных на начальной стадии практиковалось использование пробы Разина: утром производится опускание индикаторной полоски в мочу (при наличии уробилина она меняет цвет), и военнослужащий с подозрением на заболевание госпитализировался для углублённого обследования. Тест на уробилин становится положительным в самом начале заболевания — в конце инкубационного периода из-за болезни печёночной клетки.
- Серологические тесты — выявления анти-HAV IgM и анти-HAV IgG методом ИФА (иммуноферментного анализа) в различные периоды заболевания и HAV RNA с помощью ПЦР-диагностики (полимеразной цепной реакции) в острый период.
- Ультразвуковое исследование органов брюшной полости — увеличение печени и иногда селезёнки, реактивные изменения структуры печёночной ткани, лимфаденопатия ворот печени.
Обследование лиц, бывших в контакте с больным
Лица, контактирующие с больным вирусным гепатитом А, подлежат осмотру врачом-инфекционистом с последующим наблюдением до 35 дней со дня разобщения с больным. Наблюдение включает термометрию, осмотр кожных покровов, определение размеров печени и селезёнки, а также лабораторное обследование (АЛТ, общий билирубин, антитела классов М и G к вирусу гепатита А вначале и через три недели от первичного обследования).
Дифференциальная диагностика проводится со следующими основными заболеваниями:
- в начальный период: ;
- гастрит, гастроэнтероколит;
- полиартрит;
- энтеровирусная инфекция;
- в желтушный период: ;
- псевдотуберкулёз; ;
- желтухи другой этиологии (гемолитическая болезнь, токсические поражения, опухоли ЖКТ и другие заболевания);
- гепатиты другой этиологии (вирусные гепатиты В, С, Д, Е и другие, аутоиммунные гепатиты, болезнь Вильсона — Коновалова и т.п.) [1][2][3][4][9] .
Лечение гепатита А
Этиотропная терапия (направленная на устранение причины заболевания) не разработана.
Медикаменты
В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.
Нужна ли госпитализация
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Госпитализация потребуется, начиная со среднетяжёлых форм, лицам групп риска по тяжёлому течению, пациентам с осложнёнными формами, беременным и детям. Каких-либо особенностей при дальнейшем лечении вирусного гепатита А у детей нет.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Лечение в стационаре и выписка
Лечение гепатита А проходит в инфекционном отделении больницы. Выписка пациентов происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
Критерии выписки больных:
- стойкая и выраженная тенденция к клиническому улучшению (отсутствие интоксикации, уменьшение размеров печени, регресс желтухи);
- стабильное улучшение лабораторных показателей (нормализация уровня билирубина, значительное снижение уровня АЛТ и АСТ).
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц. [2] [3] [6]
Физиотерапия
В фазе реконвалесценции, особенно при затяжных формах болезни, возможно применение физиотерапевтических методов лечения:
- грязевых аппликаций на область правого подреберья;
- акупунктуры;
- массажа проекции области печени, желчного пузыря, желчевыводящих протоков.
Диета
Показана диета № 5 по Певзнеру — механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя. Исключается острое, жареное, копчёное, ограничивается кислое и соль. Все блюда готовятся на пару, тушатся, отвариваются и подаются только в тёплом виде.
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Критерии излеченности:
- отсутствие интоксикации;
- полная нормализация уровня билирубина, АЛТ и АСТ;
- нормализация размеров печени и селезёнки;
- появление в крови антител к вирусу гепатита А класса G (Anti-HAV-IgG).
Неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
- обеспечение условий и факторов потребления безопасной питьевой воды (водоснабжение);
- обеспечение и контроль за соблюдением утилизации сточных вод (канализационное хозяйство);
- контроль за качеством обследования персонала, связанного с пищевой промышленностью;
- контроль и соблюдение технологии хранения, приготовления и транспортировки пищевых продуктов и воды.
К личным профилактическим мерам относится тщательное мытьё рук после посещения туалета, смены подгузников, а также перед приготовлением или приёмом пищи.
Вакцинация
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания. Вакцинация — это самый лучший способ предотвратить заражение.
Гепатит В (Б) - симптомы и лечение
Что такое гепатит В (Б)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Вирусный гепатит В (Б) — острое и хроническое инфекционное заболевание, вызываемое вирусом гепатита В, с гемоконтактным механизмом передачи (через кровь), протекающее в различных клинико-морфологических вариантах, и возможным развитием цирроза печени и гепатоцеллюлярной карциномы. Всего в мире, по самым скромных оценкам, инфицировано более 250 млн человек.
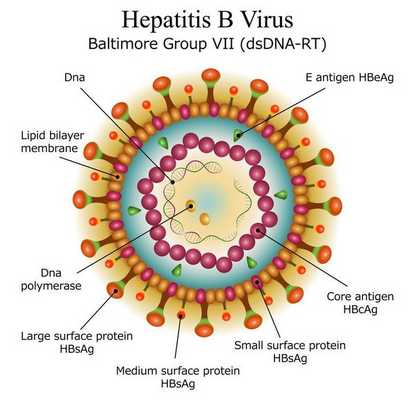
вид — вирус гепатита В (частица Дейна)
Развитие вируса гепатита В происходит в гепатоцитах (железистых клетках печени). Он способен к интеграции в ДНК человека. Имеются 9 генотипов вируса с различными подтипами — генетическая изменчивость позволяет вирусу образовывать мутантные формы и ускользать от действия лекарств.
Имеет ряд собственных антигенов:
- поверхностный HbsAg (австралийский). Появляется за 15-30 дней до развития болезни, свидетельствует об инфицировании (не всегда). Антитела к HbsAg выявляются через 2-5 месяцев от начала заболевания, а сам HbsAg исчезает из крови (при благоприятном течении процесса);
- сердцевинный HbcorAg (ядерный, коровский). Появляется в инкубационном периоде и совместно с ним появляются антитела (HbcorAb). Длительное присутствие HbcorAg в крови свидетельствует о вероятной хронизации процесса (неадекватный иммунный ответ);
- антиген инфекциозности и активного размножения вируса (HbeAg). Появляется совместно с HbsAg и отражает степень инфицированности. Его продолжительная циркуляция в крови является свидетельством развития хронизации процесса, а антитела к нему являются благоприятным прогностическим признаком (не всегда, но по меньшей мере указывают на возможность более благоприятного процесса, срок их циркуляции после выздоровления окончательно не определён, но не более пяти лет после благоприятного разрешения процесса);
- HbxAg — регулятор транскрипции, способствует развитию гепатокарциномы.
Вирус гепатита В чрезвычайно устойчив к действию всевозможных естественных факторов окружающей среды, инактивируется при 60 °C за 10 часов, при 100 °C за 10 минут, при оптимальной температуре сохраняется до 6 месяцев, при автоклавировании погибает за 5 минут, в сухожаровом шкафу — через 2 часа, 2% раствор хлорамина убивает вирус за 2 часа. [1] [3]
Источник инфекции — только человек, больной острой или хронической формой инфекции.
Механизм передачи: гемоконтактный и вертикальный (от матери к ребёнку), не исключается трансмиссивный механизм передачи (например, при укусах комаров в результате раздавливания и втирания инфицированного тела комара в поврежденную ткань человека).
Пути передачи: половой, контактно-бытовой, гемотрансфузионный (например, при переливании крови или медицинских манипуляциях). Восприимчивость всеобщая. Заболеваемость — 30-100 человек на 100 тысяч населения (зависит от страны). Летальность от острых форм — до 2%. После перенесённого острого заболевания при условии выздоровления иммунитет стойкий, пожизненный.
Для заражения характерна малая заражающая доза (невидимые следы крови). [1] [2]
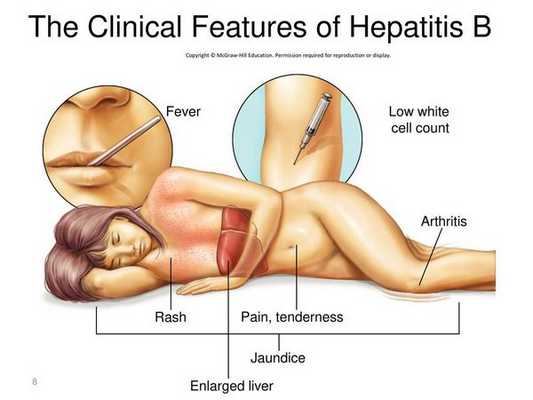
Симптомы гепатита Б
Инкубационный период гепатита В длится от 42 до 180 дней (следует иметь в виду, что наличие клинической симптоматики характеризует лишь незначительную долю всех случаев заболевания).
Начало постепенное. Характерные синдромы:
- общей инфекционной интоксикации (проявляется как астеноневротический синдром);
- холестатический (нарушение секреции желчи);
- артрита;
- нарушения пигментного обмена (появление желтухи при уровне общего билирубина свыше 40 ммоль/л);
- геморрагический (кровоточивость кровеносных сосудов);
- экзантемы;
- отёчно-асцитический (скопление жидкости в брюшной полости);
- гепатолиенальный (увеличение печени и селезёнки).
При первых признаках гепатита B нужно обратиться к доктору.
Первые признаки гепатита B
Начальный (преджелтушный) период продолжается 7-14 дней. Чаще протекает по многообразному типу с болевыми ощущениями в различных суставах по ночам и утром, уртикарными высыпаниями, астеновегетативными проявлениями (снижение аппетита, апатия, нервозность, слабость, разбитость, повышенная утомляемость). Изредка развивается синдром Джанотти-Крости — симметричная, яркая пятнисто-папулёзная сыпь. Не исключены умеренные диспептические явления (расстройства пищеварения). К концу периода происходит потемнение мочи, обесцвечивание кала.
Желтушный период
Этот период продолжительностью около одного месяца характеризуется возникновением желтушного окрашивания кожи (различных оттенков) на фоне продолжающегося или ухудшающегося общего состояния. Характерна длительность и стойкость симптоматики. Появляется тяжесть и болезненность в правом подреберье, горечь во рту, тошнота, выражённый зуд кожи (практически не снимаемый никакими средствами). На фоне усиления астеноневротического компонента появляются геморрагические проявления, урежение пульса, гипотензия, отёки (отражает степень интоксикации и нарушения функций печени).
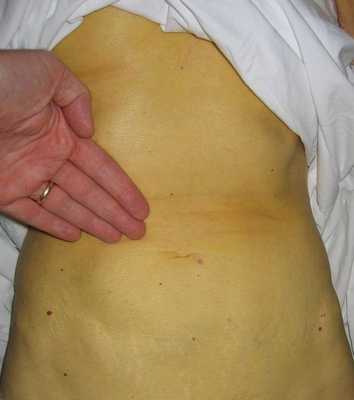
Выздоровление
Следующим этапом в развитии болезни является нормализации общего состояния, спадение желтухи и реконвалесценция, которая в зависимости от конкретной ситуации и состояния иммунной системы может закончиться как выздоровлением, так и движением развития заболевания в хроническое течение, характеризующееся маловыраженой неусточивой симптоматикой, преимущественно в виде слабости, периодического дискомфорта в правом подреберье, бурно сигнализирующим лишь на стадии цирроза и полиорганных осложнений.
- гепатиты другой этиологии;
- желтухи другой этиологии (например, гемолитическая болезнь, токсическое поражение, опухоли);
- малярия; ;
- лептоспироз;
- ревматоидный артрит.
В первое десятилетие 21 века произошло возникновение концепции «оккультной» (стёртой) ВГВ-инфекции (далее ОкВГВ), характеризующейся наличием вируса при недетектируемом уровне HbsAg. Механизм данного состояния связывают с мутацией в регионе домена полимеразы, что ведёт к уменьшению вирусной репликации и отсутствию экспрессии HbsАg, также вероятны дефекты гена Pol, что является следствием противовирусной терапии (Рахманова А.Г. и соавторы, 2015). При этом единственными серологическими маркером ВГВ могут быть HBcor антитела (чаще в сочетании с HbeAb), в особенности тогда, когда недоступны высокочувствительные и затратные методы определения HBV ДНК (Цинзерлинг В.А., Лобзин Ю.В., Карев В.Е., 2012). Это обуславливает сохраняющийся риск инфицирования пулов плазмы ВГВ при донорстве крови и трансплантации органов, внутрибольничного инфицирования в роддомах, хирургических стационарах, стоматологии.
Гепатит В у беременных
Острый гепатит характеризуется более тяжёлым течением у беременной, возникновении повышенного риска преждевременных родов, аномалий развития плода на ранних сроках и кровотечений. Вероятность передачи при острой форме зависит от сроков беременности: в первом триместре риск 10% (но более тяжёлые проявления), в третьем триместре — до 75% (чаще бессимптомное течение после родов). У большинства детей при заражении во внутриутробном и постнатальном периодах происходит хронизация инфекции. [1] [3] [6]
Патогенез гепатита Б
С движением кровяной массы вирус попадает в печеночную ткань, где локализуется в гепатоцитах и теряет свою протеиновую сферу в лизосомах. Происходит выход вирусной ДНК с последующим ресинтезом аномальных протеинов LSP, а параллельно образование новых частиц Дейна.
В процессе эволюции вирусчеловеческого взаимодействия возможно развитие двух вариантов:
При репликативном пути происходит следующее: белки LSP совместно с HbcorAg вызывают увеличение продукции гамма-интерферона, что приводит к активации главного комплекса гисотсовместимости (HLA), проистекает преобразование молекул гистосовместимости 1 и 2 классов, в результате чего клетка становиться для организма враждебной в антигенном формате.
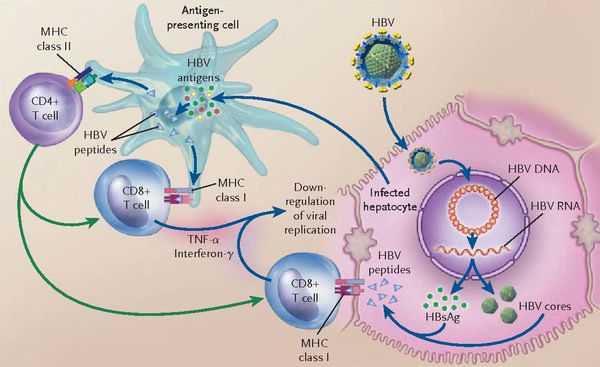
Антигенпрезентирующие макрофаги содействуют изменению В-лимфоцитов в плазматические клетки и экспрессии ими агрессивных белков-антител к посторонним антигенам. В итоге на поверхности печёночных клеток формируются вирусспецифические иммунные комплексы (антиген + антитело + фракция комплемента С3в).
В динамике может реализоваться два сценария:
- в первом варианте запуск каскада комплимента ведёт к появлению в составе иммунных комплексов агрессивной фракции С9 (мембранатакующий комплекс) — наблюдается значительный некроз гепатоцитов без участия лимфоцитов (молниеносная форма гепатита В);
- при альтернативной варианте (наблюдающимся в большинстве случаев) каскад комплемента в силу иммуноиндивидуалистических свойств не активируется — тогда идёт умеренное разрушение Т-киллерами меченых антителами заражённых вирусом гепатоцитов. Образуются ступенчатые некрозы с образованием на месте гибели гепатоцитов соединительной ткани — рубцов (то есть острый гепатит В при плохом иммунном ответе постепенно переходит в хронический).
Непременным атрибутом патогенеза является формирование иммунопатологического процесса. Гибель гепатоцитов, инфицированных вирусом гепатита В, следует за счёт иммунокомпетентных частиц, Т-киллеров и макрофагальных элементов.
Серьёзным значением является нарушение свойств мембраны клеток печени, что сопровождается экскрецией (выделением) лизосомальных ферментов, разрушающих гепатоциты. Сообразно этому, гибель гепатоцитов происходит за счёт иммунокомпетентных клеток, лизосомальных ферментов и противопечёночных гуморальных аутоантител, то есть острая болезнь наступает (и благоприятно заканчивается) только при хорошем иммунитете, а при плохом идёт хронизация.
При тяжёлом цитолитическом синдроме (массивные некрозы гепатоцитов) возникает гипокалиемический алкалоз, острая печёночная недостаточность, печёночная энцефалопатия (ПЭП), церебротоксическое действие, нарушение функции обмена нервной ткани. [2] [3] [6]
Классификация и стадии развития гепатита Б
По цикличности течения:
- острый;
- острый затяжной;
- хронический.
По клиническим проявлениям:
- субклинический (инаппарантный);
- клинически выраженный (желтушный, безжелтушный, холестатический, фульминантный).
По фазам хронического процесса:
- HBeAg-положительная хроническая инфекция HBV (фаза «иммунной толерантности»);
- HBeAg-положительный хронический гепатит B;
- HBeAg-негативная хроническая инфекция HBV;
- HBeAg-отрицательный хронический гепатит B;
- отрицательная HBsAg фаза HBV-инфекции («оккультная фаза»). [1][2]
Группы риска хронического гепатита B
Хроническим гепатитом чаще страдают дети младше шести лет. При заражении в первый год жизни он развивается в 80–90 % случаев, от года до шести лет — в 30–50 %, у взрослых без сопутствующих заболеваний — менее чем в 5 %. [7]
Осложнения гепатита Б
Чем опасен гепатит В
Заболевание может привести к острой печёночной недостаточности (синдрому острой печеночной энцефалопатии).
Выделяют четыре стадии болезни:
- Первая стадия (ОПЭ-1). Предвестники — астения (слабость) и адинамия, инверсивное настроение, эйфория, нарушение сна, «тряска» конечностей, агрессивность, печёночный запах изо-рта, рвота, сонливость, нарастание желтухи, сжатие размеров печени, ухудшение лабораторных данных.
- Вторая стадия (ОПЭ-2). Прекома — моторное возбуждение перетекает в сопор (субкома), появляются судороги, сознание спутано, дезориентация во времени и месте, хлопающая дрожь кистей, тахикардия, повышение кровоточивости, рвота «кофейной гущей», дёгтеобразный стул, уменьшение диуреза (объёма мочи).
- Третья стадия (ОПЭ-3). Кома I — исчезновение словесной связи и адекватной реакции на болевые раздражители, выявление патологических рефлексов (Бабинского). Наблюдается спазм подбородочной мышцы со смещением кожи подбородка кверху при раздражении кожи в области возвышения одного пальца кисти на той же стороне тела. Появляются симптомы орального автоматизма — хоботковый. Дефекация и акт мочеиспускания не контролируются. Глотание сохранено, зрачки узкие со слабой реакцией на яркий свет, усиление желтухи, геморрагических проявлений, размеров печени, кисло-сладкий печёночный запах изо-рта, олиго или анурия.
- Четвёртая стадия (ОПЭ-4). Кома II — абсолютная потеря реакции на все раздражители, арефлексия, симптом плавающих глазных яблок, зрачки расширены и без реакции на свет, нет корнеального рефлекса, исчезает хлопающий тремор, нарушается глотание, дыхание типа Куссмауля или Чейн-Стокса, пульс нитевидный, недержание мочи и кала, резкое увеличение уровня билирубина в крови. [1][5]
Диагностика гепатита Б
Многообразие форм, тесная взаимосвязь с иммунной системой человека и зачастую достаточно высокая стоимость исследований часто затрудняют принятие конкретного решения и диагноза в стационарный отрезок времени, поэтому во избежание роковых (для больного) ошибок следует подходить к диагностике с учётом всех получаемых данных в динамическом наблюдении:
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, лимфо- и моноцитоз, уменьшение СОЭ, тромбоцитопения);
- общий анализ мочи (появление уробилина);
- биохимический анализ крови (гипербилирубинемия в основном за счёт связанной фракции, повышение уровня АЛТ и АСТ, ГГТП, холестерина, щелочной фосфатазы, снижение протромбинового индекса, фибриногена, положительная тимоловая проба);
- маркеры гепатита В: HbsAg, HbeAg, HbcorAg, HbcorAb IgM и суммарные, HbeAb, anti-Hbs, ПЦР в качественном и количественном измерении);
- УЗИ органов брюшной полости, КТ и МРТ диагностика;
- фиброскан (применяется для оценки степени фиброза). [3][4]
Скрининг при хроническом гепатите
Пациентам с хроническим гепатитом В рекомендуется не реже чем раз в полгода проходить обследование: УЗИ органов брюшной полости, клинический анализ крови, АЛТ, АСТ, тест на альфа-фетопротеин. Скрининг позволяет вовремя заметить обострение болезни и начать специфическую терапию.
Лечение гепатита Б
Лечение острых форм гепатита В должно осуществляться в стационаре (учитывая возможность быстрых и тяжёлых форм болезни), хронических — с учётом проявлений.
Диета и режим при гепатите В
В острый период показан постельный режим, печёночная диета (№ 5 по Певзнеру): достаточное количество жидкости, исключение алкоголя, жирной, жареной, острой пищи, всё в мягком и жидком виде.
Медикаментозная терапия
При лёгкой и средней тяжести острого гепатита этиотропная противовирусная терапия (ПВТ) не показана. При тяжёлой степени и риске развития осложнений назначается специфическая противовирусная терапия на весь период лечения и возможно более длительное время.
В лечении хронических форм гепатита показаниями к назначению ПВТ является наличие уровня DNA HBV более 2000 МЕ/мл (при циррозе печении независимо от уровня), умеренное и высокое повышение АЛТ/АСТ и степени фиброза печёночной ткани не менее F2 по шкале METAVIR, высокая вирусная нагрузка у беременных женщин. В каждом конкретном случае показания определяются индивидуально, в зависимости от выраженности процесса, временной тенденции, пола, планирования беременности и другого.
Существует два пути противовирусного лечения:
- терапия пегилированными интерферонами (имеет ряд существенных противопоказаний и серьёзных побочных эффектов — не менее 12 месяцев);
- нуклеозидно-аналоговой терапии NA (используются препараты с высоким порогом резистентности вируса, длительно — не менее пяти лет, удобство применения, хорошая переносимость).
В отдельных случаях может рассматриваться применение комбинированной терапии.
Из средств патогенетической терапии в острый период используются внутривенно вводимые растворы 5% глюкозы, дезинтоксикантов, антиоксидантов и витамины. Показан приём энтеросорбентов, ферментных препаратов, при выраженном холестазе применяются препараты Урсодезоксихолевой кислоты, при тяжёлом течении — глюкокортикостероиды, методы аппаратного плазмофереза.
В хронической стадии заболевания при наличии соответствующей активности процесса и невозможности назначения ПВТ может быть показан приём групп гепатопротекторов и антиоксидантов. [1] [3]
Основное направление профилактики на сегодняшний день — это проведение профилактической вакцинации против гепатита В в младенческом возрасте (в том числе усиленная вакцинация детей, рождённых от матерей с гепатитом В) и далее периодические ревакцинации раз в 10 лет (или индивидуально по результатам обследования). Достоверно показано, что в странах, где была введена вакцинация, резко сократилось количество вновь выявленных случаев острого гепатита В.
Вызывает некоторые вопросы эффективность вакцинации при заражении «оккультными» формами гепатита В, так как действие вакцины направлено на нейтрализацию HbsAg, которого в данном случае нет, или он видоизменён — окончательного решения пока не определено, ведутся поиски.
Вторая составляющая стратегии профилактики включает обеспечение безопасности крови и её компонентов, использование одноразового или стерилизованного инструментария, ограничение числа половых партнёров и использование барьерной контрацепции. [1] [2]
Вирусные гепатиты (Viral Hepatisis)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирусные гепатиты: причины появления, симптомы, диагностика и способы лечения.
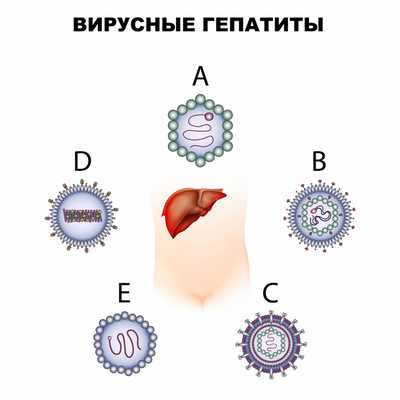
Определение
Вирусный гепатит – инфекционное заболевание, вызываемое различными вирусами, поражающими печень. Существует пять вирусов гепатита: A (болезнь Боткина), B, C, D и E.
Причины появления вирусного гепатита
На сегодняшний день выявлено три основных пути передачи энтеральных гепатитов А и Е:
- водный путь - при использовании некачественной питьевой воды, купании в загрязненных водоемах и бассейнах;
- пищевой путь - при употреблении продуктов, загрязненных вирусом во время производства на пищевых предприятиях, предприятиях общественного питания и торговли;
- контактно-бытовой путь - при несоблюдении правил личной гигиены.
- при контакте с кровью или биологическими жидкостями больного (или носителя);
- при медицинских манипуляциях – переливании зараженной крови и ее препаратов (плазмы и др.), при проведении сеансов гемодиализа, инъекциях, акупунктуре, при многократном использовании инъекционных игл и канюль;
- половой - при незащищенном сексуальном контакте с инфицированным человеком или носителем вируса;
- во время родов или с молоком матери;
- при контакте с предметами, загрязненными кровью больного (бритва, зубная щетка, маникюрные принадлежности, медицинский инструментарий);
- через немедицинские манипуляции – употребление инъекционных наркотиков, выполнение пирсинга, татуировки.
Некоторые пациенты, инфицированные вирусами гепатита В, С и D, сами не болеют, но, являясь носителями, представляют опасность в плане заражения окружающих.
Классификация заболеваний
По длительности процесса вирусные гепатиты бывают:
- острыми – до 3 месяцев (гепатит А);
- затяжными – до 6 месяцев (гепатит В, С);
- хроническими – свыше 6 месяцев (гепатит В, С, D).
- бессимптомные формы (характерны для гепатитов В и С);
- субклиническая форма - может быть при любом гепатите;
- манифестные формы - могут быть желтушными и безжелтушными.
- с печеночной комой,
- без печеночной комы.
- с дельта-агентом (коинфекция) и печеночной комой,
- с дельта-агентом (коинфекция) без печеночной комы,
- без дельта-агента с печеночной комой,
- без дельта-агента и без печеночной комы.
- дельта-(супер)-инфекция вирусоносителя гепатита B,
- гепатит C,
- гепатит E,
- другие уточненные острые вирусные гепатиты.
- гепатит B с дельта-агентом,
- гепатит B без дельта-агента,
- гепатит C,
- другой хронический вирусный гепатит,
- хронический вирусный гепатит неуточненный.
Инкубационный период: вирус размножается и распространяется, не вызывая симптомов.
Продромальная (преджелтушная) фаза: появляются неспецифические симптомы, которые включают глубокую анорексию, недомогание, тошноту и рвоту, внезапно возникшее отвращение к сигаретам у курильщиков, лихорадку или боль в правом верхнем квадранте живота, иногда возникает крапивница и артралгия (боль в суставах).
Желтушная фаза: через 3-10 дней темнеет моча, затем возникает желтуха. Системные симптомы часто регрессируют, и пациенты чувствуют себя лучше, несмотря на усиливающуюся желтуху. Печень обычно увеличивается и становится болезненной при пальпации. Пик желтухи обычно наступает в пределах 1–2 недель. Могут развиться проявления холестаза.
Фаза восстановления: в течение этих 2-4 недель желтуха исчезает, а аппетит обычно возвращается после первой недели симптомов. Острый вирусный гепатит разрешается спонтанно спустя 4–8 недель от момента появления симптомов.
Острый гепатит — фаза, когда организм активно борется с инфекцией, стараясь полностью удалить ее из организма: он возникает вскоре после инфицирования и длится, как правило, не больше 6-8 месяцев. Гепатит A протекает остро и никогда не переходит в хроническую форму.

Диагностика вирусного гепатита
В диагностике гепатитов решающее значение имеет клиника: осмотр, пальпация, перкуссия (простукивание отдельных участков тела и анализ возникающих при этом звуков), жалобы пациента. Для всех вирусных гепатитов однотипны особенности изменения многих биохимических показателей, их динамика, диагностическая и прогностическая оценка. Острый гепатит в первую очередь дифференцируют с другими заболеваниями, имеющими сходную клиническую симптоматику.
Пациентам с подозрением на гепатит первично проводят неспецифические лабораторные тесты:
- исследование уровня аланинаминотрансферазы, аспартатаминотрансферазы, билирубина и щелочной фосфатазы;
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетн�.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. As.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент �.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фо�.
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы; Human Serum Albumin; ALB. Краткая характеристика исследуемого вещества Альбумин Альбумин – эт.
Синонимы: Анализ крови на тромбоциты; Тромбоциты, микроскопия (метод Фонио). Manual Platelet Count (PLT count): Indirect Method by Fonio. Краткое описание исследования «Тромб.
Синонимы: Анализ крови на протромбин; Протромбин; Протромбиновое время; Протромбиновый индекс; Международное нормализованное отношение; МНО; Фактор свертывания к.
- наличие антител к вирусу гепатита A классов IgG и IgM;
Маркёр прошлой инфекции вирусом гепатита А или вакцинации против вируса гепатита А. Антитела класса IgG против вируса гепатита А появляются в ходе инфекции вскоре п.
Иммуноглобулины класса М, характерны для острого периода гепатита А. Функции. Антитела класса IgМ практически всегда обнаруживаются уже в начале проявления к�.
Маркёр активной репликации вируса гепатита B (HBV) и высокой инфекционности крови. HBеAg (антиген инфекционности) представляет собой сердцевинный белок, код.
Количественное определение HBsAg - основного маркёра вирусного гепатита В. HBsAg - наиболее ранний маркёр гепатита В, появляющийся ещё в инкубационном периоде з.
Свидетельство перенесённого острого гепатита В, показатель ремиссии. Определяет присутствие антител к HBеAg. Синтез антител к HBeAg в организме начинается после эл�.
Показатель наличия защитного иммунитета против вируса гепатита В. Anti-HBs-антитела появляются в фазе выздоровления после острого гепатита В, обычно через 3 - 4 месяц.
Определяет присутствие антител к HB-core Ag, независимо от класса M или G. Функции. Антитела к HB-core антигену появляются при остром гепатите В в крови вскоре после появле�.
Определение ДНК вируса гепатита В (Hepatitis B virus) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». Аналит�.
Определение ДНК вируса гепатита В (Hepatitis В virus, HBV) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». А.
Определение РНК вируса гепатита С (оценка вирусной нагрузки) в плазме крови методом ПЦР с детекцией в режиме реального времени. Исследование выполняется на обору.
Синонимы: Вирус гепатита С (ВГС), количественное определение РНК. Hepatitis C Virus RNA, Quantitative, Real-Time PCR; Blood, HCV Viral Load; Hepatitis C Virus RNA Quant. Краткое описание исследования «Коли.
Определение вирусной нагрузки и генотипа (1, 2, 3) вируса гепатита С (ВГС). Гепатит С – вирусное заболевание печени, которое часто переходит в хроническую форму .
Внимание! При положительных и сомнительных реакциях срок выдачи результата может быть увеличен до трех рабочих дней. Синонимы: Суммарные антитела к вирусу гепат.
Тест направлен на определение генотипа (1a, 1b, 2, 3а, 4, 5а, 6) вируса гепатита С (ВГС). Применим для генотипирования ВСГ у пациентов с вирусной нагрузкой выше 5000 МЕ/мл. Иссл.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
К каким врачам обращаться
Любой вирусный гепатит – это инфекционное заболевание и лечат его, прежде всего, врачи-инфекционисты. Кроме того, есть и другие специалисты по заболеваниям печени (гастроэнтерологи и гепатологи), которые также принимают самое активное участие в лечении пациентов, страдающих вирусными гепатитами.
Лечение вирусного гепатита
При острых гепатитах легкой степени тяжести лечение можно проводить амбулаторно, среднетяжелые и тяжелые формы лечатся в стационаре. При хронической патологии (вне значимого обострения) лечение проводится на дому. В случаях выраженного обострения или декомпенсации показана госпитализация в инфекционный стационар.
Назначается базисное лечение, которое включает в себя щадящий режим и специализированную диету - исключают жареные, копченые, маринованные продукты, тугоплавкие жиры (свинину, баранину), алкогольные и газированные напитки. Рекомендуется обильное питье (до 2–3 литров в сутки).
Применяют дезинтоксикационные мероприятия (внутривенное введение гемодеза, раствора глюкозы с витамином С или с эссенциале, назначают прием лактулозы). При необходимости рекомендованы сорбенты, гепатопротекторы, антиоксиданты, диуретики, пробиотики, антигистаминные, противовоспалительные и гормональные средства, витамины.
Альфа-интерферон оказывает иммуномоделирующий и противовирусный эффекты, угнетает синтез белков вируса, усиливает активность естественных клеток-киллеров при гепатитах В и С.
В случае хронического течения болезни может потребоваться назначение препаратов прямого противовирусного действия, приводящих к полному исчезновению вируса гепатита С или стойкому подавлению репликации вирусов при гепатитах B и D.
Вирус гепатита В способен встраиваться в генетический материал человека, в связи с чем излечиться от этой болезни полностью не удается. Лечение гепатита В с дельта-агентом – это одна из самых трудных задач в гепатологии сегодня.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей, а также печеночная кома, которая наступает из-за массивного омертвения (некроза) клеток печени и приводит к летальному исходу практически в 90% случаях. Гепатиты В и С опасны развитием хронического процесса и являются самой распространенной причиной цирроза и рака печени.
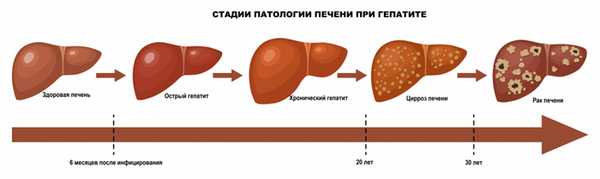
Самое тяжелое течение заболевания вызывает сочетание двух и более вирусов. В этом случае прогноз крайне неблагоприятный. Часто признаки хронического вирусного гепатита слабо выражены, что позволяет человеку до поры до времени не обращать внимания на болезнь. Нередко явные клинические проявления заболевания обнаруживаются уже на стадии цирроза печени.
Помимо развития цирроза и рака печени была доказана связь хронического гепатита С с В-клеточной лимфомой - поражением эндокринных желез, органов зрения, кожи, мышц, суставов, нервной системы, желчных путей.
Профилактика вирусного гепатита
На сегодняшний день самым эффективным методом профилактики вирусного гепатита является вакцинация:
- Вакцина от гепатита А вводится двукратно и формирует защиту от заболевания на срок до 20 лет. В России в Национальный календарь профилактических прививок вакцинация против вирусного гепатит А включена по эпидемическим показаниям.
- Вакцинация против гепатита В (N532) позволяет защититься не только от вируса гепатита В, но и от дельта-агента. В России вакцинация проводится в рамках Национального Календаря Профилактических прививок. Если у новорожденного не выявлены противопоказания, первая прививка делается в роддоме, в первый день жизни. Через один месяц делается вторая, а третья через 6 месяцев после начала вакцинации.
- Специфической вакцины против гепатита С не существует. Несколько вакцин находятся в стадии разработки.
Меры профилактики гепатитов просты и доступны:
- Строгое выполнение правил личной гигиены: мытье рук перед едой, после посещения туалета, при возвращении с работы, прогулки, отказ от использования чужого маникюрного инструмента, зубной щетки, бритвы.
- Избегать контактов с биологическими жидкостями посторонних людей. При обработке ран пользоваться одноразовыми перчатками.
- Овощи, ягоды, фрукты, зелень мыть под сильным напором водопроводной воды, ополаскивать кипяченой водой.
- Употреблять для питья только кипяченую или бутилированную воду. Не купаться в загрязненных водоемах.
- При выявлении парентеральных гепатитов необходимо обследовать и полового партнера, выполнять все назначения лечащего врача.
- Избегать контакта с использованными шприцами, иглами и другим инструментарием медицинского и немедицинского назначения.
- Клинические рекомендации. Хронический вирусный гепатит С (ХВГС) у взрослых; 2019 ;
- Клинические рекомендации. Хронический вирусный гепатит B (ХВГВ) у взрослых; 2019 ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
Читайте также:
- Клиника железодефицитной анемии - признаки
- МРТ при разрыве интервала ротаторной манжеты (ИРМ)
- Пассивные реакции агглютинации. Непрямые реакции агглютинации. Реакция непрямой, или пассивной, гемагглютинации ( РНГА, РПГА ). Обратная РНГА. Реакция торможения пассивной гемагглютинации ( РТПГА ).
- Менингит вызванный кишечной палочкой. Респираторные инфекции вызванные эшерихиями ( кишечной палочкой ).
- Клиника газовой гангрены. Газовая флегмона
