Вирусные тропические лихорадки: диагностика, лечение, профилактика
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Геморрагическая лихорадка Крым-Конго (лат. febris haemorrhagica crimiana, син.: крымская геморрагическая лихорадка, Конго-Крымская геморрагическая лихорадка, среднеазиатская геморрагическая лихорадка) - острое инфекционное заболевание человека, передающееся через укусы клещей, характеризующееся лихорадкой, выраженной интоксикацией и кровоизлияниями на коже и внутренних органах. Впервые выявлено в 1944 году в Крыму. Возбудитель выявлен в 1945-м. В 1956 году в Конго было выявлено схожее заболевание. Исследования вируса установили его полную идентичность с вирусом, обнаруженным в Крыму.
Что провоцирует / Причины Крымской геморрагической лихорадки:
Возбудителем крымской геморрагической лихорадки является вирус из семейства Bunyaviridae, рода Nairovirus. Относится к арбовирусам (Arboviridae). Открыт в 1945 г. М. П. Чумаковым в Крыму, при исследовании крови больных солдат и переселенцев, заболевших при проведении работ по уборке сена. В 1956 г. в Конго из крови заболевшего мальчика был выделен аналогичный по антигенному составу вирус. Возбудитель получил название вирус Конго. Вирионы сферические, диаметр 92-96 нм, окружены липидосодержащей оболочкой. Наиболее чувствительны к вирусу культуры клеток почек эмбриона свиней, сирийских хомячков и обезьян. Плохо устойчив в окружающей среде. При кипячении вирус погибает мгновенно, при 37 `С - через 20 ч, при 45 `С - через 2 ч. В высушенном состоянии вирус остается жизнеспособным свыше 2 лет. В пораженных клетках локализуется преимущественно в цитоплазме.
Природный резервуар возбудителя - грызуны, крупный и мелкий рогатый скот, птицы, дикие виды млекопитающих, также сами клещи, способные передавать вирус потомству через яйца, и являющиеся вирусоносителями пожизненно. Источник возбудителя - больной человек или инфицированное животное. Вирус передается при укусе клеща, либо проведении медицинских процедур, связанных с инъекциями или забором крови. Основные переносчики - клещи Hyalomma marginatus, Dermacentor marginatus, Ixodes ricinus. Вспышки заболевания на территории России ежегодно бывают в Краснодарском и Ставропольском крае, Астраханской, Волгоградской и Ростовской областях, в республиках Дагестан, Калмыкия и Карачаево-Черкесии. Заболевание также встречается на юге Украины и в Крыму, Средней Азии, Китае, Болгарии, Югославии, Пакистане, Центральной, Восточной и Южной Африке (Конго, Кения, Уганда, Нигерия и др.). В 80 % случаев заболевают лица в возрасте от 20 до 60 лет.
Патогенез (что происходит?) во время Крымской геморрагической лихорадки:
В основе патогенеза геморрагической крымской лихорадки лежит повышение проницаемости сосудистой стенки. Нарастающая вирусемия обусловливает развитие тяжелого токсикоза, вплоть до инфекционно-токсического шока с диссеминированным внутрисосудистым свертыванием крови, угнетение кроветворения, что усугубляет проявления геморрагического синдрома.
Воротами инфекции является кожа в месте укуса клеща или мелкие травмы при контакте с кровью больных людей (при внутрибольничном заражении). На месте ворот инфекции выраженных изменений не наблюдается. Вирус проникает в кровь и накапливается в клетках ретикулоэндотелиальной системы. При вторичной более массивной вирусемии появляются признаки общей интоксикации, поражение эндотелия сосудов и развивается разной выраженности тромбогеморрагический синдром. Патологоанатомические изменения характеризуются множественными геморрагиями в слизистые оболочки желудка и кишечника, наличием крови в просвете, однако воспалительные изменения отсутствуют. Головной мозг и его оболочки гиперемированы, в них обнаруживаются кровоизлияния диаметром 1-1,5 см с разрушением мозгового вещества. По всему веществу мозга выявляют мелкие кровоизлияния. Кровоизлияния также наблюдаются в легких, почках и др. Многие вопросы патогенеза лихорадки Крым-Конго остаются неизученными.
При вскрытии обнаруживают множественные кровоизлияния в слизистых оболочках желудочно-кишечного тракта, кровь в его просвете, но воспалительные изменения отсутствуют. Головной мозг и его оболочки гиперемированы, в них обнаруживаются кровоизлияния диаметром 1-1,5 см с разрушением мозгового вещества. По всему веществу мозга выявляют мелкие кровоизлияния. Кровоизлияния также наблюдают в легких, почках, печени и др.
Симптомы Крымской геморрагической лихорадки:
Инкубационный период от одного до 14 дней. Чаще 3-5 дней. Продромальный период отсутствует. Болезнь развивается остро.
В начальном (предгеморрагическом) периоде отмечаются лишь признаки общей интоксикации, характерные для многих инфекционных болезней. Начальный период длится чаще 3-4 дня (от 1 до 7 дней). В этот период на фоне высокой лихорадки отмечают слабость, разбитость, головная боль, ломота во всем теле, сильная головная боль, боли в мышцах и суставах.
К более редким проявлениям начального периода относится головокружение, нарушение сознания, сильные боли в икроножных мышцах, признаки воспаления верхних дыхательных путей. Лишь у некоторых больных еще до развития геморрагического периода появляются характерные для этой болезни
симптомы - повторная рвота, не связанная с приемом пищи, боли в пояснице, боли в животе, преимущественно в эпигастральной области.
Постоянным симптомом является лихорадка, которая длится в среднем 7-8 дней, особенно типична для крымской геморрагической лихорадки температурная кривая. В частности, при появлении геморрагического синдрома отмечается снижение температуры тела до субфебрильной, через 1-2 дня температура тела вновь повышается, что обусловливает характерную для этой болезни "двугорбую" температурную кривую.
Геморрагический период соответствует периоду разгара заболевания. Выраженность тромбогеморрагического синдрома определяет тяжесть и исход болезни. У большинства больных на 2-4-й день болезни (реже на 5-7-й день) появляется геморрагическая сыпь на коже и слизистых оболочках, гематомы в местах инъекций, могут быть кровотечения (желудочные, кишечные и др.). Состояние больного резко ухудшается. Гиперемия лица сменяется бледностью, лицо становится одутловатым, появляются цианоз губ, акроцианоз. Сыпь на коже вначале петехиальная, в это время появляется энантема на слизистых оболочках ротоглотки, могут быть более крупные кровоизлияния в кожу. Возможны носовые, маточные кровотечения, кровохарканье, кровоточивость десен, языка, конъюнктив. Прогностически неблагоприятно появление массивных желудочных и кишечных кровотечений. Состояние больных становится еще более тяжелым, отмечаются нарушения сознания. Характерны боли в животе, рвота, понос; печень увеличена, болезненна при пальпации, симптом Пастернацкого положительный. Брадикардия сменяется тахикардией, АД снижено. У некоторых больных отмечается олигурия, нарастает остаточный азот. В периферической крови - лейкопения, гипохромная анемия, тромбоцитопения, СОЭ без существенных изменений. Лихорадка длится 10-12 дней. Нормализация температуры тела и прекращение кровотечений характеризует переход к периоду выздоровления. Длительно сохраняется астенизация (до 1-2 мес). У отдельных больных могут быть легкие формы болезни, протекающие без выраженного тромбогеморрагического синдрома, но они, как правило, остаются не выявленными.
Как осложнения могут наблюдаться сепсис, отек легкого, очаговая пневмония, острая почечная недостаточность, отит, тромбофлебиты. Летальность составляет от 2 до 50 %.
Диагностика Крымской геморрагической лихорадки:
Диагностика крымской геморрагической лихорадки основана на клинической картине, данных эпидемиологического анамнеза (пребывание в зоне природных очагов, нападение клещей, контакт с больными крымской геморрагической лихорадкой), результатах лабораторных исследований. В крови отмечается сниженное количество эритроцитов, лейкопения (до 1х109-2х109/л), нейтропения, тромбоцитопения. Для подтверждения диагноза используют выделение вируса из крови больного, с 6-10-го дня болезни определяется повышение титра антител в повторных пробах сыворотки крови больного в РСК, реакции диффузной преципитации а агаре, реакции пассивной гемагглютинации.
Дифференциальную диагностику проводят с другими вирусными болезнями, проявляющимися геморрагическим синдромом, особенно если больной в последние дни до развития клинических проявлений болезни находился в странах с тропическим и субтропическим климатом, с лептоспирозом, геморрагической лихорадкой с почечным синдромом, геморрагическим васкулитом, сепсисом и т.п.
Лечение Крымской геморрагической лихорадки:
Больных обязательно изолируют в инфекционном отделении стационара. Лечение симптоматическое и этиотропное. Назначают противовоспалительные препараты, мочегонные. Исключают применение препаратов, усиливающих поражение почек, например, сульфаниламиды. Также назначают противовирусные препараты (рибавирин, реаферон). В первые 3 дня вводят гетерогенный специфический лошадиный иммуноглобулин, иммунную сыворотку, плазму или специфический иммуноглобулин, полученные из сыворотки крови переболевших или привитых лиц. Специфический иммуноглобулин используется для экстренной профилактики у лиц, соприкасающихся с кровью больного.
Профилактика Крымской геморрагической лихорадки:
Для предотвращения заражения основные усилия направляют на борьбу с переносчиком заболевания. Проводят дезинсекцию помещений для содержания скота, предотвращают выпас на пастбищах, находящихся на территории природного очага. Людям в индивидуальном порядке следует использовать защитную одежду. Обрабатывать одежду, спальные мешки и палатки репеллентами. При укусах клеща в зоне обитания немедленно обратиться в медицинское учреждение за помощью. Для лиц, которые собираются въехать на территорию Юга России рекомендуется профилактическая вакцинация. В лечебных учреждениях следует учитывать высокую контагиозность вируса, а также его высокую концентрацию в крови больных. Поэтому больных необходимо помещать в отдельный бокс, а обслуживание доверять только специально обученному персоналу.
К каким докторам следует обращаться если у Вас Крымская геморрагическая лихорадка :
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Крымской геморрагической лихорадки, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Вирусные тропические лихорадки: диагностика, лечение, профилактика
В роли возбудителей энцефалита и геморрагической лихорадки могут выступать свыше сотни различных вирусов. Практически все они избирают человека в качестве хозяина случайно, при вторжении последнего в их жизненный цикл. Передача осуществляется при прямом контакте с заражённой кровью или физиологическими жидкостями, а также при укусах членистоногих (комаров, клещей и мошек). Некоторые инфекции характеризуются достаточно высокой смертностью пациентов.
Желтая лихорадка. Возбудитель жёлтой лихорадки — оболочечный однонитевой плюс-РНК-вирус. Заражение происходит при укусе комара Aedes aegypti. Жёлтая лихорадка — зоонозная инфекция, при этом человек становится случайным хозяином (джунглевая форма). Вспышки возникают периодически также при проникновении возбудителя в городскую среду (городская форма).
Инфекция может протекать как бессимптомно, так и в тяжёлой форме, сопровождаться гепатитом и приводить к смерти пациента в связи с некрозом печени и почек. После короткого инкубационного периода возникают первые симптомы: лихорадка, тошнота, рвота, желтуха. Иногда обнаруживают геморрагические симптомы, при этом отмечают чёрный цвет рвотных масс, что связано с попаданием в них крови (лат. vomito negro — «чёрная рвота»). Смертность достаточно высока, но в случае выздоровления организм полностью восстанавливается.
Методы диагностики — культивирование вируса, серологическое исследование. Профилактика — введение живой аттенуированной (ослабленной) вакцины и контроль над распространением переносчиков (комаров).
Лихорадка Денге
Переносчики лихорадки Денге — комары рода Aedes. Возбудитель — флавиви-рус, похожий по своим свойствам на вирус жёлтой лихорадки. Установлено 4 серотипа вируса. Инкубационный период 2—15 дней. При возникновении лихорадки наблюдают виремию, продолжающуюся несколько дней. Вирус лихорадки Денге распространён на территории стран тропической зоны и Ближнего Востока. Эпидемии возникают при появлении нового серотипа либо при массовом попадании неиммунных людей в места обитания вируса; в городах распространяются очень быстро, заболевание протекает тяжело.
После внезапного возникновения жара, головной боли и общего недомогания пациенты начинают жаловаться на боли в суставах и костях. Лихорадка может быть двухволновой. В некоторых случаях отмечают небольшую сыпь. Наиболее тяжёлая и опасная форма заболевания сопровождается геморрагическим синдромом, характеризующимся развитием шока и геморрагического диатеза (геморрагическая форма денге). Смертность 5—10%.
Методы диагностики — серологическое исследование, культивирование вируса, молекулярно-генетические методы. Единственный способ профилактики заболевания — количественный контроль переносчиков. Лечение симптоматическое.
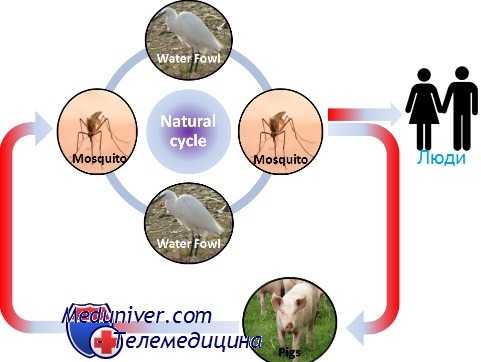
Эпидемиология японского энцефалита
Японский энцефалит В
Возбудитель японского энцефалита В — флавивирус; переносчики — комары. Природным источником вируса являются свиньи. В клинической картине доминируют симптомы тяжёлого энцефалита с высокой летальностью. Болезнь начинается остро с лихорадки, сильной головной боли, тошноты и рвоты.
В некоторых случаях отмечают судороги. При обследовании обнаруживают поражение черепных нервов и пирамидного пути. Для профилактики применяют вакцину.
Вирус лихорадки западного Нила
Заражение вирусом лихорадки западного Нила происходит так же, как при лихорадке Денге и японском энцефалите В. Вирус впервые был обнаружен в Северной Америке в 1999 г. и быстро проник на территорию Канады, Латинской Америки и Карибского бассейна.
Геморрагическая лихорадка Ласса
Ласская лихорадка — тяжёлая геморрагическая лихорадка, вызываемая аренавирусом. Передача инфекции осуществляется посредством контактного механизма от крыс к человеку, а затем и от человека к человеку. Вирус поражает все органы и системы организма. Пациенты жалуются на лихорадку, изъязвления в ротовой полости, мышечную боль и геморрагическую сыпь. Диагноз устанавливают на основании данных клинической картины и анамнеза заражения пациента.
Для его подтверждения применяют молекулярно-генетический метод с использованием обратной транскриптазы или серологические методы. На ранних стадиях заболевания и после контакта с инфицированными людьми назначают рибавирин.
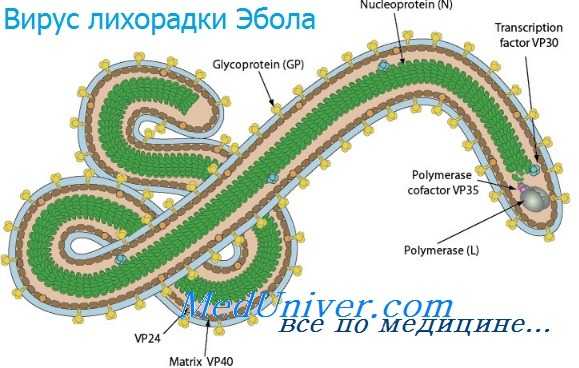
Инфекции вирусов лихорадки Эбола и марбургской болезни
Инфекции вирусов лихорадки Эбола и марбургской болезни - филовирусные инфекции распространены на территории Африки и передаются человеку от приматов и грызунов. Они характеризуются развитием тяжёлой геморрагической лихорадки и высоким уровнем смертности. Инфекция также передаётся при тесном контакте с инфицированными (особенно во внутрибольничной среде). Основной метод лечения — поддерживающая терапия и введение гипериммунной сыворотки.
Профилактику внебольничных инфекций затрудняет отсутствие возможности изоляции источника заболевания. Для предотвращения распространения внутри-больничной инфекции необходимо соблюдать строгие меры предосторожности при контакте с кровью и физиологическими жидкостями больных пациентов. Вакцина на основе вируса везикулярного стоматита, кодирующего антигены вируса лихорадки Марбург, способна защитить приматов даже при введении после заражения.
Хантавирус - хантавирусная лихорадка
Возбудитель передаётся человеку от грызунов, относится к группе буньявирусов. Инфекция, вызванная им, характеризуется геморрагической лихорадкой с почечным синдромом или хантавирусным лёгочным синдромом. Вирус широко распространён во всём мире. Передача от человека к человеку невозможна. По окончании инкубационного периода (2—3 нед) возникают лихорадка, головная боль, боль в спине, поражение конъюнктивы и нёба, а позднее — гипотензия, шок, олигурия, почечная недостаточность. Смертность около 5%.
Методы диагностики — серологическое исследование, молекулярно-генетические с использованием обратной транскриптазы. Предполагают, что рибавирин способен уменьшать вероятность смертельного исхода, но необходимые клинические исследования проведены не были.
Вирус Нипах
Парамиксовирус Нипах — возбудитель тяжёлых инфекций у людей и животных. Впервые выделен в Малайзии; обнаруживают на территории многих азиатских стран. Вызываемое им заболевание сопровождается развитием лихорадки и энцефалита и характеризуется высоким уровнем смертности. Источник инфекции — летучие мыши, питающиеся фруктами. Заражение происходит при контакте с мышами или промежуточными хозяевами (свиньями). Кроме того, возможна передача инфекции от человека к человеку.
Родственный вирусу Нипах вирус Хендра встречают реже. Переносчиками также служат летучие мыши. В клинической картине доминирует гриппоподобный синдром или энцефалит.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Тропические инфекции у детей: причины, диагностика, лечение
При поступлении в стационар у больного ребёнка, побывавшего в тропической стране, следует заподозрить тропическую инфекцию, хотя важно помнить, что эти дети также восприимчивы к обычному спектру возбудителей умеренно-климатической зоны.
У ребёнка с лихорадкой после возвращения из тропиков наиболее частыми причинами заболевания бывают нетропические инфекции. Тем не менее также следует заподозрить брюшной тиф, малярию и другие тропические инфекции.
Сбор анамнеза. Все области и страны, где побывал ребёнок, и длительность пребывания. Иммунизация, профилактика малярии. Особенности питания, питья (заражённая вода), аккомодация (переносчики возбудителя инфекции), контакты, плавание (заражённые реки и озёра).
Осмотр ребенка с тропической инфекцией. Особые признаки: лихорадка, желтуха, анемия, увеличенная печень и селезёнка.
Нетропические причины лихорадки. Заподозрить нетропические причины лихорадки: инфекцию мочевыводящих путей, верхних и нижних дыхательных путей, гастроэнтерит, сепсис, менингит, остеомиелит, гепатит, вирусные инфекции, включающие кожную сыпь.
Малярия. 40% населения Земли проживают в областях распространения переносчиков малярии, комаров рода Anopheles. В Африке причиной более 1 млн/год детских смертей чаще всего является малярия, вызываемая Plasmodium falciparum. Клинические проявления: лихорадка(часто нециклическая), диарея, рвота, симптомы, похожие на простуду, желтуха, анемия и тромбоцитопения.

Несмотря на то, что обычно заболевание проявляется через 7-10 дней после укуса, инфекция может развиться и спустя несколько месяцев. Дети особенно склонны к развитию тяжёлой анемии и самой опасной, церебральной, формы малярии. Диагностика: микроскопическое исследование «толстой» капли крови, тогда же определяют и вид возбудителя (falciparum, vivax, ovale, malariae). Иногда необходима повторная микроскопия.
Тиф. У ребёнка с нарастающей лихорадкой, головной болью, кашлем, болью в животе, анорексией, общим недомоганием и миалгией может быть инфекция, вызванная Salmonella typhi или paratyphi. На 1-й неделе заболевания желудочно-кишечные симптомы (диарея или запор) могут отсутствовать. Отмечается спленомегалия, брадикардия и розовые пятна на туловище.
К тяжёлым осложнениям относятся: перфорация стенки желудка или кишечника, миокардит, гепатит и нефрит. В связи с появлением мультирезистентных штаммов, особенно на территории Индии, лечение, включающее ко-тримоксазол, хлорамфеникол или ампициллин, может оказаться недостаточным. Обычно эффективны цефалоспорины III поколения или ципрофлоксацин.
Лихорадка Денге. Эта вирусная инфекция широко распространена в тропиках и передаётся через укусы комаров. Первичная инфекция характеризуется яркой эритематозной сыпью, миалгией, артралгией и высокой лихорадкой. После снижения температуры могут появиться вторичные высыпания с шелушением.
Геморрагическая лихорадка Денге, известная также под названием шоковый синдром Денге, развивается у ранее инфицированного ребёнка с сопутствующей инфекцией серологически другим вирусом. К сожалению, частично эффективный иммунный ответ организма хозяина усиливает тяжесть течения инфекции. У ребёнка с массивными диапедезными кровоизлияниями снижается АД, появляются симптомы кровотечения.
При регидратационной терапии большинство детей полностью выздоравливают. Пациент с таким заболеванием не заразен, если не происходит прямого переноса от человека к человеку.
Гастроэнтерит и дизентерия. Гастроэнтерит часто встречается у иностранных туристов. «Диарея путешественников» нередко вызывается изменением кишечной микрофлоры, вирусами, включая ротавирус, и Е. coli. Редко бывает необходима дополнительная к регидратации терапия. Если лихорадка сочетается с частым жидким стулом, с примесью крови и слизи, следует предполагать дизентерию, вызванную Shigella, Salmonella, Campylobacter или Entamoeba hystolytica.
Следует взять кровь и кал на посев и при необходимости начать соответствующую антибактериальную терапию.
Вирусные геморрагические лихорадки. Причины: вирус Ласса, Марбурга, Эбола и Крым-Конго. Эти инфекции являются опасными, хотя на территории Великобритании Hantavirus в настоящее время изолирован. Эти инфекции высоко контагиозны, часто заканчиваются летальным исходом. При подозрении на них любого пациента с такими проявлениями, вернувшегося из эндемичного региона, следует строго изолировать на 21 день инкубационного периода. Следует вызвать специалиста по тропическим болезням.
Проявления лихорадки Эбола. Диагностика тропических лихорадок
Лихорадка Эбола - острое вирусное высококонтагиозное заболевание, характеризуется тяжелым тромбогеморрагическим синдромом и высокой летальностью.
Болезнь именуется по названию местности Эбола (река Эбола) в Заире.
Кроме пациентов этих больниц, заболели 89 и умерли 52 медицинских работника. Заражение происходило при близком контакте с больными (лечебный уход, совместное проживание в тесном помещении, ритуальные обряды у тел умерших). В больницах около 27% больных заразилось в результате инъекций при недостаточной обработке инструментария. В 4% случаев наблюдалось заражение новорожденных от больных матерей.
Были случаи лабораторного заражения при исследовании инфицированного материала (крови и выделений) при минимальном повреждении кожи ладоней.
Источник инфекции в животном мире пока точно не установлен, ведутся поиски природного резервуара и переносчика вируса. Объектом исследования являются обезьяны, грызуны, летучие мыши и членистоногие. В эксперименте доказана возможность заражения обезьян. Допускается, что источником инфекции являются грызуны, обитающие вблизи жилища человека. Больной человек опасен для окружающих. Основной путь передачи - воздушно-капельный.
Многие авторы склонны считать, что для заражения необходимо попадание инфицированного материала на поврежденные кожные покровы, не отвергается и парентеральный путь передачи.
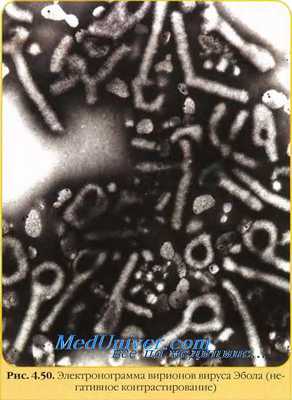
Вирус лихорадки Эбола весьма сходен по строению с вирусом Марбург. Морфологически, как показывает электронная микроскопия, вирус червеобразной формы, диаметр его составляет 100 нм, длина колеблется от 300 до 3000 нм, но в то же время он имеет четкие антигенные отличия от вируса Марбург.
Инкубационный период от 2 до 15 дней. Начало острое, с высокой лихорадки, сильной головной боли, миалгии. Рано появляются сухость и першение в горле, больные описывают их как ощущение «шара» в горле и редко как боль. Но в отличие от лихорадки Ласса налета на гиперемированной задней стенке глотки не бывает.
На 2-3-й день болезни появляются боль в животе, понос и рвота. В половине случаев описывается боль в области нижних ребер, усиливающаяся при дыхании и кашле. С первых дней болезни обращают на себя внимание резкая амимичность лица и запавшие глаза. На 3-5-й день начинаются геморрагические явления у 70-80% больных, у 50% появляется папулезная сыпь. Наблюдаются мелена, кровавая рвота, кровоточащие эрозии слизистых оболочек рта, десен, влагалищные кровотечения, геморрагии на месте повреждений кожи. Конъюнктивальные кровоизлияния типичны для всех больных.
На 5-7-й день у 50% больных появляются высыпания на сгибательных поверхностях предплечий и верхней части голени, напоминающие по виду коревые. Сыпь держится до 10-14-го дня болезни. На местах высыпаний, а также на ладонях и подошвах длительно отмечаются десквамации. В тяжелых случаях появляются менингеальные явления. Возможно двигательное возбуждение. Как правило определяется фарингит. Лимфатические узлы, печень, селезенка не увеличиваются.
С 9-10-го дня болезни начинается исчезновение основных симптомов. В период выздоровления, который длится 1-3 недели, сохраняются головная боль, слабость и заторможенность.
В первые дни болезни в крови определяется лейкопения, сменяющаяся лейкоцитозом с нейтрофильным сдвигом. Появляется до 35% псевдопельгеровских клеток.
Диагностика тропических геморрагических лихорадок
Высококонтагиозные, тяжело протекающие тропические ГЛ (Ласса, Марбург, Эбола), имеющие в клиническом течении много сходных черт, необходимо прежде всего дифференцировать с ГЛ, регистрируемыми в других зарубежных странах (аргентинская, боливийская и др.), возможность завоза которых в нашу страну не может быть полностью исключена в связи с расширением туризма и международных связей. Дифференциальному диагнозу помогает хорошо собранный эпидемиологический анамнез с учетом сведений о пребывании пациента в странах, неблагополучных по этим инфекциям, времени года и сроков инкубации болезни. Следует также иметь в виду эндемические ГЛ, уже хорошо известные ранее и регистрируемые в различных областях на территории России.
Нарастание титров антител к вирусам геморрагических лихорадок в парных сыворотках больных выявляют с помощью РСК, ИФА, РН. Комплементсвязывающие антитела у больных появляются обычно с 14-го дня после первых клинических признаков, тогда как вируснейтрализующие антитела обнаруживаются через 5-6 недель от начала заболевания. Антитела, обнаруживаемые при помощи иммунофлюоресценции, появляются еще в более ранние сроки, чем вируснейтрализующие антитела, и, очевидно, раньше комплементсвязывающих. Ни один из серологических тестов не является надежным для установления раннего диагноза. Достоверно подтверждает диагноз выделение вируса. Наиболее удобный метод изоляции вируса - заражение культур перевиваемых линий клеток Vero или других клеток из почечной ткани африканских зеленых мартышек с последующей идентификацией вируса в РСК, непрямой реакции иммунофлюоресценции или при помощи электронной микроскопии монослоя культуры тканей. Наличие вируса в клетках Vero учитывают по их разрушению или по образованию бляшек-колоний.
Лихорадка Денге
Лихорадка Денге (синонимы: dengue-awn - нем., франц., исп.; dangy - fever, breakbonefever - англ.; denguero - итал, лихорадка денге, костоломная лихорадка, суставная лихорадка, лихорадка жирафов, пятидневная лихорадка, семидневная лихорадка, финиковая болезнь) - острая вирусная болезнь, протекающая с лихорадкой, интоксикацией, миалгией и артралгией, экзантемой, лимфаденопатией, лейкопенией. Некоторые варианты денге протекают с геморрагическим синдромом. Относится к трансмиссивным зоонозам.
Заболевание известно достаточно давно. В соответствии с основным симптомокомплексом болезнь называли костоломной лихорадкой. Понятие о геморрагической лихорадке денге утвердилось лишь в 1954 г. после описания клинической картины заболевания у детей на Филиппинах, а затем и в других странах Юго-Восточной Азии. К этому времени уже были получены доказательства вирусной этиологии болезни.
Что провоцирует / Причины Лихорадки Денге:
Возбудители денге относятся к вирусам семейства Togaviridae рода Flavivirus (арбовирусы антигенной группы В). Содержат РНК, имеют двухслойную липидную оболочку из фосфолипидов и холестерола, размеры вириона 40-45 нм в диаметре. Инактивируется при обработке протеолитическими ферментами и при прогревании выше 60°С, под влиянием ультрафиолетового облучения. Известно 4 типа вируса денге, различных в антигенном отношении. Вирусы денге имеют антигенное родство с вирусами желтой лихорадки, японского и западно-нильского энцефалитов. Размножается на культурах тканей и клетках почек обезьян, хомяков, KB и др. В сыворотке крови больных вирус сохраняется при комнатной температуре до 2 мес, а высушенный - до 5 лет.
За последние 10-15 лет наблюдается значительное повышение заболеваемости в различных регионах. Сообщалось о значительных вспышках денге в Китайской Народной Республике, Вьетнаме, Индонезии, Таиланде и на Кубе. Во время вспышки на Кубе в 1981 г. лихорадка денге наблюдалась почти у 350 000 человек, около 10 000 из них болели более тяжелой геморрагической формой, умерло 158 больных (смертность 1,6%). В Китайской Народной Республике во время эпидемии 1980 г. заболело 437 468 человек (умерло 54). Во время эпидемической вспышки 1985-1986 гг. заболело 113 589 человек (умерло 289). Причины подъема заболеваемости остаются неясными, несмотря на большой интерес к проблеме лихорадки денге (за период 1983-1988 гг. в периодической печати было опубликовано 777 работ, кроме того, проблема денге рассматривалась в 136 книгах).
Источником инфекции служат больной человек, обезьяны и, возможно, летучие мыши.
Естественная восприимчивость людей высокая, чаше болеют дети и лица, приехавшие в эндемичные районы. Постинфекционный иммунитет типоспецифичный, стойкий и длится несколько лет. Повторные заболевания возможны по истечении этого времени или при инфицировании вирусом иного типа.
Патогенез (что происходит?) во время Лихорадки Денге:
Вирус проникает в организм через кожу при укусе человека зараженным комаром. На месте ворот инфекции через 3-5 дней возникает ограниченное воспаление, где происходит размножение и накопление вируса. В последние 12 ч инкубационного периода отмечается проникновение вируса в кровь. Вирусемия продолжается до 3-5-го дня лихорадочного периода. Денге может протекать в классической и геморрагической формах. Строгой зависимости между типом вируса и клинической картиной не отмечается. От больных так называемой филиппинской геморрагической лихорадкой выделялись вирусы денге 2, 3 и 4 типов, при сингапурской геморрагической лихорадке - все 4 типа, при оценке этиологии таиландской геморрагической лихорадки одно время писали о новых типах вируса денге (5 и 6). В дальнейшем наличие этих типов вируса не было подтверждено.
В настоящее время установлено, что геморрагическая лихорадка денге и шоковый синдром денге могут вызывать все четыре серотипа вируса денге. В патогенезе заболевания особо важную роль играет внедрение в организм человека вирусов серотипов 1, 3 или 4, за которым через несколько лет следует и серотип 2. В развитии геморрагической лихорадки денге особое значение имеют иммунологические факторы. Усиленный рост вируса денге серотипа 2 происходит в мононуклеарных фагоцитах, полученных из периферической крови иммунизированных доноров или в клетках неиммунизированных доноров в присутствии субнейтрализующих концентраций вируса денге или перекрестных гетеротипичных антител к флавовирусам. Комплексы вирус-антитело присоединяются, а затем внедряются в мононуклеарные моноциты с помощью Fc-рецепторов. Активная репликация вируса в этих клетках может приводить к серии вторичных реакций (активация комплемента, системы кинина и др.) и к развитию тромбогеморрагического синдрома. Таким образом, геморрагические формы возникают в результате повторного инфицирования местных жителей или при первичном инфицировании новорожденных, получивших антитела от матери. Интервал между первичным (сенсибилизирующим) и повторным (разрешающим) заражением может колебаться от 3 мес до 5 лет. При первичной инфекции любым типом вируса возникает классическая форма денге. Вновь пребывающие в эндемический очаг заболевают только классической формой денге.
Геморрагическая форма развивается лишь у местных жителей. При этой форме поражаются преимущественно мелкие сосуды, где выявляются набухание эндотелия, периваскулярный отек и инфильтрация мононуклеарами. Повышение проницаемости сосудов приводит к нарушению объема плазмы, аноксии тканей, метаболическому ацидозу. С поражением сосудов и нарушением агрегатного состояния крови связано развитие распространенных геморрагических явлений. В более тяжелых случаях возникают множественные кровоизлияния в эндо- и перикарде, плевре, брюшине, слизистой оболочке желудка и кишечника, в головном мозге.
Вирус денге оказывает также токсическое действие, с которым связаны дегенеративные изменения в печени, почках, миокарде. После перенесенного заболевания иммунитет длится около 2 лет, однако он типоспецифичен, возможны повторные заболевания в тот же сезон (через 2-3 мес) за счет заражения другим типом.
Симптомы Лихорадки Денге:
Инкубационный период длится от 3 до 15 дней (чаще 5-7 дней). Заболевание обычно начинается внезапно. Лишь у отдельных больных за 6-10 ч отмечаются нерезко выраженные продромальные явления в виде разбитости и головной боли. Обычно среди полного здоровья появляются озноб, боли в спине, крестце, позвоночнике, суставах (особенно коленных). Лихорадка наблюдается у всех больных, температура тела быстро повышается до 39-40°С. Отмечаются резкая адинамия, анорексия, тошнота, головокружение, бессонница; у большинства больных - гиперемия и пастозность лица, инъекция сосудов склер, гиперемия зева.
По клиническому течению различают лихорадочную форму денге (классическую) и геморрагическую лихорадку денге.
Классическая лихорадка денге протекает благоприятно, хотя у отдельных больных (менее 1%) может развиваться коматозное состояние с остановкой дыхания. При классической лихорадке денге характерна динамика пульса: вначале он учащен, затем со 2-3-го дня появляется брадикардия до 40 уд/мин. Наблюдается значительная лейкопения (1,5-10 9/л) с относительным лимфо- и моноцитозом, тромбоцитопения. У большинства больных увеличиваются периферические лимфатические узлы. Выраженные артралгия, миалгия и мышечная ригидность затрудняют передвижение больных. К концу 3-х суток температура тела критически падает. Ремиссия длится 1-3 дня, затем снова повышается температура тела и появляются основные симптомы болезни. Спустя 2-3 дня температура тела понижается. Общая длительность лихорадки 2-9 дней. Характерный симптом денге - экзантема. Она может появиться иногда во время первой лихорадочной волны, чаще при втором повышении температуры тела, а иногда в периоде апирексии после второй волны, на 6-7-й день болезни. Однако у многих больных денге может протекать и без сыпи. Экзантема отличается полиморфизмом. Чаще она малопапулезная (кореподобная), но может быть петехиальной, скарлатиноподобной, уртикарной. Сыпь обильная, зудящая, сначала появляется на туловище, затем распространяется на конечности, оставляет после себя шелушение. Элементы сыпи сохраняются в течение 3-7 дней. Геморрагические явления наблюдаются редко (у 1-2% больных). В периоде реконвалесценции длительно (до 4-8 нед) остаются астения, слабость, понижение аппетита, бессонница, мышечные и суставные боли.
Геморрагическая лихорадка денге (филиппинская геморрагическая лихорадка, таиландская геморрагическая лихорадка, сингапурская геморрагическая лихорадка) протекает более тяжело. Болезнь начинается внезапно, начальный период характеризуется повышением температуры тела, кашлем, анорексией, тошнотой, рвотой, болями в животе, иногда очень сильными. Начальный период длится 2-4 дня. В отличие от классической формы денге миалгии, артралгии и боли в костях возникают редко. При обследовании отмечается повышение температуры тела до 39-40°С и выше, слизистая оболочка миндалин и задней стенки глотки гиперемирована, пальпируются увеличенные лимфатические узлы, печень увеличена. В период разгара состояние больного быстро ухудшается, нарастает слабость.
Для оценки тяжести процесса ВОЗ предложила клиническую классификацию геморрагической лихорадки денге. Выделяют 4 степени, которые характеризуются следующими клиническими симптомами.
Степень I. Лихорадка, симптомы общей интоксикации, появление кровоизлияний в локтевом сгибе при наложении манжетки или жгута ("проба жгута"), в крови - тромбоцитопения и сгущение крови.
Степень II. Имеются все проявления, характерные для степени I + спонтанные кровотечения (внутрикожные, из десен, желудочно-кишечные), при исследовании крови - более выраженные гемоконцентрация и тромбоцитопения.
Степень III. См. Степень II + циркуляторная недостаточность, возбуждение. Лабораторно: гемоконцентрация и тромбоцитопения.
Степень IV. См. Степень III + глубокий шок (артериальное давление 0). Лабораторно - гемоконцентрация и тромбоцитопения.
Степени III и IV характеризуются как шоковый синдром денге. При обследовании больного в период разгара болезни отмечается беспокойство больного, конечности у него холодные и липкие, туловище теплое. Отмечается бледность лица, цианоз губ, у половины больных выявляются петехии, локализующиеся чаще на лбу и на дистальных участках конечностей. Реже появляется пятнистая или макулопапулезная экзантема. Снижается АД, уменьшаются пульсовое давление, появляются тахикардия, цианоз конечностей, появляются патологические рефлексы. Смерть чаще наступает на 4-5-й день болезни. Кровавая рвота, кома или шок являются прогностически неблагоприятными признаками. Распространенный цианоз и судороги представляют собой терминальные проявления болезни. Больные, пережившие критический период болезни (период разгара), быстро начинают поправляться. Рецидивов болезни не бывает. Геморрагическая лихорадка денге чаще наблюдается у детей. Летальность при этой форме около 5%.
Осложнения - энцефалит, менингит, психоз, полиневрит, пневмония, паротит, отит.
Диагностика Лихорадки Денге:
При распознавании учитываются эпидемиологические предпосылки (пребывание в эндемичной местности, уровень заболеваемости и др.). В период эпидемических вспышек клиническая диагностика не представляет трудностей и основывается на характерных клинических проявлениях (двухволновая лихорадка, экзантема, миалгия, артралгия, лимфаденопатия).
Диагностика геморрагической лихорадки денге основывается на критериях, разработанных ВОЗ. К ним относятся:
- лихорадка - острое начало, высокая, стойкая, продолжительностью от 2 до 7 дней;
- геморрагические проявления, включая по меньшей мере положительную пробу жгута и любой из следующих критериев: петехии, пурпура, экхимозы, носовые кровотечения, кровотечения из десен, кровавая рвота или мелена;
- увеличение печени; тромбоцитопения не более 100x109/л, гемоконцентрация, повышение гематокрита не менее чем на 20%.
Критерии для диагностики шокового синдрома денге - быстрый, слабый пульс с уменьшением пульсового давления (не более 20 мм рт. ст.), гипотензия, холодная, липкая кожа, беспокойство. Классификация ВОЗ включает описанные ранее четыре степени тяжести. При классической лихорадке денге могут возникать слабо выраженные геморрагические симптомы, не отвечающие критериям ВОЗ для диагностики геморрагической лихорадки денге. Эти случаи следует рассматривать как лихорадку денге с геморрагическим синдромом, но не как геморрагическую лихорадку денге.
Лабораторно диагноз подтверждают выделением вируса из крови (в первые 2-3 дня болезни), а также по нарастанию титра антител в парных сыворотках (РСК, РТГА, реакция нейтрализации).
Дифференцируют от малярии, лихорадки чикунгунья, паппатачи, желтой лихорадки, других геморрагических лихорадок, инфекционно-токсического шока при бактериальных заболеваниях (сепсис, менингококцемия и др.).
Лечение Лихорадки Денге:
Специфических средств лечения обычных форм лихорадки денге не существует. При геморрагической лихорадке и шоковом синдроме используют кортикостероиды и антибиотики, но их эффективность не доказана. В случаях шокового синдрома рекомендуются меры по поддержанию водного баланса организма и применение средств, увеличивающих объем плазмы.
Прогноз благоприятный при классической и серьёзный при геморрагической форме заболевания (летальность при последней составляет 30-50%).
Профилактика Лихорадки Денге:
Иммунизация
На сегодняшний день лицензированных вакцин против денге нет. Разработка вакцин против болезни денге (как легких, так и тяжелых форм) затруднена в связи с тем, что ее может вызывать любой из четырех вирусов денге, и, поэтому, вакцина должна защищать от всех четырех вирусов, то есть она должна быть тетравалентной. К тому же, отсутствие подходящих животных моделей и ограниченное понимание патологии болезни и иммунных реакций, ответственных за защиту, еще более затрудняют разработку и клиническую оценку вакцин-кандидатов против денге. Тем не менее, в разработке вакцин, способных защитить от всех четырех вирусов денге, достигнут прогресс. Две вакцины-кандидата находятся на стадии клинической оценки в эндемичных странах, а целый ряд других вакцин-кандидатов — на более ранних стадиях разработки. Инициатива ВОЗ по исследованию вакцин поддерживает разработку и оценку вакцин против денге путем технического консультирования и руководства в таких областях, как, например, измерение иммунитета вакцинного происхождения и тестирование вакцин в эндемичных по этой болезни районах.
В настоящее время единственным способом контроля или предотвращения передачи вируса денге является борьба с комарами-переносчиками.
В Азии и Америке Aedes aegypti размножаются, главным образом, в созданных человеком емкостях, таких как глиняные сосуды, металлические бочки и бетонные цистерны, используемые для хранения домашних запасов воды, а также выброшенные пластиковые контейнеры для пищевых продуктов, старые автомобильные шины и другие предметы, в которых накапливается дождевая вода. В Африке комары широко размножаются также и в естественной среде — в дуплах деревьев и на листьях, образующих "чашки", в которых собирается вода.
В последние годы Aedes albopictus, переносчик денге в Азии, имеющий второстепенное значение, распространился в Соединенных Штатах Америки, ряде стран Латинской Америки и Карибского бассейна, а также некоторых частях Европы и Африки. Быстрое географическое распространение этого вида произошло, в значительной мере, в результате международной торговли старыми шинами, являющимися средой размножения комаров.
Борьба с переносчиками инфекции проводится на основе рационального использования окружающей среды и применения химических методов. Надлежащая утилизация твердых отходов и улучшенная практика хранения воды, в том числе в закрывающихся емкостях, которые предотвращают доступ откладывающих яйца самок комаров, входят в число методов, рекомендуемых в рамках программ на уровне общин. Использование надлежащих инсектицидов в местах скопления личинок и, особенно, в домашних хозяйствах, например, в сосудах для хранения воды, позволяет предотвратить размножение комаров в течение нескольких недель, а затем такую обработку необходимо периодически повторять. С некоторым успехом используются также мелкие рыбы и крошечные ракообразные, питающиеся комарами.
Во время вспышек болезни чрезвычайные меры борьбы с переносчиками инфекции могут также включать широкое использование инсектицидов, распыляемых из переносных или установленных на грузовиках устройств или даже с самолетов. Однако эффективность таких мер по уничтожению комаров носит временный характер и зависит от того, проникли ли капли аэрозоля внутрь помещений, где могут оставаться отдельные взрослые особи. К тому же, это дорогостоящие и трудно осуществимые мероприятия. Для правильного выбора химических веществ необходимо проводить регулярный мониторинг чувствительности переносчиков к широко используемым инсектицидам. Для определения эффективности программ наряду с мерами по борьбе с переносчиками необходимо проводить активный мониторинг и эпиднадзор за природными популяциями комаров.
К каким докторам следует обращаться если у Вас Лихорадка Денге:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лихорадки Денге, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:
