Внутрисуставные переломы проксимальной фаланги кисти. Диагностика и лечение
Добавил пользователь Евгений Кузнецов Обновлено: 30.01.2026
Внесуставные переломы проксимальных фаланг кисти. Диагностика и лечение
Класс А: Внесуставные переломы диафиза проксимальной фаланги. Два механизма могут вызывать внесуставные переломы проксимальной фаланги. Прямой удар может привести к перелому I или II типа. Непрямой удар, при котором развивается сила скручивания, прилагаемая к длинной оси фаланги пальца, часто приводит к спиральным переломам III типа.
Над местом перелома отмечают болезненность и опухание. Давление по оси пальца вызывает боль в месте перелома. Переломы проксимальных фаланг обычно сопровождаются ротационным смещением. Необходимо клиническое выявление ротации, так как даже незначительное ротационное смещение недопустимо.
Необходимо сделать снимки пальцев в прямой, косой и боковой проекциях. Как упоминалось ранее, ротационное смещение следует предполагать, когда имеется разница диаметров фрагментов фаланги.
Переломы проксимальных фаланг могут сопровождаться ушибом или разрывом нерва. Открытым или закрытым переломам могут сопутствовать повреждения артерий, обычно не требующие лечения. Нередки при этих типах переломов и повреждения сухожилий. Они могут проявиться остро — в виде полного разрыва сухожилия или под-остро — в виде разрыва частичного, с последующим ограничением движений вследствие развития спаечного процесса.
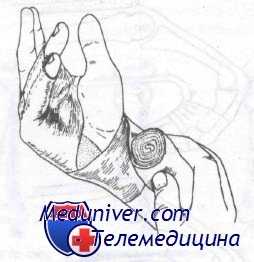
Лечение внесуставного перелома диафиза проксимальной фаланги
Существует тенденция недооценивать потенциальную опасность переломов проксимальных фаланг, могущих привести к нарушению функциональной способности кисти. Тщательное обследование с последующей коррекцией углового и ротационного смещения и иммобилизацией в большинстве случаев приводит к полному восстановлению функции. Ротационное смещение не всегда легко выявить клинически. Здесь применим любой из следующих трех тестов:
1. Тест на схождение линий, проведенных по длинным осям фаланг к ладьевидному бугорку.
2. Сравнение линий ногтевых пластинок.
3. Сравнение диаметров костных фрагментов на рентгенограмме.
Класс А: тип IA (перелом по типу «зеленой ветки»). Это стабильный перелом без тенденции к смещению или углообра-зованию, поскольку надкостница остается интактной. Перелом следует лечить динамическим шинированием с ранним началом движений. Через 7—10 дней для исключения вторичного смещения или ротационной деформации следует провести контрольную рентгенографию.
Класс А: тип IB (оскольчатый перелом диафиза без смещения и искривления) и тип IБ (поперечный перелом диафиза без смещения и искривления). При переломах этого типа надкостница может оставаться интактной. Следовательно, эти переломы потенциально нестабильны. В зависимости от степени стабильности их можно лечить одним из следующих способов:
1. Динамическое шинирование с ранним началом движений и рентгенологическим контролем за стабильностью стояния отломков каждые 5—7 дней, которое является наиболее простым методом лечения.
2. Авторы рекомендуют накладывать желобоватую лонгету на 10— 14 дней. Затем делают контрольную рентгенографию и, если стояние фрагментов удовлетворительное, продолжают лечение динамическим шинированием.
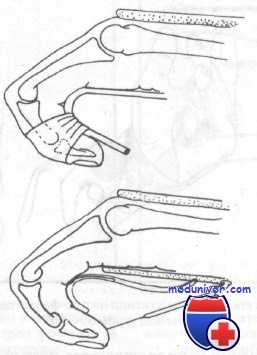
Класс А: тип IIА (поперечный перелом диафиза со смещением), тип IIБ (поперечный перелом диафиза с угловой деформацией и смещением), тип IIВ (перелом шейки с угловым смещением). Эти переломы с самого начала нестабильны и после репозиции имеют тенденцию ко вторичному смещению. Лечебная тактика в центре неотложной помощи включает иммобилизацию, лед, приподнятое положение и направление к ортопеду. Если эта тактика неприемлема, перелом может быть репонирован врачом центра неотложной помощи. Метод репозиции переломов типа ИБ следующий:
1. Обезболивание путем запястной или пястной блокады.
2. Пястно-фаланговые суставы сгибают под углом 90°, чтобы натянуть коллатеральные связки и уменьшить смещающую силу межкостных мышц. В этом положении делают продольную тракцию за поврежденный палец.
3. Продолжая тракцию, сгибают под углом 90° проксимальный межфаланговый сустав. В этом положении должна наступить репозиция перелома. Если при легком разгибании проксимального межфалангового сустава репозиция нарушается, перелом следует считать нестабильным и требующим внутренней фиксации. Если этим методом репонировать перелом не удается, следует подозревать интерпозицию тканей.
4. Если перелом стабилен, палец иммобилизуют желобоватой лонгетой на 3—4 нед. Кисть должна быть иммобилизована в функционально выгодном положении для уменьшения скованности суставов и предотвращения контрактур. Для документации стояния отломков рекомендуется сделать контрольную рентгенографию.
5. В последующем необходимо направление к ортопеду.
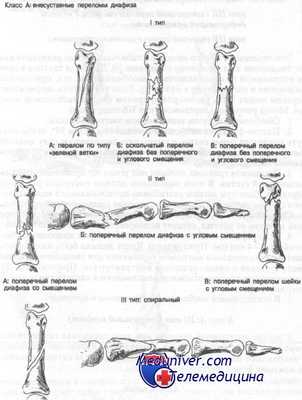
Класс А: III тип (спиральный перелом). В центре неотложной помощи при этих переломах осуществляют иммобилизацию, назначают лед, приподнятое положение конечности и направляют больного к ортопеду. В большинстве случаев показана та или иная форма внутренней фиксации.
Осложнения внесуставных переломов проксимальных фаланг
Осложнения переломов проксимальных фаланг могут привести к стойкой инвалидности. Они заключаются в следующем:
1. Ротационное смещение, приводящее к стойкому нарушению функции кисти. Надлежит устранить сразу же или при последующих контрольных обследованиях.
2. Сухожилие разгибателя находится в непосредственной близости от надкостницы и после его повреждения могут образоваться спайки. Это осложнение типично для переломов II и III типов и приводит к потере движений, что может потребовать хирургического вмешательства.
3. После иммобилизации могут образоваться сращения между глубоким сгибателем и поверхностными сухожилиями. Это инвалидизирующее осложнение требует хирургического лечения для восстановления функции.
4. Несращение перелома встречается редко, за исключением неадекватной иммобилизации или открытых переломов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Внутрисуставные переломы проксимальной фаланги кисти. Диагностика и лечение
Переломы средней и проксимальной фаланг пальцев кисти. Диагностика и лечение
Переломы средней и проксимальной фаланг имеют много общего как в анатомии, так и в механизмах повреждения и лечении, что позволяет рассматривать их вместе, но с учетом различий.
К проксимальной фаланге сухожилия не прикрепляются. Тем не менее некоторые сухожилия, проходящие близко к ней, могут осложнить лечение переломов. Переломы проксимальных фаланг имеют тенденцию к угловой деформации в сторону ладони вследствие преобладания тяги межкостных мышц над сухожилиями разгибателей.
Переломы средних фаланг встречаются реже проксимальных вследствие того, что большая часть повреждающей силы, действующей по оси пальца, поглощается проксимальной фалангой. Это приводит к частым переломам и вывихам проксимальных, но не средних фаланг. Большая часть переломов средней фаланги возникает в наиболее слабой ее части — диафизе. Важно отметить, что поверхностный сгибатель прикреплен почти ко всей ладонной поверхности фаланги, тогда как место прикрепления сухожилия разгибателя ограничено проксимальным участком дорсальной поверхности.
Сухожилие поверхностного сгибателя раздвоено и прикреплено к латеральному и медиальному краям кости.
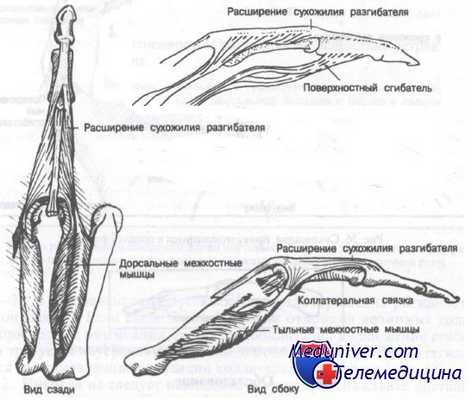
Межкостные мышцы и их взаимосвязь с расширением сухожилия разгибателя
Имея широкий участок прикрепления, поверхностный сгибатель развивает значительную силу, ведущую к деформации при переломе средней фаланги. Например, перелом основания средней фаланги обычно приводит к смещению дистального отломка в сторону ладони, в то время как перелом диафиза, как правило, сопровождается смещением фрагментов под углом, открытым в дорсальную сторону.
Последняя анатомическая особенность, которую следует учитывать, это наличие хрящевой пластинки на ладонной стороне основания средней фаланги. Внутрисуставные переломы могут осложняться смещением этой хрящевой пластинки.
Классификация переломов проксимальной и средней фаланг пальцев кисти
Переломы проксимальной и средней фаланг делят на три типа. Переломы I типа — стабильные без смещения, их может лечить врач неотложной помощи. При переломах II типа возможно смещение, после репозиции они могут оставаться как стабильными, так и нестабильными. Больных с переломами II типа надлежит направлять на лечение к ортопеду. Переломы III типа нестабильны и часто осложняются ротационным смещением. Репонируют их хирургическим путем.
Эти больные требуют тщательного обследования с фиксированием функции нерва дистальнее места перелома. При лечении переломов этого типа надлежит выявить и корригировать ротационное смещение. Ротационную деформацию можно заподозрить, когда не все пальцы сжатого кулака указывают на ладьевидную кость. Другой метод диагностики заключается в сравнении направления линий ногтевых пластинок на каждой руке. В норме линия ногтевой пластинки разогнутого III пальца правой руки будет проходить в одной плоскости с линией III пальца левой руки. При ротационном смещении эти линии будут непараллельны.
Ротационное смещение можно выявить, сравнивая диаметр костных фрагментов фаланги. Его следует подозревать в случае асимметрии этих фрагментов.
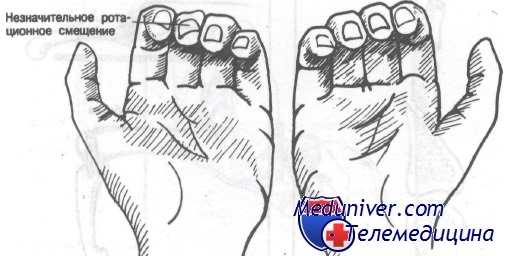
При ротационном смещении линии ногтевых пластинок располагаются непараллельно по сравнению с ногтевыми пластинками пальцев неповрежденной руки
Лечение переломов средней и проксимальной фаланг пальцев кисти
В лечении переломов средней и проксимальной фаланг существуют два основных принципа:
1. Никогда не следует иммобилизовывать палец в положении полного разгибания. Палец должен быть иммобилизован в функционально выгодном положении: сгибание 50° в пястно-фаланговом и сгибание 15—20° в межфаланговых суставах для предотвращения ригидности и контрактур. Если стабильная фиксация отломков возможна только при полном разгибании, то для иммобилизации в положении сгибания требуется внутренняя фиксация. В положении сгибания натягиваются способствующие репозиции коллатеральные связки.
2. Никогда не следует накладывать гипс проксимальнее дистальной ладонной складки. Если требуется более широкая иммобилизация, нужно использовать желобоватую лонгету, захватывающую вместе с травмированным пальцем соседний здоровый палец, или гипсовую повязку с устройством для вытяжения.
Известны три метода лечения переломов средней и проксимальной фаланг. Выбор зависит от вида перелома, его стабильности и опыта врача.
Динамическое шинирование. Этот способ лечения заключается в фиксации поврежденного пальца вместе с соседним здоровым. Это позволяет максимально использовать кисть с ранним началом движений и предотвращает ригидность. Метод показан только при стабильных переломах без смещения, а также стабильных поперечных или вколоченных переломах. Его не следует применять при переломах с угловым или ротационным смещением. Наложение гипсовых повязок, лонгет и приспособлений для вытяжения.
Этими методами пользуются в основном только ортопеды или хирурги (за исключением желобоватых лонгет). Желобоватую лонгету применяют при переломах стабильных, не нуждающихся в вытяжении и не осложненных ротационным или угловым смещением. Желобоватая лонгета обеспечивает иммобилизацию более надежную, чем динамическое шинирование. Приспособления для вытяжения используют при осложненных переломах и накладывают их, как правило, только после консультации хирурга-ортопеда.
Внутренняя фиксация. Обычно внутреннюю фиксацию спицей Киршне-ра выполняют при нестабильных или внутрисуставных отрывных переломах, когда требуется точная репозиция.
Переломы пястных костей
Переломы пястных костей - полное или частичное нарушение целостности пястной кости в результате травмы или при нагрузке, превышающей прочность травмируемого участка скелета [1].
Название протокола: Переломы пястных костей.
Код(ы) МКБ-10:
S62.2 перелом первой пястной кости
S62.3 перелом другой пястной кости
S62.4 множественные переломы пястных костей
Сокращения, используемые в протоколе:
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: хирурги, травматологи, врачи общей практики.
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс IIb – польза/эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Клиническая классификация:
Переломы II -V пястных костей:
- Класс Б: внутрисуставные переломы основания.
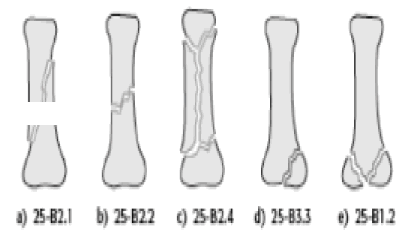
Классификация АО [2]:
25 – В2.1 – спиральный перелом пястной кости.
25 – В2.2 – косой перелом пястной кости.
25 – В2.4 – многооскольчатый перелом пястной кости.
25 – В3.3 – простой внутрисуставный перелом пястной кости.
25 – В1.2 – перелом обоих мыщелков пястной кости.
Классификация открытых переломов по Swanson, Szabo, Anderson [2]
Тип 1: чистая рана без признаков контаминации или срок, прошедший с момента травмы менее 24 часов, отсутствие сопутствующей патологии, осложняющей течение раневого процесса.
Тип 2: наличие одного или нескольких следующих признаков: загрязненная рана; отсроченное лечение более, чем на 24 часа; сопутствующая системная патология такая, как диабет, гипертоническая болезнь; ревматоидный артрит, гепатиты, бронхиальная астма.
Переломы основания 1 пястной кости:
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Рентгенологическое обследование: Производятся рентгенограммы в стандартных двух проекциях (переднезадней и боковой), при необходимости – в косой проекции.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне (по показаниям):
- биохимический анализ крови: билирубин общий, АлТ, АсТ, мочевина, креатинин, белок общий.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
Дополнительные диагностические обследования, проводимые на стационарном уровне: не проводится.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
Диагностические критерии постановки диагноза:
Жалобы на:
- нарушения функции конечности (ограничения движения в суставах, снижение/отсутствие хватательной способности кисти);
- деформация пястных костей.
Анамнез: указание на травму.
Физикальное обследование:
- боль, локальный отек;
- значительный отѐк тыла кисти, синюшная окраска за счѐт кровоподтѐка;
- наличие ротационной или угловой деформации, ограничение движений в смежных суставах;
- при открытых переломах необходимо оценить состояние окружающих мягких тканей (сухожилий, сосудов, нервов, кожных покровов);
- пальпация сломанной кости болезненна, иногда прощупываются сместившиеся отломки (в виде ступеньки);
- положительный симптом осевой нагрузки - надавливание на головку пястной кости или на основную фалангу пальца по длинной оси вызывает боль в месте предполагаемого перелома;
Инструментальные исследования:
Рентгенография кисти в двух плоскостях: нарушение костной структуры пястной кости, наличие линии излома. Для переломов пястных костей характерно типичное смещение отломков с углом, открытым в ладонную сторону. Возникает деформация за счѐт сокращения межостных и червеобразных мышц. Значительных смещений по длине и ширине, как правило, не бывает, так как пястные кости в проксимальном и дистальном отделах скреплены связками. Однако при косой или спиральной линии излома смещение происходит почти всегда, в некоторых случаях удержать отломки после сопоставления невозможно. В результате прямой травмы возможны множественные, а также сложные многооскольчатые переломы, вплоть до размозжения кисти.
Показания для консультации узких специалистов:
Дифференциальный диагноз
Диагностировать наличие перелома пястной кости не составляет особого труда, так как данный вид травмы имеет довольно ярко выраженную клиническую картину. Однако, бывают случаи, что перелом сильно похож на вывих.
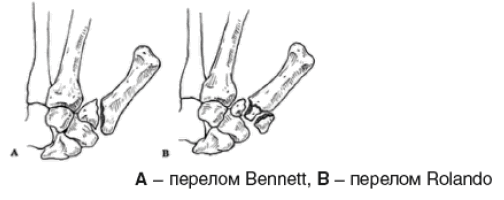
При переломах I пястной кости проводят дифференциальную диагностику между переломом Беннета и Роланда.
- Перелом Беннета – характеризуется наличием продольного перелома ладонно-ульнарного края основания I пальца. Как правило, при данном переломе отломок треугольной формы, незначительно смещается, так как удерживается связками.
- Перелом Роланда – это многооскольчатый перелом основания I пястной кости данный вид перелома. При осмотре выявляется деформация и отѐк в области 1-го пястно-запястного сустава. Осевая нагрузка на 1-й палец болезненна. При переломе I пястной кости большой палец приведѐн и несколько согнут.
Лечение
На догоспитальном этапе при переломе пястных костей осуществляют обезболивание анальгетиками, шинирование с последующим направлением в медицинскую организацию для оказания квалифицированной помощи. При переломе без смещения костных отломков и при удовлетворительном состоянии костных фрагментов после одномоментной ручной репозиции проводится консервативное лечение в амбулаторных условиях. При неудовлетворительном стоянии отломков и вторичном смещении пациента направляют на оперативное лечение в стационар.
Немедикаментозное лечение:
Медикаментозное лечение: [5]
Таблица 1. Лекарственные средства, применяемые при переломе пястных костей
| № | Препарат | Дозирование | Длительность применения | Уровень доказательности |
| Препарат для проведения блокады | ||||
| 1 | Прокаин | не более 1 г для однократного введения | однократно при поступлении пациента в стационар или при обращении в амбулаторно-поликлиническую службу | |
| Антибиотикопрофилактика при проведении хирургического вмешательства | ||||
| 2 | Цефазолин | |||
Другие виды лечения: [3.4]
Другие виды лечения, оказываемые на амбулаторном уровне:
В амбулаторных условиях и под контролем семейного врача лечат больных с закрытыми переломами пястных костей без смещения отломков, с поперечными переломами одной или нескольких костей, с угловой деформацией. При консервативном лечении производят закрытую ручную репозицию после обезболивания мест переломов 1% раствором прокаина, по 5-7 мл в каждую точку.
Помощник выполняет тракцию за пальцы кисти. Хирург надавливает на тыльную поверхность в месте перелома, смещая отломки в ладонную сторону, и одновременно давит на головки сломанных пястных костей, пытаясь сместить их к тылу. Конечность фиксируют тыльной гипсовой лонгетой от верхней трети предплечья до кончиков пальцев.
Срок постоянной иммобилизации при одиночных переломах – 4 недель, при множественных – 4-5 недель, затем в течение 2-3 недель конечность фиксируют съѐмной лонгетой.
Другие виды, оказываемые на стационарном уровне:
наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, брейс) в ранние сроки, срок иммобилизации до 4 недель. Необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности и пролежня.
Другие виды лечения, оказываемые на этапе скорой медицинской помощи:
Наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, брейс). Необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности.
Хирургическое вмешательство:
Оперативные вмешательства производятся под проводниковой (на уровне плечевого сплетения или кистевого сустава) или внутривенной регионарной анестезией с использованием жгута (турникета).
Хирургическое вмешательство, оказываемое в амбулаторных условиях:
- наложение аппарата внешней фиксации.
Хирургическое вмешательство, оказываемое в стационарных условиях:
Операции выполняют под проводниковой анестезией.
- Длинный косой перелом пястной кости – предпочтительно применение винтов.
- Короткий косой перелом пястной кости – предпочтительно применение компрессирующего винта и пластины.
- Оскольчатый перелом пястной кости – показана мостовидная фиксация пластиной (а также возможен остеосинтез аппаратом внеочаговой фиксации).
- Простой поперечный перелом пястной кости – показан остеосинтез компрессирующей пластиной.
- Субкапитальный перелом пястной кости – возможна фиксация 2 спицами Киршнера, винтами или пластиной.
- Внутрисуставный перелом пястной кости – остеосинтез винтами после анатомичной репозиции.
- Переломы Bennett, Rolando (переломы основания 1 пястной кости) – закрытая репозиция фрагментов и перкутанная иммобилизация спицей Киршнера или открытая репозиция и внутренняя фиксация.
- Перелом Bennet – остеосинтез винтами или спицами.
- Перелом Rolando – остеосинтез пястной кости пластиной.
Профилактические мероприятия:
Профилактика травматизма:
- создание безопасной среды на улице, в быту и на производстве (гололедица, установление дорожных знаков и.т.д.);
Дальнейшее ведение:
Мероприятия по ранней медицинской реабилитации: [6]
- при стабильной фиксации фрагментов пястных костей разрешается ранняя разработка движений в суставах кисти и пальцах;
- в послеоперационном периоде назначают ЛФК - лечебная гимнастика (специальные упражнения, активно-пассивные упражнения, направленные на профилактику контрактур 30 минут №10;
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Ванкомицин (Vancomycin) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Клавулановая кислота (Clavulanic acid) |
| Клиндамицин (Clindamycin) |
| Парацетамол (Paracetamol) |
| Прокаин (Procaine) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
Госпитализация
Показания для госпитализации:
Показания для экстренной госпитализации:
- дорсальное угловое смещение более 10° для 2 и 3 пястных костей, более 40° – для 4 и 5 пястных костей;
Информация
Источники и литература
Информация
1) Баймагамбетов Шалгинбай Абыжанович – доктор медицинских наук РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии» заместитель директора по клинической работе.
2) Баубеков Мейрам Бейсембаевич – кандидат медицинских наук РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии» заведующий отделением микрохирургии и травмы кисти, старший научный сотрудник.
3) Ибраев Максут Капаевич – РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии» врач травматолог-ортопед отделением микрохирургии и травмы кисти.
4) Ботаев Руслан Сагатович – ГКП на ПХВ «Городская больница №1» Управление здравоохранения города Астаны, руководитель центра политравмы и восстановительной ортохирургии.
5) Аубакиров Ермек Серикпаевич – ГКП на ПХВ «Городская больница №2» Управление здравоохранения города Астаны, врач травматолог-ортопед.
Конфликт интересов: отсутствует.
Рецензенты: Тулеубаев Берик Еркебуланович – доктор медицинских наук РГП на ПХВ «Карагандинский государственный медицинский университет», профессор кафедры общей хирургии, травматологии и ортопедии.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Переломы костей кисти
Переломы костей кисти – распространенная травма. На долю переломов костей кисти приходится около 35% всех травматических повреждений костной системы. Обычно причиной перелома костей кисти становится удар по кисти или падение с упором на кисть. Переломы костей кисти включают переломы запястья, пястных костей и фаланг пальцев. Сопровождаются отечностью кисти и болью в месте перелома. Диагноз устанавливает травматолог на основании результатов рентгенографии. Лечение заключается в иммобилизации кисти до срастания места перелома. По показаниям возможно проведение остеосинтеза. При несрастающихся переломах и образовании ложного сустава может потребоваться артродез.
МКБ-10
Общие сведения
Переломы костей кисти – распространенная травма. На долю переломов костей кисти приходится около 35% всех травматических повреждений костной системы. Обычно причиной перелома костей кисти становится удар по кисти или падение с упором на кисть.
Анатомия
Кисть состоит из 27 костей, которые подразделяются на группу костей запястья, группу пястных костей и группу костей фаланг пальцев. Восемь коротких губчатых костей запястья располагаются в два ряда (по четыре кости в каждом ряду). Верхний ряд, если идти от V пальца к I, состоит из гороховидной, трехгранной, полулунной и ладьевидной костей, нижний – из крючковидной, головчатой, трапециевидной и многоугольной. Три кости верхнего ряда запястья (кроме гороховидной) соединяются с лучевой костью, образуя лучезапястный сустав. Кости нижнего ряда запястья сочленяются с длинными трубчатыми пястными костями, а те, в свою очередь, соединяются с костями проксимальных (расположенных ближе к телу) фаланг пальцев.
Выделяют три группы переломов костей кисти:
- переломы костей запястья (возникают достаточно редко);
- переломы пястных костей (встречаются чаще);
- переломы костей фаланг пальцев (возникают очень часто).
Переломы костей запястья
Этот вид переломов костей кисти встречается в травматологии нечасто. В силу некоторых анатомических особенностей строения кисти самыми распространенными в этой группе являются переломы ладьевидной кости. Реже встречаются переломы полулунной и гороховидной кости. Другие виды переломов костей кисти в этой области возникают очень редко. В ряде случаев наблюдается сочетание вывихов и переломов костей запястья.
Перелом ладьевидной кости
Причиной травмы становится падение на согнутую кисть, удар сжатой в кулак кистью по твердому предмету или прямой удар по ладони. Как правило, ладьевидная кость ломается на два фрагмента. Возможно внутри- и внесуставное повреждение. К внесуставным переломам относится отрыв бугорка ладьевидной кости. Перелом ладьевидной кости может сочетаться с вывихом полулунной кости (переломовывих де Кервена).
Симптомы перелома ладьевидной кости
Лучезапястный сустав со стороны I пальца отечен, болезненен. Боль усиливается при нагрузке на I и II пальцы. Сжатие кисти в кулак невозможно из-за боли. Для подтверждения перелома ладьевидной кости выполняют рентгенографию в трех проекциях. Иногда линию перелома на снимках разглядеть не удается. В таких случаях, если имеются клинические признаки перелома ладьевидной кости, больному накладывают гипсовую повязку, а через 10 дней делают еще одну серию рентгенограмм. За это время участок кости около линии перелома рассасывается, и повреждение становится более заметным.
Лечение перелома ладьевидной кости
Самое легкое повреждение ладьевидной кости – отрыв бугорка. Для сращения такого перелома обычно достаточно иммобилизации сроком на 1 месяц. В случаях, когда линия перелома проходит по телу ладьевидной кости, для полного сращения отломков может понадобиться около полугода. Если один из фрагментов не получает достаточно питания, возможно его рассасывание. На месте перелома нередко образуются ложные суставы. Возможно образование кист в теле кости.
При переломе ладьевидной кости без смещения травматолог накладывает гипсовую лонгету сроком на 10-12 недель. Затем гипс снимают и выполняют контрольные рентгенограммы. Если на снимках нет признаков сращения, накладывают еще одну лонгету сроком до 2 месяцев. При переломе ладьевидной кости со смещением проводят остеосинтез костных фрагментов спицами или винтами. Иногда устанавливают аппараты внешнего остеосинтеза. Срок иммобилизации после операции составляет 2 месяца. При всех переломах ладьевидной кости пациенту назначают ЛФК. При ложных суставах и несросшихся переломах осуществляют остеосинтез в сочетании с костной пластикой, артродез кистевого сустава или удаление не получающего питания фрагмента кости.
Перелом полулунной кости
Редко встречающийся вид перелома костей кисти. Возникает при прямом ударе или падении на кисть. Отмечается незначительный или умеренный отек области повреждения, боли, усиливающиеся при осевой нагрузке на III-IV пальцы и попытке разогнуть кисть в тыльную сторону. Для подтверждения перелома полулунной кости выполняют рентгенограммы.
Лечение перелома полулунной кости
На поврежденную кисть накладывают гипсовую лонгету на 1,5-2 месяца. Переломы полулунной кости обычно срастаются без осложнений.
Перелом гороховидной кости
Этот вид переломов костей кисти наблюдается достаточно редко. Причиной травмы становится прямой удар в область повреждения или удар ребром кисти по твердому предмету. Отмечается боль в области лучезапястного сустава со стороны мизинца, усиливающаяся при попытке сжать кисть или согнуть мизинец. Для подтверждения перелома гороховидной кости выполняются рентгенограммы в специальных проекциях. Показана иммобилизация сроком 1 месяц.
Часто встречающиеся переломы костей кисти. Выделяют две группы переломов пястных костей, отличающихся по клиническому течению: перелом I пястной кости и переломы II, III, IV, V пястных костей.
Перелом первой пястной кости
Возникает при прямом ударе о твердый предмет согнутым I пальцем. Возможны переломы основания и средней части (диафиза) I пястной кости.
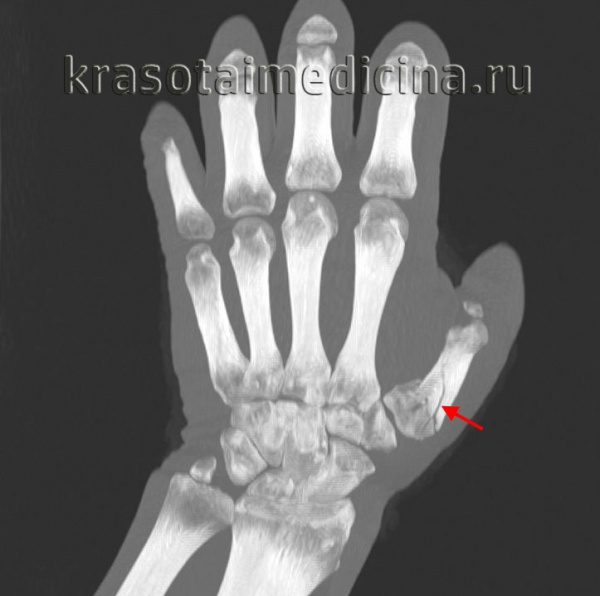
Переломы основания I пястной кости
Такие переломы первой пястной кости могут быть внутри- и внесуставными. При переломе Беннета треугольный фрагмент удерживается связками и остается на месте, а сама кость смещается в сторону лучевой кости. При переломе Роланда также наблюдается вывих основного фрагмента в сторону лучевой кости, но, в отличие от предыдущего случая, основание I пястной кости ломается на несколько осколков.
Симптомы
Область повреждения отечна, резко болезненна. При пальпации иногда удается прощупать костный фрагмент в области «анатомической табакерки». Диагноз перелома первой пястной кости подтверждается рентгенограммами.
Лечение
Очень важно своевременно (не позже 2 дня с момента травмы) максимально точно сопоставить фрагменты I пястной кости. Репозицию выполняют под местным обезболиванием. На область повреждения накладывают гипсовую повязку. При повторном смещении показано оперативное лечение (фиксация спицами) или наложение скелетного вытяжения сроком на 3 недели. По истечении этого срока спицы (или вытяжение) удаляют и накладывают гипсовую лонгету еще на 2 недели. После снятия гипса назначают ЛФК и физиолечение.
Перелом средней части I пястной кости
Наблюдается редко. Возникает вследствие прямого удара по кости. Отмечается отек, деформация и резкая болезненность.
При переломах первой пястной кости без смещения фрагментов накладывают гипсовую лонгету сроком на 1 месяц. При смещении перед наложением лонгеты выполняют репозицию. Как правило, переломы первой пястной кости хорошо срастаются и в последующем не отражаются на функции кисти.
Переломы II-III-IV-V пястных костей
Возникают при падении на кулак или ударе кулаком. Возможно одновременное повреждение нескольких пястных костей (чаще – IV и V). Выявляется умеренный отек и боль, возможна синюшность и деформация области повреждения. Боль усиливается при попытке сжать руку в кулак и осевой нагрузке на сломанную кость. Для подтверждения перелома пястных костей выполняют рентгенографию кисти.
Лечение переломов пястных костей
При переломах пястных костей без смещения фрагментов проводится фиксация гипсовой лонгетой в течение 1 месяца. При переломах пястных костей со смещением перед наложением лонгеты выполняют репозицию. При невозможности сопоставления и/или удержания фрагментов показано хирургическое лечение с фиксацией фрагментов спицами.
Переломы фаланг пальцев
Широко распространенные переломы костей кисти. Переломы пальцев возникают вследствие прямой или непрямой травмы. Могут быть винтообразными, оскольчатыми и поперечными, внутри- или внесуставными.
Симптомы перелома пальца
Палец отечен, синюшен, резко болезненен при пальпации и осевой нагрузке. Движения ограничены из-за боли. Возможна деформация поврежденной фаланги. Для подтверждения перелома пальца выполняют рентгенограммы в двух проекциях.
Лечение перелома пальца
Для сохранения функции пальца очень важно хорошо сопоставить осколки поврежденной фаланги. При переломах пальцев без смещения костных фрагментов накладывают гипсовую лонгету на 3-4 недели. При переломах пальцев со смещением предварительно проводят репозицию. Если отломки не удается сопоставить и/или удержать, выполняют фиксацию спицами, реже – костными штифтами. В отдельных случаях накладывают скелетное вытяжение.
3. Переломы костей кисти, запястья и предплечья, а также неправильно сросшиеся или замедленно срастающиеся; ложные суставы, деформации, дефекты костей кисти: клинические рекомендации/ Министерство здравоохранения РФ - 2013
Внутрисуставной перелом
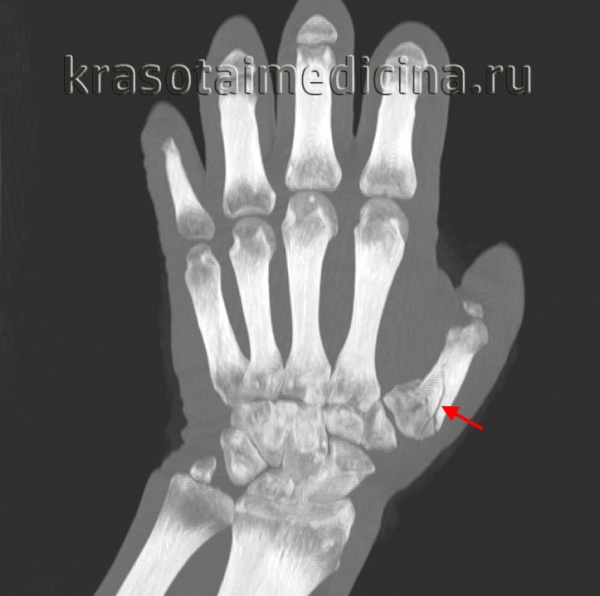
Внутрисуставной перелом – это перелом, линия излома которого полностью либо частично располагается в полости сустава. Требует особого подхода к диагностике, лечению и реабилитации. Отличительными особенностями таких переломов являются вовлечение в патологический процесс не только поврежденной кости, но и всего сустава, возможное нарушение конгруэнтности суставных поверхностей, а также высокая вероятность развития контрактур и тугоподвижности в отдаленном периоде. Отличительными признаками является отек, боль и гемартроз, возможна крепитация. Диагноз выставляется на основании симптомов и рентгенографической картины, иногда требуется КТ и МРТ сустава. Лечение может быть как консервативным, так и оперативным.
Внутрисуставной перелом – повреждение кости внутри суставной капсулы. Это сложная травма, требующая повышенного внимания со стороны травматолога-ортопеда и особого подхода к лечению, поскольку объем движений зависит от того, насколько точно были восстановлены суставные поверхности. Может возникать в области любых суставов, как крупных, так и мелких. Наибольшее клиническое значение в силу возможных отдаленных последствий имеют внутрисуставные переломы крупных суставов конечностей.
Причины
Причиной может стать как бытовая или спортивная травма (падение, скручивание конечности, непрямое воздействие или прямой удар), так и автодорожное происшествие, падение с высоты, стихийное бедствие или производственная травма. Во всех случаях, за исключением бытовой и спортивной травмы, существует высокая вероятность сочетанных или комбинированных повреждений. Внутрисуставные переломы могут сочетаться с другими переломами костей конечностей, тупой травмой живота, черепно-мозговой травмой, переломами таза, травмой мочеполовых органов и повреждениями грудной клетки.
Переломы шейки и головки плечевой кости, как правило, возникают у пожилых людей и являются следствием падения на отведенную руку, плечо или локоть. Повреждения локтевого сустава могут наблюдаться в любом возрасте, но чаще встречаются у детей и молодых пациентов, ведущих активный образ жизни. Причиной обычно становится падение на выпрямленную руку или согнутый локоть. Переломы в лучезапястном суставе также могут возникать у людей всех возрастов, однако, подавляющая часть пациентов – дети или пожилые люди. Типичный механизм травмы – падение на выпрямленную руку с опорой на ладонь.
Переломы шейки и головки бедра характерны для людей пожилого возраста и являются результатом падения. Повреждения коленного сустава чаще встречаются у спортсменов и людей трудоспособного возраста, механизм травмы может быть различным, от падения на колено до подворачивания и прямого удара. Переломы лодыжек наблюдаются у пациентов всех возрастов и обычно возникают при подворачивании ноги.
Патанатомия
Сустав состоит из двух или более подходящих друг другу по форме концов костей, которые соединяются между собой посредством капсулы и связок. Капсула образует полость, изолированную от других анатомических образований. Внутри и снаружи капсулы располагаются связки, которые удерживают кости, не позволяя им слишком сильно смещаться. Концы костей покрыты гладким хрящом, благодаря которому кости могут беспрепятственно скользить друг относительно друга. Внутри сустава содержится небольшое количество жидкости – смазки, облегчающей скольжение и доставляющей питательные вещества к хрящевой ткани. Все анатомические структуры вместе образуют своеобразный шарнир.
При внутрисуставных переломах патологический процесс распространяется на все или почти на все структуры. Наряду с костью нарушается целостность суставного хряща. Кровь из отломков изливается в полость сустава, возникает гемартроз. Капсула растягивается и воспаляется. Кроме того, капсула и связки могут разрываться непосредственно в момент травмирующего воздействия или повреждаться костными фрагментами. Из-за действия травмирующей силы и тяги мышц отломки кости смещаются и становятся неконгруэнтными (несовпадающими, не подходящими друг к другу по форме). Если форму суставных концов не восстановить или восстановить недостаточно точно, в последующем это приведет к ограничению движений. Кроме того, недостаточная гладкость суставных поверхностей в сочетании с последствиями повреждений других структур может стать причиной развития артроза.
Любой внутрисуставной перелом требует серьезного подхода к лечению. Однако в силу широкой распространенности и тяжести возможных последствий наибольшее клиническое значение имеют переломы в области крупных суставов: локтевого, коленного, тазобедренного и голеностопного. Тяжесть переломов локтевого сустава обусловлена его сложной конфигурацией, большим количеством типичных внутрисуставных повреждений, в число которых входят как обычные переломы (чрезмыщелковые переломы, перелом локтевого отростка, перелом головки луча), так и переломовывихи (перелом Монтеджа, перелом Монтеня), а также трудностями при репозиции и удержании отломков.
Среди скелетных повреждений тазобедренного сустава особую опасность представляют переломы шейки и головки бедра – эта область плохо кровоснабжается, поэтому отломки не срастаются, а лишь «схватываются» между собой рубцовой тканью. Тяжесть переломов в области коленного и голеностопного суставов объясняется их сложной конфигурацией и важностью полного функционального восстановления этих сегментов. Внутрисуставные переломы в области плечевого и лучезапястного сустава, как правило, более просты в репозиции и реже заканчиваются формированием контрактур. Тем не менее, в ряде случаев, особенно при большом количестве отломков и значительном смещении костных фрагментов, подобные повреждения также могут представлять трудности в лечении и реабилитации.
Симптомы внутрисуставного перелома
Как и при других переломах, при таких повреждениях возникает интенсивная боль, отек и нарушение функции конечности. Подвижность отломков выявляется не всегда, что может быть обусловлено как особенностями травмы, так и недоступностью внутрисуставных структур (например, межмыщелкового возвышения при переломе большеберцовой кости) для непосредственного исследования. Помимо общих признаков для внутрисуставных переломов характерна деформация сустава и нарушение взаимоотношений между костными выступами (опознавательными точками). При переломах в области крупных суставов определяется гемартроз. Выраженность каждого из перечисленных симптомов может варьироваться и зависит от типа и локализации повреждения, степени смещения костных фрагментов, тяжести и многих других факторов.
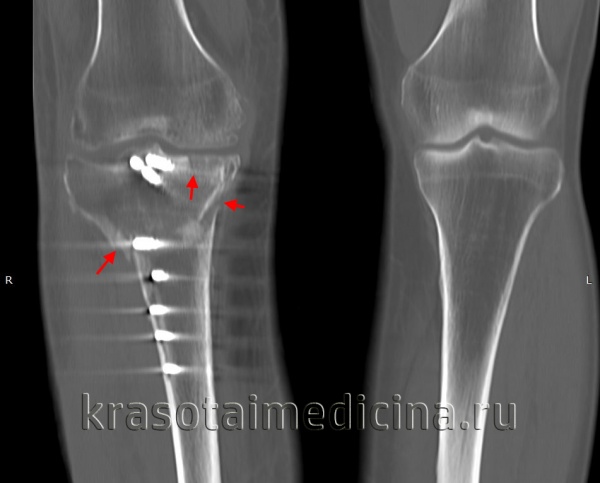
Диагноз внутрисуставной перелом выставляется на основании клинических и рентгенологических признаков. Для уточнения плоскости излома и положения отломков, наряду со снимками в стандартных проекциях, нередко выполняют рентгенограммы в специальных укладках и тангенциальных проекциях. При необходимости пациента направляют на КТ сустава, МРТ сустава и артроскопию.

КТ коленных суставов. Внутрисуставной перелом латерального и медиального мыщелков большеберцовой кости
Лечение внутрисуставного перелома
В большинстве случаев требуется госпитализация в отделение травматологии и ортопедии. Лечение основывается на принципах максимально точного восстановления нормального анатомического положения отломков и минимально возможного срока фиксации. При переломах коленного сустава на начальном этапе выполняют одну или несколько пункций. При повреждениях других суставов пункции обычно не требуются. Гипсовую повязку чаще применяют при переломах без смещения. При смещении фрагментов, как правило, накладывают скелетное вытяжение или производят хирургическое вмешательство. Предпочтение обычно отдается оперативным методикам, поскольку они позволяют рано возобновить движения и избежать развития иммобилизационных (фиксационных) контрактур.
В связи с многообразием внутрисуставных переломов метод лечения всегда выбирается с учетом конкретной патологии. В период реабилитации пациента обязательно направляют на ЛФК и физиотерапию. Показания к массажу определяют индивидуально, поскольку в некоторых случаях, особенно у детей, этот метод лечения может спровоцировать образование избыточной костной мозоли.
4. Реабилитация пациентов с внутрисуставными переломами длинных трубчатых костей/ Голубев В.Г., Юзов В.В., Лапынин П.В., Секирин А.Б., Шишкин В.Б., Крупаткин А.И.// Медико-социальная экспертиза и реабилитация - 2010 - №3
Читайте также:
- Лекарства для лечения анемии (малокровия)
- Суперинфекции. Реинфекции. Рецидивы инфекции. Манифестные инфекции. Типичная инфекция. Атипичная инфекция. Хроническая инфекция. Медленные инфекции. Персистирующие инфекции.
- Лучевые методы обследования желудка
- Операция у беременной при раке
- Недостаточность миелопероксидазы (МПО). Клиника и диагностика
