Воспаление дивертикула желудка. Частичное сужение антрального отдела желудка
Добавил пользователь Валентин П. Обновлено: 10.01.2026
Воспаление дивертикула желудка. Частичное сужение антрального отдела желудка
С присоединением воспалительного процесса в зоне дивертикула появляются отек и перестройка рельефа слизистой оболочки. Контуры его становятся нечеткими и неровными, а сократительная способность стенки снижается. В полости такого дивертикула длительное время (до нескольких часов) задерживается бариевая взвесь, скапливается жидкость, а иногда и газ (симптом «трехслойности»). При повторных исследованиях дивертикул может не выявляться из-за закупорки его отечной слизистой оболочкой, комочками пищи или слизи либо вследствие длительного спазма шейки дивертикула.
В подобных случаях для снятия спазма целесообразно применить соответствующие фармакологические препараты. Дифференцируют дивертикул с язвой, изъязвленным раком и деформациями желудка, обусловленными хирургическим вмешательством, а также другими заболеваниями желудка или соседних с ним органов. Проводя дифференциальную диагностику дивертикула и пептической язвы, необходимо учитывать различия в патологоанатомической сущности обоих процессов, определяющие особенности свойственной им рентгенологической картины. Сужение просвета выходного отдела желудка в этом случае обусловлено своеобразной диафрагмой — мембраной, состоящей из слизистой и подслизистой оболочек, а иногда и гипертрофированной muscularis mucosa (m. propria в образовании диафрагмы обычно не участвует).
Эластичность стенок и их перистальтическая функция не нарушены. При небольших размерах отверстия в диафрагме заполненный бариевой взвесью дистальный отдел желудка может иметь вид второй луковицы (симптом «двойной луковицы»). При этом отчетливо выражены нарушение эвакуаторной функции и дилатация вышележащих отделов желудка, степень которых определяется величиной отверстия в диафрагме. Воспалительные изменения слизистой оболочки обычно отсутствуют. Однако диафрагма желудка может сочетаться с язвой, располагающейся вблизи мембраны с проксимальной или дистальной ее стороны, а также с чреспривратниковым выпадением слизистой оболочки.
В этих случаях рентгенологическая картина диафрагмы желудка усложняется семиотикой соответствующего осложнения.

Частичное сужение дифференцируют от патологически измененной поперечно идущей складки слизистой оболочки антрального отдела, перигастральных спаек, «шнурующей» перистальтической волны и локального спазма.
Гипертрофия привратника. Встречается чаще у мальчиков и мужчин. Обусловлена гиперплазией (гипертрофией) циркулярных мышц, сопровождающейся сужением пилорического отдела желудка и удлинением привратника до 2—4 см (гипертрофический пилоростеноз). Продольные же мышцы остаются неизмененными, поэтому укорочения пилорического канала во время сокращения мышц при гипертрофии привратника не наблюдается. Сужение пилорического канала, имеющего вид цилиндра с очень плотными стенками, может усугубляться последующим утолщением слизистой оболочки и спазмом привратника.
Иногда гипертрофия привратника сочетается с недостаточностью пищеводно-желудочного перехода или диафрагмальной грыжей. В соответствии с особенностями анатомического строения циркулярной мышцы привратника ее гипертрофия сопровождается деформацией большой кривизны в более значительной степени (до 4 см), чем малой (до 2 см). Часто осложняется воспалительным процессом слизистой оболочки. У взрослых лиц гипертрофия привратника нередко сочетается с язвой желудка (до 74%) или хроническим гастритом (до 54%). Часто ее ошибочно принимают за опухоль желудка, в то время как у детей (в 99% случаев) — за стеноз привратника.
Клинические проявления обычно выражены неотчетливо и определяются в основном степенью сужения пилорического канала. У многих больных первые жалобы обусловлены наличием язвы желудка, часто сопутствующей гипертрофии привратника.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Удвоения желудка. Врожденные дивертикулы желудка
Известны различные варианты полного (добавочный желудок, удвоенный желудок) и неполного (энтерогенные кисты, врожденные дивертикулы и др.) удвоения желудка. Выявляются они редко, обычно в молодом возрасте. Имеют вид двух полых «трубок» различного размера, сообщающихся между собой через одно или два отверстия. Локализация и размеры соустьев могут быть различными; от них во многом зависит возможность контрастирования обеих полостей. Удвоенным может быть также пилорический канал. В таких случаях возникает необходимость дифференцировать удвоения от пенетрирующеи язвы желудка или двенадцатиперстной кишки, а также от свищей язвенной или иной природы.
Наиболее часто удвоения (полости) располагаются вдоль большой кривизны и задней стенки желудка [Kjemer, Leppof, Tzant, 1970; Teschendorf, Wenz, 1977], обычно внутристеночно. Удвоения выстланы изнутри желудочной или кишечной слизистой оболочкой, сохраняющей секреторную функцию. Вследствие накопления секрета размеры добавочной полости могут увеличиваться, а основной (соответственно степени ее сдавления)—уменьшаться. Иногда наступает сдавление выходного отдела желудка, сопровождающееся нарушением его проходимости. Если же добавочная полость существует изолированно, то рентгенологическая картина сходна с таковой других объемных доброкачественных патологических образований, располагающихся интрамурально.
Отличительной особенностью является изменчивость формы (конфигурации) энтерогенной кисты во время прохождения перистальтической волны, а также под влиянием дозированной компрессии, что свидетельствует о наличии в ней жидкого содержимого. Удвоения желудка следует дифференцировать от кист и опухолей желудка и поджелудочной железы, забрюшинных гематом и других объемных процессов.
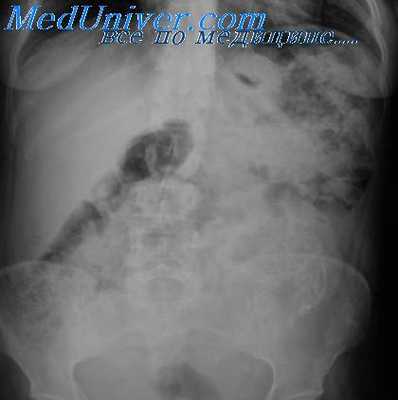
Врожденные дивертикулы желудка
Истинные врожденные дивертикулы — это мешковидные выпячивания всех слоев стенки желудка, обнаруживаемые чаще у лиц старше 40 лет. Встречаются они несколько реже, чем в пищеводе, и значительно реже, чем в двенадцатиперстной кишке. Обычно располагаются по малой кривизне и задней стенке пищеводно-желудочного перехода, но могут локализоваться и в выходном отделе, а также на большой или малой кривизне средней трети тела желудка. Иногда сочетаются с дивертикулами пищевода или кишечника. При дивертикуле выходного отдела желудка часто в нем находят островок эктопированной поджелудочной железы, ослабивший желудочную стенку.
Врожденные дивертикулы желудка составляют около 2% дивертикулов пищеварительного тракта [Epstein, 1958]. Частота их выявления при рентгенологическом исследовании достигает 0,4% [Sedmon, 1973]. Обычно они имеют округлую или овальную форму, узкую или широкую шейку, одиночны. Размеры дивертикулов колеблются от нескольких миллиметров до 4—5 см и более. Клинически такие дивертикулы проявляются редко, но могут быть причиной жалоб на боли в подложечной области, изжогу и даже рвоту. Осложняются воспалительным процессом (дивертикулит), иногда изъязвляются или кровоточат, в редких случаях перфорируют.
Рентгенологически врожденные дивертикулы обычно распознаются легко по типичной локализации, форме и другим характерным для дивертикула симптомам. К ним прежде всего следует отнести наличие в шейке (а иногда и в самом дивертикуле) складок слизистой оболочки, отсутствие инфильтративного вала у основания шейки, четкость контуров. Стенки истинных дивертикулов мягкие, эластичные, сохраняют способность к сокращению. Вследствие этого форма и размеры дивертикула под влиянием дозированной компрессии и в процессе исследования меняются.
Дивертикулы пищевода ( Эхофагеальный дивертикул )
Дивертикулы пищевода – это деформация эзофагеальной стенки, характеризующаяся мешотчатым выбуханием ее слоев, обращенным в сторону средостения. Может проявляться чувством першения, гиперсаливацией, ощущением комка в глотке, дисфагией, регургитацией, гнилостным запахом изо рта. Патология диагностируется с помощью рентгенографии пищевода, эзофагоскопии, манометрии. Радикальное лечение предполагает иссечение дивертикула (дивертикулэктомию) или инвагинацию (вворачивание) выпячивания в просвет пищевода.
Общие сведения
Дивертикулы пищевода (эзофагеальные дивертикулы) выявляются у 2% лиц при рентгенологическом обследовании. В современной гастроэнтерологии среди дивертикулов желудочно-кишечного тракта они составляют около 40%. Чаще диагностируются у мужчин старше 50 лет, как правило, страдающих другими заболеваниями пищеварительной системы – язвенной болезнью, холециститом, желчнокаменной болезнью и пр. Дивертикул может развиваться в любом сегменте пищевода, однако чаще образуется в его грудном отделе. В 90% случаев является одиночным, в 10% наблюдаются множественные выпячивания стенки пищевода.
Причины
Происхождение дивертикулов пищевода может быть различным. Образование врожденного выпячивания как правило, связано с первичной слабостью мышечного слоя пищеводной стенки на определенном участке. В развитии приобретенных дивертикулов существенную роль играют воспалительные процессы верхних отделов ЖКТ и средостения.
Часто возникновению патологии предшествует длительное течение эзофагита и гастроэзофагеальной рефлюксной болезни, медиастинит, туберкулез внутригрудных лимфоузлов, грибковая инфекция пищевода (эзофагеальный кандидамикоз). К развитию эзофагеального дивертикула может привести травма пищевода, эзофагоспазм, ахалазия кардии, стриктуры пищевода.
Патогенез
Образование пульсионного выпячивания вызвано нарушением эзофагеальной моторики, приводящей к спастическим сокращениям мускулатуры, повышению внутрипищеводного давления и выбуханию стенки в наиболее слабом месте (часто выше функционального или органического сужения).
Развитию тракционного дивертикула способствуют соединительнотканные сращения стенок пищевода с воспаленными лимфоузлами средостения, которые вызывают растяжение и смещение эзофагеальной стенки в сторону средостения с образованием патологического выпячивания. Иногда пульсионные и тракционные механизмы воздействуют одновременно.
Классификация
По месту расположения различают глоточно-пищеводные (фарингоэзофагеальные, дивертикул Ценкера), эпибронхиальные (среднепищеводные, бифуркационные), наддиафрагмальные (эпифренальные), поддиафрагмальные (абдоминальные) дивертикулы пищевода. По механизму образования выпячивания могут быть пульсионными, тракционными или смешанными - пульсионно-тракционными.
По происхождению и времени возникновения дивертикулы классифицируются на врожденные и приобретенные. По типу строения различают истинные дивертикулы, состоящие из всех слоев пищеводной стенки, и псевдодивертикулы (ложные), не имеющие мышечной оболочки. Ложные дивертикулы образованы выпячивание слизистой оболочки пищевода через дефект в мышечном слое; они возникают в момент перистальтического сокращения пищеводной стенки и исчезают при ее расслаблении.
Симптомы дивертикула пищевода
Клинические проявления зависят от локализации выпячивания. Наиболее яркую симптоматику дают дивертикулы Ценкера, расположенные в области глоточно-пищеводного перехода. При ценкеровских дивертикулах рано развивается дисфагия – затрудненное прохождение как твердой, так и жидкой пищи по пищеводу. Остатки пищи скапливаются в дивертикуле, что сопровождается срыгиванием непереваренной пищей, неприятным запахом из ротовой полости.
Регургитация может наблюдаться в положении лежа, в связи с чем пациенты часто обнаруживают при пробуждении слизь и остатки пищи на подушке. Также больные могут жаловаться на першение, царапанье глотки, ощущение непроглатываемого комка в горле, сухой кашель. Часто отмечается тошнота, гиперсаливация, изменение тембра голоса. Характерно развитие «феномена блокады», когда после приема пищи появляется покраснение лица, ощущение удушья, головокружение, развивается обморок. Данное состояние обычно купируется после рвоты.
Небольшие (до 2 см) бифуркационные и наддиафрагмальные дивертикулы обычно бессимптомны. Дивертикулы больших размеров сопровождаются дисфагией, срыгиванием непереваренной пищи, аэрофагией (заглатыванием воздуха), загрудинными болями, тошнотой, ночным кашлем. Клинические проявления бифуркационного дивертикула могут быть спровоцированы пробой Вальсавы. При дивертикулах нижнего отдела пищевода к клинике расстройства пищеварения присоединяется рефлекторная одышка, тахикардия, бронхоспазм, боли в области сердца, изменения ЭКГ.
Осложнения
Дивертикулы пищевода могут сопровождаться дивертикулитом и его осложнениями – флегмоной шеи, медиастинитом, образованием пищеводно-медиастинального свища, сепсисом. Регургитация с аспирацией пищевых масс приводят к развитию хронического бронхита, аспирационной пневмонии, абсцесса легкого. Возможно эрозирование слизистой, эзофагеальное кровотечение, образование полипов пищевода, развитие рака пищевода.
Диагностика
Дивертикул Ценкера больших размеров может быть обнаружен при осмотре и пальпации шеи. Он представляет собой выпячивание в области шеи мягкой консистенции, которое уменьшается при надавливании. С помощью рентгенографии пищевода устанавливается наличие и локализация дивертикула, определяется ширина его шейки, время задержки бария, наличие патологических процессов (полипов, рака, свища). Важную информацию может дать проведение обзорной рентгенографии и КТ органов грудной клетки: дивертикулы пищевода больших размеров видны на снимках как заполненные жидкостью и воздухом полости, сообщающиеся с пищеводом.
Эзофагоскопия позволяет осмотреть полость дивертикула, обнаружить изъязвления слизистой, установить факт кровотечения, выявить опухоли, выполнить эндоскопическую биопсию. В связи с высоким риском перфорации эзофагоскопия проводится с большой осторожностью. С целью изучения сократительной функции пищевода выполняют эзофагеальную манометрию - исследование пищеводной моторики. Пациентам с коронарными симптомами проводят исследование ЭКГ, холтеровское мониторирование, ЭхоКГ.
Дифференциальная диагностика дивертикула пищевода проводится с ГЭРБ, эзофагоспазмом, параэзофагеальной грыжей, стриктурами пищевода, ахалазией кардии, раком пищевода, кистой средостения, стенокардией, ИБС. Диагностические мероприятия осуществляет врач-гастроэнтеролог, при наличии симптомов со стороны сердечно-сосудистой системы показана консультация кардиолога.
Лечение дивертикула пищевода
Небольшие образования с малосимптомным течением лечатся консервативно под наблюдением гастроэнтеролога. Пациентам рекомендуется соблюдение диеты, основанной на принципах термического, химического и механического щажения пищевода. После еды целесообразно проведение несложных мероприятий, направленных на лучшее опорожнение дивертикула пищевода: употребление воды, натуживание, принятие дренирующей позы, промывание полости слабым раствором антисептика.
Хирургическое лечение проводится при больших дефектах, сопровождающихся выраженной дисфагией, болями или осложненным течением (перфорацией, пенетрацией, стенозом пищевода, кровотечением и т. д.). В этих случаях обычно производится иссечение дивертикула – дивертикулэктомия с пластикой пищевода диафрагмальным или плевральным лоскутом. Небольшие выпячивания могут быть устранены путем инвагинации – погружения дивертикула в просвет пищевода и ушивания пищеводной стенки.
Прогноз и профилактика
Оперативное лечение обеспечивает полное исчезновение симптоматики и хорошие отдаленные результаты. При осложненном течении заболевания прогноз всегда серьезный. Поэтому даже бессимптомные дивертикулы требуют проведения контрольных исследований и лечения сопутствующей патологии. Профилактике формирования дивертикулов способствует своевременная терапия заболеваний, приводящих к их образованию, а также неспешный прием пищи с ее тщательным пережевыванием.
Дивертикул желудка
Дивертикул желудка – это врожденное либо приобретенное выпячивание стенки желудка, которое обычно локализуется на задней поверхности его кардиального отдела. Чаще всего протекает бессимптомно, клиника обычно развивается при появлении осложнений (воспаление, изъязвление, кровотечение и др.). В диагностике информативны рентгенография с контрастированием и эзофагогастродуоденоскопия. При отсутствии осложнений лечение консервативное, при больших размерах дивертикула и его осложненном течении требуется операция.
МКБ-10
Дивертикул желудка – достаточно редкое заболевание, которое в одинаковой степени поражает мужчин и женщин, чаще после 40 лет. Встречаемость составляет 0,01-0,05% от всей патологии этого органа. Однако усовершенствование диагностических процедур в области современной гастроэнтерологии позволяет считать, что на самом деле распространенность этой нозологии несколько выше – дивертикул желудка обнаруживается в 3% случаев всех гастроскопий.
Поскольку течение данной патологии в большинстве случаев бессимптомное, диагностика бывает затруднена. Известны случаи выявления дивертикула желудка на аутопсии у людей, при жизни которых этот диагноз не был установлен. Дивертикулы могут иметь разнообразные формы и размеры; прогноз течения заболевания ухудшается пропорционально величине выпячивания.
Дивертикул желудка может быть врожденным или приобретенным. Врожденные дивертикулы являются следствием аномалии развития стенки органа. Их отличием от приобретенных является строение стенки: в ней присутствуют все слои (слизистый, мышечный, серозный). Врожденные выпячивания часто имеют собственную перистальтику, реже осложняются.
Приобретенные дивертикулы желудка связаны с другой патологией органов брюшной полости, перенесенными операциями. Предрасположенность к патологии обусловлена особым строением мышечной оболочки желудка в кардиальном отделе, где чаще всего и обнаруживаются дивертикулы. Продольные волокна постепенно расходятся от кардии к большой и малой кривизне, что создает предпосылки для пролабирования слизистой между ними при определенных условиях.
К формированию желудочного дивертикула приводят две группы факторов. К первой относятся любые заболевания, вызывающие спастическое сокращение стенок желудка и повышение давления в полости органа: воспалительные заболевания ЖКТ (гастрит, гастродуоденит, язвенная болезнь желудка), опухоли. Известно, что обычные перистальтические сокращения желудка не могут спровоцировать повышение внутриполостного давления, достаточное для образования выпячивания.
Ко второй группе факторов причисляют операции и спайки брюшной полости, в результате которых происходят постоянные тракции стенки желудка снаружи, стимулирующие формирование мешковидного образования. При смешанном генезе дивертикул желудка может образоваться в результате повышения давления в полости органа, а затем размеры выпячивания прогрессируют благодаря тракциям стенки желудка.
Патанатомия
В 75% случаев дивертикулы расположены в области кардии, по задней стенке желудка, примерно в двух сантиметрах от пищеводного отверстия диафрагмы (эта локализация наиболее характерна для врожденных дивертикулов). Гораздо реже выпячивания стенки желудка дислоцированы по большой кривизне (10%), в пилорическом отделе (8%). Дивертикулы другой локализации встречаются не более чем в 2% случаев. Кроме того, образования почти никогда не бывают расположены по передней стенке желудка.
Отличием врожденных дивертикулов от приобретенных является их форма и размеры. Так как врожденный дивертикул имеет мышечную оболочку, форма его обычно правильная, округлая, в нем наблюдается собственная перистальтика. Размеры врожденных выпячиваний чаще небольшие, не более 3-4 см. Приобретенные дивертикулы характеризуются округлой, овальной либо грушевидной формой, не перистальтируют. У мелких образований под слизистой может определяться тонкий мышечный слой; в дивертикулах средних размеров выявляются единичные мышечные волокна; у больших дивертикулов желудка данный слой отсутствует.
Симптомы дивертикула желудка
Для заболевания характерно бессимптомное течение, благодаря чему многие пациенты даже не подозревают о наличии у них этого заболевания. В редких случаях возможны различные варианты клинического течения. Диспепсическая форма сопровождается тошнотой, рвотой, изжогой, отрыжкой, периодическими поносами. Также дивертикул может проявляться клинической картиной язвы желудка: острыми болями в животе, рвотой кофейной гущей, меленой, отсутствием аппетита.
Достаточно редко патология маскируется под онкологическое заболевание, отмечаются неопределенные боли, явления астенизации и истощения, анемия. Течение болезни может характеризоваться периодами обострения, во время которых пациент предъявляет вышеперечисленные жалобы, и ремиссии, когда его ничего не беспокоит.
Дивертикул желудка может осложняться воспалительным процессом – это состояние называется дивертикулитом. Чем длительнее сохраняется воспаление в дивертикуле, тем более вероятно его прогрессирование с образованием язв, кровотечений, перфорации. В этом случае у пациента появляется клиника острого живота. Крайне редко отмечается малигнизация выпячивания.
В ходе обычной консультации гастроэнтеролога заподозрить у пациента дивертикул желудка практически невозможно, так как это заболевание не имеет характерной клинической картины. Однако специалист может назначить дополнительные исследования, которые позволят установить правильный диагноз. Для выявления дивертикула желудка наибольшее значение имеют два метода: рентгенография желудка с контрастированием и эзофагогастродуоденоскопия.
Рентгенография желудка проводится в различных положениях: горизонтальном, с опущенным головным и ножным концом. Это позволяет контрасту хорошо заполнить дивертикул. На рентгенограмме при этом определяется плюс-тень, схожая с картиной язвенной ниши. Отличием небольших дивертикулов от язвы желудка является наличие шейки, горизонтальный уровень в области выпячивания.
Проведение ЭГДС дает возможность выявить вход в дивертикул, осмотреть его стенки, оценить размеры и состояние его полости. Если дивертикул врожденный, то складки слизистой оболочки продолжаются со стенок желудка через шейку на дивертикул. Перистальтика желудка при этом не нарушена. Слизистая дивертикула имеет хорошо выраженную рельефность. Отличием приобретенного дивертикула является обрыв складок слизистой у входа в его полость, снижение перистальтики в этой области.
Лечение дивертикула желудка
Неосложненный дивертикул не нуждается в лечении. После первичного выявления этого заболевания необходим контроль (рентгенологический либо эндоскопический) через полгода. Если не будет обнаружено воспаления и других осложнений патологии, то последующий контроль производится ежегодно. При наличии невыраженного воспалительного процесса пациент госпитализируется в отделение гастроэнтерологии для проведения консервативного лечения.
Хирургическое лечение проводится при обнаружении дивертикула больших размеров, изъязвлении и хроническом кровотечении, некупируемом дивертикулите. Все чаще хирурги прибегают к лапароскопическому иссечению дивертикула желудка (дивертикулэктомии) – этот метод более безопасен, обеспечивает быстрое восстановление после хирургического лечения. Во время операции производится иссечение дивертикула, двухслойное ушивание тканей желудка.
Иногда во время лапаротомной дивертикулэктомии бывает сложно отыскать само выпячивание, в этой ситуации требуется помощь эндоскописта. Эндоскоп вводится в полость образования, что позволяет легко обнаружить его. Также через эндоскоп в область выпячивания можно ввести бариевую взвесь или раствор метиленового синего, что также облегчит обнаружение дивертикула.
Обнаружение дивертикула желудка требует постановки пациента на диспансерный учет. Специфической профилактики заболевания не существует, однако снизить вероятность формирования приобретенного выпячивания стенки поможет своевременное лечение воспалительных заболеваний желудка, внедрение щадящих методик оперативных вмешательств для профилактики образования спаек. Исход при неосложненном течении заболевания благоприятный, наличие дивертикула никак не отражается на жизни и работоспособности пациента. Развитие осложнений ухудшает прогноз болезни.
Антральный гастрит
Антральный гастрит – это хроническое воспалительное заболевание желудка, поражающее слизистую в выходном отделе (антруме). Относится к хроническому гастриту типа В – бактериально обусловленному. Проявляется болями в эпигастрии (голодными или через пару часов после еды), тошнотой, отрыжкой кислотой, диспепсическими явлениями при сохраненном аппетите. Основным методом диагностики является фиброгастродуоденоскопия, исследование на предмет наличия хеликобактерий. В лечение обязательно включаются антихеликобактерные антибиотики, антациды, регенерирующие и обезболивающие препараты.
Антральный гастрит – хроническое воспаление слизистой желудка, локализующееся в пилорическом отделе. Данный отдел желудка выполняет функцию ощелачивания пищевого химуса перед переходом в кишечник. Воспаление в антруме вызывает блокировку выработки бикарбонатов, кислотность желудочного сока повышается, а в двенадцатиперстную кишку попадает кислое содержимое, провоцируя образование язв. Антральный гастрит обычно рассматривается как ранняя стадия хронического гастрита, при этой форме воспаления хеликобактерии выявляются в очень большом количестве. При распространении инфекции на другие отделы количество бактерии уменьшается. Антральный гастрит имеет симптоматику, весьма сходную с язвенной болезнью желудка. 85% всех заболеваний желудка приходится на эту патологию, тем не менее, обращаются к гастроэнтерологу лишь 10-15% всех больных хроническим гастритом.
По наблюдениям специалистов в сфере клинической гастроэнтерологии, около 95% всех случаев хронического антрального гастрита связаны с обнаружением в слизистой желудка бактерии под названием Helicobacter pylori. Этот возбудитель может комфортно обитать в желудочной слизи при рН от 4 до 6, хотя и в более кислой среде сохраняет свою активность. Губительной для хеликобактерий является гипохлоргидрия (пониженная кислотность желудочного сока). В неблагоприятных условиях бактерия может принимать специальную форму покоя, а при попадании в комфортную среду – снова становится активной.
Способствуют хеликобактерной инвазии дуодено-гастральный рефлюкс (заброс содержимого кишечника в желудок из-за слабости пилоруса), прием некоторых препаратов (салицилаты, НПВС, противотуберкулезные средства), пищевая аллергия, неправильное питание, употребление спиртного, курение. Также предрасполагают к развитию этой патологии некоторые внутренние факторы: очаги хронической инфекции, эндокринная патология, недостаток железа, сердечная и дыхательная недостаточность, хроническая почечная недостаточность.
Особенностью хеликобактерий является выработка ими ряда ферментов, которые способствую изменению среды вокруг них. Так, уреаза расщепляет находящуюся в желудке мочевину до аммиака, защелачивая среду вокруг микроорганизма. Муциназа способствует снижению вязкости желудочной слизи. В таких условиях подвижные бактерии легко проникают сквозь слой защитной слизи к антральному эпителию желудка, где и начинают активно размножаться, вызывая повреждение слизистой и нарушение работы желудочных желез. Пилорический отдел перестает вырабатывать бикарбонаты (ощелачивающая среда), в связи с чем кислотность желудочного сока постепенно повышается, дополнительно повреждая эпителий желудка и в других отделах.
Симптомы антрального гастрита
Обычно воспаление антральной части желудка проходит на начальных стадиях как неатрофический процесс без недостаточности секреции желудочного сока. Клиника этой патологии язвенноподобна: боли в эпигастральной области, голодные или через несколько часов после еды; изжога, отрыжка кислым и воздухом, склонность к запорам. Аппетит при этом не страдает. При осмотре язык чистый, влажный. При пальпации живота болезненность локализуется в эпигастрии справа (пилородуоденальная зона). Потеря веса бывает только при тяжелом течении заболевания.
При гастрографии с контрастированием у больных антральным гастритом отмечается утолщение рельефных складок в пилорическом отделе, спазм пилоруса, сегментирующая перистальтика, беспорядочная эвакуация желудочного содержимого. При ФЭГДС видна пятнистая гиперемия слизистой, отек тканей в антральном отделе, могут обнаруживаться кровоизлияния и эрозии. Отмечается повышенная экссудация, застой содержимого в желудке из-за спазма пилоруса. Во время эндоскопического исследования обязательно производится биопсия ткани для гистологического исследования и выделения возбудителя. При этом гистологически определяется выраженное воспаление, большое количество хеликобактерий на поверхности эпителия.
Уреазный тест на определение хеликобактерий проводится с помощью специальных экспресс-наборов во время гастроскопии. Для этого биоптат слизистой помещают в специальную среду, которая меняет свою окраску в зависимости от концентрации микроорганизмов на малиновую – от часа до суток. Если окраска не изменилась в течение суток – тест отрицательный. Также существует С-уреазный дыхательный тест. Для его проведения в желудок вводят меченную С13 мочевину, а затем в выдыхаемом воздухе определяют концентрацию С13. Если в желудке есть хеликобактерии, они разрушат мочевину, и концентрация С13 будет выше 1% (3,5% - легкая степень инвазии, 9,5% - крайне тяжелая).
С биоптатов слизистой обязательно делают посевы, инкубация которых происходит при крайне низкой концентрации кислорода (менее 5%) на кровяных средах. Результат посева с чувствительностью к антибиотикам будет получен уже через 3-5 суток. Достаточно чувствительным является ИФА метод выявления антител к хеликобактериям в крови, слюне и желудочном соке. Антитела появляются в крови в течение месяца после инфицирования, сохраняют свою активность также в течение месяца после полного излечения. Для определения кислотности желудочного сока используют внутрижелудочную рН-метрию, фракционное исследование желудочного сока с применением стимуляторов секреции. Заболеване дифференцируют с функциональными расстройствами, язвенной болезнью желудка.
Лечение антрального гастрита
Лечением данной патологии занимаются врачи-гастроэнтерологи, терапевты, эндоскописты; при обострениях больной находится в отделении гастроэнтерологии или терапии. Начинается лечение антрального гастрита с назначения специальной лечебной диеты: в период обострения стол 1б с постепенным расширением до первого стола в течение нескольких недель или месяцев.
Обязательно назначаются антихеликобактерные препараты. Этиотропная терапия H.pylori достаточно сложна, так как это микроорганизм быстро приспосабливается к популярным антибиотикам. Чаще всего назначают двойную или тройную схему лечения, в которую включают метронидазол, кларитромицин, ампициллин или тетрациклин. В схему рекомендуется добавлять ингибиторы протонной помпы, которые угнетают хеликобактерии, а антибактериальными препаратами проводят их полную эрадикацию.
Противовоспалительная терапия может проводиться как аптечными препаратами, так и травами по рецептам народной медицины. Так, в период обострения рекомендуется употреблять настои ромашки, мяты, зверобоя, семян льна. При появлении эрозий на слизистой антрального отдела желудка, повышенной кислотности желудочного сока назначают антисекреторные средства. При спазме пилоруса успешно применяются миотропные спазмолитики: дротаверин, папаверин. Для нормализации перистальтики и устранения дуоденогастрального рефлюкса используется метоклопрамид.
Условием полного выздоровления является назначение репаративных средств. Это могут быть препараты, стимулирующие синтез белка (инозин, анаболические стероиды), карнитин, масло облепихи. Важное место занимает и физиотерапия: гальванизация желудка с электрофорезом лекарственных средств (при спазме пилорического отдела), УВЧ-терапия, лечение ультразвуком (с обезболивающей целью), диадинамическими токами Бернара, синусоидальными модулированными токами (для устранения боли и диспепсии). После купирования обострения рекомендуют проведение грязе- и парафинотерапии, лечение минеральными водами.
Прогноз при антральном гастрите благоприятный только при своевременном начале лечения, соблюдении всех рекомендаций, режима дня и питания. Если вовремя не обратиться к гастроэнтерологу, гастрит переходит в диффузную форму, которая может закончиться образованием язв (при гиперфункции слизистой) или опухолей желудка (при атрофии слизистой). Для того чтобы избежать развития тяжелого воспалительного процесса в желудке, необходимо правильно питаться, отказаться от вредных привычек (курение, спиртное), избегать физического и эмоционального перенапряжения, соблюдать режим дня.
Читайте также:
