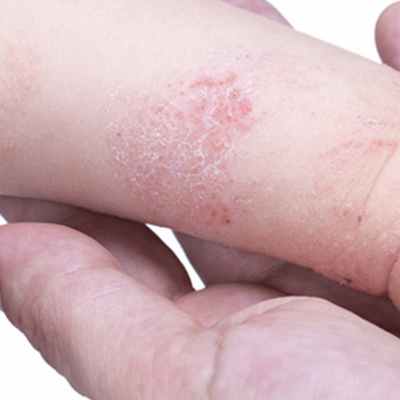
Врожденный эрозивный и везикулезный дерматоз у новорожденного
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Одним из самых известных и плохо поддающихся лечению заболеваний кожи у новорожденных, грудных детей, малышей дошкольного возраста и подростков является атопический дерматит (АД). Он представляет собой хроническое состояние, при котором на различных участках тела формируются очаги воспаления с сыпными элементами и покраснениями. Ребенка при таком типе патологии беспокоит зуд, жжение, ощущение жара в области высыпаний, раздражение.
Диагностикой, оценкой симптомов, лечением и профилактикой атопического дерматита у детей занимаются дерматологи при непосредственном участии аллергологов, инфекционистов и врачей других специальностей.
Атопический дерматит – патология, которая характеризуется хроническим иммунным воспалением кожного покрова. Согласно статистике, примерно каждый 4-й ребенок в мире страдает от различных форм АД. В России примерно 15% детей имеют типичные симптомы заболевания, которые со взрослением малыша демонстрируют тенденцию к затиханию. По данным исследований, около трети больных, отмечающих клинические признаки в детстве, во взрослом возрасте чувствуют себя удовлетворительно, если лечение было начато вовремя.
До 85% всех высыпаний на коже у детей грудного возраста приходится на атопический дерматит, при этом девочки страдают от патологии в 1,5 раза чаще, чем мальчики. Болезнь носит выраженный аллергический характер. Доказана связь атопического дерматита с другими проявлениями иммунной дисфункции, к которым относится бронхиальная астма, разные формы аллергического ринита, конъюнктивита, пищевая аллергия.
Классификация атопического дерматита у детей
Единой общепринятой классификации атопического дерматита у детей пока не существует, тем не менее, специалисты объединяют различные виды заболевания по схожести клинических проявлений, причинам возникновения, возрастным особенностям ребенка и другим параметрам в отдельные группы.
В зависимости от возраста ребенка различают следующие формы АД у детей:
- младенческая (до 2 лет);
- детская (до 12 лет);
- подростковая (после 12 лет).
Возрастные формы АД могут переходить друг в друга по мере взросления ребенка, самостоятельно заканчиваться и снова прогрессировать под воздействием неблагоприятных факторов.
Различают четыре этапа развития заболевания:
- начальный: обычно развивается на первом году жизни ребенка, симптомы характерны для младенческой формы патологии;
- стадия выраженных изменений: симптомы яркие, соответствуют возрасту ребенка и форме заболевания; нередко чередуются проявления острой (мокнущие элементы) и хронической (сухость кожи) фазы заболевания;
- фаза ремиссии: симптомы постепенно затухают вплоть до полного исчезновения;
- фаза клинического выздоровления: отсутствие любых проявлений патологии в течение 3–7 лет или дольше.
Исходя из вероятных причин развития атопического дерматита различают следующие типы заболевания у детей:
- с повышенной чувствительностью к продуктам питания (пищевая сенсибилизация);
- с чувствительностью к грибкам (грибковая сенсибилизация);
- с клещевой или бытовой сенсибилизацией;
- с чувствительностью к пыльце.
Тяжесть течения патологии бывает легкой, средней и тяжелой. По стадиям атопический дерматит у детей может быть в фазе ремиссии, полного и неполного обострения и выздоровления.
Несмотря на наличие большого количества медикаментов, достичь полной ремиссии бывает трудно. Это связано с хронически протекающим воспалительным процессом внутри кожи, который имеет генетическую предрасположенность, однако вовремя начатое лечение помогает избежать других дисфункций иммунной системы.
Симптомы атопического дерматита у детей
Клиническая картина при атопическом дерматите обусловлена образованием большого количества очагов воспаления в разных участках кожного покрова. В связи с этим основным проявлением болезни является зуд, который мешает спать, ухудшает общее самочувствие, ведет к постоянной раздражительности ребенка.
В месте локального воспаления образуются высыпания. Они могут иметь разный внешний вид в зависимости от стадии заболевания:
- В острой фазе элементы ярко-красные. Из-за прилива дополнительной крови в зону воспаления образуется локальный отек. Могут присутствовать чешуйки, бляшки. При пальпации кожные элементы влажные.
- В фазе неполной ремиссии высыпания телесного цвета, сухие, могут шелушиться. Появление новых элементов часто вызвано трением кожи об одежду.
Локализация кожных высыпаний отличается в зависимости от возраста ребенка. У младенцев они чаще возникают в области головы (ее волосистой части), шеи и груди. Излюбленным местом новых высыпаний являются разгибательные поверхности суставов.
Дополнительными симптомами атопического дерматита у детей являются:
- сухость и шелушение кожи;
- формирование болезненных трещин, особенно на разгибательной поверхности рук и ног;
- усиление неприятных ощущений ночью;
- гиперпигментация кожи;
- появление сухих бляшек и шелушащихся пятен в местах наиболее активных высыпаний.
Как правило, симптоматика АД проявляется ярче в холодное время года и значительно снижается при наступлении теплого сезона.
В подростковом возрасте «география» высыпаний перемещается на спину, область живота, паха.
Постоянный зуд нарушает сон, ребенок становится капризным и лабильным. В подростковом возрасте отечные высыпания, изменяющие эстетику кожи, становятся причиной психологических комплексов. Кожные элементы в местах трения могут инфицироваться с образованием локальных гнойников. Это сопровождается повышением температуры тела, общей слабостью ребенка, ухудшением общего самочувствия.
Признаки атопического дерматита у детей во многом зависят от формы и стадии заболевания, а также причины его возникновения и возраста ребенка.
Младенческая форма
Воспалительнный процесс протекает наиболее остро. Развивается отек и покраснение кожи. Обильные высыпания в виде папул («прыщиков») и мелких пузырьков, при вскрытии которых формируются обильно мокнущая поверхность. По мере подсыхания выделений на пораженных участках формируются корочки.
Очаги обычно расположены на лице (лоб, щеки, подбородок), под волосами на голове, на руках и ногах, реже в области ягодиц. Нередко заболевание сопровождается формированием себорейного дерматита на волосистой части головы, а также «молочного струпа» - специфических желтоватых корочек на щеках.
Из-за постоянного зуда малыши становятся беспокойными, расчесывают пораженные участки, что иногда приводит к формированию гнойничков.
Детская форма
Для этого типа заболевания характерна избыточная сухость кожи и формирование чешуек на фоне выраженного покраснения. Кожа шелушится и трескается, ребенок жалуется на сильный зуд, особенно по ночам. Очаги поражения расположены в локтевых сгибах и коленных ямках, на ладонях, в складках кожи (пах, ягодицы), на шее. Часто отмечается потемнение век и их шелушение.
Подростковая форма
Специфические очаги в виде шелушащихся бляшек расположены вокруг глаз и рта, на шее, локтях и запястьях, а также на тыльной поверхности кистей и стоп. Симптомы усиливаются с наступлением холодов и в разгаре отопительного сезона.
Причины атопического дерматита у детей
Атопический дерматит – сложное мультифакторное заболевание. В патогенезе болезни ключевую роль играют одновременно несколько процессов:
- Иммунное воспаление на фоне активации Th2-популяции клеток. В норме они пребывают в «боевом» режиме эпизодически – только при воздействии провоцирующих факторов. При атопическом дерматите эти клетки практически постоянно сохраняют повышенную активность, что и ведет к возникновению хронического воспаления кожи.
- Генетическая поломка, сопровождающаяся нарушением процессов кератинизации кожи. Это означает, что из-за врожденных генных дефектов ухудшается синтез белков, которые ответственны за создание механического барьера кожи. В таких условиях дерма становится более восприимчива к проникновению бактерий, вирусов и негативному влиянию физических факторов.
- Гиперактивность «тучных» клеток. Тканевые базофилы являются «контейнерами» для гистамина и других противовоспалительных веществ. При их высвобождении, которое наблюдается в частности и при атопическом дерматите, ребенок ощущает выраженный зуд.
Доказано, что атопический дерматит является генетически детерминированным заболеванием. Если один из родителей страдает подобной патологией, шанс ее проявления у ребенка достигает 30-40%. При наличии заболевания и у матери, и у отца, риск у малыша повышается до 70-75%.
К числу основных причин возникновения атопического дерматита у грудных детей врачи причисляют:
- наследственную склонность к аллергическим патологиям, когда у одного, обоих родителей или других близких родственников имеются соответствующие диагнозы;
- нарушение режима питания, что нередко наблюдается в ситуациях, когда кормящие мамы употребляют в пищу аллергенные продукты (цитрусы, шоколад, экзотические фрукты, малышу вводят прикорм раньше положенного времени или дают попробовать ингредиенты, неподходящие ребенку по возрасту;
- гипоксическое поражение головного мозга во время внутриутробного развития, из-за чего недостаток кислорода может вызывать аномалии развития различных систем детского организма;
- врожденные патологии желудочно-кишечного тракта.
В дошкольном возрасте и у подростков вероятными причинами атопического дерматита могут послужить:
- часто рецидивирующие респираторные заболевания, что приводит к повышенной чувствительности организма;
- перекармливание детей, особенно жирными блюдами, сладостями, выпечкой, что нередко наблюдается, когда воспитанием и уходом занимаются представители старшего поколения;
- гормональные нарушения и заболевания эндокринной системы;
- патологии пищеварительного тракта (гастрит, дуоденит, панкреатит и т.д.);
- заражение паразитарными инфекциями;
- различные аллергены: пыльца цветов и растений, в том числе и домашних, продукты жизнедеятельности животных и птиц, кровососущие насекомые, домашняя пыль, химические вещества, косметика, бытовая химия и многое другое.
В числе возможных предрасполагающих к развитию АД факторов врачи также указывают пассивное курение, когда ребенок вынужден вдыхать табачный дым из-за вредных привычек родителей или других родственников. При этом вовсе необязательно курить рядом с малышом, продукты горения превосходно впитываются в волосы и одежду.
Кроме того, косвенно послужить причиной возникновения симптомов атопического дерматита, особенно у детей подросткового возраста, могут:
- тяжелые переживания, эмоциональные встряски, волнение и стрессы;
- активное курение;
- гормональные изменения в организме в пубертатном периоде;
- слишком большие физические и умственные нагрузки, приводящие к истощению и сенсибилизации организма.
Также специалисты указывают на взаимосвязь АД и неблагоприятной экологической обстановки, в которой проживает ребенок, например, рядом с крупными промышленными предприятиями, нефтеперерабатывающими комплексами, заводами по производству химических удобрений и т.д.
У детей подросткового возраста иногда причиной атопического дерматита становится психосоматика, и в таких случаях к лечению всегда подключаются психологи или детские психиатры.
В современном обществе атопический дерматит является все более распространенной проблемой. Поэтому родителям важно вовремя выявить наличие подозрительных симптомов у ребенка, чтобы начать комплексное лечение.
Диагностика атопического дерматита у детей
Специфических диагностических методов, которые бы однозначно указали на наличие именно АД, нет. Постановка диагноза базируется на комплексной оценке состояния ребенка, поэтому важнейшую роль в диагностике играет грамотный осмотр и сбор полноценного анамнеза.
Сначала врач внимательно осматривает кожу ребенка, фиксирует локализацию сыпи, выявляет особенности и признаки, которые могут свидетельствовать об АД. Затем подробно расспрашивает родителей и самого маленького пациента, чтобы выяснить:
- особенности протекания беременности и родов;
- условия проживания ребенка;
- рацион питания;
- время и схема введения прикорма;
- перенесенные заболевания;
- наличие аллергии;
- семейный анамнез.
Осматривая ребенка, врач делает выводы о состоянии кожи: сухости, влажности пораженных участков, объеме и форме высыпаний, наличии шелушения, себореи, гнойных процессов и т.д.
В дальнейшем для более детального анализа здоровья пациента проводятся:
- различные аллергологические тесты, направленные на выявление веществ, к которым имеется повышенная чувствительность;
- общеклинический и биохимический анализы крови для оценки уровня эозинофилов, маркеров воспалительного процесса и т.д.;
- серологические пробы (ИФА, ПЦР);
- провокационные тесты.
Важную роль при постановке диагноза играет сочетанность атопического дерматита с другими болезнями аллергической природы. Проблемы кожи часто присутствуют у детей, страдающих бронхиальной астмой.
Лечение атопического дерматита у детей
Мы лечим атопический дерматит по принципам доказательной медицины: никогда не назначим сомнительный метод лечения. Все назначения будут эффективными и обоснованными.
Что такое атопический дерматит?
Атопический дерматит у детей (АД) - это состояние кожи, которое сопровождается покраснением, зудом и сухостью. Атопический дерматит называют также детской экземой, аллергическим диатезом, нейродермитом или просто диатезом.
АД чаще всего начинается у детей после 3 месяцев и может сохраняться у подростков и во взрослом возрасте. Атопический дерматит не заразен.
Проявляется атопический дерматит у ребенка в виде сыпи на коже, покраснения, шелушения. Локализация высыпаний – лицо, шея, локтевые сгибы и подколенные ямки. На нежной коже малыша могут появляться расчесы, мокнущие корочки.
АД нельзя вылечить, но можно снизить количество обострений, увести болезнь в ремиссию - если обратиться к дерматологу и подобрать правильное лечение.

Доктор лечит по принципам доказательной медицины.
Диагностирует и лечит атопический дерматит, себорейный дерматит, экзему, псориаз, угревую болезнь, контагиозный моллюск, бородавки, герпес, грибковые инфекции кожи и ногтей.
Дерматоскопия новообразований кожи. Наблюдение за пигментными образованиями кожи
Симптомы в острой стадии
- Сухая кожа
- Зуд, который может быть сильным, особенно ночью
- Симметричные высыпания и пигментация после них
- Утолщенная, потрескавшаяся, кожа
- У маленьких детей высыпания обычно мокнущие
Симптомы хронической стадии
- Воспалительные и экссудативные явления менее выражены.
- Кожные проявления: эритема, папулы, шелушение, инфильтрация, лихенизация (огрубевшая шероховатая кожа), множественные трещины и экскориации.
- После разрешения высыпаний остаются участки гипо- и гиперпигментации.
- Формируется дополнительная складка нижнего века (признак Денни–Моргана).
Стадии развития атопического дерматита в зависимости от возраста
| Возраст ребенка | Проявления на коже | Локализация |
| От 2-3 мес до 3 лет (младенческая форма) | Покраснение, отечность, появление пузырьков, наполненных жидкостью, корочки, трещины, шелушение, зуд. Мокнущие высыпания | Лицо, кроме носогубного треугольника. Наружная поверхность рук и ног. |
Локтевые, подколенные сгибы, запястья, туловище, ягодицы.
Причины
- врождённая особенность строения кожи, из-за чего она теряет влагу и сильнее реагирует на любые раздражители: холод, бытовая химия, индивидуальные аллергены.
- особенность иммунитета: организм быстрее и сильнее реагирует на различные триггеры.
Экзема вызвана проблемами с кожным барьером. Многим детям с экземой не хватает специального белка, называемого "филаггрин", во внешнем слое кожи. Филаггрин помогает коже образовывать прочный барьер между организмом и окружающей средой. Коже, в которой слишком мало этого белка, плохо удерживает воду, при этом хорошо пропускает бактерии и раздражители из окружающей среды.
И гены человека, и окружающая среда играют роль в возникновении экземы. Она часто передается по наследству и, как правило, соседствует с другими аллергическими состояниями: астма, аллергический ринит (сенная лихорадка и сезонная аллергия). Многие дети, больные экземой, также страдают пищевой аллергией. Но при этом сами продукты не вызывают экзему.
Состояния и заболевания, способствующие ухудшению
Триггерами атопического дерматита у детей могут стать:
- жара, повышенное потоотделение, потому что атопическая кожа очень чувствительна к раздражению;
- слишком сухой воздух - с этим связывают обострение атопического дерматита зимой, когда в домах включается центральное отопление, и воздух становится суше;
- моющие средства, бытовая химия;
- грубая ткань, швы на одежде ребенка;
- если у ребенка с атопическим дерматитом есть еще и аллергия, это тоже триггер обострения экземы. Кроме пищевой, аллергия может быть на шерсть животных, пылевых клещей, пыльцу деревьев;
- стресс может провоцировать обострение атопического дерматита;
- вирусные и бактериальные заболевания.
Диагностика атопического дерматита
Точных инструментальных способов диагностики нет. Поэтому детский дерматолог диагностирует атопический дерматит у детей, исходя из клинической картины и беседы с родителями. Возможно, кто-то из родителей тоже страдает от экземы, это важный фактор в диагностике. Важно, чтобы родители рассказали, когда начались симптомы, как проявлялись. Врач обязательно осмотрит кожу ребенка. Также доктор может попросить родителей исключить на время некоторые продукты (возможные аллергены) и проследить за состоянием ребенка - улучшилось оно или нет. Возможно, нужна будет консультация аллерголога.
Врач проводит диагностику по большим (обязательным) и малым (дополнительным) критериям. Всего этих критериев больше 15. И тогда уже ставит окончательный диагноз.
Все врачи клиники Фэнтези (в Москве) диагностируют и лечат только по принципам доказательной медицины - все назначения будут обоснованы, не будет лишних обследований и лекарств с недоказанной эффективностью.
Лечение атопического дерматита у детей
Чтобы снизить количество обострений, облегчить состояние ребенка, нужно:
- Определить провоцирующие факторы и избегать контакта с ними. Это могут быть: пот, стресс, мыло, моющие средства, пыль и пыльца.
- У детей обострения могут быть связаны с пищевой аллергией, прорезыванием зубов, простудой.
- Постоянно увлажнять кожу эмолентами (специальными увлажняющими кремами), 1-2-3 раза в день.
- Купаться в теплой или прохладной воде, не дольше 15 минут.
- Использовать только нежное мыло, которое не будет дополнительно сушить кожу.
- Аккуратно промокнуть кожу после купания полотенцем и нанести увлажняющий крем, пока кожа еще влажная.
В качестве дополнительного лечения мы предлагаем фототерапию. Это эффективный и безопасный метод лечения - даже в фазе обострения атопического дерматита. Фототерапия назначается после очного осмотра дерматолога.
Лечение в период обострения
- Противовоспалительные кремы, мази, лосьоны.
- Антигистаминные препараты при сильном зуде.
- Эмоленты (специальные увлажняющие крема).
- Фототерапия - курсом.
Все медицинские рекомендации выдает доктор - детский дерматолог.
Диета
Нет какой-то одной работающей диеты для всех детей с атопическим дерматитом. Если врач установил, что у ребенка есть чувствительность к конкретной группе продуктов, то посоветует исключить их из рациона.
Детям с экземой нужен питьевой режим - достаточное количество воды.
Местные лекарства
Основное лечение АД - эмоленты (смягчающие, увлажняющие крема).
Ежедневно наносите увлажняющий крем на все тело сразу после купания (пока кожа еще влажная). Это помогает удерживать влагу в воде. Хорошим выбором будут густые увлажняющие кремы без отдушек (лосьоны более жидкие и менее эффективные). Самое главное, найдите увлажняющий крем, который нравится вашему ребенку. Увлажняющие средства следует наносить один или два раза в день, даже если сыпь исчезла.
Если у ребенка обострение атопического дерматита, врач может добавить к эмолентам топические стероиды. Это гормональные кремы, которые нужно наносить на кожу. Стероиды для местного применения бывают в разных формах (например, лосьоны, мази, кремы, гели и масла). Ваш врач поможет вам подобрать средство и дозировку. При правильном применении местные стероиды безопасны и эффективны.
Аппаратное UVB лечение Dermalight 80
Фототерапия (UVB-терапия) - дополнительный метод лечения атопического дерматита, одобренный международным дерматологическим сообществом. В клинике Фэнтези (в Москве) мы применяем лампу Dermalight 80 производства Германии. Лечение безопасно - можно проходить даже в острой стадии.
Эффективность фототерапии
Для лечения АД мы рекомендуем пройти курс процедур фототерапии - около 4 недель, от 2 до 5 раз в неделю. Как правило результат можно увидеть после 2-3 сеанса. Также фототерапию мы применяем при других болезнях кожи: псориаз, витилиго, зудящие дерматозы. Стоимость одного сеанса примерно 1500 рублей. Цена недельного курса - в среднем 4500 рублей.
Дерматит у грудничка
Дерматит — воспалительно-аллергическая патология, которая развивается из-за воздействия на кожу различных раздражителей. В группе риска находятся дети любого возраста, но особенно часто она диагностируется у грудничков. Дерматологи связывают это с недостаточной иммунной защитой, высокой восприимчивостью к негативным внешним и внутренним факторам. Воспалительное заболевание в детском возрасте проявляется покраснением кожи, обусловленным расширением сосудов и сыпью, его течение сопровождается зудом. Нередко ухудшается и общее состояние здоровья, поэтому патологию важно своевременно лечить, пока она не приняла тяжелую хроническую форму. Врачи предпочитают обходиться препаратами для наружного применения — достаточно эффективными и в то же время безопасными в самом раннем грудном возрасте. Появление зуда и кожных высыпаний может быть вызвано следующими причинами:
наследственной предрасположенностью, наличием родственников с аллергическим ринитом, бронхиальной астмой, пищевой аллергией;
часто возникающими респираторными инфекциями, патологиями желудка и/или кишечника;
недостаточным или, напротив, чрезмерным уходом за малышами;
длительным контактом кожи с влагой, в том числе мочой;
внедрением различных аллергенов, а также болезнетворных бактерий, вирусов или грибков с развитием кожных инфекций;
Среди факторов риска: лишний вес, гиподинамия, несбалансированный рацион питания. Первые симптомы кожного воспаления возникают обычно в течение первого года жизни, а у дошкольников и школьников патология развивается исключительно редко. При отсутствии лечения аллергического заболевания с воспалительной составляющей оно быстро рецидивирует, приводит к осложнениям.
Классификация патологии у детей
Дерматит является локальным или распространенным воспалением кожи, возникающим вследствие воздействия определенного биологического, физического или химического раздражителя. Лидирующие позиции — у атопической, себорейной, контактной и пеленочной форм. Он диагностируется примерно в 30–50% случаях обращения родителей с жалобами на покраснение кожи и появление сыпи у ребенка. Детские дерматологи классифицируют дерматит у грудничков следующим образом:
Атопический. Хроническая незаразная воспалительная кожная патология. Время от времени случаются обострения заболевания, а затем наступает ремиссия. Проявления атопического дерматита приводят к серьезному физическому дискомфорту ребенка. Особенно опасно расчесывание кожных покровов, которое может стать причиной бактериального воспалительного поражения.
Контактный. Острая или хроническая воспалительная патология кожи, вызванная контактом с бытовой химией или растительными раздражителями, длительным нахождением на солнце. Спровоцировать обострение заболевания может резкое ослабление иммунитета.
Себорейный. Хроническое воспаление кожных покровов, обусловленное расстроившейся секрецией сальных желез. Их закупорка чревата развитием грибкового инфекционного процесса.
Пеленочный. Локальное воспалительное раздражение кожи у грудничков. Развитие подобной реакции происходит в ответ на неблагоприятное влияние химического, физического, механического или микробного фактора, воздействующего на кожу при использовании пеленок или подгузников.
Такое деление дерматитов на группы позволяет врачу быстро диагностировать его и определиться с оптимальной терапевтической тактикой.
Симптомы
Характер и интенсивность симптомов хронического или острого воспаления кожи зависит от вида патологии. При обострении болезни клиническая ситуация значительно ухудшается. На этапе ремиссии возникают отдельные неярко выраженные признаки хронического воспалительного процесса.
Для патологии характерны не только кожные проявления. Из-за постоянного физического дискомфорта дети много плачут, плохо спят, отказываются от еды и питья.
Симптомы атопического дерматита
Для патологии характерно устойчивое переполнение кровью сосудов, что приводит к покраснению кожи. Отмечается выраженная сухость и связанное с нею шелушение. Ороговевшие чешуйки отпадают, но на их местах вскоре образуются новые. Несколько реже при обострении атопического дерматита возникает мокнущая папулезно-везикулезная сыпь. Очаги поражения расположены симметрично — сразу на двух сторонах лица или конечностей.
Течение заболевания осложнено кожным зудом, образование складок на ладонях и подошвах. Кожа патологически утолщается с закупоркой устьев фолликулов, изменением цвета на отдельных участках. Если симптомы игнорируются, лечение не проводится, то развиваются аллергические конъюнктивиты и риниты, в тяжелых случаях — бронхиальная астма.
Симптомы себорейного дерматита
Заболевание у новорожденного может проявиться даже в первые дни жизни образованием сероватых отрубевидных чешуек на волосистой части головы. При их слиянии формируется сплошная сальная корка. Распространенные области локализации воспалительных очагов — лоб, брови, нежная кожа за ушами. В отдельных случаях патология характеризуется пятнисто-папулезными высыпаниями, на поверхности которых есть множественные чешуйки. Ими обычно оказываются поражены естественные складки тела.
В отличие от других форм при себорейной у грудного ребенка зуда почти нет. Чешуйки сухие, мокнутие отсутствует. Но при попытке снять корку обнажится раневая поверхность, которая мокнет и служит легкой мишенью для внедрения патогенов.
Симптомы пеленочного дерматита
В названии отражена локализация воспалительных очагов. Повреждается кожа, которая на протяжении большей части дня прикрыта подгузником. Это ягодицы, внутренняя поверхность бедер, промежность, поясница. Согласно статистике, почти половина детей, находящихся на грудном вскармливании, страдает от симптомов заболевания:
неярко выраженных высыпаний;
Если врачебная помощь не оказывается, образуются папулы, пустулы и инфильтраты. Пузырьки вскрываются, их содержимое изливается, подсыхает с формированием корок.
Симптомы контактного дерматита
Дерматит у новорожденного или ребенка постарше обычно возникает в течение часа после контакта с раздражителем. Он проявляется отечностью, покраснением кожи из-за переполненных кровеносных сосудов, сильнейшим зудом, жжением, болезненными ощущениями. При аллергическом контактном дерматите часто образуются волдыри, после вскрытия которых формируются мокнущие эрозивные участки.
В острой фазе симптомы максимально выражены, но длится подобное состояние недолго. Они достаточно быстро ослабевают при устранении раздражителя.
Диагностика
Клинические проявления дерматита у грудничка специфичностью не отличаются. Под него могут маскироваться любые инфекционные заболевания, поражающие кожу. Поэтому проводится тщательное обследование ребенка для установления фактора, вызвавшего воспаление. Основаниями для начального диагноза становятся данные анамнеза и осмотра, а подтверждается он результатами ряда лабораторных исследований:
анализ крови на маркеры воспаления;
тестирование на аллергены;
микроскопия мазка при подозрении на вторичную инфекцию;
культуральное исследование для определения видовой принадлежности возбудителей инфекции, осложнившей течение дерматита.
Чтобы определить причину развития аллергической реакции, могут быть проведены дополнительные анализы. Например, исследование кала на наличие яиц гельминтов.
Лечение
Терапия направлена на устранение его причины (при возможности), улучшение самочувствия малыша, профилактику распространения воспаления на здоровые участки тела. Врач при подборе средств обязательно ориентируется на возраст ребенка, наличие сопутствующих патологий, тяжесть течения заболевания:
Терапия атопического дерматита начинается с исключения любого, в том числе пищевого аллергена, назначения лечебной диеты. Применяются антигистаминные препараты, нестероидные противовоспалительные средства, энтеросорбенты, ферменты, витаминно-минеральные комплексы. При сильном воспалении лечить заболевание необходимо местными глюкокортикостероидами в максимально сниженных дозах. С их помощью удается устранить сухость, зуд, болезненность. Применяются кремы для нормализации гидролипидного баланса, антисептические растворы. Эффективность фармакотерапии повышается проведением рефлексотерапии, гипербарической оксигенации, индуктотермии, магнитотерапии.
При себорейном дерматите требуется использование средств с противогрибковым действием. Детям назначают гели, мази, эмульсии, шампуни. Как правило, достаточно нескольких обработок кожи для купирования воспаления, уничтожения болезнетворных грибков, нормализации кератинизации. Применяются смягчающие и увлажняющие средства. Но лечение длится не менее полутора месяцев, так как его главной целью является восстановление правильной работы сальных желез.
Детям с пеленочным дерматитом нужен прежде всего правильный уход. Необходимо менять подгузники как можно чаще, подмывать ребенка после каждого опорожнения кишечника или мочевого пузыря. При возможности следует дольше оставлять кожу открытой. В лечении пеленочной патологии непосредственно для купирования воспаления применяются препараты с цинком, настои целебных трав.
Контактный дерматит лечится устранением раздражителя, обработкой высыпаний настоями ромашки, череды, нанесением мазей с декспантенолом. Но при тяжелом течении заболевании применяются глюкокортикостероиды, антигистаминные препараты.
Профилактика у детей
Детские аллергологи рекомендуют:
правильно ухаживать за кожей ребенка, использовать только высококачественную гипоаллергенную косметику;
приобретать одежду из материалов, которые хорошо пропускают воздух и впитывают влагу;
включить в рацион питания больше свежих фруктов и овощей.
Если уже диагностирован атопический дерматит, то 1–2 раза в год целесообразно санаторно-курортное лечение для профилактики обострений
Диагностированием и лечением заболевания занимаются опытные дерматологи, аллергологи, инфекционисты клиники «Чудо Доктор». Чтобы записаться на консультацию, оставьте заявку на сайте или свяжитесь с нашими менеджерами по телефону.
Лечение атопического дерматита
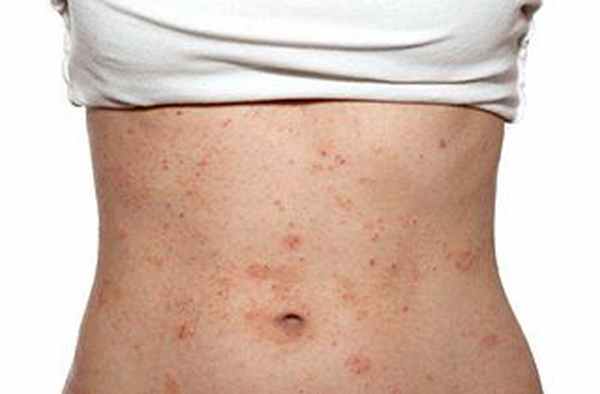
Атопический дерматит — это хроническая дерматологическая болезнь, для которой характерно воспаление поверхностного слоя эпидермиса, сильный зуд, сухость и наличие специфических высыпаний. Это заболевание выявляется еще в грудном возрасте у человека, после чего сопровождает его на протяжении всей жизни. При его течении периоды улучшения сменяются обострениями. Болезнь не только влияет на общее состояние здоровье человека, но также приводит к эстетическим и психологическим проблемам. Регулярные высыпания на коже, зуд и высокая сухость создают дискомфорт, что мешает нормальной жизни. Очень часто дерматологические проблемы сказываются на психоэмоциональном состоянии пациента. Обычно такие люди замыкаются в себе, трудно идут на контакт с посторонними, в основном их подавляет депрессия, они страдают от бессонницы и других нервных расстройств. Полностью излечить его невозможно, но с помощью комплексной терапии можно улучшить состояние.
Специфика течения заболевания у детей
У новорожденного в возрасте до трех месяцев дерматологическая болезнь проявляет себя, прежде всего, внешними симптомами на коже. Любые изменения состояния эпидермиса характеризуются следующими стадиями:
- экссудация — выделение природной жидкости с содержанием белка и другими клетками на поверхность кожи;
- образование «серозных колодцев» — мокнущих пораженных участков эпидермиса, которые самостоятельно вскрываются и проводят к вытеканию гнойного содержимого на поверхность. Обычно при сильном расчесывании такие эрозивные образования могут превратиться в огромную рану;
- появление корочек;
- отшелушивание клеток.
Они появляются в основном на коже лица (за исключением носогубной области), на локтях и коленях. Зуд кожи может быть очень сильным, что приводит к беспокойству и плаксивости малыша. А расчесывание ранок усугубляет процесс течения дерматологического заболевания, что приводит к нарушению сна и другим неврологическим проблемам.
Атопический дерматит у подростка
Для ребенка в подростковом возрасте для этой формы дерматологического заболевания характерно образование больших болезненных папул. Верхние слои эпидермиса являются толстыми, рисунок кровеносных сосудов усилен, а пигментация явно нарушена. При расчесывании и механическом воздействии на кожу появляются геморрагические корки в основном в области около глаз, уголков рта, груди, кистей, локтей и коленок. У подростка наблюдается устойчивая форма светлого дермографизма кожи. Лечение в этой стадии каждому пациенту назначается квалифицированным специалистом в индивидуальном порядке.
Атопический дерматит у зрелых пациентов
Терапия этого кожного заболевания у взрослых имеет свою специфику. Обычно оно проходит после полового созревания. Если этого не происходит, то оно остается с человеком на оставшуюся жизнь. В медицинской практике были зафиксированы случаи самоизлечения болезни у ребенка в период его активного роста. Однако повышенная чувствительность кожного покрова может сохраниться.
Болезнь у взрослого сочетает все вышеописанные симптомы. Поверхностный слой эпидермиса очень сухой, рисунок сосудистой сеточки сильно выражен, пигментация явно изменена. При сильном расчесывании кожного покрова может присоединиться инфекция, которая часто усугубляет течение заболевания. Периоды обострения и улучшения состояния больного сменяют друг друга через определенные промежутки времени.
Появление осложнений в процессе течения атопического дерматита
В основном все осложнения при этом заболевании связаны с механическим повреждением поверхностного слоя эпидермиса, в результате чего внутрь может быть занесена любая инфекция. При нарушении покрова кожи также снижается иммунная система, а это является благоприятной средой для размножения болезнетворных микроорганизмов. Все эти факторы в совокупности значительно усложняют лечение болезни.
Самыми распространенными осложнениями атопии являются бактериальные. При проникновении внутрь поврежденного участка бактерий может развиться гнойное поражение – пиодермия. Возбудителями этого дерматологического заболевания являются гноеродные кокки, в том числе стрептококки, гонококки, а также стафилококки. Популярными симптомами этой болезни являются гнойные высыпания на коже тела и лица. При подсушивании они образуют желтые корки. Другими признаками пиодермии являются сильное утомление, слабость и повышение температуры.
Помимо бактериальных осложнений к атопическому дерматиту часто присоединяются различные вирусные поражения. При них на коже появляются разнообразные высыпания, в том числе везикулы (образования с прозрачной жидкостью). В основном вирусные поражения наблюдаются в области кожи лица и слизистых оболочек.
Еще одним частым осложнением этого типа дерматита, которое характерно для детского возраста, является грибковое поражение. Очень часто у грудничков появляется молочница, возбудителем которой является грибок кандида. Дерматит у зрелых людей, к которому присоединяется грибок, проявляется различными признаками, в том числе образованием налета в кожных складочках.
Причины появления атопического дерматита
Как вылечить атопический дерматит? Для этого важно выявить его первопричину. Как показывает медицинская практика, он может быть вызван совокупностью внешних и внутренних факторов. Это дерматологическое заболевание относится к числу генетически обусловленных, поэтому у родителей, которые страдают от него, очень часто рождаются дети с аналогичными симптомами. Врачи подтвердили, что у пациентов, среди родственников которых были зафиксированы случаи атопического дерматита, практически в 50% имеется предрасположенность к различным аллергическим реакциям. В том случае, когда у ребенка оба родителя подвержены атопическому дерматиту, вероятность рождения ребенка с аналогичным дерматологическим заболеванием составляет около 80 процентов.
Выявить генетическую предрасположенность и наличие этого заболевания можно уже на первом году жизни. Обычно они проявляются в виде специфической аллергической реакции – воспаления и появления высыпаний на коже. Признаки обязательно проявляются до 5-6 летнего возраста. Если аллергии не появляется и в школьном возрасте, то родители с атопическим дерматитом могут быть спокойны относительно заболевания у своего малыша. Однако иногда симптомы этого заболевания могут появиться и в подростковом возрасте. Их могут усугубить различные факторы, к которым относятся:
- снижение иммунной системы;
- неблагоприятная экологическая обстановка;
- климат – высокая температура или влажность;
- несбалансированное питание;
- нехватка витаминов и железа;
- инфекции;
- психологические факторы и другие.
В основном этот вид дерматита сопровождают другие аллергические болезни – ринит или бронхиальная астма. Полностью его вылечить нельзя, но с помощью специфических процедур и медицинских препаратов можно значительно улучшить состояние кожного покрова и качество жизни. При систематическом их проведении можно добиться ремиссии.
Как вылечить атопический дерматит? Для ответа на этот непростой вопрос необходимо изначально разобрать классификацию. Согласно исследованиям врачей можно выделить несколько ее форм – стадию обострения, ремиссию и этап, предшествующий усугублению. Он называется неполной ремиссией. Полная ремиссия означает оздоровление организма и отсутствие симптомов. Также формы заболевания классифицируются в зависимости от возраста – можно выделить младенческую (от 1 до 3 лет), детскую (от 4 до 12 лет), юношескую (т 13 до 18 лет) и взрослую (после 19 лет).
Также в зависимости от степени выраженности симптомов этого заболевания специалисты выделяют три разные формы – легкую, среднюю и тяжелую. Такое разделение обусловлено продолжительностью периодов ухудшения, а также остротой клинических проявлений.
Признаки атопического дерматита
Первые симптомы этого заболевания у ребенка от рождения до полугода, но только в том случае, если он имеет склонность к аллергическим реакциям. Врачи определили, что груднички, которые находятся на грудном вскармливании, в меньшей степени подвержены появлению аллергии. Им вместе с материнским молоком передаются антитела, которые помогают неокрепшему организму бороться с аллергенами. Также первые признаки могут появиться при введении прикорма, который обычно начинается в возрасте полугода, или при переходе на адаптированную молочную смесь.
В период полового созревания, при котором происходит активная выработка гормонов, у более половины пациентов все симптомы атопии полностью проходят. Однако если они остались, то они будут доставлять дискомфорт до конца жизни человека. Обычно первичные формы атопии переходят во взрослую, симптомы которой являются более выраженными.
По особенностям течения болезни врачи выделяют две стадии – острую и хроническую. Для каждой из них свойственна своя симптоматика и степень выраженности клинических симптомов. В первом варианте наблюдается изменение оттенка в пораженных участках, гиперемия и сильный отек. В некоторых других случаях течение болезни могут усугубить многочисленные высыпания в форме узелков, эрозивные образования, сухость и повышенное шелушение. Самый характерный признак атопии – это выделение природной жидкости с содержанием белком и других клеток на поверхности кожи. Это приводит к образованию мокнущих ран и язвочек. При постоянном расчесывании этих образований к дерматиту может присоединиться вирусная или бактериальная инфекция, что приведет к различным осложнениям и усугублению течения заболевания. Самым опасным из них являются появление папул и пустул.
Для хронической формы течения этой болезни свойственно утолщение кожи и появление на ней заметного рисунка. Для нее также характерны следующие признаки:
- многочисленные морщины в области нижних век у ребенка;
- кожа на ступнях отечная с множественными маленькими трещинками;
- аллопеция в области затылка.
У зрелых людей можно выделить и другие симптомы течения болезни. Характерный признак этого дерматологического недуга для разных форм – это сильнейший зуд. Другие симптомы могут изменяться в зависимости от возраста человека.
Терапия атопического дерматита
Если у ребенка, подростка или взрослого человека были обнаружены признаки атопии и диагноз был подтвержден, то важно своевременно начать комплексное лечение. Оно направлено на достижение определенных задач, в том числе:
- удаление токсинов и аллергенов из организма;
- уменьшение выраженности симптомов аллергии;
- снижение повышенной чувствительности организма к определенным аллергическим веществам;
- облегчение сильного зуда;
- терапия вторично присоединенных инфекций;
- предотвращение обострения болезни.
Атопия, причины которой могут варьироваться в зависимости от возраста и состояния здоровья пациента, не может быть полностью вылечена. Но медикаментозная и немедикаментозная терапия могут значительно облегчить состояние пациента. Для этого больному важно соблюдать все рекомендации специалиста.
Сбалансированное питание при заболевании
Для предотвращения рецидива и облегчения состояния здоровья пациента в период обострения течения болезни необходимо грамотно подобрать рацион. Он не должен включать продукты питания, которые содержат большое количество аллергенов. Особенно к нему нужно внимательно отнестись при кормлении детей грудного возраста, в этом случае все ограничения накладываются на маму. Из ее рациона необходимо исключить все продукты, на которые у малыша есть повышенная чувствительность. Обычно к ним относятся молочные продукты и яйца куриц.
Также в рацион не следует включать жирную, жареную и соленую пищу, копченые колбасы, рыбу и мясо с большим содержанием жира, сильно окрашенные продукты. Также не стоит употреблять сладкие блюда, цитрусовые, орехи, а также рыбью икру и грибы, поскольку они оказывают сильное влияние на желудочно-кишечный тракт.
При приготовлении пищи пациенту следует уменьшить количество соли, также не следует употреблять маринованные и соленые консервированные блюда. Для восполнения потребности в полезных веществах, которые содержатся в некоторых запрещенных продуктах, можно принимать жир в таблетках. Для получения более подробной информации о составлении сбалансированного рациона необходимо обратиться за консультацией к диетологу. Он сможет подобрать индивидуальный план питания.
Медикаментозное лечение атопического дерматита
При терапии этого заболевания первоочередной целью являются устранение дискомфортного зуда. Он приводит к постоянному расчесыванию, которое может стать причиной инфицирования пораженного участка и привести к другим более опасным осложнениям. Для борьбы с этим неприятным симптомом атопии врачи назначают прием специальных лекарств.
Антигистаминные средства хорошо устраняют зуд кожи, но также убирают излишний отек на слизистых. Это позволяет предупредить распространенные осложнения течения дерматологической болезни. Важно принимать во внимание, что регулярный прием большинства таких препаратов может стать причиной того, что организм в дальнейшем выработает к ним отсутствие восприимчивости. Это приведет к тому, что медикамент перестанет действовать. Чтобы этого избежать, специалисты рекомендуют не принимать антигистаминные препараты более недели. Также многие подобные лекарства (Супрастин, Диазолин, а также Тавигил и другие) обладают легким расслабляющим действием, что важно учитывать тем людям, работа которых связана с высоким вниманием.
Существует несколько лекарственных средств против аллергии на гормональной основе. Их прием возможен только на протяжении короткого периода времени с плавным снижением количества. Его используют только при наличии сильнейшего зуда, а также при отсутствии эффекта от использования других лекарственных средств и медикаментов.
При наличии симптомов интоксикации врач может назначить дополнительный прием сорбирующих веществ. Они связывают аллергены и выводят их из организма. Ребенку подходят энтеросорбенты, к которым относятся уголь, полисорб, энтеросгель и другие.
Интенсивное лечение атопии осуществляется при выраженных симптомах с применением капельниц для введения некоторых медикаментов внутрь, в том числе физиологического раствора. В очень тяжелых ситуациях может быть назначено очищение крови. В зависимости от самочувствия такая процедура проводится каждый день или несколько раз в неделю.
Важное значение в терапии многих дерматологических заболеваний имеет применение специальных препаратов наружного действия – мазей, кремов, гелей и других косметических средств. Врачи-дерматологи часто подбирают для терапии кортикостероиды. Наиболее распространенным является Элидел. Главное достоинство этого медикамента заключается в возможности его использования для лечения маленьких детей от рождения до 3 месяцев.
Если на коже пациента есть мокнущие раны и язвы, то они нуждаются в просушивании. Для этого используются специальные косметические препараты. Подбор лекарственных средств зависит от расположения поражений, стадии болезни и особенностей больного.
При присоединении вторичной вирусной или бактериальной инфекции пациентам назначается антибактериальная терапия. Подбор лекарств в этом случае должен быть основан на результатах анализов, проведенных с целью определения возбудителя. С антибиотиками может быть назначен одновременно препарат для укрепления иммунной системы и предотвращения развития дисбактериоза кишечника.
Терапия атопии может быть назначена только квалифицированным специалистом после тщательной диагностики состояния больного. Для достижения максимального эффекта программа лечения подбирается индивидуально.
Профилактика появления атопического дерматита
Терапия этого заболевания у людей зрелого возраста требует соблюдения профилактических мероприятий. Сегодня это дерматологическое заболевание не поддается полному излечению, поскольку оно возникает при наличии факторов, которые не зависят от человека. Но при грамотном подходе к лечению любой пациент может облегчить течение болезни, улучшить самочувствие и снизить симптомы обострения. Для этого важно избегать определенных факторов, что позволит предупредить рецидив.
Все мероприятия, проводимые в рамках профилактики, можно разделить на первичные и вторичные. К первой группе относится в первую очередь внимательное ведение женщины во время подготовки к родам. Важно предотвращать развитие сильного токсикоза и прием сильнодействующих лекарственных препаратов. Беременная должна сбалансировано питаться и отказаться от употребления некоторых продуктов питания, которые могут привести к появлению аллергии.
Новорожденный ребенок должен на протяжении максимально возможного периода времени находиться на грудном вскармливании. Не рекомендуется рано вводить прикорм и переводить малыша на адаптированную молочную смесь. Кормящая мама тоже должна внимательно следить за своим питанием и исключать из него высокоаллергенные продукты, с осторожностью подходить к употреблению овощей и фруктов. Не следует при ГВ принимать сильнодействующие медикаментозные препараты.
Вторичные меры профилактики направлены на предотвращение воздействия внешних факторов, которые провоцируют появление аллергии. Важно внимательно подходить к уходу за кожей и не использовать косметику, которая содержит опасные химические красители, ароматические вещества и другие агрессивные компоненты.
Также стоит отказаться от ношения сильно обтягивающего нижнего белья, использования жестких мочалок, горячей воды. Важно осуществлять комплексный уход за кожей, который включает увлажнение, питание и защиту от неблагоприятных внешних факторов.
Больным с атопией внимательно следует подойти к выбору профессиональной деятельности. Она не должна быть связана с концентрацией внимания и контактом с химическими реагентами, пылью, маслами.
Атопический дерматит (нейродермит)
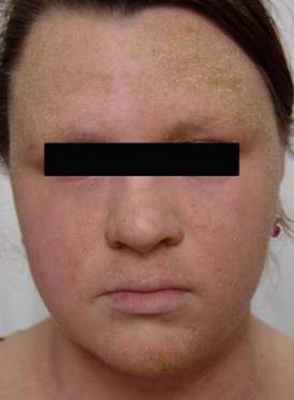
Атопия - генетически детерминированное состояние, характеризующееся склонностью к повышенному образованию реагиновых антител (IgE), дефицитом клеточного иммунитета и предрасположенностью к развитию бронхиальной астмы, аллергического ринита и атопического дерматита. Термин «атопия» («без места» или «странность»), означающий врожденную тенденцию к развитию у человека аллергии к пищевым продуктам и вдыхаемым субстанциям в1925 году предложили Coca с соавт. В 1933 г. Wise и Sulzberger для обозначения кожных проявлении атопии предложили термин «атопический дерматит».
Атопический дерматит (син. атопическая экзема, инфантильная зкзема, экзема складок, диссеменированный нейродермит, диазетическое пруриго Бенье) - хроническое, рецидивирующее, интенсивно зудящее кожное заболеванием, которое обычно наблюдается у младенцев, подростков и молодых взрослых людей и в большинстве случаев сочетается с наличием в анамнезе у пациента или его родственников атопии. Основная роль в развитии атопического дерматита принадлежит наследственной спонтанно проявляющейся повышенной чувствительности к веществам как белковой, так и небелковой природы, приводящая к существенному нарушению барьерной функции кожи.
Выделяют две разновидности атопического дерматита . В большинстве случаев (60-80% пациентов) в основе заболевания лежит явно выраженная наследственная сенсибилизация к различным аллергенам (пищевым; ингаляционным, включая домашнюю пыль; бактериальным, в том числе к антигенам золотистого стафилококка; лекарственным). Полагают, что эти аллергены взаимодействуют с IgE на поверхности тучных клеток и макрофагов, что приводит к выделению медиаторов типа гистамина, лейкотриенов, серотонина и т.п. с последующим возникновением сильного зуда и полиморфных кожных высыпаний. Другая разновидность атопического дерматита (20-40% пациентов) развивается независимо от воздействия аллергенов и не связана с увеличением содержания IgE. Атопический дерматит не имеет строго патогномоничной клинической картины, поэтому диагноз устанавливается при наличии поражения кожи и признаков атопии у пациента (в момент заболевания или в анамнезе) или его ближайших родственников.
В настоящее время в большинстве стран используют различные модификации критериев диагностики атопического дерматита, предложенные Hanifin JM и Rakja G. В 1980 г.
Главные (большие) критерии. (Пациент обязательно должен иметь как минимум три симптома):
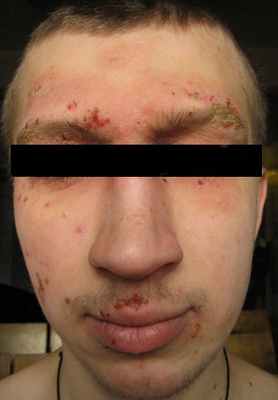
- Зуд;
- Типичную морфологию и расположение кожной сыпи;
- У взрослых пациентов очаги лихенификации в складках;
- У детей экзематизированные очаги поражения, локализующиеся на лице и в складках;
- Хронический или хронически-рецицидивирующий дерматоз;
- Наличие у пациента или его родственников атопических заболеваний (астмы, аллергического ринита, атопического дерматита).
Дополнительные (малые) критерии. (Пациент обязательно должен иметь как минимум три симптома):
- Ксероз;
- Ихтиоз/подчеркнутые складки кожи на ладонях/волосяной кератоз;
- Наличие IgE-гиперчувствительности (положительные кожные и внутрикожные тесты);
- Начало дерматоза в раннем детском возрасте;
- Повышение сывороточного IgE;
- Склонность к инфицированию кожи, в особенности золотистым стафилококком или вирусом простого герпеса;
- Тенденция к экзематозной реакции на ладонях и подошвах;
- Экзема грудных сосков;
- Хейлит;
- Рецидивирующий конъюнктивит;
- Подглазничные складки Денни-Моргана;
- Кератоконус;
- Передняя субкапсулярная катаракта;
- Орбитальная пигментация;
- Бледность лица/эритема лица;
- Белый лишай;
- Зуд при потливости;
- Интолерантность к шерсти и обезжиривающим средствам;
- Выраженный фолликулярный рисунок кожи;
- Пищевая гиперчувствительность;
- Влияние на течение болезни факторов внешней среды и эмоциональных стрессов;
- Белый дермографизм или отсроченная реация на холиэргические агенты.
Клинические признаки атопического дерматита.
Атопический дерматит может возникнуть в любом возрасте, в типичных случаях начинается в детстве. У 50% пациентов первые кинические признаки болезни появляются на первом году жизни (в 75% случаев начинается в период от 2 до 6 месяцев жизни), реже в возрасте от 1 до 5 лет; и очень редко в 30 и даже 50 лет. Мальчики болеют чаще девочек. Атопический дерматит чаще встречается у людей высоких социально-экономических групп. У 50–80% пациентов с атопическим дерматитом в позднем детском возрасте возникают аллергический ринит или бронхиальная астма. Во многих случаях после развития респираторной аллергии уменьшаются признаки атопического дерматита.
Дерматологические симптомы.
Интенсивный зуд кожи и повышение кожной реактивности к различным раздражителям являются кардинальными симптомами всех стадий атопического дерматита; он предшествует появлению кожной сыпи, отсюда считается, что атопический дерматит представляет собой в большей степени «зуд, а не сыпь». Зуд бывает различным в течение дня, но он обычно усиливается вечером и ночью. Последствием зуда являются эритема, микровезикуляция, расчесы, пруригинозные папулы и лихенизация. Острая фаза болезни, помимо зуда, характеризуется эритематозными папулами, сочетающимися с экскориациями, везикулами, располагающимися на эритематозном фоне. Подострая фаза проявляется эритематозными, экскориированными, шелушащимися папулами. Для хронической фазы характерны очаги лихенизации кожи и наличие пруригинозных папул (диссеменированный нейродермит). Хроническая стадия болезни обычно сочетается с признаками острой и подострой фаз, что наблюдается у одного и того же пациента.
Атопический дерматит подразделяется на три стадии : младенческую, наблюдающуюся в возрасте от 2-х месяцев до 2-х лет; детскую ( от 2 до 10 лет) и взрослую.
Младенческая стадия («детская экзема или «экссудативный диатез») обычно характеризуется остротой воспалительного процесса и локализацией высыпаний преимущественно на лице, волосистой части головы и разгибательных поверхностях конечностей. Очаги поражения могут быть представлены эритемами, микровезикулами, мокнущими микроэрозиями и папулами. Чаще всего кожный процесс проявляется эритемой и серозно-гнойными корками, локализующимися на щеках. Высыпания могут распространяться на волосистую часть головы, шею, лоб, запястья и разгибательные поверхности конечностей. Локализация сыпи соответствует местам тела, которые расчесывает или трет ребенок, а также с активностью его движений, например, ползания (сыпь, однако, щадит пеленочную область). Очаги поражения могут приобретать выраженный экссудативный характер, становиться полиморфными. Высыпания склонны к вторичному инфицированию, часто появляются лимфаденопатии. Вследствие расчесов, трения и присоединения вторичной инфекции появляются корки, пустулы и инфильтрированные участки кожи. Инфильтрированные папулы постепенно трансформируются в характерные для атопического дерматита участки лихенификации. Характерными признаками являются бледность, реже эритема кожи лица; частое появление крапивницы, стойкий белый, иногда красный дермографизм.
В младенческий период основными факторами, провоцирующими заболевание, являются нарушение режима питания ребенка и матери, перекармливание, глистные инвазии (как у ребенка, так и у матери). Течение болезни волнообразное, обострение отмечается при прорезывании зубов, простуде, стрессах и изменении климата; очень редко у грудных детей внезапно наступает смерть. Ухудшение течения атопического дерматита обычно наблюдается после иммунизации и вирусных инфекций. Летом может наступать частичная ремиссия высыпания, но зимой вновь наступает обострение. Этим можно объяснить терапевтический эффект УФЛ-В и влажности окружающей среды, а также ухудшение кожного покрова под влиянием контакта с шерстяными тканями и холодом в зимнее время года. Влияние пищевых продуктов на течение атопического дерматита в детском возрасте остается недоказанным. У некоторых детей пищевая аллергия играет существенную роль в патогенезе атопического дерматита; исключение аллергенов из диеты матери улучшает течение атопического дерматита у детей. Младенческая фаза атопического дерматита обычно заканчивается ко второму году жизни ребенка.
| Первичный прием дерматологаЗаписаться | 1800р. 1500р. |
| Повторный прием дерматологаЗаписаться | 1800р. 900р. |
Зуд продолжает оставаться постоянным и выраженным симптомом, и многие кожные высыпания возникают на его основе. Длительное расчесывание кожи приводит к лихенизации и может быть причиной вторичного инфицирования. У пациента развивается порочный круг (цикл зуд-расчесывание), т.е. зуд приводит к расчесам кожи, а расчесы в свою очередь вызывают вторичные изменения, являющиеся причиной зуда. Позывы на зуд обычно не контролируются пациентом. Иногда зуд имеет непреодалимый, пароксизмальный характер и пациент на высоте этого зуда может не ощущать чувство боли.
В детском возрасте высыпания атопического дерматита становятся менее экксудативными и классически локализуются в локтевых и подколенных складках тела, сгибательных поверхностях запястий, на веках, лице и вокруг шеи. Очаги поражения чаще всего представлены лихенизированными и инфильтрированными бляшками. Эти бляшки сочетаются с изолированными рассеянными экскориированными папулами, величиной 2-4 мм в диаметре. Очаги поражения нередко локализуются вокруг глаз и красной каймы губ, заушных складок, грудных сосков у девочек. У пациентов нередко также возникают очаги бляшечной экземы или узелкового пруриго. Отмечается повышенная фоточувствительность. Часто поражаются места тела, склонные к интенсивному потению и чувствительные к колонизации дрожжеподобными грибами Mallassezia.
Атопический хейлит (Lip-lick cheilitis; «хейлит вследствие облизывания губ», периоральная экзема) характерен для детской фазы атпического дерматита. Этот хейлит может быть также следствием пищевой аллергии у детей без атопии. Возможно вторичное инфицирование и появление корок; иногда остаются участки здоровой кожи около красной каймы губ. Ухудшение, а, возможно, причина болезни, лежит в постоянном облизывании губ, привычка к сосанию пальца (thumb sucking), слюнотечение, трещины губ. Атопический хейлит при использовании сильных кортикостероидов быстро трансформируется в истинный периоральный дерматит; возможна аллергия к зубной пасте.
На шее может возникать выраженная сетчатая пигментация («атопическая грязная шея»); характерен дерматит заушных областей, конъюнктивит, возможно появление юношеской катаракты. Поражение кистей рук и ногтевых пластинок является частым симптомом. Острое появление генерализованной или локализованной везикулезной сыпи, как правило, является следствием вторичного бактериального или вирусного инфицирования.
Тяжелый атопический дерматит с поражением более 50% кожи может быть причиной задержки роста ребенка. Строгие диеты и использование кортикостероидов может усиливать эту задержку. Интенсивная терапия этих детей наружными ингибиторами кальцийневрина (элиделом) или фототерапия могут остановить нарушение роста ребенка. У детей с тяжелым атопическим дерматитом возможно возникновение психических расстройств. У 30-50% больных детской экземой имеют риск возникновения бронхиальной астмы или сенной лихорадки.
Взрослая стадия атопического дерматита. У взрослых людей атопический дерматит постепенно проходит, но кожа у этих пациентов остается склонной к появлению зуда и воспалительных реакций в ответ на экзогенные раздражители. В этот период атопический дерматит также может проявляться очагами лихенизации кожи, локализующимися в крупных складках тела (локтевых и подколенных), передней и боковых частях шеи, лбу и вокруг глаз. У пожилых людей атопический дерматит может встречаться в виде локализованных, шелушащихся, папулезных экссудативных или лихенизированных бляшек, имеющих менее характерную локализацию, нередко в виде хронической экземы кистей. Временами высыпания становятся генерализованными, но акцентируются в складках. В целом кожа пожилых людей с атопическим дерматитом сухая и несколько эритематозная. Пруриго-подобные папулы являются частым симптомом. Папулезные элементы имеют тенденцию к сухости, слегка возвышаются над кожей, имеют плоскую поверхность. Они почти всегда эксокриированы и могут сливаться с образованием бляшек. Отмечается почти универсальная колонизация кожи золотистым стафилококком. Очаги поражения на темной коже имеют выраженную гиперпигментацию, часто с очаговой гипопигментацией на местах расчесов.
Симптомы и осложнения, сочетающиеся с атопическим дерматитом.
Неспецифические признаки (стигмы) атопического дерматита.
Дерматологические признаки.
Непораженная кожа при атопическом дерматите представляется сухой, слегка эритематозной и может шелушиться, а при гистологическом исследовании клинически нормальной кожи выявляются субклинические признаки воспаления. Таким образом, сухая, шелушащаяся кожа при атопическом дерматите представляет собой дерматит низкой степени активности. Сухость кожи обусловлена повышением трансэпидермальной потери воды через поврежденный роговой слой. Возможно, что она также связана с ненормальным синтезом церамидов, которые играют важную роль в развитии воспаления кожи. Сухая кожа нередко сочетается с вульгарным ихтиозом и волосяным кератозом.
Складки Dennie-Morgan отмечаются у пациентов с хроническим воспалительным процессом в области век (в том числе и атопическим дерматитом), характеризуются утолщением складок и потемнением кожи нижнего века. Углубление носовой складки может также отмечаться у пациентов с атопическим дерматитом.
Белый лишай (pityriasis alba) является разновидностью субклинического дерматита, часто наблюдаемого при атопическом дерматите. Он представляет собой нечетко очерченные, гипопигментированные, слегка шелушащиеся пятна, локализующиеся на лице, плечах и туловище у маленьких детей.
Волосяной кератоз (keratosis pilaris) – фолликулярные папулы, локализующиеся на разгибательной поверхности плеч, нижних конечностей, щек и ягодицах, часто сочетается с атопическим дерматитом. Гиперкератоз и гиперпигментация шеи («симптом грязной шеи») часто отмечается у пациентов с атопическим дерматитом.
Дерматит кистей. У атопических пациентов на всю жизнь сохраняется риска развития аллергических дерматитов и экземы кистей. Они также часто страдают от ирритантного дерматита кистей рук, который часто обостряется повторным смачиванием и мытьем рук мылом, детергентами и дезинфектантами. Особенно часто этот дерматит возникает у людей, работа которых связана с частым смачиванием рук.
Эксфолиативный дерматит. Возникновение эксфолиативного дерматита является тяжелым, иногда угрожающим жизни осложнением атопического дерматита. Причинами этого осложнения могут быть суперинфекция, например, выделяющим токсины S. aureus или вирусов простого герпеса, длительным раздражением кожи или неправильной терапией. В некоторых случаях причиной является отмена глюкокортикостероидов, использованных для терапии атопическогодерматита.
Сосудистые признаки.
У пациентов с атопическим дерматитом часто наблюдается побледнение кожи в периоральной, периназальной или периорбитальной областях. Для них также характерен стойкий белый, реже – красный дермографизм при раздражении кожи. Атопический дерматит часто сочетается с контактной крапивницей.
Офтальмологические осложнения.
Дерматит век и хронический блефарит часто сочетаются с атопическим дерматитом, и могут приводить к рубцовым изменениям роговицы и снижению зрения. Атопический кератоконъюнктивит обычно бывает двухсторонним и характеризуется зудом, жжением, слезотечением и обильными слизистыми выделениями. Сезонный конъюнктивит представляет собой двухсторонний хронический воспалительный процесс, сочетающийся с гипертрофией сосочка или утолщением верхней конъюнктивы глаза. Он обычно возникает у молодых пациентов и имеет выраженный сезонный характер, часто обостряется весной. Заболевание характеризуется интенсивным зудом, обостряется под воздействием раздражителей, света или пота. Кератоконус может возникать у 1% пациентов с атопическим дерматитом и аллергическим ринитом вследствие хронического расчесывания глаз. Катаракта, которую ранее описывали у 21% молодых пациентов с атопическим дерматитом, в настоящее время расценивается как результат длительного использования кортикостероидных гормонов. Катаракта чаще всего возникает у пациентов с тяжелым атопическим дерматитом.
Инфекции.
Колонизация воспалительных участков кожи Staphylococcus aureus часто массивная, отмечается у 90% пациентов с атопическим дерматитом. Кроме того, здоровая по внешнему виду кожа также, как правило, инфицирована Staphylococcus aureus. Наличие большого количества потогенных стафилококков часто сочетается с мокнутием, появлением большого количеством корок, фолликулитом и аденопатиями. У некоторых пациентов с атопическим дерматитом выявляются IgE антитела, направленные непосредственно против стафилококков и их токсинов. Другим возможным механизмом стафилококкового обострения атопического дерматита является выработка стафилокока.
Для лечения нейродермита обращайтесь в дерматологический центр Юнион Клиник.
Читайте также:
