Варикоз вен пищевода. Злокачественное поражение пищевода
Добавил пользователь Владимир З. Обновлено: 07.01.2026
Актуальность. На протяжении последних десятилетий частота встречаемости цирроза печени остается стабильно высокой и составляет 30% от общего числа больных с хроническими диффузными заболеваниями печени, находящихся на лечении в специализированных стационарах. У 50%-85% больных цирроз печени осложняется портальной гипертензией, проявлением которой служит варикозное расширение вен (ВРВ) пищевода и кардиального отдела желудка. Кровотечение из ВРВ возникает у каждого четвертого пациента, достигая 50-70% летальности уже при первом эпизоде.
Цель исследования. Улучшить результаты лечения больных циррозом печени с угрозой развития кровотечения из ВРВ пищевода и кардиального отдела желудка путем внедрения в клиническую практику дифференцированного комплексного подхода к выбору метода хирургического лечения.
Материал и методы исследования. Исследование основано на анализе результатов обследования и лечения 70 пациентов в возрасте от 17 до 68 лет, госпитализированных с диагнозом цирроз печени, осложненный угрозой развития кровотечения из ВРВ пищевода и кардиального отдела желудка. Среди пациентов было 43 женщины и 27 мужчин. Средний возраст больных составил 51 ± 3,4 года. Среди ведущих этиологических факторов цирроза печени были определены вирусные гепатиты В и С и алкогольное поражение печени. В качестве основных критериев угрозы развития кровотечения из варикозных вен пищевода и кардиального отдела желудка рассматривали: размер варикозных вен, их напряжение, истончение стенки, наличие признаков васкулопатии. У большинства пациентов выявлена третья степень ВРВ пищевода и кардиального отдела желудка.
На I этапе при формировании групп больных критериями включения в исследование были:
- наличие цирроза печени;
- наличие у больного угрозы развития кровотечения из ВРВ пищевода и кардиального отдела желудка по данным эзофагогастроскопии;
- согласие пациента на исследование.
Критериями исключения из исследования были:
- печеночная энцефалопатия II-IV стадии;
- гепаторенальный синдром;
- беременность, период лактации.
На II клиническом этапе собрали жалобы, анамнез пациентов, определяли степень тяжести цирроза печени по Child-Pugh, проводили лабораторные и инструментальные методы исследования.
На III этапе в зависимости от вида оперативного вмешательства пациенты были разделены на 4 группы. В первой группе (10 пациентов) наложен портокавальный анастомоз, в частности дистальный спленоренальный анастомоз (ДСРА). Во второй группе (20 пациентов) выполнена операция М. Д. Пациоры или ее сочетание с деваскуляризацией желудка. В третьей группе (20 пациентов) проведено внутрипеченочное портокавальное шунтирование методом туннелирования печени по Ю. М. Ишенину. В четвертой группе (20 пациентов) выполнено эндоскопическое лигирование ВРВ пищевода и кардиального отдела желудка.
Заключительный этап исследования включал: диспансерное наблюдение, статистическую обработку, анализ результатов и формирование выводов.
С целью изучения эффективности включения в состав комплексной консервативной терапии препарата Ремаксол сформирована группа из 40 пациентов.
Дополнительным критерием включения в это исследование было повышение уровня трансаминаз и гамма-ГТП в 1,5 раза и более от нормы.
Дополнительными критериями исключения для этих пациентов из исследования считали: отказ пациента от участия в ходе исследовании; нарушение протокола исследования; нефролитиаз, подагра, гиперурикемия; появление у пациентов аллергических реакций на препарат.
Эти пациенты были разделены на 2 группы: основную (20 чел), комплексная консервативная терапия которых включала Ремаксол в дозе 400 мл внутривенно 1 раз в день в течение 8 суток и группу сравнения (20 человек) - комплексная консервативная терапия которых включала «активное плацебо» также 1 раз в день в течение 8 суток.
С целью определения критериев отбора больных для оперативного лечения, а также прогнозирования течения послеоперационного периода осуществлен анализ выживаемости пациентов.
Результаты. Достоверно установлено, что общая продолжительность жизни больных в значительной мере определялась функциональным состоянием печени. Максимальные сроки выживаемости пациентов установлены для класса А, минимальные для класса С.
Среди биохимических критериев, определяющих выживаемость пациентов, достоверно определены два критерия - уровень аланинаминотрансферазы и аспартатаминотрансферазы в пределах нормы. Проведен анализ влияния показателей допплерографии на выживаемость пациентов. Установлено, что в I группе пациентов в раннем послеоперационном периоде в 4 случаях выявлены неудовлетворительные результаты в виду развития печеночной энцефалопатии и острой печеночной недостаточности. При этом, уровень исходного объемного кровотока в воротной вене составил 579±23,2 мл/мин. У других 11 пациентов I группы показатель исходного объемного кровотока был на уровне 871± 43,3 мл/мин, при этом осложнений в раннем послеоперационном периоде не было, а в отдаленном периоде были как удовлетворительные, так и неудовлетворительные результаты.
На основании полученных данных составлен алгоритм дифференцированного подхода к выбору метода хирургической профилактики кровотечений, базирующийся на определении степени тяжести цирроза печени, сонографическом исследовании объемного кровотока в воротной вене и показателей цитолиза.
Влияние уровня общего белка, щелочной фосфатазы, гамма-ГТП и креатинина на выживаемость обнаружено не было.
Эндоскопическое лигирование ВРВ пищевода и кардиального отдела желудка является методом выбора для профилактики кровотечений из ВРВ на фоне цирроза печени.
В послеоперационном периоде наименее выраженные симптомы астенического синдрома выявлены у больных IV группы. Это связано с малой травматичностью и хорошей переносимостью пациентами эндоскопического лигирования.
При сравнительном анализе исходных биохимических показателей и показателей в раннем послеоперационном периоде у пациентов I группы выявлено значимое повышение уровня общего билирубина, трансаминаз, щелочной фосфатазы и ГГТП.
Во II группе данная тенденция затронула показатели аспартатаминотрансферазы и щелочной фосфатазы, в III группе - только аспартатаминотрансферазы.
В IV группе достоверных изменений биохимических показателей не было.
На основании данных сонографии в I группе пациентов установлен регресс диаметра воротной вены. Однако объемный кровоток в воротной вене достоверно снизился и лишь в 66% зафиксирован гепатопетальный кровоток.
В III группе достоверного уменьшения диаметра воротной вены не произошло, однако объемный кровоток в воротной вене возрос и у всех пациентов установлен гепатопетальный кровоток. Отдаленный период пациентов III группы в 40% сопровождался сужением внутрипеченочных туннелей, что способствовало расширению диаметра воротной вены вновь и снижению объемного кровотока в ней.
Отдаленный период у пациентов I группы сопровождался исчезновением 3 степени ВРВ пищевода, при этом появились пациенты с 1 степенью ВРВ пищевода или их исчезновением.
Отдаленный период после операции М. Д. Пациоры сопровождался медленным темпом регресса ВРВ пищевода, т.к. в 62% наблюдений обнаружена вновь 3 степень варикоза с признаками угрозы кровотечения.
В дальнейшем было проведено экспериментальное исследование на 10 трупах больных циррозом печени, умерших от кровотечения из варикозных вен пищевода. При этом исследована эффективность дополнения операции М. Д. Пациоры деваскуляризацией желудка с обязательным лигированием левой желудочной вены, левой желудочной артерии, коротких вен желудка, правой и левой желудочно-сальниковых вен. В результате эксперимента по данным хромоангиографии воротной вены ВРВ пищевода были спавшиеся, без признаков красителя, что свидетельствовало об эффективном разобщении портоазигального венозного бассейна.
Отдаленный период пациентов с выполненной операций М. Д. Пациоры в сочетании с деваскуляризацией желудка сопровождался появлением группы пациентов с отсутствием варикозных вен и 1 степенью их расширения.
В III группе в отдаленном периоде преобладали пациенты с 1 степенью ВРВ, при этом обнаружено уменьшение частоты встречаемости 3 степени варикозного расширения вен до 19%.
В отдаленном периоде в IV группе также преобладали пациенты с 1 степенью ВРВП, появилась вновь сформированная группа пациентов с отсутствием варикозных вен и снизилась частота встречаемости 3 степени до 10%.
Рецидив кровотечений из ВРВ пищевода в ранние сроки был выявлен только в III группе.
В отдаленном периоде минимальное количество рецидивов кровотечений из вен пищевода было в IV группе.
В ранние сроки максимальная летальность была в III группе в связи с развитием внутрибрюшного кровотечения и рецидивом кровотечения из варикозных вен пищевода.
В отдаленные сроки летальность во II и IV группах была связана только с прогрессирование печеночно-клеточной недостаточности.
В I группе все летальные исходы были связаны с рецидивами кровотечения из ВРВ пищевода, в III группе один случай связан также с рецидивированием кровотечения, два случая - с прогрессированием печеночно-клеточной недостаточности.
Больные циррозом печени, перенесшие различные виды хирургической профилактики кровотечений из ВРВ пищевода и кардиального отдела желудка, нуждаются в диспансерном наблюдении. Более высокие показатели качества жизни установлены у пациентов после эндоскопического лигирования варикозно расширенных вен пищевода
В первый месяц частота развития кровотечений составила - 11%, через 3 месяца - 33%.
Анализ качества жизни пациентов показал, что в группе пациентов, где диспансерное наблюдение, включающее контроль за течением основного заболевания и его осложнениями, проводилось через 1, 3, 6 и 12 мес. после операции, показатели всех шкал были достоверно выше, чем в группе пациентов с двухкратным в течение первого года диспансерным наблюдением.
В предоперационном периоде во всех группах пациентов выявлены значительно сниженные показатели всех шкал по сравнению с показателями в общей популяцией.
В отдаленном периоде в IV группе пациентов по большинству шкал установлены максимальные значения показателей, что свидетельствует о более высоком качестве жизни. Достоверные отличия выявлены по интегральному показателю физического компонента здоровья.
Включение в состав комплексной терапии больных циррозом печени, угрожаемых по кровотечению из ВРВ пищевода, препарата «Ремаксол» способствует улучшению клинической симптоматики, когнитивных функций пациентов, а также биохимических маркеров функционального состояния печени.
При сравнительном мониторинге клинической симптоматики пациентов основной группы и группы сравнения, к 8 суткам терапии выявлено значимое снижение частоты распространения астенического и диспепсического синдромов в обеих группах. Однако при межгрупповом сравнении данных более низкая частота распространения этих синдромов обнаружена у пациентов основной группы.
При исследовании когнитивных функций исходный низкий средний балл зафиксирован в обеих группах.
К 8 суткам терапии в основное группе выявлено достоверное повышение уровня среднего балла на 27%, в группе сравнения - на 14%.
При сравнительном анализе динамики биохимических показателей крови установлено снижение уровня трансаминаз и гамма-ГТП в обеих группах, однако более выраженное и значимое снижение уровня данных показателей выявлено в основной группе пациентов.
Выводы
1. Для хирургической профилактики кровотечений из варикозно расширенных вен пищевода при циррозе печени целесообразно применять алгоритм дифференцированного подхода, базирующийся на определении степени тяжести цирроза печени по Child-Pugh, показателей синдрома цитолиза и сонографическом исследовании объемного кровотока в воротной вене.
2. Среди способов хирургической профилактики кровотечений из варикозно расширенных вен пищевода при циррозе печени предпочтительнее выполнение портокавального анастомоза. При наличии противопоказаний к наложению портокавальных анастомозов целесообразно применять операцию М. Д. Пациоры в сочетании с деваскуляризацией желудка или внутрипеченочное портокавальное шунтирование.
3. Эндоскопическое лигирование варикозно расширенных вен пищевода при циррозе печени характеризуются малой травматичностью и низким числом рецидивных кровотечений. Его можно использовать как самостоятельный метод лечения варикозно расширенных вен пищевода и кардиального отдела желудка при декомпенсированном циррозе печени или в качестве подготовительного этапа перед портокавальным анастомозом или внутрипеченочным портокавальным шунтированием.
4. Диспансерное наблюдение за больными циррозом печени, перенесшими различные виды хирургической профилактики кровотечений из варикозно расширенных вен пищевода и кардиального отдела желудка, позволяет контролировать течение основного заболевания и своевременно предпринять мероприятия по профилактике его осложнений.
У 73% больных циррозом печени, осложненным портальной гипертензией, продолжительность жизни после хирургических методов профилактики кровотечений из варикозно расширенных вен пищевода напрямую связана со степенью печеночноклеточной недостаточности.
5. Качество жизни больных циррозом печени после эндоскопических вмешательств, направленных на профилактику кровотечений из варикозно расширенных вен пищевода, по физическому компоненту здоровья достоверно выше, чем у пациентов после портокавальных анастомозов, операции М. Д. Пациоры или ее сочетания с деваскуляризацией желудка, внутрипеченочного портокавального шунтирования.
6. Включение в состав комплексного периоперационного лечения Ремаксола у больных циррозом печени, угрожаемых по кровотечению из варикозно расширенных вен пищевода, способствует более раннему купированию астенического и диспепсического синдромов, улучшению когнитивных функций и биохимических маркеров функционального состояния печени.
ЗАБОЛЕВАНИЯ ПИЩЕВОДА И ЖЕЛУДКА
Пищевод — орган, являющийся анатомическим и функциональным продолжением глотки, равно как и все другие органы человеческого организма подвержен целому ряду заболеваний, которые представляют серьезную опасность для здоровья и даже жизни.
Все нарушения в работе этого органа пищеварения классифицируют по различным признакам и критериям. В зависимости от вида заболевания разрабатывается определенная тактика лечения, поэтому очень важным моментом является установление правильного диагноза, исходя из симптомов недуга и результатов проведенных обследований.
Эзофагиты (воспалительные болезни пищевода)
Эзофагит — воспалительное поражение слизистой оболочки пищеводного отверстия. Из всех заболеваний указанного органа пищеварения эзофагит встречается наиболее часто — диагностируется в 30-40% случаев.
Основные симптомы этого заболевания:
- жгучие боли в загрудинной области
- нарушение процесса глотания пищи
- изжога
- повышенное слюноотделение
Воспалительный процесс затрагивает внутреннюю слизистую стенку пищевода, но при дальнейшем прогрессировании заболевания может переходить на более глубокие слои.
Причины появления:
- повреждения различного характера стенок пищевода вследствие воздействия механических, химических или термических факторов;
- заброс желудочного сока из желудка в пищеводное отверстие и др.
Различают острый и хронический эзофагит. В последнем случае болевой синдром менее выражен, чем в острой фазе заболевания.
Лечение острого эзофагита заключается:
- в ограничении или полном исключении пищи в течение 1-2 дней с последующим назначением специальной диеты
- в приеме препаратов группы антацидов и фамотидина
- в полном отказе от курения
- в антибиотикотерапии (при наличии инфекционного процесса)
- в назначении обезболивающих препаратов (при выраженном болевом синдроме)
Лечение хронического эзофагита:
- строгое соблюдение щадящей диеты, предполагающей исключение из рациона грубой, острой, жирной пищи и алкоголя
- отказ от курения и приема некоторых медикаментов, отрицательно воздействующих на сфинктеры пищеварительной системы (например, седативных препаратов)
- отказ от приема пищи за 2-3 часа до еды
- прием препаратов, усиливающих тонус сфинктера
Язва
Язва пищевода — изъязвление стенки органа в результате поражающего действия забрасываемого в него желудочного сока при недостаточности пищеводного сфинктера (кардии). Различают симптоматические и пептические (истинные) язвы пищевода. Симптоматические язвы возникают при воздействии на организм лекарственных средств, химических препаратов, а также под воздействием стресса. Пептические язвы формируются в результате отрицательного воздействия желудочного сока на стенки пищевода.
Симптомы язвы пищевода:
- частая изжога
- отрыжка содержимым желудка
- дисфагия (патологическое нарушение процесса глотания), поперхивание едой
- боль в загрудинной области, часто усиливающаяся после еды
Лечение заболевания:
- временный отказ от пищи, содержащей животные жиры, а также от кофе, шоколада, цитрусовых, газированных напитков, жареных, острых и консервированных продуктов
- применение антацидов (нейтрализуют раздражающее действие соляной кислоты)
- прием вяжущих средств
- назначение лекарств, стимулирующих заживление слизистой оболочки
- прокинетики (восстанавливают перистальтику ЖКТ)
- хирургическое лечение (при неэффективности консервативной терапии)
Сосудистые заболевания
К сосудистым заболеваниям пищевода относят варикозное расширение вен этого органа, ангиому и некоторые другие патологии, сопровождающиеся нарушением состояния сосудов в области пищеводного отверстия. Характерным общим симптомом является кровотечение. Остальные признаки зависят от разновидности недуга.
Варикозное расширение вен пищевода — возникает у пациентов, страдающих артериальной гипертензией, при сдавлении верхней полой вены или в случае общего повышения давления при сердечной недостаточности. До начала появления кровотечений варикозное расширение вен протекает, как правило, бессимптомно. Заболевание может быть обнаружено путем проведения рентгенологического обследования или эзофагоскопии. Лечение варикозного расширения вен должно быть направлено на эффективное устранение угрозы появления кровотечения. Особенно важно устранить симптомы основного заболевания, ставшего причиной возникновения патологии сосудов. Также больным показано назначение специальной диеты, ограничение физических нагрузок, периодический прием антацидных и вяжущих лекарственных средств.
Ангиома пищевода — геморрагический синдром сосудистого происхождения. Также ее можно отнести к группе доброкачественных опухолей. Лечение ангиомы заключается в ее удалении при помощи специальной петли.
Аномалии развития. К ним относят целый ряд нарушений в структуре и функционировании этого органа:
- дивертикулы пищевода
- стеноз
- аплазию
- врожденные аномалии (удвоение пищевода, врожденная киста и др.).
Стеноз пищевода — врожденное или приобретенное сужение диаметра пищеводного отверстия, которое приводит к нарушению процесса глотания пищи и затрудняет ее продвижение в сторону желудка. Различают 4 степени развития стеноза: сужение отверстия до 9-11 мм (первая степень) и до 1-2 мм (четвертая степень).
В зависимости от степени развития заболевания у пациента могут наблюдаться следующие симптомы:
- расстройство глотания (дисфагия)
- обильное слюноотделение
- срыгивание нествороженным молоком (у младенцев при наличии врожденной формы заболевания)
Лечение стеноза заключается в назначении щадящей диеты, исключении из рациона твердой пищи, приеме вяжущих и антацидных средств. Из медикаментозных методов показано эндопротезирование, баллонная дилатация или бужирование.
Спазмы и параличи — возникают в случае нарушения нервнорефлекторных функций акта. Эзофагоспазм обычно сопровождается кратковременным, но очень резким спазмом окружающих мышц. Причины заболевания окончательно не установлены: возможно, причиной спазмирования является воздействие отрицательных эмоций на организм человека. Основной симптом — дисфагия — затруднение процесса глотания пищевого комка или воды. Спазм пищевода может быть первичным (возникает на фоне невроза) или вторичным (наблюдается при попадании инородного тела в пищевод, развитии воспалительного процесса). Лечение состоит в исключении воздействия травмирующего фактора (например, извлечении инородного тела) или снижении интенсивности нервно-психических переживаний.
Паралич пищевода может развиваться у пациентов, страдающих склеродермией, миастенией или под воздействием интоксикации при ботулизме, дифтерии, алкоголизме и некоторых других состояниях. В результате потери мышечного тонуса у больных развивается дисфагия, при потере чувствительности глотки может нарушаться глотательный рефлекс, что может привести к возникновению аспирационной пневмонии.
Лечение состоит в устранении поражающего воздействия факторов, ставших причиной возникновения указанного состояния.
Повреждения — наиболее частые механические повреждения пищевода. Различают повреждения шейного, грудного и абдоминального отделов пищевода. Наиболее распространенными являются травмы шейного отдела, которые возникают при попадании инородных тел (например, рыбьих костей) из гортани в пищевод.
По глубине травмы выделяют:
- непроникающие повреждения (ссадины, гематомы)
- колотые, резаные, огнестрельные, рваные и прочие нарушения целостности стенок пищевода
Симптомы: сильная боль при глотании, выделение крови во время еды, общее ухудшение состояния больного.
Обратите внимание
Последствия любых повреждений этого органа необходимо устранять как можно раньше, поэтому обращение к врачу или вызов скорой помощи является обязательным! Опухоли пищевода, согласно общепринятой классификации, подразделяют на доброкачественные и злокачественные.
Из доброкачественных опухолей наиболее часто встречаются лейомиома — опухоль, поражающая гладкие мышцы пищевода. Среди злокачественных опухолей пищевода известны карцинома и лимфома. Первым и наиболее выраженным симптомом развития доброкачественной или злокачественной опухоли является затруднение глотания твердой пищи — дисфагия. Следует обязательно обратиться к врачу с целью прохождения диагностического обследования.
Лечение опухолей преимущественно хирургическое. В качестве дополнительного лечения применяют химиотерапию и назначение специальной диеты.
Если у вас появились любые из вышеперечисленных симптомов, вы чувствуете дискомфорт в области пищевода, обязательного обратитесь к врачу-гастроэнтерологу клиники «Медлайн» в Барнауле! Здесь есть все возможности пройти полное обследование с целью установления диагноза и назначения лечения.
ЦЕНЫ НА ПРИЕМ ГАСТРОЭНТЕРОЛОГА
Первичный прием врача гастроэнтеролога (сбор анамнеза, назначение необходимого обследования для постановки диагноза, (постановка первичного диагноза)
ЦЕНА: 1500
Повторный осмотр врача гастроэнтеролога (постановка диагноза, назначение необходимого курса лечения)
Варикоз вен пищевода. Злокачественное поражение пищевода
Варикоз вен пищевода. Злокачественное поражение пищевода
В выраженных случаях варикозного расширения вен пищевода на фоне несколько измененного рельефа слизистой оболочки, имеющего ячеистый или кружевной вид, выявляются множественные округлой или овальной формы дефекты наполнения. Варикозные узлы нередко располагаются цепочками по ходу вен в виде образований, напоминающих полипы, или в виде коротких извилистых разной величины прозрачных полосок. В тангенциальной проекции они формируют неравномерную, но достаточно четко очерченную зубчатость контуров пищевода.
В процесс раньше всего зовлекаются вены нижнего отрезка пищевода, поэтому они всегда изменены в большей степени, чем вены вышележащих отделов пищевода. Явное сужение просвета пищевода при этом отсутствует, эластичность и сократительная способность стенок не нарушаются. Размеры дефектов наполнения меняются при приеме густой бариевой взвеси, сдавливающей варикозные узлы, а также под влиянием функциональных проб, покашливания и перемены положения тела. При сокращении пищевода узлы могут исчезать, а при расслаблении — появляться вновь. Изображение же опухолевых узлов остается постоянным. Кроме того, для варикозного расширения вен характерны частые кровотечения, гипотония, зияние кардии, а также несоответствие между небольшими проявлениями дисфагического синдрома (неприятные ощущения лишь при проглатывании горячей пищи) и многочисленными рентгенологическими данными. Решающие для диагноза данные могут быть получены с помощью спленопортографии, когда контрастное вещество заполняет измененные сосуды пищевода и желудка [Карицкая Г. К., 1966; Кишковский А. Н., Дударев А. Л., 1971, 1972]. Однако потребность в этом исследовании с целью распознавания варикозного расширения вен пищевода возникает чрезвычайно редко.
Инородные тела обычно пищевого происхождения (мясо). Они обусловливают веретенообразной формы дефект наполнения с неровной (крапчатой) поверхностью, который во время перистальтических сокращений пищевода, а также при перемене положения тела больного меняет свою форму и положение.
Пузырьки воздуха перемещаются по пищеводу и переходят в желудок.
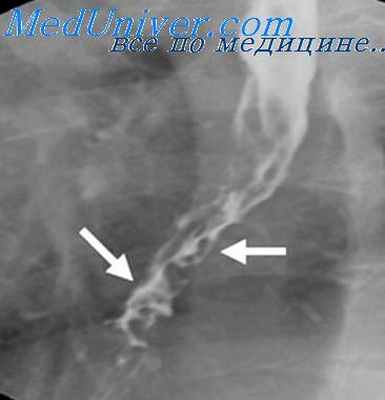
Злокачественное поражение пищевода, как правило, сопровождается ригидностью стенок, деформацией и неравномерным сужением его просвета, наличием различной величины супрастеноти-ческого расширения, истончением, сглаживанием или разрушением складок слизистой оболочки, а также выраженными функциональными нарушениями. Для ракового сужения просвета пищевода характерны асимметричность формы, неровность («изъеденность») контуров, а также наличие при экзофитной опухоли краевого, центрального или циркулярного дефекта наполнения с неровными, зазубренными очертаниями. Однако в ряде случаев (при скирре) сужение может быть достаточно симметричным, а контуры его — относительно ровными. Подобный концентрический тип сужения при небольшой его протяженности обычно обусловлен подслизистым раком или присоединившимся к опухолевому процессу спазмом. В последнем случае на серии прицельных снимков, а также при рентгенокинематографическом или видеомагнитном исследовании пищевода в зоне поражения удается определить чередование плавного контура с подрытым. Для устранения сопутствующего спазма во время исследования можно применять релаксанты.
Пораженный злокачественной опухолью участок пищевода не перистальтирует и стойко сохраняет свою форму во время выполнения различных функциональных проб, а также при более массивном заполнении взвесью бария, изменении положения больного и других воздействиях. Граница между пораженной (ригидной) и здоровой или расширенной частью пищевода при этом имеет ступенчатый вид (подрытость контуров). Рельеф слизистой оболочки пищевода на месте поражения теряет нормальную продольную складчатость.
Складки могут отсутствовать («голое плато») или вследствие неравномерной холмистости поверхности опухоли замещаться кругловатыми возвышениями с углублениями между ними (атипичный, или «злокачественный» рельеф). На границе со здоровой слизистой оболочкой (у верхнего и нижнего краев опухоли) отчетливо выражено разрушение (обрыв) складок в виде ступеньки или клюва. Выше сужения сегмент пищевода расширяется, но не столь резко, как при рубцовых стенозах и ахалазии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Варикозное расширение вен пищевода
Варикозное расширение вен пищевода (или флебэктазия) – это нарушение нормального тока крови в сосудах пищевода, увеличение просвета вен, появление узлов в их стенках. При данной патологии невозможен нормальный отток крови в полую вену и наблюдается ее застой.
Виды флебэктазии
Варикозное расширение вен пищевода дифференцируют, в первую очередь, по связанному заболеванию, которое и становится первопричиной патологии:
- поражения печени различной этиологии – цирроз, опухолевые образования (как доброкачественные, так и злокачественные), амилоидоз, последствия острой гепатотоксичности, хронический гепатит, осложнения туберкулеза. Чаще всего наблюдается у лиц среднего и старшего возраста, большинство больных старше 55 лет;
- сужение просвета воротной вены вследствие травм, повышенного кровяного давления, тромбоза, склеротических изменений. Встречается реже и поражает, в основном, молодых людей;
- врожденное варикозное расширение вен пищевода – генетическое отклонение, точные причины которого до конца не известны. Встречается у крайне малого процента больных и всегда сопряжено с другими заболеваниями системы ЖКТ и поражениями сосудов.
Наиболее часто возникает варикозное расширение вен пищевода при циррозе – процент подобного осложнения достигает 40%. Кроме того, болезнь может быть следствием системных сердечно-сосудистых заболеваний, к примеру, хронической сердечной недостаточности, когда нарушается общий тонус сосудов и наблюдается гипертензия всей системы кровообращения.
Еще одна классификация связана со степенью проявления патологии. Всего разделяют 4 степени варикозного расширения вен пищевода:
- первая – начальный этап развития болезни. Диагностировать можно только эндоскопически, кровотечения не проявляются, размер варикозных узлов не превышает 3 мм;
- вторая – размер узелков остается прежним, но наблюдаются поражения стенок сосудов – утолщение или утоньшение, растяжения, изменяется контур. Кровотечения проявляются крайне редко, диагностировать можно при помощи контрастной рентгенографии;
- третья – появляется заметное сужение просвета вены, поражается слизистая, узлы становятся более крупными (5-7 мм) и заметными, поверхность сосудов теряет эластичность и тонус, меняет форму. Кровотечения наблюдаются часто и становятся главным факторов выявления заболевания. Диагноз подтверждается эндоскопическим и рентгенологическим исследованиями;
- четвертая – самая тяжелая стадия, при которой отдельные узелки объединяются в целые гроздья и могут полностью или частично перекрывать пищевод. Стенки сосудов становятся тонкими, легко повреждаются, а кровотечения частые и продолжительные.
Симптомы варикозного расширения вены пищевода
На первых стадиях развития заболевание никак себя внешне не проявляет и может быть обнаружено только при плановых медицинских осмотрах. Поэтому в большинстве случаев патология развивается до более тяжелых стадий, после чего начинают проявляться характерные симптомы:
- сильная одышка, причем как при различных видах активности, так и в спокойном состоянии, особенно в конце дня;
- изжога, которая может возникать не только после приема пищи, а и в любое время суток;
- боли и неприятные ощущения в грудине;
- сложности и затруднения при глотании;
- кровотечение и кровохаркание (только при варикозном расширении вен пищевода 3-4 степени). Чаще всего кровотечения при флебэктазии сопровождаются учащенным сердцебиением;
- сосудистая сетка на коже грудной клетки.
Также у больных может наблюдаться кровь в моче, фекалиях, рвоте. На фоне регулярных кровотечений может развиваться анемия и связанная с ней симптоматика: слабость, худоба, бледность, гиподинамия. Симптомы заболевания у детей и подростков не отличаются от взрослых.

Диагностика заболевания
При диагностировании важно учитывать не только симптоматику заболевания, которая может совпадать со многими другими патологиями, но и дополнительные факторы: образ жизни пациента, злоупотребление алкоголем, место работы, наследственность, сопутствующие заболевания (в первую очередь, печени и сердечно-сосудистой системы).
Кроме того, врач должен оценить общее состояние больного – цвет и состояние кожного покрова, уплотнения в животе и грудной клетке, отеки конечностей, наличие характерного рисунка из мелких сосудов на коже, увеличение внутренних органов брюшной полости (особенно печени). Также диагностируется состояние сердечно-сосудистой системы: наличие одышки. Пульс в спокойном состоянии и после нагрузки, кровяное давление.
Лабораторные методы исследования при подозрении на варикозное расширение вен пищевода включают следующие анализы:
- общий анализ крови – количество лейкоцитов и тромбоцитов;
- печеночные пробы – содержание билирубина, ферментов, холестерина;
- расширенная биохимия – содержание белка;
- определение свертываемости крови.
Если у больного в анамнезе есть кровотечения, обязательно также определить группу и резус-фактор для возможных экстренных мер по реанимации.
Для подтверждения диагноза используются инструментальные методы: фиброэзофагоскопия, гастроскопия, эндоскопия, УЗИ пищевода и печени, а также проведение рентгена с контрастированием. Наличие характерных изменений (наличие узелков, истончение и разрывы стенок сосудов, поражение слизистой, сужение просвета пищевода) служит достаточным аргументом для постановки диагноза и начала лечения варикозного расширения вены пищевода.

Первая помощь и лечение
Опасность для жизни пациента болезнь несет только в моменты открытых кровотечений – несвоевременно оказанная помощь может привести к летальной кровопотере. При поступлении больного с кровотечением первая помощь включает в себя купирование состояния при помощи специальных тампонов или зонда для криогенного воздействия на зону поражения. Кроме того, применяется переливание крови и плазмы, а у пациентов с нарушениями свертываемости – дополнительно введение коагулянтов и витамина К.
Следует понимать, что полное выздоровление при флебэктазии невозможно, потому стратегия лечения варикозного расширения вены пищевода направлена, в первую очередь, на болезни, которые стали причиной патологии, а также на профилактику повторных кровотечений. Терапия должна быть комплексной и включать в себя следующие этапы:
- выявление и лечение основного заболевания, которое стало причиной варикозного расширения вен пищевода (цирроз, сердечно-сосудистые заболевания, гепатит и т.д.);
- изменения образа жизни больного – необходимо сократить до минимума физические нагрузки, соблюдать личную гигиену и режим дня, больше отдыхать;
- диета – только в том случае, если этого требует основное заболевание (например, в случае поражения печени). Также стоит добавить продукты, рекомендуемые при анемии – красное мясо, шпинат, печенка, морепродукты, бобовые;
- медикаментозная терапия для поддержания состояния здоровья пациента: витаминные комплексы, антацидные препараты для снижения кислотности в кишечнике;
- оперативное вмешательство – назначается на поздних стадиях и включает как купирование пораженных участков сосудов (электрокоагуляция, криогенизация, покрытие специальными пленками), так и радикальные меры – удаление поврежденных вен, перевязка артерий и т.д. Лечение варикозного расширения вены пищевода в несколько раз снижает уровень смертности.
При вовремя выявленной болезни правильная терапия и соблюдение рекомендаций врача позволяет существенно улучшить качество жизни пациента и свести к минимуму возникновение кровотечений. Однако если патология выявлена на третьей и особенно четвертой стадиях, прогноз обычно неблагоприятный, особенно если используются консервативные методы лечения.
Профильный врач
При выявлении у больного кровотечения из пищевода необходимо экстренно доставить его в реанимацию для проведения необходимых процедур. В дальнейшем профиль специалиста определяется в зависимости от первопричины болезни: если варикозное расширение вены пищевода связано с патологиями печени, больного наблюдает гепатолог или гастроэнтеролог, если заболевание вызвано проблемами с сердечно-сосудистой системой – кардиолог. В большинстве случаев пациенты наблюдаются у гастроэнтеролога.
Рак пищевода
Чаще всего встречается в азиатском "поясе рака пищевода" — от севера Ирана через Среднюю Азию до центральных районов Китая и Японии, захватывая Сибирь. Это во многом обусловлено особенностями питания в данных регионах.
Злокачественное новообразование пищевода занимает шестое место по распространенности среди онкологических заболеваний. Развивается наиболее часто из эпителиальных клеток его слизистой оболочки (карцинома), реже наблюдается плоскоклеточный рак, редко – аденокарцинома, крайне редко – другие виды злокачественных новообразований.
Причины
Причины развития рака пищевода, как и других злокачественных опухолей, в настоящее время полностью не изучены. Большое значение имеет действие химических, механических или термических раздражающих факторов на слизистую пищевода, приводящее к возникновению хронического воспаления пищевода – эзофагиту, с последующим изменением его клеток (дисплазией). Клеточные изменения вследствие действия повреждающих факторов нарастают на фоне повышенной митотической активности (более интенсивного деления клеток) и приводят к злокачественному перерождению тканей пищевода и возникновению рака. Рак чаще возникает в верхней части пищевода, чем в нижней.
Поскольку рак возникает, как правило, на фоне хронического эзофагита, то заболевания, при которых наблюдается длительный воспалительный процесс в пищеводе, современная медицинская наука рассматривает как предрасполагающие к онкологическому заболеванию, или предраковые состояния. К таким состояниям относят пищевод Баррета (осложнение диафрагмальную грыжу).
Рак пищевода может быть обусловлен мутациями в гене р53, которые так же, как при поджелудочной железы, приводят к увеличению выработки аномального белка р53, не выполняющего свои функции защиты тканей от злокачественного перерождения. Причиной возникновения рака пищевода может быть вирус папилломы человека. Этот микроорганизм, в частности, был обнаружен в большом проценте случаев у больных раком пищевода жителей Китая (в ходе проводимых в этой стране исследований).
Способствуют развитию заболевания особенности питания, в частности, употребление горячей и грубой пищи, маринадов, алкоголя; дефицит витаминов, особенно В2 и А, а также железа, меди и цинка; вредные привычки (курение, алкоголь, жевание табака). Большой риск связан с сочетанием табака и алкоголя.
Симптомы
Начальные стадии рака пищевода протекают без симптомов. Проявляется заболевание только тогда, когда происходит нарушение процесса проглатывания и продвижения пищи по пищеводу. Это нарушение возникает при частичном перекрытии просвета пищевода растущей внутрь опухолью. Наличие небольшой опухоли может вызывать спазм стенки и, как следствие, поперхивание едой. При дальнейшем росте новообразования и перекрытии им большей части просвета пищевода больной может потерять способность к нормальному питанию, которое без специальных мероприятий приводит к истощению организма. Задержка пищи выше места сужения приводит к возникновению пищеводной рвоты, срыгиванию слюной и слизью.
Боль невысокой интенсивности за грудиной с иррадиацией в межлопаточную область при прохождении пищи и/или слюнотечение являются поздними симптомами и часто связаны с сопутствующим эзофагитом или прорастанием опухоли в соседние органы. При локализации рака в зоне кардии (перехода пищевода в желудок) первым признаком может быть не нарушение проглатывания и продвижения пищи, а постоянное срыгивание воздуха.
При росте опухоли за пределы пищевода она может сдавливать дыхательные пути с нарушением дыхания. Она также может сдавливать или прорастать в нервные стволы, располагающиеся рядом со стенкой пищевода, приводя к осиплости голоса, кашлю, развитию синдрома Горнера (опущение верхнего века, сужение зрачка, ослабление реакции зрачка на свет, расширение сосудов конъюнктивы глаза, западение глазного яблока, нарушение потоотделения на лице и покраснение кожи лица).
Болезни со сходными симптомами
При глотания (дисфагия), но эти нарушения имеют тенденцию к прогрессированию, хотя и очень медленному. Данное состояние также сопровождают ночной кашель, регургитация (движение в обратном направлении) или аспирация (вдыхание) пищевых масс, иногда повышенное выделение слизи при срыгивании, что связано с застоем в пищеводе. Периодическое возникновение нарушений глотания во время болевого приступа за грудиной свидетельствует в пользу спазма пищевода. Дисфагия сопровождает и раннюю стадию поражения пищевода при склеродермии, но при этом развивается рефлюкс (забрасывание) содержимого желудка в пищевод. Кроме того, дополнительными признаками склеродермии могут быть истончение кожи с просвечиванием подкожных сосудов, уменьшение амплитуды дыхательных движений.
Диагностические обследования
При развитии дисфагии (нарушений проглатывания и продвижения пищи) диагностическое значение имеет оценка ее выраженности и локализации. Наличие дисфагии дает основание заподозрить рак пищевода. Основными методами диагностики являются рентгенологический и эндоскопический с обязательным морфологическим исследованием образцов тканей из измененных участков слизистой оболочки пищевода.
Рентгенография пищевода
При рентгенографии пищевода, прежде всего, проводят исследование функции глотания с использованием рентгеноконтрастных веществ (сульфата бария) различной консистенции, за исключением выраженного сужения просвета пищевода, когда необходимо использовать водорастворимый контрастный препарат.. Это позволяет выявить, где наблюдаются нарушения: в глотке или в пищеводе. Если причина дисфагии в нарушении функции пищевода, то следующим этапом обследования должна быть оценка того, какая пища ее вызывает: только твердая или твердая и жидкая. Нарушение глотания твердой пищи предполагает наличие механической непроходимости пищевода и может быть обусловлено ранними проявлениями целого ряда заболеваний. Пожилой возраст, отсутствие изжоги, снижение массы тела – это факторы, помогающие диагностировать опухоль.
Рентгенография позволяет получить информацию не только о локализации, протяженности поражения, но и о состоянии органа в целом. Так как в вертикальном положении контрастное вещество быстро эвакуируется из пищевода, рентгенологическое исследование выполняют в положении пациента стоя и лежа.
Эндоскопическое исследование
На ранних этапах заболевания, когда оно протекает бессимптомно, обнаружить его можно только при эндоскопическом обследовании. Эта диагностическая процедура является методом, позволяющим помимо визуального осмотра слизистой пищевода взять для исследования ее часть для морфологического и гистологического исследования. В последние годы широко используется эндоскопическая ультрасонография, которая дает возможность оценить распространение опухоли в стенке пищевода и состояние прилежащих тканей, а также регионарных лимфатических узлов. Применение этого метода диагностики значительно повысило частоту выявления ранних форм рака пищевода, в том числе локализующихся только в пределах слизистой оболочки (рак in situ).
Другие методы
Отдаленные метастазы рака пищевода определяются при ультразвуковом исследовании и рентгеновской компьютерной томографии. При подозрении на прорастание опухоли в соседние структуры, прежде всего в бронхиальное дерево, необходимо провести исследование верхних дыхательных путей, в том числе бронхоскопию с морфологичеким изучением промывных вод бронхов и биопсийного материала.
Лечение. Профилактика
Основными методами лечения рака пищевода являются хирургические и все более широко применяемые эндоскопические.
Хирургические методы лечения
В лечении рака пищевода основное значение придается хирургическим методам, а также комбинации лучевой терапии и оперативного вмешательства. Очередность сочетания, объем лучевой нагрузки и комбинация ее с оперативным вмешательством зависят от стадии заболевания и локализации опухоли.
Основные виды хирургических операций:
• Экстирпация пищевода – радикальная операция, предусматривающая удаление пораженного пищевода вместе с регионарными лимфатическими узлами и окружающей жировой клетчаткой. Выполнение такой операции возможно не более чем у 5% больных вследствие поздней диагностики рака, пожилого возраста пациентов и наличия у них тяжелых сопутствующих заболеваний. Она очень травматична, в последующем пациенты нуждаются в проведении реконструктивной пластики пищевода.
• Операция Гарлока (резекция нижней трети пищевода, части желудка с малым сальником и формирование пищеводно-желудочного анастомоза) выполняется при опухолях в нижней трети пищевода и в области его перехода в желудок (кардии). Результаты этого вида хирургического лечения лучше, чем при экстирпации пищевода.
• Операция Льюиса – одномоментная субтотальная резекция пищевода и пластика его желудком. Выполняется при раке среднегрудной части пищевода.
Эндоскопические методы лечения
• Эндоскопическая резекция слизистой пищевода. Во время этого вмешательства под опухоль в подслизистый слой вводится физиологический раствор для «приподнимания» зоны поражения, которая затем удаляется специальной полипэктомической петлей.
• Фотодинамическая нетермическая деструкция проводится с использованием лазера, спектр излучения которого находится в зоне наибольшей чувствительности используемого фотосенсибилизирующего препарата. Фотосенсибилизатор вводится за 2–3 суток перед манипуляцией, за это время он накапливается в клетках пораженной области слизистой и под влиянием излучения активируется, разрушая опухолевые клетки.
• Лазерная деструкция выполняется световодом, вводимым через эндоскоп. Из-за невозможности гистологического исследования тканей подобный вид лечения используется у пациентов, которым невозможно радикальное хирургическое лечение и для прогноза заболевания которых оценка глубины прорастания опухоли не имеет определяющего значения.
• Дилатация (расширение) суженной области пищевода выполняется специальными типами бужей (медицинские инструменты цилиндрической формы для введения в трубчатые внутренние органы) или баллонных катетеров (катетеры с надувающимися воздухом и увеличивающимися в объеме баллонами). Данные манипуляции используются при наличии опухолей, суживающих просвет пищевода. Подобное лечение имеет непродолжительный эффект и часто используется как первый этап перед применением других эндоскопических методов лечения.
• Реканализация просвета пищевода применяется при полностью или частично перекрытом просвете пищевода, чаще в верхней его трети. Для этих целей можно проводить курсовое лазерное лечение для деструкции (выжигания) опухоли. Повторные процедуры обычно проводятся через 1–2 недели (после отторжения некротичесих масс), курс состоит из 2–4 сеансов лазерного воздействия. Также опухоль можно разрушить термическим воздействием полипэктомической петлей или электрокоагуляцией, выполняемой моно- или биполярным электродом. Для разрушения опухоли применяется также 96° этиловый спирт, вводимый инъекционной иглой через канал эндоскопа 2–3 раза с интервалом 5–7 дней. Хорошие функциональные результаты при использовании различных методов реканализации (возможность питаться через рот плотной и кашицеобразной пищей) достигаются в среднем у 75% пациентов.
Лучевая терапия
Лучевая терапия при операбельном раке пищевода проводится курсами до и после операции. До операции лучевая терапия выполняется при недифференцированных и инфильтративной формах рака, а также при локализации опухоли в средней трети пищевода, то есть в анатомической области, где сложно выполнить радикальное удаление опухолевых тканей. После операции она проводится, если при хирургическом вмешательстве не удалось радикально убрать опухоль или если существует риск обсеменения окружающих тканей раковыми клетками. При неоперабельных опухолях лучевая терапия используется в составе комплексных схем лечения с различными химиотерапевтическими препаратами. Например, применение комбинации цисплатины и 5-фторурацила в сочетании с лучевой терапией в дозе 50 Гр на область опухоли почти в 20% случаев приводит к полной регрессии опухоли.
Химиотерапия
Рак пищевода – опухоль, чувствительная к химиотерапии. Эффективность монотерапии при лечении такими препаратами, как фарморубицин, виндезин, блеомицин, митомицин, 5-фторурацил составляет от 15 до 20%. Использование схем комбинированной терапии с включением в их состав цисплатнины, позволяет достигнуть 40% эффективности при диссеминированном и до 70% при местнораспространенном опухолевом процессе.
Профилактика
Основным методом профилактики рака пищевода является выделение групп риска и обязательная диспансеризация пациентов, входящих в них. Для этого необходимо, чтобы врачи поликлиник проявляли онконастороженность при наблюдении пациентов с хроническим эзофагитом, пищеводом Баррета, стриктурами пищевода, ахалазией кардии и грыжей пищеводного отверстия диафрагмы, а сами пациенты не пренебрегали регулярными диагностическими обследованиями. При ранней диагностике рака пищевода возможности современной медицины позволяют эффективно лечить это заболевание.
Читайте также:
