Выявление туберкулеза. Распространенность туберкулеза
Добавил пользователь Владимир З. Обновлено: 29.01.2026
№ 461 - 462
4 - 17 апреля 2011
ТУБЕРКУЛЕЗ В РОССИЙСКОЙ ФЕДЕРАЦИИ 2009 г.
Аналитический обзор статистических показателей по туберкулезу, используемых в Российской Федерации
М., 2010, 224 страницы
Источник (форма №)
Впервые выявленные больные, всего
В т. ч. впервые выявленные больные среди постоянного населения*
Впервые выявленные больные среди иностранных граждан
Впервые выявленные больные, зарегнстр. другими ведомствами
* Общее число впервые выявленных больных по форме № 8, исключая данные по ФСИН и иностранным гражданам
Таблица 2.3 Выявление туберкулеза в некоторых регионах ВОЗ и странах мира,
2008 г. (стр. 57)
Регистрируемые значения**
Уровень случаев с М+
Все новые случаи и рецидивы М+
Новые случаи ТЛ с М+
Все новые случаи и рецидивы М+
Новые случаи ТЛ с М+
* Страна входит в число 22 стран с «наибольшим бременем туберкулеза».
** Суммарные данные по регистрации для всех стран мира и трех регионов ВОЗ, а также регистрируемая заболеваемость на 100 тыс. населения были рассчитаны на основе таблиц , включающих данные о населении.
Таблица 3.1. Оценка и регистрация случаев смерти от туберкулеза в странах мира (стр. 72)
Страна, регион
Оценки ВОЗ показателя смертности от туберкулеза
Качество работы системы регистрации случаев смерти
Оценка смертности от туберкулеза с учетом больных ВИЧ-инфекцией,
2007 г.
«Наилучшая оценка»(best estimate) ВОЗ, не включая больных ВИЧ-инфекцией,
2008 г.
коли-
чество умерших
на 100 тыс.насел.
качество данных 3
на 100 тыс.нас.
на 100 тыс.нас.
Зарегист-
рировано в когорте для лечения**, чел.
Исходы лечения когорты
успеш-
ное лечение, %
умерли (от всех причин), %
неуспеш-
ное лечение, %
преры-
вание, %
исход не опреде-
лен, %
Все страны мира
Страны Восточного Средиземноморья
*** ЮВА – Юго-Восточная Азия
Данный аналитический обзор продолжает серию изданий, выпущенных в 2007-2009 гг. В обзоре представлен анализ показателей, рассчитанных на основании данных государственной и отраслевой отчетности, обсуждено их значение для оценки эпидемиологической ситуации и качества противотуберкулезной помощи в Российской Федерации в 2007-2009 гг., рассмотрена их динамика за последние 10-15 лет. Анализ данных проведен с учетом международных определений и подходов, используемых в области обработки медицинской и эпидемиологической статистической информации.
Особое внимание уделено вопросам методики использования и интерпретации различных показателей, применяемых в Российской Федерации и за рубежом при оценке эффективности борьбы с туберкулезом, дано сравнение ситуации по туберкулезу в Российской Федерации, странах мира и Европейского региона ВОЗ.
Аналитический обзор является совместным изданием Министерства здравоохранения и социального развития Российской Федерации, Федерального государственного учреждения "Центральный НИИ организации и информатизации здравоохранения", НИИ фтизиопульмонологии ММА им. И.М. Сеченова, ГУ "Центральный НИИ туберкулеза РАМН", ФГУ "Санкт-Петербургский НИИФП", Федеральной службы исполнения наказаний и Федеральной системы внешней оценки качества клинических лабораторных исследований при участии Офиса Всемирной организации здравоохранения в Российской Федерации.
Издание предназначено для руководителей органов управления здравоохранением субъектов Российской Федерации и лечебно-профилактических учреждений, врачей-фтизиатров и эпидемиологов, организаторов здравоохранения.
Совершенствование организации медицинской помощи больным туберкулезом в Российской Федерации в рамках приоритетного Национального проекта "Здоровье".
О.В.Кривонос, Л.А.Михайлова, Г.С.Алексеева, Е.А.Кормачева
Туберкулез в Российской Федерации, основные факты
1. Надзор за туберкулезом и система статистической отчетности в Российской Федерации.
И.М.Сон, Е.И.Скачкова
2. Заболеваемость туберкулезом в Российской Федерации.
Е.М.Белиловский, С.Е.Борисов, Е.И.Скачкова, И.М.Сон, В.Б.Галкин, И.Д.Данилова, Д.Д.Пашкевич
2.1. Динамика регистрируемой заболеваемости туберкулезом в Российской Федерации и социально-профессиональная структура регистрируемых больных
2.2. Регистрируемая заболеваемость туберкулезом в федеральных округах и субъектах Российской Федерации
2.3. Заболеваемость туберкулезом в различных половозрастных группах
2.4. Структура выявляемого туберкулеза в Российской Федерации
2.5. Выявление больных туберкулезом с бактериовыделением
2.6. Заболеваемость лиц, находящихся в контакте с больными туберкулезом
2.7. Организация выявления больных туберкулезом в Российской Федерации
2.8. Рецидивы туберкулеза
2.9. Сравнение заболеваемости туберкулезом в мире, Европейском регионе ВОЗ и в Российской Федерации
3. Смертность больных туберкулезом в Российской Федерации.
С.Е.Борисов, Е.М.Белиловский, Е.И.Скачкова, И.М.Сон, М.В.Шилова, В.Б.Галкин, И.Д.Данилова
3.1. Общие сведения
3.2. Динамика и региональные различия показателя смертности
3.3. Структура показателя смертности от туберкулеза
3.4. Смертность от туберкулеза в мире и в Российской Федерации
4. Распространенность туберкулеза в Российской Федерации.
Е.М.Белиловский, С.Е.Борисов, Е.И.Скачкова, И.М.Сон, М.В.Шилова, И.Д.Данилова
4.1. Общие сведения. Значение показателя и его изменение за последние годы
4.2. Распространенность туберкулеза в субъектах Российской Федерации
4.3. Структура больных туберкулезом, состоящих на учете в противотуберкулезных учреждениях субъектов Российской Федерации
4.4. Распространенность туберкулеза и перемещение лиц, больных туберкулезом
4.5. Распространенность туберкулеза в мире и в Российской Федерации
5. Туберкулез у детей и подростков.
В.А.Аксенова, С.А.Стерликов, Е.М.Белиловский, А.Ю.Мушкин, И.Д.Данилова
5.1. Заболеваемость туберкулезом детей и подростков в Российской Федерации
5.2. Структура и локализация туберкулеза у детей
5.3. Распространенность туберкулеза и смертность от туберкулеза среди детей
5.4. Регистрируемая заболеваемость детей из групп риска
5.5. Оценка эффективности диагностики и выявления туберкулеза на основе данных по регистрации в IIIA группу диспансерного учета
5.6. Эффективность туберкулинодиагностики среди детей 0-17 лет
5.7. Вакцинация туберкулеза у детей и подростков
5.8. Туберкулез среди детей и подростков в Российской Федерации и в странах мира
6. Внелегочный туберкулез. П.К.Яблонский, А.Ю.Мушкин, Е.М.Белиловский, В.Б.Галкин
8. Контроль над туберкулезом в уголовно-исполнительной системе.
С.Н.Барышев, В.Е.Одинцов, С.Г.Сафонова, Е.М.Белиловский, И.Д.Данилова, С.А.Стерликов
9. ВИЧ-инфекция в Российской Федерации и ее влияние на заболеваемость туберкулезом. О.П.Фролова, Е.М.Белиловский, И.Г.Шинкарева, Е.Д.Юрасова
9.1. Система статистического учета и отчетности о случаях туберкулеза, сочетанного с ВИЧ-инфекцией, в Российской Федерации
9.2. Проблемы сбора данных о распространенности туберкулеза, сочетанного с ВИЧ-инфекцией
9.3. Общие сведения о распространении туберкулеза, сочетанного с ВИЧ-инфекцией, в Российской Федерации
9.4. Распространенность и смертность от туберкулеза, сочетанного с ВИЧ-инфекцией, в субъектах Российской Федерации
9.5. Сравнение определений и систем регистрации случаев туберкулеза, сочетанного с ВИЧ-инфекцией, в Российской Федерации и в других странах
10. Туберкулез с множественной лекарственной устойчивостью.
И.М.Сон, Е.М.Белиловский, Е.И.Скачкова, С.А.Попов, И.Д.Данилова
10.1. Показатели, используемые в Российской Федерации для характеристики распространения туберкулеза с множественной лекарственной устойчивостью
10.2. Отчетные формы, используемые в Российской Федерации для сбора данных о численности больных туберкулезом с множественной лекарственной устойчивостью
10.3. МЛУ ТБ среди впервые выявленных больных туберкулезом
10.4. Распространенность МЛУ ТБ среди больных с рецидивом туберкулеза и среди всех больных туберкулезом в Российской Федерации
10.5. Оценка и регистрация МЛУ ТБ в странах мира
11. Внешняя оценка качества выявления МБТ и определения их лекарственной чувствительности в Российской Федерации.
М.В.Шульгина, Е.В.Заикин, Е.М.Белиловский, В.Н.Малахов
11.1. Организация внешней оценки качества
11.2. Качество микроскопического выявления КУМ
11.3. Качество культуральных исследований по выявлению микобактерий туберкулеза
11.4. Исследования лекарственной чувствительности микобактерий туберкулеза
12. Сеть учреждений фтизиатрической службы. Ресурсы .
Е.И.Скачкова, И.М.Сон
12.1. Стационарная и санаторная помощь
12.2. Лаборатории
12.3. Кадры
12.4. Финансирование
Приложение 1. Определения, используемые в Российской Федерации для обозначения диспансерных групп, групп больных по истории регистрации и исходов лечения
Туберкулез
Возбудителем туберкулеза является бактерия (Mycobacterium tuberculosis), которая чаще всего поражает легкие. Туберкулез излечим и предотвратим.
Туберкулез распространяется от человека человеку по воздуху. При кашле, чихании или отхаркивании люди с легочным туберкулезом выделяют в воздух туберкулезные бактерии. Для инфицирования человеку достаточно вдохнуть лишь незначительное количество таких бактерий.
Около одной четверти населения мира инфицированы туберкулезом. Это означает, что люди инфицированы бактериями туберкулеза, но (пока еще) не больны и не могут его передавать.
Вероятность того, что люди, инфицированные туберкулезными бактериями, заболеют туберкулезом на протяжении своей жизни, составляет 5-15%. Люди с ослабленной иммунной системой, такие как люди с ВИЧ-инфекцией, люди, страдающие от недостаточности питания, или люди с диабетом, а также люди, употребляющие табак, подвергаются гораздо более высокому риску заболевания.
Когда у человека развивается активная форма туберкулеза, симптомы (кашель, лихорадка, ночной пот или потеря веса) могут оставаться умеренными на протяжении многих месяцев. Это может приводить к запоздалому обращению за медицинской помощью и передаче бактерий другим людям. За год человек с активной формой туберкулеза может инфицировать 5-15 человек, с которыми он имеет тесные контакты. Без надлежащего лечения в среднем 45% ВИЧ-негативных людей с туберкулезом и почти все ВИЧ-позитивные люди с ТБ умирают.
Кто подвергается наибольшему риску?
Туберкулез поражает преимущественно взрослых людей в их самые продуктивные годы. Однако риску подвергаются все возрастные группы. Более 95% случаев заболевания и смерти происходят в развивающихся странах.
Расстройства, вызванные употреблением алкоголя, и курение табака повышают риск заболевания туберкулезом соответственно в 3,3 и 1,6 раза. В 2019 г. 0,72 миллиона новых случаев заболевания туберкулезом во всем мире были связаны с расстройствами, вызванными употреблением алкоголя, и 0,70 миллиона случаев – с курением.
Глобальное воздействие туберкулеза
Туберкулез распространен во всем мире. В 2019 г. наибольшее число новых случаев заболевания туберкулезом произошло в Регионе Юго-Восточной Азии (44% новых случаев заболевания), за которым следовали Африканский регион (25%) и Регион Западной части Тихого океана (18%).
В 2019 г. 87% новых случаев заболевания туберкулезом произошло в 30 странах с тяжелым бременем туберкулеза. Две трети новых случаев заболевания туберкулезом пришлось на восемь стран — Индию, Индонезию, Китай, Филиппины, Пакистан, Нигерию, Бангладеш и Южную Африку.
Симптомы и диагностирование
Общими симптомами активного легочного туберкулеза являются кашель иногда с мокротой и кровью, боль в груди, слабость, потеря веса, лихорадка и ночной пот. ВОЗ рекомендует использовать молекулярно-диагностические экспресс-тесты в качестве первоначального диагностического теста для всех людей с признаками и симптомами туберкулеза, поскольку эти тесты имеют высокую диагностическую точность и приведут к значительным улучшениям в области раннего выявления туберкулеза и туберкулеза с лекарственной устойчивостью. В качестве экспресс-тестов ВОЗ рекомендует Xpert MTB/RIF, Xpert Ultra и Truenat.
Диагностирование туберкулеза с множественной лекарственной устойчивостью и других устойчивых форм туберкулеза (см. раздел о туберкулезе с множественной лекарственной устойчивостью ниже), а также ВИЧ-ассоциированного туберкулеза может быть сложным и дорогостоящим.
Особенно сложно диагностировать туберкулез у детей.
Лечение
Туберкулез можно лечить и излечивать. В случае активного туберкулеза, чувствительного к лекарствам, проводится стандартный шестимесячный курс лечения четырьмя противомикробными препаратами при обеспечении информирования и поддержки пациента со стороны работника здравоохранения или прошедшего специальную подготовку добровольного помощника. Без такой поддержки сложнее соблюдать схему лечения.
По оценкам, с 2000 г. благодаря диагностике и лечению туберкулеза было спасено 63 миллиона человеческих жизней.
Туберкулез и ВИЧ-инфекция
Вероятность того, что у людей с ВИЧ-инфекцией, разовьется активная форма туберкулеза, в 18 (15‑21) раз превышает аналогичный показатель среди людей, не инфицированных ВИЧ.
Для снижения смертности ВОЗ рекомендует применять 12-компонентный подход на основе сотрудничества в области туберкулеза и ВИЧ-инфекции, включая меры по профилактике и лечению инфекции и болезни.
Туберкулез с множественной лекарственной устойчивостью
Туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ) – это форма туберкулеза, которую вызывает бактерия, не реагирующая на изониазид и рифампицин, два самых эффективных противотуберкулезных препарата первой линии. МЛУ-ТБ можно лечить и излечивать, используя препараты второй линии. Однако такие варианты лечения ограничены и требуют проведения экстенсивной химиотерапии (длительностью до двух лет) дорогими и токсичными препаратами.
В некоторых случаях может развиваться более широкая лекарственная устойчивость. Туберкулез, вызываемый бактерией, которая не реагирует на самые эффективные противотуберкулезные препараты второй линии, может оставлять пациентов без каких-либо дальнейших вариантов лечения.
В 2019 г. МЛУ-ТБ по-прежнему представлял собой кризисную ситуацию и угрозу безопасности в области здравоохранения. В 2019 г. было выявлено и поставлено на учет в общей сложности 206 030 человек с туберкулезом с множественной лекарственной устойчивостью или с устойчивостью к рифампицину (МЛУ/РУ-ТБ), что на 10% больше, чем в 2018 г. (186 883 человека). Около половины глобального бремени МЛУ-ТБ приходится на 3 страны – Индию, Китай и Российскую Федерацию.
В настоящее время успех лечения достигается лишь у 57% пациентов с МЛУ-ТБ. В 2020 г. ВОЗ рекомендовала новую ускоренную (9-11 месяцев) схему лечения с использованием только пероральных препаратов для пациентов с МЛУ-ТБ. Исследование показало, что пациентам проще доводить до конца эту схему лечения по сравнению с более длительными схемами, продолжающимися до 20 месяцев. До начала лечения с помощью этой схемы следует исключить устойчивость к фторхинолонам.
В соответствии с руководящими принципами ВОЗ для выявления МЛУ/РУ-ТБ требуется бактериологическое подтверждение туберкулеза и тестирование на лекарственную устойчивость с использованием молекулярных экспресс-тестов, методов культивирования или технологий секвенирования. Для его лечения требуется курс терапии препаратами второй линии длительностью не менее 9 месяцев и до 20 месяцев, сопровождающийся консультированием и мониторингом побочных эффектов. ВОЗ рекомендует расширить доступ к схемам лечения с использованием только пероральных препаратов.
К концу 2019 г. 89 стран начали использовать ускоренные схемы лечения МЛУ-ТБ, а 109 стран импортировали или начали использовать бедаквилин в целях повышения эффективности лечения МЛУ-ТБ.
Глобальные обязательства и деятельность ВОЗ
Двадцать шестого сентября 2018 г. Организация Объединенных Наций (ООН) провела первое в истории совещание высокого уровня по туберкулезу, в ходе которого на уровне руководителей государств и правительств обсуждались статус эпидемии туберкулеза и то, как положить ей конец. Это совещание последовало за первой всемирной конференцией на уровне министров по борьбе с туберкулезом, организованной ВОЗ и правительством России в ноябре 2017 г. Итоговым документом стала политическая декларация, согласованная всеми государствами - членами ООН, в которой были подтверждены существующие обязательства в рамках ЦУР и Стратегии ВОЗ по ликвидации туберкулеза и приняты новые.
Задача 3.3 ЦУР включает ликвидацию эпидемии туберкулеза к 2030 г. В Стратегии по ликвидации туберкулеза определены контрольные показатели (на 2020 и 2025 гг.) и цели (на 2030 и 2035 гг.) в области снижения уровней заболеваемости туберкулезом и смертности от него. Целями на 2030 г. являются уменьшение на 90% числа случаев смерти от туберкулеза и снижение на 80% уровней заболеваемости туберкулезом (новые случаи на 100 000 населения в год) по сравнению с уровнями 2015 г. Контрольными показателями на 2020 г. являются снижение смертности от туберкулеза на 35% и снижение уровня заболеваемости туберкулезом на 20%. Стратегия также включает контрольный показатель на 2020 г., заключающийся в обеспечении того, чтобы пациенты с туберкулезом и их семьи не несли катастрофических расходов в результате заболевания туберкулезом.
Политическая декларация, принятая на совещании высокого уровня ООН, включает четыре новые глобальные цели:
- в течение 5-летнего периода с 2018 по 2022 г. обеспечить лечение для 40 миллионов человек с туберкулезом;
- в течение 5-летнего периода с 2018 по 2022 г. охватить профилактическим лечением латентной туберкулезной инфекции по меньшей мере 30 миллионов человек;
- к 2022 г. ежегодно выделять не менее 13 млрд долл. США на обеспечение всеобщего доступа к услугам по диагностике, лечению и уходу в отношении туберкулеза;
- ежегодно выделять не менее 2 млрд долл. США на исследования в области туберкулеза.
В соответствии с политической декларацией:
- В 2019 г. ВОЗ разработала и опубликовала Многосекторальный механизм обеспечения подотчетности в отношении туберкулеза. ВОЗ оказывает поддержку странам в области адаптации и использования механизма для выполнения принятых обязательств, а также для мониторинга и обзора прогресса и предоставления соответствующей отчетности при участии руководителей высокого уровня, всех соответствующих секторов, гражданского общества и других заинтересованных сторон.
- В 2020 г. Генеральный секретарь ООН представил Генеральной Ассамблее доклад о ходе работы, подготовленный и опубликованный при поддержке ВОЗ.
- Примерами лидерства высокого уровня в области обеспечения многосекторальной подотчетности являются инициативы по ликвидации туберкулеза на уровне президентов и глав государств, официально оформленные механизмы взаимодействия с заинтересованными сторонами и обеспечения их подотчетности в Индии, Индонезии, Пакистане, Филиппинах и Вьетнаме, а также национальные кампании по ускорению прогресса, такие как "Race to End TB" (Гонка в целях ликвидации туберкулеза).
ВОЗ тесно сотрудничает со странами, партнерами и гражданским обществом в области расширения масштабов деятельности в связи с туберкулезом. ВОЗ выполняет шесть основных функций, способствующих достижению целей политической декларации высокого уровня ООН, ЦУР, целей Стратегии по ликвидации туберкулеза и стратегических приоритетов ВОЗ:
Эпидемиология туберкулеза
Туберкулез (от лат. - tuberculum - бугорок) - это хроническое инфекционное гранулематозное заболевание, вызываемое микобактериями туберкулеза (МВТ) с определенными закономерными фазами развития.
Эпидемиология туберкулеза, являясь разделом, составной частью фтизиатрии, изучает источники заражения туберкулезом, пути передачи инфекции, распространенность туберкулеза как инфекционного заболевания среди населения и наиболее угрожаемые группы населения, среди которых имеется наибольший риск заболевания туберкулезом.
Задачи эпидемиологии туберкулеза:
- Определение угрожаемых групп.
- Масштабы и значение инфекции.
- Временные характеристики заболевания.
- География заболеваний.
- Резервуары и механизмы передачи.
- Факторы риска: почему одни инфицированные лица заболевают, а другие нет.
Необходимо учитывать, что туберкулез является не только медико-биологической проблемой, связанной со взаимодействием организма человека и возбудителя, но и проблемой социальной, поскольку социальные факторы влияют на состояние здоровья населения в целом и отдельных его групп.
В частности, большое значение имеют материальный уровень жизни, санитарная грамотность и культура, род занятий, жилищные условия, обеспеченность медицинской помощью и др.
Демографические особенности также должны быть приняты во внимание при изучении туберкулеза с эпидемиологических позиций: возрастной состав населения, в том числе удельный вес детей, распределение по полу, рождаемость, плотность населения и т. д.
Источники заражения
Основным источником заражения окружающих является больной туберкулезом легких с массивным бактериовыделением, который за сутки может с мокротой выделить миллиард и более микобактерий туберкулеза (МБТ). При скудном бактериовыделении, когда МБТ обнаруживаются лишь специальными методами (бактериологические пробы), заражение окружающих значительно меньше. Опасность также невелика при выделении больными МБТ не с мокротой, а с мочой, гноем. Наибольшую опасность представляют больные с обильным, постоянным бактериовыделением, которое выявляется с помощью микроскопии. Однако и при скудном бактериовыделении, обнаруживаемом только при посеве на питательные среды, больные также могут заражать окружающих, особенно при тесном контакте.
Больные с внелегочными формами туберкулеза, выделяющие микобактерии туберкулеза (туберкулез почек и мочевыводящих путей, свищевые формы туберкулеза костей и суставов, периферических лимфатических узлов и других органов), считаются также опасными для окружающих из-за риска заражения последних.
Вторым по значимости источником заражения является крупный рогатый скот, больной туберкулезом. При этом наибольшая опасность создается для животноводов и других работников, контактирующих с животными.
Остальные источники заражения туберкулезом имеют меньшее эпидемиологическое значение, так как встречаются реже. Такими источниками могут быть куры , различные животные (свиньи, овцы, верблюды и др.), в том числе и домашние (кошки, собаки).
Пути передачи инфекции
Заражение туберкулезом может быть при наличии прямого контакта с больным, который рассеивает микобактерии при кашле, чиханье, с капельками слюны при разговоре, поцелуях и т. д.
С давних пор основным путем заражения считался воздушно-капельный. Однако заражение возможно и без прямого контакта с больным — при соприкосновении с зараженными предметами, бельем, с пылевыми частицами, содержащими засохшую мокроту, другим материалом, содержащим микобактерии (воздушно-пылевой путь заражения).
Естественно, что опасность воздушно-пылевого заражения возрастает при невыполнении больным правил личной гигиены, недостаточной дезинфекции или ее отсутствии, при некачественной уборке помещения.
В связи с тем что микобактерии туберкулеза обладают высокой устойчивостью к воздействию внешних факторов, они длительное время (месяцы и годы) сохраняют жизнеспособность и патогенность в темноте в почве и сточных водах, при низкой температуре и обработке многими дезинфицирующими средствами, — воздушно-пылевой путь заражения заслуживает особого внимания.
Заражение туберкулезом возможно также алиментарным путем при пользовании общей посудой.
При контакте с больными животными заражение также чаще происходит воздушно-капельным или воздушно-пылевым путем. Возможен и алиментарный путь заражения — при потреблении некипяченого или непастеризованного молока, или приготовленных из него продуктов. Следовательно, алиментарный путь заражения может иметь место и при отсутствии прямого контакта с больными животными.
От больного туберкулезом человека заражение происходит обычно человеческим видом микобактерий туберкулеза.
Для человека эпидемиологически опасным является не только этот вид микобактерий, но и бычий вид. Особенностью заболевания туберкулезом, вызванным бычьим видом микобактерий, является частое поражение мочеполовых органов и периферических лимфатических узлов , лекарственная резистентность к изониазиду, что затрудняет химиотерапию. Легочный туберкулез иногда приобретает прогрессирующее течение, особенно в условиях позднего выявления заболевания.
Заражение человека может иногда вызываться птичьим видом микобактерий, которые обычно обладают полирезистентностью к химиопрепаратам. В случае возникновения заболевания (что отмечается весьма редко) оно, как правило, принимает прогрессирующий характер с образованием множественных деструкции в легких
У отдельных лиц отмечается заражение различными атипичными микобактериями. Вызванное ими заболевание в настоящее время принято называть микобактериозом. По клинико-рентгенологическим проявлениям и морфологическим реакциям оно не отличается от туберкулеза. Пути заражения атипичными микобактериями не описаны, хотя резервуар инфекции уже известен — почва, водоемы. Многие животные, в том числе крупный рогатый скот, могут быть заражены атипичными микобактериями, которые длительное время сохраняются в их организме. Заболевания микобактериозом носят спорадический характер, случаи передачи инфекции от человека к человеку не описаны.
Восприимчивость человека к туберкулезной инфекции.
Как известно, инфекционный процесс является результатом взаимодействия возбудителя (микобактерий туберкулеза) и организма, поэтому в эпидемиологических исследованиях важное место занимает изучение восприимчивости человека в туберкулезной инфекции. Человек обладает высокой естественной сопротивляемостью к туберкулезу. Однако сопротивляемость на протяжении жизни неодинакова и на заболеваемость туберкулезом влияют пол, возраст, сопутствующие заболевания, условия жизни и др.
Наиболее опасно заражение туберкулезом в детском возрасте, особенно в раннем детском возрасте (до года и в 1—5 лет). В этот период естественная резистентность еще несовершенна и не совершенствуется из-за недостаточного развития иммунологических механизмов.
Определенную роль играет наследственная предрасположенность или, наоборот, резистентность к туберкулезу.
С возрастом эти механизмы совершенствуются, приобретают значение другие факторы, которые отрицательно влияют на восприимчивость: недостаточное питание, сопутствующие заболевания, тяжелая работа, приводящая к систематическому переутомлению, нервно-психические срывы (стрессовые состояния) и т. д.
Очень большое влияние на течение инфекционного процесса оказывает наличие или отсутствие приобретенного иммунитета у заразившихся туберкулезом людей.
Как ни важны индивидуальные особенности каждого человека, эпидемиология туберкулеза изучает общие закономерности, определяющие распространение туберкулеза среди населения или его отдельных групп. Этим эпидемиологический подход к проблеме туберкулеза отличается от клинического, который изучает индивидуум. С данных позиций очень важно среди населения выделить группы с наибольшей восприимчивостью к туберкулезу. Такие группы принято называть группами населения с повышенным риском развития туберкулеза.
Принимая во внимание патогенез туберкулеза, повышенный риск развития первичных форм туберкулеза имеют неинфицированные лица, дети, подростки и взрослые до 30 лет, так как с увеличением возраста среди населения возрастает число инфицированных туберкулезом лиц: к 40 годам число таких случаев достигает 70—90%.
Число инфицированных людей также рассматривается как эпидемиологический показатель — инфицированность, которая выражается в процентах, т. е. на 100 жителей.
Часто инфицированность определяют применительно к различным возрастным группам.
В странах, в которых проводятся противотуберкулезная иммунизация новорожденных, ревакцинация детей и подростков, определение показателя инфицированности населения сталкивается с большими трудностями из-за появления положительной туберкулиновой пробы после вакцинации и ревакцинации. Тем не менее разработана методика расчетов, позволяющая установить «риск заражения» и взаимосвязь между этим показателем и численностью больных заразными формами туберкулеза.
Эпидемиологическая обстановка в мире, Российской Федерации.
Эпидемиологическую обстановку определяют следующие наиболее важные статистические показатели: инфицированность, заболеваемость, болезненность и смертность от туберкулеза.
Инфицированность МБТ -это число людей, зараженных ( инфицированных) микобактериями туберкулеза, на 100 тыс. населения. Выражается в процентах.
Заболеваемость - число впервые выявленных больных активным туберкулезом в течение года в расчете на 100 000 населения.
Болезненность (распространенность) - общее число больных активным туберкулезом, состоящих на учете в лечебных учреждениях на конец года, в расчете на 100 000 населения. Особое значение имеет показатель болезненности открытыми формами туберкулеза легких. Таким образом, распространенность отражает совокупную болезненность туберкулезом. Если бы все новые случаи были быстро излечены, то частота новых случаев и распространенность стали бы близко совпадающими. Но если пациенты не получают лечения или не полностью излечиваются, то накапливаются хронические формы туберкулеза, тем самым формируя различия в частоте новых случаев и распространенности туберкулеза.
Смертность - число лиц, умерших от туберкулеза в течение года, в расчете на 100000 населения.
По данным Всемирной организации здравоохранения (ВОЗ) от туберкулеза умирает больше людей, чем от СПИДа, малярии и тропических заболеваний, вместе взятых. Не зря туберкулез называют «главным инфекционным убийцей человечества».
Сейчас в мире каждые 10 секунд умирает от туберкулеза 1 человек, каждые 4 секунды заболевает 1 человек.
Ежегодно в мире регистрируют примерно 10 миллионов новых случаев туберкулеза и примерно 3 миллиона человек умирают от этого заболевания в течении года.
По прогнозам специалистов в 2020 году на планете будет около 1 миллиарда людей, инфицированных микобактериями туберкулеза, 200 миллионов заболевших туберкулезом и 70 миллионов умерших от этой болезни.
Заболеваемость туберкулезом в России в 2009 году была 82,6 на 100 тыс. населения. В 2010 году -77, 4 на 100тыс.
Показатели заболеваемости туберкулезом в различных регионах сильно варьируются. Так в 2010 году заболеваемость в Москве была 45,5; в Санкт-Петербурге 43; в Туве 233,4, в Приморском крае 200,5.
В разных странах мира эпидемиологическая обстановка в связи с туберкулезной инфекцией различная. В экономически развитых странах отмечаются низкие, а в развивающихся - высокие показатели распространенности туберкулеза. Так, например, в Исландии 4,1; в Замбии - 488,0.
Смертность от туберкулеза в России в 2009 году была 16,8 на 100 тыс. В 2014 году 9,8 на 100 тыс. населения, что более чем в 20 раз выше, чем в США.
Наблюдается утяжеление течения туберкулеза, увеличивается число деструктивных форм, участились случаи остропрогрессирующих форм, особенно казеозной пневмонии с наличием быстро развивающихся каверн, захватывающей 2-3 и более долей легких, остается высокой первичная инвалидность от туберкулеза.
По нормам ВОЗ туберкулез может считаться ликвидированным как распространенное заболевание, если заболеваемость составляет 10, смертность -2 человека на 100 тыс. населения, а инфицированность детей до 14 лет не превышает 1%.
Сегодня в России наблюдается довольно печальная картина: каждую секунду инфицируется один человек; инфицированность взрослого населения составляет не менее 80%; каждый день туберкулез уносит в могилу 80 россиян. Среди умерших 75% - лица трудоспособного возраста.
Эксперты ВОЗ относят Россию к числу 22 стран с самой высокой распространенностью туберкулеза в мире – мы входим в первую десятку наиболее неблагополучных.
Очень напряженной является эпидобстановка в тюрьмах, где заболеваемость заключенных выше примерно в 30 раз.
В оценке эпидемиологической ситуации важное значение имеет показатель инфицированности МБТ, который характеризует объем резервуара туберкулезной инфекции среди населения. Отмечается смещение первичного инфицирования с детского возраста на более старшие возрастные группы. При этом снижение инфицированности среди детей в первую очередь объясняется уменьшением числа источников распространения туберкулезной инфекции и проведением массовых вакцинаций и ревакцинаций БЦЖ.
Противотуберкулёзная вакцина в своё время серьёзно снизила детскую заболеваемость, которая продолжает оставаться одной из самых низких на постсоветском пространстве
В условиях массовой вакцинации БЦЖ достоверность инфицированности относительна в связи с трудностью разграничения инфекционной и поствакцинальной туберкулиновой аллергии. Поэтому в качестве объективного критерия оценки эпидемиологической ситуации используют показатель ежегодного риска инфицирования или заражения туберкулезом. Этот показатель может быть установлен при повторной (через год) постановке туберкулиновой пробы: по числу лиц с виражом туберкулиновой реакции.
В настоящее время широко применяется Диаскин-тест для разграничения поствакцинальной и инфекционной аллергии.
Сравнивая статистические показатели по туберкулезу в России в настоящее время, можно прийти к выводу. Что для ликвидации туберкулеза как распространенного заболевания в нашей стране потребуется значительное время. Известно, что основным принципом здравоохранения является предупреждение (профилактика) болезней – предупредить заболевание всегда легче, чем лечить его. Поэтому в борьбе с туберкулезом основное внимание должно уделяться его профилактике, а также своевременному выявлению больных туберкулезом и их лечению
Группы риска
Известны контингенты людей, у которых риск заболевания туберкулезом выше, чем у остального населения. Это так называемые группы риска.
Сегодня больные туберкулезом - нередко наркоманы, БОМЖи, заключенные или отбывшие заключение, ВИЧ-инфицированные, хронические алкоголики, безработные, мигранты из регионов с повышенной заболеваемостью туберкулезом - это так называемые социальные группы риска по туберкулезу.
Однако существует среди населения группы людей с повышенным риском развития туберкулеза по состоянию здоровья, так называемые медицинские факторы риска.
К этой группе риска следует отнести больных с хроническими воспалительными заболеваниями легких, с повторными атипичными пневмониями, с многократно повторяющимися заболеваниями верхних дыхательных путей, перенесших экссудативный плеврит, с профессиональными заболеваниями легких, язвенной болезнью желудка и двенадцатиперстной кишки, с оперированным желудком, сахарным диабетом или страдающих хронической недостаточностью надпочечников, лечащихся длительно гормональными препаратами, рентгенположительных лиц, излеченных и снятых с учета после перенесенного туберкулеза.
Выделение указанных групп и систематическое обследование их считается одним из непременных условий своевременного выявления туберкулеза. Врачи общей лечебной сети должны быть осведомлены об угрожаемых контингентах и регулярно ежегодно проводить им флюорографическое обследование в поликлинике.
Под наблюдением диспансера находятся и определенные группы здоровых лиц, которые имеют наиболее высокий риск заболевания туберкулезом: эпидемиологические группы риска — к ним относятся лица, проживающие вместе с больными открытой формой туберкулеза (контакты), впервые инфицированные дети и подростки МВТ (виражные), излеченные от туберкулеза с большими остаточными посттуберкулезными изменениями, с гиперергическими туберкулиновыми пробами.
К факторам, повышающим риск возникновения туберкулеза, относятся:
-наиболее значимым в мире стал ВИЧ,
- курение (особенно более 20 сигарет в день) — увеличивает вероятность развития туберкулеза в 2 — 4 раза,
- хронические неспецифические заболевания легких,
-пылевые заболевания легких,
- тяжелые операции и травмы,
-язвенная болезнь желудка и двенадцатиперстной кишки,
- беременность и роды,
-алкоголизм и наркомания,
-заболевания, при которых необходимо длительное применение гормональных или цитостатических препаратов,
- врожденные и приобретенные иммунодефициты.
Среди впервые заболевших туберкулезом 90 %, составляют лица из групп риска.
В настоящее время наибольший риск заболеть туберкулезом имеют лица, не инфицированные МБТ и не вакцинированные БЦЖ, - это дети и подростки. У взрослых туберкулез развивается чаще в результате эндогенной реактивации посттуберкулезных изменений. Резервуар эндогенной инфекции и число инфицированных среди населения остаются значительными, поэтому туберкулез (согласно эпидемиологическим прогнозам) еще долгое время будет распространенным заболеванием.
Туберкулез, как инфекционное заболевание, требует изучения закономерностей эпидемиологического процесса. По определению Л.В. Громашевского «эпидемический процесс - это сумма явлений и закономерностей воспроизводства одним случаем заболевания других аналогичных случаев».
Главными причинами, вызывающими увеличение распространенности туберкулезной инфекции, являются: ухудшение социально-экономических условий жизни населения; увеличение миграционных процессов; рост численности социально-дезадаптированных групп населения и контингентов, находящихся в местах заключения, а также недостаточное финансирование лечебных и профилактических противотуберкулезных мероприятий. Способствуют активизации эпидемического процесса туберкулезной инфекции и медико-биологические, возрастно-половые, социально-профессиональные эпидемиологические обстоятельства. Например, сахарный диабет, ВИЧ-инфекция и другие хронические заболевания со сниженной сопротивляемостью, пубертатный и старческий возраст, алкоголизм, контакт с больным туберкулезом человеком или
животными и т. д.
Распространенность туберкулезной инфекции и клинические проявления ее разнообразны. Поэтому понимание эпидемиологии туберкулеза особенно важно, поскольку является основой для разработки мер профилактики, диагностики, лечения, программ борьбы с этим заболеванием для органов здравоохранения.
Выявление туберкулеза. Распространенность туберкулеза
Туберкулез является широко распространенным инфекционным заболеванием, имеющим высокую социальную значимость. Часто заболевание не имеет выраженных проявлений. Поэтому так важна полноценная и своевременная диагностика туберкулеза, особенно у детей.
Какие методы диагностики туберкулеза существуют сегодня?
Проба Манту
Уже более века туберкулиновая проба Манту является привычным методом выявления туберкулезной инфекции. Она используется в основном при массовой диагностике среди детей и подростков. Целью проведения туберкулиновой пробы (пробы Манту) является как раннее выявление туберкулеза, так определение необходимости повторной вакцинации здоровых детей для развития специфического иммунитета.
Суть метода заключается в том, что внутрикожно вводится специальное вещество – туберкулин – компонент микробактерий туберкулеза. Спустя три дня медицинский работник оценивает реакцию организма на него. Проба Манту – это не прививка. Этот особый тест показывает наличие иммунитета к микобактериям туберкулеза, никакого риска заражения туберкулезом от проведенной пробы нет.
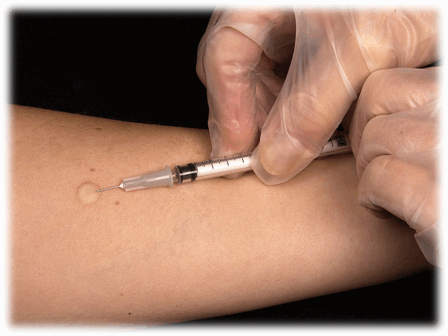
Несмотря на широкую распространенность этого метода, его дешевизну и простоту, возможность большого охвата населения, имеется ряд недостатков:
Необходим особый уход за местом инъекции;
Высокая частота ложноположительных или ложноотрицательных результатов, в том числе провоцируемых различными внешними и внутренними факторами.
Если ребенок был привит менее чем за месяц до пробы, переболел или было обострение какого-либо хронического заболевания, или ребенок чесал место пробы, его заклеивали пластырем, применяли антисептики – результаты могут быть искажены. Также результаты искажаются при нарушении техники проведения или качества препарата (хранили или перевозили неправильно). Реакция может возникать и при наличии в организме микроорганизмов, сходных с туберкулезными микобактериями, или при наличии аллергии, в том числе и на само вещество. Таким образом, проба Манту дает только общие представления о том, есть ли иммунитет к туберкулезу или нет.
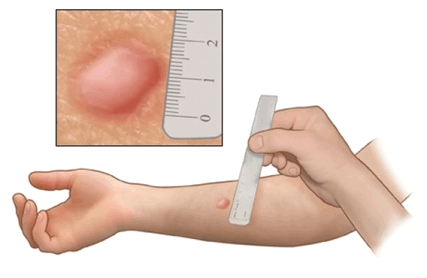
Диаскинтест
Более 10 лет назад был расшифрован геном микобактерий туберкулеза. Открытие антигенов, специфичных для M. Tuberculosis человека, позволило разработать препарат Диаскинтест® (ДСT), который представляет собой комплекс рекомбинантных белков продуцируемых специальной кишечной палочкой. Он так же, как и Манту, предназначен для внутрикожного введения. Все дети с положительной реакцией на пробу Манту, выявленные при массовых обследованиях, при наличии соответствующих показаний направляются на консультацию к детскому фтизиатру в противотуберкулезную организацию для диагностики активного туберкулеза и виража пробы Манту, где им в обязательном порядке делают внутрикожную пробу с ДСТ. При положительной реакции на ДСТ всех детей тщательно обследуют, в том числе с применением компьютерной томографии.
позволяет уточнять и отсеивать ложноположительные реакции на пробу Манту,
позволяет исключить некоторые ошибки диагностики туберкулеза,
применяется в тех случаях, когда родители отказываются от пробы Манту, потому как представляет собой еще более «чистый» препарат, содержащий только белок, по своему строению идентичный белкам микобактерий туберкулеза.
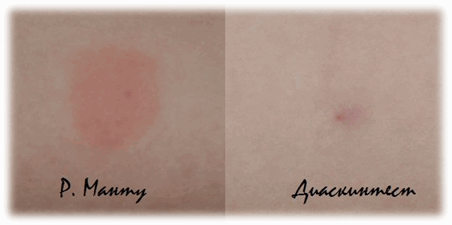
Однако, он имеет ряд недостатков, так как также может давать ложноотрицательные результаты, не выявляет ранние и латентные формы туберкулеза, стоит дороже и также зависит от многих внешних и внутренних факторов, в том числе от техники введения, состояния здоровья ребенка.
Таким образом, проведение ДСТ отсеивает детей с аллергией на туберкулин, детей с ложными положительными реакциями и выявляет именно тех детей, которые подозрительны по инфицированию туберкулезом или которые уже болеют им.
Квантифероновый тест
Один из современных методов лабораторной диагностики туберкулеза, который помогает в выявлении как активного, так и скрытого туберкулеза. При его проведении никаких внутрикожных проб не ставят, а просто забирают венозную кровь на анализ, как при любом другом лабораторном исследовании. Этот метод выявляет в крови ребенка специфический интерферон, который может обнаружиться только у инфицированных туберкулезом.
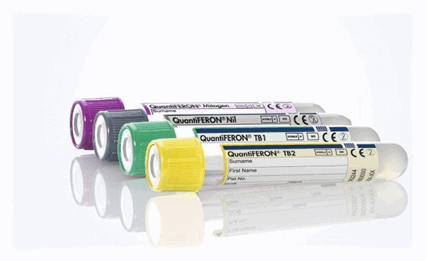
Преимуществами теста являются его высокая чувствительность и специфичность, отсутствие каких-либо противопоказаний к проведению, он может проводиться вне зависимости от вакцинаций и болезней ребенка. Результаты анализа не зависят от вакцинации БЦЖ.
Квантифероновый тест делают в тех случаях, когда требуется выявление туберкулёзной инфекции после получения сомнительных результатов пробы Манту или ДСТ. Метод может использоваться для выявления туберкулёза в детских учреждениях во время карантина (когда использование внутрикожных проб недопустимо). Также тест применяют для выявления инфекции у лиц из групп риска — медицинских работников отделений ВИЧ-инфицированных, противотуберкулезных организаций, тюремных больниц, людям с противопоказаниями для туберкулиновой пробы.
Существенным недостатком теста является то, что он не может отличить обычное инфицирование и болезнь. Большинство взрослых людей в течении жизни, так или иначе, встречаются с возбудителем туберкулеза, хотя болезнь не развивается. Кроме того квантифероновый тест в 10% случаев дает ложноотрицательные результаты (при инфицировании особым штаммом «коровьего» туберкулеза). Тест довольно дорогой, делают его далеко не во всех лабораториях.
Наряду с кванифероновым тестом применяются и такие высокоточные лабораторные исследования, как ПЦР диагностика или анализ Т-клеточного маркера туберкулеза. В целом, они обладают теми же достоинствами и недостатками, что и квантифероновый тест и их используют для уточнения диагноза.
Теперь мы видим, что нет идеального единого метода диагностики. Диагностику туберкулеза проводят комплексно и поэтапно. Это позволяет выявить детей, которым необходима консультация фтизиатра, профилактическое лечение или полноценная противотуберкулезная помощь.
Россия демонстрирует один из самых значительных темпов снижения заболеваемости и смертности от туберкулеза в мире
Материал опубликован 24 марта 2020 в 19:00.
Обновлён 27 марта 2020 в 15:28.
Министерство здравоохранения Российской Федерации совместно с Представительством Всемирной организации здравоохранения в Российской Федерации провело пресс-конференцию, посвященную Всемирному дню борьбы с туберкулезом, который отмечается 24 марта. В мероприятии приняли участие помощник Министра здравоохранения Ляля Габбасова, главный внештатный фтизиатр Минздрава России Ирина Васильева и глава Представительства ВОЗ в России Мелита Вуйнович.
Туберкулез является одной из 10 ведущих причин смерти в мире. Согласно данным ВОЗ ежегодно в мире туберкулезом заболевают до 10 миллионов человек, и около 1,5 миллионов человек умирают от этой болезни, в т.ч. 20% от ко-инфекции ВИЧ и туберкулез.
В последние годы Российская Федерация демонстрирует один из самых впечатляющих темпов снижения заболеваемости и смертности от туберкулеза в мире, что является фактом, признанным ВОЗ. Так, число заболевших за период с 2000 по 2019 год снизилось более, чем в 2 раза (с 133 229 человек в 2000 году до 60 531 человек в 2019 году), а умерших от туберкулеза – более, чем в 4 раза (с 29 966 человек в 2000 году до 7 264 человек в 2019 году), что является результатом приоритетного отношения государства к проблеме туберкулеза.
Предварительные результаты 2019 года показали сохранение позитивной тенденции последних лет по улучшению эпидемической ситуации по туберкулезу. В 2019 году заболеваемость туберкулезом – по сравнению с 2018 годом снизилась на 7,2 % (с 44,4 до 41,2 на 100 000 населения), а смертность от туберкулеза - на 11,8 % (с 5,9 до 5,2 на 100 тыс. населения).
Снижение показателей заболеваемости туберкулезом и смертности от туберкулеза происходит на фоне повышения охвата населения профилактическими осмотрами на туберкулез, широкого внедрения современных методов диагностики туберкулеза, разработки и внедрения современных клинических рекомендаций (протоколов лечения), учитывающих международный опыт, и как следствие снижение доли запущенных форм туберкулеза среди впервые выявленных больных туберкулезом.
Наибольшей сложностью для проведения противотуберкулезных мероприятий в настоящее время является особенность возбудителя заболевания – его лекарственная резистентность к противотуберкулезным препаратам. За последние 3 года в Российской Федерации отмечается тенденция к снижению (а не рост, как в предыдущие годы) показателя распространенности больных туберкулезом с множественной лекарственной устойчивостью: 2016 г. – 25,8; 2017 г. – 24,7; 2018 г. – 23,6; 2019 г. – 21,4 на 100 000 населения. Значительно возросла эффективность лечения пациентов этой категории пациентов и соответствует общемировым показателям.
Особенностями организации противотуберкулезных мероприятий в Российской Федерации является сеть специализированных противотуберкулезных организаций, четкая нормативная база, регулирующая деятельность специалистов, доступность современных методов диагностики лекарственно устойчивого туберкулеза и лекарственной терапии для всех выявленных больных за счет средств государства.
Российская Федерация тесно сотрудничает с ВОЗ в вопросах элиминации туберкулеза. Так, уже более 20 лет существует и функционирует Рабочая группа высокого уровня по туберкулезу Министерства здравоохранения Российской Федерации и ВОЗ. Созданная в августе 1999 года эта рабочая группа стала первым в мире уникальным механизмом взаимодействия национального министерства здравоохранения и Всемирной организации здравоохранения. На протяжении времени своей работы она позволяет объединять усилия представителей российских федеральных органов исполнительной власти, ВОЗ, национальных и международных передовых научных кадров.
Российская Федерация также инициировала создание Сети научных исследований по туберкулезу в рамках объединения стран БРИКС. Ожидается, что по итогам деятельности сети БРИКС будут получены ценные научные результаты, которые позволят повысить эффективность противотуберкулезных мероприятий в странах БРИКС. Российская Федерация также поддерживает проводимую в Сети подготовительную работу по запуску странами БРИКС совместных многоцентровых клинических испытаний лекарственных средств для профилактики и терапии туберкулеза.
Читайте также:
