Заболевания костей, суставов и мышц
Добавил пользователь Евгений Кузнецов Обновлено: 30.01.2026
Боль в суставах (артралгия) может возникать в единичном или одновременно в нескольких суставов (полиартралгия). Артралгии наблюдаются при ревматических, эндокринных, инфекционных, опухолевых, неврологических, аутоиммунных заболеваниях, травмах, лишнем весе. Выяснение причин суставных болей имеет важную дифференциально-диагностическую значимость; проводится с помощью рентгеновских, ультразвуковых, лабораторных, инвазивных методов (артроцентез, артроскопия). Лечение артралгии сводится к терапии обусловившего ее заболевания. Применяются симптоматические меры (анальгетики, местное тепло, мази), иммобилизация, физиотерапия, оперативные вмешательства.
Классификация
Артралгии различаются по локализации и глубине, количеству вовлеченных суставов, характеру и интенсивности болевого синдрома, его суточной ритмичности, длительности существования, связью с определенным видом движений. При наличии болей в единичном суставе говорят о моноартралгии, при одновременном или последовательном болевом синдроме в нескольких суставах – об олигоартралгии, при вовлечении 5 или более суставов – о синдроме полиартралгии.
По характеру артралгического синдрома различают острую и тупую боль; по интенсивности – от слабой и умеренной выраженности до интенсивной; по типу течения – преходящую и постоянную. Чаще артралгия возникает в крупных суставах – тазобедренных, коленных, плечевых и локтевых, реже в средних и мелких – лучезапястных, голеностопных, межфаланговых.
Возникновению боли в суставах способствует раздражение нейрорецепторов синовиальных оболочек суставных капсул медиаторами воспаления, продуктами иммунных реакций, солевыми кристаллами, токсинами, остеофитами. В ревматологии принято выделять следующие виды суставных болей:
- вызванные токсическим синдромом при острых инфекциях;
- первичный эпизод или перемежающаяся (интермиттирующая) артралгия при остром или рецидивирующем артрите;
- длительно текущая моноартралгия крупных суставов;
- олиго- или полиартралгический синдром, сопровождающий вовлечение синовиальных оболочек или прогрессирующие дегенеративно-дистрофические изменения хряща;
- остаточная поствоспалительная или посттравматическая артралгия в суставах;
- псевдоартралгия.
Почему болят суставы
Общие инфекционные заболевания
Артралгический синдром нередко сопровождает течение острых инфекций. Боль в суставах может отмечаться как в продромальном периоде заболевания, так и в ранней клинической стадии, протекающей с лихорадкой и интоксикацией. Для инфекционной формы артралгии характерна «ломота» в суставах нижних и верхних конечностей, полиартикулярный характер болей, их сопряженность с миалгией. Подвижность в суставе при этом полностью сохранена. Обычно артралгия инфекционного характера исчезает в течение нескольких суток по мере ослабления токсического синдрома, обусловленного основным заболеванием.
Инфекционные артриты
Возможны варианты развития постинфекционной реактивной артралгии после перенесенных острых кишечных или урогенитальных инфекций; параинфекционного артралгического синдрома, вызванного туберкулезом, инфекционным эндокардитом, вторичным сифилисом. Нередко причиной болей в суставах служат очаги имеющейся хронической инфекции ‒ пиелонефрита, холангита, аднексита, паратонзиллярного абсцесса либо паразитарной инвазии.
Остаточные артралгии после перенесенных воспалений суставов носят хронический или преходящий характер. В течение недель либо месяцев могут сохраняться боли и тугоподвижность в суставах; в дальнейшем самочувствие и функции конечностей полностью восстанавливаются. При хронической форме артралгии ее обострения бывают связаны с перенапряжением, метеолабильностью, переохлаждением.

Ревматические заболевания
Боль в суставах по типу поли- или ологиартралгии является основным симптомом воспалительных ревматических заболеваний. Для ревматических артралгий характерен постоянный, интенсивный, мигрирующий болевой синдром, вовлечение крупных суставов преимущественно нижних конечностей, ограниченность движения в суставах.
Дебют ревматоидного артрита, а также системные ревматические заболевания проявляются полиартикулярным синдромом, захватывающим мелкие симметричные суставы стоп и кистей, двигательной скованностью по утрам.
При микрокристаллическом подагрическом артрите артралгия проявляется в виде рецидивирующих приступообразных болей в изолированном суставе, которые, внезапно возникнув, быстро достигают пиковой интенсивности и не ослабевают несколько суток.
Дегенеративные поражения суставов
Постепенно нарастающая в течение длительного времени боль в суставах может свидетельствовать о деформирующем остеоартрозе и других дегенеративно-дистрофических поражениях. В этом случае типичным является вовлечение коленных или тазобедренных суставов; тупой, ноющий, связанный с нагрузкой тип болей и их исчезновение в покое. Артралгия может носить метеозависимый характер, сопровождаться «похрустыванием» суставов во время движения, ослабевать при использовании местной отвлекающей терапии.
Травмы суставов
Ушибы, вывихи суставов, повреждения связочного аппарата, внутрисуставные переломы сопровождаются выраженным болевым синдромом. Пораженный сустав становится отечным, деформированным, горячим на ощупь. Нарушается опорная функция нижней конечности, затрудняются движения в суставе, иногда возникает патологическая подвижность. Травмы могут сопровождаться кровоизлиянием в полость сустава, что приводит к его тугоподвижности.
Онкологические заболевания
Стойкие олиго- и полиартралгии длительного течения, сопровождающиеся формированием «пальцев Гиппократа» (деформации ногтей и дистальных фаланг по типу «часовых стеклышек» и «барабанных палочек»), свидетельствуют о паранеопластическом поражении синовиальных оболочек. У таких пациентов следует заподозрить онкологическую патологию внутренних органов, в первую очередь рак легких.
Эндокринные заболевания
Частыми причинами болей в суставах являются эндокринные расстройства – первичный гиперпаратиреоз, овариогенные дисфункции, гипотиреоз, ожирение. Суставной синдром эндокринного генеза протекает в форме олигоартралгии, сопряженной с оссалгией, миалгией, болями в тазовых костях и позвоночнике.
Прочие причины
Среди прочих возможных причин артралгий следует выделить:
- интоксикацию тяжелыми металлами (таллием, бериллием);
- частые перегрузки или микротравмы суставов;
- длительную лекарственную терапию;
- посталлергические реакции;
- плоскостопие;
- Х-образную или О-образную деформацию конечностей;
- псевдоартралгии, симулированные первичной оссалгией, невралгией, миалгией, сосудистой патологией, психосоматическими расстройствами.
Диагностика
Поскольку боли в суставах являются лишь субъективным симптомом, на первый план при выяснении причин их возникновения выступают клинико-анамнестические характеристики и физикальное обследование. Необходима консультация врача-ревматолога, ортопеда. С целью дифференциации этиологии артралгии проводится ряд объективных исследований:
- Рентгенография суставов. Является рутинным методом, позволяющим обследовать любые суставы при различных заболеваниях. Чаще всего выполняется рентгенография в одной или 2-х проекциях, также возможно исследование в специальных укладках, проведение контрастной артрографии. Более детальная картина состояния костно-хрящевых и мягких тканей суставов доступна при КТ и МРТ-визуализации.
- УЗИ суставов. Позволяет обнаружить выпот в суставной полости, костные эрозии, изменения синовиальной оболочки, измерить ширину суставных щелей. Доступность сонографии делает ее незаменимой для диагностики ревматических патологий суставов.
- Инвазивные методы. По показаниям выполняется пункция сустава, биопсия синовиальной оболочки. В спорных случаях осуществляется диагностическая артроскопия, позволяющая осмотреть полость сустава изнутри, произвести диагностические и лечебные мероприятия.
- Лабораторные тесты. Помогают определить наличие воспалительного процесса, ревматических заболеваний. В периферической крови определяют СОЭ, уровень С-реактивного белка, мочевой кислоты, специфических маркеров иммунопатологии (ревматоидный фактор, антинуклеарные антитела, АЦЦП). Важным диагностическим методом является микробиологическое и цитологическое исследование синовиальной жидкости.
- Дополнительные методы диагностики:термография, подография.
Лечение
Помощь до постановки диагноза
При любых болях в суставах необходимо соблюдать покой и не нагружать конечность. Метаболические причины артралгий диктуют необходимость соблюдения сбалансированной диеты, нормализации веса. При свежих травмах необходимо приложить к суставу холод, иммобилизировть поврежденную конечность с помощью шины или фиксирующей повязки. Допускается прием обезболивающих препаратов или НПВС.
Пренебрежение грамотным обследованием и лечением при артралгии чревато развитием необратимых функциональных нарушений суставов – ригидности, анкилозов, контрактуры. Поскольку боли в суставах могут служить маркером самых различных заболеваний, обращение к врачу необходимо при возникновении и сохранении суставного синдрома свыше 2-х суток.
Консервативная терапия
В терапии болей в суставах основная роль отводится лечению ведущей патологии. Медикаментозное лечение артралгии направлено на купирование воспалительных внутрисуставных процессов и болевого синдрома. Системная терапия включает использование нестероидных противовоспалительных средств (ибупрофена, диклофенака, напроксена, нимесулида).
При умеренной артралгии или наличии противопоказаний к пероральному приему препаратов проводится локальная наружная терапия согревающими, противовоспалительными и анальгезирующими мазями, содержащими диклофенак, кетопрофен, скипидарную мазь. Накладываются аппликации с диметилсульфоксидом на область сустава. Рекомендованы занятия суставной гимнастикой, физиотерапевтические процедуры (лекарственный электрофорез, магнитотерапия, фонофорез, ДМВ-терапия).
В случае необходимости выполняются периартикулярные блокады, внутрисуставные инъекции глюкокортикоидов, хондропротекторов, протезов синовиальной жидкости. Многообещающими современными методами терапии хронических суставных патологий являются озонотерапия, плазмолифтинг суставов, ортокин-терапия.
Хирургическое лечение
Различные виды оперативных вмешательств обоснованы при болях в суставах, вызванных травмами, а также хроническими заболеваниями, приводящими к утрате функции сустава. Они могут проводиться открытыми (артротомия) или эндоскопическими (артроскопия) методами. В зависимости от причинного заболевания выполняются:
- артропластика;
- артродез;
- пластика связок;
- санация полости сустава;
- удаление патологических образований (кист, внутрисуставных тел);
- синовэктомия;
- эндопротезирование суставов.
2. Диагностика и лечение отдельных форм ревматических заболеваний с позиции доказательной медицины/ С.К.Аджигайтканова. – 2013.
Боль в стопе
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в стопе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Стопа состоит из 26 костей, которые, соединяясь между собой, образуют несколько суставов, скрепленных многочисленными упругими мышцами и прочными связками. На ней лежит вся тяжесть тела человека, поэтому боль в стопе вызывает не только дискомфорт, но во многих случаях ограничивает двигательную активность.
В одних случаях при сборе анамнеза врачу достаточно таких характеристик боли в стопе, как ее локализация и условия возникновения, а также наличие сопутствующих заболеваний и прочих симптомов, которыми эта боль сопровождается (онемения стопы, зуда кожи и др.). В других – поиск причины боли требует тщательного лабораторного и инструментального обследования.
Разновидности боли в стопе
По длительности различают:
- Острую боль в стопе – такое явление чаще всего связано с травмами - переломами костей, разрывом или растяжением связок, сильным ушибом.
- Хроническую боль, которая беспокоит пациента в течение длительного времени, в некоторых случаях при отсутствии должного лечения у человека формируется вынужденный тип походки, что связано с попытками сохранить функцию передвижения, щадя при этом пораженную конечность. Причинами такого состояния могут быть как заболевания непосредственно стопы, так и патологии различных систем организма.
- Диффузную боль – захватывает всю стопу.
- Локальную боль – четко ограничена определенной зоной.
Следующая причина – воспалительные процессы, затрагивающие суставы стопы. К ним относятся подагра, хондрокальциноз (псевдоподагра), ревматоидный артрит.
Подагра – это заболевание, возникающее вследствие нарушения обмена мочевой кислоты. Отложение в суставах солей мочевой кислоты носит название подагрического артрита. При этом заболевании чаще всего поражается первый плюснефаланговый сустав, что проявляется сильнейшим приступом боли, покраснением этого сустава, отеком, повышением температуры. Обычно обострение подагрического артрита длится 6–7 дней.
Ревматоидный артрит – системное заболевание, при котором в том числе поражаются суставы стоп и кистей. Характерна утренняя скованность и боль в кистях и стопах.
Боль в стопе может быть симптомом патологии костных структур. В этом случае речь может идти о таких заболеваниях как остеомиелит, остеопороз, бурсит головки плюсневой кости и т.д.
Остеомиелит может стать следствием открытых переломов, инфицированных ран, оперативных вмешательств на стопе. Проявляется нарастанием боли, ухудшением общего состояния. Боль пульсирующая, распирающая, усиливающаяся при любых движениях.
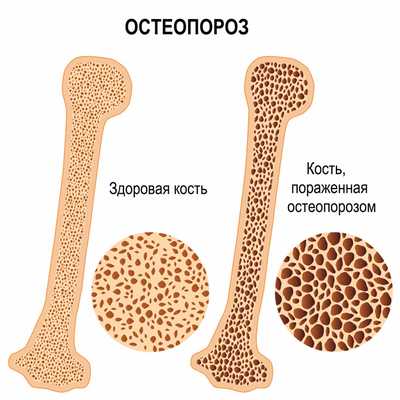
При остеопорозе из-за снижения плотности костной ткани нарушается ее прочность. Этому состоянию способствуют гормональная перестройка у женщин в период климактерия и во время беременности, некоторые эндокринные заболевания, недостаточное поступление кальция и фосфора извне, а также чрезмерные нагрузки на опорно-двигательный аппарат.
Бурсит головок плюсневых костей – это изменения в суставных сумках суставов стопы, связанное с их повышенной травматизацией из-за возрастного истончения защищающих их жировых прослоек. Проявляется появлением болящих «шишек» в проекции суставов стоп.
К заболеваниям связочного аппарата стопы с болевым синдромом относят, например, подошвенный фасциит. Пяточная фасция – это пластинка из соединительной ткани, которая начинается от пяточной кости и заканчивается прикреплением к головкам плюсневых костей. При повышенных нагрузках, избыточном весе, плоскостопии фасция растягивается и травмируется, что вызывает развитие в ней воспаления. Такое состояние носит название подошвенного фасциита и проявляется болью в подъеме стопы и по ее бокам.
Отличительной особенностью этого заболевания также является то, что боль возникает по утрам, после ночного отдыха, усиливается при нагрузке, а в некоторых ситуациях может привести к хромоте.
Состояние, когда происходит окостенение фасции в месте ее прикрепления к пяточной кости и возникает сильная боль в пятке при ходьбе, называют пяточной шпорой.
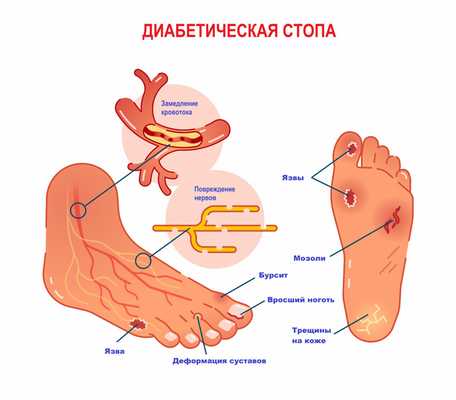
Причиной боли в стопах может быть сахарный диабет – заболевание, при котором из-за нарушения обмена глюкозы страдают и сосуды микроциркуляторного русла. Диабетическая остеоартропатия (разновидность диабетической стопы) поражает преимущественно плюснепредплюсневые сочленения. Боль в стопах вначале неинтенсивная, но по мере развития патологического процесса становится продолжительной, появляется даже в покое, формируется грубая деформация стоп.
При нейропатической форме диабетической стопы формируются зоны с гиперкератозом, на их месте образуются болезненные язвы и трещины.
Для ишемической формы диабетической стопы характерны боли при ходьбе, стойкая отечность стоп, ослабление пульсации артерий.
Диабетическая стопа с развитием гангрены, наряду с облитерирующим атеросклерозом и эндартериитом, является одним их самых серьезных осложнений при сахарном диабете.
Плоскостопие характеризуется изменением формы свода стопы, что ведет как к перераспределению нагрузки на кости и мышцы стопы, так и к передавливанию сосудов и нервов, проходящих в той части подошвы, которая в норме в акте ходьбы не участвует. К причинам развития плоскостопия можно отнести перенесенный в детстве рахит, ношение неправильно подобранной неудобной обуви, занятия тяжелой атлетикой, врожденную слабость соединительной ткани, врожденную разницу в длине ног и т.д.
Воспалительные процессы в мягких тканях стопы также становятся причиной боли. При попадании инфекции в мелкие ранки во время педикюра или травматизации кожи пальцев ног может развиться панариций (гнойное воспаление околоногтевых тканей).
Для панариция характерна стреляющая боль в пораженном пальце, нарушающая сон, выделение гноя из ранки, покраснение и отек пальца.
Вросший ноготь (онихокриптоз) – это врастание ногтевой пластинки в боковой край ногтевого валика. Проявляется это состояние дергающей болью в пораженном пальце, отеком; возможно осложнение в виде присоединения инфекции.
К каким врачам обращаться при боли в стопе
Боль в ступне приносит существенный дискомфорт и часто затрудняет передвижение, поэтому следует заранее решить, к какому врачу обратиться, чтобы избежать длительного стояния в очередях и лишних походов в клинику. Как правило, диагностикой, лечением и реабилитацией людей с деформирующим или травматическим поражением костей, суставов, мышц, связок опорно-двигательной системы занимается ортопед. Однако пациентам с сахарным диабетом в первую очередь нужно записаться на прием к эндокринологу , а с сосудистыми проблемами - к врачу-флебологу. Ревматологи занимаются терапией заболеваний, связанных с хроническими поражениями соединительной ткани. Врач-травматолог консультирует пациентов с травмами стопы. При появлении симптомов, напоминающих клинику вросшего ногтя, остеомиелита или панариция, необходимо обратиться к хирургу.
В большинстве случаев помощь может быть оказана на амбулаторном этапе, но иногда требуется госпитализация.
Диагностика и обследования при боли в стопе
Диагноз «Остеопороз» выставляется на основании рентгенографии костей и данных анализов крови на содержание кальция, фосфора и прочих необходимых показателей.
Ломота в мышцах
Ломота в мышцах — это специфическая тянущая и «скручивающая» боль, неприятное ощущение жжения и покалывания в мускулатуре. Симптом часто сопровождается слабостью, скованностью движений, локальной гиперемией кожи. Ломота наблюдается при миозитах, фибромиалгии, сосудистой патологии, инфекционных заболеваниях, интоксикациях. Для выявления причины расстройства применяют электромиографию, рентгенографию, УЗИ, лабораторные методы, неврологическое обследование. Для купирования симптоматики используют НПВС и анальгетики, физиотерапевтические процедуры.
Причины ломоты в мышцах
Физическое перенапряжение
Умеренная болезненность, тяжесть в мышцах появляются ближе к вечеру вследствие истощения запасов гликогена и накопления в мышечной ткани молочной кислоты. Мускулы ног и рук ломит у нетренированных лиц после занятий в тренажерном зале, слишком интенсивные нагрузки у спортсменов также сопровождаются ломотой. Тяжесть и тянущая боль встречаются у людей, которые весь день проводят на ногах. При этом ноги как будто «гудят», становится больно ходить, на коже хорошо видны поверхностные вены. Дискомфорт уменьшается после пары часов отдыха с приподнятыми нижними конечностями.
Авитаминоз
Распространенная причина мускульной ломоты в осенне-зимний период — недостаток витаминов группы В и аскорбиновой кислоты, гиповитаминоз Е. Эти вещества способствуют адекватному кровоснабжению и трофике мышц, улучшают нервно-мышечную проводимость. При авитаминозе возникает резкая слабость, которая наиболее выражена в конечностях. Человеку трудно выполнять привычные физические нагрузки, в мышцах ощущается дрожь. Ломота и парестезии (чувство «ползания мурашек», покалывания) беспокоят периодически в любое время суток. На коже иногда появляется петехиальная сыпь.
Миозиты
Первым признаком неспецифического воспалительного процесса является внезапно начинающаяся ломота и боль в мышцах. Характерны сильные тупые или стреляющие болевые ощущения, при которых ограничивается объем активных движений. Кожа над участком поражения приобретает ярко-розовый цвет, местная температура повышается, иногда возникает отечность, за счет чего развивается асимметрия. Причины, с которыми пациенты связывают появление миозитов, — переохлаждение или воздействие сквозняков, резкие неудачные движения.
Специфические изменения мышечной ткани происходят при системном коллагенозе — дерматомиозите. Неприятные симптомы ощущаются в мышцах плечевого и тазового пояса — больные жалуются на ломоту и парестезии, которые сочетаются с резкой слабостью. Привычные действия — подъем по лестнице, одевание, вставание со стула затруднены. При распространении патологического процесса на мышцы шеи голова свисает на грудь. Боль сопровождается характерной красно-синюшной сыпью на лице, которая имеет вид «лиловых очков».
Травмы
Ломота возникает при легких повреждениях тела, когда суставы и кости остаются целыми. Развитие локальных болевых ощущений возможно после ушибов, сочетающихся с подкожными кровоизлияниями и нарушением целостности мышечных волокон. Резкие боли беспокоят в первые 2-3 дня, затем отмечается неинтенсивный дискомфорт в пораженном участке, который не нарушает работоспособность. При неполных разрывах мышц вследствие воздействия сторонней силы ощущается сильная боль, которая усугубляются во время активных и пассивных движений.
Плоскостопие
Дискомфортные ощущения и тяжесть в мускулатуре голени могут иметь остеогенные причины, чаще всего ломота встречается при нарушении конфигурации сводов стопы и усиленной нагрузке на отдельные мышечные группы. Симптомы развиваются после длительной ходьбы, спортивных занятий с повышенной нагрузкой на ноги. Больные плоскостопием сообщают о скручивающих и сжимающих болях в ногах, слабости и невозможности продолжать ходьбу. Клиническая картина проявляется сильным болевым синдромом в передней части стопы или пятке, при тяжелой степени определяются нарушения походки и сколиоз.
Болезни артерий нижних конечностей
У людей среднего и старшего возраста основными этиологическими факторами появления ломоты и тяжести в ногах считаются патологические процессы в артериальном русле. Изменение кровоснабжения интенсивно работающих мышечных волокон сопровождается резкой болезненностью при нагрузках и даже в состоянии покоя, характерны местные признаки в виде похолодания и побледнения конечностей, отсутствия волос на голенях. Возможными сосудистыми причинами мышечной ломоты являются:
- Атеросклероз. Вначале дискомфорт и несильная тупая боль возникают по всей нижней конечности во время быстрой ходьбы, из-за чего человек вынужден останавливаться на несколько минут (так называемая «перемежающаяся хромота»). Затем болезненность в мышцах усиливается, беспокоит даже при медленной ходьбе или в покое.
- Эндартериит. Симптоматика преимущественно ощущается в дистальных отделах ноги, чаще ломит икроножные мышцы. Клиническая картина сходна с атеросклерозом, но включает более выраженные трофические изменения в пораженной области — побледнение и истончение кожи, местное снижение температуры кожного покрова.
- Тромбоз глубоких вен. Типичны резкие односторонние боли в конечности, которые постепенно стихают и сменяются мускульной ломотой, дискомфортом и нарастающей слабостью в ноге. При отсутствии медицинской помощи такое состояние вызывает изменения с формированием трофических язв, нарушением чувствительности.
Варикозное расширение вен
В патологический процесс чаще вовлекаются венозные сосуды нижних конечностей. Клиническая картина варикоза развивается постепенно, неуклонно прогрессирует. Сначала после длительного пребывания в вертикальном положении в ногах появляется кратковременное чувство тяжести. Затем беспокоит сильная ломота в мышцах голени, которая исчезает только после длительного отдыха с возвышенным положением ног. В тяжелых случаях болевые ощущения сильные, жгучие, они сохраняются даже в покое и не исчезают после отдыха. Вены увеличиваются в размерах, набухают, очень болезненны при пальпации.
Ревматоидный артрит
Ломота при ревматоидном артрите обусловлена воспалительными причинами — накоплением провоспалительных медиаторов и цитокинов, которые стимулируют болевые рецепторы в мускульной ткани. Мышцы ломит вблизи пораженных суставов, кожа над ними гиперемированная и горячая на ощупь. По утрам наблюдается сильная скованность движений, длящаяся более 1 часа. Симптомы прогрессируют, со временем формируются стойкие мышечные контрактуры, которые значительно ограничивают движения в пораженной конечности.
Инфекции
В продромальном периоде любых инфекционных процессов ломит мышцы и суставы, что обусловлено генерализацией воспалительного процесса и токсическим действием возбудителя. Дискомфортные проявления чаще отличаются умеренной интенсивностью, но иногда руки и ноги «крутит» так, что человек не может заниматься работой и домашними делами. Симптомы сопровождаются признаками общего недомогания, головной болью, повышением температуры тела. Самые распространенные инфекционные причины миалгий:
- Респираторные заболевания: грипп, ОРВИ, инфекционный мононуклеоз.
- Поражение пищеварительной системы: ротавирусный энтерит, вирусы Коксаки, все виды вирусных гепатитов.
- Бактериальные инфекции: скарлатина, сальмонеллез, иерсиниоз.
Гельминтозы
Ломота в ногах и руках, которая сменяется интенсивными мышечными болями и судорогами, характерна для трихинеллеза. Вначале наблюдаются неспецифические диспепсические симптомы, а через пару дней внезапно возникает дискомфорт мышц лица и шеи, препятствующий открыванию рта или сгибанию головы. Развиваются резкие схваткообразные боли в руках, голенях, вызванные миграцией и накоплением личинок трихинеллы. Мышцы ломит и при других паразитарных инвазиях: аскаридозе, тениаринхозе, эхинококкозе.
Полинейропатия
Ломота, слабость, парестезии и другие неспецифические дискомфортные ощущения в мышцах отмечаются при нарушении периферической иннервации. Патология нервов приводит к диффузным расстройствам температурной и тактильной чувствительности на участке поражения, болезненности при нагрузке на мускулатуру конечностей. Симптомы полинейропатии не имеют четкой цикличности, появляются вне зависимости от времени суток. По мере прогрессирования состояния ломота уменьшается, что связано с необратимым поражением нервных окончаний.
Подобные проявления в дистальных участках нижних конечностей характерны для декомпенсированного сахарного диабета. Причины нейропатии заключаются в гликозилировании важных белков и токсическом воздействии сорбитола на миелиновые оболочки. В ногах ощущается тяжесть и умеренный дискомфорт, возможны затруднения при ходьбе. Из-за ишемии мышц ног развивается резкая боль при попытке идти быстро. В запущенных стадиях диабетической нейропатии болезненные ощущения становятся невыносимыми, на стопе и пальцах формируются язвы, которые при присоединении инфекции переходят в гангрену.
Фибромиалгия
Для фибромиалгии характерна ломота в мышцах без очевидной причины. Болезненность распространяется на разные мышечные группы, человеку кажется, что болит все тело будто после интенсивной тренировки в спортивном зале. Возникают тянущие, сжимающие или ноющие боли, ограничивается подвижность конечностей и туловища. Ключевые причины, провоцирующие ломоту в теле без температуры, — переутомление, хронические стрессы, поражение внутренних органов. По утрам отмечается скованность движений, которая сохраняется на протяжении 3 месяцев и более. При сильных болях нарушается сон.
Патология внутренних органов
Мышечный дискомфорт обусловлен феноменом отраженных болей, когда нервные импульсы от пораженного внутреннего органа по общим путям распространяются на мышечные группы определенного дерматома. Человек испытывает различную по интенсивности боль, чувство сдавливания и растяжения мышц, парестезии. Симптомы возникают изолированно, явные причины развития ломоты отсутствуют. Такое состояние наиболее характерно для хронических болезней органов живота — холецистита, панкреатита, мезаденита.
Интоксикация организма
Отравления экзогенными соединениями или эндогенными токсинами сопровождаются общим недомоганием и мышечной ломотой, которая затрагивает крупные мышцы верхних и нижних конечностей, спины. Симптомы проявляются на фоне тяжелого общего состояния, пациенты испытывают мучительную боль в теле, которая зачастую сочетается с рвотой и диареей. Интоксикация продуктами метаболизма наблюдается при декомпенсации соматических заболеваний (почечной или печеночной недостаточности), массивных гнойных процессах.
Иммунодефицит
Одним из первых признаков нарушения иммунитета является недомогание и разбитость, на фоне которых появляются ноющие мышечные и суставные боли, резкая слабость. Болезненные ощущения возникают во всем теле, но наиболее выражена тяжесть в ногах, часто «крутит» коленные и локтевые суставы. Симптоматика иммунодефицита сохраняется в течение нескольких месяцев, выявляется длительное повышение температуры до субфебрильных значений. Усиление болей в мышцах связано с присоединением вторичных вирусных или бактериальных инфекций.
Злокачественные новообразования
Опухолевый процесс даже на ранней стадии нарушает работу всего организма, почему и возникает болезненность без четкой локализации. Длительные жалобы на ломоту в мышцах конечностей без видимой причины в сочетании с слабостью и апатией, резким похудением позволяют заподозрить наличие онкологической патологии. Если опухоль прорастает непосредственно из мускульной ткани, развиваются ограниченные боли, которые постепенно усиливаются. Из-за постоянного болевого синдрома нарушается сон, больные утрачивают трудоспособность.
Редкие причины
- Неврологические заболевания: вегето-сосудистая дистония, неврозы и истерические состояния, клещевой энцефалит.
- Эндокринная патология: тиреоидит, гипотиреоз, хроническая надпочечниковая недостаточность.
- Наследственные гемолитические анемии: микросфероцитоз Минковского-Шофара, серповидно-клеточная анемия, талассемия.
- Особо опасные инфекции: ботулизм, бешенство, столбняк.
- Эпидемическая миалгия.
- Аутоиммунные процессы: узелковый периартериит, васкулит.
- Длительный прием гиполипидемических препаратов.
Боли и ломота в мышцах встречаются при различных патологических состояниях, поэтому первичное обследование организует врач-терапевт, основной задачей которого становится исключение наиболее типичных причин расстройства. Для диагностики используются современные инструментальные методы, позволяющие визуализировать состояние мышц и внутренних органов, лабораторные анализы. Наибольшей информативностью отличаются:
- Ультразвуковое исследование. УЗИ мягих тканей, в зоне которых отмечаются наиболее сильные болевые ощущения, проводится для обнаружения признаков воспалительного процесса — утолщения и отека, наличия скоплений жидкости или гноя, неоднородной эхогенности. Для исключения ревматоидного артрита и других коллагенозов сканируют крупные суставы.
- Рентгенография. Для выявления деформации костей и суставов, обнаружения патологических новообразований делают рентгеновские снимки пораженной конечности или позвоночника. Для уточнения размеров и формы объемных образований могут потребоваться КТ или МРТ. Чтобы исключить неврологические причины миалгий, показана КТ головного мозга.
- ЭФИ мышечной системы. Оценка функционального состояния отдельных мышц при помощи регистрации электрических импульсов на электромиограмме позволяет диагностировать первичные миопатии, мышечные дистрофии. Степени нарушения периферической нервно-мышечной передачи импульсов оценивают по данным электронейрографии.
- Биопсия мышц. Исследование назначается, когда нужно установить природу обнаруженного новообразования или изучить микроскопическое строение мускулатуры. Биопсия мышцы позволяет дифференцировать доброкачественные и злокачественные опухоли, используется для подтверждения мускульной дистрофии. При обнаружении личинок устанавливают диагноз трихинеллеза.
- Исследование крови. Обращают внимание на маркеры повреждения мышц — креатинин и креатинфосфокиназу, оценивают уровень антинуклеарных антител, ревматоидного фактора. Специфические серологические реакции выполняют для исключения инфекционных причин ломоты в мускулах. Дополнительно исследуют гормональный профиль.
Для изучения сосудов рекомендована сонография артерий, УЗИ вен нижних конечностей, изменения интимы артерий выявляются с помощью селективной ангиографии. Неврологическое исследование мышечного тонуса и рефлексов помогает обнаружить патологии центральной нервной системы. При подозрении на злокачественные опухоли назначают сцинтиграфию со специальным контрастным веществом.
Если болевые ощущения и дискомфорт вызваны обычным перенапряжением, достаточно полноценного отдыха и ограничения физических нагрузок в течение ближайших 2-3 дней. Чтобы обеспечить организм витаминами, рекомендуется соблюдать сбалансированную диету с высоким содержанием нежирного мяса, свежих овощей и фруктов. Жалобы на длительную ломоту в мышцах рук и ног являются показанием для обращения к специалисту. При сильных мышечных болях для облегчения состояния можно выпить анальгетики.
Физиотерапия
В остром периоде воспаления мышц проводят электрофорез с димексидом, анальгетиками и противовоспалительными средствами. Для снятия болей показано сухое тепло. После ликвидации основных симптомов для улучшения трофики и кровоснабжения мышечной ткани назначают лазерную и электромагнитную терапию. Для увеличения объема движений и нормализации функции мышц подбирают упражнения ЛФК. При варикозе необходимо постоянно носить компрессионные чулки, для компенсации плоскостопия пациенты должны использовать ортопедические стельки.
Медикаментозная терапия
Для достижения стойкого клинического эффекта необходимо назначение терапии, воздействующей на первопричину появления ломоты в теле. Симптоматическое лечение включает ненаркотические анальгетики и спазмолитики, которые облегчают состояние пациента. Важно обеспечить функциональный покой пораженных мышечных групп, для этого применяют фиксирующие повязки, ортезы. Для этиотропного и патогенетического лечения болевых ощущений в мышцах используют следующие лекарственные препараты:
- Противовоспалительные средства. НПВС эффективны при неспецифических миозитах, поскольку устраняют боль и признаки воспаления, улучшают функцию мышцы. Их принимают внутрь, а противовоспалительные мази и гели наносят на область поражения.
- Миорелаксанты. Препараты помогают при сильном мышечном дискомфорте и судорогах, которые не купируются другими лекарствами. Вводятся ограниченное время, преимущественно по схеме лечения острого болевого синдрома.
- Антидепрессанты. Агонисты рецепторов серотонина показаны при хронических болях, развивающихся при фибромиалгии, системных болезнях соединительной ткани. Для повышения эффекта их комбинируют с легкими транквилизаторами.
- Антибиотики. Назначаются в случае бактериальных инфекций, которые сопровождаются ломотой в теле. Для терапии вирусных заболеваний эффективны интерфероны. При трихинеллезе необходимо принимать противогельминтные средства.
- Антиагреганты. Лекарства улучшают кровоток в дистальных сегментах артерий, повышают кровоснабжение мышц ног при атеросклерозе и эндартериите. Для лечения варикоза принимают венотоники, препараты, стабилизирующие реологические свойства крови.
- Витамины. Тиамин и другие витаминные препараты группы В улучшают трофику нервных волокон, нормализуют процессы нейромышечной передачи. Также эффективен токоферол, который обладает антиоксидантными свойствами.
- Цитостатики. Показаны в комбинации с глюкокортикоидами при тяжелых формах системного поражения соединительной ткани. Используются при злокачественных новообразованиях костно-мышечной системы.
2. Внутренние болезни по Тинсли-Харрисону/ под ред. Э. Фаучи, Ю. Браунвальда, К. Иссельбахера. — 2005.
3. Миалгии: подходы к дифференциальной диагностике, лечение/ Шостак Н.А.// Современная ревматология — 2013 - № 3.
4. Терапия боли: диагностика и лечение фибромиалгии/ Данилов А.Б.// Эффективная фармакотерапия — 2010 - № 5.
Боль в костях
Боль в костях: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боль в костях, или оссалгия, как правило, является симптомом основного заболевания, если не связана с травмой - ушибом или переломом.
Разновидности боли в костях
Боль в костях может возникать остро, в течение короткого промежутка времени, или нарастать постепенно и носить хронический характер.
Боль может носить локальный характер или иррадиировать (отдавать) в другие части тела.
Возможные причины боли в костях
Самая очевидная причина оссалгии - травмы. Как правило, такая боль носит острый характер и усиливается при движении. Ее продолжительность зависит от объема травмы и течения процесса восстановления.
Другая причина – воспалительное поражение кости, которое может быть следствием или травмы, или распространения инфекционного агента с током крови из других очагов в организме. Одним из самых тяжелых заболеваний является остеомиелит, для которого характерно гнойное повреждение костной ткани.
Риск развития болевого синдрома присутствует при недостатке в организме кальция и фосфора. Такое состояние может развиться как и из-за недостаточного поступления этих микроэлементов с пищей, так и в результате патологий паращитовидной и щитовидной желез, поскольку именно они отвечают за регуляцию фосфорно-кальциевого обмена, а также из-за дефицита витамина D.
Отдельного внимания заслуживают наследственные и опухолевые заболевания, поражающие красный костный мозг, который располагается в губчатом веществе костей и костномозговых полостях и содержит стволовые кроветворные клетки.
При нарушении деления стволовых клеток возможно увеличение объема костного мозга, образование специфических продуктов обмена, перестройка структуры кости с развитием болевого синдрома.
Помимо опухолей, развивающихся из кроветворных клеток, существуют новообразования, происходящие из клеток костной ткани (саркомы), а также метастазы злокачественных опухолей других локализаций.
Костная ткань часто становится объектом развития метастатических очагов, поскольку имеет богатое кровоснабжение.
Существует еще одна причина боли в костях – «ростовой скачок» ребенка (так называемая ночная боль роста). Она связана с резким увеличением длины костных структур, когда мышечная ткань не успевает за костной, и проявляется, как правило, в ночное время.
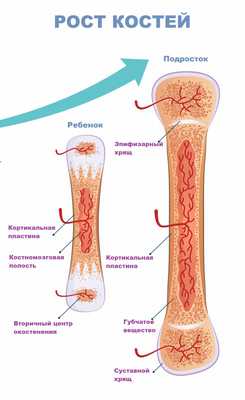
При каких заболеваниях возникает боль в костях
Среди травматических поражений, приводящих к боли в кости, наиболее частыми являются переломы, трещины, ушибы.
Стоит сказать, что боль при вывихах суставов и артритах (воспалении суставов) может иррадиировать и имитировать поражение кости.
Из заболеваний кроветворных органов, а именно костного мозга, упомянем лейкозы (злокачественные опухоли, развивающиеся из предшественников клеток крови), талассемии (наследственное заболевание, характеризующееся нарушением образования гемоглобина – белка, содержащегося в эритроцитах). Несколько особняком стоит опухоль из плазмоцитов (клеток, синтезирующих антитела) - миеломная болезнь, для которой также характерно поражение костей с выраженным болевым синдромом.
Остеомиелиты (воспаление костной ткани) различаются по локализации, возбудителю, бывают острые и хронические. Поздняя диагностика остеомиелита связана с тем, что воспаление развивается и распространяется внутри кости, а не на поверхности. Острые остеомиелиты характеризуются возникновением боли еще тогда, когда внешних признаков воспаления нет.
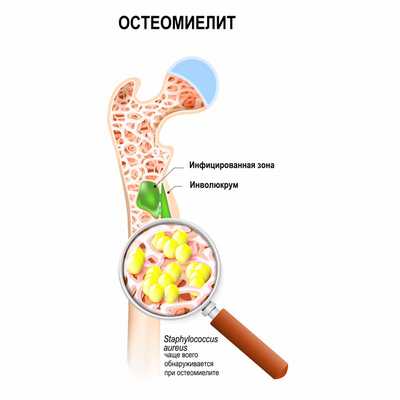
К злокачественным новообразованиям, происходящим из костной ткани, относится остеосаркома. А к доброкачественным – остеохондрома, остеобластома, остеоид-остеома.
В кости часто метастазирует рак легких, щитовидной железы, молочной железы.
Гиперпаратиреоз, заболевания почек, приводящие к хронической болезни почек, заболевания желудочно-кишечного тракта, нарушающие всасывание кальция, витамина D, приводят к усиленному вымыванию кальция из костей и к развитию остеопороза, характеризующегося развитием болевого синдрома при повышенной нагрузке.
Диагностика и обследования при боли в костях
Как правило, диагностика заболеваний, протекающих с костным болевым синдромом, требует визуализации патологического очага. Для этого проводят рентгенографию костей соответствующей области и прилежащих суставов.
Рентгенологическое исследование тазобедренного сустава и окружающих тканей для оценки патологических изменений и травматических повреждений.
Данный метод позволяет выявить переломы, трещины, признаки остеомиелита. У детей широко используется метод ультразвуковой диагностики мягких тканей при подозрении на остеомиелит и с целью исключения патологии мягких тканей. Для уточнения диагноза прибегают к компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ).
Сканирование костей и окружающих тканей плечевого пояса для выявления патологий.
Особенность данных исследований состоит в получении послойного изображения интересующих врача структур, а также в выявлении зон отека, кровоизлияний и т.д. в зависимости от применяемого метода.
С целью диагностики остеомиелита, туберкулезного поражения кости, опухолевого процесса применяют сцинтиграфию - введение в кровь безопасных для организма радиоизотопных препаратов (радионуклидов), которые имеют свойство накапливаться в патологических очагах.
При подозрении на метастатическое поражение костей может потребоваться томографическое исследование других областей тела, например, КТ органов грудной клетки, с целью выявления первичного злокачественного очага.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Из лабораторных исследований назначают клинический анализ крови с определением лейкоцитарной формулы и обязательной микроскопией мазка, а также биохимический анализ крови (щелочная фосфатаза, ионизированный кальций, фосфор и др.).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Comp.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фо�.
Ионизированный кальций – физиологически активная часть кальция крови. Синонимы: Анализ крови на ионизированный кальций; Свободный кальций; Ионы кал�.
Неорганический фосфор – один из основных анионов организма. Синонимы: Анализ крови на фосфор; Неорганический фосфор в крови; Сывороточный фосфор; Сыв.
Что делать при развитии боли в костях
Как правило, неотложная помощь требуется только в случае травматического повреждения кости. До приезда врачей необходимо обеспечить ее неподвижность наложением шины. Шину можно сделать из подручных материалов - плотного картона, журнала, гладкой доски и т.д. При наложении шины нужно помнить некоторые правила: нужно зафиксировать два близлежащих к месту подозреваемого перелома сустава, шина должна быть достаточно плотно зафиксирована.
К месту перелома необходимо приложить холод, чтобы уменьшить боль и выраженность отека.
Лечение боли в костях
Лечение травматических повреждений может проводиться как хирургическим путем, так и консервативным.
Переломы подлежат иммобилизации (созданию неподвижности отломков кости друг относительно друга), что может быть достигнуто наложением гипсовой повязки, установкой металлоконструкций и другими методами.
Тактика лечения остеомиелитов зависит от фазы заболевания. В острую фазу врач может принять решение о проведении антибактериальной, противовоспалительной терапии, хирургической перфорации кости.
Терапия злокачественных заболеваний кости, костного мозга, а также метастатического повреждения кости, как правило, комплексная и может включать лучевую, химиотерапию, а также хирургическое лечение. При отдельных видах лейкозов показана трансплантация костного мозга.
- Мухин Н.А., Моисеев B.C. Пропедевтика внутренних болезней: Учебник. – 2-е изд., доп. и перераб. – М.: ГЭОТАР-Медиа, 2008. – 848 с.
- Неотложная педиатрия: национальное руководство / под ред. Б.М. Блохина. – М.: ГЭОТАР-Медиа, 2017. – 832 с.
- Клинические рекомендации «Остеопороз». Разраб.: Российская ассоциация эндокринологов, Российская ассоциация по остеопорозу, Ассоциация ревматологов России, Ассоциация травматологов-ортопедов России, Ассоциация гинекологов – эндокринологов России, Российская ассоциация геронтологов и гериатров. – 2021.
Миалгия
Теги: миозит, COVID-19, туберкулез, токсоплазмоз, гипотиреоз, гипертиреоз, сахарный диабет, ожирение, системная красная волчанка, рассеянный склероз
Миалгия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Миалгия – это синдром боли в мышцах, связках, сухожилиях и фасциях – соединительнотканных оболочках мышц. При миалгии человек может чувствовать локальную или разлитую, тупую или острую, ноющую мышечную боль различной интенсивности. Боль может быть кратковременной, длительной и даже постоянной, возникать при физической нагрузке или в состоянии покоя, сопровождаться мышечными спазмами. При миалгии могут наблюдаться и другие симптомы: лихорадка и озноб (при наличии инфекции), боль в суставах, усталость.
Разновидности миалгии
Миалгия бывает острой и хронической. Острая миалгия возникает внезапно, быстро проходит, хорошо поддается лечению. Хроническая миалгия имеет длительное течение и часто является симптомом заболеваний мышц и костей, ревматических, аутоиммунных заболеваний.
Возможные причины миалгии
К основным причинам появления болей в мышцах можно отнести:
- чрезмерное напряжение мышц (особенно нетренированных),
- неврогенные миопатии,
- травмы,
- растяжение мышц,
- сосудистые патологии (например, артериальную недостаточность),
- действие токсических (в том числе лекарственных) веществ,
- первичные воспалительные заболевания мышечной ткани (идиопатические воспалительные миопатии),
- инфекционные миозиты,
- врожденные нарушения обмена,
- эндокринные заболевания,
- электролитные нарушения (например, дефицит калия).
Миалгии являются симптомом таких заболеваний, как дерматомиозит и миозит, инфекционные и паразитарные поражения (туберкулез, токсоплазмоз), заболевания эндокринной системы (гипотиреоз, гипертиреоз), метаболические нарушения (сахарный диабет, ожирение, амилоидоз), ревматические заболевания (ревматическая полимиалгия, болезнь Стилла у взрослых, гранулематоз Вегенера, узелковый полиартериит, системная красная волчанка), некоторые нейрогенные миопатии, миофасциальный синдром, фибромиалгия, синдром хронической усталости, аутоиммунные заболевания (рассеянный склероз).
Миалгия часто сопровождает различные ОРВИ, например, грипп, парагрипп, кроме того, боли в мышцах являются одним из частых симптомов постковидного синдрома.
Наиболее распространенной патологией мышечно-связочного аппарата, сопровождающейся миалгией, является миофасциальный синдром (МФС), характеризующийся нарушением функции мышцы и формированием локальных уплотнений в пораженных мышцах. Синдром проявляется в любом возрасте, одинаково часто у мужчин и женщин, причиной его становится перенапряжение мышц. Боль возникает в отдельной спазмированной мышце или группе мышц – сначала острая, затем переходящая в хроническую с тенденцией к рецидивированию.
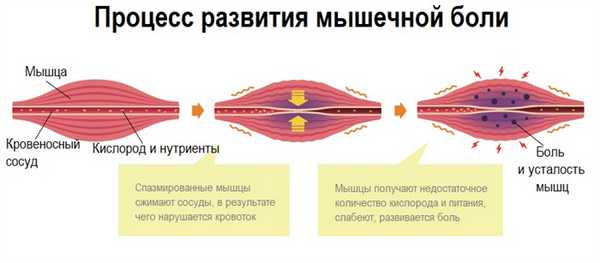
Ревматическая полимиалгия обычно проявляется у людей старше 55-60 лет характерной болью в области шеи, плечевых суставов и плеч, тазобедренных суставов с отсутствием мышечной слабости, лихорадкой, похудением и изменениями в анализах крови (повышением СОЭ и уровня СРБ). Боль двусторонняя, симметричная, постоянная, усиливающаяся во время движения. Типична мышечная скованность, наиболее выраженная после длительного периода неподвижности.
Фибромиалгия чаще диагностируется у женщин 40-60 лет. Для нее характерна хроническая генерализованная боль в мышцах, костях, связках, имеются специфические чувствительные точки – в затылочной области, шее, межлопаточной области, пояснице, ягодицах. Причина развития фибромиалгии неизвестна.
Сосудистые нарушения, например атеросклеротические бляшки в артериях, могут стать причиной интенсивной боли в мышцах вследствие недостаточности кровообращения.
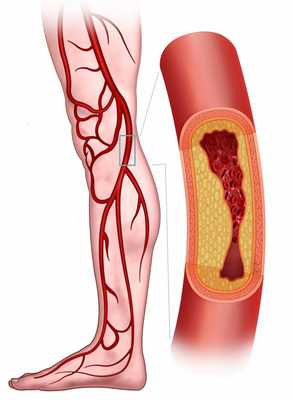
Атеросклеротические бляшки в артериях
К таким поражениям относят артериальную недостаточность нижних конечностей, при которой во время ходьбы наблюдаются боли в икроножных мышцах, которые исчезают после отдыха. Этот синдром носит название «перемежающаяся хромота».
Одним из возможных инфекционных агентов, вызывающих развитие миалгии, является энтеровирус, который становится причиной эпидемической миалгии – острого инфекционного заболевания с преимущественно фекально-оральным механизмом передачи. Другие названия эпидемической миалгии – «дьявольская болезнь», болезнь Борнхольма, плевродиния. Она протекает с повышением температуры тела, головной болью, головокружением, слабостью, тошнотой и рвотой, приступами выраженных спастических болей в диафрагме, мышцах грудной клетки, брюшной стенки и конечностей.
Среди лекарственных препаратов влияние на мышечную систему могут оказывать глюкокортикостероиды, иммуносупрессанты, антивирусные препараты, галоперидол.
Симптомы слабости и боли в мышцах могут развиваться при приеме статинов – препаратов, снижающих уровень холестерина в крови и широко применяемых в протоколах лечения сердечно-сосудистых заболеваний.
От 7 до 29% больных, получающих статины, отмечают симптомы поражения мышц, обычно сопровождающиеся нормальной или слегка повышенной концентрацией креатинфосфокиназы в крови. Такие симптомы могут появляться через 4-6 недель после начала приема препаратов, обычно носят симметричный характер, локализуются в больших мышечных группах (бедрах, ягодицах, икроножных мышцах, мышцах спины). Редко прием статинов вызывает рабдомиолиз – синдром, при котором повреждение поперечнополосатой мускулатуры приводит к высвобождению в кровоток продуктов распада мышечных клеток – миоглобина.
К каким врачам обращаться при миалгии
При появлении болей в мышцах следует обратиться к терапевту или неврологу . Могут потребоваться консультации других специалистов – ревматолога (при подозрении на ревматическую природу миалгии), кардиолога (если пациент принимает статины), эндокринолога , инфекциониста, сосудистого хирурга.
Диагностика и обследования при миалгии
Важную роль в постановке диагноза играют лабораторные исследования.
- Общий анализ крови с определение СОЭ.
Читайте также:
- Клиника и проявления крымской лихорадки. Лечение крымской геморрагической лихорадки
- Множественные экзостозы: атлас фотографий
- Гемангиома позвоночника - лечение, прогноз
- Показания для модифицированной операции Lapidus (корригирующей остеотомии, артродеза плюснеклиновидного сустава, коррекции деформации плюснефалангового сустава)
- Внешние и внутренние барьеры
