Что такое хламидийная лимфогранулема венерическая
Заболевания, передающиеся половым путем, широко распространены как среди мужчин, так и среди женщин. Они не только сопровождаются неприятными ощущениями в области половых органов, но и являются опасными для здоровья. Длительно текущие хронические инфекции могут закончиться бесплодием. Одной из венерических патологий является хламидиоз. Это заболевание может протекать по-разному, в зависимости от серотипа возбудителя. В некоторых случаях проявлением инфекции служит венерическая лимфогранулема. Данная патология встречается в тропических странах, некоторых районах Америки и Азии. Тем не менее эпизодические вспышки инфекции могут наблюдаться повсеместно.
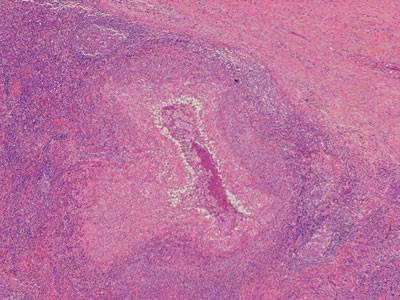
Хламидийная лимфогранулема – что это?
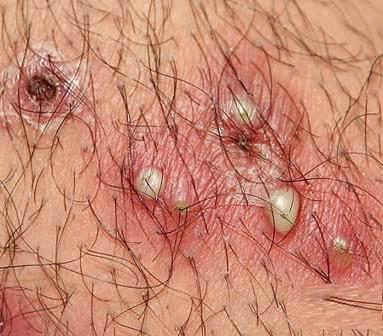
Венерическая лимфогранулема: причины, симптомы заболевания
Данная патология относится к инфекциям, передающимся половым путем. Возбудителем заболевания является хламидия трахоматис. Этот микроорганизм представлен различными серологическими видами. Причиной венерической лимфогранулемы являются типы L1,2 и 3. Симптомы заболевания отличаются от урогенитального хламидиоза, вызванного тем же возбудителем. Это связано с тем, что данные серотипы имеют тропность к лимфоидной ткани. Так как патология является венерическим заболеванием, основная причина заражения – половой контакт с инфицированным партнером. Возбудитель проникает в организм через поврежденные участки кожи и слизистых оболочек. Появление первых симптомов может наблюдаться как на половых органах, так и в ротовой полости и прямой кишке. Распространение инфекции также возможно при переливании инфицированной крови, косметических процедурах.
Механизм развития лимфогранулемы
Венерическая лимфогранулема развивается не сразу. Как и многие инфекционные патологии, заболевание имеет инкубационный период. Он может длиться от нескольких дней до 2 месяцев. После проникновения возбудителя в организм через поврежденные ткани начинается распространение инфекции по лимфатическим сосудам. Хламидии быстро размножаются и вызывают некроз и воспаление тканей. Так как они имеют тропность к лимфатическим узлам, то все эти изменения происходят там. Лимфаденит чаще всего носит симметричный характер. Позже воспалительный процесс переходит на кожу. При длительно текущей инфекции и отсутствии лечения происходит распространение возбудителя из лимфатических сосудов в кровеносную систему. При этом хламидии персистируют по всему организму. Это является очень опасным симптомом, так как ведет к серьезным осложнениям.
Клиническая картина при хламидийной лимфогранулеме
Первые признаки заболевания появляются еще в инкубационном периоде. Они характеризуются повышением температуры тела, слабостью, миалгиями. Позже присоединяются местные симптомы инфекции. При этом на коже и слизистых оболочках наблюдаются высыпания в виде пустул, папул и везикул. Венерическая хламидийная лимфогранулема у мужчин обычно начинается с головки полового члена или венечной борозды. Иногда местом внедрения инфекции становится крайняя плоть. У женщин высыпания могут появиться на коже половых губ или во влагалище. При нетрадиционных половых сношениях местом внедрения становятся: слизистая оболочка щек, миндалины, область прямой кишки. Спустя несколько дней высыпания самостоятельно проходят, не оставляя следов и неприятных ощущений. По этой причине больные часто не замечают того, что были инфицированы. Через 2-6 недель происходит поражение лимфатических узлов. Они становятся болезненными и увеличенными в размерах. При пальпации лимфатические узлы спаянны с окружающими тканями. В большинстве случаев поражение начинается с одной стороны и быстро распространяется на противоположную половину. Воспалительный процесс может охватывать паховые, подвздошные, бедренные лимфатические узлы (иногда - подчелюстные, шейные группы). Этот процесс сопровождается симптомами интоксикации. Позже хламидийная гранулема венерическая переходит в терминальную стадию. Возбудитель распространяется по всему организму, поражая ткани. Происходит образование свищей, воспаление клетчатки прямой кишки, застой лимфы. При этом часто развиваются осложнения.
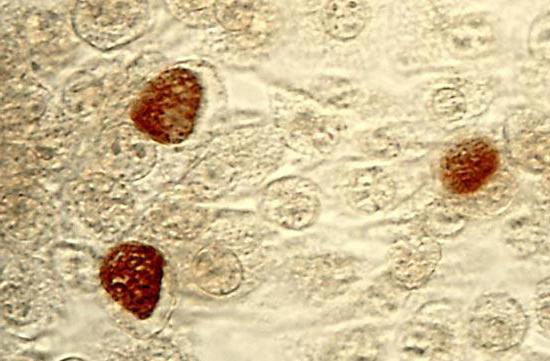
Диагностика венерической лимфогранулемы
Диагностика хламидийной лимфогранулемы основывается на анамнезе и клинической картине. Следует выяснить: имелись ли у больного незащищенные сексуальные контакты и высыпания на половых органах. Симптомы можно перепутать с другими патологиями, например, с лимфогранулематозом, сифилисом и генитальным герпесом. Поэтому, помимо оценки клинической ситуации, необходима лабораторная диагностика. Материалами для исследования служат кровь, выделения из пустул и везикул, ткань лимфатического узла. Так как возможна перекрестная реакция с другими видами хламидий, необходимы серологические методы диагностики. В лабораторных условиях возбудитель выращивают на куриных эмбрионах (культуральный анализ).
Хламидийная лимфогранулема венерическая: лечение патологии
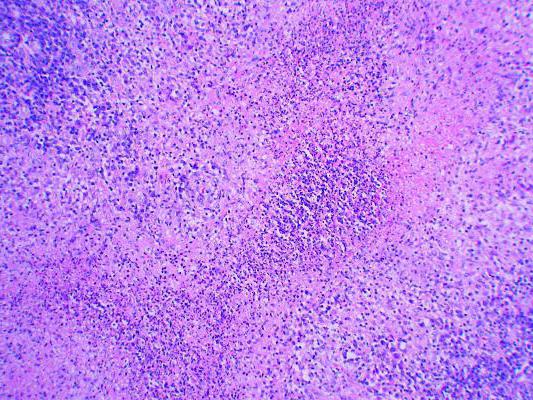
Профилактика хламидийной инфекции
Чтобы избежать заражения, проводят первичную профилактику инфекции. К ней относятся следующие меры:
- Использовать барьерные методы защиты при случайных половых контактах.
- При подозрении на любую ИППП необходимо сразу обратиться к врачу и не заниматься самолечением.
- Выполнять косметические и гинекологические процедуры только обработанными или одноразовыми инструментами.
Чтобы избежать осложнений, проводят вторичную профилактику. Она заключается в строгом выполнении назначений врача, одновременном лечении партнеров.
Какие осложнения возможны при венерической гранулеме?
Венерическая лимфогранулема опасна развитием тяжелых осложнений. Обычно они развиваются в терминальной стадии заболевания, при отсутствии лечения. При деструкции лимфатических узлов наблюдаются такие осложнения, как парапроктит, слоновость, появление свищей и спаек. Это приводит к кишечной непроходимости. При попадании возбудителя в кровеносное русло, возможно воспаление органов и систем. Наиболее опасным осложнением считается проникновение хламидий в ткани головного мозга.
Такое затишье продолжается, пока не начинается активное размножение. Безобидные С. Трахоматис вырываются на волю, оккупируя клетки, когда:
Разрушения, которая несет клеткам эта армия хламидий, имеют весьма существенные последствия.
Три периода проявления болезни
В большинстве случаев человек вступает в контакт, даже не подозревает о том, что партнер болен венерическим заболеванием. Да и сам больной может не знать об этом, потому что симптомы могут от трех дней до недели не давать о себе знать, а иногда и — 20 дней. Таким образом, возбудитель довольно долго находится в организме, и относительно поздняя диагностика приводит к тому, что хламидийная лимфогранулема протекает хронически. Начинаясь, как воспалительный процесс, микроорганизмы вызывают непроходимость труб и приводят к бесплодию. У пострадавших мужчин, хламидии приводят к воспалению предстательной железы, простатиту и ранней импотенции.
Развивается хламидийная лимфогранулема периодами:
- Первичный период. На интоксикацию организма укажут субфебрильная температура и головная боль, будут болеть мышцы и суставы. Первичным очагом (папула, эрозия) станет место, где внедрились микробы: половой член и мошонка, вход во влагалище, его задняя стенка, шейке матки, губы и рот (при оральном половом контакте), анус.
- Вторичный период — лимфаденопатия. У мужчин возникает паховая лимфогранулема. Воспаляются у женщин лимфоузлы малого таза. Затем образуются глубокие гнойные язвы. В период от 2 месяцев до полугода поражается лимфатическая система.
- Третичный период (год – три после выздоровления, у 20 – 25% пациентов) могут возникнуть проктоколит, параректальный абсцесс, анальные свищи.
Симптомы
Появившиеся первичные симптомы практически не беспокоят, а температуру списывают на другие причины, тем более что она невысокая. Появившаяся эрозия настолько мала, что женщина может вообще не обратить на нее внимание.
Высыпаний может вообще не быть, но мужчине проще понять что что-то не так, из-за болезненности.
Есть ряд других появлений лимфогранулемы. При лимфангите воспаляются настолько сильно лимфоузлы, что их можно легко прощупать. Эти уплотнения болезненны, а кожа становится отечной и краснеет. Наблюдается отек крайней плоти, и обнажение головки весьма болезненно. У некоторых больных воспаляется прямая кишка, и они чувствуют тяжесть, может беспокоить и жжение. Эндоцервицит скажется выделениями, будет болеть внизу живота. Если возникнет уретрит неспецифический, мужчина будет с трудом и с болью мочиться.
Устойчивое повышение температуры будет самым легким из симптомов хламидийной лимфогранулемы на втором этапе. Не справляясь с нагрузками, лимфоузлы воспаляются в малом тазу у женщин. У мужчин будут признаки паховой лимфогранулемы. В период до двух недель лимфоузлы будут увеличиваться настолько, что соединяются между собой и с находящимися рядом тканями, образуя спайки. Кожа воспаляется и в некоторых узлах скапливается гной (абсцесс), и в дальнейшем образуются свищи, через которые начинает выделяться гной и творожистые массы. При паховой лимфогранулеме заживление проходит очень медленно: несколько месяцев может выделяться гной. И по окончании лечения остаются рубцы. Множественные фистулы и спайки захватывают половые органы снаружи, а также поражают промежность и прямую кишку.
Когда эта венерическая болезнь вступает в третью стадию, половые органы и промежность пациента поражена уже значительными инфильтратами и язвами. Симптомами станут вторичная анемия и возникновение менингоэнцефалита. Не вовремя принимаемые меры в отношении лимфатических узлов приводят не только к спайкам. Гениталии мужчин и женщин могут неестественно увеличиваться в размерах (слоновость). На них начинают разрастаться папилломы. В местах повреждений возникает абсцесс. Возникающие рубцы приводят к сужению прямой кишки, со временем наблюдается полная ее непроходимость (атрезия).
Постановка диагноза и эффективность лечения
Диагностировать лимфогранулематоз очень важно до того, как появятся тяжелые клинические симптомы. В частности, выясняется, не ездил ли пациент в тропическую страну. Кроме осмотра пациента проводится ряд лабораторных анализов. Тем более, что симптомы заболевания схожи с проявлениями других генитальных инфекций. Некоторые симптомы очень схожи с проявлениями рака прямой кишки, ведь в этом месте также воспаляются лимфоузлы.
Для анализа берутся образцы лимфы, гнойного отделяемого из язв. Цель проводимого анализа крови — выявление антител, это — реакция организма на заражение. При подтверждении диагноза обследуются партнеры пациента, имевшие с ним интимную жизнь. Им назначается профилактическое лечение. Основа лечения:
- Доксициклин по 100 мг внутрь, 2 раза в сутки в течение 21 дня.
- Или – эритромицин по 500 мг внутрь, 4 раза в сутки в течение 7 дней.
- Иммуностимуляторы и витамины.
Будьте бережны и внимательны к своему здоровью – выберите подходящего вам врача и запишитесь на приём по телефону: 8 (499) 969-20-36 (для жителей Москвы и Московской области).
Венерическая лимфогранулема относится к специфическим инфекциям. Чаще заболевание встречается у молодых людей 20–30 лет, ведущих активную половую жизнь. Однако в редких случаях передача инфекции возможна и через предметы гигиены.
Венерическая лимфогранулема – что это?
Второе название инфекции – четвертая венерическая болезнь. Провоцируется она рядом хламидий, отличным от тех, что вызывают известный хламидиоз гениталий. Однако механизм проникновения в организм человека схож. Преимущественным для такого заболевания является половой путь. При этом врачи не исключают возможность проникновения возбудителя через предметы гигиены (бытовой путь).
Исследования установили, что венерический лимфогранулематоз провоцируется тремя серотипами хламидий: L1, L2, L3. Чтобы заболевание развилось, необходимо, чтобы возбудитель проник через поврежденные слизистые оболочки и кожные покровы. В дальнейшем хламидия достигает лимфатических путей, в результате развивается лимфангит, лимфаденит. Эти нарушения являются начальными стадиями патологии, прогрессирование которой приводит к появлению характерных симптомов, клинической картины. Первые признаки появляются спустя 3–10 суток с момента инфицирования.
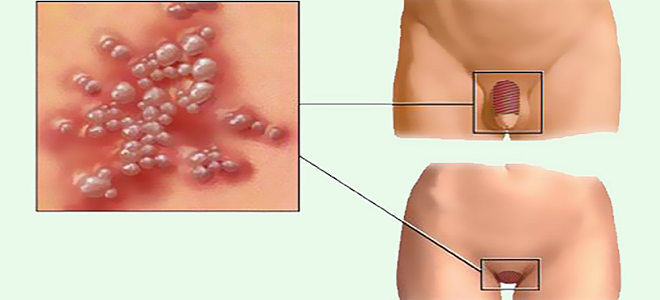
Хламидийная лимфогранулема возникает в результате полового контакта. Этот путь проникновения является основным. Однако венерологи не исключают возможность заражения через предметы гигиены, обихода, которыми ранее пользовался носитель инфекции. При этом стоит отметить, что лимфогранулема образуется непосредственно на месте внедрения возбудителя в организм. Так, при нестандартном половом акте возможны:
- вагинальные;
- оральные;
- анальные гранулемы.
Венерическая лимфогранулема – симптомы
С момента попадания возбудителя в организм и до того, как разовьется паховый лимфогранулематоз, проходит до 10-ти суток. У представителей мужского пола на головке члена появляется небольшой бугорок, который со временем увеличивается. У женщин венерическая лимфогранулема, фото расположено ниже, локализуется на половых губах и во влагалище. При нестандартных половых связях венерическая лимфогранулема может образовываться:
- на языке;
- на пальцах рук;
- в прямой кишке.
Сперва на месте занесения инфекции появляются пузырьки, маленькие эрозии, язвочки. Они не доставляют дискомфорта и боли. Происходит увеличение лимфоузлов (паховых, шейных, подчелюстных). По мере распространения инфекции по всему организму ухудшается общее самочувствие. Пациенты предъявляют жалобы на:
- головную боль;
- тошноту;
- рвоту;
- повышение температуры.
При локализации в прямой кишке возможны:
- выделения из заднего прохода;
- боли в прямой кишке;
- зуд в анальной области.
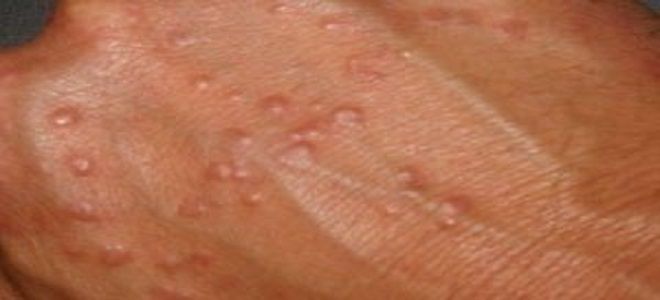
Венерический лимфогранулематоз – диагностика
Хламидийная венерическая лимфогранулема диагностируется на основании клинической картины, симптоматики. Однако для подтверждения диагноза врачи используют лабораторные методы:
- микроскопическое исследование отделяемого;
- ИФА;
- ПЦР.
При диагностике этого заболевания исключаются другие инфекции со схожей симптоматикой:
- сифилис;
- лимфогранулематоз;
- мягкий шанкр;
- туберкулез кожи.
Безошибочно определить болезнь Дюрана-Николя-Фавра (хламидийную лимфогранулему) можно с помощью внутрикожной пробы – реакции Фрея. Аллерген для проведения анализа готовят из отделяемого из бубонов, язв. Для проведения пробы берут по 0,1 мл контрольного (без возбудителя) и специфического антигенов, которые вводят внутрикожно в сгибательные поверхности предплечья. Результаты пробы оценивают спустя 48 часов.
Анализ считается положительным, когда на месте введения образуется папула размером 5 мм в диаметре и больше. При этом размер эритемы вокруг места введения не учитывают. Реакция Фрея при лимфогранулеме, по статистике, подтверждает диагноз практически в 75 % случаев, поэтому метод принято считать высоко нормативным. Проба может проводиться на любой стадии болезни.

Венерический лимфогранулематоз – лечение
Лечение венерической лимфогранулемы – длительный процесс. Терапия всегда проводится комплексно и направлена на подавление роста и размножения хламидий, облегчение самочувствия пациента. Алгоритм лечения составляется индивидуально, с учетом стадии заболевания, наличия сопутствующих патологий, возраста. Основу терапевтических мероприятий составляет прием антибактериальных препаратов. Дозировка, кратность приема устанавливаются индивидуально. Среди используемых препаратов для терапии венерической лимфогранулемы:
Продолжительность приема зависит от времени начала лечения, степени поражения организма, состояния иммунной системы пациента. В большинстве случаев терапевтический процесс длится 3–5 недель. Периодически проводятся диагностические исследования, определяющие присутствие или отсутствие хламидий в организме. При несоблюдении выданных врачом рекомендаций, назначений возможен рецидив.
… синонимами заболевания являются: климатический или тропический бубон, болезнь Дюрана-Никола-Фавре, паховая лимфогранулема, эстиомен.
Хламидийная лимфогранулема – инфекция, передаваемая половым путем, характеризующаяся поражением паховых, бедренных, подвздошных и глубоких тазовых лимфатических узлов.
ЭПИДЕМИОЛОГИЯ
Чаще всего заболевание регистрируют в тропических и субтропических странах (Южная и Юго-Восточная Азия, Центральная и Южная Америка). В России встречаются единичные случаи хламидийной лимфогранулемы, однако в связи с миграцией населения не исключены эпидемические вспышки.
ЭТИОЛОГИЯ
ПАТОГЕНЕЗ
Инфицирование происходит при половых контактах с больным венерической лимфогранулемой, значительно реже – при тесных контактах и медицинских манипуляциях. Инкубационный период составляет в среднем 3 – 14 дней (может продолжаться до 1 – 2 месяцев и более). Инвазия C. trachomatis возможна лишь при микротравмах кожи и слизистых покровов. Распространяясь лимфогенным путем, C. trachomatis вызывает тромболимфангиит, перилимфангиит и перилимфаденит. Воспалительный процесс в лимфатических узлах характеризуется очаговым некрозом с эндотелиальными клетками, а в дальнейшем – с полиморфными лейкоцитами по периферии.
Несмотря на локализацию патологического процесса в лимфатических узлах, для возбудителя заболевания установлен и гематогенный путь диссеминации по различным органам и системам, включая ЦНС. Специфические иммунные механизмы не обеспечивают элиминацию C. trachomatis из организма и могут быть обнаружены при поздних проявлениях заболевания через значительный период времени.
КЛИНИЧЕСКИЕ ПРИЗНАКИ
Продромальный период характеризуется симптомами интоксикации (субфебрильная температура, мышечные и/или суставные боли, головная боль и др.).
Появление единичных или многочисленных сгруппированных первичных элементов (папулы, пузырьки, поверхностные пустулы) на коже и/или слизистой оболочке в месте инвазии возбудителя. Наиболее частая локализация первичных элементов в области половых органов:
• у мужчин: на головке и/или теле полового члена, наружном и/или внутреннем листке крайней плоти, в области венечной борозды, в области мошонки;
• у женщин: наружное отверстие уретры, малые и/или большие половые губы, стенки влагалища, шейки матки.
Возможна экстрагенитальная локализация первичного поражения (анальная область и др.) у лиц обоего пола. Первичные элементы исчезают через несколько дней и часто (особенно у женщин) остаются незамеченными.
Через 2 – 6 недель (или позже) отмечается одностороннее поражение лимфатической системы (с последующим распространением на противоположную сторону): обнаруживаются увеличенные до размеров куриного яйца, болезненные, спаянные паховые лимфатические узлы, гиперемия и гипертрофия кожи в области поражения.
Дальнейшее гнойное расплавление лимфатических узлов приводит к образованию свищей, стриктур, спаек, деформации, слоновости половых органов, непроходимости прямой кишки и другим осложнениям.
К редким клиническим проявлениям относятся фолликулярный конъюнктивит и поражение ротоглотки с вовлечением соответствующих лимфатических узлов.
ДИАГНОЗ И РЕКОМЕНДУЕМЫЕ КЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ
Установление диагноза венерической лимфогранулемы базируется на данных анамнеза (пребывание пациента в эндемических регионах), характерной клинической картине заболевания и результатах лабораторных методов обследования.
Реакция связывания комплемента: становится положительной через 2 – 4 недели после инфицирования (диагностический титр – 1:64 и выше). ! Следует учитывать возможность перекрестных реакций с антигенами других видов хламидий.
Культуральный метод: материалом для исследования является биоптат лимфатического узла или инфицированной ткани (чувствительность метода – не выше 50%).
Исследование гемограммы: лейкоцитоз, моноцитоз, эозинофилия, повышение СОЭ, увеличение сывороточного содержания иммуноглобулинов A, M, G.
Применяются: Полимеразная цепная реакция (ПЦР, PCR) и реакция радиоизотопной преципитации с моноклональными антителами.
Вспомогательное значение может иметь реакция Фрея (внутрикожная проба с 0,1 мл стандартизированного антигена). появление через 48 – 72 часа папулы, папуловезикулы размером 6 – 15 мм расценивается как положительный результат (следует учитывать возможность ложноположительного результата теста).
! Больные хламидийной лимфогранулемой должны быть обследованы на другие инфекции, передаваемые половым путем.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Хламидийную лимфогранулему следует дифференцировать с мягки шанкром, туберкулезом паховых лимфатических узлов, сифилисом, паховой гранулемой, глубоким микозом, злокачественными опухолями, туляремией.
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ
Целью лечения венерической лимфогранулемы является эрадикация C. trachomatis и предупреждение разрушения тканей и появления рубцовых изменений.
Схемы этиотропного лечения. Не менее 21 суток: доксициклин внутрь 0,1 г 2 р/сут или эритромицин 500 мг 4 р/сут. Патогенетическая и симптоматическая терапия включает в себя ангиопротекторы, витамины группы В, А, РР, анальгетики, ферментные препараты.
При наличии бубонов может потребоваться аспирация или разрез узлов с последующим дренированием. Для окончательного разрешения симптомов заболевания, сохраняющихся после полноценной антибактериальной терапии (свищи, фистулы и др.), необходимо проведение хирургического вмешательства.
Этиотропное лечение беременных и в период лактации проводится эритромицином. При сочетании хламидийной гранулемы с ВИЧ-инфекцией отмечается замедленное разрешение симптомов, в связи с чем пациенты нуждаются в более длительном лечении, объем которого зависит от характера клинических проявлений заболевания.
Оценка результатов лечения. Критериями излеченности хламидийной лимфогранулемы являются разрешение клинических симптомов и отрицательные результаты лабораторных тестов. Качество жизни после перенесенного заболевания определяется характером, глубиной и степенью поражения внутренних органов. В ряде случаев требуется проведение последующих реконструктивных пластических операций.
Половые партнеры, с которыми больной с симптомами хламидийной лимфогранулемой имел половые контакты в течение последних 30 дней, подлежат обследованию и лечению.
ПРОГНОЗ
При раннем выявлении и назначении адекватного лечения прогноз благоприятный, при поздних проявлениях заболевания он определяется характером, глубиной и степенью распространения патологического процесса. Повторные случаи заболевания после излечения хламидийной лимфогранулемы не описаны.

Венерическая лимфогранулема – инфекция, поражающая лимфоузлы и кожу. Регионами распространения данного заболевания являются тропические регионы: в основном страны Южной Америки, Африки, Юго-Востока Азии, Индии.
В Европейских странах и в России такие случаи не имеют массового характера и являются привозными. Возбудитель инфекции – Clamydia trachomatis (не следует ее путать с хламидией, провоцирующей хламидиоз).
Пути заражения
Попадание и развитие в человеческом организме возбудителя ведет к поражению лимфоузлов зачастую тазовой, бедренной или пазовой зоны. Хламидия попадает в организм через слизистые оболочки и поврежденный кожный покров. Лимфогранулема у мужчин зачастую появляется после полового акта с носителем инфекции. В основном болеют этим заболеванием мужчины, которые живут регулярной половой жизнью. Причем инфицироваться могут как гетеро так и гомосексуальные партнеры.
ВОЗ приводит статистику, что 6% из всех венерических заболеваний приходится на лимфогранулему. Интенсивное усиление коммуникаций в последние годы приводят к расширению географии распространения этого заболевания.
Симптомы и течение болезни

После попадания Clamydia trachomatis в организм до проявления первых признаков лимфогранулемы проходит обычно 3-12 дней. Но бывает, что инкубационный период растягивается до полутора месяца. Разделяют 3 стадии данного заболевания у мужчин. После инкубационного периода наступает 1 стадия.
В области попадания хламидии начинают появляться пузырьки. Они бывают единичными или множественными. Через короткое время они лопаются и на их месте образуются эрозии и язвочки.
У больного может наблюдаться фебрильное повышение температуры тела на протяжении нескольких дней и появляться признаки интоксикации. Человека может знобить, он может ощущать общую слабость, боль в мышцах и суставах. Наблюдается увеличение печени и селезенки.
Приблизительно через 2 месяца после первичных проявлений заболевания наступает вторая стадия. Для нее характерно появление реакции лимфатической системы. У 65% пациентов наблюдается одностороннее увеличение лимфоузлов. Кожный покров на месте выступающих узлов покрасневший, с легким отеком. Они болезненные, и со временем происходит их спаивание с кожей. Они могут нагнивать, этот гной прорывается через кожу и на месте прорыва образовывается рубец.

В это время колонии хламидий разносятся по организму лимфатическую систему в кровь. На теле у человека может появиться аллергическая сыпь. Распространяясь по организму, инфекция вызывает общее ухудшение самочувствия, головные боли, повышение температуры. Часто нарушается пищеварение.
Как избежать такой болезни, как лекарственный гепатит, если к этому есть предпосылка?
А о симптомах алкогольного гепатита вы можете прочесть тут: нужно не только бросить пить!
Осложнения венерической хламидийной лимфогранулемы
Если мужчина не начал лечение на второй стадии венерической лимфогранулемы, то это приводит к большим осложнениям. Колонии хламидий распространяются на внутренние органы, размножаются и провоцируют нарушение их работоспособности.
Могут развиться заболевания:
При нарушении лимфатического оттока , застое лимфы может развиваться слоновость органов – обезображивание в результате увеличения кожного покрова и подкожных клеток органов. Ткани разрастаются, образовываются сайки и рубцы.
Осложнения поздних этапов заболевания:
- слоновость половых органов;
- сужение прямой кишки и мочеиспускательного канала;
- спайки между органами;
- заращивание уретры.
Диагностика

Поскольку клиника венерической лимфогранулемы на первом этапе очень похожа на признаки других заболеваний (герпеса, сифилиса, туберкулеза кожи), то нужно провести дифференциальную диагностику для более точного диагноза. Для начала требуется консультация дерматовенеролога.
При лабораторном исследовании могут возникнуть проблемы, поскольку может возникать перекрестная реакция с другими видами хламидий. Обнаружить возбудителя под микроскопом нельзя за счет его микроскопичности. Поэтому в начальной стадии используют серологические методы, выявляющие антитела к инфекции. На более поздних этапах делают бактериологическое исследование материала из района поражения. Одним из самых точных современных методов диагностики является ПЦР.
Лечение
Лечение проводят в кожвендиспансере или в стационаре. Все зависит от тяжести заболевания и от стадии. Основными средствами для лечения венерической лимфогранулемы у мужчин являются антибиотики. Обычно это препараты доксициклина (2 раза в день по 100 мг, принимать 21 день), и эритромицина (2 раза в день по 500 мг, принимать 7 дней). Параллельно врачом назначается курс иммуностимуляторов и витамины.
Местное лечение заключается в нанесении мазей с антибиотиками (эритромициновая, тетрациклиновая). В сильно запущенных случаях может потребоваться хирургическое вмешательство. Вскрываются пораженные лимфоузлы и устанавливается дренаж.
Если у больного есть открытые язвы, то необходимо каждый день менять белье, кипятить и обязательно гладить.Пройдя полный курс лечения, нужно еще несколько месяцев наблюдаться у специалистарегулярно сдавать анализы для контроля состояния.
Использовать народные методы лечения при лимфогранулеме неэффективно. Если отказаться от назначенного врачом курса и лечиться травами, то тяжелые осложнения неизбежны.
Профилактика
Профилактика заболевания такая же, как и при других ЗППП:
- избегать случайных половых связей;
- пользоваться презервативами.
Во время инкубационного периода возможна профилактика (профилактическое лечение), которая способна предотвратит прогресс лимфогранулемы. Обмывание половых органов антисептиком (Мирамистином, Гибитаном) после полового акта не самый надежный метод профилактики, и не дает гарантии того, что человек не заболеет, но как дополнительную меру защиты его можно использовать.
Венерическая лимфогранулема при своевременном обращении к врачу и диагностике вполне благоприятно вылечивается. После перенесения заболевания у человека остается стойкий иммунитет.
Дополнительная иллюстрация: пример того, как выглядит венерическая лимфогранулема на телах мужчины и женщины 
А здесь написано о том, чем опасен вирусный гепатит F.
Читайте также:



