Что такое инфицирование туберкулезом первичное и вторичное
Патогенез
После того как человек впервые перенес туберкулез, происходит диссеминация возбудителя (палочки Коха) в регионарные лимфоузлы. При этом патогенные микроорганизмы сохраняются там весьма долгое время, иногда и на протяжении всей жизни. Как правило, первичный очаг поражения выраженных изменений не вызывает. После исчезновения гранулемы происходит образование рубца. В организме при этом формируется специфический иммунитет.
Важно знать о том, что абсолютно у всех людей, ранее перенесших болезнь, существует риск развития вторичного туберкулеза. Под воздействием различных неблагоприятных факторов запускается процесс активной жизнедеятельности палочки Коха. В результате начинают появляться симптомы вторичного туберкулеза. Как показывает практика, заболевание переносится тяжелее, намного чаще проводится хирургическое вмешательство.
Этиология
Как было упомянуто выше, в основе патогенеза вторичного туберкулеза лежит активизация жизнедеятельности палочки Коха, ранее диссеминированной в регионарные лимфатические узлы.
Факторы, способствующие размножению возбудителя:
- Проживание в холодном, непроветриваемом и сыром помещении.
- Длительное пребывание в условиях нарушения санитарных норм.
- Несбалансированное питание.
- Наличие иных тяжелых патологий, течение которых сопровождается значительным ослаблением иммунной системы.
Кроме того, существует риск повторного проникновения патогенов в организм после контакта с зараженным человеком. Инфицирование происходит воздушно-капельным путем.
Согласно статистическим данным, рецидив чаще всего наступает у мужчин среднего возраста через много лет после первичного заражения. Как правило, и первичный, и вторичный туберкулез поражает дыхательные пути и легкие. Гораздо реже в патологический процесс вовлекаются почки, кости, суставы и кожный покров.
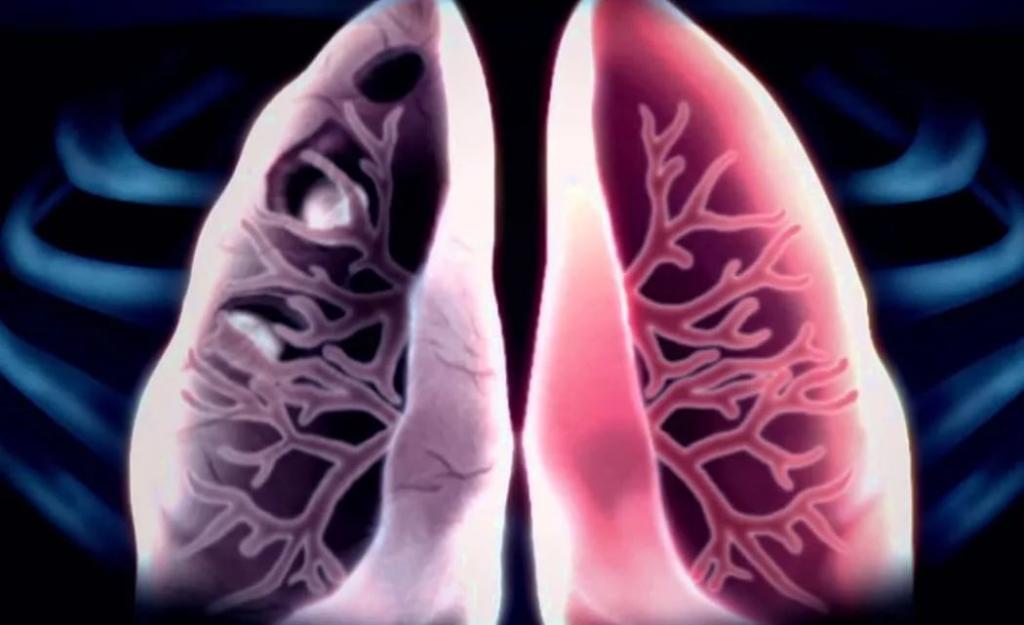
Клинические проявления
Во второй раз заболевание переносится тяжелее, чем в первый. В крайне редких случаях патология может протекать бессимптомно.
Симптомы вторичного туберкулеза легких:
- Резкое уменьшение массы тела.
- Нарушение аппетита (вплоть до его отсутствия).
- Постоянный кашель. Изначально он сухой, через некоторое время начинает отделяться мокрота.
- Одышка.
- Постоянные скачки показателя температуры тела. Утром она чаще низкая или находится в пределах нормы, вечером и ночью повышенная.
- Чрезмерное потоотделение.
- Постоянная усталость без видимых на то причин.
- Нарушение процесса пищеварения.
В запущенных случаях поражается ротовая полость и гортань. Это обусловлено постоянным попаданием мокроты на слизистые оболочки во время кашля. Постепенно начинают формироваться и гранулемы.
Касаемо того, в чем отличие первичного туберкулеза от вторичного. Когда палочка Коха проникает в организм, запускается процесс ее размножения. Симптоматика при первичном заражении развивается остро. При своевременном обращении к врачу прогноз, как правило, благоприятный. Большее число пациентов выздоравливает.
Вторичный туберкулез характеризуется нестабильным течением. Иными словами, постоянно происходит смена периодов обострения и ремиссии. Общее самочувствие больного гораздо хуже, чем при первичном заражении. Но в редких случаях патология протекает бессимптомно.

Формы вторичного туберкулеза
Недуг характеризуется волнообразным течением. Он довольно быстро переходит из одной формы в другую. Именно поэтому любое промедление может грозить развитием опасных осложнений.
Существует 8 форм вторичного туберкулеза. Они описаны в таблице ниже.
| Морфологическая форма туберкулеза | Изменения, происходящие в организме |
| Острый очаговый | На начальном этапе развития появляются признаки эндо-, мезо- и панбронхита. Через некоторое время возникает бронхопневмония. В ходе проведения диагностических мероприятий можно обнаружить клетки Лангханса. Очагов патологии немного, как правило, 1-2. Чаще всего они локализуются в I и II сегментах правого легкого. Очаги имеют вид уплотнений, их диаметр не превышает 3 см. По мере выздоровления происходит формирование инкапсулированных петрификатов. |
| Фиброзно-очаговый | Развивается на месте заживающих очагов. Новые участки поражения могут спровоцировать возникновение казеозной пневмонии. Как правило, очаги патологии локализуются в нескольких сегментах одного легкого. Таким образом, данная форма вторичного туберкулеза характеризуется одновременным протеканием процессов обострения и заживления. |
| Инфильтративный | По мере прогрессирования патологии образуются участки казеозного некроза. Вокруг них формируется инфильтрат или экссудат. Именно на данной стадии во время проведения рентгенологического исследования уже можно поставить точный диагноз. |
| Туберкулема | Характеризуется образованием инкапсулированного очага некроза. Диаметр пораженного участка может составлять до 5-ти см. Одновременно с этим купируется перифокальное воспаление. Инкапсулированный очаг чаще всего локализуется в I и II сегменте правого легкого. |
| Казеозная пневмония | Масштаб поражения в этом случае может быть разным. Иногда в патологический процесс вовлекается все легкое. Оно становится плотным и увеличивается в размерах. |
| Острый кавернозный | В кавеозных зонах формируются полости. Их стенки покрыты слоем, консистенция которого напоминает творог. За ним находятся эпителиальные и клетки Лангханса. |
| Фиброзно-кавернозный | Иное название - легочная чахотка. Заболевание стремительно прогрессирует: развивается склероз (как очаговый, так и диффузный), появляются петрификаты и очаги пневмонии казеозного характера. В патологический процесс вовлекается второе легкое. |
| Цирротический | Конечная форма. Сопровождается образованием рубцовой ткани. Пораженное легкое деформируется, уплотняется, становится малоподвижным. Для данной стадии характерно образование спаек и бронхоэктазов. |
Таким образом, острая очаговая форма - это ранняя стадия развития заболевания. Вторичный туберкулез последней степени практически неизлечим. Сохранить пациентам жизнь удается лишь в единичных случаях.

Диагностика
При возникновении тревожных признаков необходимо обратиться к терапевту. Врач проведет осмотр, соберет данные анамнеза и при подозрении на наличие патологии направит на лечение к фтизиатру.
Диагностика вторичного туберкулеза подразумевает проведение следующих мероприятий:
- Беседа с пациентом. Фтизиатр выслушивает жалобы, уточняет, имело ли место быть первичное заражение туберкулезом. Кроме того, специалист оценивает вероятность контактирования пациента с носителями возбудителя.
- Осмотр. Клинически значимыми являются следующие показатели: кашель, аппетит, температура тела, потоотделение, размер лимфатических узлов, масса тела (точнее, ее колебания за последнее время).
- Анализ мокроты.
- Рентгенологическое исследование.
- Анализ крови на выявление антител к палочке Коха.
На основании результатов диагностики врач составляет наиболее эффективную схему лечения. Все мероприятия проводятся в условиях стационара.
Консервативное лечение
Препараты подбираются исключительно врачом с учетом индивидуальных особенностей организма и результатов диагностики.
Лечение вторичного туберкулеза направлено на уничтожение возбудителя и купирование симптоматики. Все препараты подразделяют на 3 группы: А, В и С.
К первой относятся следующие медикаменты:
Если возбудитель устойчив к действию активных компонентов препаратов, пациентам показан прием средств группы В. К ним относятся:
Касаемо схемы лечения. Первые 5 месяцев пациентам назначается 2 или 3 препарата из основной группы. При наличии резистентности палочки Коха все суточные дозировки показано выпивать за 1 прием. Так можно добиться максимальной концентрации активных компонентов в крови. Эта же схема лечения назначается пациентам, по какой-либо причине прервавшим терапию ранее.

Оперативное лечение
Как показывает практика, консервативная терапия часто не приводит к выраженной положительной динамике. При наличии вторичного туберкулеза операция назначается чаще, чем при первичном заражении.
Показания к проведению хирургического вмешательства:
- Резистентность палочки Коха к активным веществам назначенных препаратов.
- Присоединение вторичной инфекции.
- Развитие необратимых морфологических изменений.
- Возникновение осложнений, представляющих угрозу не только для здоровья, но и для жизни пациента.
Существует несколько методик хирургического вмешательства:
- Лобэктомия. В процессе проведения операции удаляется пораженная доля легкого. Вмешательство осуществляется с помощью открытой или малоинвазивной методики.
- Пневмоэктомия. Подразумевает удаление всего легкого. Операция проводится в том случае, если необратимые изменения коснулись большей части органа.
- Торакопластика. Во время операции врач удаляет ребра с пораженной стороны. Это позволяет уменьшить объем грудной клетки и снизить эластичность и напряженность легкого.
При нарушениях дыхательной функции операция не проводится. Кроме того, противопоказаниями являются заболевания почек, печени и сердечно-сосудистой системы. Это обусловлено высоким риском развития осложнений и наступления летального исхода.
Прогноз
Исход заболевания напрямую зависит от своевременности обращения к врачу. При соблюдении всех рекомендаций специалиста прогноз, как правило, благоприятный. Кроме того, все пациенты, у которых был диагностирован вторичный туберкулез, находятся на учете и ежегодно проходят комплексное обследование. Это позволяет своевременно выявить даже малейшие изменения в организме.
Если лечение проведено неправильно или же оно вовсе отсутствовало, прогноз неблагоприятный. Вероятность летального исхода составляет около 60%. Данный процент выше у людей, страдающих от сахарного диабета и СПИДа.
Профилактика
Она может быть первичной и вторичной. Но при этом все мероприятия направлены на предотвращение развития патологии среди населения. К первичной профилактике относится вакцинация. Родителям не стоит ей пренебрегать, важно следить за тем, чтобы ребенку своевременно поставили БЦЖ.
Вторичная профилактика туберкулеза проводится у носителей палочки Коха. Она заключается в проведении ежегодных осмотров и объяснении пациенту, что крайне важно вести здоровый образ жизни.
В заключение
Пути передачи туберкулезной инфекции.
ПУТИ ЗАРАЖЕНИЯ ТУБЕРКУЛЕЗОМ
Эпидемиология.
Этиология.
Туберкулез-хроническое инфекционное заболевание, вызываемое микобактериями туберкулеза (МБТ).
Туберкулез у детей и подростков
Заболеваемость туберкулезом в мире остается в целом высокой. По оценке экспертов ВОЗ до настоящего времени ежегодно заболевает более 10 млн. человек, умирает до 3 млн. Наименьшая заболеваемость отмечается в высокоразвитых странах, наибольшая - в афроазиатском регионе. Почти во всех странах СНГ и Балтии заболеваемость туберкулезом выше, чем в Беларуси. Так, если в Беларуси она равнялась 45,5 на 100 тысяч населения (2002), то, в России, например, около 90, а Литве и Латвии около 70. Главной причиной этого является сохранение, в основном, в Беларуси комплексной системы противотуберкулезных мероприятий, отработанной еще в советский период.
Возбудитель называется микобактерия туберкулеза (МБТ) или бактерия Коха (БК). Туберкулез вызывают два вида микобактерий - человеческий и бычий.
МБТ хорошо переносят низкую температуру. Они погибают:
· при воздействии хлорсодержащих (хлорамин, хлорная известь) препаратов;
· под влиянием ультрафиолетовых лучей, в частности прямого солнечного света;
· при воздействии ультразвука.
Основными источниками туберкулезной инфекции являются:
- больной туберкулезом (бактериовыделитель);
- больные животные, в основном, коровы (употребление в пищу зараженных молочных продуктов приводит к инфицированию человека).
а) воздушно-капельная инфекция, когда бактериовыделитель при кашле, чихании и разговоре выделяет капельки мокроты, содержащие МБТ, а находящиеся поблизости здоровые люди вдыхают их;
б)пылевая инфекция, осевшие капельки высыхают и попадают в дыхательные пути здоровых лиц;
2. алиментарный (пищевые продукты могут быть инфицированы либо от больного туберкулезом животного, либо от больного человека, контактирующего с продуктами, посудой и т.д.);
3.контактный (весьма редким является заражение через поврежденную кожу, конъюнктиву глаза, слизистую оболочку миндалин);
4.трансплацентарный (крайне редко встречается внутриутробное заражение, когда БК проникают через плаценту. Переноса инфекции с половыми клетками не происходит).
При проникновении МБТ в большинстве случаев инфицирование туберкулезом не приводит к развитию болезни. Благодаря защитным силам организма, не происходит массивного размножения туберкулезных микобактерий, часть из них ингибируется фагоцитами, другие переходят в L-формы,обеспечивая противотуберкулезный иммунитет. Когда ослаблена резистентность организма, в сочетании с массивной и повторяющейся инфекцией, создаются условия для интенсивного размножения МБТ. При этом выделяются токсические продукты и развивается туберкулезный процесс различного характера. В дальнейшем инфекция чаще всего распространяется контактным, бронхогенным (в легких), лимфогенным, лимфо-гематогенным.
Клиническая классификация туберкулеза.
Группа I - Туберкулезная интоксикация у детей и подростков
Группа II - Туберкулез органов дыхания. Первичный туберкулезный комплекс.
Туберкулез внутригрудных лимфатических узлов. Диссеминированный туберкулез легких. Милиарный туберкулез. Очаговый туберкулез легких. Инфильтративньгй туберкулез легких и др.
Группа III - Туберкулез других органов и систем.
Туберкулез мозговых оболочек и центральной нервной системы.
- " - кишечника, брюшины и брыжеечных лимфатических узлов.
-" - костей и суставов.
- " - мочевых, половых органов.
- " - кожи и подкожной клетчатки " – глаза.
-" - периферических лимфатических узлов " - прочих органов.
Диагностическими критериями, свидетельствующими в пользу туберкулеза, являются:
· наличие одностороннего поражения (не всегда),
· вираж туберкулиновой пробы или гиперергическая реакция пробы Манту,
· обнаружение МБТ в материале (мокроте, моче, спинномозговой жидкости и т. д.).
Эффект от специфического лечения подтверждает диагноз.
Лечение длительное, проводится в стационаре и санатории. Согласно инструкции дети и подростки, заболевшие активным туберкулезом, находятся в стационарно-санаторных
условиях до клинического выздоровления
Понятие о первичном и вторичном туберкулезе
Первичным называется туберкулезный процесс, который развивается вследствие первичного заражения неинфицированных ранее людей и охватывает время от проникновения в организм микобактерий туберкулеза до полного заживления туберкулезного очага.
Вторичный туберкулез развивается на фоне перенесенного первичного инфицирования или излеченного первичного туберкулеза. Возникновение вторичного туберкулеза связано с нарушением резистентности организма и может зависеть от повторного инфицирования организма микобактериями, а также от эндогенной реактивации имеющихся в организме остаточных туберкулезных изменений. Иногда в патогенезе заболевания имеют значение оба этих фактора.
Первичный туберкулез в основном возникает у детей и подростков. Основными особенностями первичного туберкулеза являются:
· поражение лимфатической системы с накоплением возбудителя в лимфатических узлах,
· лимфогематогенное распространение туберкулезной инфекции,
· склонность к высокому уровню специфической сенсибилизации,
· частое вовлечение в процесс серозных оболочек (плевры), а также внелегочные локализации.
Существует несколько форм первичного туберкулеза:
· туберкулезная интоксикация,
· первичный туберкулезный комплекс,
· туберкулез внутригрудных лимфатических узлов,
· хронически текущий первичный туберкулез.
Не нашли то, что искали? Воспользуйтесь поиском:
Туберкулёз — заболевание инфекционной природы, известное человечеству с давних времён. Туберкулёз вызывается специфическим инфекционным агентом — микобактерией туберкулёза. В результате инфекционного процесса, обусловленного микобактериями, происходит образование в органах и тканях характерных изменений в виде гранулём, состоящих из эпителиодноклеточных элементов и казеозного субстрата.
Туберкулезные гранулемы могут образовываться во многих тканях, и прежде всего в бронхолегочной системе. Известны различные внелегочные локализации туберкулёза.
Туберкулёз на различных этапах своего развития, а также при разных формах этого заболевания характеризуется многообразной симптоматикой и специфическими клиническими проявлениями. Часть симптомов туберкулёза весьма характерна, другие признаки встречаются при заболеваниях нетуберкулёзной этиологии. Туберкулёз внелёгочной локализации может давать неспецифические симптомы, связанные с поражением того или иного органа.
Пути проникновения микобактерий в организм человека (заражения туберкулезом)
Кроме известного воздушно-капельного пути заражения туберкулёзом при контакте с больным, выделяющим возбудителя, также актуальным является воздушно-пылевой путь, когда бактерии оседают на частичках пыли и таким образом попадают в респираторный тракт человека.
Другим путем распространения микобактерий туберкулёза является алиментарный (попадание возбудителя в организм с загрязнёнными пищевыми продуктами и водой), а также контактный путь заражения.
Опасность туберкулёза в настоящее время, несмотря на значительные успехи в лечении, профилактике и диагностике этого заболевания в последние десятилетия, состоит в появлении резистентных форм микобактерий к применяемым схемам антимикробной терапии, то есть форм возбудителя, устойчивых к антибиотикам, ранее успешно применяющихся в лечении туберкулёза.
Лечение туберкулеза в случае лекарственной устойчивости микобактерий может быть недостаточно эффективным, требует замены препарата или схемы лечения, удлиняет период выздоровления больного. Кроме того, рост резистентности микобактерий в процессе терапии может приводить к более частым осложнениям, что ведёт к увеличению смертности от этого опасного инфекционного заболевания.
Источником заражения для окружающих при туберкулёзе всегда становятся лица, больные туберкулёзом, которые выделяют микобактерии при кашле, разговоре.

Что происходит при попадании микобактерий в организм человека?
Попадая в организм интактного человека одним из возможных путей, микобактерии туберкулёза вызывают в тканях ряд специфических изменений.
При первичном попадании микобактерий туберкулеза, обладающих вирулентностью, возможно развитие нескольких форм первичного туберкулёза.
К данным формам заболевания относят туберкулёзную интоксикацию, поражение лимфатических узлов, локализующихся в грудной клетке, и так называемый первичный туберкулёзный комплекс.
Вторичный туберкулёз
При повторном заражении микобактериями туберкулёза или снижении иммунной защиты организма, реактивации возбудителя, развивается вторичный туберкулёз. Переходу во вторичный период туберкулёзной инфекции могут способствовать многие факторы.
Данными патологическими факторами или сопутствующими состояниями могут являться многие имеющиеся у человека хронические заболевания, например, сахарный диабет, заболевания крови, язвенная болезнь, инфицирование вирусом иммунодефицита (ВИЧ).
Также способствуют заболеваемости туберкулёзом (а также реактивации возбудителя) хронические заболевания лёгких, например, ХОБЛ, профессиональные заболевания с вдыханием вредных веществ (силикоз).
Риск развития туберкулёза при прочих равных условиях выше у больных, имеющих психические заболевания, употребляющих наркотические средства и злоупотребляющих алкоголем, длительно принимающих кортикостероидные препараты и иммунодепрессанты.
Также на возможность формирования различных форм вторичного туберкулёза и вообще на заболеваемость туберкулёзом влияет характер питания человека (голодание, авитаминозы, недостаточное потребление белка) и образ жизни (асоциальное поведение), длительные стрессы. Сочетание нескольких факторов при контакте с возбудителем (микобактерией туберкулёза) повышает вероятность развития этого инфекционного заболевания.
Формы вторичного туберкулёза
Вторичный туберкулёз, в зависимости от многих факторов, может проявляться инфильтративным процессом (инфильтративная форма), очаговым туберкулёзом либо развитием в лёгочной ткани специфической туберкуломы, казеозной пневмонии.
Другими формами туберкулёза являются кавернозный и фиброзно-кавернозная разновидности туберкулёзного процесса, цирротический туберкулёз.
Туберкулёзный процесс может локализоваться в легочной и внелёгочной ткани. Лёгочный туберкулёз, помимо перечисленных форм, также может протекать в виде милиарного процесса, диссеминированного туберкулёза, а также сочетаться с туберкулёзным поражением бронхов, трахеи, вовлечением плевры.
Внелёгочные разновидности туберкулёзного процесса характеризуются развитием туберкулёза следующих органов — костей, суставов, мочеполовой системы, лимфоузлов, органа зрения, пищеварительного тракта (кишечника, брюшины, лимфатических образований), центральной нервной системы и оболочек мозга.
Некоторые формы туберкулёзной инфекции (первичного туберкулёза)
Туберкулёзная интоксикация
Данная форма относится к первичному туберкулёзному процессу и отличается отсутствием чётко выраженной локализации заболевания. Так, для туберкулёзной интоксикации характерны симптомы, присущие многим инфекционным процессам — слабость, субфебрильная лихорадка, потливость, утомляемость, вегетативные дисфункциональные симптомы, лабильность настроения.
Типичным для туберкулёзной интоксикации может быть распространённое увеличение различных групп лимфатических узлов, которые, как правило, не достигают степени значительного увеличения.
У больных с этой формой раннего туберкулёзного процесса часто присутствуют жалобы на неопределённые боли в суставах разных групп или имеют место симптомы умеренной артралгии.
Также в данную стадию инфекционного процесса у больных с туберкулёзом наблюдаются кожные и глазные симптомы по типу конъюнктивита и эритематозного поражения кожных покровов.
Туберкулёз внутригрудных лимфатических узлов
Данная разновидность первичного туберкулёза отличается тем, что в тканях легкого не образуются специфические очаги и воспалительные (эпителиоидные) инфильтраты. При данной форме туберкулёзной инфекции при исследовании отмечается увеличение лимфоузлов, расположенных внутри грудной клетки (трахеобронхиальная, бронхопульмональная группа лимфатических образований).
Для этой формы первичного туберкулёза, помимо инфекционно-воспалительных и вегетативных симптомов, описанных выше, характерно множественное увеличение внутригрудных лимфатических образований (узлов).
Первичный туберкулёзный комплекс (ПТК)
Часто данная форма первичного туберкулёза развивается в детском, а также подростковом возрасте.
Данная форма первичного туберкулёзного процесса включает в себя триаду симптомов. В лёгочной ткани при ПТК имеет место обязательное формирование в лёгком первичного туберкулёзного очага, от которого в сторону регионарного лимфатического узла (в котором развивается специфический туберкулёзный лимфаденит) распространяется туберкулёзный лимфангит.
Первичный очаг в лёгочной ткани, развивающийся при данной форме туберкулёза, носит название очага Гона, который впоследствии подвергается кальцификации.
Первичный туберкулёзный очаг по мере стихания воспаления отграничивается от здоровой ткани своеобразной капсулой. Размеры первичного туберкулёзного очага могут разниться в широких пределах — от сантиметра и более.
Первичный очаг представляет собой туберкулезный пневмонический процесс, в результате которого в ткани легкого определяются очаги творожистого некроза. Область легкого, прилежащая к первичному очагу, также находится в состоянии воспаления и отека.
Первичный туберкулезный комплекс развивается чаще у детей, не привитых от туберкулеза, а также у проживающих в неблагополучных социальных условиях, особенно находящихся в контакте с больными туберкулезом.
Симптомы первичного туберкулезного комплекса
Данная первичная форма туберкулёзного поражения может протекать как в острой форме по типу пневмонии, так и менее выражено (подострое и стёртое течение). Как правило, острое проявление ПТК характерно для детского возраста.
К симптомам первичного туберкулёзного комплекса относят прежде всего признаки, связанные с интоксикацией, вызванной заражением микобактериями туберкулёза.
Больного при данной форме первичного туберкулёза беспокоит слабость, снижение работоспособности, успеваемости, ночные поты, лихорадочные явления в виде ознобов, чувства жара.
Дети теряют в весе, у них отмечается снижение аппетита. При данной форме первичного туберкулёза у некоторых из них могут наблюдаться боли в животе и другие диспепсические проявления.
Туберкулёзный комплекс также проявляется повышением температуры, чаще не превышающей субфебрильных показателей, симптомами со стороны органов респираторной системы.
Так, больных с ПТК беспокоит кашель, иногда покашливание с отделением различного характера мокроты. Кашель при данной форме первичного туберкулёза может быть как сухим, так и более продуктивным (с мокротой).
При значительных размерах первичного очага или аффекта в лёгочной ткани туберкулёзного характера у больного могут появиться боли в грудной клетке, в том числе и при вовлечении в воспалительный процесс плевры.
При тяжелом и остром течении данной формы первичного туберкулеза у больных может наблюдаться одышка или затрудненное дыхание.
Также при обширном первичном очаге температурная реакция может достигать и более высоких цифр (38-39).
При неблагоприятном течении первичного туберкулезного поражения (комплекса) возможно развитие опасных осложнений (распад очага, распространение микобактерий в другие органы, развитие воспаления плевральных листков, казеозная пневмония, ателектаз, распространение инфекции и диссеминация процесса).

Диагностика первичного туберкулёза
Диагностика ПТК и других форм туберкулёза проводится всем детям (и лицам другого возраста), имеющим подозрительные симптомы, указывающие на туберкулёз, а также всем детям, путём ежегодного проведения им проб Манту (диаскинтеста).
Такими исследованиями являются рентгенологические методы, включающие по показаниям томографические методы визуализации.
Также всем больным проводят общеклинические исследования крови, мочи.
Всем больным с туберкулезом в обязательном порядке проводится выявление возможного очага (очагов) и источников туберкулёзной инфекции, других факторов риска и сопутствующих заболеваний.
У больных с первичным туберкулезом могут выявляться увеличенные лимфатические узлы разных групп, кожные проявления в виде эритемы и кольцевидно расположенных гранулём.
Лечение всех форм туберкулёза, в том числе и первичных, проводит врач-фтизиатр.

Вторичный туберкулез – это тяжелое заболевание, которое часто приводит к разрушению легочной ткани. Оно развивается после первичной формы вследствие активизации возбудителей или их нового поступления извне.
В сегодняшней статье рассмотрим подробно все о вторичном туберкулезе, от патогенеза до лечения и возможных его осложнений.
Что это такое?
Вторичный туберкулез преимущественно развивается у людей, которые перенесли первичную форму инфекционного процесса, или после давнего инфицирования без развития заболевания. Болезнь чаще регистрируется у взрослых людей среднего возраста. К группе риска относятся медики, лица без определенного места жительства, люди, страдающие алкоголизмом, наркоманией.
Первичный и вторичный туберкулез отличаются по механизму развития патологического процесса. Развитие инфекции при вторичной форме обычно происходит на фоне повышенной сенсибилизации организма и снижения активности иммунитета. Это приводит к более тяжелому течению заболевания, повреждению ткани легких с формированием полостей, развитию дыхательной недостаточности и общей интоксикации.
Патогенез
Развитие патологического процесса начинается после активизации микобактерий, которые остались в тканях или после экзогенного (извне) поступления большого количества возбудителей.
Для реализации патологического процесса необходимы 2 фактора – наличие возбудителя и снижение иммунитета на фоне сенсибилизации (повышенная чувствительность) организма.

Можно ли заболеть повторно?
Заболеть повторно можно после воздействия нескольких провоцирующих факторов:
- нарушение метаболизма углеводов при сахарном диабете;
- вторичный иммунодефицит (снижение напряженности иммунитета) у ВИЧ-инфицированных людей;
- систематическое употребление алкоголя;
- наркомания;
- курение;
- воздействие негативных факторов окружающей среды (пыль, различные химические соединения, ионизирующее излучение);
- хронические стрессы, на фоне которых повышается уровень гормонов, снижающих активность иммунитета (глюкокортикостероиды);
- чрезмерные физические нагрузки, переутомление;
- нерациональное питание с недостаточным поступлением питательных веществ, витаминов, минералов;
- систематическое недосыпание.
Симптомы рецидива
На фоне повторного инфицирования или активизации эндогенной инфекции развивается рецидив туберкулеза легких. Симптомы патологического процесса включают следующие основные проявления:

Физикальное обследование при рецидиве не дает возможности выявить характерных признаков. При пальпации (прощупывание) грудной клетки может определяться расширение межреберных промежутков. Перкуторно (при постукивании) определяется коробочный звук при больших полостях деструкции или притупление на фоне инфильтрации тканей.
Диагностика
Диагностика включает лабораторные исследования и выполнение рентгенографии. Для вторичного туберкулеза характерно изменение показателей клинического анализа крови. Они обычно включают повышение СОЭ (скорость оседания эритроцитов), умеренное увеличение количества лейкоцитов со сдвигом лейкоцитарной формулы влево, снижение уровня гемоглобина. В клиническом анализе мочи отражается метаболическое и токсическое поражение почек с появлением цилиндров, лейкоцитов и эритроцитов в осадке.
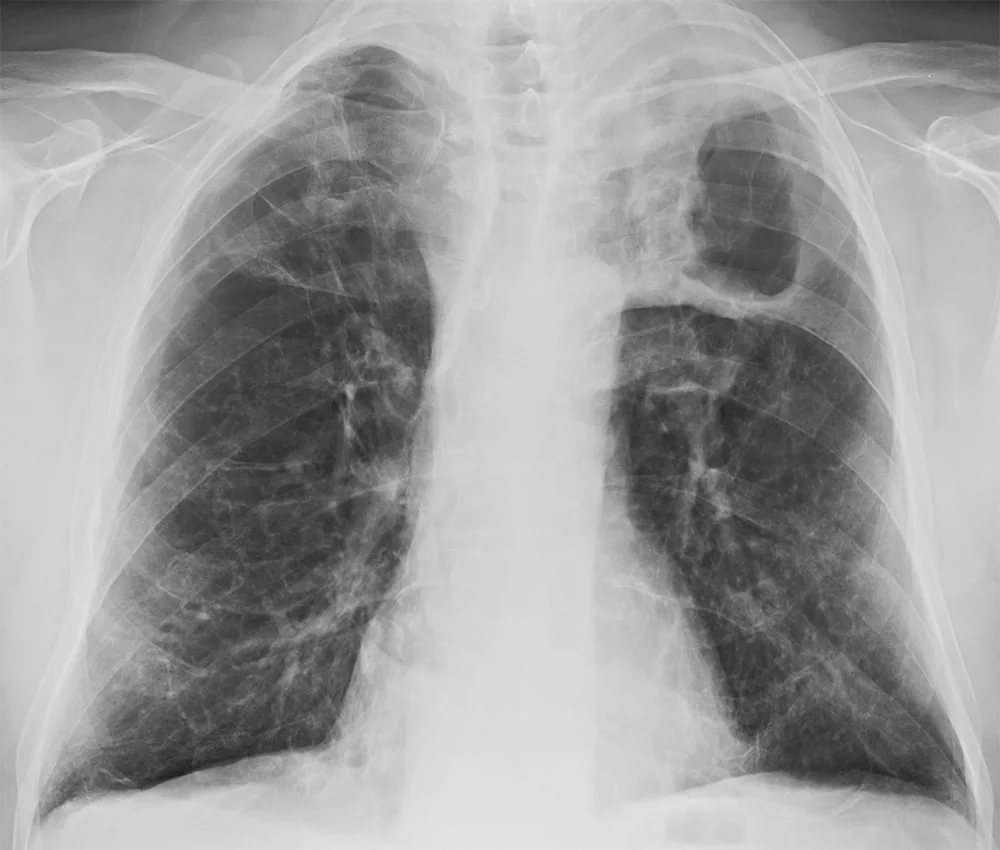
Рентгенография легких дает возможность определить основные клинико-рентгенологические формы:
- Очаговая форма – на снимке видны свежие (до 1,5 см в диаметре) и старые (около 3-4 мм) очаги.
- Инфильтративный туберкулез – определяются большие фокусы инфильтрации легочной ткани. Их формирование сопровождается выраженной интоксикацией с температурой тела до +39 °С.
- Туберкулома – определяется очаг округлой формы 2-6 см в диаметре с ровными краями.
- Казеозная пневмония – тяжелое течение вторичного туберкулеза, которое сопровождается поражением большого объема легочной ткани, превышающего сегмент легкого. На рентгенограмме определяются множественные очаги, которые сливаются с затемнением одного или нескольких сегментов.
- Кавернозный туберкулез – на фоне разрушения легочной ткани происходит образование полости (каверны), стенки которой образованы соединительной тканью. На рентгенограмме вокруг каверны определяется небольшое затемнение, являющееся результатом воспалительной инфильтрации.
- Фиброзно-кавернозный туберкулез – каверны ограничиваются соединительнотканной капсулой; на рентгенограмме они определяются в виде грубых структур с повышенной плотностью. Обычно листки капсулы проникают внутрь полости с образованием щелей. При больших размерах образования формируется околорубцовая эмфизема.
- Цирротический туберкулез – происходит замещение соединительной тканью большого объема легочной ткани. На рентгенограмме определяется массивное затемнение с одной или с обеих сторон, которое затрагивает несколько сегментов легкого.

Рентгенограмма дает возможность выявить грубые изменения в легких. Для точного определения локализации очага используется томография.
Лечение в фтизиатрии
Современная фтизиатрия (клиническая область медицины, которая занимается вопросами диагностики, лечения и профилактики туберкулеза) рекомендует комплексный подход к лечению вторичного туберкулеза. Этиотропная терапия, направленная на уничтожение возбудителей, подразумевает использование комбинации противотуберкулезных средств (до 5 препаратов).
Лечение проводится в условиях специализированного стационара под постоянным наблюдением врача. Выраженная деструкция легочной ткани требует проведения хирургического вмешательства с удалением части легкого (резекция) в пределах нескольких сегментов или доли.
Одновременно назначается патогенетическая терапия, которая направлена на повышение защитных сил организма, восстановление функционального состояния.
Прогноз и осложнения
Исход заболевания зависит от устойчивости возбудителя к противотуберкулезным препаратам, своевременной диагностики и начала лечения заболевания. На фоне отсутствия терапевтических мероприятий существует высокий риск развития казеозной пневмонии с летальным исходом.
Полезное видео
На видео рассказывается о причинах, симптомах и лечении туберкулеза легких.
Заключение
Вторичный туберкулез представляет собой тяжелое течение инфекционного процесса. Даже на фоне относительно нормального самочувствия человека в легких могут появляться большие очаги деструкции в виде каверн. Для своевременного выявления изменений важно периодически проходить профилактические исследования, включающие флюорографию.
Читайте также:


