Кал с кровью может быть сифилисом
Этиология и патогенез
Считается, что венерические болезни кишечника, в частности сифилис, встречаются очень редко. Однако в связи с распространенностью половых извращений нельзя исключить возможности распространения проктитов и энтеритов, приобретаемых половым путем.
Наиболее хорошо изучены сифилитические поражения кишечника . Сифилис кишечника характеризуется образованием гумм, язв и рубцово-воспалительных изменений стенки кишки. Первичный сифилис поражает прямую кишку и характеризуйся появлением твердого шанкра и регионарного лимфаденита. Вторичный сифилис , при котором в патологический процесс вовлекаются лимфатические узлы и сосуды, может проявляться синдромом энтеропатии с потерей белка и вторичной лимфангиэктазией. В слизистой оболочке тонкой кишки наряду с лимфостазом могут появляться специфические эритематозные изменения.При вторичном сифилисе прямой кишки в стенке ее возникают папулезные инфильтраты с последующим изъязвлением и Рубцовыми изменениями, не поддающимися лечению. Изъязвлению может подвергаться весь заднепроходный канал с вовлечением в процесс мышечной оболочки. Задний проход сужается, образуются параректальные свищи, открывающиеся возле заднепроходного отверстия, в соседние органы или брюшную полость. Третичный сифилис поражает как тонкую, так и толстую кишку. Образуются гуммозные бляшки и язвы, располагающиеся циркулярно вне пейеровых бляшек. Стенка кишки инфильтрирована, иногда стенозирована. Гуммозные бляшки, располагаясь первоначально на слизистой оболочке кишки, могут распространяться на всю толщину стенки и вовле¬кать в процесс соседние ткани (перивисцерит) и органы. Гуммы могут быть одиночными и множественными, мелкими и крупными. При их распаде образуются глубокие язвы, которые нередко пенетрируют в соседние органы и могут осложняться перфорацией в брюшную полость. При рубцевании язв развиваются сморщивание и непроходимость кишки.
Клиника
У больных первичным сифилисом наблюдаются нарушения стула в виде запоров или поносов, иногда в кале появляется кровь или слизь. Боли и вздутия живота возникают при вовлечении в процесс брыжеечных лимфатических узлов или в случае изъязвления и сужения кишки. В этих случаях развиваются синдромы экссудативной энтеропатии или кишечной непроходимости. При сифилитическом проктите больные жалуются на жжение и боли в прямой кишке при дефекации, в кале появляется примесь слизи. По мере сужения заднего прохода возникает ощущение неполного опорожнения кишечника, усиливаются боли в заднем проходе, стул становится лентообразным. В случае развития параректального свища могут наблюдаться симптомы, связанные с вовлечением в процесс мочевого пузыря и половых органов. У больных третичным сифилисом гуммы могут быть в мозге, других внутренних органах, определяя особенности симптоматики.
Диагноз
Проктит или проктосигмоидит можно заподозрить на основании жалоб на тенезмы и боли в прямой кишке, на слизисто-гнойные или кровянистые выделения из прямой кишки. При ректоскопии обычно определяют воспаление слизистой оболочки, повышенную ранимость ее при контакте с краем ректоскопа. В большинстве случаев проктит бывает обусловлен гонококком, вирусом простого герпеса или возбудителем мягкого шанкра, что происходит при половых сношениях через прямую кишку. Язвы в перианальной области и паховый лимфаденит могут сопровождать любую из этих форм, но чаще аноректальный герпес. Примерно у половины мужчин с первичной аноректальной инфекцией, обусловленной вирусом простого герпеса, может появиться неврологичес¬кая симптоматика в виде задержки мочеиспускания, нарушений чувствительности на уровне крестцовых корешков и импотенции. При ректоскопии выявляется язвенный герпетический проктит. Диагноз венерического поражения кишечника устанавливают с помощью микроскопического и серологического исследований. Диагноз сифилитического поражения толстой кишки устанавливают во время проктологического исследования и колоноскопии с биопсией слизистой оболочки пораженных отделов толстой кишки. Диагноз энтеропатии с потерей белка, связанной с поражением брыжеечных лимфатических узлов сифилитической или иной венерической этиологии, может быть заподозрен на основании установления у больного соответствующего венерического заболевания и подтвержден биопсией одного из пораженных лимфатических узлов во время лапароскопии или лапаротомии.
Дифференциальный диагноз
Дифференциальный диагноз проводят с язвенным колитом, болезнью Крона и грибковыми заболеваниями кишечника. Решающее дифференциально-диагностическое значение имеют результаты серологических реакций, посевов кала и мазков из прямой кишки.
Лечение
Лечение венерических заболеваний кишечника должно проводиться в венерологических стационарах. При осложнениях перфорацией, стенозом или кровотечением требуется хирургическое лечение.
Прогноз
Прогноз при сифилисе и других венерических заболеваниях кишечника серьезный и в значительной степени зависит от своевременности диагностики и лечения. При запущенных формах прогноз неблагоприятный
Причины крови в кале у взрослого могут быть различными. Кровавый стул, или гемоколит – симптом многих заболеваний, поражающих разные отделы желудочно-кишечного тракта и протекающих с нарушением целостности слизистой оболочки. Систематическое появление крови в кале обычно служит признаком серьезной патологии, поэтому при первых же подобных симптомах необходимо комплексное обследование.
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
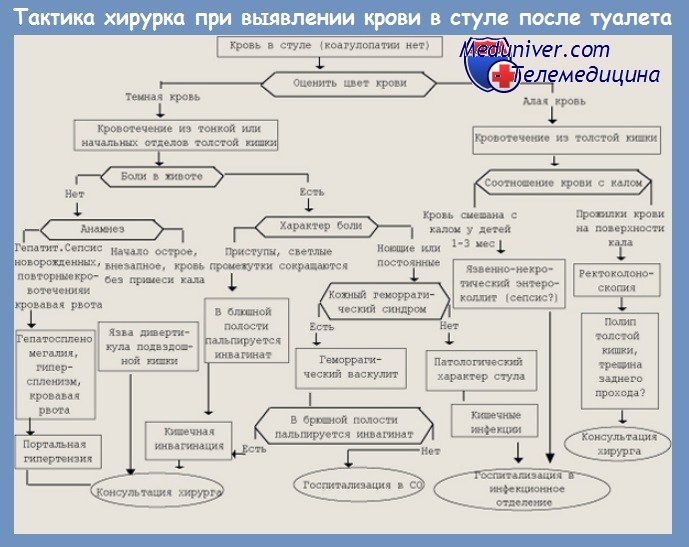
Кровотечения в разных отделах желудочно-кишечного тракта
По внешнему виду каловых масс можно предположить, в каком участке пищеварительного тракта произошло кровотечение. Для этого оценивается цвет крови: чем выше находится очаг поражения, тем темнее кровь. Кал, содержащий темную кровь (дегтеобразный кал, мелена) сигнализирует о заболеваниях в верхних отделах желудочно-кишечного тракта – желудка, тонкого кишечника или начальных отделов толстой кишки.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника. При этом состоянии стул будет значительно разжиженным, насыщенного темного цвета. Перфорация язвы – тяжелое осложнение язвенной болезни, которое приводит к развитию перитонита – острого воспаления брюшины. Это наиболее частая причина появления темной крови в кале.
Перфорация язвы требует неотложного врачебного вмешательства, поэтому нужно знать ее признаки. Различают три периода:
- Болевой шок – возникает в момент прободения язвы. Внезапно появляется резкая, острая боль в животе, усиливающаяся при движении. Вначале она локализуется в верхней части живота, затем распространяется вниз, возможна отдача в правое плечо, надключичную область и правую лопатку. Больной в этом периоде не может встать в постели и принимает вынужденное положение – лежа на боку с подтянутыми к животу ногами. Живот втянут, мышцы живота резко напряжены и перестают участвовать в дыхании. Температура тела повышается, на лбу выступает холодный пот, артериальное давление падает, пульс замедляется.
- Мнимое благополучие – пульс, давление и температура выравниваются. Острая боль стихает, хотя сохраняется болезненность при ощупывании живота.
- Гнойный разлитой перитонит – начинается через 10–12 часов после приступа при отсутствии лечения. Первый симптом – рвота. Кожа и слизистые оболочки становятся сухими, температура тела растет, дыхание учащается. В этом периоде медицинская помощь может уже оказаться слишком запоздалой.
Срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При первых признаках перфорации язвы необходимо вызвать скорую помощь.
Алая кровь в кале
Яркая алая кровь в кале указывает на развитие патологий нижней части ЖКТ: язвенного колита, дивертикулеза кишечника, инфекционного воспаления, доброкачественных или злокачественных опухолей, болезни Крона.
Язвенный колит – воспалительное заболевание, которое поражает слизистую оболочку толстой кишки и проявляется деструктивно-язвенным процессом. Язвенный колит всегда протекает в хронической форме, поэтому больные могут долго не замечать его симптомов или не придавать им значения. Именно появление крови в кале часто становится тем признаком язвенного колита, с которым пациенты обращаются к врачу. Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
Помимо кровотечений, для язвенного колита характерны:
- слизь и гной в кале;
- диарея несколько раз в сутки;
- запоры – возникают реже, чем диарея, их появление говорит о воспалительном процессе в прямой и/или сигмовидной кишках;
- ложные позывы на опорожнение кишечника, при которых вместо дефекации происходит выход из кишечника крови с гноем или слизью;
- ночные дефекации, мешающие сну;
- недержание кала;
- вздутие живота;
- болевые ощущения в левой части живота, умеренной или слабой интенсивности;
- признаки общей интоксикации – лихорадка, рвота, учащенное сердцебиение, потеря веса, обезвоживание.
Дивертикулез кишечника – заболевание, при котором в стенке толстой кишки образуются мешкообразные выпячивания. Эта болезнь характерна для людей старшего возраста, так как с возрастом эластичность кишечной стенки снижается, и давление на нее, связанное с метеоризмом или запорами, приводит к образованию дивертикулов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Дивертикулез может протекать без боли, незаметно для больного, реже возникают умеренные боли в левой половине живота. Могут появляться нарушения стула в виде запора или поноса, а также вздутие живота.
Геморрой – чрезвычайно распространенное заболевание, связанное с венозным застоем в нижних отделах кишечника. При геморрое стенки сосудов теряют свою эластичность, что приводит к образованию геморроидальных узлов. Заболевание часто долго протекает бессимптомно, но с увеличением узлов появляется боль и кровотечения из заднего прохода. Различают наружную и внутреннюю формы геморроя – в зависимости от того, какие сосуды поражаются. Развитию геморроя способствуют сидячая работа, неправильный рацион, способствующий запору, злоупотребление алкоголем, курение, а также беременность и роды.
Выделяют 4 стадии течения геморроя:
- Характеризуется увеличением геморроидальных узлов, зудом, кровянистыми выделениями во время дефекации – время от времени появляется кровь в кале или на туалетной бумаге.
- Присоединяется выпадение геморроидальных узлов при опорожнении кишечника или физических нагрузках. Кровотечения из заднего прохода умеренные, выпавшие геморроидальные узлы вправляются самопроизвольно или пальцем.
- Геморроидальные узлы выпадают даже при небольшом физическом напряжении, самопроизвольно не вправляются, только вручную. Кровянистые выделения становятся более заметными и частыми, больной ощущает тяжесть, отечность заднего прохода.
- Геморроидальные узлы постоянно выпавшие, вправлению не поддаются, частые и обильные кровотечения, боль, воспаление тканей вокруг анального отверстия. Из-за постоянных кровотечений развивается анемия.
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника.
От стадии геморроя зависит выбор способа лечения. На ранних стадиях применяют безоперационные методы лечения – лигирование геморроидальных узлов латексными кольцами, инфракрасная фотокоагуляция, склеротерапия, перевязка сосудов. Для облегчения симптомов геморроя назначают противовоспалительные лекарственные препараты местного действия в виде мазей и ректальных свечей, которые помогают остановить кровотечения и избежать появления боли при дефекации. Рекомендуется изменить свой образ жизни, включая рацион питания, а также отказаться от вредных привычек. Противопоказаны сильные физические нагрузки.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму. На поздних стадиях прибегают к оперативному вмешательству.
Схожие с геморроем симптомы имеет другое поражение нижней части кишечника – трещина в заднем проходе. Она может быть следствием травмы слизистой оболочки кишечника твердым калом при хронических запорах, инфекционных заболеваний (сифилис, гонорея, СПИД), лейкемии и других патологий, ведущих к ухудшению кровоснабжения слизистой оболочки прямой кишки. Развитию анальных трещин также способствуют неправильное питание, приводящее к запорам, злоупотребление алкоголем и табачными изделиями, анальный секс, малоподвижный образ жизни. Это заболевание чаще встречается у женщин.
Анальные трещины бывают острыми и хроническими. Острая анальная трещина, как правило, возникает в результате травмы прямой кишки. Она не требует специального лечения и заживает на протяжении нескольких недель.
Хроническая анальная трещина имеет склонность к прогрессированию.
Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
В отсутствие адекватного лечения ее глубина постоянно увеличивается. Ее симптомы:
- сильные боли во время и после акта дефекации;
- отек анального отверстия;
- спазм анального сфинктера, связанный с воспалительным поражением нервной ткани.
Болезнь Крона – хроническое воспалительное заболевание, которое характеризующееся поражением всех слоев пищеварительной трубки, образованием язв и рубцов слизистой и воспалением регионарных лимфатических узлов. Возможна перфорация язв, которая приводит к образованию свищей и абсцессов.
Болезнь Крона может поражать любые отделы ЖКТ, включая ротовую полость, но самая распространенная ее локализация – конечный отдел тонкого кишечника, подвздошная кишка. Это заболевания развивается как у детей, так и у взрослых. Симптомы болезни Крона схожи с проявлениями неспецифического язвенного колита, что осложняет диагностику. Для нее характерны:
- боли в животе;
- постоянное или ночное расстройство стула;
- вздутие, урчание живота;
- прожилки алой крови и слизь в кале;
- ложные позывы на дефекацию;
- рвота, которая приводит к обезвоживанию;
- признаки общей интоксикации – повышение температуры, резкая потеря веса, отсутствие аппетита общая слабость и апатия;
- анемия;
- воспаление слизистой оболочки глаз и полости рта;
- воспаление в перианальной области;
- боли в суставах;
- увеличение и болезненность лимфоузлов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Колоректальный рак может длительно протекать бессимптомно, в таких случаях опухоль выявляется случайно во время диспансерного обследования. Скрининговым исследованием, позволяющим диагностировать рак кишечника на сравнительно ранней стадии, является анализ кала на скрытую кровь – именно появление примеси крови в кале часто служит первым проявлением болезни.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму.
По мере прогрессирования опухоли крови в кале становится все больше, она становится видна в кале в виде прожилок, присоединяются болезненные ощущения во время дефекации. В дальнейшем кровотечения усиливаются, нарушаются кишечные функции, появляется боль. Рак важно диагностировать на ранней стадии, поэтому всем пациентам из группы риска (люди с отягощенным семейным анамнезом по колоректальному раку, а также все люди после 50 лет) рекомендуется один раз в год сдавать анализ кала на скрытую кровь.
Что делать, если в кале обнаружена кровь
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
Незамедлительно следует обращаться за врачебной помощью, если появление крови в кале сопровождается следующими симптомами:
- повышение температуры тела до лихорадочных значений;
- интенсивная боль в животе, независимо от отдела;
- другие кровотечения, например, из носа;
- подкожные кровоизлияния, гематомы;
- общее ухудшение самочувствия, нарушения сознания, слабость;
- тошнота, рвота, примесь крови в рвотных массах.
Также срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При появлении крови в кале у взрослого или ребенка не следует заниматься самолечением – к выздоровлению это не приведет, лишь повысит риск развития тяжелых осложнений.
Видео с YouTube по теме статьи:
Обнаружив кровь в кале после туалета, многие люди сильно расстраиваются, небезосновательно считая, что это угрожающий симптом начала серьезного заболевания. Действительно, оставлять без внимания регулярные появления крови при дефекации нельзя, обязательно нужно пройти обследование у проктолога, который должен обследовать вас и при наличии подозрения на колоректальный рак назначить пройти колоноскопию или ректороманоскопию.
Чаще всего кровотечение из заднего прохода после стула наблюдается при наличии трещины в анальном отверстии и геморрое. Симптомы этих двух болезней схожи, но лечить их надо по-разному. Выбор способа лечения геморроя зависит от стадии развития заболевания. На ранних стадиях этой патологии врачи назначают безоперационные методы лечения, такие как лигирование геморроидальных узлов латексными кольцами, инфракрасная фотокоагуляция, склеротерапия и перевязка сосудов.
Для облегчения симптомов геморроя рекомендуется регулярное использование мазей и свеч, которые помогают временно остановить кровотечение и избежать появления боли при дефекации. Однако полностью излечить геморрой они не способны, если не исключить причин, способствующих сдавливанию узлов в прямой кишке. Это - сидячий образ жизни, поднятие тяжелых грузов, анальный секс, употребление алкоголя и неправильное питание.
Курение, регулярное употребление алкоголя, жирных, острых и вредных продуктов приводят к дефициту жидкости в организме и появлению запоров. Твердые каловые массы растягивают стенки кишки, что способствует повышению давления на кровеносные сосуды и кровотечению. Поэтому если для лечения геморроя врач назначил вам только мази и свечи, например, проктозан, то для достижения эффекта обязательно надо изменить свой образ жизни: больше двигаться, в ежедневный рацион питания включить овощи, фрукты и ягоды, отказаться от вредных привычек, соблюдать диету и не забывать о личной гигиене после туалета. Если вылечить геморрой на ранних стадиях не удалось, то болезнь приобретает хроническую форму и требует хирургического метода лечения.
Ввиду большого сходства симптомов многие люди уверены, что кровь во время дефекации появляется из-за геморроя, а на самом деле у них появилась трещина в заднем проходе. Симптомы этих двух заболеваний идентичны - это выделение алой жидкой крови с калом и боли во время стула. Проявления каждого из этих заболеваний очень мучительны и способны заставить человека испытать подлинное страдание из-за того, что область поражения обоих патологий крайне чувствительная и необходимая для осуществления естественных надобностей.
Поэтому, несмотря на то, что анальная трещина по сравнению с геморроем считается незначительным заболеванием, излечение от этого недуга также избавляет человека от мучительных страданий, о которых большинство больных предпочитает молчать. Анальная трещина не представляет серьезной угрозы здоровью, но превращает каждый поход в туалет в настоящую пытку. Ведущую роль в ее образовании отводится на повреждения слизистой оболочки прямой кишки различными твердыми предметами. Чаще всего это твердый кал, формирующийся в результате запоров, кусочки костей, семечек, косточек фруктов и овощей.
Причины, непосредственно приводящие к формированию анальной трещины, те же, что и у геморроя. Сидячий образ жизни в сочетании со злоупотреблением алкоголем, острыми и жирными блюдами, склонность к анальным половым контактам. Анальная трещина никогда не появится у людей, ведущих здоровый образ жизни и не страдающих хроническими заболеваниями, способствующими появлению воспалений в области ануса и промежности. К таким относятся сифилис, гонорея, СПИД, лейкемия и так далее.
По клиническому течению анальные трещины могут быть острыми и хроническими. Острая анальная трещина не требует специального лечения и заживает самостоятельно на протяжении нескольких недель. Хроническая анальная трещина имеет четкие границы, на которых развита рубцовая ткань, верхняя часть которой постоянно растягивается и разрывается, в результате чего увеличивается глубина трещины. Это уже препятствует самостоятельному заживлению раны и требует специального лечения под наблюдением врача.
Выбор метода лечения хронической анальной трещины зависит от наличия осложнений и длительности течения заболевания. Очень важную роль при этом играют гигиенические мероприятия, направленные на заживление раны и борьбу с инфекциями: теплые сидячие ванны, обмывание ануса холодной водой после каждого стула и применение водяных или масляных клизм. Хороший эффект при лечении анальных трещин достигается при применении комбинированных свечей и мазей, таких как Релиф, Гепатромбин Г и т.д. Перед введением свечей рекомендуется принять теплую сидячую ванну. При неэффективности медикаментозного лечения хронических анальных трещин в течение двух недель показано ее хирургическое удаление. После оперативного вмешательства рана заживает быстро и о проблеме появления крови при дефекации можно забыть навсегда.
В некоторых случаях причиной кровотечения из заднего прохода могут быть такие заболевания, как полипы, сифилис, гонорея, СПИД, рак прямой кишки, гастрит, язва желудка, туберкулез, парапроктит и колит. Поэтому обнаружив кровь после стула лучше не откладывать визит к проктологу, а пройти обследование и уточнить диагноз. Ни в коем случае не занимайтесь самолечением, если кровь из заднего прохода идет черная. Это уже характерный признак внутреннего кровотечения.
- Вернуться в оглавление раздела "Хирургия"
Кровь в стуле – распространенное явление, но только треть пострадавших обращается к врачу. Большинство причин ректального кровотечения не относятся к серьезным и поддаются лечению.
Но иногда кровь в кале может быть симптомом опасного заболевания. В любом случае это ненормальное явление и требует консультации доктора.
Почему появляется кровь в стуле
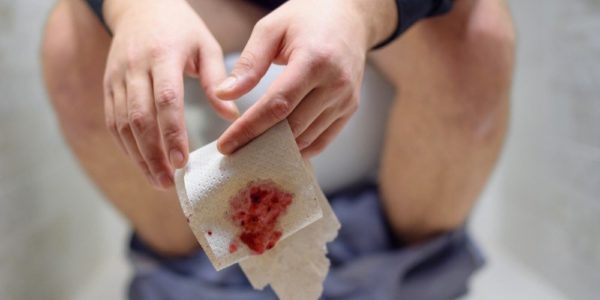
Кровь из заднего прохода появляется вследствие нарушения целостности средних или крупных сосудов на каком-то из участков ЖКТ.
В пищеварительном канале очень много кровеносных сосудов, что обеспечивает быстрое попадание питательных веществ в кровь. Неправильное питание, инфекции приводят к формированиям различных патологий, при которых сосуды травмируются.
Характер выделений
Кровь может отличаться по цвету в зависимости от причин и места поражения в ЖКТ.
Характер кровавых выделений
предположительное место поражения в ЖКТ
предположительные причины
Иногда кровь нельзя увидеть невооруженным глазом, ее обнаруживают с помощью анализа стула. Такие кровотечения называют оккультными. Их вызывают те же факторы, что и ректальное.
Кал с кровью: сопутствующие симптомы
Характер и интенсивность кровотечений зависят от заболеваний их вызывающих. Основная сложность в том, что многие патологические процессы на начальных стадиях протекают бессимптомно.
Чтобы избежать перехода болезни в тяжелую форму, следует обратить внимание на следующие проявления:
- боли, жжение в животе после еды;
- диспепсические расстройства: тяжесть в животе, метеоризм;
- диарея и запоры;
- потеря аппетита;
- зуд в анусе;
- общая слабость.
Большинство болезней имеют схожую клиническую картину. Поставить точный диагноз способен только врач. Описания симптомов для этого недостаточно, необходимо комплексное обследование.
Общие причины крови в кале
Существует широкий спектр болезней и факторов, способных вызвать или усилить ректальное кровотечение.
Группа заболеваний
Патологии
Патогенез
Причины крови в кале, как правило, у мужчин и женщин одинаковые. Но некоторые заболевания, симптомом которых являются кровотечения чаще диагностируются у представителей определенного пола. Хотя специалисты считают, статистика показывает не реальную распространенность патологии, а отражает выявляемость.
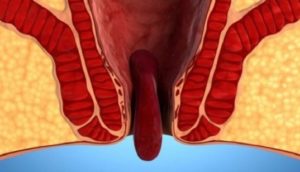
Вследствие анатомических особенностей, некоторые заболевания, вызывающие ректальные кровотечения у мужчин распространены больше, чем у женщин. Одно из таких заболеваний лучевой проктит – воспалительный процесс в прямой кишке, вызванный лучевой терапией онкологии тазовых органов, чаще рака предстательной железы.
Причина кровяных выделений не только в лучевом облучении.
- Несоблюдение диеты, ограниченное употребление жидкой пищи (супы) приводят к нарушению работы ЖКТ.
- Сниженная двигательная активность. Сидячая работа приводит к нарушению кровообращения в тазовой области, способствуя развитию геморроя.
- Хронический простатит. Очаг воспаления быстро переходит на соседние с простатой органы, в частности на прямую кишку, вызывая нарушение целостности слизистой.
У мужчин онкология органов ЖКТ диагностируется чаще, чем у женщин.
Кровотечение из заднего прохода у женщин вызывают те же патологии, что и мужчин.
Их возникновению способствуют ряд факторов:
- Злоупотребление диетами. При скудном рационе желудочный сок разъедает слизистую, развиваются язвы.
- Беременность. На последних сроках из-за увеличения размеров матки нарушается кровообращение в анальном канале, образуются венозные скопления – геморроидальные узлы.
- Перитонеальный эндометриоз. При патологическом разрастании клеток эндометрия яичников, маточных труб, шейки матки нарушается кровоснабжение соседних органов малого таза. Спайки в органах брюшной полости приводят к нарушению их работы. Возникают патологии, одним из симптомов которых является ректальные кровотечения.
Свищи у женщин могут быть следствием родовых травм или гинекологических вмешательств.
Что делать, если обнаружилась кровь в кале?
Наличие крови после в унитазе, на туалетной бумаге после дефекаций – тревожный симптом. Любая патология начинается с незначительных, для не специалиста, проявлений. При обнаружении неприятного явления человеку нужно вспомнить не было ли травм анального отверстия, сопровождаются ли походы в туалет болезненными ощущениями.

Если кровотечения сопровождаются болями, нельзя принимать противовоспалительные средства до выяснения причины. Большинство НПВС содержат ацетилсалициловую кислоту, негативно влияющую на кишечник.
Кровь в кале – опасный симптом, независима от его выраженности и наличия или отсутствия дополнительных патологических проявлений необходимо обратиться к врачу.
Диагностика
Происхождение ректального кровотечения определяется с помощью анамнеза, физикального осмотра, лабораторных и других видов обследований.
Виды исследований, назначаемые врачом при анальных кровотечениях:
- колоноскопия;
- контрастная рентгенография;
- ангиография;
- исследование кала на скрытую кровь;
- копрограмма;
- бак посев кала;
- общий анализ крови с определением количества эритроцитов и гемоглобина;
- анализы на инфекции;
- онкомаркеры.
Врач может назначить дополнительные исследования в рамках дифференциальной диагностики определенных патологий.
Способы лечения ректальных кровотечений
Терапия определяется проктологом или гастроэнтерологом на основании симптомо-комплекса и причин развития кровотечения.
Врач может использовать один или несколько методов, включающие:
- Симптоматическая терапия. Назначаются обезболивающие, противодиарейные средства.
- Коррекция диеты, увеличение в рационе продуктов с высоким содержанием железа.
- Прием медикаментов: антибиотиков, противовоспалительных, гемостатических средств.
- При новообразованиях целесообразно хирургическое вмешательство.
- Лечение онкологии включает радио- и химиотерапию.
Острые кровотечения устраняют при эндоскопии. Прижигают поврежденное место лазером, вводят коагулирующие препараты.
Профилактика появления крови в стуле
Профилактика должна быть направлена предупреждение развития патологий, вызывающих анальные кровотечения:
- Соблюдение диеты.
- Регулярные прогулки, физкультура.
- Правильная гигиена заднего прохода.
- Недопущение травматизации прямой кишки.
- Регулярное прохождение осмотров проктолога.
Появившуюся кровь в стуле нельзя игнорировать. Она может быть симптомом серьезного заболевания, чем раньше будет поставлен диагноз, тем больше шансов на выздоровление.
Читайте также:


