Первичный туберкулез клинические проявления

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Клинические симптомы первичного туберкулёза условно можно объединить а три основных синдрома: интоксикационный, бронхолёгочно-плевральный и синдром поражения других органов и систем.
Интоксикационный синдром обусловлен метаболическими и функциональными расстройствами, возникающими при первичном туберкулёзе. Ранними клиническими признаками туберкулёзной интоксикации считают функциональные нарушения работы ЦНС (раздражительность, эмоциональная лабильность), вегетативно-сосудистую дисфункцию (тахикардия, аритмия, склонность к гипотонии, систолический шум над верхушкой сердца), ухудшение аппетита, повышенную потливость. Нередко снижена толерантность к физической и умственной нагрузкам, а также способность концентрировать внимание. Характерна непостоянная лихорадка с кратковременными единичными подъёмами температуры тела до субфебрильных значений во второй половине дня. У девочек-подростков вследствие нейроэндокринной дисфункции задерживается появление первых менструаций или они прекращаются на время болезни. При длительном интоксикационном синдроме (5-6 мес и более) нарастает эмоциональная лабильность, нередко возникают вялость и адинамия, дефицит массы тела, отставание в физическом развитии. Отмечают бледность и сухость кожных покровов, снижение тургора кожи и мышечного тонуса.
При туберкулёзной интоксикации как клинической форме туберкулёза интоксикационный синдром - преобладающий (иногда единственный) клинический признак заболевания. Симптомы первичного туберкулеза локального специфического воспаления у больных с туберкулёзной интоксикацией не обнаруживаются. Нередко у них отмечают локальные неспецифические (параспецифические) изменения, обусловленные наличием в организме микобактерий туберкулёза. Эти изменения наиболее выражены в периферических лимфатических узлах. При пальпации можно обнаружить увеличенные до 5-14 мм в диаметре лимфатические узлы пяти-девяти групп, в т.ч. надключичных и кубитальных. Лимфатические узлы безболезненные, подвижные, мягкоэластич-ной консистенции без признаков периаденита и воспаления кожных покровов. Микрополиаденопатия более отчётливо выражена у детей дошкольного возраста и в меньшей степени - у подростков и молодых взрослых. Гиперплазия лимфоидной ткани может также проявиться увеличением печени и селезёнки.
При хроническом течении туберкулёзной интоксикации лимфатические узлы постепенно уменьшаются и уплотняются (иногда - до каменистой плотности).
Симптомы первичного туберкулеза, обусловленные поражением органов дыхания, при туберкулёзе внутригрудных лимфатических узлов и первичном туберкулёзном комплексе зависят от распространённости процесса и казеозно-некротического компонента специфического воспаления, а также фазы воспалительной реакции. У детей грудного и раннего возраста локальные формы первичного туберкулёза характеризуются яркими клиническими проявлениями. В старшем возрасте их симптоматика нередко довольно скудная.
При малых формах туберкулёза внутригрудных лимфатических узлов специфическим воспалением поражено не более 2 внутригрудных лимфатических узлов, а их диаметр не превышает 1.5 см. Малые формы туберкулёза внутригрудных лимфатических узлов часто протекают без явных клинических проявлений. Заболевание диагностируют в основном по виражу чувствительности к туберкулину и данным рентгенологического исследования, преимущественно КТ.
Туберкулёз внутригрудных лимфатических узлов с большим объёмом поражения обычно начинается подостро, с постепенным нарастанием симптомов интоксикации. При выраженной экссудативной перинодулярной реакции с вовлечением в патологический процесс всех групп лимфатических узлов корня лёгкого и средостения заболевание развивается остро. В этом случае отмечают фебрильную лихорадку и общие функциональные расстройства. У больных может появиться характерный сухой коклюшеподобный (битональный) кашель. У некоторых больных давление увеличенных лимфатических узлов на бифуркацию трахеи и устья главных бронхов вызывает появление стридорозного дыхания.
Сужение просвета верхней полой вены увеличенными лимфатическими узлами средостения приводит к более или менее выраженному синдрому верхней полой вены: на передней поверхности грудной клетки с одной или обеих сторон расширяется сеть подкожных вен. При сдавлении верхней полой вены иногда бывают выражены и другие симптомы первичного туберкулеза: головная боль, цианоз и одутловатость лица, увеличение объёма шеи. повышение венозного давления.
Стетоакустические симптомы туберкулёзного поражения внутригрудных лимфатических узлов обусловлены перифокальными неспецифическими воспалительными изменениями в средостении. Выявляют приглушение перкуторного звука в парастернальной и паравертебральной зонах, усиление бронхофонии над остистыми отростками грудных позвонков, венозный шума волчка над верхней частью рукоятки грудины при резком запрокидывании головы назад. Без перифокальной воспалительной реакции выявить увеличение внутригрудных лимфатических узлов физикальными методами невозможно.
Первичный туберкулёзный комплекс нередко диагностируют при обследовании по поводу слабовыраженных симптомов интоксикации или виража чувствительности к туберкулину. При обширном перифокальном воспалении вокруг первичного лёгочного очага заболевание развивается остро, что характерно для детей дошкольного возраста. Наблюдают кашель с небольшим количеством мокроты, фебрильную лихорадку.
При значительном перифокальном воспалении, когда протяжённость лёгочного поражения превышает размеры сегмента, можно выявить притупление перкуторного звука и выслушать ослабленное, с усиленным выдохом дыхание. После покашливания над зоной поражения выслушивают непостоянные единичные мелкопузырчатые хрипы.
При всех формах первичного туберкулёза в различных тканях и органах возможно развитие токсико-аллергических, параспецифических изменений, которые принято связывать с токсическим действием продуктов жизнедеятельности микобактерий туберкулёза. Эти изменения могут проявляться в виде конъюнктивита, фликтены, узловатой эритемы, блефарита, аллергического плеврита, полисерозита или артрита (ревматоид Понсе). Изредка отмечают реактивный параспецифический гепатит, выявляемый при УЗИ.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Первичный и вторичный туберкулёз легких.
Г. Остаточные изменения после перенесенного туберкулеза
В. Осложнения
Легочное кровотечение, спонтанный пневмоторакс, легочно-сердечная недостаточность, ателектаз, амилоидоз, почечная недостаточность, свищи бронхиальные, торакальные и др.
А. органов дыхания: фиброзные, фиброзно-очаговые, буллезные изменения, кальцинаты в легких и лимфатических узлах, плевро - пневмосклероз, цирроз, бронхоэктазы, состояние после хирургического вмешательства и др.;
Б. других органов: рубцовые изменения в различных органах и их последствия, обызвествления, состояние после оперативных вмешательст
Туберкулез легких может быть первичным и вторичным. Первичный туберкулёз легких развивается после первичного заражения (обычно в раннем возрасте) у ранее здоровых людей. В основном он бывает у детей и подростко. В подавляющем большинстве случаев с первичным туберкулёзом организм человека справляется самостоятельно без специального лечения. После этого, однако, остаются следы перенесенного заболевания — петрификаты, в которых остаются жизнеспособные микробактерии туберкулёза.
Существует несколько форм первичного туберкулеза:
· Первичный туберкулезный комплекс;
· Туберкулез внутригрудных лимфоузлов;
· Хронически текущий первичный туберкулез.
По генезу у части больных к первичному туберкулезу могут относиться:
· Туберкулез периферических лимфоузлов;
· Туберкулез мезентериальных лимфоузлов;
Вторичный туберкулёз выявляется у подавляющего большинства больных. Обычно развивается в результате обострения первичных очагов. Но иногда может быть следствием вторичного заражения после излечения от первичного туберкулёза, так как иммунитет при туберкулёзе имеет нестерильный характер. Д
Клинические проявления инфекции, вызываемой МБТ, варьируют в зависимости от различных факторов, таких как возраст, вторичный иммунодефицит, сопутствующие заболевания и многих других. Заражение микобактериями остается бессимптомным у подавляющего большинства здоровых людей, при этом риск развития клинически выраженного туберкулеза на протяжении всей жизни у заразившегося им человека не превышает 10%, а во всех остальных 90% случаев инфекция остается бессимптомной. Только положительные кожные реакции на туберкулин свидетельствуют о данной латентной инфекции. Наиболее очевидным и важным моментом, влияющим на клиническую симптоматику туберкулеза, является локализация патологического процесса. В 85% случаев поражаются легкие и лишь оставшиеся 15% касаются внелегочных локализаций или сочетанного легочного и внелегочного поражения. Туберкулёз лёгких может длительное время протекать бессимптомно или малосимптомно и обнаружиться случайно при проведении флюорографии или на рентгеновском снимке грудной клетки, а также при постановке туберкулиновых проб.
В случаях, когда туберкулёз проявляется клинически, обычно самыми первыми симптомами выступают неспецифические проявления интоксикации: слабость, бледность, повышенная утомляемость, вялость, апатия, субфебрильная температура (около 37 °C, редко выше 38°), потливость, особенно беспокоящая больного по ночам, похудение. Часто выявляется увеличение размеров лимфатических узлов. В этот период некоторые больные склонны объяснять симптомы болезни переутомлением, связанным с работой, и не обращаются к врачу. Глубокие нарушения обменных процессов в организме, расстройства пищеварения, распад белков до конечных продуктов их разложения и гибель ткани являются причиной похудания и ослабления организма при туберкулёзе. Психологическое воздействие туберкулезной интоксикации выражается депрессией и в некоторых случаях – гипоманией (гипомания - это состояние настроения, для которого характерно постоянно и всеохватно приподнятое либо раздражительное настроение, мысли и поведение, соответствующее этому настроению).
Далее присоединяются более или менее явные симптомы со стороны пораженного органа. При туберкулёзе лёгких это кашель, отхождение мокроты, хрипы в лёгких, иногда затруднение дыхания или боли в грудной клетке (указывающие обычно на присоединение туберкулёзного плеврита), кровохарканье. Кашель сначала может быть сухой или со скудным выделением светлой пенистой мокроты. Многие курящие больные не придают значения появлению или усилению кашля, объясняя его употреблением табака. При туберкулёзе кишечника — те или иные нарушения функции кишечника, запоры, поносы, кровь в кале и т. д. Как правило (но не всегда), поражение лёгких бывает первичным, а другие органы поражаются вторично путём гематогенного обсеменения. Но встречаются случаи развития туберкулёза внутренних органов или туберкулёзного менингита без каких-либо текущих клинических или рентгенологических признаков поражения лёгких и без такового поражения в анамнезе.
Осмотр больного при малых формах туберкулеза органов дыхания, диссеминации и туберкулемах, как правило, дает мало информации для диагностики. Более выраженные изменения могут быть при распространенных и деструктивных формах туберкулеза.
Обращает на себя внимание внешний вид больного. Больные туберкулезом теряют в весе и потому выглядят худыми, лицо бледное, черты лица заостряются и потому лицо кажется более красивым, на фоне бледной кожи лица на щеках заметен румянец. Внешний облик больного с длительно протекающим фиброзно-кавернозным туберкулезом весьма характерен и носит название habitus phtisicus. Больного отличает резкое похудание, вялая сухая кожа, легко собирающаяся в морщины, атрофия мышц, главным образом верхнего плечевого пояса, спины и межреберных групп. У таких больных можно определить притупление перкуторного звука в области туберкулезных изменений, бронхиальное или жесткое дыхание, сухие или влажные хрипы.
Туберкулёз органов дыхания, или лёгочные формытуберкулёзный комплекс
-туберкулёз внутригрудных лимфоузлов;
-очаговый туберкулёз лёгких;
-кавернозный туберкулёз лёгких;
-фиброзно-кавернозный туберкулёз лёгких;
-цирротический туберкулёз лёгких;
-туберкулёзный плеврит (в том числе эмпиема плевры);

Туберкулез – заболевание с различными формами, среди которых самая распространенная – первичный туберкулез. Патология развивается вследствие того, что в ослабленный организм попадают микобактерии, которые начинают активное размножение.
Патогенез
Патогенез первичного туберкулеза начинается с того, что вредоносные микобактерии попадают в организм и поражают внутренние органы. Патологическая анатомия утверждает, что это происходит контактным, аэрогенным, алиментарным способами. Задержавшись в альвеолах, бактерии начинают там активную жизнедеятельность. Некоторые микобактерии попадают в:
Затем происходит заражение таких органов, как:
- костный мозг;
- селезенка;
- легкие;
- печень;
- лимфатические узлы.
Бактериемия приводит к тому, что возникает сенсибилизация тканей. Этот ранний период первичной туберкулезной инфекции характеризуется:
- нарушениями сна, аппетита;
- раздражительностью;
- недомоганием.
В этот период развиваются параспецифические реакции:
- катар дыхательных путей;
- узловатая эритема;
- ревматоидные гранулемы в печени, легких, почках;
- фликтенулезный конъюнктивит.
Варианты течения таких реакций могут быть разными. Туберкулезная инфекция преобразуется в локальные поражения, после чего образуется первичный очаг.
Если проявляется клиническая симптоматика, нарушения функционального характера вследствие первичного инфицирования, это рассматривается как туберкулез неустановленной локализации. Такая форма заболевания поддается лечению.
Заболевание передается легко, однако проникновение бактерий в организм здорового человека не всегда заканчивается болезнью. Микобактерии могут не проявлять активность; тогда заболевание не развивается.
Основным способом передачи инфекционного агента является воздушно-капельный путь.
Человек вдыхает бактерии, выделенные больным при чихании, кашле, разговоре. Заражение происходит и при вдыхании пыли, где скопилась мокрота.
Существуют и другие способы передачи инфекции:
- контактно-бытовой – пребывание с больным человеком в одном помещении, пользование общей посудой, одеждой и другими бытовыми предметами;
- гематогенный – через кровь;
- алиментный – от матери к ребенку во время беременности, родов;
- физический контакт – через поцелуи, половую близость;
- несоблюдение правил гигиены – немытые руки, прием пищи на улице.
Туберкулезная бактерия может попасть в кишечник с мясом или молоком больного животного, после чего развивается аллергия как ответная реакция организма на активность бактерий. Не является исключением и заражение через порезы во время разделки мяса.
Туберкулез первичного и вторичного типа протекает без особых признаков, поэтому диагностировать его на ранних стадиях бывает проблематично. Внимание следует обратить на следующую симптоматику:
- утомляемость;
- резкий упадок сил;
- ослабление иммунитета;
- апатия;
- потеря аппетита, снижение веса;
- боль в мышцах, суставах;
- затруднение дыхания, одышка;
- боль при дыхании;
- появление кругов под глазами;
- снижение умственных способностей;
- периодическое изменение температуры;
- обильное потоотделение по ночам.
Наиболее важным признаком первичного туберкулеза является повышенная температура тела. Она появляется при отсутствии симптомов воспалительных процессов в организме: наличия ОРЗ, гриппа. В утреннее время суток она нормальная, но к вечеру поднимается до 38°С и сопровождается ознобом. Этот признак наблюдается в течение длительного времени.
Первичная форма туберкулеза характеризуется и такими клиническими проявлениями, как:
- Изменение внешности. Лицо больного становится осунувшимся, приобретает нездоровый бледный оттенок. Человек начинает стремительно терять вес, хотя аппетит остается в норме. На первых стадиях развития патологии эти симптомы проявляются слабо, однако с течением времени клиническая картина приобретает выраженный характер.
- Кашель. Туберкулез сопровождается постоянным кашлем, однако в самом начале развития патологии он сухой, приступообразный, постепенно перерастает во влажный с отхождением мокроты.
- Боль в груди. Этот признак проявляется на этапе прогрессирования болезни, когда патология приобретает хроническую форму. Боль локализуется под ребрами и появляется во время глубокого вдоха.
Существует следующая классификация патологии:
- Первичная туберкулезная интоксикация. Развивается в случае небольших отклонений в иммунной системе без тяжелых последствий и продолжается до 6 месяцев.
- Заболевание внутригрудных лимфоузлов. Патогенные микроорганизмы поражают лимфатическую систему. При своевременном лечении возможен благоприятный исход.
- Первичный туберкулезный комплекс. Тяжелая и опасная форма заболевания. Инфекция поражает не только легкие, но и другие внутренние органы.
В большинстве случаев причиной развития первичной формы туберкулеза является ослабление иммунитета. В основном он встречается у детей и подростков. Вторичная форма, в отличие от первичной, атакует взрослых людей, у детей она возникает редко.
Первичный тип туберкулеза, в отличие от вторичного, имеет 3 составляющих:
- первичный аффект;
- лимфангит;
- регионарный лимфаденит.
При проведении рентгенографии все эти признаки хорошо видны.
Микобактерии при вторичной форме не проникают в лимфатическую систему благодаря приобретенному иммунитету, не дающему инфекции распространиться по организму.
Первичный и вторичный туберкулез отличаются. Первая форма поражает любые органы, ткани, провоцирует развитие таких заболеваний, как:
Вторичный туберкулез практически всегда локализуется в легких.
Туберкулез неустановленной локализации
Данный первичный туберкулезный вид заболевания – это туберкулезная интоксикация у детей. Патология характеризуется рядом функциональных нарушений на фоне проникновения микобактерий в организм. Это ранняя клиническая форма заболевания, которую невозможно диагностировать с помощью рентгенологических, инструментальных методов.
Данная инфекция характеризуется развитием макрофагальных бугорков в лимфатических узлах. Они состоят из эпителиоидных клеток, макрофагов, лимфоцитов.
Клиника заболевания неясная, однако первый признак заболевания – наличие интоксикационного синдрома. Поведение ребенка сопровождается следующими физиологическими проблемами:
- сильная раздражительность;
- утомляемость;
- заторможенность;
- ухудшение аппетита, сна;
- непостоянная температура;
- увеличение лимфатических узлов.
Несмотря на то что большинство признаков протекает тяжело, данная форма заболевания не оставляет осложнений.
Рентгенография не позволяет выявить заболевание, поэтому первичный туберкулезный тип патологии диагностируется на основе:
- анализа анамнеза;
- симптоматики;
- исследования периферической крови;
- проведения туберкулиновых проб;
- исследования мокроты;
- КТ;
- бронхоскопии.
Важное значение имеет тщательный осмотр пациента врачом-фтизиатром, а также ответ на вопрос, контактировал ли больной с человеком, у которого диагностирован первичный туберкулез легких.
Необходимо провести пальпацию всех групп лимфатических узлов:
Лечение патологии должно проходить в условиях стационара в туберкулезном диспансере. Проводятся исследования макропрепаратов и микропрепаратов. Однако эта процедура проводится в случае неблагоприятного исхода терапии первичной туберкулезной инфекции.
Схема лечения подразумевает:
- прием антибиотиков (Рифампицин, Фарбутин, Этамбусин, Канамицин);
- применение противовоспалительных лекарств;
- душевный, физический покой;
- правильное питание.
При самостоятельном лечении без помощи фтизиатрии наблюдается прогрессирование заболевания.
В связи с ослаблением иммунитета многие пациенты болеют и другими инфекционными заболеваниями.
В случае несвоевременного выявления патологии возможны осложнения первичного туберкулеза неустановленной локализации. Осложненное заболевание сопровождается следующими клиническими проявлениями:
- легочное кровотечение;
- пневмоторакс;
- легочно-сосудистая недостаточность.
Благоприятный исход болезни – полное выздоровление больного. В противоположном случае возможен переход интоксикации в локальную форму.
Первичный туберкулез у детей и подростков
Первичный туберкулез у детей в основном развивается вследствие:
- несбалансированного питания;
- недостатка витаминов, минералов;
- плохих условий жизни детей;
- физического, умственного перенапряжения.
Признаками патологии являются:
- уменьшение веса без причин;
- систематическое появление слабости;
- отсутствие активности;
- сильная раздражительность;
- нервные срывы.
Лечение заболевания предусматривает:
- Своевременное вмешательство. Терапию необходимо начинать на ранних стадиях развития патологии. Осложнения первичных форм туберкулеза возможны в случае несвоевременного выявления инфекции.
- Непрерывность лечения. Даже при видимых признаках улучшения нельзя прерывать схему терапии и игнорировать клинические рекомендации врача. Курс лечения составляет 1 год, при осложненных формах он может затянуться до 18 месяцев.
- Комплексность. Не следует надеяться только на помощь медикаментозных средств. Лечение должно сопровождаться правильным питанием и режимом дня.
Первичный туберкулез у взрослых
Причинами развития этой формы туберкулеза у взрослых являются:
- хронически текущие заболевания;
- проживание в плохих условиях;
- несбалансированное питание.
Это приводит к ослаблению иммунитета и проникновению инфекции в организм. Первичный туберкулезный комплекс имеет следующие симптомы:
- ломота в теле;
- сухой кашель;
- озноб;
- нарушения сна;
- чрезмерная потливость;
- повышенная температура.
Чтобы выявить очаг туберкулеза легких, больному назначается рентгенография органов грудной клетки. Берется образец мокроты, исследования которого позволяет выявить наличие палочки Коха.
Консервативное лечение хронического туберкулеза не приводит к положительным результатам. Пациент трудоспособен, однако без хирургического вмешательства не обойтись.
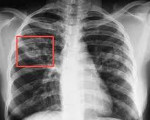
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Специфическими агентами, обусловливающими инфекционную природу заболевания, служат микобактерии туберкулеза (МБТ). В 1882г. Роберт Кох впервые описал основные свойства возбудителя и доказал его специфичность, поэтому бактерия получила имя своего первооткрывателя – палочка Коха. Микроскопически микобактерии туберкулеза имеют вид прямой или слегка изогнутой неподвижной палочки, шириной 0,2-0,5 нм и длиной 0,8-3 нм.
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- силикоз
- сахарный диабет
- ХПН
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Читайте также:


