Вич и опухоль яичка
Опухоль яичка – довольно распространенное заболевание, встречающееся преимущественно у молодых и сексуально активных мужчин. Зная, какими симптомами проявляет себя патология, можно вовремя обнаружить образование и принять необходимые меры по профилактике опасных осложнений.
Важные аспекты и факты
Несколько важных аспектов, которые нужно знать:
- В большинстве случаев опухоли тестикул встречаются в 20-40 лет. Пик заболеваемости регистрируется на третьем десятке жизни. У детей и мужчин, вступивших в андропаузу, патология выявляется значительно реже.
- До 99% всех опухолей яичек – злокачественные.
![]()
- По статистике заболевание составляет около 2% от всех опухолей у мужчин и 5% от новообразований урогенитального тракта.
- В детском возрасте чаще встречаются гормонпродуцирующие опухоли яичек, что становится причиной преждевременного полового созревания.
- Обычно опухоль обнаруживается только в одном яичке. Двустороннее поражение встречается в 2% случаев.
- До 95% всех опухолей тестикул – герминогенные.
- Семинома – самая частая опухоль яичка.
- В последние 30 лет отмечается рост заболеваемости в странах Северной Америки и Западной Европы.
- В России регистрируется 1,7 случаев заболевания на 100 тысяч населения.
- Опухоли яичка хорошо поддаются лечению (при условии своевременного обращения к врачу).
Классификация
По рекомендациям ВОЗ выделяют следующие группы опухолей яичек:
- Герминогенные – возникшие из зародышевых клеток половых желез.
- Опухоли стромы полового тяжа.
- Другие неспецифические образования.
Среди герминогенных опухолей особого внимания заслуживают такие:
- внутриканальцевая неоплазия;
![]()
- семинома;
- опухоль желточного мешка;
- карцинома эмбриональная;
- тератома (зрелая и незрелая);
- хорионкарцинома.
Опухоли полового тяжа разделяются на такие группы:
- новообразования из клеток Лейдига и Сертоли;
- гранулезоклеточные;
- текомы-фибромы.
Существуют также смешанные опухоли, в структуре которых обнаруживаются различные ткани.
Причины опухолей яичка
Точные причины появления доброкачественных и злокачественных образований тестикул не известны. Выделяют несколько версий их происхождения:
![]()
Крипторхизм – состояние, при котором яичко не опускается в мошонку. В этом случае мужская железа находится в неблагоприятных для нее условиях, что может привести к развитию злокачественного образования. По статистике до 25% случаев всех опухолей тестикул связаны именно с крипторхизмом. Максимальный риск отмечается при локализации яичка в брюшной полости. Своевременная операция по низведению яичка в мошонку является лучшей профилактикой рака.- Генетическая предрасположенность. При всех гистологических вариантах герминогенных опухолей выявляется специфический маркер – изохромосома 12 – i(12p). Вероятно, причиной новообразований служит нарушение внутриутробного развития этих клеток. Отмечено также, что наличие опухоли у ближайших родственников (отец и братья) существенно повышает риск развития рака у пациента.
- Травма. Точный механизм этого явления не изучен. Вероятно, что травма сама по себе не является причиной развития опухоли, но может стать поводом для обращения к врачу, где и будет выявлена патология.
Фактором риска можно считать факт предшествующей опухоли. Герминогенные образования склонны к рецидиву, и у части пациентов отмечается повторное развитие патологии в течение 5-10 лет.
Краткая характеристика опухолей яичка
Среди всех новообразований чаще всего встречаются такие состояния:
Возникает из клеток зародышевого эпителия семенных канальцев. Представляет собой мягкое образование с плотными включениями, на разрезе – бело-серого цвета. Атипичные формы сопровождаются появлением некрозов и имеют склонность к быстрому росту. Опухоль довольно рано дает метастазы, отличается агрессивным течением. Поражает практически все яичко, оставляя лишь небольшой участок здоровой ткани под белочной оболочкой. Склонна к рецидиву. Обнаруживается в 40% случаев всех опухолей яичка.
В состав опухоли входят рудиментарные органы или их части, хрящи, волосы, зубы, железы и другие ткани. Это потенциально злокачественные образования, которые протекают достаточно легко. Не рецидивируют после удаления, не метастазируют, не приводят к развитию опухолевой интоксикации и кахексии.
Самая злокачественная и агрессивная опухоль. Склонна к кровоизлияниям и деструктивному росту в глубину тканей. Быстро растет и метастазирует, захватывая новые участки.
Отличается быстрым ростом, рано дает метастазы. После удаления нередко рецидивирует. Обнаруживается в 30% случаев всех опухолей яичка.
Клинические проявления: как распознать болезнь?

Наличие новообразования в мошонке – это первый симптом, с которым мужчина обращается к врачу. На ощупь опухоль безболезненная, мягко-эластической или плотно-эластической консистенции. На начальных этапах кожа мошонки не изменена. Нередко патология выявляется после травмы.
- боль в мошонке, отдающая в промежность и пах (только у 30% мужчин);
- дискомфорт при ходьбе (при больших размерах образования).
Важно понимать: сама опухоль не приводит к появлению неприятных ощущений. В этом ее опасность, потому как боль и дискомфорт возникают только при переходе патологического процесса на семенной канатик. Выраженные изменения возникают при метастазировании. Опухолевые клетки распространяются по лимфатическим сосудам, что приводит к возникновению таких симптомов:
- Нарушение оттока мочи, острая задержка мочеиспускания (при сдавлении мочеточника).
- Развитие вторичного пиелонефрита и гидронефроза.
- Появление мучительного кашля, одышки (при метастазировании в шейные лимфоузлы и сдавлении дыхательных путей).
- Изменения психики, параличи и парезы (при метастазировании в головной мозг).
- Боль в костях и переломы (при распространении опухолевых клеток в костную ткань).
- Отеки ног (при сдавлении нижней полой вен).
- Нарушение дефекации, кишечная непроходимость (при локализации метастазов в лимфоузлах ЖКТ).
Доброкачественные опухоли яичка не метастазируют, но могут достигать больших размеров. Такие образования мешают при ходьбе, причиняют боль. При больших размерах опухоли затрудняется выведение спермы, что становится причиной бесплодия.
Злокачественные новообразования также могут привести к бесплодию у мужчин. Здесь дело не только в физическом сдавлении семявыносящих протоков, но и в изменении химического состава спермы. Пока не известно, как именно влияет опухоль на этот процесс. Есть версия, что рост атипичных клеток повышает местную температуру в мошонке, и это губительно действует на сперматозоиды. Известно также, что при раке яичка повышается концентрация антиспермальных антител. Сперматозоиды склеиваются и теряют подвижность, что существенно уменьшает их шансы на благополучное оплодотворение яйцеклетки.
Принципы диагностики
Для выявления опухолей яичек применяются следующие методы:

Основной метод, позволяющий выявить патологию на ранней стадии. Урологи рекомендуют всем мужчинам в возрасте от 15 до 40 лет не менее одного раза в месяц проводить самостоятельное обследование тестикул. Особенно внимательным к своему здоровью следует быть мужчинам из группы риска (крипторхизм, наследственность и др.).
- В положении стоя нужно поставить одну ногу на подставку (можно использовать низкую табуретку).
- Аккуратно прощупать мошонку и найти яичко.
- Исследовать яичко на предмет любых подозрительных уплотнений.
- Повторить манипуляцию с другой стороны.
Рекомендуется проводить самообследование после душа, когда мошонка находится в расслабленном состоянии. В норме яичко должно быть достаточно плотным, но не слишком твердым. Сзади от тестикул хорошо прощупываются семенные канатики. Одно яичко может быть слегка выше другого. Боли во время обследования быть не должно.
- появление любого образования в яичке;
- увеличение размеров одного из семенников;
- боль при пальпации;
- расположение одного из яичек значительно выше другого.
При возникновении любого из этих симптомов следует обязательно обратиться к врачу.

При осмотре врач обращает внимание на состояние кожных покровов, выявляет наличие отека или покраснение мошонки. Проводит ручное обследование яичек, обращая внимание на их размер и симметричность, выявляет патологические образования. Регулярные ежегодные осмотры уролога рекомендованы всем мужчинам в возрасте от 15 до 40 лет.
При опухолях яичка в крови определяются следующие онкомаркеры:
- b-ХГЧ (b-субъединица хорионического гонадотропина человека);
- ЛДГ (лактатдегидрогеназа);
- АФП (альфа-фетопротеин).
В норме в крови мужчин эти вещества не выявляются или обнаруживаются в минимальной концентрации. Появление онкомаркеров с высокой вероятностью указывает на развитие злокачественного новообразования. Контроль маркеров опухолевых процессов также помогает вовремя выявить рецидив заболевания.
УЗИ – основной метод диагностики опухолей яичка. При проведении ультразвукового исследования врач может не только обнаружить опухоль, но и отличить ее от других патологических образований в мошонке. Для уточнения диагноза может быть проведена компьютерная или магнитно-резонансная томография, ПЭТ-КТ.
Рентгенологическое исследование является вспомогательным методом диагностики и применяется для поиска отдаленных метастазов. По показаниям проводится рентгенологический снимок легких, сцинтиграфия костей и другие исследования. Выявить опухолевые клетки помогает и компьютерная томография.
Схема лечения
Медикаментозное консервативное лечение при опухолях яичка не проводится. Народные средства терапии не приносят желаемого эффекта. Единственный способ избавиться от опухоли – операция. Объем хирургического лечения будет зависеть от типа новообразования, возраста пациента и наличия сопутствующей патологии.

Орхофуникулэктомия – стандартная операция при опухолях яичка. Рекомендуется удалять тестикулы до начала химио- и лучевой терапии. При тяжелом состоянии пациента и множественных метастазах возможно предварительное проведение химиотерапии.
Операция проводится под общим наркозом через паховый доступ. Хирург удаляет яичко вместе с семенным канатиком. Материал направляется на гистологическое исследование. В сложных случаях, когда установить точный диагноз до операции не удалось, гистология выполняется в экстренном порядке – в течение ближайших 15-30 минут. По результатам исследования объем операции может быть расширен.
Органосохраняющие операции проводятся при доброкачественных опухолях в случае точно подтвержденного диагноза. В этом случае врач удаляет только пораженную часть органа. При злокачественных новообразованиях резекция возможна в особых случаях (например, при поражении единственного яичка). После резекции в протоках остаются раковые клетки, поэтому без последующей химиотерапии не обойтись.
Применение цитостатиков и иных лекарственных средств, подавляющих рост атипичных клеток, оправдано при развитии злокачественной опухоли и выявлении отдаленных метастазов. Дозировка и длительность терапии зависят от стадии заболевания и определяются индивидуально в каждом случае.
Лучевое облучение показано при семиномах. Другие злокачественные опухоли плохо поддаются лучевой терапии, поэтому ее использование нецелесообразно. В большинстве случаев облучение проводится после удаления яичка, но по показаниям схема лечения может быть изменена.
- Если мужчина планирует стать отцом, перед началом химиотерапии следует выполнить заморозку спермы. В последующем материал можно будет разморозить и использовать для искусственной инсеминации.
- При выявлении рака у молодых мужчин рекомендуется провести биопсию здорового яичка.
- После операции обязательно проводится контрольное исследование онкомаркеров: через 7 дней и далее каждые 7-14 дней до нормализации показателей.
Прогноз
Прогноз при доброкачественных опухолях яичка благоприятный. Удаление опухоли и/или самого органа позволяет избавиться от проблемы. Второе яичко полностью берет на себя все функции по выработке спермы и гормонов. Удаление одного яичка не сказывается на сексуальной активности мужчины, не препятствует отцовству и не мешает полноценной жизни.
Прогноз при злокачественных опухолях зависит от стадии заболевания, наличия метастазов и уровня онкомаркеров. Появление множественных метастазов является неблагоприятным признаком.
Профилактика
Не существует гарантированных методов, позволяющих не допустить развития опухолей яичка. Выявить болезнь на ранних стадиях и предупредить развитие осложнений помогут следующие рекомендации:
- Регулярное самообследование яичек.
- Осмотр уролога не реже одного раза в год.
- Лечение крипторхизма.
При обнаружении подозрительного образования в мошонке не нужно заниматься самолечением. Чем раньше будет выставлен диагноз, тем больше шансов на благоприятный исход заболевания.
Рак в яичке тоже бывает, но это особый эмбриональный рак, развивающийся у взрослого мужчины из эпителия гонад, его относят к герминогенным злокачественным опухолям яичка. Предполагается, что герминогенные опухоли закладываются ещё в период эмбрионального развития в утробе мамы, когда в первую половину беременности половая клетка плода приобретает злокачественный потенциал.
Злокачественные опухоли яичка не очень часты, на их долю приходится не более 2% от всех злокачественных новообразований, но последние 2–3 десятилетия они демонстрируют удвоение заболеваемости. Россияне болеют злокачественными опухолями яичка раза в 4 реже европейцев, правда, по скорости ежегодного прироста заболеваемости опухоли прочно вышли в топ, занимая второе место. Благо, что на сегодняшний день от рака яичка, который совсем не рак, а другая злокачественная опухоль, излечивается до 90% больных.
Распространение их необъяснимо. Никто не скажет, почему испанцы и португальцы болеют в 5 раз реже датчан, и даже ближайшие к Дании северные соседи финны страдают раком яичка в 4 раза реже. Афроамериканцы и белые граждане США тоже не сравнимы по частоте заболеваний: к злокачественным опухолям яичка более склонны белокожие мужчины, для чернокожих они совсем не характерны. Главную озабоченность вызывает то, что болеют злокачественными опухолями яичка молодые мужчины от 15 до 44 лет.
При неуклонном росте заболеваемости, с 1970-х годов смертность от злокачественных опухолей яичка снизилась почти четырёхкратно. В ХХ веке смертность от опухолей яичка росла ровно до времени выхода на фармацевтический рынок препаратов платины, совершивших химиотерапевтическую революцию. Препаратам платины очень помогли новые диагностические методики, а особенно, определение опухолевых маркёров. Всё это в совокупности обеспечивает крайне низкую смертность: один на 300 тысяч мужского населения.
Причины развития и факторы риска опухоли яичка
Научившись лечить злокачественные опухоли яичка, ещё не вполне определились с факторами риска, приводящими к злокачественному росту. Во всяком случае, их несколько, но главного и ведущего не определено, правда, герминогенные опухоли уже серьёзно считают пороком эмбрионального развития.
В первую очередь предполагают неблагоприятное действие материнских эстрогенов на гонады плода мужского пола в первую половину беременности, когда идёт активное формирование половых желёз. Эстрогены, вроде бы, впрямую тормозят процесс опущения яичек в мошонку, неблагоприятно меняют половые клетки, подготавливая их к развитию предшественника всех злокачественных опухолей carcinoma in situ. Заметили, что выраженный токсикоз беременности или приём препаратов эстрогенов способствует увеличению рака яичка у сына.
Виновна в злокачественном росте и атрофия яичка, возникающая при крипторхизме, травме, инфекционном паротите — свинке. Атрофированное яичко производит мало тестостерона, поэтому главный регулятор эндокринной деятельности — гипоталамус увеличивает выработку гормонов-стимуляторов гонад, в ответ на которые начинается размножение половых клеток. Клетки сбиваются с правильного пути развития — мутируют, и появляется всё та же carcinoma in situ.
Не опустившееся в мошонку яичко — крипторхизм – пятикратно увеличивает вероятность рака, а двусторонний крипторхизм — в 10 раз. Так окончательно и не определились, помогает ли операционное низведение яичка избавиться от будущего рака или нет. С другой стороны, операционная травма тоже влияет, способствуя атрофии ткани яичка. Но точно известно, что в низведённом яичке развиваются совсем другие опухоли, нежели возникают в оставленном в брюшной полости яичке, прогноз их хуже.
Операционная травма при лечении паховой грыжи тоже увеличивает заболеваемость раком яичка, и просто повреждение органов мошонки не стоит в стороне.
В 2–4 раза увеличивается вероятность рака у сына, если папа болел злокачественной опухолью яичка. Отмечены случаи семейного рака яичка, особенно высока вероятность опухоли у родных братьев — в 8–10 раз чаще. У больных медицинские генетики находят дефекты 4, 5, 6 и 12 хромосом, в некоторых хромосомах генетический материал в избытке, в других — в недостатке. При многих других раках находят мутацию белка р53, в норме при повреждении клетки запускающего программу её гибели. Мутантный белок р53 позволяет повреждённой клетке выжить и размножаться, производить подобных себе. При злокачественных опухолях яичка белок р53 не только остаётся совершенно нормальным, но и вырабатывается в больших количествах, что, как считают, помогает высокой эффективности химиотерапии и облучения.
Родителей мальчиков всегда предупреждали, что осложнение эпидемического паротита (свинки) — вирусный орхит – может привести к раку яичка, но статистика этого не подтверждает и не отвергает. А вот ВИЧ-инфицирование увеличивает риск тестикулярного рака. Одно время с риском развития злокачественной опухоли яичка связывали высокий рост пациента, но пока не подтвердили и не отвергли.
Классификация. Виды опухолей яичка
Опухоли яичка по клеточному строению весьма разнообразны, но 90–95% их относится к компании герминогенных опухолей:
- внутриканальцевая неоплазия;
- опухоль желточного мешка;
- семинома;
- тератома;
- трофобластическая опухоль (хориокарцинома);
- эмбриональный рак;
- смешанные опухоли
Остальные 5–10% составляют доброкачественные и злокачественные опухоли из клеток Лейдига или Сертоли, взрослые и ювенильные гранулёзоклеточные опухоли, тека-фибромы и смешанные.
Дающую начало раковой инвазии — проникновении клеток через ограничительную базальную мембрану — внутриканальцевую неоплазию (TIN) или carcinoma in situ часто находят в окружении опухоли яичка, и у 2–5% больных обнаруживают её даже в здоровом яичке, поэтому лечение её очень серьёзное. Поскольку четыре из 10 герминогенных опухолей — семиномы, а остальные — все прочие гистологические типы с одинаковым ответом на лечение, то клинически все герминогенные опухоли яичка (ГОЯ) делят на две группы: семиномы и несеминомы, которые лечатся по-разному.
Симптомы опухолей яичек
Пик несеминомных опухолей регистрируется после 20 лет, семиномы, как правило, проявляются после 30-летия. Одновременное поражение обеих яичек отмечается очень редко — один из сотни больных.
Первый и самый частый симптом — увеличение размеров яичка. Второй симптом — боли в месте развития метастазов из-за сдавления органа, а метастазы появляются чрезвычайно рано, разносит злокачественные клетки преимущественно лимфатическая жидкость. Метастазами поражаются забрюшинные лимфатические узлы в 90% случаев, что даёт не связанные с движением боли в пояснице, тогда как при радикулите боли возникают при движениях позвоночника.
Возможно сдавление мочеточника увеличенными лимфоузлами забрюшинного пространства, что приводит к застою мочи в почечной лоханке и блокировке работы почки. Лимфатические узлы могут нарушить отток крови по нижней полой вене, вызывая односторонний отёк ноги, не проходящий при приёме мочегонных. Метастазы в лимфатические узлы средостения способны инициировать одышку и кашель, но чаще эти симптомы дают метастазы в лёгкие, тоже очень частые.
Гранулёзоклеточные опухоли яичка могут вырабатывать женские гормоны, что отражается на внешности: утрачивается мужественность, прогрессирует гинекомастия — увеличение молочных желёз, как у женщин жировая клетчатка распределяется на бедрах, снижено либидо и возможна импотенция. Повышенную продукцию андрогенов гранулёзоклеточной опухолью у мужчины сразу не заметишь, разве что половое поведение меняется на крайне активное.
Диагностика рака яичка
Обычно, если во время осмотра врач обнаруживает в мошонке у пациента опухоль, первым делом он назначает УЗИ. Это быстрое и доступное исследование помогает визуализировать новообразование, определить его расположение, размеры, изучить внутреннюю структуру.
Проводят анализ на онкомаркеры: альфа-фетопротеин и хорионический гонадотропин человека. Их присутствие в крови свидетельствует в пользу рака яичка.
Если результаты ультразвукового исследования и анализов указывают на онкологическое заболевание, яичко удаляют и отправляют в лабораторию для цитологического и гистологического исследования. Удалять для биопсии только часть яичка нецелесообразно, так как это повышает риск распространения раковых клеток.
Если есть подозрение на отдаленные метастазы, назначают компьютерную томографию, магнитно-резонансную томографию (она особенно хорошо помогает обнаруживать очаги в головном и спинном мозге), позитронно-эмиссионную томографию, рентгенографию костей.
Вовремя обнаружить патологические изменения и обратиться к врачу помогут регулярные самостоятельные осмотры мошонки. Процедура довольно проста, ее можно проводить во время приема душа:
- Встаньте перед зеркалом и осмотрите мошонку. Проверьте, нет ли на ней припухлостей, покраснений.
- Ощупайте яичко большим пальцем, придерживая четырьмя остальными. В норме оно не должно быть увеличено, в нем не должно быть уплотнений и узелков, ощупывание не должно быть болезненным. Затем аналогичным образом ощупайте второе яичко.
Если вы обнаружили какие-либо патологические изменения, нужно обратиться к врачу. Но не стоит паниковать раньше времени: возможно, это не рак. Подробнее о диагностике рака яичка. Лечение рака яичка Основной метод лечения — хирургический. Яичко удаляют через разрез в паховой области. На его место можно вставить имплант: функции мужской половой железы он, ясное дело, выполнять не сможет, но косметический эффект обеспечит.
Если высока вероятность того, что раковые клетки распространились в близлежащие лимфатические узлы, последние тоже удаляют. Для предотвращения рецидива врач может назначить курс лучевой терапии или химиотерапии.
Лечение имеет некоторые побочные эффекты. Если хирург повредит нервы во время удаления лимфатических узлов, возникнут проблемы с эякуляцией. Химиотерапия и лучевая терапия вызывают бесплодие.
Прогноз при раке яичка
В первую очередь прогноз зависит от того, насколько сильно рак успел распространиться в организме. Все злокачественные опухоли яичка условно делят на три вида:
- Локализованные — в пределах яичка.
- Регионарные — успевшие прорасти в соседние органы и распространиться в близлежащие лимфоузлы.
- Распространенные — при наличии отдаленных метастазов.
Главным прогностическим показателем является пятилетняя выживаемость — процент пациентов, оставшихся в живых в течение пяти лет с момента диагностики заболевания. При разных стадиях рака яичка пятилетняя выживаемость составляет:
- При локализованных — 99%.
- При регионарных — 96%.
- При распространенных — 73%.
Помимо стадии, имеют значение и другие факторы, в частности, тип опухоли и уровни онкомаркеров в крови после удаления яичка.
Профилактика рака яичка
Эффективных способов профилактики заболевания не существует. При неопущении яичка — крипторхизме — требуется его низведение в мошонку хирургическим путем. Операция необходима по многим причинам, но неизвестно, помогает ли она снизить риск опухоли.
Особенности диагностики и лечение злокачественных опухолей яичек
Злокачественная опухоль тестикулов (яичек) называется тестикулярный рак. Патологический процесс поражает ткани органа, которые вырабатывают семенную жидкость и половые гормоны. Эта болезнь встречается редко и чаще диагностируется у белокожих мужчин в возрасте от двадцати до 40 лет. На долю этой патологии приходиться около 1,5 % случаев из общего числа злокачественных процессов в мужском организме. Несмотря на ежегодный рост числа заболевших, степень выживаемости высокая. Важна своевременная диагностика и лечение, поэтому, как только мужчина заметит у себя первые признаки и симптомы рака яичек, он должен срочно обратиться к врачу. Мы расскажем про рак яичек у мужчин и его симптомы.
Причины появления рака яичка

На сегодняшний день точно не установлены причины появления рака яичек у мужчин. Однако, как и в случае с любой другой онкологией, рак тестикулов с большей вероятностью возникает на фоне следующих провоцирующих факторов:
Симптомы болезни намного чаще выявляют у мужчин, находящихся в возрастном промежутке от 35 до 55 лет. Обычно это люди худощавого телосложения и высокого роста. Хотя объяснения такой зависимости до сих пор не найдено.
Важно! Как только мужчина обнаружит у себя первый признак злокачественной опухоли яичек, он должен пройти немедленное лечение, поскольку больше всего шансов на полное выздоровление есть в том случае, если терапия начата на начальной стадии болезни.
Доказано, что больные тестикулярным раком имеют дефектные гены, которые передаются по наследству. Риск заболеваемости раком яичек у последующих поколений составляет 25 %.
Основные симптомы

Рак яичка у мужчин, симптомы которого на начальной стадии болезни выражены слабо, может вообще не давать о себе знать долгое время. В дальнейшем распознать рак несложно по следующим характерным признакам заболевания:
- один из тестикулов увеличивается или уменьшается в размерах;
- в мошонке скапливается жидкость;
- орган отекает и становится болезненным при его пальпировании;
- мужчина ощущает тяжесть в районе мошонки;
- в этой области формируются различные уплотнения, узелки и опухоли;
- болевые ощущения появляются только на стадии метастазов (они распространяются на региональные лимфоузлы и дают боли в области низа живота, которые отдают в поясницу или ноги);
- если у мужчины рак яичка, симптомы проявляются в снижении либидо и увеличении грудных желез;
- у молодых людей отмечается усиленный рост волос в области лица и тела;
- заболевание сопровождается различными воспалительными процессами;
- увеличение паховых лимфоузлов;
- тошнота и рвота (все это указывает на наличие метастазов).
Если присутствует рак яйца у мужчин, симптомы дополняются общеонкологическими признаками болезни. Сюда стоит отнести снижение аппетита, повышенную утомляемость, общую слабость, стремительное похудение и другие симптомы, характерные для различных онкологических патологий.
Появление тех или иных симптомов зависит от стадии заболевания и его разновидности. Обычно признаки болезни проявляются постепенно и нарастают по мере ее прогрессирования. Вначале больной отмечает только увеличение мошонки и отечность органа. Затем появляются узелковые формирования. Боли возникают только на стадии метастазирования.
Виды и стадии развития
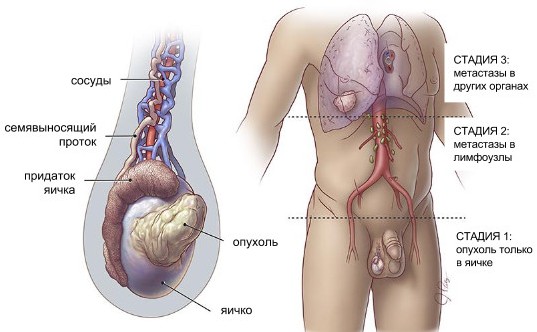
Чтобы определить вид раковой патологии, необходимо выявить, в каком слое органа начался опухолевый процесс. Тестикул состоит из множества оболочек, в каждой из которых может начаться злокачественное перерождение клеток. Существует следующая классификация тестикулярного рака:
- на долю 90-95 % случаев приходятся герминогенные опухоли, которые развиваются из зародышевых клеток эпителия;
- злокачественный процесс иногда поражает строму мужского тяжа;
- смешанные опухоли;
- рак лимфоидной ткани;
- не классифицируемые патологические новообразования;
- вторичные опухоли.
Наиболее распространенные герминогенные образования делятся на подвиды в зависимости от локализации патологического процесса:
- хориокарцинома;
- тератома;
- новообразования желчного мешочка;
- эмбриональная карцинома;
- семинома.
В зависимости от степени поражения региональных лимфоузлов и развития метастазирования выделяют следующие стадии патологии:
- На первой стадии опухоль еще не дает никаких метастазов. В случае лечения прогноз наиболее благоприятный.
- На второй стадии происходит поражение забрюшинных лимфоузлов. После проведенного лечения и химиотерапии болезнь часто дает рецидив.
- Делать благоприятный прогноз на третьей стадии не станет ни один врач, поскольку, помимо поражения лимфоузлов средостения, наблюдается метастазирование в другие органы (кости, печень, мозг и легкие).
Существенное значение в выборе тактики лечения имеет стадирование тестикулярного рака согласно международным критериям:
- Т1 – новообразование находится в границах белочной оболочки органа;
- Т2 – яичко увеличено и деформировано, но опухоль на выходит за пределы оболочки;
- Т3 – белочная оболочка органа инфильтрована опухолью, которая проросла в ткани придатка тестикула;
- Т4 – новообразование разрослось за пределы яичка и проросло в ткани мошонки и семенного канатика;
- N1 – метастазирование в региональные лимфоузлы (метастазы выявляют при радиоизотопном или рентгенологическом исследовании);
- N2 – прощупываются увеличенные региональные лимфатические узлы;
- М1 – метастазы опухоли выявляют в органах, находящихся далеко от очага патологического процесса.
Методы диагностики
Поэтапная диагностика патологии состоит из следующих обследований:
- диафаноскопия;
- физикальное обследование;
- УЗИ мошонки;
- онкомаркеры;
- биопсия тестикула с последующим морфологическим исследованием образцов.
Первичное обследование начинают с пальпации мошонки, паха, живота и области над ключицей. Такое обследование позволит выявить первичные опухоли и увеличенные лимфоузлы. Для диагностики гинекомастии исследуют грудные железы мужчины.
С помощью инструментальных обследований удается выявить следующее:
- При просвечивании тканей во время диафаноскопии дифференцируют кисту тестикулярного придатка, сперматоцеле и гидроцеле, что позволяет отличить их от рака яичка.
- Во время проведения УЗИ легко оценить локализацию опухли, степень инвазии и ее величину. Также это исследование поможет исключить патологии контрлатеральной железы.
- МРТ при диагностике раковой патологии обладает хорошей специфичностью и чувствительностью, позволяя дифференцировать несеминомные виды патологии от семиномы.
Анализ на сывороточные маркеры важен для определения стадии рака и прогноза заболевания. При подозрении на наличие злокачественного процесса в яичке проводится исследование на уровень следующих гормонов:
- лактатдегидрогениазы;
- хорионического гонадотропина;
- а-фетопротеина;
- щелочной плацентарной фотофосфазы.
Отрицательный результат по сывороточным маркерам не является подтверждением отсутствия заболевания. Повышение уровня маркеров отмечается у половины больных.
Для оценки наличия метастазов в других органах проводится:
- УЗИ почек и брюшной полости;
- КТ и МРТ мозга;
- рентген грудной клетки;
- остеосцинтиграфия.
Для окончательного подтверждения диагноза проводят биопсию яичка с открытым паховым доступом. В ходе операции выполняют срочное исследование взятого материала. В случае подтверждения диагноза делают полное удаление мужской железы и семенного канатика.
Прогноз и профилактика
Прогноз тестикулярного рака зависит от клинической стадии патологии, гистологического типа опухоли, правильности и полноты проведенного лечения. При стадии Т1 и Т2 наблюдается полное выздоровление 95 % больных. Плохой прогноз ожидается при наличии метастазов и ангиолимфатической инвазии новообразования.
Профилактика этой болезни заключается в правильном и своевременном лечении крипторхизма, защите от травм мошонки и исключении воздействия облучения на область гениталий. С целью раннего выявления патологии мужчина должен проводить регулярное самообследование и при выявлении любых отклонений от нормы сразу же обращаться к урологу.
Читайте также:





