Блошиный тиф что это такое
Тиф блошиный эндемический
Син.: крысиный тиф, эндемический сыпной тиф, крысиный риккетсиоз, табардилло и др.
Тиф блошиный эндемический (rickettsiosis endemica murina) – острый доброкачественный риккетсиоз, протекающий с высокой лихорадкой и распространенной розеолезно‑папулезной сыпью.
Исторические сведения
Эндемический блошиный тиф на протяжении длительного времени отождествляли с другими риккетсиозами, чаше всего с эпидемическим сыпным тифом.
Нозологическая самостоятельность болезни установлена Ф.Хоном (1922) и К.Макси (1926). Г.Музер в 1928 г. обнаружил риккетсиеподобные образования в мезотелии воспаленных оболочек яичек у самцов морских свинок при их внутрибрюшинном заражении кровью больных людей. В 1931 г. Р.Дайер, Л.Бадгер, А.Румрейх выявили возбудителя у блох, снятых с крыс в эндемическом очаге инфекции в Балтиморе. Независимо от них Г.Музер и М.Кастанеда, Г.Цинссер в том же году выделили возбудителя из мозга крыс во время эпидемии болезни в Мексике. В нашей стране возбудитель выделен от крыс и больных Е.Г.Бабаловой, позднее П.Ф.Здродовским и др.
Этиология
Возбудитель – r. mooseri – по своим морфобиологическим свойствам сходен с r. prowazekii.
Антигенные различия этих ,родственных микроорганизмов обусловлены видоспецифическим термолабильным антигеном, выявление которого лежит в основе их серологической дифференциации.
Эпидемиология
Тиф блошиный эндемический – зоонозный, трансмиссивный риккетсиоз.
Естественным резервуаром возбудителя в природе являются грызуны – крысы, мыши и их эктопаразиты – блохи и гамазовые клещи. У грызунов риккетсии Музера выделяются во внешнюю среду с мочой.
Основными переносчиками возбудителей болезни являются крысиные блохи – Xenopsylla cheopis, выделяющие риккетсии с испражнениями. Переносчиками риккетсии могут служить и человеческая блоха – Pulex irritans, и крысиный клещ – Bdelonyssus bacoti, способный к трансовариальной передаче R. mooseri.
Заражение человека эндемическим блошиным тифом происходит алиментарным путем через продукты, загрязненные мочой больных грызунов, при втирании в поврежденную кожу и слизистые оболочки инфицированных риккетсиями фекалий переносчиков или аэрогенно при вдыхании воздуха со взвешенным инфицированным материалом. Через укус зараженных блох риккетсии человеку не передаются, но заражение возможно при укусе инфицированных клещей.
Среди людей эндемический блошиный тиф наблюдается круглогодично как спорадическое заболевание с подъемом заболеваемости в летне‑осеннее время. Заболеванию подвержены все возрастные группы. От человека к человеку возбудитель не передается. Болезнь распространена преимущественно в портовых городах теплой климатической зоны, в России не регистрируется.
Патогенез и патологоанатомическая картина
Сходством биологических свойств риккетсии Музера и Провачека, по‑видимому, объясняется общность патоморфологической картины и патогенеза вызываемых ими заболеваний. Ввиду редких летальных исходов патологическая анатомия эндемического блошиного тифа изучена недостаточно.
Клиническая картина (Симптомы)
Эндемический блошиный тиф – острая циклическая болезнь, в течении которой выделяют периоды:
инкубационный, начальный, разгара болезни и реконвалесценции.
Инкубационный период продолжается в среднем 5–15 дней.
Начало болезни чаще острое с появлением головной боли, суставных и мышечных болей, озноба. Подъем температуры может быть быстрым или постепенным, достигая 38–40°С к концу 1‑й недели болезни. Температурная реакция постоянного или ремиттирующего типа, продолжительностью около 1–2 нед, разрешение ее происходит путем ускоренного лизиса, нередко со значительными колебаниями температуры. Лихорадочная реакция сопровождается другими общетоксическими симптомами – головной болью, снижением аппетита, астенией, миалгиями.
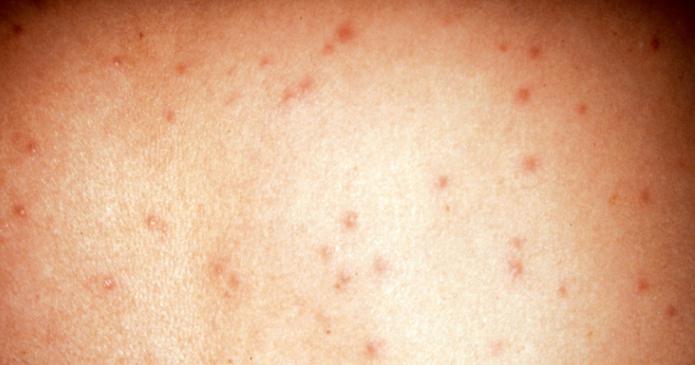
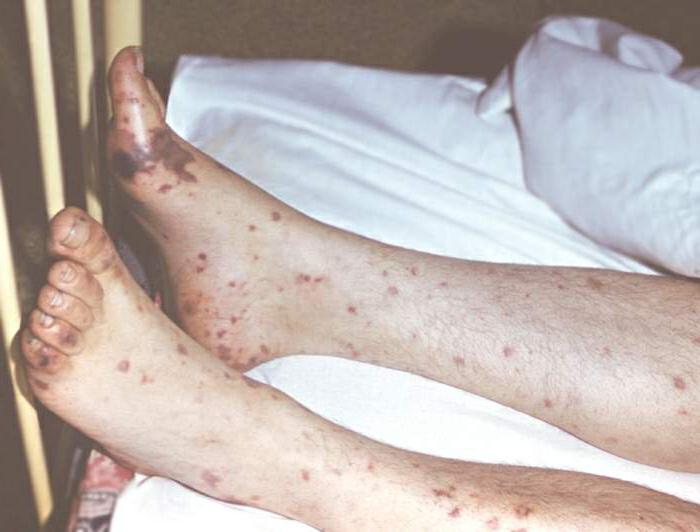
Разгара болезни . На 4–7‑й день болезни у большей части больных появляется обильная розеолезная или розеолезно‑папулезная сыпь, локализующаяся на груди, животе, конечностях, в том числе на ладонной и подошвенной поверхностях и на лице. Через 7–10 дней сыпь исчезает, не оставляя следа, у 1/4 больных сыпь отсутствует.
Нервная система у большинства больных поражается незначительно; status typhosus, бред, менингеальные явления наблюдаются исключительно редко. Поражение сердечно‑сосудистой системы проявляется артериальной гипотензией и наклонностью к брадикардии. В легких могут быть явления бронхита. Печень и селезенка обычно не увеличены. В гемограмме вначале определяется лейкопения, затем – лейкоцитоз с лимфоцитозом.
Осложнений и рецидивов заболевания не наблюдается.
Тиф – болезнь, название которой в переводе с древнегреческого означает "помрачнение сознания". Ее сопровождают нарушения психики, которые происходят из-за высокой интоксикации и лихорадки. Профилактика заболеваний очень важна, независимо от того, какой они степени сложности. Проще не допустить заражения, чем потом долго лечить. А тиф – болезнь опасная, поэтому ее профилактика важна тем более. Нередко появляются осложнения, которые даже могут привести к летальному исходу.
В России последняя страшная эпидемия случилась в начале XX века. Тогда она унесла несколько миллионов жизней. В дальнейшем иногда вспыхивали мелкие очаги, но быстро проходили. Умирал каждый второй заболевший, ближе к середине XX века ситуация начала значительно улучшаться благодаря повышению уровня медицины.

Виды тифа
Сыпной тиф
Это острое инфекционное заболевание, которое вызывают бактерии риккетсии. Переносчиками сыпного тифа являются вши. Насекомые эти в прошлые века очень часто встречались у бедного населения, по этой причине болезнь была сильно распространена. Если в одном доме заболевал человек, то вскоре заражались его родственники и соседи. Для этого вида тифа характерны следующие симптомы: сыпь, лихорадка, нарушение деятельности сердечно-сосудистой и нервной систем. Существует две его формы: эпидемический сыпной тиф и эндемический.
Болезнь крайне опасна, раньше было много летальных исходов, современная медицина научилась с ней бороться. Сыпной тиф быстро распространяется, и только в России после революции, в 1917-1921 гг., от него умерло свыше трех миллионов человек. Но в 1942-м году была разработана эффективная вакцина. В результате эпидемию медики предотвратили.
Как передается сыпной тиф
Как уже упоминалось выше, переносчиками этого заболевания являются вши, но далеко не все их виды. Основные возбудители – платяные. То есть те, которые живут в складках одежды. Вши, которые живут в волосах на голове, хоть и в меньшей степени, но тоже могут выступать в роли распространителей этой болезни. А вот лобковые – очень редко. Тиф – заболевание, которое между эпидемиями живет в латентном (спящем) состоянии в людях, являющихся хроническими носителями риккетсий.
Как происходит заражение
Сам укус вши к заражению не приводит. Оно происходит в момент расчесывания кожи, когда в тело втираются оставленные вшами выделения. Тиф – болезнь, инкубационный период которой составляет до двух недель. Лабораторные тесты становятся положительными только спустя 7 дней после заражения.
Болезнь начинается с озноба, лихорадки, сильной головной и спинной боли. Через несколько дней в области живота появляется пятнистая сыпь розового цвета. У больного начинает туманиться сознание, речь становится бессвязной и торопливой. Некоторые люди даже иногда впадают в кому. Температура постоянно держится на уровне 40 градусов и резко снижается через 14 дней. Когда происходят тифозные эпидемии, умирает почти 50% больных.
Болезнь Брилля
Это рецидив, он переносится немного легче, но имеет все проявления сыпного тифа. Возбудитель – риккетсия Провачека, по свойствам полностью схожая с бактериями эпидемического тифа. Болезнь названа по имени человека, который ее первый описал. Она не эпидемична, но через вши передается.
Может повторно появиться после первого заболевания спустя десятилетия. Основные симптомы: сильная головная боль, гиперестезия чувств, помутнение рассудка. Имеется гиперемия лица, но более слабая, чем при сыпном тифе. У некоторых больных медики дополнительно находят энантему Розенберга. Это очень обильная сыпь, но иногда заболевание протекает и без нее.
Эпидемиологический сыпной тиф
Инфекционное заболевание, которое вызывает риккетсия Провачека. Это классический трансмиссивный антропоноз. Заражение происходит в основном от человека, который болеет сыпным тифом. Эпидемический тиф представляет собой разновидность сыпного.
Для лечения этой болезни используются тетрациклиновые антибиотики, которые нужно пить до 5 раз в сутки. Если форма недуга тяжелая, выписывается левомицетина сукцинат, его принимают по 3 раза в день. Возбудитель эпидемического сыпного тифа – бактерии, поражающие платяных вшей. Через них и происходит заражение. Головные вши находятся на площади более меньшей, чем платяные, этим и обусловлено ограничение эпидемического фактора.
Симптомы и течение болезни
Как уже сказано выше, возбудитель эпидемического сыпного тифа - риккетсия Провачека. Начинается болезнь очень остро. За несколько дней температура повышается до критичной отметки. Больного мучают сильные головные боли, бессонница и непрекращающаяся рвота. У некоторых могут появиться психические и неврологические расстройства, когда сознание затемняется, и даже появляется эйфория.
Кожа больного человека гиперемирована, с первых дней нарушается работа сердца. Из-за сыпного тифа нередко начинается гипотония, тахикардия, появляются сбои сердечного ритма. При осмотре выявляется увеличенная селезенка и печень. Иногда возникают проблемы с мочевыделением, жидкость выходит по каплям, с сильными болевыми ощущениями.
На пятый день болезни появляется сыпь на теле, в основном на боках и конечностях. При более тяжелом протекании недуга высыпания могут наблюдаться на лице и шее. Иногда бывают осложнения в виде менингита. Если эпидемический тиф начать лечить сразу, не упуская драгоценное время, то он полностью проходит в течение двух недель.
Как обнаружить сыпной тиф
Правильно поставить диагноз в первые дни болезни очень сложно, так как симптомы схожи с признаками других заболеваний. Для правильной диагностики необходимы результаты анализов, которые помогут определить болезнь. Сыпной тиф изначально может походить на сифилис, грипп, корь, пневмонию и ряд других недугов. Человек проверяется на наличие вшей, контактов с больными тифом и т. д. Используются иногда и дифференциальные методы, когда врач отделяет симптомы от похожих болезней.
После 5-6 дня диагноз можно поставить уже более уверенно, на основании характера высыпаний и сроков их появления, гиперемии лица, изменений в нервной системе и ряда других показателей. Внимательно изучаются медиками и анализы крови.
Затем проводятся лабораторные исследования, которые выявляют бактерии тифа. С помощью серологических анализов в крови выявляется наличие паразитов, и подтверждается точный диагноз. Все это время к человеку применяется комплексная терапия, которая помогает облегчить симптомы. Целенаправленные лекарства против тифа назначаются только после того, как врачи убеждаются, что у пациента именно эта болезнь.
Сыпной эпидемический тиф, лечение
Основными лекарственными препаратами считаются тетрациклиновые антибиотики. Если у человека наблюдается их непереносимость, то используется препарат "Левомицетин". Средство "Тетрациклин" назначается чаще. Принимается внутрь по 4 раза в день. Если болезнь протекает в тяжелой форме, то первые два дня делают внутривенно или внутримышечно уколы левомицетина сукцинат натрия по 3 раза в сутки.
Когда температура тела становится нормальной, лекарство принимается в обычной дозировке. Иногда на фоне использования антибиотиков может появиться осложнение. Оно происходит как наслоение второй болезни, например пневмонии. В этом случае назначаются дополнительные лекарственные препараты.
Этиотропная терапия дает обычно очень быстрый эффект, и в результате вакцинотерапия и длительная оксигенотерапия не требуются. Из патогенетических лекарств применяются витамины. В основном прописывают аскорбиновую кислоту и препараты сосудоукрепляющего действия.
Тиф – болезнь, которая может вызвать серьезные осложнения. Особенно часто они наблюдаются у пожилых людей, у которых снижен иммунитет. Им дополнительно назначаются антикоагулянты. Они препятствуют развитию тромбогеморрагического синдрома. Самым эффективным из этих препаратов считается "Гепарин". Его пожилым людям необходимо принимать сразу, как только установлен точный диагноз. Длительность приема таких лекарства - от трех до пяти дней.
Профилактика эпидемического сыпного тифа
Причины болезней кроются во вшах, поэтому бороться нужно начинать именно с ними. Желательно вообще не допускать их появления. Ранняя диагностика тоже немаловажна. Необходимо вовремя изолировать больного и, если есть возможность, госпитализировать. В стационаре он должен пройти тщательную санитарную обработку. Проводится дезинфекция одежды.

При профилактике используется прививка от тифа, инактивированная формалином, которая содержит мертвые риккетсии Провачека. Сейчас, благодаря вовремя и качественно проведенному лечению и профилактике сыпного тифа, вакцинация уже в больших масштабах не требуется. Заболеваемость снизилась значительно.
Эндемический сыпной тиф
Острое инфекционное заболевание, вызываемое риккетсиями Музера. Вторая разновидность сыпного. Переносчики тифа – мелкие грызуны (крысы, морские свинки и т. д.). Именно поэтому он имеет еще несколько названий:
- крысиный;
- классический;
- вшивый;
- тюремная, либо корабельная, лихорадка.
Очень распространен среди небольших диких грызунов. Именно они и являются природным резервуаром для вируса. Заразиться можно не только при контакте с ними, но и кушая пищу, в которой есть моча или фекалии крысиных или мышиных блох. А также через расчесы кожи, когда в них попадают их испражнения. Болезнь может передаваться и посредством укусов клещей, которые находятся на больных грызунах.
Брюшной тиф
Острая антропонозная кишечная инфекция, которую вызывают бактерии Сальмонеллы, вырабатывающие патогенный лишь для человека эндотоксин. Споры не образует. Для болезни характерны: лихорадка с общей интоксикацией организма, сыпь на коже, поражения лимфосистемы и тонкой кишки.
После произошедшего заражения максимальное количество вирусных бактерий образуется на третьей неделе. Транзиторные носители выделяют вирус в окружающую среду в течение 14 дней. При остром протекании болезни этот процесс может продолжаться в течение трех месяцев. При хронической форме выделяется брюшнотифозная палочка на протяжении нескольких лет.
Брюшной тиф передается фекально-оральным путем. В основном через воду, но также есть вероятность заражения в быту и при приеме пищи. Люди к этой болезни очень восприимчивы, но если переболеют, у них появляется стойкий иммунитет. Поэтому заранее делается прививка от брюшного тифа.
Симптомы и течение брюшного тифа
Делится на несколько периодов. Изначально, в первую неделю, интоксикация проявляется по нарастающей. Брюшной тиф симптомы в этот период имеет такие: бледнеет кожа, появляется слабость, усиливается головная боль, происходит значительное или полное снижение аппетита, начинается брадикардия. На языке виден бледный налет, мучают запоры или поносы.

Разгар болезни происходит на десятый день. Температура высокая и не снижается, резко выражена интоксикация. Наблюдается заторможенность, раздражительность, появляется бледно-розовая сыпь в виде выступающих над кожей розеол. Она появляется на животе, груди, сбоку туловища, на сгибах конечностей. Сердце бьется глухо, начинается гипотония и брадикардия. Налет на языке становится коричневым, по краям видны отпечатки зубов. Живот вздувается, возникают запоры. Увеличивается селезенка и печень, нарушается сознание, больной начинает бредить, появляются галлюцинации. Может возникнуть даже токсический шок, если состояние очень тяжелое.
После того как болезнь начинает отступать, резко снижается температура. У выздоравливающего появляется хороший аппетит, восстанавливается сон, слабость исчезает, и общее самочувствие сильно улучшается.
Период реконвалесценции опасен рецидивами, которые могут возникнуть у 10% больных. Предвестники: селезенка и печень не нормализуются, аппетит слабеет, слабость возвращается, и снова усиливается общее недомогание. Клинические проявления одинаковые с течением основной болезни, но менее короткие по продолжительности.
Брюшной тиф может иметь легкую, среднюю и тяжелую форму. Существует и две атипичные – стертая и абортивная. Они возникают сейчас чаще, в связи в использованием при лечении антибиотиков и применении иммунопрофилактики. Лихорадка продолжается с неделю, но может длиться и три дня. Часто начало болезни очень острое, а серологические реакции могут быть отрицательными на протяжении всего течения болезни.
Профилактика брюшного тифа
Профилактика считается основным способом борьбы с этой болезнью. Она подразумевает комплекс мер, многие из которых контролируются системой здравоохранения. Причины болезней могут быть разные и крыться в грязной воде, зараженных продуктах, антисанитарии. Поэтому осуществляется строгий контроль и эпидемиологические проверки.
Медиками наблюдаются группы людей, которые могут быть носителями брюшного тифа. Контролируются все лица, от которых зависит возможное распространение болезни. Это работники медицинских учреждений, коммунального обслуживания, водонапорных станций и общепита.

Профилактика заболеваний также предполагает последующее длительное наблюдение за выздоровевшим человеком. Больных выписывают только поле того, как анализы пять раз подряд показали отрицательный результат. После этого выздоровевший человек регулярно сдает их в поликлинике по месту жительства в течение трех месяцев. По истечении этого срока у него еще два раза в год берут необходимые анализы на брюшной тиф.
Люди, которые переболели, даже после выздоровления должны постоянно следить за своей температурой. И при малейшем ее повышении, даже если это просто обычная простуда, обращаться в поликлинику для проверки, не вернулась ли болезнь снова. Так как подобные случаи иногда бывают.
Если здоровый человек контактировал с больным, то назначается 21-дневное врачебное наблюдение. В это время исследуется кровь, кал и моча, делается брюшнотифозный бактериофаг, используется вакцинация. Болезнетворная палочка очень устойчива к внешней среде, поэтому при несоблюдении правил гигиены существует большая вероятность заражения.
Возвратный тиф - что это?
Этот вид объединяет в себе эпидемический и эндемический. При болезни лихорадка чередуется с нормальной температурой тела. Возвратный тиф можно встретить везде в мире, практически в любой стране. Нет его только в Австралии, так как этот континент находится далеко от остальных. Наибольшая заболеваемость наблюдается в Африканских странах и Индии. Крупные вспышки болезни были отмечены в России и на Балканском полуострове. Возбудитель тифа - спирохеты Боррела. Клещевой возвратный тиф – это трансмиссивный зоонозный. В качестве его возбудителей выступает множество бактерий, которые называются боррелиями.
Возвратный тиф переносят клещи и грызуны, которые и являются природным резервуаром болезни. Инфицированные тифом клещи сохраняют в себе вирус в течение всей своей жизни. Вирусные бактерии могут передаваться и трансовариально, проникая в яйцеклетки членистоногих.
Заражение человека происходит при укусах клещами. На этом месте образуется папула, и через некоторое время развивается сама болезнь. Население эндемичных районов имеет к этому заболеванию низкую восприимчивость, а вот у приезжих она очень высокая. Поэтому туристам всегда рекомендуется делать соответствующие профилактические прививки и быть крайне осторожными. Особенно это касается тех людей, которые желают посетить африканские страны.
При эпидемическом возвратном тифе заражение происходит при расчесывании укуса, когда фекалии насекомых втираются в кожу. Если бактерии остаются снаружи и не проникают в кровь, то быстро погибают (в течение получаса). Поэтому если укусил клещ, категорически воспрещается расчесывать пораженное насекомым место. Нужно терпеть, хоть это и неприятно. Эпидемический возвратный тиф – болезнь, поражающая исключительно человека, животным она нестрашна.
И напоследок приведем несколько советов, которые помогут избежать возможного заражения. Обязательно нужно следить за личной гигиеной и регулярно проходить медицинские обследования. Не рекомендуется посещать места, где процветает антисанитария и могут водиться опасные для человека насекомые. Перед выездом за рубеж лучше узнать, нет ли в стране, которую желаете посетить, каких-либо эпидемий. Особенно это касается Азии и Африки. Даже если опасности не наблюдается, следует проявлять максимальную осторожность.
БЛОШИНЫЙ ТИФ ЭНДЕМИЧЕСКИЙ (син.: крысиный риккетсиоз, эндемический сыпной тиф, мексиканский тиф, малайский городской тиф, тулонский сыпной тиф, rickettsiosis endemica murina) — спорадическая инфекционная болезнь из группы зоонозов, характеризующаяся лихорадкой, циклическим течением, появлением на коже розеолезной или розеолезно-папулезной сыпи.
Содержание
История
Первое клинико-эпидемиологическое описание Б. т. э. принадлежит Хону (F. Hone, 1922), который отметил разрозненные заболевания на Ю. Австралии и предположил возможную связь их с крысами, т. к. у заболевших отсутствовала вшивость. На С. Австралии (Квинсленд) сходные заболевания затем наблюдал Уитленд (F. Т. Wheatland, 1926). На Ю.-В. США случаи эндемического сыпного тифа изучали Синклер и Макси (С. G. Sinclair, К. F. Махсу, 1925; К. F. Махсу, 1926—1929). По мнению последнего, резервуаром инфекции были крысы и мыши, а переносчиком — их эктопаразиты. Нилл (М.Н. Neill, 1917), изучая штаммы возбудителя, выделенные от больных мексиканским тифом, указал на появление у зараженных ими морских свинок периорхита (скротальный феномен), а Музер (H. Mooser, 1928) в мезотелиальных клетках пораженных оболочек яичка обнаружил возбудителя болезни — риккетсии, названные впоследствии риккетсиями Музера. Риккетсиозную этиологию и самостоятельность Б. т. э. подтвердили в дальнейшем Дайер, Румрейх и Баджер (R. Е. Dyer, A. Rumreich, L. F. Badger, 1931, Балтимора), выделив риккетсии из крысиных блох, а также Музер, Кастаньеда и Цинссер (H. Mooser, М. R. Castaneda, H. Zinsser, 1931, Мехико) — из мозга крыс. Болезнь была названа крысиным риккетсиозом, причислена к группе сыпного тифа, а ее возбудитель определен как вариант риккетсий Провацека. Далее было установлено, что у блох риккетсии в течение всей жизни сохраняются в кишечнике.
В СССР первые достоверные сообщения о заболевании людей Б. т. э. сделаны А. Я. Алымовым и Е. Г. Бабаловой с соавт. (1940) по наблюдениям в Батуми. П. Ф. Здродовский и E. М. Голиневич (1948) выделили риккетсиозные штаммы из крови больных людей и мозга крыс. С. М. Кулагин и С. А. Имамалиев в 1949 г. обнаружили эндемию Б. т. э. в Баку, выделив ряд штаммов риккетсий Му-вера из крови больных людей и мозга серых и александрийских крыс. Они же подробно описали и клинику болезни.
За рубежом Б. т. э. широко распространен в бассейне Средиземного моря, на азиатском побережье Индийского океана, в Малайзии, на Филиппинских о-вах, в Турции, Иране и в ряде пунктов Австралии; его отмечают в Японии, КНР, на Корейском п-ове и в ряде стран Южной Америки. В Мексике и США Б. т. э. обнаруживается и в местностях, значительно удаленных от моря. В бассейнах Балтийского и Северного морей заболевания ограничены спорадическими случаями и являются результатом завоза инфекции из других стран. В Грузинской и Азербайджанской ССР до 1950 г. заболеваемость носила спорадический характер, а в последующие годы она не отмечалась на всей территории СССР. Летальных исходов в СССР не было, в США в 1931 — 1945 гг., по данным Снайдера (S. Snyder, 1948), летальность составляла 4,8%.
Этиология

Возбудителем Б. т. э. являются риккетсии из группы сыпного тифа — Rickettsia mooseri. Риккетсии Музера характеризуются облигатным внутриклеточным паразитизмом, но обладают собственным обменом веществ в редуцированном виде. В состав риккетсиозной клетки входят: белки, углеводы, липиды, ДНК и РНК. Риккетсии Музера имеют форму мелких кокков и палочек размером 0,35—0,6 мкм в ширину и 0,7— 1,3 мкм в длину. При исследовании в электронном микроскопе (рис.) у них обнаружена трехслойная клеточная стенка, цитоплазматическая мембрана и органоиды цитоплазмы: полирибосомы и нуклеоид (по О. С. Гудиме). Риккетсии Музера проходят в онтогенезе две стадии развития: вегетативную и покоящуюся (споровую); размножаются поперечным делением. Хорошо культивируются в желточных мешках куриных эмбрионов, в легких белых мышей, в различных культурах клеток. Риккетсии Музера иммунологически очень близки к риккетсиям Провацека благодаря наличию термостабильного общего антигена (см. Риккетсии).
Эпидемиология
Эпидемиология Б.т. э. тесно связана с его эпизоотиями среди крыс и мышей. В эндемических очагах эти грызуны инфицируются через эктопаразитов — переносчиков риккетсий Музера или через заразные выделения инфицированных блох и больных животных. Наиболее частыми паразитами крыс в портовых городах являются блохи Xenopsylla cheopis и Ceratophyllus fasciatus. Человеческая блоха Pulex irritans также может передавать риккетсии Музера, крысиная вошь Polyplax spinulosa передает возбудителя крысам, но на человека не нападает. Через укусы блох Б. т. э. не передается, т. к. возбудитель, размножаясь в кишечнике блох, не попадает в слюнные железы. С испражнениями блох риккетсии выделяются в окружающую среду, где сохраняются длительный срок (до 40 дней). Ничтожной доли таких заразных испражнений (0,01 мг) достаточно для заражения человека, напр, при попадании их в ранку от укуса блохи и на поврежденную кожу, особенно при расчесах. Заражение возможно и при попадании возбудителя на слизистые оболочки глаз и верхних дыхательных путей.
Заболевания Б. т. э. носят сезонный характер. В США максимум заболеваний отмечен в летне-осенние месяцы, в Европе — в осенне-зимние; отдельные случаи отмечаются на протяжении всего года. Б. т. э. не контагиозен и от человека человеку не передается. Заболевания носят разрозненный характер, но в условиях скученности населения, живущего в легких постройках, доступных для грызунов, наблюдаются семейные и групповые заболевания. В Японии описан случай, когда в семье из 13 человек Б. т. э. заболели 10. Однако при широком распространении спорадические случаи могут сформировать высокий показатель заболеваемости. В США с 1931 по 1946 г. заболевания отмечены более чем в 3/4 штатов, официально было зарегистрировано ок. 42 000 случаев. При этом фактическая заболеваемость, по мнению Уилли (J. Willey, 1947), в некоторые годы была в 5 раз выше. Б. т. э. чаще всего заболевают лица, связанные с хранением, приготовлением и реализацией пищевых продуктов: продавцы, кладовщики, домашние хозяйки, работники пищевых предприятий.
Патогенез и патологическая анатомия
Патогенез болезни в своей основе идентичен таковому при эпидемическом сыпном тифе (см. Сыпной тиф эпидемический). Здесь также имеет место поражение сосудистого аппарата, в особенности капилляров, прекапилляров и артериол, с развитием десквамативно-пролиферативного тромбоваскулита, а также с образованием гранулем на месте паразитирования риккетсий.
Указанные изменения являются следствием сосудорасширяющего действия токсина риккетсий в сочетании с их непосредственным паразитированием. Но патологический процесс при Б. т. э. менее интенсивен, чем при эпидемическом сыпном тифе, т. к. в меньшей степени отмечается деструктивно-тромботический процесс и сосудистый гранулематоз в целом, в т. ч. и в мозгу, где узелки единичны или вовсе отсутствуют. Этим объясняется, в частности, меньшая степень клинических проявлений со стороны ц. н. с. Существенным фактором в патогенезе Б. т. э. является аллергический компонент, что клинически выражается в преимущественно папулезном характере сыпи.
Клиническая картина
Болезнь может протекать в легкой, средней тяжести и тяжелой формах. Тяжелая форма при Б. т. э. регистрируется у 4—6% больных, хотя некоторые исследователи отмечали ее у значительно большего числа больных — 25% (по М. Г. Сафаралибекову), с длительностью лихорадочного периода от 15 до 24 дней, заметной глухостью тонов сердца и расширением его границ, более частым появлением систолического шума, возможностью осложнений, особенно у лиц пожилого возраста. Инкубационный период — от 5 до 15 дней. Болезнь начинается остро, обычно без продромальных явлений, которые лишь изредка отмечаются в виде разбитости, понижения аппетита и нек-рой адинамии. У большинства же больных сразу появляются головная боль, ломота в суставах рук и ног, боль в мышцах, слабость, познабливание или выраженный озноб с повышением температуры, к-рая уже в первые двое суток достигает высоких цифр. Однако несмотря на острое начало болезни, больные в течение первых 3—4 и даже 6 дней могут оставаться на ногах и выполнять нетяжелую работу. Реже начало болезни постепенное. В последующем все указанные симптомы становятся выраженными, и болезнь протекает наподобие эпидемического сыпного тифа, но более легко, что сближает его со спорадическим вшивым сыпным тифом и особенно с болезнью Брилла.
Температура у больных Б. т. э. быстро достигает 39—40°, оставаясь на таком уровне обычно в течение всей болезни. Лихорадка у большинства больных постоянная, у небольшой части — ремиттирующая и у некоторых больных — неправильная. Длительность лихорадки — 7 —15 дней, чаще 11 — 13 дней и редко больше этих сроков. Снижение температуры происходит обычно укороченным лизисом или критически. С первых дней болезни характерна умеренная гиперемия лица и конъюнктивы, нередко светобоязнь. У некоторых больных в ранние сроки болезни находят конъюнктивальную сыпь и энантему на слизистой оболочке мягкого неба.
Кожа туловища в первые дни болезни не изменена, окраска обычная, влажность нормальная; в разгар болезни выявляется сухость ее. На 5—7-й день болезни, редко раньше, у большей части больных появляется характерный симптом — обильная сыпь, к-рая, в отличие от сыпи при эпидемическом сыпном тифе, в основном розеолезная, розеолезно-папулезная или полностью папулезная и располагается на всех участках тела, в т. ч. на лице, ладонях, стопах и подошвах, что нехарактерно для эпидемического сыпного тифа и болезни Брилла; петехиальная сыпь наблюдается редко, а первичные петехии вообще отсутствуют. С 11 — 12-го дня болезни сыпь исчезает бесследно.
Изменения крови нетипичны. Большинство авторов у подавляющей части больных отмечают нормоцитоз и редко лейкопению. Умеренный лейкоцитоз отмечается лишь у 25% больных с тяжелой формой болезни. В гемограмме в разгаре болезни и даже в периоде реконвалесценции наиболее характерно снижение или отсутствие эозинофилов, небольшой сдвиг лейкоцитов влево и относительный лимфоцитоз.
Период реконвалесценции короткий. Состояние больных становится удовлетворительным еще за несколько дней до полной нормализации температуры. Выписка больных из стационара возможна уже на 4—5-й день нормальной температуры.
Осложнения
Могут наблюдаться тромбофлебит, пневмония, синусит, редко отит.
Диагноз
Течение Б. т. э. и спорадического сыпного тифа имеет много общего, что затрудняет или даже делает невозможной клиническую диагностику этих болезней. Трудна дифференциация и с другими близкими по клинике инфекционными болезнями, поэтому клинический диагноз может быть только предположительным с учетом эпидемической ситуации. В отличие от сыпного тифа, появление розеолезной, розеолезно-папулезной сыпи отмечается не только на коже туловища и конечностей, но также на ладонях, стопах и лице.
Окончательный диагноз может быть установлен лишь с помощью лабораторной диагностики, основанной на определении в сыворотке крови больных специфических антител реакцией агглютинации (см.) и реакцией связывания комплемента (см.), в которых используются антигены из Bickettsia mooseri. Вследствие большого антигенного родства Rickettsia mooseri и Rickettsia prowazeki каждое исследование сыворотки проводится с двумя антигенами: антигеном из риккетсий Музера и антигеном из риккетсий Провацека. Специфические антитела появляются у больных в конце первой недели заболевания. К 14—16-му дню болезни РСК становится положительной у 100% больных. Титр ее достигает максимума на 20—27-й день болезни, остается на этом уровне до 30—35-го дня, затем снижается. Комплемент-связывающие антитела у переболевших сохраняются в течение нескольких лет и редко исчезают полностью, благодаря чему РСК используется и для ретроспективной диагностики Б. т. э. Диагностическим для РСК при однократном исследовании является титр 1 : 160, но наиболее существенно динамическое наблюдение за нарастанием титров ее. Можно использовать и реакцию агглютинации, особенно в микроскопической модификации на предметном стекле.
Диагностическими титрами считаются 1 : 160, а в микроскопической модификации — 1 : 40. Однако непостоянная четкость результатов реакции приводит к субъективной ее оценке. Другим недостатком является необходимость постановки реакции всегда со свежей сывороткой крови больного, т. к. агглютинины к риккетсиозному антигену, в отличие от комплементсвязывающих антител, нестойки и относительно быстро инактивируются. Поэтому в широкой практике она мало используется. Реакция агглютинации не пригодна и для отдаленной ретроспективной диагностики этой инфекции, т. к. агглютинины перестают обнаруживаться через несколько месяцев после перенесенной болезни. Ввиду того, что практически всегда важной является серологическая дифференцировка Б. т. э. от сыпного тифа, следует иметь в виду, что в указанных реакциях титры, отражающие гомологичный иммунитет, постоянно выше таковых для гетерологичной) иммунитета. При этом серологический диагноз считается достоверным лишь тогда, когда титры специфических реакций с риккетсиями Музера превышают таковые с риккетсиями Провацека в 2—8 и более раз. В трудных случаях клинико-серологической диагностики, и особенно для определения эндемичности Б. т. э., в специальных лабораториях производится выделение риккетсий Музера из крови больных (не позднее первой недели заболевания) и из органов грызунов в очагах Б. т. э. При положительных результатах биопроб у экспериментальных животных выявляется скротальный феномен Нилла — Музера.
Прогноз, как правило, благоприятный. Болезнь заканчивается выздоровлением без остаточных явлений, рецидивов не бывает.
Лечение
Лечение осуществляется по тем же принципам, как и при эпидемическом сыпном тифе (см. Сыпной тиф эпидемический). Обязательно назначение антибиотиков тетрациклинового ряда (по 0,3—0,4 г 4 раза в сутки для взрослых) или левомицетина (0,5 г 4 раза в сутки для взрослых). При этой инфекции редко используются сердечные и сосудистые средства ввиду незначительности изменений со стороны сердечно-сосудистой системы.
Профилактика
Профилактика сводится к дератизации (см.) и дезинсекции (см.). Ведущее значение имеет защита жилых помещений и помещений, предназначенных для хранения и приготовления пищевых продуктов, от проникновения грызунов и создание условий, лишающих грызунов пищи, питья и препятствующих устройству ими нор и гнезд. Необходима заделка вентиляционных отверстий, люков, отверстий вокруг труб и пр. Важен своевременный вывоз отбросов, очистка дворов от мусора, устройство мусоросборников, недосягаемых для крыс. Наибольший эффект дает хим. метод дератизации. Успех его в значительной мере зависит от умелого использования ядовитых приманок и правильного их подбора. Из ядохимикатов чаще применяют крысид, зоокумарин, ратиндан, фосфид цинка и др. Применение ядовитых приманок требует тщательных мер предосторожности.
Особое внимание уделяют борьбе с крысами на транспорте, т. к. вместе с грузом могут быть завезены и крысы. Ввиду того, что Б. т. э. распространяется преимущественно в портовых городах, следует проводить особенно тщательную борьбу с грызунами на территории портов, пристанях и в поселках водников, а также принимать меры предупреждения завоза крыс с прибывающими судами (специальная конструкция причалов, канатов и тросов для швартовки, газовая дератизация судов, запрещение перевозить товары с признаками порчи их грызунами и пр.). Мероприятия по истреблению грызунов проводят в населенных пунктах специальные организации Министерства здравоохранения, Министерства заготовок, Министерства пищевой промышленности и других ведомств по заранее составленным планам, договорам и заявкам. В этой борьбе должны принимать участие и работники водного и ж.-д. транспорта и других заинтересованных ведомств. Систематические дератизационные мероприятия на Каспийском и Черноморском побережьях привели к исчезновению заболеваний Б.т. э. Показателен также результат дератизационных мероприятий в США, обеспечивших быстрое и резкое снижение заболеваемости Б. т. э. на большой территории страны. Дезинсекционные мероприятия сводятся гл. обр. к применению препаратов ДДТ и ГХЦГ, к-рыми опыливают норы грызунов. В качестве подсобных мер рекомендуют шпаклевку щелей пола, содержание полов в чистоте, тщательную уборку, особенно по углам, где скапливается мусор, мытье полов соленой водой с мылом.
Библиография: Балаева Η. М. Крысиный риккетсиоз, Многотомн. руководство по микр., клин, и эпид, инфекц. бол., под ред. H. Н. Шукова-Вережникова, т. 8, с. 604, М., 1966, библиогр.; Вирусные и оиккетсиозные инфекции человека, под ред. Т. Риверса, пер. с англ., с. 645, М., 1955, библиогр.; Гудима О. С. Особенности структурной организации риккетсий, Вестн. АМН СССР, Хв 10, с. 35, 1969; Здродовский П. Ф. иГолине-в и ч Е. М. Учение о риккетсиях и риккетсиозах, М., 1972, библиогр.; Имама л и e в С. А. К клинико-эпидемиоло-гической характеристике эндемического (крысиного) сыпного тифа, Журн, микр., эпид, и иммун., № 3, с. 47, 1957; Кулагин С. М. и И м а м а л и e в С. А. Эндемический крысиный риккетсиоз, там же, MS 12, с. 10, 1952; М о у л д e р Д. Биохимия внутриклеточного паразитизма, пер. с англ., М., 1965, библиогр.; С а ф а р а-либеков М. Г. Клиническое течение крысиного сыпного тифа, в кн.: Вопр, краевой патол., под ред. Ф. Г. Кроткова и др., с. 40, М., 1957: Davis D. E. The use of DDT to control murine typhus fever in San Antonio, Tex. Publ. Hlth Rep., v. 62, p. 449, 1947; Dyer R. E., R u m-r e i с h A. a. Badger L. F. Typhus fever, Publ. Hlth Rep. (Wash.), v. 46, p. 334, 1931; Hone F. A series of cases closely resembling typhus fever, Med. J. Aust., v. 1, p. 1, 1922; M a x с y K. F. Clinical observations of endemic typhus (Brill’s disease) in Southern United States, Publ. Hlth Rep. (Wash.), v. 41, p. 1213, 1926; он же, Typhus fever in the United States, ibid., v. 44, p. 1735, 1929; Μ о o-s e r H. a. o. Rats as carriers of Mexican typhus fever, J. Amer. Med. Ass., v. 97, p. 231, 1931; Ormsbce R. A. Rickettsiae (as organisms), Ann. Rev. Microbiol., v. 23, p. 275, 1968; Sinclair C. G. a. Max с y K. F. Mild typhus (Brill’s disease) in the lower Rio Grande Valley, Publ. Hlth Rep. (Wash.), v. 40, p. 241, 1925; Wheatland F. T. A fever resembling a mild form of typhus fever, Med. J. Aust., v. 1, p. 261, 1926.
Читайте также:


