Анатомия: Молочная железа, mammae. Сосок, papilla mammae. Дольки молочной железы
Добавил пользователь Евгений Кузнецов Обновлено: 01.02.2026
Молочные железы являются видоизмененными кожными потовыми железами. Каждая молочная железа располагается на фасции, покрывающей большую грудную мышцу на уровне III-VI ребра между передней подмышечной и окологрудинной линиями соответствующей стороны. Молочная железа состоит из 15—20 долек, расположенных радиально по отношению к соску, окруженных рыхлой соединительной и жировой тканью. Долька представляет собой железку с млечным протоком, открывающимся на вершине соска. Перед выходом на сосок протоки расширяются и образуются млечные синусы. Сосок окружен нежной пигментированной кожей (areola mammae) в радиусе около 4 см.
Молочная железа находится в соединительнотканном футляре. Между задней поверхностью фасциального футляра и большой грудной мышцей расположен слой рыхлой жировой клетчатки.
Молочную железу условно разделяют на 4 квадранта — 2 наружных (верхний и нижний) и 2 внутренних (верхний и нижний). Центральную зону и образуют ареола и сосок.
Кровоснабжается железа боковой грудной артерией и ветвями второй и третьей межреберных артерий. Венозная сеть состоит из поверхностной и глубокой.
Глубокие вены сопровождают артерии и впадают в подмышечную, внутреннюю грудную, боковую грудную и межреберные вены, и, частично в наружную яремную вену. Из поверхностных вен кровь оттекает в кожные вены шеи, плеча, боковой стенки груди и вены наджелудочной области. Поверхностные и глубокие вены образуют сплетения в толще железы, коже, подкожной клетчатке и имеют много соединений между собой, венами соседних областей и противоположной молочной железы.
Лимфоотток от наружных квадрантов молочных желез происходит главным образом в подмышечные и окологрудинные лимфатические узлы. Часть лимфы оттекает между большой и малой грудными мышцами и вливается в глубокие подмышечные и подключичные лимфатические узлы.
Основная функция молочных желез — синтез и секреция молока. Строение и функция молочных желез существенно меняются на разных этапах менструального цикла, беременности, лактации. Эти изменения определяются функцией эндокринных желез. С 10—12-летнего возраста у девочек начинают вырабатываться фолликулостимулирующий и лютеинизирующий гормоны передней доли гипофиза, которые обусловливают превращения незрелых фолликулов яичников в зрелые фолликулы, секретирующие эстрогены. Под влиянием эстрогенов начинаются рост и созревание половых органов и молочных желез. С наступлением менструального цикла под действием прогестерона — гормона желтого тела — происходит развитие концевых отделов молочных желез. В предменструальном периоде количество железистых ходов в молочной железе увеличивается, они расширяются, доли становятся отечными, эпителиальный слой набухает. В послеменструальномпериоде отечность долей, инфильтрация вокруг крупных ходов исчезают.
При беременности на состояние молочных желез оказывают влияние гормоны, вырабатываемые плацентой, — хорионический гонадотропин, пролактин, а также гормоны желтого тела. Синтез гормонов передней доли гипофиза в этот период снижен. В молочной железе происходит увеличение железистых долей. После родов и отхождения плаценты вновь активируется функция передней доли гипофиза. Под влиянием пролактина и гормонов задней доли гипофиза — окситоцина — начинается лактация. По ее окончании молочная железа подвергается физиологической инволюции.
В климактерическом периоде по мере снижения функции яичников снижается уровень эстрогенов и компенсаторно повышается уровень фолликулостимулирующего гормона. Молочная железа уменьшается, железистая ткань замещается фиброзной и жировой. Внезапная инволюция молочной железы при абортах и прекращение лактации может вести к дисплазии клеточных структур железистой ткани.
Клиническая и ультразвуковая анатомия молочных желез. Профессор В. А. Изранов. Лекция для врачей
Основы ультразвуковой анатомии - Лукас М., Бернс Д.
Руководство предлагает краткие тексты, ультразвуковые изображения с соответствующими фотографиями трупов, цветные анатомические и технические иллюстрации, которые дадут читателям прочную основу в области методик проведения УЗИ и знания региональной ультразвуковой анатомии.

Ультразвуковое исследование в таблицах и схемах. На пружинах - Капустин С. В.
УЗИ измерения делать легко и быстро. Всегда под рукой. Помещается в карман. Долговечный. На прочных пружинах. Предназначено для специалистов ультразвуковой диагностики

Ультразвуковая диагностика в акушерстве и гинекологии для начинающих - Н. А. Алтынник
Рассмотрены все основные аспекты практического освоения материала для проведения ультразвуковых исследований в I, II и III триместрах беременности. Уделено внимание аспектам ультразвукового исследования при многоплодной беременности. Отдельная глава посвящена базовым вопросам проведения ультразвукового исследования в гинекологической практике.

Основы объемной эхографии в акушерстве - М. В. Медведев
Подробно рассмотрены вопросы методики проведения объемной эхографии при исследовании различных органов и структур плода в зависимости от срока беременности. Особое внимание уделено применению объемной эхографии в оценке лицевых структур, головного мозга, скелета, конечностей и сердца плода

Ультразвуковая диагностика в гинекологии: международные консенсусы и объемная эхография - М. В. Медведев
Представлены современные положения ультразвуковой диагностики в гинекологии на основе консенсусов международных групп экспертов по морфологическому ультразвуковому анализу матки, глубокого эндометриоза, опухолей эндометрия и яичников.
Детально представлены вопросы ультразвуковой анатомии плода во II триместре беременности при нормальном развитии и различных врожденных пороках. Отдельная глава посвящена эхографическим маркерам хромосомных аномалий у плода.

Скрининговое ультразвуковое исследование в 11-14 недель беременности
11-14 недель беременности. Подробно рассмотрены все аспекты протокола ультразвукового скринингового исследования в 11-14 недель беременности. Особое внимание уделено оценке ультразвуковой анатомии плода при нормальном развитии и различных врожденных пороках.

Скрининговое ультразвуковое исследование в 30-34 недели беременности - М. В. Медведев
Подробно рассмотрены все аспекты протокола ультразвукового скринингового исследования в III триместре беременности. Особое внимание уделено ультразвуковой фетометрии, оценке плаценты, околоплодных вод и пуповины. Детально представлены вопросы ультразвуковой анатомии плода в III триместре беременности при нормальном развитии и различных врожденных пороках с поздней манифестацией.

Измерения в детской ультразвуковой диагностике: Справочник - Пыков М. И.
Все методики исследования внутренних органов ребенка с большим иллюстративным материалом, таблицами, схемами. Для лучшего понимания материала приводятся примеры патологических изменений.

Детская ультразвуковая диагностика: Учебник. Том 4. Гинекология - Пыков М. И.
Задержка полового развития. Нарушения менструального цикла. Аномалии развития матки и придатков. Аномалии развития яичников. Аномалии развития маточных труб. Патология эндометрия. Диффузная гиперплазия эндометрия. Опухоли внутренних половых органов. Генитальный эндометриоз.

Детская ультразвуковая диагностика: Учебник. Том 3. Неврология. Сосуды головы и шеи - Пыков М. И.
Грамотное ведение ребенка в раннем возрасте с использованием скрининговой нейросонографии. При неврологической патологии нейросонография используется как основной метод лучевой УЗИ диагностики.

Детская ультразвуковая диагностика. Учебник. т.1. Гастроэнтерология - Пыков М. И.
Подробно рассматриваются возможности эхографии, допплеровских технологий в оценке печени, желчного пузыря, желчных протоков, поджелудочной железы, желудка с брюшным сегментом пищевода, толстой кишки, а также при остром абдоминальном синдроме. Отдельный раздел 1-й главы посвящен трансплантации печени у детей, "нормальному" развитию трансплантата, возможным осложнениям.

Ультразвуковая диагностика в неотложной неонатологии. III том. Руководство для врачей - Ольхова Е. Б.
Подробно рассмотрены различные заболевания органов и тканей лица и шеи, грудной клетки, в том числе диафрагмальные грыжи и ателектазы легких у младенцев. Детально представлены возможности ультразвуковой диагностики при патологии органов брюшной полости, в особенности при уникальных, свойственных только периоду новорожденное™ патологических состояниях. Так, целый раздел посвящен портальным тромбозам, их вариантам, оценке и последствиям, изложены различные варианты кишечной непроходимости и особенности их эхографической диагностики, в частности при синдроме Ледда.

Детская ультразвуковая диагностика. Учебник. т.2. Уронефрология - Пыков М. И.
Книга посвящена одному из самых сложных разделов педиатрии и детской хирургии - диагностике патологии мочевыделительной системы у детей. Подробно рассматриваются все существующие методики ультразвукового исследования мочевыделительной системы у детей.

Ультразвуковое исследование сосудов - Цвибель В. Пеллерито Дж.
Все аспекты применения допплеровских ультразвуковых исследований, такие как ультразвуковое исследование сосудов головного мозга, артерий и вен верхних и нижних конечностей, сосудов брюшной полости и малого таза у мужчин и женщин.

Ультразвуковая диагностика в неотложной неонатологии т. 2 - Ольхова Е. Б.
Подробно рассмотрены различные заболевания органов и тканей лица и шеи, грудной клетки, в том числе диафрагмальные грыжи и ателектазы легких у младенцев.

Ультразвуковая диагностика в неотложной неонатологии. Том 1 - Ольхова Е. Б.
Патология органов лица и шеи. Нейросонография. 1200 эхограмм, множество клинических примеров и образцы протоколирования ультразвуковых исследований. представлены возможности нейросонографии: ишемические и геморрагические поражения центральной нервной системы различной локализации и степени тяжести, инфекционновоспалительные заболевания головного мозга, аномалии развития.

Основы ультразвукового исследования сосудов - В. П. Куликов
Важнейшие сведения о технике исследования, ультразвуковых критериях нормы и патологии кровеносных сосудов, основанные на международных согласительных документах и практическом опыте

Ультразвуковая диагностика патологии опорно-двигательного аппарата - Ермак Е. М.
В книге рассмотрены. Костная ткань. Синовиальная среда суставов. Волокнистая хрящевая ткань. Сухожилия, связки, фиброзная мембрана суставной капсулы. Общие подходы к ультразвуковому исследованию суставов

Ультразвуковая диагностика костно-мышечной системы. Практическое руководство - Юджин МакНелли
Поражения плечевого сустава, подробно изложены семиотика повреждения. Повреждения связочного аппарата коленного сустава, менисков, нетравматических поражений коленного сустава. Методики исследований врожденной дисплазии бедра, туннельные синдромы, ультразвуковая диагностика ревматологических заболеваний, диагностика опухолевых и псевдоопухолевых заболеваний мягких тканей, а также инвазивные вмешательства под ультразвуковым контролем

УЗИ. Эхокардиография в таблицах и схемах - М. К. Рыбакова
Подробно описаны нормальная анатомия и физиология сердца, патология клапанного аппарата, мокарда, перикарда, плевральных полостей, аорты, протезированных клапанов сердца, приведены стандартные позиции эхокариографического исследования и расчеты.
УЗИ учебник. Эхокардиография от Рыбаковой - М. К. Рыбакова, В. В. Митьков
Алгоритмы тактики проведения исследования и диагностики по всем разделам эхоКГ. Большое внимание уделено - оценке легочной гипертензии, клапанных пороков сердца, ишемической болезни сердца и ее осложнений. Большое количество схем и рисунков
Учебник ультразвуковых исследований костно-мышечной системы - Болвиг Л.
Представлен широкий спектр патологии, включающий патологию и травмы мышц, связок, сухожилий, костной системы, основных тунельных компартмент синдромов ( сдавления нервных стволов в фиброзно-костных каналах). Разбираются опухолевые заболевания мягких тканей

Практическое руководство по ультразвуковой диагностике. Общая ультразвуковая диагностика - В. В. Митьков
В УЗИ книге представлены разделы, посвященные ультразвуковым диагностическим системам, физическим принципам ультразвуковой диагностики, ультразвуковой диагностике заболеваний печени, желчевыводящей системы, поджелудочной железы, пищевода, желудка, кишечника, селезенки, почек, мочевого пузыря, предстательной железы и семенных пузырьков, надпочечников, органов мошонки, лимфатической системы, молочных, щитовидной, околощитовидных и слюнных желез, органов грудной клетки.

Эхография в гинекологии - Озерская И. А.
Каждая глава состоит из небольшого этио-патогенетического раздела, подробно освещены вопросы эхографической диагностики, включая данные цветового картирования, допплерометрии, новых, недостаточно распространённых методик и дифференциально-диагностические критерии. Каждая глава иллюстрирована большим количеством эхограмм

Пренатальная эхография: дифференциальный диагноз и прогноз - М. В. Медведев
Подробно рассмотрены определение, частота, классификация, риск хромосомных и сочетанных аномалий, риск нехромосомных синдромов и эхографические критерии при наиболее часто встречающихся врожденных пороках.

Атлас ультразвуковой диагностики - Аллахвердов Ю. А.
Атлас иллюстрирован 978 эхограммами, сопровождающимися поясняющими графическими рисунками и текстами описания ультразвуковых признаков нормы и патологии, включающими также варианты краткого описания эхограмм. Описание ультразвукового исследования заболеваний каждого отдельного органа предваряется кратким изложением его нормальной эхографической анатомии.
Отзывы
Отзыв
Очень нужная книга в библиотеке специалиста ультразвуковой диагностики. Сканограммы хорошего качества, охвачены большинство встречающихся патологий. Рекомендую
Анатомия молочной железы
Молочная железа относится к органам репродуктивной системы и имеет сложное строение. Она состоит из железистой ткани (паренхимы), соединительной ткани (стромы) и жировой ткани, соотношение которых зависит от физиологического состояния. В течение жизни женщины молочная железа испытывает непрерывное гормональное воздействие.
Форма груди, объем, размер, расположение и ее функции у женщины имеют свои индивидуальные особенности и связаны, а первую очередь, с половым развитием, созреванием и беременностью. Молочная железа расположена на большей части поверхности грудной стенки (большой грудной мышце) между передней подмышечной и окологрудинной линиями на уровне от третьего ребра до шестого или седьмого и частично на передней зубчатой мышце. Анатомия молочной железы представлена на рис.1.
Рисунок 1
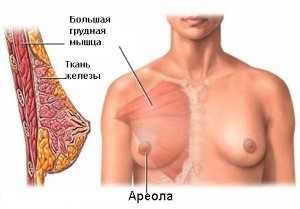
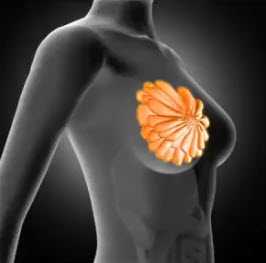
Альвеола - это основная функциональная единица молочной железы. Альвеолы выстланы железистыми клетками - лактоцитами. Вокруг каждого млечного протока группируется от 10 до 150 альвеол, которые сливаются в дольки. Объединенные дольки составляют доли молочной железы, внутридольковые протоки объединяются в долевые. В среднем молочная железа состоит из 15-25 долей, которые разделены жировой тканью и соединительно-тканными тяжами. Между долями и дольками располагается соединительная ткань — основа железы (рис 2). Наибольшее развитие железистых элементов наблюдается в верхне-наружном квадранте и в центральной зоне молочной железы, с чем связано наиболее частое развитие опухолей в этих отделах.
Железа располагается между образующими ее капсулу листками поверхностной фасции. Между фасциальной капсулой и собственной фасцией груди находится ретромаммарная клетчатка, благодаря которой железа легко смещается относительно грудной стенки.
Млечные протоки диаметром 2-3 мм направляются к соску. В области околососковой зоны, или ареолы, протоки образуют мешотчатые расширения, которые носят название млечный синус. В верхушке соска млечные синусы открываются при помощи млечных пор. Сосок молочной железы составляют гладкомышечные кольцевые и продольные волокна, а также вегетативная и соматическая иннервация. Расположенные в соске чувствительные рецепторы имеют особо важное значение при запуске и поддержании процесса лактации.
Рисунок 2
В соответствии с анатомией, молочную железу условно разделяют на 4 квадранта — 2 наружных (верхний и нижний) и 2 внутренних (верхний и нижний). Центральную зону образуют ареола и сосок.
Кровоснабжение молочной железы обеспечивается ветвями внутренней, наружной и верхней грудной артерии, а также грудино-акромиальной и III-IV межреберными артериями. Отток венозной крови осуществляется по глубоким и поверхностным венам. Поверхностные вены образуют густую подкожную сеть, впадающую в подмышечные и наружные яремные вены.
Особенность кровоснабжения и лимфооттока влияет на возможность быстрого метастазирования при раке молочной железы в средостение, легкие, печень, позвоночник, кости таза и другие близлежащие органы.
Посредством лимфатических сосудов происходит отток лимфы от наружных отделов молочной железы. Данные сосуды впадают в лимфатические узлы на боковой поверхности грудной клетки от второго до шестого ребра и подмышечные лимфоузлы. Лимфоотток от задних отделов осуществляется в субпекторальные лимфатические узлы, расположенные под малой грудной мышцей. Лимфа из глубоких отделов железы в медиальной ее части оттекает в парастернальные лимфоузлы, соединяющиеся с лимфатическими сосудами по вене и внутренней грудной артерии, а затем поступает в надключичные узлы. Лимфатические сосуды молочных желез анастомозируют между собой (рис 3).
Подкожная и субфасциальная лимфатическая сеть направлена в эпигастральную область. Внутрикожный и подкожный пути оттока лимфы по ходу внутренних и наружных ветвей верхних и нижних эпигастральных сосудов осуществляется в забрюшинные, паховые лимфатические узлы, в направлении яичников и брюшины.
Рисунок 3
Иннервация железы производится передними ветвями межреберных нервов (II—VII).
На разных этапах полового созревания молочные железы претерпевают выраженные циклические изменения в структуре и функции в зависимости от уровня гонадотропных и половых гормонов.
Молочные железы новорожденной девочки представляет собой рудиментарный орган. Их формирование начинается на стадии раннего пубертатного периода (9-13 лет). Под влиянием лютеинизирующего гормона и эстрогенов происходит интенсивное развитие за счет роста железистого и соединительнотканного компонентов, роста и развития выводных протоков, пролиферации железистого эпителия. Наиболее выраженный рост молочных желез наблюдается в 12-14 лет. Сочетанное действие пролактина и прогестерона в позднем пубератном периоде (14-17 лет) приводит к увеличению числа долек и альвеол, развитию лактоцитов, секреторным преобразованиям железистой ткани. Окончательное формирование молочных желез наблюдается после нескольких лет с момента наступления первого менструального кровотечения, менархе.
В дальнейшем пики усиленного развития и роста груди наблюдаются в периоды беременности и лактации. Во время беременности происходит увеличение молочных желез за счет роста железистой ткани, разрастания протоков, наблюдается перераспределение соединительно-тканного и жирового компонентов, усиление процессов кровоснабжения и микроциркуляции. Одновременно происходят изменения в области сосков и ареол - гиперпигментация, увеличение диаметра ареол и самого соска. Основная роль в этих изменениях принадлежит эстрогенам и прогестерону. В послеродовом периоде происходит интенсивная секреция молока лактоцитами.
Основные процессы и изменения в молочной железе возникают под влиянием ряда гормональных факторов, прямо взаимодействующим друг с другом. Железа содержит рецепторы по крайней мере к 15 видам гормонов (рис.4).
Рисунок 4
Основная причина возникновения заболеваний, связанных с гормональным дисбалансом, — это нарушенное соотношение половых гормонов прогестерона и эстрогена.
Эстроген - гормон, вырабатываемый яичниками, частично надпочечниками, и инактивирующийся в печени. Он вызывает пролиферацию альвеолярного эпителия и стромы молочных желез, усиливает активность фибробластов, вызывает гиперплазию долек. Влияние эстрогенов на деление клеток в тканях осуществляется через протоонкогены и факторы роста (протоонкогены c-myc, c-jun, с-foc, инсулиноподобные факторы I и II типов, эпидермальный фактор роста, а-трансформирующий фактор роста).
Прогестерон также вырабатывается яичниками и частично надпочечниками. В отличие от эстрогена, данный гормон предотвращает развитие пролиферации, тормозит митотическую активность эпителиальных клеток, способствует дифференцировке эпителия, препятствует увеличению проницаемости капиллярных и уменьшает отек соединительной стромы. Кроме этого прогестерон оказывает влияние на деление клеток эпителия молочных желез посредством факторов роста. Недостаточная степень воздействия гормона может привести к пролиферации железистого и соединительно-тканного компонентов, что нередко вызывает обструкцию протоков при наличии секреции в альвеолах. Постепенно данная пролиферация приводит к формированию кистозных полостей.
Изменение синтеза и метаболизма эстрогена и прогестерона играет одну из определяющих ролей в развитии рака молочных желез.
Пролактин — лактогенный гормон, стимулирующий процессы обмена в эпителии молочной железы в течение жизни женщины. Он увеличивает число рецепторов к эстрадиолу в молочной железе, повышает местное содержание простагландинов в тканях. У большинства пациенток развитие и прогрессирование мастопатии напрямую связано с повышенным уровнем пролактина. Патологически высокое содержание пролактина, не связанное с беременностью и лактацией, инициирует нагрубание, напряжение и болезненность груди, увеличение ее объема. При гиперпролактинемии на фоне аденомы гипофиза возникает тотальная инволюция груди. При среднем уровне повышения пролактина наблюдается тенденция к развитию фиброзного компонента.
При избыточном количестве простагландинов изменяется проницаемость стенок сосудов, их просвет. Нарушаются водно-солевые соотношения и гемодинамика в тканях железы, что приводит к тканевой гипоксии и способствует развитию мастопатии.
Кроме этого гормоны щитовидной железы оказывают особое влияние на развитие и функциональную дифференцировку клеток эпителия в молочной железе, а также процессы метаболизма и синтеза стероидных гормонов яичников. Гипотиреоз щитовидной железы (понижение функции) увеличивает более чем в 3 раза риск возникновения и дальнейшего развития мастопатии.
На пролиферацию эпителия, процессы созревания и функционирования молочных желез большое влияние оказывают андрогены. Надпочечниковые гормоны (кортикостерон, дезоксикортикостерон и альдостерон) повышают чувствительность рецепторов к пролактину, стимулируют рост эпителиальных клеток и протоков.
Стоит отметить, что в заболеваниях молочных желез, связанных с гормональным сбоем, играют некоторую роль болезни печени, в которой осуществляется ферментативная инактивация и связывание стероидных гормонов. Заболевания печени способствуют повышению гиперэстрогении, вызываемой более медленной утилизации эстрогенов в печени.
Значительную роль в регуляции функции молочных желез играют гормоны поджелудочной железы. Инсулин вместе с пролактином, прогестероном и кортикостероидами способствует развитию протоков в молочных железах.
При недостаточности гонадотропных гормонов наблюдается гипоплазия молочных желез, иногда развивается их ассиметрия. При повышенном уровне гонадотропинов отмечается чрезмерная стимуляция яичников, при которой в молочных железах наблюдается преобладание фиброзной и жировой ткани.
В регуляции клеточной пролиферации участвуют также различные биологические амины - норадреналин, серотонин, гистамин, паратгормон, хориогонин и другие, вырабатывающиеся клетками диффузной эндокринной системы. Эти клетки (апудоциты) находятся в эпителии лактирующей молочной железы, ее тканях, в раковых опухолях железы. Они вырабатывают серотонин, эндорфин, способствующие развитию пролиферативных процессов в молочных железах.
Таким образом, исследование гормонального статуса необходимо для диагностики и лечения патологических изменений в железах.
Раннее выявление заболеваний груди и разработка методов их профилактики возможны только при регулярном обследовании всех женщин вне зависимости от возраста и наличия сопутствующих заболеваний.
Анатомия: Молочная железа, mammae. Сосок, papilla mammae. Дольки молочной железы

- Анализы
- Беременность и роды
- Беременность обзор
- Бесплодие и репродуктивный статус
- Бессонница и расстройства сна
- Болезни желудочно-кишечного тракта
- Болезни легких и органов дыхания
- Болезни органов кровообращения
- Болезни щитовидной железы
- Боль в спине
- Восстановительная медицина
- Генитальный герпес
- Гинекология
- Головная боль
- Грипп
- Депрессия
- Детская онкология
- Детские болезни
- Детское развитие
- Заболевания молочных желез
- Здоровое питание. Диеты
- Здоровье и душевное равновесие
- Из истории болезни
- Иммунология
- Импотенция (эректильная дисфункция)
- Инфекции передаваемые половым путем
- Кардиология
- Кровеносная и лимфатическая система
- Лейкемии
- Лечение рака
- Лимфогранулематоз
- Маммология
- Медицина в спорте
- Менопауза
- Микробиология, вирусология
- Педиатрия (детские болезни)
- Проблемная кожа
- Путь к себе
- Рак желудка
- Рак молочной железы (рак груди)
- Рак ободочной, прямой кишки и анального канала
- Рак предстательной железы (рак простаты)
- Рак тела матки
- Рак шейки матки
- Рак яичников
- Сахарный диабет
- Сексология и психотерапия
- Сексуальная жизнь
- Современная контрацепция
- Урология
- Уход за кожей
- Факты о здоровом старении
- Химиoтерапия
- Школа здоровья
- Эндокринология
| Анатомия молочных желез |
| Автор: http://www.eurolab.ua/ |
| 04 Марта 2011 |
|
Молочные железы развиваются из эктодермы и являются видоизмененными кожными потовыми апокринными железами. Каждая молочная железа располагается на фасции, покрывающей большую грудную мышцу, на уровне III-VII ребра между передней подмышечной и окологрудинной линиями соответствующей стороны. Железа состоит из 15-20 долей, расположенных радиарно по отношению к соску, окруженных рыхлой соединительной и жировой тканью. Доля представляет собой альвеолярно-трубчатую железу с млечным протоком, открывающимся на вершине соска. Перед выходом на сосок протоки расширяются, образуются млечные синусы. Сосок окружен нежной пигментированной кожей (areola mammae) в радиусе около 4 см. Молочная железа находится в соединительнотканном футляре, образующемся из поверхностной фасции, которая расщепляется на две пластинки, окружая молочную железу. Между задней поверхностью фасциального футляра и собственной фасцией большой грудной мышцы расположен слой рыхлой жировой клетчатки. Молочную железу условно разделяют на 4 квадранта - 2 наружных (верхний и нижний) и 2 внутренних (верхний и нижний). Центральную зону образуют ареола и сосок Кровоснабжение осуществляют ветви внутренней грудной артерии (60 %), латеральной грудной артерии (a. thoracica lateralis) и ветви второй и третьей межреберных артерий (a.intercostalis).
Лимфоотток от наружных квадрантов молочных желез происходит главным образом в подмышечные лимфатические узлы , которые сообщаются с над- и подключичными лимфатическими узлами; от медиальных квадрантов - в сосуды, идущие по ходу v. thoracica interna, в парастернальные и интерпекторальные лимфатические узлы. Часть лимфы оттекает по лимфатическим сосудам, расположенным между большой и малой грудными мышцами, вливаясь в глубокие подмышечные и подключичные лимфатические узлы. В целях стандартизации методики и объема удаляемых лимфатических узлов подмышечную ямку принято разделять на 3 уровня: первый уровень - лимфатические узлы, расположенные кнаружи от малой грудной мышцы по ходу подключичной вены, подлопаточные, подмышечные (в том числе центрально расположенные); третий уровень - трудно достижимые подключичные лимфатические узлы, расположенные медиальнее малой грудной мышцы. Для их удаления приходится рассекать малую грудную мышцу, сильно оттянув ее крючком в медиальном направлении, или удалять ее. Иннервация происходит за счет мелких ветвей плечевого сплетения и II-VII веточек межреберных нервов. Основная функция молочных желез - синтез и секреция молока. Строение и функция молочных желез существенно меняются на разных этапах менструального цикла, беременности, лактации. Эти изменения определяются функцией эндокринных желез. С 10-12-летнего возраста у девочек начинают вырабатываться фолликулостимулируюший и лютеинизирующий гормоны передней доли гипофиза, которые обусловливают превращение примордиальных фолликулов яичников в зрелые фолликулы, секретирующие , эстрогены. Под влиянием эстрогенов начинаются рост и созревание половых органов и молочных желез. С наступлением менструального цикла под действием прогестерона (гормон желтого тела) происходит развитие концевых секреторных отделов молочных желез. В предменструальном периоде количество железистых ходов в молочной железе увеличивается, они расширяются, доли становятся отечными, эпителиальный слой набухает, вакуолизируется. В послеменструальном периоде отечность долей, инфильтрация вокруг крупных ходов исчезают. При беременности на состояние молочных желез оказывают влияние гормоны, вырабатываемые плацентой, - хорионический гонадотропин, пролактин, а также гормоны истинного желтого тела. Синтез гормонов передней доли гипофиза в этот период снижен. В молочной железе под влиянием гормонов происходит гиперплазия железистых долек. После родов и отхождения плаценты вновь активируется функция аденогипофиза. Под влиянием пролактина и гормонов задней доли гипофиза (окситоцины) начинается лактация. По ее окончании молочная железа подвергается физиологической инволюции. В климактерическом периоде по мере снижения функции яичников снижается уровень эстрогенов и компенсаторно повышается содержание в крови фолликулостимулирующего гормона. Молочная железа уменьшается, железистая ткань замещается фиброзной и жировой. Внезапная инволюция молочной железы при абортах и прекращение лактации могут вести к дисплазии клеток железистой ткани. Молочные железыОт здоровья молочных желез зависит способность женщины к грудному вскармливанию, ее самочувствие, сексуальная привлекательность, а иногда - жизнь. К сожалению, большое количество случаев рака диагностируется на поздной стадии, когда прогноз для пациентки неутешительный. При этом излечимость злокачественных опухолей на ранней стадии составляет до 90%, что позволяет сохранить на только жизнь, но и грудь женщины.Количество мастопатий и рака молочной железы за последние несколько десятилетий значительно выросло. Чтобы сохранить здоровье и красоту на долгие годы, современной женщине важно быть грамотной в отношении своего организма: знать основы анатомии груди, симптомы ее болезней и способы их профилактики. Анатомия женской грудиГрудь - парный орган, который расположен на уровне 3-6 ребра. Крепится бюст на передней грудной мышце, а в самой железе мышцы отсутствуют. Грудь состоит из железистой, жировой и фиброзной тканей. Ее строение - трубчато-альвеолярное. Справка! Альвеола - от латинского слова alveolus «ячейка, углубление, пузырёк. В случае железистой ткани альвеолой называют ячейковидное окончание железы. Железистое тело формируется из отдельных частей - долей. Их может быть от 15 до 25, в зависимости от индивидуальных особенностей женщины. Доля имеет форму конуса, обращенного вершиной к соску. Все конусовидные части расположены вокруг соска по всему его радиусу. Сосок окружен ареолой - пигментированным околососковым кружком. Самая выпуклая его часть имеет поры, через которые поступает молоко. Тело железы заключено в капсулу из жировой и соединительной (фиброзной) ткани. Тот же тип тканей изолирует доли друг от друга. Слой подкожной жировой клетчатки, который следует сразу за кожным покровом и окружает всю железу, называется премаммарным. Премаммарный жир отсутствует в зоне ареолы. Жировые клетки, которые разделяют доли, называют интрамаммарными. Молочная железа крепится к грудной стенке соединительной тканью (фасцией). За фасцией следует жировой слой. Он образует своеобразную «подушку», на которую опирается бюст. Железистая тканьКак было сказано, молочная железа разделяется на доли. Каждая доля по строению напоминает гроздь винограда, и состоит из «виноградин» - альвеолярных железок диаметром 0,05-0,07мм. Альвеолы - это секреторные единицы. То есть каждая во время лактации вырабатывает молоко, которое выводится через трубочки - млечные протоки. Протоки «веточками» соединяют альвеолы между собой. По ходу они собираются в более широкие трубочки и устремляются к соску, образуя перед ним веретенообразное расширение - молочный синус. Диаметр протоков составляет 1,7-2,3 мм. Конечная часть молочного синуса сужена, она пронизывает толщу соска и открывается наружу молочным отверстием. Таких отверстий насчитывается 15-18. СосокЕго цвет и размер индивидуальны, но обычно у нерожавших девушек он розовый или темно-красный. После родов сосок нередко темнеет, приобретая коричневатый цвет. Сосок и ареола имеют множество нервных окончаний. Это позволяет молочной железе чутко реагировать на прикосновение ротика младенца во время вскармливания, отвечая на него усилением выработки молока. Такая повышенная чувствительность соска делает его эрогенной зоной. Размер и формаЖенская грудь в целом имеет больший размер, чем молочная железа. Размер бюста в значительной степени зависит от содержания в нем жировых клеток. Не даром, если девушка худеет, грудь «худеет» вместе с ней - ведь жир уходит из организма равномерно. Как правило, размер груди у худых миниатюрных женщин небольшой, а солидный бюст имеют более крупные или полные дамы. Однако бывают исключения - иногда интенсивно развивается именно железистая ткань. В этом случае у худенькой женщины может быть большой и даже очень большой размер груди - это называется макромастия. Соответственно, недоразвитие желез - это микромастия. Она выражается практическим отсутствием бюста, независимо от комплекции ее обладательницы. Ассиметрия груди встречается достаточно часто — это вариант нормы. Разница между правой и левой грудью может составлять до двух размеров. Склонность к птозу (обвисанию) зависит от упругости соединительной ткани грудной капсулы, формы и размера бюста. Чем он тяжелее, тем сильнее будет растягивать даже упругую капсулу и, соответственно, обвисать. В большинстве случаев аппетитно торчащая грудь размера 5+ - результат применения имплантов. Склонность к птозу зависит не только от размера, но также от формы бюста. Форма и размер не влияют на здоровье груди и ее способность к лактации - это вопрос сугубо эстетический. Факт! Рекомендуемая в женских журналах «зарядка для груди» направлена на развитие передних грудных мышц, на которых она крепится. Но эти мышцы мало влияют на подтянутость бюста и его форму, так как сам он не имеет мышечной ткани. Поэтому, если женщину не устраивает внешний вид ее груди, это возможно устранить только оперативным путем. Выполнять хирургическую пластику груди можно не раньше 18 лет. А желательно после первой лактации, так как оперативное вмешательство может сказаться на способности железы производить молоко. Гормоны, влияющие на молочную железуМолочная железа является органом-мишенью для 18 ныне известных гормонов. Она реагирует на все изменения в сложной системе гипоталамус-гипофиз-яичники. Наиболее существенное и прямое влияние на нее оказывают женские половые гормоны - эстроген, прогестерон и пролактин. ЭстрогеныПоловые гормоны, которые начинают вырабатываться яичниками с началом полового созревания девушки. Под его влиянием происходит формирование молочной железы - рост протоков, появление на их концах альвеол. Усиливается образование соединительной и жировой ткани. Грудь приобретает зрелую форму. Однако полностью молочная железа формируется только во время беременности. Под действием этого гормона грудь наливается и нагрубает перед менструациями. ПрогестеронГормон отвечает за развитие железистой ткани и ее рецепторов. С началом беременности количество прогестерона резко возрастает, и под его воздействием окончательно формируются альвеолы. Полной картины взаимодействия прогестерона и молочной железы современная наука пока не имеет. Пролактин
Оказывает большое влияние на подготовку молочной железы к лактации во время беременности и регулирует сам процесс лактации. В третьем триместре беременности и в период грудного вскармливания количество пролактина существенно повышается. При совместном воздействии пролактина и прогестерона рост клеток молочной железы становится интенсивнее в 3-17 раз. Пролактин не только стимулирует выработку молока, но также влияет на его питательную ценность. Грудь при менопаузеПри наступлении менопаузы функция яичников затухает, женские половые гормоны перестают поддерживать развитие железистой ткани. Она постепенно начинает замещаться жировой и фиброзной. Этот процесс называется инволюцией молочной железы. Заболевания, симптомы и лечение молочной железыМолочная железа живет под воздействием постоянно изменяющихся гормональных процессов: половое созревание, колебания месячного цикла, беременность, лактация, завершение овуляторной функции. Этот орган чутко реагирует на заболевание печени, эндокринной системы, матки и яичников, стрессы, неблагоприятные внешние факторы. Заболевания молочной железы делятся на 3 типа:
К воспалительным заболеваниям, в первую очередь, относят мастит. К доброкачественным - мастопатии. К злокачественным - все виды рака молочной железы. Большинство из онкозаболеваний хорошо поддается лечению, если они были диагностированы на ранней стадии. МаститПри недостаточном оттоке молока, что часто случается при неправильном прикладывании ребенка, возникает застойное явление - лактостаз. Он часто провоцирует развитие мастита. Также заболевание может возникнуть из-за гормонального дисбаланса. Мастит может возникнуть и вне родов и грудного вскармливания - это случается в 5-10% случаев. В этом случае причиной болезни может служить некорректная имплантация груди, пирсинг сосков, травмы молочной железы, побочное действие некоторых гипотензивных средств.
При появлении первых признаков мастита необходимо немедленно обратиться к гинекологу или маммологу, так как это инфекционное воспаление опасно возникновением абсцессов, а при длительном течении даже гангреной. Лечение мастита, как правило, требует антибактериальных препаратов. Для уменьшения болевого синдрома и отеков назначают нестероидные противовоспалительные средства. При гнойном процессе может потребоваться оперативное вмешательство. Чтобы избежать мастита очень важно правильно прикладывать младенца к груди - он должен ее максимально опорожнять. Так как ребенок, скорее не сосет материнскую грудь, а «доит», нажимая на области молочных синусов, его ротик должен не просто взять сосок, а плотно охватить ареолу. Нужно стараться предупредить появление трещин сосков, и соблюдать гигиену. Перед и после кормления мыть область соска детским мылом, а после каждого кормления смазывать натуральным питательным кремом без отдушек. При появлении трещин обратитесь к врачу - он выпишет заживляющую мазь. На период лечения мастита грудное вскармливание ограничивается или приостанавливается. Мастопатия молочных железМастопатия переводится с латыни как «болезнь молочной железы», и представляет собой гормонозависимое фиброзно-кистозное доброкачественное заболевание. Характеризуется уплотнением структуры железистой ткани, патологическим разрастанием соединительной ткани, появлением кист и узлов. В последнее время мастопатии получили очень широкое распространение - ею болеют 30-60% женщин детородного возраста. При достижении пременопаузы риск заболевания возрастает. Мастопатии бывают диффузными и узловыми. При диффузной форме происходит распределение патологической ткани по железе, то есть четких границ она не имеет. Диффузные мастопатии делятся на 3 вида:
Узловой тип характерен наличием очагов с четкими границами. Это доброкачественные новообразования молочной железы. Узловые формы мастопатии:
Узловая мастопатия опасна перерождением в раковую опухоль. Симптомы мастопатииПроявления, которые говорят о наличии мастопатии:
Причины болезниМастопатия - гормонозависимое заболевание. Это значит, что его основной причиной является гормональный дисбаланс половой и эндокринной систем организма. Также важную роль играет нарушение апоптоза (разрушения организмом ненужных клеток). К факторам риска относятся:
ДиагностикаДиагностику и лечение мастопатий проводят гинеколог и маммолог. Диагностика заболевания начинается с оценки жалоб пациентки и физикального обследования (визуальный осмотр и пальпация груди). Затем при необходимости могут быть назначены исследования молочной железы:
Биопсию выполняют при узловой мастопатии для исключения рака молочной железы. Лечение мастопатииТерапия мастопатий различается в зависимости от их вида. Диффузная форма лечится консервативными методами, а узловая оперативно. Консервативная терапия делится на гормональную и негормональную. Негормональные методы включают в себя фитотерапию, компрессы, витаминные комплексы, БАДы. Гормональные методики подразумевают применение антиэстрогенов, гестагенов, антипролактинов. Гормональные препараты ни в коем случае нельзя назначать себе самой, даже если они кому-то помогли. Их прописывает врач, строго по результатам анализа крови на гормоны репродуктивной сферы. Терапия мастопатий включает в себя лечение неврозов, сопутствующих гинекологических заболеваний, болезней щитовидной железы, а также рекомендации наладить половую жизнь, заканчивать беременность родами и кормить грудью. Рак молочной железыНе каждая мастопатия перерождается в рак, но узел может переродиться в раковую опухоль Важно! I стадия рака молочной железы излечима на 95%, II - на 80%, а III - на 50%, IV - менее 10%. К сожалению, ранняя стадия этой болезни протекает бессимптомно, и у каждой четвертой пациентки рак диагностируют уже на III-IV стадии, когда прогноз становится неблагоприятным. Поэтому крайне важно выполнять регулярное самообследование и профилактические врачебные осмотры. СимптомыСимптомы, позволяющие заподозрить злокачественный процесс:
Если вы наблюдаете хотя бы одно из таких проявлений, необходимо немедленно обращаться к врачу! Факторы рискаНевозможно предугадать заболеет ли женщина этим видом рака. Однако можно знать, находится ли она в зоне повышенного риска.
При наличие, а особенно при сочетании этих факторов, женщина должна быть особенно внимательна к своему здоровью. Как и при мастопатии диагностика начинается с врачебного осмотра. При подозрении на рак назначаются такие исследования:
Важно! Диагноз “рак молочной железы”, его вид и стадия могут быть определены только по результатам гистологического исследования. ЛечениеПри подтверждении диагноза в обязательном порядке выполняется удаление злокачественной опухоли. Лучевая, антигормональная, таргет- и химиотерапия применяются по показаниям. При І-ІІ стадиях болезни возможна органосохраняющая хирургия. Удаляют только новообразование, последующая лучевая терапия обязательна. Химиотерапию и таргетную применяют избирательно в зависимости от вида опухоли. На ІІІ стадии, как правило, требуется полное удаления молочной железы (мастэктомия). Химио- антигормональная и таргетная терапия обязательны. Лучевая применяется, если была проведена органосохраняющая операция. IV стадия имеет неблагоприятный прогноз. Применяют химио- антигормональную, таргетную терапию. Операцию и лучевую терапию проводят лишь в случаях, требующих быстрого местного эффекта. Выживаемость при этой стадии 5-10%. Профилактика ракаНевозможно застраховать себя от этой серьезной болезни, но можно снизить ее вероятность. Для этого нужно:
Выполняя эти условия, вы снизите вероятность любых заболеваний молочной железы, или сможете распознать их на ранней стадии, когда они легко излечимы. Читайте также:
|