Анестезия при эзофагоскопии. Подготовка больного к эзофагоскопии
Добавил пользователь Cypher Обновлено: 02.02.2026
Гастроскопия — это современная диагностическая методика, которая широко используется для исследования верхнего отдела пищеварительного тракта. Она проводится при помощи специального эндоскопического оборудования — гастроскопа. Для пациентов важно знать, как правильно подготовиться к процедуре, чтобы она прошла максимально комфортно и была информативной.
Подготовка к гастроскопии желудка
Взрослому человеку к исследованию нужно готовиться заранее (за несколько дней). Правильная подготовка гарантирует отсутствие проблем во время манипуляции и осложнений после нее.
Необходимо полностью исключить из своего рациона тяжелую пищу. Вот перечень запрещенных продуктов:
- макаронные изделия;
- хлеб, сдоба;
- бобовые;
- шоколад;
- копчености;
- сало;
- молоко;
- орехи;
- специи;
- соусы;
- жирные сорта мяса и рыбы;
- газированные напитки;
- кофе;
- алкоголь.
Лучше отдавать предпочтение блюдам, не раздражающим слизистую оболочку пищеварительного тракта. Среди них:
- диетическое куриное мясо;
- каши на воде (овсяная и гречневая);
- овощи на пару;
- нежирные супы;
- картофельное пюре;
- сметана с низким процентом жирности;
- травяные чаи.
Если у пациента есть склонность к вздутию живота, то накануне врач выписывает ему медикаменты, способствующие уменьшению газообразования.
Подготовка к процедуре с утра
Чаше всего диагностика назначается именно на первую половину дня. Если она проводится в утреннее время, то с утра больному запрещено употреблять любую пищу. Даже самый легкоусвояемый продукт помешает рассмотреть органы пищеварения. От потребления воды тоже лучше воздержаться. В крайнем случае, при наличии сильной жажды, допускается выпить половину стакана чистой негазированной воды за три часа до исследования.
Курильщикам следует отказаться от сигарет в день обследования, так как это негативным образом сказывается на информативности результатов гастроскопии. Никотин значительно усиливает секреторную деятельность, поэтому обзор внутренних органов затрудняется.
Ряд пациентов, страдающих гипертонической болезнью или сахарным диабетом, постоянно принимают препараты. Есть лекарственные средства, которые тоже мешают получить полноценное изображение. В таких случаях нужно заранее проконсультироваться с врачом. Медикаменты либо временно отменяют, либо переносят их прием на более поздние часы.
Категорически запрещен прием нестероидных противовоспалительных средств и препаратов, разжижающих кровь.
Подготовка во второй половине дня
Если процедура назначена на послеобеденное время, то легкий завтрак допустим. Например, можно съесть обезжиренный йогурт и выпить травяной чай. Но промежуток между приемом пищи и эндоскопическим исследованием должен быть не меньше 8 часов. Жидкость разрешается за 3 часа до манипуляции в количестве не более 100 мл.
Что нужно сделать перед гастроскопией
Предварительная подготовка подразумевает выполнение электрокардиограммы и следующих лабораторных тестов крови:
- клинического анализа крови;
- коагулограммы;
- определение группы крови и резус-фактора;
- анализы крови на ВИЧ, сифилис, гепатиты.
Перед началом исследования пациенту в горло впрыскивается местный анестетик (Лидокаин). Если больной осведомлен о наличии у него повышенной восприимчивости к подобным препаратам, то он обязательно должен оповестить об этом врача.
Также, перед гастроскопией следует снять контактные линзы (или очки), зубные протезы, опорожнить мочевой пузырь.
Правила подготовки к исследованию с биопсией
Иногда в ходе гастроскопии требуется взятие биопсии. Это забор кусочка ткани со слизистой. Биологический материал отправляют в лабораторию для гистологического исследования. Процедура несложная и редко сопровождается осложнениями.
Биопсия показана в нескольких случаях. Вот их перечень:
- язвенные дефекты слизистой;
- острый и хронический гастродуодениты;
- новообразования;
- оценка состояния эпителия желудка после оперативных вмешательств.
- непроходимость пищевода или кишечника;
- нарушение свертываемости крови;
- острые инфекции;
- высокое артериальное давление;
- бронхиальная астма в стадии обострения;
- психические расстройства;
- воспаление ЛОР-органов.
Подготовка к гастроскопии под наркозом
Подготовка в таком случае требуется более тщательная. Пациент должен в обязательном порядке предоставить результаты электрокардиограммы и флюорографии, ряда лабораторных анализов. Доктор собирает тщательный анамнез, расспрашивает об имеющихся хронических заболеваниях. Если больной принимал в последние несколько недель какие-либо лекарства, он должен проинформировать об этом специалиста.
Для того, чтобы подготовиться к наркозу, врачи предлагают миорелаксанты. Они помогают организму лучше усвоить анестезию.
- Седация (поверхностный медикаментозный сон). Происходит принудительное расслабление мышц пищевода.
- Общий наркоз. Подразумевает полное погружение пациента в сон. Вариант более сложный, требует использования дыхательных и следящих устройств. Делается только в случае крайней необходимости.
Чтобы не допустить осложнений, гастроскопия под наркозом проводится в присутствии врача анестезиолога. Длительность сна — около 30 минут. За это время можно успеть провести исследование, взять и биопсию и выполнить несложные лечебные манипуляции (остановка кровотечения, удаление полипа).
После общего наркоза требуется около суток на восстановление нервной системы. Нельзя водить автомобиль и заниматься любой деятельностью, требующей повышенной концентрации внимания.
Когда назначается
Решение о необходимости медикаментозного сна или наркоза всегда принимает врач. Экстренные процедуры таким образом не проводят из-за отсутствия времени на подбор и введение медикаментозного препарата. Кроме того, у специалиста отсутствует информация о состоянии здоровья больного, нет диагноза и результатов обследований.
Условия для проведения гастроскопии под наркозом:
- наличие анестезиолога и соответствующего оборудования;
- согласие пациента на проведении манипуляции во время медикаментозного сна или под наркозом;
- результаты исследований (ФЛГ, анализа крови и других).
Медицинским показанием является сильный рвотный рефлекс, затрудняющий проведение обследования. Также, это могут быть воспалительные процессы в пищеварительном тракте, вызывающие проблемы с глотанием.
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Как подготовиться к гастроскопии и колоноскопии одновременно
Колоноскопия тоже относится к эндоскопическим методам исследования, только она подразумевает изучение нижнего отдела пищеварительного тракта. Обе процедуры могут доставлять дискомфортные и болезненные ощущения. Если врач назначает седацию или общий наркоз, то их можно провести одновременно. Преимущества:
- сокращение общего времени обследования;
- снижение нагрузки на организм от действия анестезии.
В случае применения местных анестетиков, гастроскопию и колоноскопию можно сделать в один день поочередно. Но следует учитывать, что нагрузка на организм будет высокой. Это обосновано только при наличии серьезных показаний.
У сочетанной процедуры нет сложностей в подготовке и организации обследования. Дополнительно проводится очищение кишечника накануне классической клизмой либо медикаментозными препаратами (Фортрансом, Микролаксом). В день исследования в стационаре делается еще одна клизма.
Риски осложнений при одновременном проведении этих диагностических манипуляций снижаются, если профессионализм врачей на хорошем уровне.
Как легче перенести гастроскопию
Не все люди хорошо переносят исследование. Как показывает статистика, болезненные ощущения возникают редко, ведь современные эндоскопы маленькие и тонкие. Но часто возникает рвотный рефлекс, мешающий нормальному проведению процедуры. Для того, чтобы гастроскопия проходила максимально комфортно, специалисты советуют правильно вести себя. Они дают следующие рекомендации:
- Выбрать удобную одежду для процедуры, которая не будет стеснять движений.
- Расслабиться. Страх способствует излишнему напряжению мышц пищевода. Это создает помехи для свободного прохождения гастроскопа. Лицам с повышенной нервозностью могут предложить успокоительные средства.
- Правильно дышать (только носом). Если дышать ртом, то слюна может попасть в дыхательные пути и спровоцировать кашель. Дыхание должно быть глубоким и ровным, вдох и выдох медленными. Это избавляет от рвотного рефлекса. Пациент испытывает лишь неприятные ощущения от инородного тела в пищеводе и желудке. Легче всего процедуру переносят люди, занимающиеся дыхательной гимнастикой.
Сейчас медицинское оборудование постоянно совершенствуется, поэтому современный эндоскоп доставляет минимум неудобств. Для исключения закусывания зонда врач использует пластиковый загубник.
Гастроскопия — популярный и информативный способ диагностики, который позволяет обнаружить патологии желудочно-кишечного тракта даже на раннем этапе развития. Метод уже на протяжении многих лет успешно используется в гастроэнтерологии.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
Эзофагоскопия
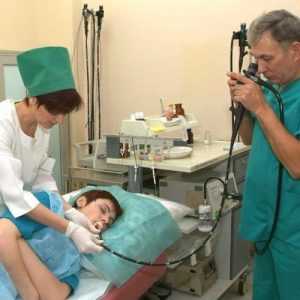
Эзофагоскопия - это эндоскопическое исследование пищевода с целью диагностики эзофагита и других патологий пищевода. Данная процедура относится к ряду инструментальных исследований и выполняется эндоскопом, который вводится через рот в глотку пациента.
Данная методика позволяет специалистам провести визуальный осмотр слизистой оболочки внутренней стенки пищевода и своевременно диагностировать различные патологии.
Плюсы и минусы
В отличие от других исследований, эзофагоскопия позволяет во время диагностики провести соответствующую терапию, а именно — удалить инородное тело и остановить кровотечение, а также взять биопсийный материал для гистологического исследования.
Эзофагоскопия по сравнению с подобными диагностическими процедурами относится к самой информативной и безопасной, и с каждым днем набирает популярность. На сегодняшний день данную процедуру проводят в условиях поликлиник и амбулаторий.
Как и все эндоскопические исследования, эзофагоскопия имеет ряд противопоказаний. Не рекомендовано исследование в острый период (первая неделя) после химического ожога; при острых заболеваниях инфекционного характера; при острых процессах в пищеварительной системе и кишечной непроходимости; тяжелых сердечных и сосудистых патологиях; психиатрических заболеваниях; черепно-мозговых травмах.
Процесс проведения диагностики может быть затруднен у пациентов с искривленным позвоночником и лишним весом.
После проведения эзофагоскопии не исключено развитие осложнений. Из угрожающих осложнений в редких случаях возможно прободение стенки пищевода, кровотечение в результате травматизации из варикозно-расширенных вен пищевода, или из новообразований пищевода. Возможно развитие анафилактоидной реакции на анестетик, которым обрабатывают ротоглотку перед введением эндоскопа.
Кто проводит эзофагоскопию?
Если у пациента есть проблемы с пищеварительной системой, то вначале необходимо обратиться к участковому терапевту. Этот специалист проведет физикальный осмотр и рекомендует обследование, с акцентом на исследование ЖКТ. Если по результатам лабораторного исследования появились подозрения на заболевания пищевода, то пациента отправляют к гастроэнтерологу. Именно он и занимается диагностикой и лечением органов желудочно-кишечного тракта.
Когда назначают эзофагоскопию?

Инструментальное исследование пищевода с помощью эзофагоскопа проводят в двух случаях: для диагностики патологических процессов и для лечения.
Итак, с помощью эзофагоскопии специалист диагностирует:
- аномалию развития пищевода и его стенок;
- ахалазию кардии (сужение нижнего пищеводного сфинктера);
- эрозивные и язвенные повреждения слизистой;
- дивертикул и опухолевые процессы;
- рефлюксную болезнь;
- наличие инородных тел и рубцовых стриктур (в результате химического ожога).
Во время диагностики могут взять материал для дальнейшего гистологического исследования - отделяется небольшой кусочек ткани слизистой оболочки пищевода и отправляетcя на гистологическое исследование. Таким образом, при подозрении на наличие новообразования на стенках пищевода, с помощью биопсии возможно подтвердить или опровергнуть предположение.
Эндоскопия рекомендуется также с целью:
- удалить инородное новообразование;
- использовать склерозирующие вещества для лечения варикозного расширения вен стенок пищевода, чтобы снизить риск кровотечения;
- остановить кровотечение (в таком случае применяется электрокоагуляция или накладываются клипсы на кровоточащие сосуды);
- бужирования пищевода.
Зачастую эзофагоскопию проводят под наркозом в следующих ситуациях, когда у пациента во время диагностики было обнаружено: инородное тело крупных размеров; подозрение на то, что инородное тело вклинивается в стенки пищевода; нарушение слуховых и речевых реакций пациента; расстройство со стороны психической системы; патологические процессы, поражающие сердечно-сосудистую систему.
Под наркозом эзофагоскопия проводится детям.
Как подготовиться к эзофагоскопии?
Данная методика инструментального исследования проводится натощак. Последний прием пищи должен быть не меньше, чем за 6 часов, до начала исследования. Остатки еды в пищеводе могут негативно сказаться на результатах исследования.
За три дня до эзофагоскопии нельзя употреблять спиртные напитки, за день до исследования не рекомендуется курить.
Если пациент принимает лекарственные средства, необходимо обсудить этот момент с лечащим врачом. Возможно, диагностику нужно будет перенести, так как действие активных компонентов может значительно повлиять на результаты инструментальной диагностики.
Процесс проведения диагностики
Эзофагоскопия проводится в условиях поликлиники и стационара. За полчаса до процедуры пациенту вводятся необходимые лекарственные средства для расслабления мышц пищевода. Начинать процедуру можно только после получения от пациента письменного информированного согласия на проведение исследования.
Перед процедурой выполняется местная анестезия ротоглотки. Врач орошает корень языка и ротоглотку раствором анестетика, таким образом теряется чувствительность, что позволяет избежать рвотного рефлекса. Затем эзофагоскоп вводится в ротовую полость и далее в глотку. После этого датчик попадает в область пищевода. В это время пациент должен сделать большой глоток, тем самым протолкнуть датчик в сам пищевод.
Диагностическое мероприятие длится не более двадцати минут. Процедура в целом безболезненная. Единственное, возможны неприятные ощущения в момент проглатывания датчика. Также в этот период пациент может ощущать рвотные позывы, кашель и жжение. Но как только эзофагоскоп попадет в пищевод, все ощущения исчезнут.
На следующий день у пациента может появиться кашель, чувство першения и жжения в области гортани. В таком случае необходимо немедленно обратиться к специалисту и рассказать о всех неприятных признаках.
При проведения процедуры под общей анестезией, после пробуждения у пациента может возникнуть некий дискомфорт, но в течение получаса он проходит.
Специальность: терапевт, нефролог .
Общий стаж: 18 лет .
Место работы: г. Новороссийск, медицинский центр «Нефрос» .
Образование: 1994-2000 гг. Ставропольская государственная медицинская академия .
Пациентам: Колоноскопия и гастроскопия под наркозом
В статье вы можете узнать основные особенности, касающиеся гастроскопии и колоноскопии, а именно:
- в каких случаях необходима гастроскопия;
- когда назначают колоноскопию;
- о проведении колоноскопии и гастроскопии под наркозом одновременно.
Полный текст статьи:
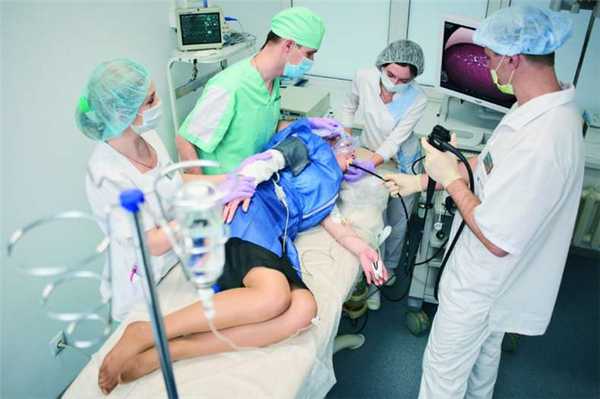
Обследования, позволяющие получить информацию о состоянии ЖКТ, нельзя назвать приятными процедурами. Колоноскопия, гастроскопия очень часто являются для пациентов поводом, чтобы не обращаться к специалистам. Но современная медицина предлагает сделать колоноскопию и ФГДС под наркозом одновременно, тем самым избавив пациента от столь неприятных ощущений и даже минимальной боли.
Когда необходимо делать гастроскопию?
Ошибочно недооценивать эффективность этих двух методов при определении целого ряда заболеваний. Для врачей они являются основными в исследовании ЖКТ.
Гастроскопия помогает определить такие заболевания, как:
- язвенную болезнь;
- злокачественные заболевания пищевода, желудка;
- наличие эрозии;
- полипы;
- виды гастритов;
- наличие инородных тел и многое другое.
Чаще всего врач направляет на гастроскопию при жалобах на желудочные боли, при частых изжогах, рвоте, потери аппетита, снижении массы тела, при затруднении глотания и болях, связанных с приемом пищи.
Современный эндоскоп способен показать максимально точную информацию о состоянии ЖКТ врачу, при этом обследование проводится более тщательно под медикаментозной седацией.
Основными требованиями для пациента при проведении гастроскопии является ограничение в приеме пищи за 10 часов до исследования, а также воздержание от питья воды за три часа.
Если пациенту необходимо принимать лекарства по особому расписанию, то стоит согласовать это с врачом.
Когда проводят колоноскопию с наркозом
При помощи видеоколоноскопа врач может рассмотреть состояние слизистой толстой кишки и терминального отдела подвздошной кишки, взять биопсию интересующего участка. Часто при помощи такой процедуры можно выявить причину кровотечения, полип, онкологическое заболевание даже на ранних стадиях.
Колоноскопия и гастроскопия под наркозом позволяют определить причины множества проблем, связанных с желудком и кишечником на начальном этапе. Особая точность исследований позволяет врачу диагностировать дивертикулы, эрозии, рак, язвенный колит и болезнь Крона.
Колоноскопия выполняется при диагностике таких заболеваний, как:
- рак толстой кишки;
- воспаления;
- полипы;
- эрозии;
- при чувстве инородного тела в прямой кишке (травмах).
В качестве профилактики необходимо выполнять исследование после 40 лет с периодичностью 1 раз в год.
Проводя ЭГДС и колоноскопию под наркозом, врач может определить заболевания с особой точностью и взять биопсию тканей для исследования. В целом эти процедуры необходимы тем, кому не могут поставить диагноз из-за нечеткого проявления тех или иных симптомов заболевания. Назначают диагностику при длительных запорах, диареи.
По времени процедуры суммарно занимают около получаса.
Действие наркоза при подобных исследованиях необходимо, если у пациента наблюдается повышенная чувствительность к боли, детский возраст, наличие спаек в кишечнике, болезнь Крона, при разрушающих кишечник заболеваниях.
В каждом случае врач подбирает препараты. Оказывающие седативное действие индивидуально. При выборе анестетиков необходимо учитывать возраст пациента, сопутствующие заболевания и возможную аллергическую реакцию.
Всего существует три метода, позволяющих провести анестезию при колоноскопии. Это:
- общий наркоз;
- седация (медикаментозный сон);
- местная анестезия.
В целом к проведению колоноскопии существует ряд противопоказаний. Они обязательно будут учтены при назначении процедуры. Исследование категорически запрещено при:
- беременности;
- инсульте;
- осложненных язвах;
- гипертонии (3 стадия, сопровождающаяся высоким давлением);
- сердечной и легочной недостаточности.
Также необходимо проконсультироваться с врачом о возможности проведения колоноскопии и гастроскопии одновременно, если было проведено недавнее хирургическое вмешательство в области желудка.
Все для работы: СОП Проведение эзофагогастродуоденоскопии ЭГДС

1. Цель: Эндоскопическая диагностика заболеваний пищевода, желудка и 12-перстной кишки.
2. Область применения: эндоскопическое отделение Больницы.
3. Ответственность: врачи и средний медицинский персонал эндоскопического отделения Больницы.
4. Определение:
Эзофагогастродуоденоскопия (ЭГДС) - эндоскопическое исследование, которое позволяет осмотреть внутренний просвет и слизистую оболочку пищевода, желудка и двенадцатиперстной кишки. Данный метод исследования применяют для детального изучения слизистой оболочки пищевода, желудка и двенадцатиперстной кишки при подозрении на наличие патологии этих органов (эрзии, язвы, полипы и пр.). Эзофагогастродуоденоскопию назначают также в качестве дополнительного обследования для уточнения диагноза при некоторых других заболеваниях.
Показания к исследованию:
· Отсутствие эндоскопического исследования у лиц с гастроэнтерологическим анамнезом;
· Выявленные клинические признаки обострения хронических заболеваний пищевода, желудка или двенадцатиперстной кишки;
· Подозрение на новообразование в этих органах;
· Необходимость до- и послеоперационной эндоскопической диагностики и коррекции.
Противопоказания к исследованию:
· Недавние (до 6 месяцев) перенесенные инфаркт и инсульт;
· Аневризма аорты;
· Выраженная неврастения;
· Ишемическая болезнь сердца с частыми приступами стенокардии;
· Нарушения сердечного ритма и проводимости;
· Сердечно-легочная недостаточность;
· Острые воспалительные процессы носоглотки, миндалин;
· Туберкулез;
· Резко выраженный зоб;
· Выраженная деформация шейно-грудного отдела позвоночника;
· Варикозное расширение вен пищевода с воспалительным компонентом и опасностью перфорации вен;
· Перитонит;
· Перфорация язвы желудка и 12-перстной кишки.
5. Ресурсы:
1) Видеоэндоскопическая система или фиброгастроскоп с источником света;
2) аэрозоль лидокаина гидрохлорида 10% (лидокаин);
3) стерильный загубник;
4) Средства индивидуальной защиты (перчатки, маска, колпак);
5) Емкость для сбора медицинских отходов класса «Б»;
6) Емкости с дезинфицирующим раствором №1, №2 или оборудование для обработки и мойки гибких эндоскопов (при наличии)
6. Документирование:
1) Прото кол исследования - эзофагогастродуоденоскопии;
2) Информированное согласие на проведение инвазивной процедуры высокого риска (эзофагогастродуоденоскопии).
7. Основная часть процедуры:
Подготовка пациента к исследованию:
1) Накануне вечером до 19 часов - легкий ужин.
2) Утром в день исследования не завтракать и не пить жидкость.
3) За 5 минут до исследования проводится местная анестезия ротоглотки аэрозолем 10%-ного раствора лидокаина.
Техника проведения исследования:
1) Представить себя пациенту;
2) Провести идентификацию пациента согласно внутренним правилам Больницы;
3) Объяснить цель и ход процедуры;
4) Врач должен предоставить пациенту бланк информированного согласия на проведение эндоскопического вмешательства, ответив на все вопросы пациента, получить подпись пациента о согласии на процедуру;
5) Провести обработку рук согласно методическим рекомендациям по обработке рук сотрудников медицинских организаций РК;
6) Надеть шапочку, маску, халат, перчатки;
7) Непосредственно перед началом процедуры врач проводит процедуру «тайм-аут»
согласно правилам Больницы.
8) Достать эндоскоп из емкости и подать медицинской сестре блок подключения эндоскопа к источнику света;
9) Взять стерильный загубник из емкости и установить его между зубов пациента для предохранения аппарата.
10) Провести эндоскопическое исследование.
11) После завершения процедуры передать эндоскоп медицинской сестре для обработки.
12) Если во время процедуры был проведен забор биопсийного материала, сразу после завершения процедуры медицинская сестра маркирует образцы согласно правилам Больницы (Правила идентификации пациентов).
13) После окончания процедуры медицинская сестра устно проводит послепроцедурную сверку (сайн-аут) согласно правилам Больницы (см. «Правила маркировки операционного участка и проведения процедуры тайм- аут»).
14) Медсестра проводит предварительную очистку наружной поверхности и внутренних каналов аппарата:
· протереть двукратно наружную поверхность аппарата одноразовой салфеткой, увлажненной дезинфицирующим раствором, салфетку утилизировать в емкость для сбора медицинских отходов класса «Б»;
· промыть внутренние каналы аппарата путем прокачивания дезинфицирующего раствора через каналы эндоскопа;
· продуть воздухом внутренние каналы эндоскопа;
15) Поместить использованный эндоскоп в специально предназначенную емкость 10,0л., поместить использованный инструментарий в емкость № 1 с дезинфицирующим раствором, промыть от остатков слизи поместить в емкость с крышкой (при наличии специального оборудования, дезинфекция и мойка эндоскопа проводится в автомате);
16) Снять перчатки, затем маску и колпак и поместить их в емкость для сбора медицинских отходов класса «Б».
17) Обработать руки согласно методическим рекомендациям по обработке рук сотрудников медицинских организаций РК;
18) Оформить прото кол проведенного исследования, где помимо результатов проведенной процедуры, дополнительно документируется проведение тайм-аута и послепроцедурной сверки с указанием времени и даты. В случае забора биопсийного материала, врач заполняет направление на исследование биопсийного материала.
Эзофагогастроскопия
Это метод эндоскопического исследования пищевода, желудка, двенадцатиперстной кишки с помощью гибкого эндоскопа, который вводится через рот пациента. Эзофагогастроскопия бывает диагностической и лечебной.
Позволяет проводить осмотр и биопсию с последующим цитологическим и гистологическим исследованием, а также лечебные манипуляции - удаление полипов, остановку кровотечения, извлечение инородных тел и др.
Подготовка к эзофагогастроскопии
- Исследование проводится натощак, не менее чем через 6 часов после последнего приема пищи;
- Съемные зубные протезы перед процедурой необходимо снять;
- При себе нужно иметь полотенце.
Как проходит эзофагогастроскопия
Перед исследованием проводят анестезию ротоглотки раствором анестетика, чаще всего это лидокаин, при выявлении аллергии можно использовать другой препарат или отказаться от анестезии.
Пациента просят зажать зубами загубник, через который вводится трубка эндоскопа. Вас попросят лечь на специальную кушетку на левый бок.
Эндоскоп проводится через рот, врач постепенно продвигает его под контролем зрения. Во время исследования может возникнуть необходимость во взятии биопсии, это безболезненная процедура, т.к. слизистая оболочка не имеет нервных окончаний. Проведение эзофагогастроскопии занимает около 15 минут. Болевых ощущений, затруднений для дыхания во время исследования не возникает.
После процедуры еще 20 - 30 минут возможно ощущение комка в горле (действие анестетика). В течение этого времени не рекомендуется принимать пищу или пить воду, чтобы предотвратить попадание в трахею.
Если проводилась биопсия или другие манипуляции, то пищу нельзя принимать более длительный период, это определит врач.
Читайте также:
