Артериальные коллатерали локтевой области. Коллатеральное кровообращение в локтевой области. Анастомозы в области локтевого сустава.
Добавил пользователь Алексей Ф. Обновлено: 01.02.2026
, articulatio radioulnaris proximalis. Сочленение между суставной окружностью головки лучевой и incisura radialis локтевой костей.
Локтевая коллатеральная связка
, lig. collaterale ulnare. Расположена между плечевой и локтевой костями с внутренней стороны капсулы сустава. Рис. А.
Лучевая коллатеральная связка
, lig. collaterale radiale. Начинается от латерального надмыщелка, одна часть ее волокон продолжается в кольцевую связку, другая - прикрепляется к локтевой кости. Рис. А.
Кольцевая связка лучевой кости
, lig. anulare radii. Охватывает часть суставной окружности головки лучевой кости. Прикрепляется на переднем и заднем гребнях лучевой вырезки локтевой кости. Рис. А.
Квадратная связка
, lig. quadratum. Тонкий фиброзный тяж, идущий от дистального края лучевой вырезки локтевой кости к шейке лучевой.
Лучелоктевой синдесмоз [сустав]
Межкостная перепонка предплечья
Косая хорда
Дистальный лучелоктевой сустав
Суставной диск
, discus articularis. Расположен между головкой локтевой кости и запястьем. Соединяет лучевую кость с шиловидным отростком локтевой и выполняет функцию внутрисуставной связки. Рис. Б.
Мешкообразное углубление
, recessus sacciformis. Выпячивание расслабленной части суставной капсулы в проксимальном направлении. Рис. Б.
Лучезапястный сустав
, articulatio radiocarpalis. Сочленение костей проксимального ряда запястья, лучевой кости и суставного диска. Рис. Б.
Суставы запястья
Межзапястные суставы
, articulationes intercarpales. Расположены между соседними костями в пределах одного ряда запястья. Характеризуются малым объемом движений. Рис. Б.
Среднезапястный сустав
, articulatio mediocarpalis. Сочленение между костями проксимального и дистального рядов запястья. Рис. Б.
Тыльная лучезапястная связка
, lig. radiocarpale dorsale. Расположена на тыльной поверхности кисти между лучевой и трехгранной костями. Рис. В.
Ладонная лучезапястная связка
, lig. radiocarpale palmare. Расположена на ладонной поверхности кисти. Ее волокна веерообразно расходятся от лучевой кости в направлении полулунной и головчатой костей. Рис. Г.
Ладонная локтезапястная связка
, lig. ulnocarpale palmare. Направляется от головки локтевой кости к os capitatum. Ее волокна часто переходят в ладонную лучезапястную связку. Рис. Г.
Лучистая связка запястья
, lig. carpi radiatum. Группа волокон, которые расходятся от головки os capitatum к боковым сторонам кисти. Рис. Г.
Локтевая коллатеральная связка запястья
, lig.collaterale carpi ulnare. Расположена между шиловидным отростком локтевой кости с одной стороны, трехгранной и гороховидной костями запястья - с другой. Рис. В, Рис. Г.
Лучевая коллатеральная связка запястья
, lig. collaterale carpi radiale. Идет от шиловидного отростка лучевой кости к os capitatum. Рис. В, Рис. Г.
Тыльные межзапястные связки
, ligg. intercarpalia dorsalia. Расположены на тыле кисти между костями проксимального и дистального рядов запястья. Рис. В.
Ладонные межзапястные связки
, ligg. intercarpalia palmaria. Группа фиброзных пучков между костями запястья на ладонной поверхности кисти. Расположены под лучистой связкой запястья. Рис. Г.
Коллатеральное кровообращение и анастомозы верхней конечности
При перевязке подключичной артерии, a. subclavia, развивается коллатеральное кровообращение через анастомозы между поперечной артерией шеи, a. transversa colli, и надлопаточной артерией, a. suprascapularis, с задней и передней окружающими артериями плеча, аа. circumflexa humeri anterior et posterior, и артерией окружаюшую лопатку, a. circumflexa scapulae, а также анастомозы между внутренней и боковой грудными артериями, a. thoracica internaи a. thoracica lateralis.
В окружности плечевого сустава образуется две сети - сеть лопатки, rete scapulae, и надплечевая сеть, rete acromiale.
При перевязке подмышечной артерии, a. axillaris, коллатеральное кровообращение осуществляется через сеть лопатки, rete scapulae, или лопаточный артериальный круг, через анастомозы между ветвями подключичной артерии - поперечной артерией шеи, a. transversa colli, инадлопаточной артерией, a. suprascapularis; с ветвями подмышечной артерии - грудо-спинной артерией, a. thoracodorsalis, и окружающей артерией лопатки, a. circumflexa scapulae.
Вокруг хирургической шейки плечевой кости, путём анастомоза передней и задней огибающих артерий, a. circumflexa humeri anterior et posterior,подмышечной артерии формируется плечевое сплетение rete humere. Это сплетение обеспечивает кровоснабжение плечевого сустава и прилежащих мышц.
Коллатеральное кровообращение при перевязке плечевой артерии, a. brachialis, развивается через анастомозы между ветвями глубокой артерией плеча, a. profunda brachii, средней и лучевой обходной артериями, a.collaterales radialis et media, верхней и нижней локтевыми обходными артериями, a. collateralis ulnaris superior et interior, с возвратными ветвями лучевой и локтевой артерии, аа. reccrrens radialis et ulnaris.
В окружности локтевого сустава сеть локтевого сустава, rete articulare cubiti, в которой отдельно рассматривают сеть локтевого отростка, rete olecrani. Обе они образуются ветвями верхней и нижней локтевых обходных артерий (ветви плечевой артерии), средней и лучевой обходных артерий (ветви глубокой артерии) плеча с одной стороны и ветвями возвратной лучевой артерий (ветвь лучевой артерии), возвратными локтевыми артериями, (ветви локтевой артерии) и возвратной межкостной артерии (ветвь задней межкостной артерии) с другой стороны.
На ладонной поверхности располагается ладонная сеть запястья, rete carpi palmare, образована из запястных ладонных ветвей, rami carpei palmares, излучевой и локтевой артерий, а также передней межкостной артерии, a. interossea anterior.
На тыльной поверхности кисти, в области retinaculum extensorum, залегает тыльная сеть запястья, rete carpi dorsale. Она делится на поверхностную тыльную сеть запястья, rete carpi dorsale superficiale, располагающуюся под кожей и глубокую тыльную сеть запястья, rete carpi dorsale profundum, - на костях и связках суставов запястья.Образуется из анастомозов тыльных запястных ветвей, rami carpei dorsales, лучевой и локтевой артерий и задней межкостной артерией, a. interosseaposterior.
Артерии туловища, аrteriae trunci
Грудная аорта, aorta thoracica, имеет длину около 17 см, диаметр её от 2,1 до 3,8 см. Она располагается слева от тел V-VIII и спереди тел IX-XII грудных позвонков. Через hiatus aorticusдиафрагмы аорта проникает в брюшную полость. Грудная аорта лежит в заднем нижнем средостении, непосредственно на позвоночном столбе. Слева от аорты располагается полунепарная вена, v. hemiazygos, спереди - околосердечная сумка и левый бронх. Справа грудной лимфатический проток, ductus thoracicus, и непарная вена, v. azygos.На уровне IV-VII грудных позвонков аорта лежит слева от пищевода, на уровне VIII-IX позвонков - позади и на уровне Х-ХП - справа и позади от него. От грудной аорты отходит два вида ветвей, внутренностные или висцеральные ветви, rr. viscerales, и пристеночные, или париетальные ветви, rr. parietales.
Внутренностные ветви грудной аорты, rr. viscerales:
1. Бронхиальные ветви, rr. bronchiales, в количестве 3-4 штук вступают в ворота правого и левого легких и кровоснабжают бронхи, соединительнотканную строму легкого, околобронхиальные лимфатические узлы, околосердечную сумку, плевру и пищевод;
2. Пищеводные ветви, rr. esophagei,от 3 до 6 штук кровоснабжают пищевод;
3. Средостенные ветви, rr. mediastinales,многочисленные ветви, кровоснабжающие соединительную ткань и лимфатические узлы средостения;
4. Перикардиальные ветви, rr. pericardiaci,направляются к задней поверхности сердечной сумки.
Пристеночные ветви грудной аорты, rr. parietales:
1. Верхние диафрагмальные артерии, аа. phrenicae superiores,в количестве двух, кровоснабжают поясничную часть диафрагмы;
2. Задние межреберные артерии, аа. intercostales posteriores,в количестве 9-10 пар. Девять из них залегают в межреберных промежутках, от третьего до одиннадцатого включительно, самые нижние идут под XII ребрами и называются подреберными артериями, a. subcostalis;в каждой из межрёберных артерий различают дорсальную ветвь, r. dorsalis, к глубоким мышцам и коже спиныи спинальную ветвь, r. spinalis, к спинному мозгу и его оболочкам.
Верхние межреберные артерии кровоснабжают грудную стенку; от IV-VI межреберных артерий отходят ветви к молочной железе, нижние три кровоснабжают брюшную стенку и диафрагму.
Брюшная аорта, aorta abdominalis, является продолжением грудной аорты. Начинается на уровне XII грудного позвонка и доходит до IV-V поясничного позвонка. Располагается слева от срединной линии, длина ее 13-14 см, диаметр 17-19 мм. Затем брюшная аорта делится на две общие подвздошные артерии, аа. iliacae communes dextra et sinistra. От места деления аорты книзу отходит, являясь ее продолжением, тонкая веточка, залегающая на передней поверхности крестца - срединная крестцовая артерия, a. sacralis mediana.
От брюшной аорты отходит два вида ветвей пристеночные ветви, rr. parietals, и внутренностные ветви, rr. viscerales.
Пристеночные ветви брюшной аорты, rr. parietales:
1. Нижняя диафрагмальная артерия, a. phrenica inferior, отходит сразу по выходе аорты через диафрагмальное отверстие на уровне XII грудного позвонка и направляется к нижней поверхности сухожильной части диафрагмы. Правая артерия проходит позади нижней полой вены, левая - позади пищевода. Кровоснабжает диафрагму, отдает верхние надпочечниковые артерии, aа. suprarenales superiores.
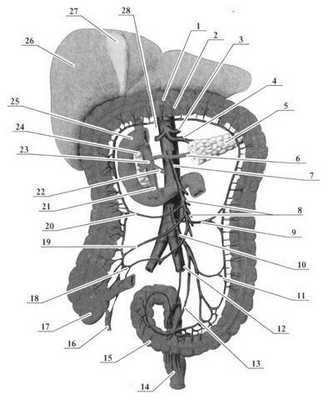
Рис. 2.14. Ветви брюшной части аорты (схема).
1 - colon transversum; 2 - truncus coeliacus; З - a. gástrica sinistra; 4 - а. splenica (Henaus); 5 - cauda pancreatis; 6 - v. henaus; 7 - а. mesenterica superior; 8 - aa. jejunales et ileales; 9 - а. cólica sinistra; 10 - a. mesenterica inferior; 11 - a. sigmoidea; 12 - a. iliaca communis; 13 - a. rectalis superior; 14 - rectum; 15 - colon sigmoideum; 16 - a. appendicularis; 17 - caecum; 18 - a. ileocaecalis; 19 - a. cólica dextra; 20 - a. cólica media; 21 - v. mesenterica superior; 22 - v. mesenterica inferior; 23 - v. porta hepatis; 24 - caput pancreatis; 25 - duodenum; 26 — hepar; 27 - vesica felae; 28 - a. hepática communis.
2. Поясничные артерии, аа. lumbales, в количестве 4-5 ветвей, отходят на уровне тел I-IV поясничных позвонков, идут параллельно задним межреберным артериям. Две верхние ветви проходят позади почек и диафрагмы, две нижние ложатся позади m. psoas major. Достигнув поперечных отростков позвонков, каждая поясничная артерия делится на спинномозговую и дорсальную ветви, r. spinalis et r. dorsalis. Кровоснабжают мышцы и кожу спины, спинной мозг с его оболочками.
3. Срединная крестцовая артерия, a. sacralis mediana, является продолжением брюшной аорты у места ее деления на две общие подвздошные артерии. Кровоснабжает крестец, окружающие мышцы и прямую кишку.
Внутренностные ветви брюшной аорты, rr. viscerales, делятся на парные и непарные.
Непарные висцеральные ветви:
1. Чревный ствол, truncus coeliacus. Сосуд длиной 1-2 см, отходит на уровне XII грудного - верхнего края тела I поясничного позвонка, разделяется на три ветви:
1.1. Левая желудочная артерия, a. gastrica sinistra, подойдя к кардиальной части желудка, отдает пищеводные ветви, rr. esophagei, затем идет между листками малого сальника по малой кривизне желудка слева направо, посылая веточки к передней и задней стенкам желудка;
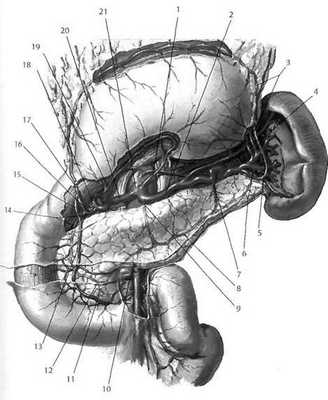
Рис. 2.15. Артерии желудка, двенадцатиперстной кишки, поджелудочной железы
и селезёнки. Желудок отвёрнут кверху.
1 - a. gastrica sinistra; 2 - a. splenica; 3 - a. gastroepiploica sinistra; 4 - aa. gastricae breves; 5 - a. gastroepiploica sinistra; 6 - a. caude pancreatis; 7 - a. pancreatica magna; 8 - a. pancreatica inferior; 9 - a. pancreatica dorsalis; 10 - a. pancreaticoduodenalis inferior; 11 - a. pancreaticoduodenalis anterior inferior; 12 - a. pancreaticoduodenalis posterior inferior; 13 - a. pancreaticoduodenalis anterior superior; 14 - a. pancreaticoduodenalis posterior superior; 15 - a. pancreaticoduodenalis anterior superior; 16 - a. gastroduodenalis; 17 - a. gastroepiploica dextra; 18 - a. hepatica propria; 19 - a. gastrica dextra; 20 - a. hepatica communis; 21 - truncus coeliacus.
1.2. Общая печеночная артерия, a. heratica communis, располагается позади и параллельно пилорической части желудка, входит в толщу малого сальника и разделяется на две ветви:
1.2.1.Желудочно-двенадцатиперстную артерию, a. gastroduodenalis, которая идет книзу, позади привратниковой части желудка, пересекая её сверху вниз, и разделяется на два сосуда:
· Верхняя поджелудочно-двенадцатиперстная артерия, a. pancreaticoduodenalis superior, которая располагается между головкой поджелудочной железы и нисходящей частью 12-перстной кишки и отдает ветви к головке поджелудочной железы, rr.pancreatici, кдвенадцатиперстной кишке, rr. duodenales.
· Правая желудочно-сальниковая артерия, a. gastroomentalis dextra, проходит вдоль большой кривизны желудка между листками большого сальника и отдает веточки: кпередней и задней поверхности желудка, rr. gastrici, а также к большому сальнику, rr.omentales.
1.2.2. Собственная печеночная артерия, a. hepatica propria, направляется к воротам печени в толще lig. hepatoduodenale, слева от ductus choledochus и несколько кпереди от v. portae. Подойдя к воротам печени, собственная печеночная артерия делится на правую, r. dextra, и левую, r. sinistra,ветви. От неё отходят:
· Правая желудочная артерия, a. gastrica dextra, направляясь к малой кривизне желудка, идет между листками малого сальника справа налево, где анастомозирует с левой желудочной артерией.
· Желчнопызырная артерия, а. cystica, отходит от правой ветви собственной печеночной артерии.
1.3. Селезеночная артерия, a. lienalis, проходит позади желудка по верхнему краю поджелудочной железы. Дойдя до хвоста поджелудочной железы, она входит в желудочно-селезеночную связку, lig. gastrolienale, и в воротах селезенки разделяется на 3 - 6 ветвей. Селезеночная артерия дает ветви:
1.3.1. К телу и хвосту поджелудочной железы, rr. pancreatici;
1.3.2. Короткие желудочные артерии, аа. gastricae breves, к задней стенке желудка;
1.3.3. Левую желудочно-сальниковую артерию, a. gastroomentalis sinistra, самая крупная ветвь,находится между листками большого сальника по большой кривизне желудка, идет слева направо и анастомозирует с правой желудочно-сальниковой артерией.
2. Верхняя брыжеечная артерия, a. mesenterica superior, отходит на уровне I поясничного позвонка. Начало ее располагается между головкой поджелудочной железы и горизонтальной частью 12-перстной кишки, затем она проходит в щель между нижним краем поджелудочной железы и восходящей частью дуоденум, вступает в корень брыжейки тонкой кишки на уровне II поясничного позвонка, образуя дугу, выпуклостью обращенную влево, и доходит до правой подвздошной ямки.
От верхней брыжеечной артерии отходят:
2.1. Нижняя поджелудочно-двенадцатиперстная артерия, a. pancreaticoduodenalis inferior, которая идет по передней поверхности поджелудочной железы, огибает ее головку, где анастомозирует с верхней поджелудочно-двенадцатиперстной артерией. Отдает веточки к поджелудочной железе и 12-перстной кишке.
2.2. Артерии тощей, aa. jejunales, и подвздошной кишок, aa. ilei, в количестве 16-20, заходят между листками брыжейки тонкой кишки. Идут веерообразно, соединяясь между собой 3-4 артериальными дугами. Кровоснабжают тонкую кишку и ее брыжейку.
2.3. Подвздошно-ободочно-кишечная артерия, a. ilеocolica. Кровоснабжает слепую и концевой отдел подвздошной кишок. Отдает артерию червеобразного отростка, a.appendicularis, которая располагается в брыжеечке отростка.
2.4. Правая ободочная артерия, a. colica dextra, кровоснабжает восходящую ободочную кишку. Дает восходящие и нисходящие ветви.
2.5. Средняя ободочно-кишечная артерия, a. colica media, идет в толще брыжейки поперечной ободочной кишки, кровоснабжает кишку, отдавая правые и левые ветви.
3. Нижняя брыжеечная артерия, a. mesenterica inferior.
Отходит от аорты на уровне нижнего края III поясничного позвонка. Отдает следующие ветви:
3.1. Левая ободочно-кишечная артерия, a. colica sinistra, располагается забрюшинно, впереди левого мочеточника и левой яичковой (яичниковой артерии). Делится на восходящие и нисходящие ветви, кровоснабжает нисходящую ободочную кишку. Все ободочные артерии образуют между собой анастомозы (риолановы дуги).
3.2. Сигмовидные артерии, aa. sigmoideaе, кровоснабжают сигмовидную кишку, располагаются сначала забрюшинно, а затем между листками ее брыжейки.
3.3. Верхняя прямокишечная артерия, a. rectalis superior, кровоснабжает верхнюю треть прямой кишки.
АРТЕРИАЛЬНЫЕ КОЛЛАТЕРАЛИ ЛОКТЕВОЙ ОБЛАСТИ
В области локтевого сустава, так же как и у плечевого, существует артериальная коллатеральная сеть, компенсирующая выпадение функции магистрального сосуда (a. brachialis) в результате стеноза, окклюзии или ранения с последующей перевязкой. Как видно из рис. 3.26, наибольшее количество коллатералей начинает функционировать при нарушении кровотока на участке между отхождением от плечевой артерии a. collateralis ulnaris inferior и местом деления артерии на лучевую и локтевую.
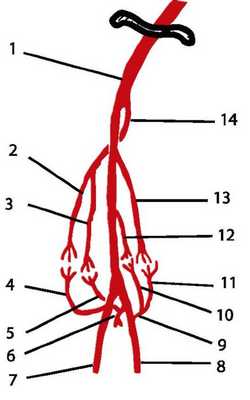
Рис. 3.26. Артериальные коллатерали локтевой области:
1 - a. brachialis; 2 - a. collareralis radialis; 3 - a. collateralis media; 4 - a. recurrens radialis; 5 - a. interossea recurrens; 6 - a. interossea communis; 7 - a. radialis; 8 - a. ulnaris; 9 - a. recurrens ulnaris; 10 - ramus anterior a. recurrens ulnaris 11 - ramus posterior a. recurrens ulnaris; 12 - a. collateralis ulnaris inferior; 13 - a. collateralis ulnaris superior; 14 - a. profunda brachii
Непосредственно анастомозирующие друг с другом ветви представлены ниже.
• a. collateralis radialis ■*-*~ • a. recurrens radialis
• a. collateralis media -► ? a. interossea recurrens
Наиболее неблагоприятно прекращение магистрального кровотока на участке выше глубокой артерии плеча.
ПЕРЕДНЯЯ ОБЛАСТЬ ПРЕДПЛЕЧЬЯ, REGIO ANTEBRACHII ANTERIOR
Внешние ориентиры.M. brachioradialis, лучевая борозда, sulcus radialis, локтевая борозда, sulcus ulnaris сухожилия m. flexor carpi radialis и m. palmaris longus, шиловидные отростки лучевой и локтевой костей, гороховидная кость.
Границы.Верхняя - горизонтальная линия, проведенная на 4 см дистальнее уровня локтевого сгиба, нижняя - поперечная линия, проведенная на 2 см проксимальнее верхушки шиловидного отростка лучевой кости. Вертикальные линии, соединяющие надмыщелки плеча с шиловидными отростками, разделяют предплечье на переднюю и заднюю области.
Проекции.N. medianus проецируется по линии, идущей от середины расстояния между медиальным надмыщелком и сухожилием m. biceps brachii к середине расстояния между шиловидными отростками. В нижней трети ориентиром для n. medianus является борозда, образованная сухожилиями m. flexor carpi radialis и m. palmaris longus.
N. ulnaris проецируется по линии, соединяющей основание медиального надмыщелка плеча с латеральным краем гороховидной кости.
Ramus superficialis n. radialis проецируется по линии, идущей от середины расстояния между медиальным и латеральным надмыщелками до границы между средней и нижней третью лучевого края предплечья.
Проекционная линия a. radialis идет по направлению от середины локтевого сгиба к внутреннему краю шиловидного отростка лучевой кости и соответствует лучевой борозде.
A. ulnaris в верхней трети предплечья проецируется по линии, соединяющей середину локтевого сгиба, до соединения с линией, проведенной от внутреннего надмыщелка плеча к латеральному краю гороховидной кости на границе верхней и средней трети предплечья, а далее идет по этой линии.
Слои
Кожатонкая, часто через нее просвечивают у латерального края v. cephalica и у медиального - v. basilica. Лучше они видны при наложении жгута на плечо (рис. 3.27).
Подкожная жировая клетчаткаразвита индивидуально. Она рыхлая, слоистая.
Поверхностная фасцияразвита слабо. При травмах кожный лоскут вместе с подкожной клетчаткой легко и на значительном протяжении может отслаиваться от собственной фасции, как при скальпированных ранах на своде черепа.
В подкожной клетчатке у внутреннего края m. brachioradialis располагается v. cephalica в сопровождении ветвей n. cutaneus antebrachii lateralis, а у медиального края области - v. basilica с ветвями n. cutaneus antebrachii medialis.
Собственная фасция,fascia antebrachii, в проксимальном отделе толстая и блестящая, а дистально истончается. С локтевой стороны она на всем протяжении срастается с локтевой костью. От собственной фасции отходят две межмышечные перегородки, прикрепляющиеся к лучевой кости: передняя лучевая межмышечная перегородка проходит вдоль медиального края m. brachioradialis, а задняя - вдоль латерального. Кости предплечья, собственная фасция и межмышечные перегородки разделяют предплечье на три фасциальных ложа: переднее, наружное и заднее, compartimenti antebrachii anterius, posterius et lateralis.
Латеральное фасциальное ложеограничено спереди и латерально - собственной фасцией, медиально - передней лучевой межмышечной перегородкой и лучевой костью, сзади - задней лучевой межмышечной перегородкой.
В латеральном ложе располагается m. brachioradialis, который на середине предплечья переходит в длинное сухожилие, а в нижней трети прикрепляется к лучевой кости. В верхней трети под мышечным брюшком m. brachioradialis располагается m. supinator, покрытая глубокой фасцией. В толще мышцы проходит глубокая ветвь лучевого нерва.
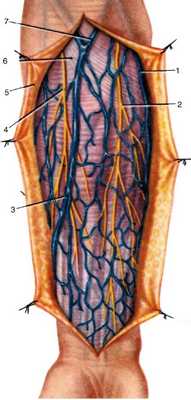
Рис. 3.27. Сосуды и нервы передней поверхности предплечья. Поверхностные вены и кожные нервы:
1 - v. basilica; 2 - ramus anterior n. cutanei antebrachii medialis; 3 - v. cephalica; 4 - n. cutaneus antebrachii lateralis; 5 - кожа с подкожной жировой клетчаткой; 6 - fascia antebrachii; 7 - v. mediana cubiti
Переднее фасциальное ложеограничено: спереди - собственной фасцией; сзади - костями предплечья и межкостной перепонкой; латерально - передней лучевой межмышечной перегородкой и медиально - собственной фасцией, сросшейся с задним краем локтевой кости.
В переднем ложе под собственной фасцией располагаются мышцы и сосудисто-нервные образования. Мышцы располагаются в 4 слоя.
В первом слое (рис. 3.28) лежат 4 мышцы: наиболее медиально - m. flexor carpi ulnaris, затем - m. palmaris longus, m. flexor carpi radialis и наиболее латерально, ближе к середине предплечья, m. pronator teres.
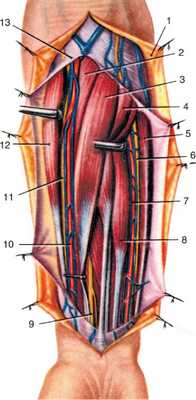
Рис. 3.28. Поверхностные слои передней области предплечья. Фасция предплечья частично удалена и отвернута. Видны поверхностно расположенные мышцы, сосуды и нервы:
1 - кожа с подкожной жировой клетчаткой; 2 - m. pronator teres; 3 - m. flexor carpi radialis; 4 - m. palmaris longus; 5 - m. flexor carpi ulnaris; 6 - n. ulnaris; 7 - a. et vv. ulnares; 8 - m. flexor digitorum superficialis; 9 - n. medianus; 10 - a. et vv. radiales; 11 - ramus superficialis n. radialis; 12 - m. brachioradialis; 13 - fascia antebrachii
Все они начинаются от медиального надмыщелка плечевой кости и сначала выглядят как единая мышечная головка; лишь более дистально, на границе между верхней и средней третью, они становятся видны как самостоятельные образования.M. flexor carpi radialis прикрывает уходящий в глубину к лучевой кости дистальный отдел m. pronator teres, а затем под углом приближается к m. brachioradialis и далее идет параллельно ему. М. palmaris longus довольно часто отсутствует.
Во втором слое лежит m. flexor digitorum superficialis. Она тоже начинается от медиального надмыщелка. Это более широкая мышца, поэтому в средней и нижней трети предплечья она бывает видна в «просветах» между мышцами и сухожилиями первого слоя. Сзади, со стороны глубокой поверхности мышцы, к ней прилежит глубокий листок фасции, который отделяет два первых слоя от третьего ^м. рис. 3.29).
В третьем слое латерально лежит m. flexor pollicis longus, а медиально - m. flexor digitorum profundus. Обе мышцы начинаются от костей предплечья и межкостной перепонки на границе между верхней и средней третью.
В четвертом слое в нижней трети предплечья располагается m. pronator quadratus (см. рис. 3.30).
Между мышцами третьего и четвертого слоя располагается глубокая часть переднего фасциального ложа предплечья, иликлетчаточное пространство Пароны [Paronaj-Пирогова. Его стенками являются:
- спереди - задняя (глубокая) поверхность m. flexor pollicis longus и m. flexor digitorum profundus;
- сзади - membrana interossea и m. pronator quadratus со своей фасцией;
- латерально - передняя лучевая межмышечная перегородка, отделяющая пространство от m. brachioradialis;
- медиально - собственная фасция предплечья, сросшаяся с локтевой костью;
- вверху - место прикрепления к межкостной перепонке m. flexor pollicis longus и m. flexor digitorum profundus.
Нижней стенки у пространства Пароны-Пирогова нет: оно переходит в канал запястья, canalis carpi, куда идут сухожилия поверхностного и глубокого сгибателей пальцев, а также длинного сгибателя большого пальца кисти. Это обстоятельство придает пространству большое практическое значение, так как именно сюда
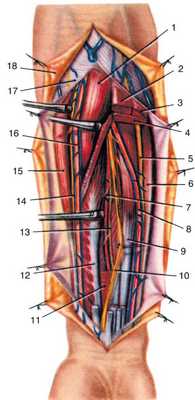
Рис. 3.29. Глубокие слои передней области предплечья. Поверхностные мышцы частично удалены. Видны глубокие мышцы, сосуды и нервы: 1 - m. pronator teres; 2 - m. flexor carpi radialis; 3 - m. palmaris longus; 4 - m. flexor digitorum superficialis; 5 - n. ulnaris; 6 - m. flexor carpi ulnaris; 7 - a. et vv. interosseae anterior; 8 - a. et vv. ulnares; 9 - m. flexor digitorum profundus; 10 - n. medianus; 11 - m. pronator quadratus; 12 - m. flexor pollicis longus; 13 - n. interosseus anterior; 14 - ramus superficialis n. radialis; 15 - m. brachioradialis; 16 - a. et vv. radiales; 17 - fascia antebrachii; 18 - кожа с подкожной жировой клетчаткой
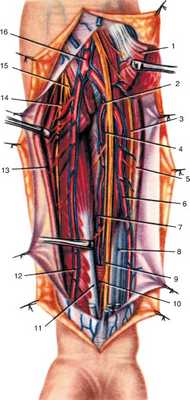
Рис. 3.30.Глубокая часть переднего фасциального ложа предплечья. Поверхностные мышцы удалены. Круглый пронатор рассечен и отвернут. Видны деление плечевой артерии, отхождение общей межкостной артерии, срединный нерв на всем его протяжении, глубокие мышцы, сосуды и нервы: 1 - m. pronator teres; 2 - a. interossea communis; 3 - n. ulnaris; 4 - n. interosseus anterior; 5 - m. flexor carpi ulnaris; 6 - a. et vv. ulnares; 7 - a. et vv. interosseae anterior; 8 - m. flexor digitorum profundus; 9 - n. medianus; 10 - m. pronator quadratus; 11 - m. flexor pollicis longus; 12 - a. et vv. radiales; 13 - m. brachioradialis; 14 - ramus superficialis n. radialis; 15 - ramus profundus n. radialis; 16 - a. brachialis
распространяются гнойные процессы из латерального и среднего ложа кисти. Объем пространства Пароны-Пирогова достаточно велик: оно может вместить от 100 до 300 мл жидкости (экссудата).
Топография сосудисто-нервных образований
Под собственной фасцией переднего ложа предплечья располагаются 4 сосудисто-нервных пучка.
Лучевой пучок, a. radialis с сопровождающими венами и r. superficialis n. radialis, лежит наиболее поверхностно и латерально. В верхней трети сосуды и нерв располагаются между m. brachioradialis латерально и m. pronator teres медиально, а в средней и нижней третях - соответственно между m. brachioradialis и m. flexor carpi radialis. От a. radialis в нижней трети предплечья отходит ramus carpalis palmaris, которая идет навстречу подобной ветви от a. ulnaris. На границе с передней областью запястья лучевая артерия проходит кнаружи под сухожилиями mm. abductor pollicis longus et extensor pollicis brevisи попадает в так называемую анатомическую табакерку в области запястья.
R. superficialis n. radialis лежит латерально от артерии и сопровождает ее до границы между средней и нижней третью предплечья. На этом уровне нерв отклоняется кнаружи, проходит под сухожилием m. brachioradialis, прободает собственную фасцию и выходит в подкожный слой запястья и тыла кисти.
Локтевой сосудисто-нервный пучок образуется на границе верхней и средней трети области. В верхней трети локтевой нерв и локтевая артерия идут по отдельности. A. ulnaris переходит из середины локтевой ямки косо к медиальной стороне передней поверхности предплечья, располагаясь под m. pronator teres и m. flexor digitorum superficialis. На границе между верхней и средней третью предплечья она уже вместе с локтевым нервом лежит между m. flexor carpi ulnaris медиально и m. flexor digitorum superficialis латерально. Далее локтевой сосудисто-нервный пучок идет в глубине между этими мышцами кпереди от глубокого сгибателя пальцев, а на границе с запястьем - кпереди от m. pronator quadratus.
У верхней границы предплечья от a. ulnaris начинается общая межкостная артерия, a. interossea communis, которая вскоре делится на аа. interosseae anterior et posterior. Последняя через отверстие в межкостной перепонке уходит в заднее ложе предплечья.
На границе средней и нижней трети предплечья от a. ulnaris отходит ramus carpalis dorsalis, которая, пройдя под сухожилиемm. flexor carpi ulnaris медиально, прободает собственную фасцию и выходит в подкожную клетчатку тыла запястья навстречу одноименной ветви лучевой артерии. Вместе они образуют rete carpale dorsale.
N. ulnaris в верхней трети располагается между головками m. flexor carpi ulnaris и лишь на границе со средней третью объединяется с артерией в пучок и на всем остальном протяжении находится медиально от нее.
Между головками m. flexor carpi ulnaris может произойти сдавление локтевого нерва, что ведет к туннельной невропатии: ослаблению функции мышц и парестезии зон кожной чувствительности, обеспечиваемой локтевым нервом (подробнее - в разделе «Кисть»).
N. medianus в сопровождении небольшой одноименной артерии, отходящей от a. interossea anterior, располагается в верхней трети предплечья между головками m. pronator teres, a no выходе из этого промежутка проходит спереди от локтевой артерии, выходящей из-под круглого пронатора. В средней трети нерв лежит между поверхностным и глубоким сгибателями пальцев, плотно фиксируясь к задней стенке фасциального футляра m. flexor digitorum superficialis. Часто его бывает трудно найти, так как нерв смещается вместе с оттягиваемым поверхностным сгибателем пальцев. В нижней трети предплечья срединный нерв выходит из-под мышцы и лежит непосредственно под собственной фасцией в срединной борозде, sulcus medianus, образованной m. flexor carpi radialis и m. palmaris longus. Из-за поверхностного расположения этот участок нерва особенно подвержен травмам. Дистальнее срединный нерв уходит вместе с сухожилиями сгибателей в canalis carpi.
Четвертый пучок - самый глубокий, это передний межкостный сосудисто-нервный пучок, a. et v. interossea anterior, с одноименным нервом (из n. medianus) на передней поверхности межкостной перепонки.
Артерия, достигнув m. pronator quadratus, через отверстие в membrana interossea переходит в заднее ложе, где участвует в образовании тыльной артериальной сети запястья, rete carpale dorsale.
Локтевая артерия
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Локтевая артерия (a. ulnaris) является как бы продолжением плечевой артерии, от которой она отходит в локтевой ямке на уровне венечного отростка локтевой кости. Затем на пути к кисти артерия уходит под круглый пронатор, отдавая к нему мышечные ветви. Далее артерия в сопровождении локтевого нерва проходит в дистальном направлении между поверхностными и глубокими сгибателями пальцев. Через щель в медиальной части удерживателя сгибателей и под мышцами возвышения мизинца локтевая артерия проникает на ладонь. Здесь она анастомозирует с поверхностной ладонной ветвью лучевой артерии, образуя поверхностную ладонную дугу (arcus palmaris superficialis).
От локтевой артерии отходят следующие ветви:
- мышечные ветви (rr. musculares) идут к мышцам предплечья;
- локтевая возвратная артерия (a.recurrens ulnaris) отходит от начала локтевой артерии и делится на переднюю и заднюю ветви. Более крупная передняя ветвь направляется проксимально в медиальную переднюю локтевую борозду и анастомозирует здесь с нижней локтевой коллатеральной артерией, - ветвью плечевой артерии. Задняя ветвь следует на заднюю поверхность локтевого сустава и анастомозирует в медиальной задней локтевой борозде с верхней локтевой коллатеральной артерией - ветвью плечевой артерии;
- общая межкостная артерия (a. interossea communis) отходит от локтевой артерии на уровне бугристости лучевой кости. Это короткий ствол, который следует в сторону межкостной мембраны и делится на переднюю и заднюю межкостную артерии. Передняя межкостная артерия (a. interossea anterior) по передней поверхности межкостной мембраны направляется до проксимального края мышцы - квадратного пронатора, отдает ветвь к ладонной сети запястья. Затем артерия прободает мембрану и принимает участие в формировании тыльной сети запястья. На предплечье она отдает артерию, сопровождающую срединный нерв (a. comitans nervi mediani). Задняя межкостная артерия (a. interossea posterior) сразу же прободает межкостную мембрану и следует в дистальном направлении между разгибателями предплечья. От нее отходит возвратная межкостная артерия (a. interossea recurrens), которая поднимается под латеральными сухожильными пучками трехглавой мышцы плеча к латеральной задней локтевой борозде, где анастомозирует со средней коллатеральной артерией от глубокой артерии плеча и, как все возвратные артерии, участвует в формировании локтевой суставной сети. Конечными ветвями задняя межкостная артерия анастомозирует с передней межкостной артерией и с тыльными запястными ветвями (от локтевой и лучевой артерий), принимает участие в образовании тыльной сети запястья, от которой отходят описанные выше тыльные пястные артерии;
- ладонная запястная ветвь (r. carpalis palmaris) отходит от локтевой артерии на уровне шиловидного отростка локтевой кости и вместе с ладонной пястной ветвью от лучевой артерии и ветвью от передней межкостной артерии участвует в образовании ладонной сети запястья, из которой кровоснабжаются эти суставы;
- тыльная запястная ветвь (r. carpalis dorsalis) начинается от локтевой артерии на том же уровне, что и ладонная запястная ветвь, затем идет на тыл кисти под сухожилием локтевого сгибателя кисти, также участвует в образовании ладонной сети запястья.
- глубокая ладонная ветвь (r. palmaris profundus) отходит от локтевой артерии возле гороховидной кости, прободает мышцу, противопоставляющую мизинец, и кровоснабжает мышцы возвышения мизинца и кожу над мизинцем. Как было отмечено, концевой отдел локтевой артерии вместе с поверхностной ладонной ветвью лучевой артерии формирует поверхностную ладонную дугу. От этой дуги отходят общие ладонные пальцевые артерии (аа. digitales palmares communes), а от них - собственные пальцевые артерии (аа. digitales palmares рropriae), направляющиеся к смежным сторонам соседних пальцев.
Для верхних конечностей характерно наличие анастомозов в системе подключичной, подмышечной, плечевой, лучевой и локтевой артерий, обеспечивающих коллатеральный ток артериальной крови и кровоснабжение суставов.
Локтевой сустав
Локтевой сустав (art. cubiti) образован тремя костями: плечевой, лучевой и локтевой. Кости образуют три сустава, заключенных в общую суставную капсулу.
- Плечелоктевой сустав (art. humeroulnaris) блоковидный, образован соединением блока плечевой кости и блоковидной вырезкой локтевой кости.
- Плечелучевой сустав (art. humeroradialis) шаровидный, представляет собой сочленение головки плечевой кости и суставной впадины лучевой кости.
- Проксимальный лучелоктевой сустав (art. radioulnaris proximalis) - цилиндрический по форме, образуется суставной окружностью лучевой кости и лучевой вырезкой локтевой кости. Общая суставная капсула свободная. На плечевой кости суставная капсула прикрепляется сравнительно высоко над суставным хрящом блока плечевой кости, поэтому венечная и лучевая ямки и ямка локтевого отростка расположены в полости сустава. Латеральный и медиальный надмыщелки плечевой кости находятся вне суставной полости. На локтевой кости суставная капсула прикрепляется ниже края суставного хряща венечного отростка и у края блоковидной вырезки локтевого отростка. На лучевой кости капсула прикрепляется на ее шейке.
Суставная капсула укреплена связками.
Локтевая коллатеральная связка (lig. collaterale ulnare) берет начало ниже края медиального надмыщелка плечевой кости, веерообразно расширяется и прикрепляется по всему медиальному краю блоковидной вырезки локтевой кости.
Лучевая коллатеральная связка (lig. collaterale radiale), начинаясь на нижнем крае латерального надмыщелка плечевой кости, делится на два пучка. Передний пучок охватывает шейку лучевой кости спереди и прикрепляется у передненаружного края блоковидной вырезки локтевой кости. Задний пучок этой связки охватывает шейку лучевой кости сзади и вплетается в кольцевую связку лучевой кости.
Кольцевая связка лучевой кости (lig. annulare radii) начинается у переднего края лучевой вырезки локтевой кости, охватывает в виде петли шейку лучевой кости и прикрепляется у заднего края лучевой вырезки. Между дистальным краем лучевой вырезки локтевой кости и шейкой лучевой кости расположена квадратная связка (lig. quadratum).
В локтевом суставе возможны движения вокруг фронтальной оси - сгибание и разгибание предплечья общим объемом до 170°. При сгибании предплечье несколько отклоняется медиально и кисть ложится не на плечо, а на грудь. Это связано с наличием выемки на блоке плечевой кости, способствующей винтообразному смещению предплечья и кисти. Вокруг продольной оси лучевой кости в проксимальном лучелоктевом суставе осуществляется вращение лучевой кости вместе с кистью. Это движение происходит одновременно и в проксимальном, и в дистальном лучелоктевом суставах.
При рентгенографии локтевого сустава в боковой проекции (предплечье согнуто на 90°) линия рентгеновской суставной щели ограничена блоковидной вырезкой локтевой кости и головкой лучевой кости с одной стороны и мыщелком плечевой кости - с другой. При прямой проекции рентгеновская суставная щель зигзагообразная, имеет толщину 2-3 мм. Видна также суставная щель проксимального лучелоктевого сустава.
Кости предплечья соединены с помощью прерывных и непрерывных соединений. Непрерывным соединением является межкостная мембрана предплечья (membrana interossea antebrachii). Она представляет собой прочную соединительнотканную мембрану, натянутую между межкостными краями лучевой и локтевой костей. Книзу от проксимального лучелоктевого сустава между обеими костями предплечья виден фиброзный тяж - косая хорда (chorda obliqua).
Прерывные соединения включают в себя проксимальный лучелоктевой сустав и дистальный лучелоктевой суставы, а также суставы кисти.
Дистальный лучелоктевой сустав (art. radioulnaris distalis) образован соединением суставной окружности локтевой кости и локтевой вырезкой лучевой кости. Этот сустав отделен от лучезапястного сустава суставным диском (discus articularis), расположенным между локтевой вырезкой лучевой кости и шиловидным отростком локтевой кости. Суставная капсула дистального лучелоктевого сустава свободная, прикрепляется по краю суставных поверхностей и суставного диска. Капсула обычно выпячивается проксимально между костями предплечья, образуя мешкообразное углубление (recessus sacciformis).
Проксимальный и дистальный лучелоктевые суставы функционально вместе образуют комбинированный цилиндрический по форме сустав с продольной осью вращения (вдоль предплечья). В этих суставах лучевая кость вместе с кистью вращается вокруг локтевой кости. При этом проксимальный эпифиз лучевой кости поворачивается на месте, поскольку головка лучевой кости удерживается кольцевой связкой лучевой кости. Дистальный эпифиз лучевой кости описывает дугу вокруг головки лучевой кости, которая остается неподвижной. Средний размах вращения в лучелоктевых суставах (супинация и пронация) составляет примерно 140°.
Движение предплечья в локтевом суставе. Размах движений (сгибание - разгибание) вокруг фронтальной оси - 150°. Поворот лучевой кости вместе с кистью вокруг продольной оси предплечья (пронация и супинация) - 90-150°. Движения в локтевом суставе выполняют следующие мышцы.
Сгибают предплечье: плечевая мышца, двуглавая мышца плеча, круглый пронатор.
Разгибают предплечье: трехглавая мышца плеча, локтевая мышца.
Поворачивают предплечье внутрь (пронация): мышца - круглый пронатор, квадратный пронатор.
Поворачивают предплечье кнаружи (супинация): мышца-супинатор, двуглавая мышца плеча.
Читайте также:
