Аспергиллез глазницы: признаки, гистология, лечение, прогноз
Добавил пользователь Skiper Обновлено: 28.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Аспергиллёз: причины появления, симптомы, диагностика и способы лечения.
Определение
Аспергиллез — грибковое заболевание человека, животных и птиц, вызываемое аспергиллами - плесневыми грибами рода Aspergillus. У человека аспергиллы впервые были обнаружены Беннеттом (J. Н. Bennett) в 1844 году, а первое заболевание аспергиллезом описано Вирховом (R. Virchow) в 1856 году.
Причины появления аспергиллеза
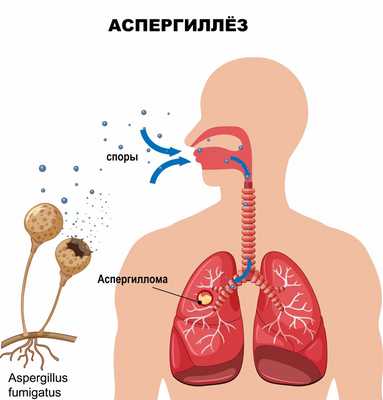
Аспергиллы широко распространены в природе - их можно обнаружить в воздухе, почве, на растениях, коже человека и животных. Заражение людей происходит при вдыхании или проглатывании спор аспергилл, реже в результате их проникновения через поврежденную кожу или слизистые оболочки.
Кроме того, врачи говорят о так называемых профессиональных вредностях - речь идет о производствах, где существует вероятность переработки загрязненного аспергиллами сырья: пивоваренных и мукомольных заводах, силикатных заводах, ткацких, шпагатных и веревочных фабриках и т.д.
Дополнительная опасность аспергиллеза состоит в том, что он осложняет течение таких патологических процессов дыхательной системы, как аллергия, ринит, бронхит, кавернозный туберкулез, рак легкого.
Иммунитет после перенесенного заболевания нестойкий.
Классификация заболевания
- Аспергиллез.
- Инвазивный легочный аспергиллез.
- Другие формы легочного аспергиллеза.
- Тонзиллярный аспергиллез.
- Диссеминированный аспергиллез.
- Другие виды аспергиллеза.
- Аспергиллез неуточненный.
- висцеральный аспергиллез;
- поражение кожи и слизистых оболочек;
- аспергиллез органов слуха и зрения;
- аллергические проявления.
Чаще всего аспергиллы поражают легкие, где формируются аспергилломы — опухолевидные образования, состоящие из плотных сплетений грибка. На рентгенограмме опухолевидное тело резко очерчено и окружено светлой узкой серповидной воздушной подушкой, напоминающей гриб.
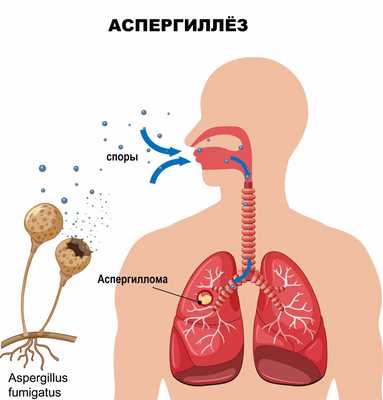
Аспергиллез дыхательных путей (аспергиллезная пневмония) вызывает следующие симптомы: сначала появляется стойкое ощущение горечи во рту и першение в горле.
Температура может повышаться до высоких значений в утренние часы и снижаться до нормальных или субфебрильных значений (до 37,5) к вечеру.
Лихорадочное состояние сопровождается ломотой в костях и ознобом. Заболевание протекает бурно - сначала мучительный сухой кашель носит приступообразный характер, позднее становится продуктивным - отделяемая мокрота серо-зеленая, могут присутствовать прожилки крови. Больной жалуется на одышку даже при небольшой нагрузке, интенсивные боли в грудной клетке, усиливающиеся при дыхании и перемене положения тела.
При генерализации (массивном распространении) процесса развиваются септикопиемические формы (наряду с общей интоксикацией организма происходит образование метастатических абсцессов в различных тканях и органах).
Встречаются аспергиллезные плевриты (воспаление плевры), менингоэнцефалиты, эндокардиты (воспаление внутренней оболочки сердца и клапанов).
Аспергиллезная спленомегалия (увеличение селезенки) протекает хронически, ткань селезенки буквально пронизана нитями грибка.
Аспергиллы известны как одни из возбудителей мицетомы (мадурской стопы) — синдрома, характеризующегося односторонним ограниченным на стопе или кисти безболезненным плотным инфильтратом, отеком, формированием гранулем и свищей. В процесс может вовлекаться костная ткань, что приводит к деформации конечности.
Описаны аспергиллезные отиты, которые манифестируют легкой гиперемией (покраснением), шелушением и зудом кожи наружного слухового прохода. Позднее наблюдается истончение эпителия и постепенное заполнение наружного слухового прохода рыхлой сероватой или желтоватой, похожей на вату, массой, в которой присутствуют споры гриба. Распространение микоза на барабанную перепонку проявляется резко выраженными колющими болями в ухе. Возможны поражения решетчатой кости, верхнечелюстных и клиновидных пазух с переходом процесса на орбиты. Наблюдаются язвенные конъюнктивиты и другие поражения глаз.
В развитии аспергиллеза кожи помимо факторов, общих для плесневых микозов, играют роль травмы (ожоги, раны), мацерация кожи, предшествующие воспалительные процессы. Описаны экземоподобный аспергиллез кожи, сходный с себорейной экземой. Заболевание носит хронический характер и проявляется высыпаниями, пузырьками, множественными плотными, безболезненными узлами, локализующимися преимущественно на верхних конечностях. Постепенно узлы размягчаются, вскрываются с образованием язв и рубцов.
Аспергиллез ногтей часто сочетается с инфицированием дерматофитами - плесневыми грибами, которым для питания нужен кератин и которые живут на роговом слое кожи, волосах или ногтях, вызывая поверхностные микозы. Такая микст-инфекция характеризуется появлением в толще ногтя серых, желтых, реже зеленоватых пятен или полос, развитием подногтевого гиперкератоза (утолщения). В дальнейшем ноготь деформируется и крошится.
Диагностика аспергиллеза
В процессе диагностики аспергиллеза большое внимание уделяется анамнезу. Важное значение имеет определение хронической легочной патологии и состояний иммунодефицита.
- При легочной форме аспергиллеза проводится рентгенография. Если она не достаточно информативна, то проводят КТ легких.
Аспергиллез
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Аспергиллез легких
Аспергиллёз лёгких - это заболевание грибковой этиологии, которое поражает все отделы дыхательной системы, протекает в острой или хронической форме, характеризуется разнообразием клинических симптомов, наличием признаков аллергии. Клиническая картина болезни включает кашель, кровохарканье, лихорадку и одышку. Диагноз устанавливается на основании рентгенографии и КТ органов грудной клетки, бронхоскопии, серологической диагностики, лабораторного исследования патологического материала. Назначается консервативное лечение фунгицидами, при необходимости в сочетании с антибиотиками и глюкокортикостероидами. Аспергилломы удаляются хирургическим путём.
МКБ-10

Общие сведения
Аспергиллёз лёгких по распространенности занимает первое место среди лёгочных микозов. 75% всех случаев грибковых поражений респираторного тракта вызваны аспергиллами. Плесневые грибы, провоцирующие развитие болезни, распространены повсеместно. Самое высокое содержание спор аспергилл в окружающей среде отмечается в арабских странах. Их концентрация выше в закрытых помещениях.
Болеют лица, вынужденные контактировать с обсеменённым спорами грибов материалом в силу своей профессиональной деятельности, а также пациенты с иммуносупрессией любого генеза. 20% реципиентов органов и тканей заболевают аспергиллёзом в послеоперационном периоде. У половины из них болезнь приводит к летальному исходу.

Причины
Возбудителями болезни являются плесневые грибы рода Aspergillus. Их споры содержатся в воздухе, почве и воде, мицелий активно растет в условиях повышенной влажности. Споры аспергилл устойчивы к высушиванию и длительно сохраняются в частицах пыли. Распространению способствуют мухи, тараканы и другие насекомые. Люди регулярно сталкиваются с патогенами, многие ежедневно вдыхают споры грибов, однако аспергиллёз лёгких развивается у сравнительно небольшой части населения. Факторами риска возникновения патологии являются:
- Иммунодефицитное состояние. Заболеванию подвержены пациенты с нарушением функций иммунитета. Грибковое поражение часто выявляется у лиц с первичным иммунодефицитом, больных СПИДом, онкологическими болезнями, сахарным диабетом. Трансплантация лёгких осложняется микозом у каждого пятого пациента, несколько реже аспергиллёз развивается у реципиентов костного мозга, поджелудочной железы и почек. Возникновению патологического состояния способствует длительный приём антибактериальных препаратов, кортикостероидов и цитостатиков.
- Хроническая патология лёгких. Излюбленными местами локализации аспергиллом являются полостные образования лёгочной ткани, бронхоэктазы. Заболевание часто диагностируют у больных хроническими формами туберкулёза, онкопатологией дыхательной системы, пациентов с муковисцидозом, ХОБЛ.
- Массивная инвазия аспергилл. Заболевают лица с нормально функционирующей иммунной системой, но работающие в условиях массивного обсеменения внешней среды спорами плесневых грибов. В группу риска входят работники мельниц, птицефабрик, пивоварен, фермеры и представители некоторых других профессий. Споры аспергилл в большом количестве могут содержаться в прядильном сырье, системах вентиляции и кондиционирования воздуха, сантехническом оборудовании.
Патогенез
Экзогенный лёгочный аспергиллёз обычно развивается при вдыхании спор грибов. При выраженной имуносупрессии возможна активация сапрофитных аспергилл, обитающих на коже и слизистых оболочках. Происходит аутоинфицирование. Аспергиллы попадают в дыхательную систему. При полноценном клеточном иммунном ответе наблюдается уничтожение и фагоцитоз гифов грибов.
При массивном попадании грибных спор в организм и/или нарушении функций клеточного иммунитета преобладает гуморальный ответ. Образуются гранулёмы, содержащие гифы патогенных грибов - аспергилломы. Они выявляются в бронхоэктазах, туберкулёзных кавернах и других полостях лёгких, на слизистых оболочках трахеи и бронхов. Такая форма болезни является неинвазивной.
Инвазивный аспергиллёз возникает на фоне выраженного иммунодефицита, при значительном снижении уровня гранулоцитов крови. Грибковая инфекция распространяется гематогенным путём, поражает лёгочную паренхиму, плевру, лимфатические узлы. Образуются множественные гранулёмы в различных органах и тканях. Течение болезни приобретает септический характер. Кроме того, некоторые виды аспергилл продуцируют большое количество микотоксинов, другие - являются мощными аллергенами. Развиваются микотоксикозы и аллергические реакции.
Классификация
Существует несколько классификаций лёгочной формы заболевания. По механизму инфицирования различают экзогенный и эндогенный аспергиллёз бронхолёгочной системы. Процесс может протекать остро и хронически. Некоторые специалисты в сфере пульмонологии отдельно выделяют поражение лёгких и дыхательных путей. Рабочая классификация отражает степень инвазии патогенов, их токсические свойства, локализацию процесса, наличие сенсибилизации организма и особенности течения болезни. Она включает:
- Неинвазивный лёгочный аспергиллёз. Возникают единичные и множественные аспергилломы лёгких с относительно доброкачественным течением.
- Инвазивный аспергиллёз респираторного тракта.Инвазивными легочными формами являются изолированный некротический аспергиллёз бронхов, пневмония, плеврит и хроническая лёгочная диссеминация грибковой этиологии.
- Аллергический аспергиллёз бронхов и лёгких. Гиперчувствительность к грибковым аллергенам приводит к развитию аллергического бронхолегочного аспергиллеза - микогенной бронхиальной астмы и экзогенных аллергических альвеолитов.
Симптомы аспергиллёза лёгких
Неинвазивный аспергиллез
Клиническая картина при микотическом поражении респираторных органов зависит от формы патологического процесса. Для неинвазивных аспергиллом характерно бессимптомное течение. Определить длительность инкубационного периода не представляется возможным. Заболевание обнаруживается случайно при прохождении профилактического рентгенологического обследования лёгких. Появление крови в мокроте свидетельствует о прорастании сосудов мицелием грибов и начале инвазивного процесса.
Инвазивный аспергиллез
При вдыхании большого количества патогенов развивается аспергиллёзный трахеобронхит или интерстициальная пневмония. Клиническим проявлениям предшествует короткий - от 1-3 часов до 3 дней - инкубационный период. Появляется стойкое непрекращающееся ощущение горечи во рту, першение в горле. Отмечается повышение температуры до высоких цифр, сопровождающееся ломотой в костях, ознобом. Для аспергиллёзной пневмонии характерна лихорадка неправильного типа. Температура повышается в утренние часы, снижается до нормальных или субфебрильных значений к вечеру.
Заболевание протекает бурно. Кашель в начале болезни мучительный, носит приступообразный характер, позднее становится продуктивным. Отделяется серо-зелёное или кровянистое содержимое бронхов. Больного мучает одышка даже при небольшой нагрузке. Беспокоят интенсивные боли в грудной клетке, усиливающиеся при дыхании и перемене положения тела.
Выражены симптомы общей интоксикации: слабость, потливость, отсутствие аппетита, повышенная утомляемость, похудание. Определяется учащённое сердцебиение и перебои сердечного ритма. Острому инвазивному лёгочному аспергиллёзу часто сопутствует поражение придаточных пазух носа и макулопапулёзные кожные высыпания.
Хронический аспергиллез
При эндогенном инфицировании лёгочный аспергиллёз принимает первично-хроническое течение. Его клинические проявления отличаются от картины интерстициальной пневмонии вялой симптоматикой с длительным субфебрилитетом, незначительным болевым синдромом. Микоз развивается на фоне персистирующего туберкулёза, саркоидоза, ХОБЛ, другой лёгочной патологии и несколько меняет картину основного заболевания. Пациенты обычно отмечают усиление одышки и кашля, обнаруживают серо-зелёные комочки в мокроте.
Аллергический аспергиллез
Аллергический аспергилёз чаще всего протекает в форме тяжёлой гормональнозависимой бронхиальной астмы. Проявляется частыми дневными и ночными приступами удушья, свистящими хрипами и тяжестью в груди, приступами сухого кашля. Больные аллергическим альвеолитом предъявляют жалобы на нарастающую одышку и отхождение небольшого количества слизистой мокроты. Острая форма альвеолита сопровождается признаками общего недомогания, артралгиями.
Осложнения
Своевременная диагностика и правильно выбранная тактика лечения позволяют добиться выздоровления у 25-50% больных респираторным аспергиллёзом. Осложнения возникают при любой форме заболевания. Их частота и тяжесть напрямую зависят от состояния иммунной системы и наличия фоновых патологий. Аспергиллёз утяжеляет течение основного патологического процесса.
У больных с аспергилломами нередко развивается кровохарканье. 25% таких пациентов погибают от лёгочного кровотечения. Острый инвазивный бронхолёгочный аспергилёз при выраженном снижении иммунитета приводит к возникновению микогенного сепсиса с высокой (50%) летальностью. Хроническое течение осложняется сердечно-легочной недостаточностью и последующей инвалидизацией больного.
Диагностика
Пациенты с лёгочными проявлениями аспергилёза обследуются у пульмонолога. При сборе анамнеза уточняется профессия, наличие хронической бронхолёгочной патологии, первичного или вторичного иммунодефицита. При осмотре и физикальном исследовании выявляются разнообразные неспецифичные симптомы. При аспергиллёзной пневмонии выслушиваются распространённые сухие и влажные мелкопузырчатые хрипы. В остальных случаях аускультативные данные обычно бывают скудными или отражают течение фонового процесса. Основными методами диагностики являются:
- Лучевая диагностика.Рентгенологическая картина в легких отличается разнообразием. Определяются нестойкие эозинофильные инфильтраты, плотные округлые или шаровидные тени с полостями распада, расположенные преимущественно в верхних долях лёгких, мелкоочаговая диссеминация. Характерным признаком аспергилломы является наличие серповидного просветления в полости округлого или овального образования, которое смещается при изменении положения тела (симптом погремушки). При заполнении полости аспергилломы контрастом грибные массы всплывают (симптом поплавка).
- Лабораторные исследования. В общеклиническом анализе крови отмечается лейкоцитоз, эозинофилия, повышение СОЭ. При микроскопии мокроты, промывных вод бронхов обнаруживаются грибные гифы. Культуральный метод позволяет вырастить колонии аспергилл на питательных средах. С помощью серологических реакций (ИФА, РСК) выявляются антитела к плесневым грибкам. Для пациентов с аллергической формой болезни характерен подъём уровня общего IgЕ. При хроническом аспергилёзе повышается IgG.
- Бронхоскопия. При эндоскопии бронхов определяется деформация трахеобронхиального дерева, признаки катарального воспаления слизистой оболочки бронхов. При попадании бронхоскопа в аспергиллому обнаруживается пушистый налёт серо-жёлтого или зеленоватого цвета, с трудом отделяющийся от стенок полости. Выполняется микроскопия и культуральное исследование полученного патологического материала.
Лёгочный аспергилёз необходимо дифференцировать с заболеваниями опухолевой природы, туберкулёзом, саркоидозом, деструктивной пневмонией другой этиологии. В последнее время микоз часто утяжеляет течение вышеуказанной патологии, поэтому в диагностическом поиске нередко принимают участие фтизиатры и онкологи. Из-за частого поражения патогенами ЛОР-органов все пациенты с подозрением на аспергиллёз направляются на консультацию к оториноларингологу.

КТ ОГК. Полостное объемное образование в нижней доле правого легкого, частично заполненное грибковыми массами.
Лечение аспергиллёза лёгких
Длительность терапии и объём лечебных мероприятий зависят от формы заболевания и состояния иммунитета больного. Аспергиллёз бронхов, нетяжёлая микотическая пневмония у иммунокомпетентных лиц излечиваются за 7-10 дней в амбулаторных условиях. Показаниями к госпитализации являются кровохарканье, длительный эпизод фебрильной лихорадки, затяжной приступный период бронхиальной астмы. Основной группой препаратов, применяющихся для лечения данной патологии, являются с активные в отношении аспергилл антифунгальные средства.
Параллельно осуществляется медикаментозная терапия фонового процесса. Используются антибактериальные препараты и кортикостероидные гормоны. Питание больных аспергиллёзом должно быть полноценным, сбалансированным, высококалорийным. Аспергилломы, сопровождающиеся кровохарканьем, подлежат хирургическому удалению. Выполняется резекция лёгкого или лобэктомия. При выраженной дыхательной недостаточности для профилактики кровотечения в качестве временной меры применяется перевязка соответствующей бронхиальной артерии.
Прогноз и профилактика
При лёгких формах аспергиллёза прогноз благоприятный, наступает полное выздоровление. Хронизация процесса приводит к формированию лёгочного сердца и инвалидности. Выраженный иммунодефицит может способствовать генерализации микоза и закончиться смертью больного. В качестве профилактики лица из групп профессионального риска должны использовать индивидуальные средства защиты и проходить регулярные профилактические осмотры. Пациенты с выраженными нарушениями функций иммунной системы подлежат рациональному трудоустройству и регулярному серологическому обследованию на аспергиллёз. Им запрещается употреблять в пищу продукты с плесенью, долго находиться в сырых и пыльных помещениях.
1. Аспергиллез легких: клинические формы, диагностика, лечение/ Гаврисюк В.К., Кривец В.А.//Украинский пульмонологический журнал - 2015 - №4.
2. Обзор рекомендаций американского общества по инфекционным болезням по лечению аспергиллеза/ Масчан А.А., Клясова Г.А., Веселов А.В.// Клиническая Микробиология и Антимикробная Химиотерапия. - 2008 - Т10, № 2.
3. Клинико-иммунологические особенности неинвазивного аспергиллеза легких: Автореферат диссертации/ Павленко Т.Г. - 2008.
Аспергиллёз причины, симптомы, методы лечения и профилактики
Аспергиллёз — грибковое заболевание, вызванное плесневыми грибами аспергиллами. Поражает кожу, внутренние органы, слизистые оболочки, центральную нервную систему. Заражение аспергиллами может произойти тремя путями: при вдыхании, стремительном размножении и активации грибков, которые обитают в теле, при трансплацентарном инфицировании. В зависимости от локализации поражения, для лечения болезни обратитесь к пульмонологу, дерматологу, ЛОРу или другим врачам.

Пути заражения и предпосылки аспергиллёза
Заражение микроорганизмами происходит следующими путями:
- ингаляционным — во время вдыхании частиц пыли, которые содержат грибок
- трансплацентарным — от матери к ребёнку во время прохождения через родовые пути
- аутозаражением — при быстром размножении и активизации жизнедеятельности грибков, которые уже живут в дыхательных путях или на коже
Повышенному риску заражения подвержены пациенты, которые страдают от хронических заболеваний дыхательной системы, например, бронхиальной астмы, туберкулёза. Также вероятность инфицирования повышается, если иммунитет снижен на фоне сахарного диабета, дисбактериоза, после лучевой терапии и применения антибиотиков, цитостатиков, кортикостероидов.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Симптомы аспергиллёза
- При заражении дыхательных путей. На начальной стадии возникает кашель с отхождением сероватой мокроты, кровохарканье, общее ухудшение самочувствия и слабость. По мере дальнейшего распространения грибков развивается аспергиллёзная пневмония. В острой форме она дает о себе знать лихорадкой, изматывающим кашлем с обильной слизистой мокротой с примесями гноя, болью в груди.
- При инфицировании ЛОР-органов. Заболевание может протекать с симптомами ринита, тонзиллита или синусита, а также отита. Пациент жалуется на воспаление и боль в носоглотке, кашель, насморк, при поражении ушей — на болевые ощущения, которые сопровождаются покраснением и шелушением кожи, появлением в слуховом проходе сероватой рыхлой массы.
- При аспергиллёзе кожи. Пациента беспокоит умеренный зуд, на коже появляются эритемы и коричневатые чешуйки. Если поражены ногтевые пластины, они становятся жёлто-зелеными или коричневыми, деформируются.
Методы диагностики
Для диагностики грибкового поражения проводят лабораторные анализы, а также назначают актуальные методы диагностики: рентгенографию, КТ легких, бронхоскопию.

КТ (компьютерная томография)
К какому врачу обратиться
Профиль специалиста, к которому стоит обратиться, зависит от локализации поражения. Если инфицирована кожа, запишитесь к дерматологу, при попадании грибков в лёгкие — к пульмонологу, на слизистые оболочки дыхательных путей — к ЛОРу.
Как лечить аспергиллёз
Методы лечения аспергиллёза выбирают в зависимости от того, какие органы поражены.
Хирургическое лечение
В случае с лёгочным аспергиллезом однозначно показана операция — пораженный участок лёгкого просто удаляют, потому что процесс изменений необратим. В других случаях операцию используют в случае, если консервативная терапия не приносит результата или болезнь повлекла за собой развитие серьёзных осложнений.
Последствия
Наиболее опасно грибковое поражение слизистых оболочек и лёгких. При лёгочной форме аспергиллёза смертность составляет 25-30%.
Профилактика
Чтобы не допустить инфицирования аспергиллами, укрепляйте иммунитет, соблюдайте санитарно-гигиенические нормы при работе на пыльных производствах, регулярно проходите обследования.
Инвазивный аспергиллез
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Инвазивный аспергиллёз (ИА) становится всё более распространенным заболеванием у иммунокомпрометированных больных Частота ИА у больных в ОРИТ может достигать 1-5,2%.
Что вызывает инвазивный аспергиллёз?
Основные возбудители инвазивного аспергиллёза A. fumigatus (=80-95%), A flavus (=5-15%) и A niger (=2-6%), другие (A. terreus, A. nidulans и пр.) встречают реже Возбудители аспергиллёза чувствительны к амфотерицину В, вориконазолу, итраконазолу и каспофунгину, резистентны к флуконазолу. Определение вида возбудителя инвазивного аспергиллёза имеет клиническое значение в связи с их разной чувствительностью к антимикотикам. Например, A. fumigatus, A. flavus и A niger чувствительны к амфотерицину В, A. terreus и A. nidulans могут быть резистентны.
Основной фактор риска инвазивного аспергиллёза у больных в ОРИТ - применение системных стероидов. Описано развитие ИА в ОРИТ у больных с ХОБЛ, ОРДС, острой ПН, распространёнными ожогами, тяжелой бактериальной инфекцией и пр. Кроме того, вспышки инвазивного аспергиллёза могут быть связаны с высокой концентрацией конидий Aspergillus spp в воздухе при проведении ремонта, поражении данными грибами системы вентиляции, аппаратов ИВЛ и пр.
Инфицирование обычно происходит при ингаляции конидий Aspergillus spp с воздухом, другие пути инфицирования (пищевой, травматическая имплантация возбудителя, при ожогах и пр) имеют меньшее значение. Передача любых форм аспергиллёза от человека к человеку не происходит.
Летальность при ИА у больных в ОРИТ составляет 70-97%. Продолжительность инкубационного периода не определена. У многих пациентов до появления клинических признаков инвазивного аспергиллёза определяют поверхностную колонизацию Aspergillus spp дыхательных путей и придаточных пазух носа.
Первичное поражение лёгких определяют у 80-90% больных на инвазивный аспергиллёз, придаточных пазух носа - у 5-10%. Aspergillus spp ангиотропны, способны проникать в сосуды и вызывать тромбозы, это приводит к частой (15-40%) гематогенной диссеминации с поражением разных органов, например головного мозга (-3-30%), кожи и подкожной клетчатки, костей, щитовидной железы, печени, почек и пр.
Симптомы инвазивного аспергиллёза
Клинические симптомы инвазивного аспергиллёза у больных в ОРИТ неспецифичны. Рефрактерную к антибиотикам лихорадку отмечают лишь у половины больных, типичные признаки ангиоинвазии, например кровохарканье или «плевральные» боли в груди, выявляют еще реже. Именно поэтому заболевание обычно диагностируют поздно, нередко посмертно.
Ранние клинические признаки микотического риносинусита (повышение температуры тела, односторонние боли в области поражённой придаточной пазухи, появление тёмного отделяемого из носа) неспецифичны, их часто принимают за проявления бактериальной инфекции. Быстрое прогрессирование процесса приводит к появлению боли в области глазницы, нарушению зрения, конъюнктивиту и отеку век, разрушению твердого и мягкого неба с появлением черных струпьев. Гематогенная диссеминация происходит очень быстро, при этом могут быть поражены все органы и ткани (чаще всего головной мозг, кожа и подкожная клетчатка, кости, кишечник и пр.). Аспергиллёз ЦНС обычно возникает в результате гематогенной диссеминации, а также распространения инфекции из придаточной пазухи или глазницы. Основные варианты церебрального аспергиллеза - абсцесс и кровоизлияние в вещество головного мозга, менингит развивается редко. Клинические проявления (головная боль, головокружение, тошнота и рвота, очаговые неврологические симптомы и нарушение сознания) неспецифичны.
Диагностика инвазивного аспергиллёза
Диагностика инвазивного аспергиллёза нередко затруднена. Клинические признаки заболевания неспецифичны, радиологические - недостаточно специфичны, получение материала для микробиологического подтверждения диагноза часто затруднено в связи с тяжестью состояния больных и высоким риском развития тяжелых кровотечений. При КТ легких симптом «ореола» отмечают менее чем у четверти больных в ОРИТ, примерно у половины пациентов выявляют очаги деструкции и полости в легких, но специфичность данных признаков невелика. Даже при диссеминированном инвазивном аспергиллёзе очень редко при посеве крови выделяют возбудителя.
- КТ или рентгенография легких, придаточных пазух,
- при неврологической симптоматике - КТ или МРТ головного мозга (или других органов при выявлении симптомов диссеминации),
- определение антигена Aspergillus (галактоманнана) в сыворотке крови (Platelia Aspergillus, Bio-Rad),
- бронхоскопия, БАЛ, биопсия очагов поражения,
- микроскопия и посев БАЛ, мокроты, отделяемого из носа, биопсийного материала.
Диагноз устанавливают при выявлении факторов риска, радиологических признаков инвазивного микоза легких в сочетании с обнаружением антигена Aspergillus (галактоманнана) в сыворотке крови или Aspergillus spp при микроскопии, гистологическом исследовании и/или посеве материала из очагов поражения, мокроты, БАЛ.
Лечение инвазивного аспергиллёза
Лечение инвазивного аспергиллёза включает противогрибковую терапию, устранение или снижение выраженности факторов риска, хирургическое удаление пораженных тканей.
Препарат выбора вориконазол внутривенно 6 мг/кг каждые 12 ч в первый день, затем внутривенно по 4 мг/кг каждые 12 ч или перорально по 200 мг/сутки (масса тела 40 кг).
- каспофунгин по 70 мг в первый день, затем по 50 мг/сутки,
- амфотерицин В по 1,0-1,5 мг/(кгхсут),
- липосомальный амфотерицин В по 3-5 мг/(кгхсут).
Комбинированная терапия каспофунгин в сочетании с вориконазолом или липидным амфотерицином В.
Противогрибковую терапию продолжают до исчезновения клинических признаков заболевания, эрадикации возбудителя из очага инфекции, купирования или стабилизации радиологических признаков, а также завершения периода нейтропении. Средняя продолжительность лечения до стабилизации состояния больного составляет 20 дней, достижения полной ремиссии - 60 дней. Обычно противогрибковую терапию продолжают не менее 3 мес. Однако у больных с сохраняющейся иммуносупрессией необходимо более длительное лечение.
Устранение или снижение выраженности факторов риска достигают успешным лечением основного заболевания, отменой или снижением дозы стероидов или иммуносупрессоров.
Основное показание для лобэктомии или резекции пораженного участка лёгкого - высокий риск легочного кровотечения (выраженное кровохарканье, расположение очагов поражения вблизи крупных сосудов). При аспергиллёзе ЦНС удаление или дренирование очага поражения достоверно повышает вероятность выживания больного. Кроме того, получение материала из очага поражения, расположенного на периферии, может способствовать установлению диагноза, особенно при неэффективности других диагностических мероприятий.
Читайте также:
