Бесплодие на фоне гиперпролактинемии: случай успешного медикаментозного лечения
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Одна из причин женского бесплодия - эндокринные дисфункции, в частности гиперпролактинемия. Агонисты дофамина - препараты первой линии терапии, среди которых наибольшей эффективностью и безопасность для будущей матери и ее ребенка обладает каберголин.
В последние годы в нашей стране продолжает наблюдаться активная убыль населения. По данным Росстата, в 2019м она оказалась рекордной за 11 лет, и за первые 9 месяцев года составила почти 260 тысяч человек 1 .
Основной причиной этого явления является сокращение рождаемости, которая за те же первые 9 месяцев 2019 года составила 1,250 миллиона человек, что более чем на 100 тысяч меньше, чем в прошлом году 2 . По мнению специалистов, это связано со снижением числа женщин репродуктивного возраста и с тенденцией к более поздним первым родам. Склонность современного поколения к ответственному зрелому материнству имеет и свои минусы: к моменту, когда женщины начинают готовиться к роли матери, репродуктивный потенциал их организма значительно снижается не только из-за возраста, но из-за нарушений со стороны эндокринной системы.
Эндокринные дисфункции становятся причиной 30-40% случаев женского бесплодия 3 , большая доля которых связана с гиперпролактинемией. Патологическое повышение уровня пролактина сопровождается нарушением менструального цикла, вплоть до ановуляторного цикла, при котором яйцеклетка не формируется. Риск бесплодия при гиперпролактинемии достигает 30%. В частности, поэтому ВОЗ рекомендует определение концентрации пролактина в качестве первого исследования для женщины из бесплодной пары после исключения мужского фактора бесплодия 4 .
Роль пролактина и причины гиперпролактинемии
В качестве самостоятельного гормона пролактин был выделен из гипофиза в 1970 году. Если раньше ему отводилась скромная роль в регуляции лактации, то планомерное изучение его функций кардинально изменило представления ученых о регуляции репродуктивной системы. К настоящему моменту доказано, что гиперпролактинемия довольно часто служит причиной нарушений репродуктивной функций (25%-40% всех случаев бесплодия),способствует набору веса и развитию ожирения (в 20-60% случаев), остеопении, снижению либидо, изменению структуры молочных желез, их болезненности и выделению молозива (до 70% случаев) 5 .
Синтез пролактина осуществляется лактотрофами передней доли гипофиза и находится под ингибирующим влиянием дофамина, вырабатываемого гипоталамусом 6 . Нарушение дофаминингибирующего влияния на синтез и выделение пролактина приводит к постоянной стимуляции его секреции, а это, в свою очередь, — сначала к гиперплазии лактотрофов гипофиза, а затем возможно и к формированию микро- и макроаденомы гипофиза. В то же время опухоли и воспалительные процессы в области гипоталамуса могут нарушать синтез и высвобождение дофамина из нейронов в портальную систему 7 .
Одной из самых частых причины патологической гиперпролактинемии являются пролактиномы (микро- и макроаденомы), которые составляют 40% гормонально-активных опухолей гипофиза. Реже повышенный уровень пролактина связан с идиопатической гиперпролактинемией, гипоталамо-гипофизарными заболеваниями, в том числе травматического характера, с системными болезнями (ХПН, цирроз печени) и медикаментозными, алкогольными и психогенными причинами. Вторичная гиперпролактинемия может развиваться при заболеваниях, сопровождающихся избыточным содержанием эстрогенов и андрогенов: синдроме поликистозных яичников, врожденной дисфункции коры надпочечников, опухоли гонад и т.д. 8
Патогенез репродуктивных нарушений на фоне гиперпролактинемии
Избыточный синтез пролактина приводит к развитию гиперпролактинемического гипогонадизма. Высокие концентрации пролактина подавляют продукцию ГнРГ в гипоталамусе, что в свою очередь подавляет секрецию гонадотропинов — ЛГ и ФСГ. Нарушение пульсовой активности ЛГ вызывает сбой работы репродуктивной системы. Кроме того, высокий уровень пролактина блокирует эффекты гонадотропинов и на уровне органов-мишеней, уменьшает содержание эстрогена и прогестерона и стимулирует секрецию надпочечниковых андрогенов 9, 10
Бесплодие при гиперпролактинемии: симптоматика и диагностика
Бесплодие является одной из основных жалоб пациенток с гиперпролактинемией.
Невозможность зачатия или выкидыши на ранних сроках беременности могут быть связаны с огромным количеством причин. Гиперпролактинемия, как одна их них, может сопровождаться достаточно характерным симптомокомплексом, выявление которого на основании клинической картины, данных осмотра и лабораторных исследований поможет своевременно выявить это состояние и быстро его скорректировать.
- Одним из наиболее ярких и типичных симптомов гиперпролактинемии является нарушение менструального цикла: чаще по типу олиго- и опсоменореи, первичной или вторичной аменореи. Немаловажно, что даже при умеренной гиперпролактинемии менструальный цикл может быть регулярным, но сопровождаться нарушениями лютеиновой фазы цикла, а соответственно, и бесплодием. В 20% случаев гиперпролактинемии нарушения цикла в виде олиго- или аменореи наблюдаются с момента наступления менархе 11, 12 .
- Длительная гиперпролактинемия и аменорея сопровождаются умеренной гиперплазией ткани молочной железы, не характерной для аменореи при эстрогендефицитных состояниях. В 30-80% случаев наблюдается галакторея, объем которой варьирует от единичных капель молозива до струйного выделения молока 13 .
- Гипоэстрогенемия, ассоциированная с гиперпролактинемией, приводит к характерным изменениям состояния вульвы и слизистой влагалища, определяемым при гинекологическом осмотре. Обращают на себя внимание и низкое цервикальное число, и гипопластичная матка. Выраженность этих симптомов четко коррелирует с длительностью заболевания и уровнем пролактина и эстрогенов 14 .
- 25% случаев гиперпролактинемии сопровождаются гирсутизмом, себореей и акне, связанными с избыточной продукции надпочечниковых андрогенов 15, 16 .
- Избыточная масса тела и ожирение, диагностируемые у 60% и 20% пациенток с гиперпролактинемией соответственно, чаще свидетельствуют о пролактиномах, чем об идиопатической форме заболевания. Набор веса ассоциирован с уменьшением допаминергического влияния, резистентностью к лептину и сопутствующим гипогонадизмом. Кроме того, высокий уровень пролактина приводит к формированию инсулинорезистентности и ухудшению липидного обмена 17 .
- Гипоэстрогенемия становится причиной снижения плотности костной ткани, которая не всегда восстанавливается при нормализации уровня пролактина.
- Наличие пролактиномы, особенно макроаденомы, нередко сопровождается неврологическими симптомами: головными болями и/или нарушением зрения 18 .
- При гиперпролактинемии может также отмечаться снижение либидо, эмоциональная лабильность, депрессия, раздражительность, также объясняющиеся снижением концентрации тестостерона и гипоэстрогенемией.
Согласно последним международным рекомендациям, диагноз гиперпролактинемии ставится на основании определения повышенного уровня пролактина в сыворотке крови. Методом выбора в диагностике аденом гипофиза является МРТ.
Эффективные инструменты терапии бесплодия при гиперпролактинемии
В настоящее время препаратами первой линией терапии бесплодия, связанного с гиперпролактинемией, являются агонисты дофамина. Восстановление овуляторного менструального цикла наблюдается более чем у 90%, находящихся на терапии каберголином (Достинекс®). Его эффективность значительно превышает эффективность средств предыдущего поколения, бромокриптина и хинаголида, достигающую 70-80% 19 .
Восстановление овуляции и репродуктивных функций может произойти в течение первого же цикла после начала приема Достинекс®, поэтому следует предупредить пациенток о необходимости барьерной контрацепции в течение 2-3 циклов. За это время определится интервал между менструациями и после отмены контрацепции можно будет своевременно заподозрить и подтвердить беременность 20 .
Достинекс® обладает большей селективностью по отношению к D2-рецепторам, более длинным периодом полувыведения и, соответственно, большей стабильностью концентрации препарата в плазме крови по сравнению с бромокриптином, что обуславливает его хорошую переносимость и меньшее количество побочных эффектов. В сравнительных клинических исследованиях подтверждалась также более высокая эффективность Достинекс® в снижении уровня пролактина до нормальных значений, уменьшении размеров опухоли, восстановлении овуляции и наступлении беременности 21, 22 .
Годичное исследование, включившее 207 пациенток с гиперпролактинемией опухолевого и неопухолевого генеза, показало, что в группах каберголина и бромокриптина разница в показателях уменьшения размеров опухолей на фоне терапии составила почти 50%. При макропролактиномах уменьшение размеров опухолей составило 82,1% в группе Достинекс® против 46,4% в группе бромокриптина, а при микропролактиномах - 90% против 56,8% соответственно 23 .
Работа J. Webster и соавт. сравнивала эффективность тех же препаратов в 24-недельном интервале на популяции из 459 женщин с гиперпролактинемической аменореей. В группе Достинекс® отмечалась значимо более выраженная тенденция к нормализации уровня пролактина (83% против 59%), восстановлению овуляции и наступлению беременности (72% против 52%), чем в группе бромокриптина. Причем при увеличении срока применения каберголина до 40 недель восстановление овуляции и/или наступление беременности отмечалось у 90% пациенток 24 .
Лечение препаратом Достинекс® проводится не менее 2-3 лет: не только до восстановления нормального уровня пролактина и репродуктивной функции, но и далее. Отменить препарат можно после как минимум 2х лет приема при признаках ремиссии - длительной нормопролактинемии и отсутствии признаков аденомы гипофиза на МРТ 25 .
Международные клинические рекомендации рекомендуют отменять агонисты дофамина у женщин с пролактиномами в течение 4 недель после наступления беременности. Однако в некоторых случаях у пациенток с макроаденомами, особенно сопровождающимися неврологическими симптомами, прием препарата можно продолжить и во время беременности. Достинекс проникает через плаценту, но не обладает эмбриотоксичностью, и рекомендация отмены препарата связана исключительно с тем, что высокий уровень пролактина при беременности является физиологичным 26, 27 .
Безопасность применения каберголина у женщин опухолевой или идиопатической гиперпролактинемией в течение I триместра беременности широко подтверждена множеством зарубежных работ 28, 29 . Долгосрочное исследование детей, от рождения до 9 лет, матери которых принимали бромокриптин во время беременности, не показало никакого негативного влияния препарата на их развитие 30 .
Одной из главных целей терапии гиперпролактинемии является не только нормализация уровня гормона в крови, но и решение проблемы бесплодия. К сожалению, до сих пор среди пациенток и даже некоторых специалистов распространено заблуждение, что на фоне курса терапии зачатие является невозможным или нежелательным, тогда как наступление беременности при приеме препарата Достинекс® не только возможно, но закономерно и безопасно, как для будущей матери, так и ее ребенка. На основании результатов клинических исследований можно с уверенностью говорить, что применение Достинекс® у пациенток с бесплодием отличается высокой эффективностью и рекомендуется вплоть до достижения желанного результата - долгожданной беременности.
Бесплодие на фоне гиперпролактинемии: случай успешного медикаментозного лечения
Над описанием клинического случая, представленного доктором Нижегородовой Ксенией Сергеевной, работали литературный редактор Елизавета Цыганок , научный редактор Сергей Федосов и шеф-редактор Маргарита Тихонова

Вступление
Около полутора лет назад в поликлинику обратилась женщина с жалобами на светлые выделения из молочных желёз, которые не были связаны с грудным кормлением.
Жалобы
Помимо выделений, пациентку также беспокоили боль в молочных железах, нарушение менструального цикла, депрессивность и избыточный вес.
Выделения из молочных желёз усиливались при надавливании на ареолы сосков. Болезненность появлялась в середине менструального цикла.
Анамнез
Менструальный цикл нарушился примерно 4 года назад: он стал нерегулярным (длился от 25 до 42 дней) с обильной болезненной менструацией. В течение 3 лет при регулярной половой жизни женщина не могла забеременеть. Ранее беременностей не было. Наблюдалась у гинеколога по поводу бесплодия.
При обследовании у пациентки впервые выявили повышенный уровень биологически активного пролактина. Ранее этот гормон не оценивали.
Лекарства, в том числе повышающие пролактин, такие как антидепрессанты, блокаторы протоновой помпы или наркотические средства, пациентка не принимала.
Обследование
Женщина находилась в удовлетворительном состоянии. Прощупывание молочных желёз вызывало умеренную боль, при этом объёмные образования не определялись. При надавливании на ареолы появлялось несколько капель прозрачной жидкости.
- на 3 день менструального цикла — пролактин 1534 мЕд/мл (значительно выше нормы) и макропролактин менее 10 % (норма)
- 5 день менструального цикла — пролактин 1720 мЕд/мл (значительно выше нормы) и макропролактин менее 20 % (норма).
За трое суток до исследования женщине запретили заниматься сексом, носить бельё из грубой ткани, которая стимулирует соски, и исключили выраженные стрессовые и физические нагрузки, из-за которых мог повыситься уровень гормона.
- УЗИ молочных желёз на 4-й день менструального цикла — умеренное расширение внутригрудных протоков без объёмных образований;
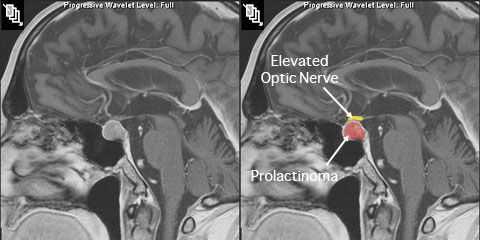
- МРТ гипофиза с контрастом — аденома гипофиза размером в 14 мм, которая не распространилась за пределы турецкого седла (эндоселлярная аденома);
- исследование тропных гормонов, которые вырабатывает передняя доля гипофиза (ЛГ, ФСГ, АКТГ, ИФР-1, соматотропный гормон, ТТГ) — все показатели в норме.
Диагноз
Синдром гиперпролактинемии. Эндоселлярная макроаденома гипофиза (пролактинома диаметром 14 мм). Первичное бесплодие.
Лечение
- первые 3 месяца — 0,5 мг по 1/2 таблетки 2 раза в неделю;
- последующие 10 месяцев — 1 мг в неделю.
Женщина хорошо перенесла препарат, артериальное давление не снизилось, отметила небольшую тошноту в первый месяц терапии.
На фоне лечения в течение 3 месяцев цикл и настроение пришли в норму, появилась тенденция к снижению веса. Выделения из молочных желёз уменьшились, но всё ещё оставались. После увеличения дозы выделения из груди прекратились.
- аденома не определялась (по данным МРТ гипофиза);
- уровень пролактина стойко нормализовался;
- пациентка смогла забеременеть.
Заключение
Этот клинический случай демонстрирует, что избыточное выделение пролактина аденомой гипофиза может быть причиной бесплодия. При этом пациентка может забеременеть без использования ЭКО-технологий после нормализации уровня пролактина.
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Пролактинома - симптомы и лечение
Что такое пролактинома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Климчук Анастасии Васильевны, эндокринолога со стажем в 24 года.
Над статьей доктора Климчук Анастасии Васильевны работали литературный редактор Елизавета Цыганок , научный редактор Юлия Зотова и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Пролактинома (Prolactinoma) — это доброкачественная опухоль гипофиза, которая выделяет слишком много пролактина, что в свою очередь приводит к бесплодию, неврологическим заболеваниям, эндокринно-обменным нарушениям и психоэмоциональным расстройствам [1] .

Эпидемиология
Среди всех первичных внутричерепных опухолей аденома гипофиза составляет 14 % [2] . Большая часть из них (46-64 %) вырабатывают гормоны [3] . Самой распространённой гормонопродуцирующей опухолью гипофиза является пролактинома (32-51 % ) [4] .
Ежегодная заболеваемость составляет от 6-10 до 50 случаев на 1 млн населения. У женщин пролактинома встречается в 10 раз чаще, чем у мужчин: средняя распространённость у мужчин составляет 10 случаев на 100 тыс. человек, у женщин — 30 случаев [12] . З аболеванию также подвержены люди молодого и среднего возраста. У детей и подростков такие опухоли встречаются редко.
Причины развития пролактиномы
Несмотря на широкую распространённость болезни, причины развития этой опухоли до конца неизвестны [15] .
Считается, что одним из предрасполагающих факторов является повышенное выделение эстрогенов, которое наблюдается при ожирении, синдроме поликистозных яичников, аденомах яичников и надпочечников и др. [14] В пользу этого говорит тот факт, что пролактинома чаще развивается у молодых женщин. Также описаны случаи болезни у транссексуалов (мужчин, изменивших свой пол на женский), которые принимают эстрогены. Однако некоторые исследователи считают такую теорию спорной.
Среди других возможных факторов выделяют злоупотребление алкоголем и загрязнение окружающей среды [1] [6] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы пролактиномы
Симптомы у женщин:
- — одна из основных жалоб, из-за которой чаще всего обращаются пациентки; — отсутствие менструации или нарушение менструального цикла;
- ановуляторные циклы — менструальный цикл, при котором не происходит овуляции; вплоть до фригидности;
- сухость влагалища; — отсутствие оргазма;
- патологическая галакторея — выделение молока из молочных желёз вне лактации, встречается примерно в 20 % случаев, проявления могут быть разной степени выраженности: от появления нескольких капель молока при надавливании на ареолу соска до самопроизвольного спонтанного выделения молока [1] .
У девочек допубертатного возраста (до 12 лет) может отмечаться гипоплазия (недоразвитость) клитора, малых половых губ и матки.

Симптомы у мужчин:
- вплоть до импотенции — обычно основная жалоба при обращении;
- снижение либидо;
- уменьшение вторичных половых признаков — количества волос на теле; из-за сниженного количества сперматозоидов (олигоспермии); — увеличение грудной железы;
- галакторея — возникает не всегда.
У некоторых мужчин заболевание протекает с минимальным количеством симптомов.
Если опухоль вырастает более 1 см (макроаденома), она может сдавливать близлежащие структуры головного мозга и черепно-мозговые нервы, из-за чего появляются неврологические симптомы: у пациентов болит голова, ухудшается зрение, они неправильно воспринимают цвета.
Пролактин также влияет на обменные процессы, поэтому его повышенное выделение приводит к избытку массы тела вплоть до ожирения, повышенной концентрации глюкозы в крови (инсулинорезистентности), чрезмерному росту волос на лице, вокруг сосков и по белой линии живота. У некоторых пациентов развивается депрессия.
Иногда пролактинома протекает бессимптомно [7] .
Патогенез пролактиномы
Гипофиз — это главная железа внутренней секреции, которая вырабатывает ряд гормонов, регулирующих работу организма, в том числе периферических эндокринных желёз.
Пролактин участвует в регуляции водно-солевого баланса, контроле роста и развития организма, стимулирует синтез белков, жиров и углеводов, воздействует на репродуктивную функцию, кожу, волосы, ногти и сальные железы, а также взаимодействует со стероидными гормонами [14] . Уровень пролактина в организме влияет на лактацию, развитие внутренних органов, молочных и сальных желёз. Также считается, что этот гормон стимулирует раннее проявление материнского поведения. Пролактин участвует в иммунном ответе и активизирует выработку андрогенов в надпочечниках. У мужчин усиливает подвижность сперматозоидов и поддерживает чувствительность яичек к гонадотропинам, которые регулируют работу половых желёз. За выделение пролактина отвечают лактотрофы.
Основную роль в сокращении уровня пролактина играет дофамин. Он вырабатывается в гипоталамусе и с кровотоком попадает в гипофиз, где воздействует через дофаминовые рецепторы. При уменьшении влияния дофамина концентрация пролактина повышается, а при усилении — снижается. Производство пролактина также задерживают гамма-аминомаслянная кислота, соматостатин и другие факторы. К стимуляторам относятся тиреотропин-рилизинг-гормон, окситоцин, ангиотензин II, вазопресин и др. [1] [8]
При развитии аденомы гипофиза, состоящей из лактотрофов, концентрация пролактина повышается, т. е. пролактинома — это одна из причин синдрома гиперпролактинемии. На фоне увеличения уровня гормона:
- блокируется циклическое выделение гонадолиберина — это нарушает работу яичников, приводит к появлению ановуляторных менструальных циклов, снижению уровня эстрогенов и развитию гипогонадизма;
- повышается инсулинорезистентность — углеводы быстрее преобразуются в жиры, из-за чего развивается ожирение;
- увеличивается продукция дегидроэпиандростерона — приводит к появлению гиперандрогении;
- снижается уровень эстрогенов — способствует ожирению и диспареунии;
- уменьшается плотность костной ткани.
Повышенный уровень пролактина вызывает лактацию и понижает либидо [16] .
Обычно гиперпролактинемия вызвана пролактиномой, однако кроме аденомы гипофиза на повышение уровня пролактина влияют гипоталамо-гипофизарные болезни, внегипофизарное выделение пролактина (например, из-за приёма некоторых лекарств, печёночной или почечной недостаточности, хронического алкоголизма, а также у профессиональных спортсменов) и др. [9]
Классификация и стадии развития пролактиномы
Согласно классификации опухолей центральной нервной системы Всемирной организации здравоохранения (ВОЗ) 2016 года, пролактинома — доброкачественное новообразование [5] . Так как она стимулирует выделение пролактина, пролактинома также относится к гормонально активным опухолям.
Если размер аденомы гипофиза составляет до 10 мм, это считается микропролактиномой, при размере более 10 мм — макропролактиномой.
Осложнения пролактиномы
Если не лечить пролактиному, у пациента развивается остеопороз, что ведёт к частым переломам.
В процессе роста макропролактиномы могут сдавливать гипофиз и близлежащие структуры головного мозга. Это вызывает развитие гипотиреоза, надпочечниковой недостаточности и дефицита гормона роста. Давление растущей аденомы на перекрёст зрительных нервов вызывает головную боль и приводит к потере зрения [6] [9] .

Диагностика пролактиномы
При диагностике пролактиномы в первую очередь проверяют уровень пролактина в крови. Однако избыток гормона не всегда свидетельствует об аденоме гипофиза. Иногда его могут вызвать:
- стресс;
- неполноценный ночной сон (менее 8 часов);
- чрезмерные физические нагрузки;
- половой акт;
- лактация;
- беременность;
- приём некоторых лекарств, например антиконвульсантов, антидепрессантов, противоаллергических препаратов, средств для снижения давления, агонистов ацетилхолина, стимуляторов высвобождения катехоламинов, блокаторов дофаминовых рецепторов, препаратов, снижающих выработку дофамина, эстрогенов (оральные контрацептивы, нейролептики/антипсихотические средства, нейропептиды, антагонисты опиатных рецепторов), а также Верапамил;
- приём опиатов и кокаина.
Перед сдачей анализа пациенту необходимо предупредить врача о сопутствующих болезнях, по поводу которых он принимает лекарства. В зависимости от ситуации доктор может перенести дату сдачи анализа или попросить временно отказаться от приёма медицинского препарата. Если же лекарство отменить невозможно, врач будет учитывать этот фактор при интерпретации результатов анализа.
После выявления повышенного уровня пролактина доктор назначает магнитно-резонансную томографию (МРТ) головного мозга. Чтобы улучшить качество изображения и разглядеть аденому маленького размера, во время исследования применяют внутривенное контрастное усиление.
![МРТ пролактиномы [17]](https://probolezny.ru/media/bolezny/prolaktinoma/mrt-prolaktinomy-17_s.jpg)
Если пролактинома подтвердилась, офтальмолог определяет остроту и поля зрения пациента, а также оценивает состояние зрительного нерва.
Так как длительно существующая пролактинома снижает плотность костей, пациенту назначают рентгеновскую остеоденситометрию, чтобы вовремя выявить остеопороз и предупредить возможные переломы.
Дифференцированная диагностика
Часто гиперпролаклинемия сопровождает различные системные болезни:
- хроническую почечную недостаточность; ;
- синдром поликистозных яичников;
- гипотиреоз и др.
При выявлении повышенного уровня пролактина и отсутствии аденомы гипофиза рекомендуют проверить работу почек, печени и щитовидной железы. Избыток пролактина у женщин может свидетельствовать о беременности [9] .
Чтобы исключить синдром МЭН-1, пациенту также проводят дополнительные обследования, которые оценивают разрастание тканей паращитовидных желёз, уровень паратиреоидного гормона и кальция и наличие новообразований поджелудочной железы [16] .
Иногда избыток пролактина — это следствие макропролактинемии, поэтому пациентам с бессимптомной гиперпролактинемией назначают анализ на уровень макропролактина (биологически неактивного вещества) и уровень биологически активного пролактина [10] .
Лечение пролактиномы
Лечение пролактиномы направлено на нормализацию уровня пролактина и половых гормонов, уменьшение размера опухоли, восстановление менструального цикла, устранение симптомов гиперпролактинеми, бесплодия и остеопороза [10] .
Медикаментозное лечение
Предпочтительным средством лечения являются агонисты дофамина (например, Бромокриптин и Каберголин). Бромокриптин уменьшает выделение пролактина, но воздействует на другие рецепторы в организме, поэтому иногда при приёме препарата возникают побочные эффекты со стороны желудочно-кишечного тракта, сердечно-сосудистой и нервной систем [13] .
Каберголин эффективно снижает уровень пролактина в крови, уменьшает размер опухоли, эффективно восстанавливает менструальный цикл и фертильность через воздействие на дофаминовые рецепторы. Перед приёмом препарата важно воздержаться от действий, расширяющих периферические сосуды (например, не принимать горячий душ или ванну) [11] . Каберголин более эффективно уменьшает опухоль, имеет меньше побочных эффектов со стороны желудочно-кишечного тракта, и его можно принимать вне зависимости от времени приёма пищи.
Дозу препаратов корректируют на протяжении всего лечения. Она зависит от уровня пролактина, поэтому пациент ежемесячно сдаёт кровь на анализ. После нормализации уровня гормона анализ проводят раз в полгода.
Через год терапии делают контрольную МРТ гипофиза. Иногда у пациентов с макропролактиномой уровень пролактина продолжает расти и появляются новые симптомы, тогда МРТ проводят через 3 месяца.
Если через 2 года лечения все показатели приходят в норму, препарат можно отменить, но уровень пролактина продолжают проверять каждые 3 месяца на протяжении года, затем — раз в год. При появлении гиперпролактинемии следует выполнить МРТ или КТ головного мозга.
Агонисты дофамина также могут отменить при микропролактиноме, если у женщины началась менопауза, так как у части пациенток в этот период болезнь регрессирует [9] .
Если на фоне болезни у пациента развились дефекты зрения, обычно их устраняют с помощью медикаментозного лечения.
Оперативное лечение
Операцию при пролактиноме делают крайне редко, так как после неё уровень пролактина часто повышается. Она показана в случаях:
- абсолютной непереносимости агонистов дофаминовых рецепторов;
- роста опухоли или уровня пролактина на фоне медикаментозного лечения;
- сдавливания опухолью зрительного перекрёста и нарушения зрения, которое сохраняется на фоне терапии.
Если без операции обойтись нельзя, пациенту удаляют пролактиному через полость носа с использованием эндоскопа. При частичном удалении используют лучевую терапию. Её также проводят, когда оперативное вмешательство противопоказано или пациент сам отказывается от него [1] [9] .

Лечение при беременности
При наступлении беременности лекарства отменяют и возобновляют приём, если появились признаки роста опухоли — сужение полей зрения и неврологическая симптоматика. Через 1-2 месяца после родов необходимо сделать контрольную МРТ головного мозга. Вопрос о необходимости медикаментозной терапии решают после прекращения грудного вскармливания.
Во время беременности уровень пролактина всегда повышен, поэтому анализы не проводят. Если беременность наступила на фоне приёма Каберголина или Бромокриптина, прерывание беременности не показано и является грубой ошибкой [14] .
Прогноз. Профилактика
При своевременном выявлении и адекватном лечении прогноз благоприятный. Обычно медикаментозная терапия пролактином приводит к уменьшению аденомы, нормализует уровень пролактина и восстанавливает фертильность.
У некоторых пациенток ремиссия наступает после родов или во время менопаузы.
Риск развития рецидива после операции, по разным данным, составляет от 7 до 50 % и чаще случается при макропролактиномах [6] [9] . Продолжительность безрецидивного периода индивидуальна, но обычно достигает 3 лет.
После удаления пролактиномы необходимо следить за уровнем пролактина и делать анализ не менее раза каждые 3 месяца в течение года, далее — раз в год в течение 5 лет.
Профилактика пролактиномы
Первичной профилактики пролактиномы не существует, однако, чтобы обнаружить её вовремя, необходимо раз в год проходить профилактические осмотры у эндокринолога, гинеколога или андролога. Это позволит выявить любые патологические изменения на начальной стадии.
Гиперпролактинемия - симптомы и лечение
Что такое гиперпролактинемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сивова А. А., эндокринолога со стажем в 13 лет.
Над статьей доктора Сивова А. А. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Гиперпролактинемия — это увеличение уровня пролактина в крови. Высокий уровень этого гормона обычно наблюдается во время беременности и сразу после родов. У небеременных женщин и у мужчин концентрация пролактина в крови обычно низкая.
Норма пролактина: у мужчин 73-407 мЕд/мл, у женщин 109-557 мЕд/мл.
Действие пролактина на организм:
- отвечает за созревание молока во время лактации;
- влияет на рост молочных желёз при половом созревании и на увеличение их объёма во время беременности;
- при беременности регулирует состав и количество околоплодной жидкости;
- подавляет овуляцию в период кормления грудью;
- регулирует менструальный цикл;
- влияет на работу почек, жировой обмен и иммунитет;
- участвует в формировании либидо и оргазма во время интимной близости.
Синдром гиперпролактинемии включает в себя группу заболеваний, которые протекают с увеличением уровня пролактина в крови. Гиперпролактинемия относится к числу частых нейроэндокринных расстройств. Впервые в 1855 году Чиарри описал синдром постоянной лактации и аменореи (отсутствия менструации более 6 месяцев). Пролактин же был выделен только в 1937 году из гипофиза овец.
Распространённость
Распространенность гиперпролактинемии, связанной с патологическими причинами, составляет около 17 человек на 1000 населения. [1] Основной контингент пациентов с повышением пролактина составляют женщины репродуктивного возраста. По полученным из когортных исследований данным, частота встречаемости гиперпролактинемии колеблется от 0,15 до 1,6% в общей взрослой популяции. [2]
Приблизительно в 25-30% случаев при обследовании бесплодных супружеских пар выявляется патологическая гиперпролактинемия, которая и является причиной бесплодия хотя бы одного из супругов. [3] При обследовании мужчин с эректильной дисфункцией гиперпролактинемия выявляется в 0,4-20% случаев, при обследовании женщин с нарушениями менструального цикла после долговременного приема гормональных контрацептивов в 45-60% ситуаций фиксируется патологическое увеличение пролактина.
Пролактинсекретирующие образования обнаруживают с частотой 50-70 случаев на 1 млн. населения, среди всех встречающихся образований гипофиза пролактиномы составляют приблизительно 25%. [4]
Феномен макропролактинемии обнаруживается примерно с частотой 14-25% в популяции.
Причины гиперпролактинемии
Есть масса причин гиперпролактинемии, их можно объединить в группы. [4]
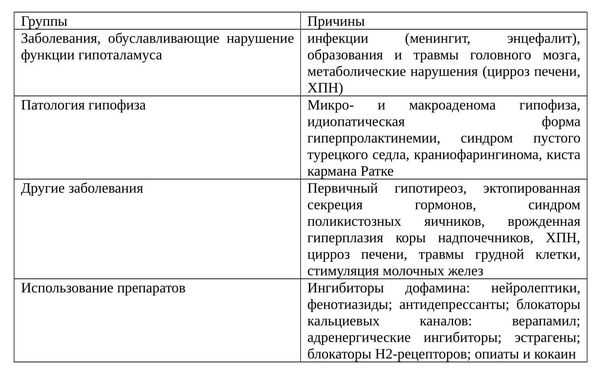
Симптомы гиперпролактинемии
Выраженность жалоб зависит от длительности и выраженности гиперпролактинемии. Возможны увеличение веса и как следствие — развитие инсулинорезистентности, задержка жидкости, психоэмоциональные нарушения (склонность к депрессии, нарушение сна, астения, нарушение памяти), ухудшение зрения, головные боли и головокружение. Гиперпролактинемия является фактором, который способствует снижению минеральной плотности костной ткани и развитию остеопороза. [6]
Симптомы гиперпролактинемии у женщин
Изначально появляются жалобы на нарушение менструального цикла, которые могут усугубиться вплоть до аменореи. У 30-80% женщин обнаруживается галакторея, может развиться бесплодие.
Симптомы гиперпролактинемии у мужчин
Отмечаются жалобы на снижение либидо (полового влечения), эректильная дисфункция. Так же как и у женщин может развить бесплодие. [5]
Патогенез гиперпролактинемии
Наличие пролактиномы — микро- или макроаденомы гипофиза, продуцирующей пролактин, является самой частой причиной патологического повышения пролактина. Причем пролактинома составляет приблизительно 40% всех доброкачественных образований гипофиза. При этом вследствие гипертрофии лактотрофов происходит повышение выброса пролактина в кровь.
При идиопатической гиперпролактинемии отсутствуют органические изменения в ЦНС. Возможно, существование этой формы связано с тем, что для пролактина нет механизма обратной связи, таким образом получается, что пролактин находится под прямым влиянием гипоталамуса. Гипоталамо-гипофизарная система осуществляет на него как тормозящее, так и стимулирующее действие посредством эндокринных, аутокринных и паракринных механизмов. [7]
Гиперпролактинемия при наличии прочих гипоталамо-гипофизарных заболеваний возникает чаще вследствие ослабления дофаминергической регуляции.
Классификация и стадии развития гиперпролактинемии
В Международной классификации болезней (МКБ-10) гиперпролактинемия кодируется как E22.1.
Изначально необходимо выделить гиперпролактинемию физиологическую и патологическую. [7]
Физиологическая гиперпролактинемия наблюдается в норме и не нуждается в терапии. Физиологическое увеличение концентрации пролактина фиксируется во время беременности, после физической нагрузки, во время стресса, после полового акта, стимуляции молочных желез.
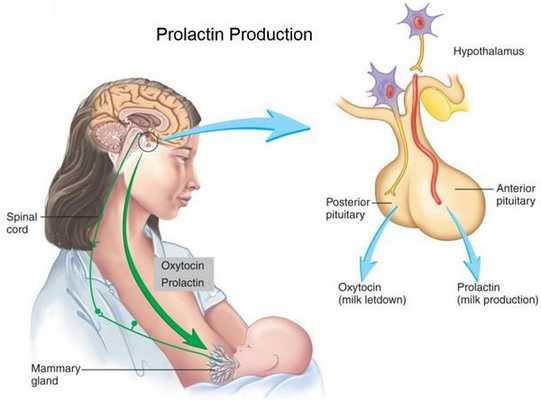
Патологическая гиперпролактинемия нуждается в медикаметозной коррекции.
Данную гиперпролактинемию разделяют на:
- первичную;
- вторичную;
- ятрогенную.
Первичная гиперпролактинемия бывает при микро- и макроаденомах или идиопатическая.
Вторичная — при соматических заболеваниях и вследствие других эндокринных патологий.
Ятрогенная развивается при приеме определенных групп препаратов. [10]
Осложнения гиперпролактинемии
Если вовремя не обнаружить и не ликвидировать причину, которая вызвала патологическое увеличение пролактина, то длительно нелеченная гиперпролактинемия может вызвать серьезные нарушения в функции и регуляции работы всех эндокринных желез человека (яичников, гипофиза, надпочечников, щитовидной железы и т. д.), к тому же может привести к бесплодию, снижению зрения вплоть до слепоты, вызываемой растущей аденомой. [8]
Другие осложнения гиперпролактинемии:
- гипертрофия молочных желез;
- дисфункциональные маточные кровотечения;
- овариальная дисфункция;
- ановуляторные циклы;
- гипосекреция гонадотропинов;
- эктопическая секреция пролактина;
- тестикулярная недостаточность.
Диагностика гиперпролактинемии
Сбор жалоб и анамнеза
На приёме врач может спросить:
- Регулярные ли у вас менструации?
- Принимаете ли вы какие-нибудь препараты?
- Есть отделяемое из молочных желёз при надавливании?
- Планируете ли вы беременность?
Осмотр
При подозрении на гиперпролактинемию врач осматривает и ощупывает молочные железы. Это необходимо, чтобы определить наличие отделяемого.
Лабораторная диагностика
Устанавливая диагноз гиперпролактинемии, необходимо провести гормональное исследование пролактина (2-3 исследования). Принимая во внимание колебания концентрации гормона в течение суток, рекомендуется делать забор крови в 9-11 часов, потому что в более ранние часы может удерживаться физиологическое увеличение пролактина, вызванное сном. Дополнительно в день перед проведением анализа нужно исключить чрезмерные психоэмоциональные и физические нагрузки (спортивные тренировки), секс, осмотр гинеколога, посещение сауны и бани, употребление алкоголя, за час до исследования — курение, чтобы также исключить физиологическое повышение пролактина.
Вероятность опухолевого генеза патологического повышения пролактина возрастает при значениях пролактина, превышающих 2000-3000 мкЕд\мл. [9]
- Второй пункт диагностирования — это определение макропролактина и\или биоактивного пролактина. Это исследование нужно проводить в ситуациях несоответствия клинической картины заболевания содержанию пролактина.
- Анализ лютенизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ), периферических половых гормонов (эстрадиол для женщин, тестостерон для мужчин) необходим для исключения других заболеваний половых желез.
- Определение значений ТТГ и Т4св для исключения гипотиреоза как причины симптоматического повышения пролактина и как самостоятельной причины нарушений менструального цикла или бесплодия.
Инструментальная диагностика
- Проведение УЗИ органов малого таза для исключения других заболеваний или подтверждения гиперпролактического гипогонадизма (гипоплазия матки и яичников)
- Исключение гипоталамо-гипофизарных повреждений (проведение МРТ с контрастированием и осмотр окулиста (глазное дно, поле зрения).
Лечение гиперпролактинемии
Определение способа лечения гиперпролактинемии непосредственно связано с причиной, вызвавшей патологическое увеличение содержания пролактина. Вместе с тем, вне зависимости от причины патологии, задачей лечения является уменьшение и нормализация увеличенного образования пролактина, коррекция гипогонадизма и лактореи. А также при наличии образования гипофиза необходимо добиться уменьшения его размеров, восстановления зрения и функции черепных нервов при их нарушении. [9]
Эти цели достигаются преимущественно применением агонистов дофамина, среди которых в настоящее время каберголин является препаратом выбора.
Каберголин — препарат с пролонгированным действием, принимается 1-2 раза в неделю. Препарат очень хорошо переносится. Кроме того, из-за тумор-супрессивного действия каберголина на фоне длительной терапии у большинства больных отмечается уменьшение размеров образования гипофиза.
Во время подбора адекватной дозировки препарата пролактин определяют каждый месяц, после достижения нормального уровня пролактина возможно его определение 1 раз в 6 месяцев. При пролактиномах рекомендуется 1 раз в год проводить МРТ гипофиза с контрастированием для оценки объема образования.
Принимая во внимание возможность ремиссии при идиопатической форме гиперпролактинемии оправдана ежегодная отмена препаратов сроком на 1-2 месяца под контролем уровня пролактина. При наличие микроаденомы (пролактиномы) плановая отмена препаратов возможна 1 раз в 2 года.
При симптоматической гиперпролактинемии или гиперпролактинемии на фоне других гипоталамо-гипофизарных заболеваний назначается патогенетическое лечение основной патологии, которое и способствует уменьшению уровня пролактина.
При феномене макропролактинемии пациенты в назначении лечения не нуждаются.
Хирургическое лечение гиперпролактинемии может применяться, но крайне редко. Операция потребуется при больших макроаденомах гипофиза, если есть риск сдавления зрительного перекреста (хиазмы), или в тех случаях, когда не помогает лечение агонистами дофаминовых рецепторов.
Лучевая терапия при гиперпролактинемии не проводится.
Профилактики патологического повышения пролактина не существует. После проведения лечения гиперпролактинемии в реабилитации больные не нуждаются. Нет каких-либо ограничений по продуктам питания. Пациентам необходимо ограничить стрессы.
Женщинам, получавшим терапию и не планирующим в будущем беременность, необходимо ответственно подойти к подбору средств контрацепции. Потому что для них недопустимо применять эстрогенсодержащие контрацептивы, поскольку они содействуют увеличению концентрации пролактина. Нежелательно также и использование внутриматочных спиралей: они из-за влияния на эндометрий обладают похожим эффектом. Чтобы избежать нежелательной беременности, в данной ситуации целесообразно принимать оральные гестагенсодержащие контрацептивы или же сделать лапароскопическую стерилизацию.
Пациенты, получающие терапию, могут вести обычный образ жизни, сохраняется репродуктивная функция. Имеющиеся сегодня способы диагностики и терапии в большей массе ситуаций помогают получить положительные результаты терапии.
Если имеется аденома гипофиза, необходимо наблюдение доктора, которое позволит обнаружить рецидивы болезни на ранней стадии. Именно поэтому 1 раз в год требуется проведение МРТ и консультация офтальмолога. Также два раза в год необходимо определять кровь на концентрацию пролактина.
Установление нормального менструального цикла происходит у 80-90% женщин, полноценный овуляторный цикл отмечается у 70-80% пациенток. При своевременной и адекватной терапии трудоспособность не меняется. У 95% больных может наступить клиническая ремиссия. Запоздалая диагностика и некорректно подобранное лечение у больных с макроаденомами может привести к нарушению трудоспособности и даже инвалидизации.
В большей части ситуаций медикаментозное лечение осуществляется длительно, иногда — пожизненно, хотя случаются ремиссии заболевания (3-9% случаев).
Гиперпролактинемия и беременность
В ситуации, когда на фоне терапии агонистами дофамина наступила беременность, рекомендуется обычно данное лечение приостановить до родоразрешения.
При наличии у пациентки микроаденомы размером менее 6 мм в диаметре беременность ведется так же, как и у любой другой беременной женщины, так как очень низкий риск роста образования во время беременности.
Если же у женщины аденома более 6-7 мм в диаметре, каждый триместр беременности, а также при возникновении жалоб на головные боли или ухудшение зрения необходимо проводить осмотр неврологом и офтальмологом с выполнением периметрии и оценкой состояния глазного дна.
На протяжении беременности определение пролактина не проводится ввиду того, что содержание гормона и у здоровых женщин во время беременности способно достигать очень больших значений и не соотносится с размером образования гипофиза.
По прошествии нескольких месяцев после родов рекомендуется провести МРТ гипофиза. Грудное вскармливание чаще всего разрешено, подавление лактации необходимо только при явном прогрессирующем росте опухоли.
Терапия гиперпролактинемии: риски против потенциальной экономической выгоды
До 40% случаев женского бесплодия обусловлены нарушением синтеза пролактина. Международный стандарт лечения гиперпролактинемии - фармакотерапия агонистами дофаминовых рецепторов, среди которых каберголин рекомендован в качестве препарата первой линии
В последние годы состояния и заболевания, связанные с нарушением синтеза пролактина, привлекают все большее внимание врачей различных специальностей. Если еще несколько лет назад считалось, что функция пролактина сводится только к стимуляции лактации, то последующие открытия продемонстрировали его ведущую роль в регуляции репродуктивной системы. Было показано, что высокий пролактин часто служит причиной нарушений менструального цикла у женщин и проблем с зачатием у женщин и мужчин. Так, на долю гиперпролактинемии приходится до 40% всех случаев женского и до 15% случаев мужского бесплодия [1, 2].
На сегодняшний день показано, что основным методом лечения любых форм гиперпролактинемии является фармакотерапия агонистами дофаминовых рецепторов, и действующие Рекомендации по терапии гиперпролактинемии в качестве препарата первой линии называют каберголин (Достинекс®) [3]. В рамках многочисленных исследований и за годы клинического применения Достинекс® доказал наибольшую эффективность в отношении нормализации уровня пролактина, уменьшения размеров пролактин-синтезирующих опухолей и благополучного наступления беременности [4].
Для достижения устойчивого терапевтического результата, значительного уменьшения размеров опухоли или ее полного исчезновения, каберголин требует длительного применения. В большинстве случаев медикаментозная терапия назначается на срок до 2-4 лет, а иногда пожизненно [3, 5]. В условиях такого длительного курса лечения на первое место выходит аспект приверженности терапии и доверия пациента принимаемому препарату и предписаниям врача. Сегодня, когда на рынке существуют несколько дженериков каберголина, выбор между оригинальным препаратом и его «аналогами» нередко является затруднительным для гинекологов и эндокринологов. Однако, принимая во внимание тот факт, что от эффективности и безопасности терапии гиперпролактинемии зависит не только качество жизни пациентки или пациента, но и возможность зачать здорового ребенка, при выборе необходимо учитывать имеющуюся доказательную базу и международный опыт применения.
Коротко о пролактине и причинах гиперпролактинемии
Пролактин - это полипептид, содержащий 198 аминокислот, синтез и секреция которого осуществляются лактотрофами гипофиза. Физиологическое повышение уровня пролактина наблюдается в период беременности и лактации, а также во время полового акта у женщин, сна, стресса, физических упражнений или приема пищи [1].
Развитие патологической гиперпролактинемии связано с нарушением дофаминингибирующего влияния на синтез и выделение пролактина. Постоянная стимуляции секреции пролактина приводит сначала к гиперплазии лактотрофов гипофиза, а затем, возможно, к формированию микро- и макроаденом гипофиза [1]. Пролактиномы (микро- и макроаденомы) являются одной из наиболее частых причин стойкой гиперпролактинемии и составляют 40% всех диагностированных гормонально-активных опухолей гипофиза. Реже гиперпролактинемия становится следствием гипоталамо-гипофизарных или системных заболеваний, или носит идиопатический или симптоматический характер [6].
Симптомы гиперпролактинемии и цели терапии
Основная роль пролактина, как у мужчин, так и у женщин, заключается в регулировании функции репродуктивной системы, поэтому репродуктивные нарушения составляют основу клинических проявлений синдрома гиперпролактинемии [8].
Патологически высокий уровень пролактина у женщин проявляется нарушениями менструального цикла по типу первичной или вторичной аменореи, олиго-, опсоменореи, ановуляции или метроррагии, бесплодием, снижением либидо, утратой смазки влагалища, диспареунией, галактореей. Считается, что почти 70% случаев сочетания аменореи и галактореи обусловлено гиперпролактинемией [7].
Высокий пролактин у мужчин связан с репродуктивными, сексуальными, метаболическими и эмоционально-личностными нарушениями. Репродуктивные нарушения включают снижение или отсутствие либидо, потенции, бесплодие, гинекомастию, галакторею и внешние проявления гипогонадизма в виде недостаточного развития вторичных половых признаков. При макропролактиномах часто появляются также неврологические симптомы: дефекты полей зрения или головные боли [7].
Терапия гиперпролактинемии должна быть направлена на снижение уровня секреции пролактина, восстановление нормального менструального цикла, уменьшение размеров опухоли при диагностике аденомы гипофиза, прекращение патологической лактации, восстановление способности к зачатию, а также предотвращение остеопении вследствие индуцируемого гиперпролактинемией эстроген-дефицитного состояния.
Достинекс ® - международный стандарт терапии гиперпролактинемии
Согласно всем действующим руководствам, основная роль в медикаментозной терапии большинства случаев гиперпролактинемии принадлежит агонистам дофамина [3]. При выборе конкретного препарата этой группы предпочтение отдается каберголину (оригинальный препарат Достинекс ® ), благодаря его высокой эффективности в отношении нормализации уровня пролактина и высокой частоте случаев уменьшения размера опухоли. Достинекс ® занял свое место на вершине эволюции агонистов дофамина благодаря высокой избирательности действия и, соответственно, благоприятному профилю безопасности. Клинические исследования показали, что на фоне приема Достинекс ® размер макропролактином уменьшается в 82,1% случаев, а микропролактином - в 90% [9]. Полный регресс опухоли наблюдается у 57,5% пациентов [9]. Нормальный овуляторный менструальный цикл восстанавливается более чем у 90% пациенток [10].
Достинекс ® - синтетическое производное эрголина, и механизм его действия основан на прямом влиянии на дофаминовые рецепторы лактотрофов. Преимуществом препарата является быстрое и стойкое развитие эффекта. После однократного приема препарата уровень пролактина начинает снижаться уже через 3 часа, а эффект длится до 14 суток [5]. Редкий прием Достинекс® - всего 2 раза в неделю - выгодно выделяет его на фоне препаратов-предшественников, позволяет избежать резких колебаний концентрации препарата в крови и дает возможность подобрать индивидуальную и удобную для пациента схему приема.
Доказано, что прием Достинекс ® быстро приводит к нормализации показателей пролактина, возвращению естественного менструального цикла у женщин и регрессии симптомов сексуальной дисфункции у мужчин. Примечательно, что восстановление репродуктивных функций и наступление беременности может наступить в течение же первого цикла после начала приема препарата, даже до первой нормальной менструации, о чем стоит предупредить пациенток [11].
Рынок дженериков: риски против потенциальной экономической выгоды
В наши дни Россия занимает 3е место в мире по доле сегмента воспроизведенных лекарственных препаратов, уступая лишь Китаю и Индии. Если рынок США представлен дженериками только на 12%, Японии - на 30%, Франции - на 50%, то в нашей стране процент «аналогов» достигает 77% [13].
Принято считать, что применение дженерических средств сокращает затраты на здравоохранение. Однако аналоги оригинальных препаратов зачастую не отличаются высоким качеством и/или требуют приема более высоких доз, что может быть сопряжено с тяжелыми нежелательными реакциями [14, 15]. Такая экономия нередко приводит к непредвиденным расходам на увеличение дозы или сроков лечения, введение сопутствующей терапии, лечение побочных эффектов [16, 17].
Оригинальный (референтный) препарат отличается тем, что проходит полный цикл доклинических и крупных рандомизированных клинических исследований, а также жесткий контроль качества, и, соответственно, обладает доказанной эффективностью, безопасностью и воспроизводимостью эффекта. Разрешение на выпуск и распространение дженерического препарата основывается на предположении, что его терапевтическая эффективность и безопасность будут воспроизведены при соблюдении эквивалентности с оригинальным препаратом по фармацевтическим и фармакокинетическим признакам. Однако подтвержденная биоэквивалентность дженерика далеко не всегда гарантирует схожую с оригинальным препаратам эффективность и безопасность.
Отсутствие трех этапов клинических исследований, а часто и сравнительных клинических исследований с оригиналом, отсутствие изучения профиля безопасности и долгосрочных, многолетних исследований отдаленных последствий терапии [15, 18, 19] обеспечивают более низкую стоимость дженерика, которая и является единственной привлекательной их стороной. Кроме того, для дополнительного снижения стоимости, при производстве дженериков обычно используются отличные от оригинальной технологии производства или более дешевые субстанции, с другой степенью очистки. Во многих случаях оригинальные препараты и дженерики различаются по составу и количественному содержанию примесей, а также по составу вспомогательных веществ, в результате чего их терапевтическая эффективность, как доказали многие исследования, может существенно разниться [16, 20, 21].
Реальная клиническая практика также подтверждает, что препараты, имеющие в своей основе одинаковое действующее вещество, могут существенно отличаться по терапевтической эффективности [22]. В отсутствии масштабных сравнительных исследований и доказательств воспроизводимости терапевтического эффекта, анализ эффективности дженерика должна основываться не только на субъективных ощущениях больного и врача, но, в первую очередь, на достижении целевых клинических точек, оценку которых стоит проводить чаще и детальнее. Немаловажно, что показательным будет не только число больных, достигших в результате лечения целевых показателей, но и доза препарата, которая для этого потребовалась.
Доказательства эффективности и безопасности Достинекс ®
Международная база медицинских публикаций содержит почти 2 тысячи работ, посвященных анализу эффективности и безопасности Достинекс ® и опыту его применения в клинической практике [24]. Все аспекты применения препарата были многократно изучены в рамках масштабных многоцентровых рандомизированных исследований. Препарат был также сравнен с другими агонистами дофаминовых рецепторов и убедительно доказал свои преимущества.
В частности, большая эффективность Достинекс ® в сравнении с бромокриптином была доказана в исследовании L. Vilar и соавт. [11], в котором приняли участие 1234 пациента с гиперпролактинемией различной этиологии. В группе каберголина (Достинекс®) отмечалось гораздо более значительное уменьшение размера пролактиномы, чем в группе бромокриптина, - 80% против 58,7%, и большая частота полного исчезновения опухоли - 57,5% против 34,7%.
Долгосрочное наблюдение (в течение 2 лет) за более чем 200 пациентками с микро-, макроденомами гипофиза и гиперпролактинемией неопухолевого генеза в другом исследовании [8] показало, что на фоне лечения Достинекс® показатели нормализации уровня пролактина и уменьшения объемов опухоли также превышали таковые для бромокриптина. Так, размер макропролактином в группе Достинекс® уменьшился на 82,1% (против 46,4% в группе бромокриптина), а размер микропролактином - на 90% (против 56,8% в группе бромокриптина).
Исследование безопасности каберголина (Достинекс®), проведенное J. Webster и соавт. [10] с участием 459 пациенток, продемонстрировало, что препарат имеет лучший профиль безопасности в сравнении с другими агонистами дофамина. Частота побочных реакций (тошнота и рвота) была значительно ниже в группе, принимавшей каберголин Достинекс® (31% и 4%), нежели бромокриптин (50% и 10%).
Немаловажно, что прием Достинекс® при наступлении беременности не является показанием к ее прерыванию. Для оригинального препарата была подтверждена безопасность в случае применения у женщин с идиопатической или вызванной аденомами гипофиза гиперпролактинемией в течение I триместра беременности 25.
Современное состояние вопроса об эффективности и безопасности дженериков каберголина
К сожалению, на данный момент, воспроизведенные аналоги каберголина не подвергались детальному изучению, а опыт их применения не был систематизирован. В базе медицинских публикаций отсутствует упоминание о каких-либо масштабных исследованиях препаратов Агалатес, Барголак и Каберголин, которые могли бы позволить объективно оценить их эффективность и безопасность, в том числе в сравнении с Достинекс®.
В 2015 г. было проведено сравнительное открытое проспективное клиническое исследование по оценке эффективности и безопасности применения препарата Берголак в лечении пациентов с пролактин-секретирующими опухолями, в которое было включено 14 участниц с диагнозом «пролактинома». Пациентки получали терапию оригинальным каберголином в течение 1 месяца, после чего переводились на Берголак. Исследование показало отсутствие достоверных отличий в уровне пролактина, а также частоте побочных эффектов на фоне терапии Берголаком (после 1 или 2 месяцев лечения) в сравнении с оригинальным препаратом. Однако сами авторы отмечают, что небольшой объем исследуемой группы не позволяет выявить достоверную эффективность Берголака в лечении пациентов с пролактин-секретирующими опухолями гипофиза.
Заключение
На данный момент единственным препаратом каберголина, доказавшим свою эффективность и безопасность в крупных клинических исследованиях, является Достинекс®, производимый компанией Pfizer. Дженерики Достинекс® пока не обладают собственной достаточной доказательной базой, чтобы с высокой степенью убедительности их можно было рекомендовать пациентам с гиперпролактинемией, в частности, с нарушениями менструального цикла и/или бесплодием, и, тем более, уязвимой группе пациентов с высокой долей вероятности развития побочных эффектов. Систематизация опыта практического применения дженерических препаратов и клинические исследования, которые бы позволили широко и с большой степенью уверенности интерпретировать и анализировать данные, могли бы существенно прояснить вопрос о том, насколько их эффективность соответствует оригинальному каберголину, требует ли их назначение коррекции дозы или длительности курса, а также, соответствует ли их профиль безопасности высоким стандартам.
Терапия гиперпролактинемии нередко определяет судьбу пациентов и их возможность реализовать свои репродуктивные планы, поэтому выбор препарата должен быть максимально взвешенным и ответственным.
Читайте также:
