Болезнь Кушинга: клиника, диагностика и лечение
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Синдром Кушинга: причины появления, симптомы, диагностика и способы лечения.
Синдром Иценко-Кушинга - это сочетание клинических симптомов, вызванных хроническим повышением уровня кортизола или родственных ему кортикостероидов в крови. Болезнь Иценко-Кушинга - это синдром Кушинга, причиной которого служит избыточная гипофизарная продукция адренокортикотропного гормона (АКТГ), как правило, обусловленная небольшой доброкачественной опухолью гипофиза - аденомой. Иногда АКТГ производится опухолью, которая не связана с гипофизом, она может находиться где угодно, чаще - в легких и грудной клетке. Порой злокачественные опухоли хорошо маскируются под железы и начинают вырабатывать гормоны альдостерон и кортизол, что, в свою очередь, приводит к повышению их концентраций в человеческом организме. При этом собственные железы понемногу начинают атрофироваться - таким образом организм старается бороться с избытком гормонов.
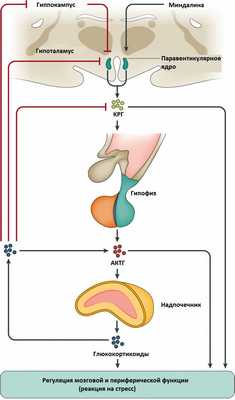
Синдром Иценко-Кушинга также возникает из-за перепроизводства кортизола надпочечниками или употребления больших доз глюкокортикоидных препаратов таких как преднизолон или дексаметазон при лечении ряда болезней (астмы, ревматоидного артрита и некоторых других аутоиммунных патологических состояний). Заболевание может возникнуть в любом возрасте, но чаще всего в 20-40 лет, оно может быть врожденным или приобретенным. Женщины поражаются в 10 раз чаще, чем мужчины.
У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, а также во время беременности, иногда наблюдается небольшое повышение уровня гормонов надпочечников и развивается псевдо-синдром Иценко-Кушинга.
Классификация заболевания. Кодирование по МКБ-10
Синдром Иценко-Кушинга (E24):
E24.0. Болезнь Иценко-Кушинга гипофизарного происхождения (гиперсекреция АКТГ гипофизом, гиперадренокортицизм гипофизарного происхождения);
E24.1. Синдром Нельсона;
E24.3. Эктопический АКТГ-синдром;
E24.4. Кушингоидный синдром, вызванный алкоголем;
E24.8. Другие состояния, характеризующиеся кушингоидным синдромом;
E24.9. Синдром Иценко-Кушинга неуточненный.
Симптомы синдрома Иценко-Кушинга
У большинства больных с различными формами гиперкортицизма: АКТГ-зависимыми (болезнь Иценко-Кушинга, аденома гипофиза, АКТГ эктопический синдром) и АКТГ-независимыми формами (аденома коры надпочечника и/или двусторонняя микро-, макроузелковая гиперплазия) клинические проявления заболевания постоянны и зависят от скорости секреции кортизола надпочечниками.
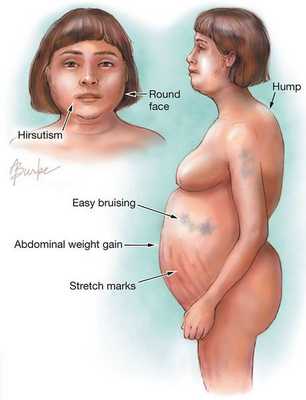
К классическим признакам синдрома Иценко-Кушинга у взрослых относятся «лунообразное» лицо багрово-красного цвета, часто возникают многочисленные угревидные высыпания, центральное ожирение с одновременной потерей жировой ткани на бедрах, ягодицах и руках, истончение кожи и ломкость капилляров, приводящие к легкому и часто спонтанному образованию синяков. За счет неправильного и неравномерного жироотложения происходит необратимая деформация позвоночника, больные сутулятся, происходит нарушение осанки (кифоз, сколиоз). На бедрах, предплечьях, животе можно увидеть растяжки ярко-красного или даже фиолетового цвета, надключичные жировые подушечки и периферические отеки. Часто происходит разрушение костной ткани, отмечается склонность к переломам. У женщин по причине избытка половых гормонов возникают признаки излишнего оволосения по мужскому типу, появляются существенные перебои менструального цикла. У детей самым ранним признаком служит избыточная масса тела при задержке роста.
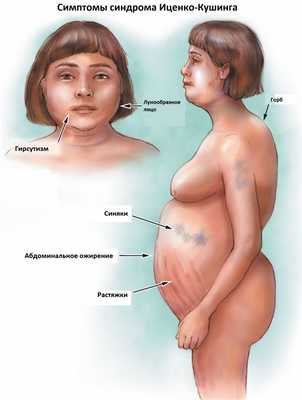
За счет повышенного уровня кортизола могут возникать гипертония, аритмия, поражение сердца и сосудов, высокий уровень глюкозы в крови, снижение зрения, приступы агрессивности, депрессия, нарушения терморегуляции (именно такие больные очень часто потеют, а также могут мерзнуть в жаркую погоду).
Диагностика синдрома Иценко-Кушинга
Ярко выраженный синдром Иценко-Кушинга не представляет особых диагностических трудностей. Достаточно лишь оценить внешний облик человека и провести с ним беседу. Но заболевание с умеренными проявлениями может вызвать у врача ряд проблем. Всегда следует исключать предварительный прием глюкокортикостероидов пациентом (экзогенный синдром Кушинга). Диагноз ставится клинически, а подтверждается данными лабораторных и визуализирующих методов исследований для установления стадии болезни и выяснения первопричины патологии.
Подтверждение избытка кортизола выполняется строго по показаниям врача одним из четырех методов:
- оценка количества кортизола - определение свободного кортизола мочи в двукратных суточных пробах;
Синонимы: Анализ мочи на кортизол; Анализ суточной мочи на свободный кортизол; Кортизол мочи. Hydrocortisone; Urine cortisol; Free Cortisol Urine Test; Urine Cortisaol Test. Краткое описание теста .
Болезнь Иценко - Кушинга
Болезнь Иценко-Кушинга - нейроэндокринное расстройство, развивающееся вследствие поражения гипоталамо-гипофизарной системы, гиперсекреции АКТГ и вторичной гиперфункции коры надпочечников. Симптомокомплекс, характеризующий болезнь Иценко-Кушинга, включает ожирение, гипертонию, сахарный диабет, остеопороз, снижение функции половых желез, сухость кожных покровов, стрии на теле, гирсутизм и др. С диагностической целью проводится определение ряда биохимических показателей крови, гормонов (АКТГ, кортизола, 17-ОКС и др.), краниограмма, КТ гипофиза и надпочечников, сцинтиграфия надпочечников, проба Лиддла. В лечении болезни Иценко-Кушинга применяется медикаментозная терапия, рентгенотерпия, хирургические методы (адреналэктомия, удаление опухоли гипофиза).
Общие сведения
В эндокринологии различают болезнь и синдром Иценко-Кушинга (первичный гиперкортицизм). Оба заболевания проявляются общим симптомокомплексом, однако имеют различную этиологию. В основе синдрома Иценко-Кушинга лежит гиперпродукция глюкокортикоидов гиперпластическими опухолями коры надпочечников (кортикостеромой, глюкостеромой, аденокарциномой) либо гиперкортицизм, обусловленный длительным введением экзогенных глюкокортикоидных гормонов. В некоторых случаях, при эктопированных кортикотропиномах, исходящих из клеток АПУД-системы (липидоклеточной опухоли яичника, раке легкого, раке поджелудочной железы, кишечника, тимуса, щитовидной железы и др.), развивается, так называемый эктопированный АКТГ-синдром с аналогичными клиническими проявлениями.
При болезни Иценко-Кушинга первичное поражение локализуется на уровне гипоталамо-гипофизарной системы, а периферические эндокринные железы вовлекаются в патогенез заболевания вторично. Болезнь Иценко-Кушинга развивается у женщин в 3-8 раз чаще, чем у мужчин; болеют преимущественно женщины детородного возраста (25-40 лет). Течение болезни Иценко-Кушинга характеризуется тяжелыми нейроэндокринными нарушениями: расстройством углеводного и минерального обмена, симптомокомплексом неврологических, сердечно-сосудистых, пищеварительных, почечных расстройств.
Причины болезни Иценко-Кушинга
Развитие болезни Иценко-Кушинга в большинстве случаев связано с наличием базофильной или хромофобной аденомы гипофиза, секретирующей адренокортикотропный гормон. При опухолевом поражении гипофиза у пациентов выявляется микроаденома, макроаденома, аденокарцинома. В некоторых случаях отмечается связь начала заболевания с предшествующими инфекционными поражениями ЦНС (энцефалитом, арахноидитом, менингитом), черепно-мозговыми травмами, интоксикациями. У женщин болезнь Иценко-Кушинга может развиваться на фоне гормональной перестройки, обусловленной беременностью, родами, климаксом.
Основу патогенеза болезни Иценко-Кушинга составляет нарушение гипоталамо-гипофизарно-надпочечниковых взаимоотношений. Снижение тормозящего влияния дофаминовых медиаторов на секрецию КРГ (кортикотропного рилизинг-гормона) приводит к гиперпродукции АКТГ (адренокортикотропного гормона).
Повышенный синтез АКТГ вызывает каскад надпочечниковых и вненадпочечниковых эффектов. В надпочечниках увеличивается синтез глюкокортикоидов, андрогенов, в меньшей степени - минералокортикоидов. Повышение уровня глюкокортикоидов оказывает катаболический эффект на белково-углеводный обмен, что сопровождается атрофией мышечной и соединительной ткани, гипергликемией, относительной недостаточностью инсулина и инсулинорезистентностью с последующим развитием стероидного сахарного диабета. Нарушение жирового обмена вызывает развитие ожирения.
Усиление минералокортикоидной активности при болезни Иценко-Кушинга активизирует ренин-ангиотензин-альдостероновую систему, способствуя тем самым развитию гипокалиемии и артериальной гипертензии. Катаболическое влияние на костную ткань сопровождается вымыванием и снижением реабсорбции кальция в желудочно-кишечном тракте и развитием остеопороза. Андрогенные свойства стероидов вызывают нарушение функции яичников.
Формы клинического течения болезни Иценко-Кушинга
Тяжесть течения болезни Иценко-Кушинга может быть легкой, средней или тяжелой. Легкая степень заболевания сопровождается умеренно-выраженными симптомами: менструальная функция может быть сохранена, остеопороз иногда отсутствует. При средней степени тяжести болезни Иценко-Кушинга симптоматика выражена ярко, однако осложнения не развиваются. Тяжелая форма заболевания характеризуется развитием осложнений: атрофии мышц, гипокалиемии, гипертонической почки, тяжелых психических расстройств и т. д.
По скорости развития патологических изменений различают прогрессирующее и торпидное течение болезни Иценко-Кушинга. Прогрессирующее течение характеризуется быстрым (в течение 6-12 месяцев) нарастанием симптомов и осложнений заболевания; при торпидном течении патологические изменения формируются постепенно, на протяжении 3-10 лет.
Симптомы болезни Иценко-Кушинга
При болезни Иценко-Кушинга развиваются нарушения жирового обмена, изменения со стороны костной, нервно-мышечной, сердечно-сосудистой, дыхательной, половой, пищеварительной системы, психики.
Пациенты с болезнью Иценко-Кушинга отличаются кушингоидной внешностью, обусловленной отложением жировой ткани в типичных местах: на лице, шее, плечах, молочных железах, спине, животе. Лицо имеет лунообразную форму, образуется жировой «климактерический горбик» в области VII шейного позвонка, увеличивается объем грудной клетки и живота; при этом конечности остаются относительно худыми. Кожа становится сухой, шелушащейся, с выраженным багрово-мраморным рисунком, стриями в области молочных желез, плеч, живота, внутрикожными кровоизлияниями. Нередко отмечается возникновение акне или фурункулов.
Эндокринные нарушения у женщин с болезнью Иценко-Кушинга выражаются нарушением менструального цикла, иногда - аменореей. Отмечается избыточное оволосение тела (гирсутизм), рост волос на лице и выпадение волос на голове. У мужчин наблюдается уменьшение и выпадение волос на лице и на теле; снижение полового влечения, импотенция. Начало болезни Иценко-Кушинга в детском возрасте, может приводить к задержке полового развития вследствие снижения секреции гонадотропных гормонов.
Изменения со стороны костной системы, являющиеся следствием остеопороза, проявляются болями, деформацией и переломами костей, у детей - задержкой роста и дифференцировки скелета. Сердечно-сосудистые нарушения при болезни Иценко-Кушинга могут включать артериальную гипертензию, тахикардию, электролитно-стероидную кардиопатию, развитие хронической сердечной недостаточности. Пациенты с болезнью Иценко-Кушинга подвержены частой заболеваемости бронхитом, пневмонией, туберкулезом.
Поражение пищеварительной системы сопровождается появлением изжоги, болей в эпигастрии, развитием хронического гиперацидного гастрита, стероидного сахарного диабета, «стероидных» язв желудка и 12-перстной кишки, желудочно-кишечными кровотечениями. Вследствие поражения почек и мочевыводящих путей могут возникать хронический пиелонефрит, мочекаменная болезнь, нефросклероз, почечная недостаточность вплоть до уремии.
Неврологические нарушения при болезни Иценко-Кушинга могут выражаться в развитии болевого, амиотрофического, стволово-мозжечкового и пирамидного синдромов. Если болевой и амиотрофический синдромы потенциально обратимы под воздействием адекватной терапии болезни Иценко-Кушинга, то стволово-мозжечковый и пирамидный синдромы являются необратимыми. При стволово-мозжечковом синдроме развиваются атаксия, нистагм, патологические рефлексы. Пирамидный синдром характеризуется сухожильной гиперрефлексией, центральным поражением лицевого и подъязычного нервов с соответствующей симптоматикой.
При болезни Иценко-Кушинга могут иметь место психические расстройства по типу неврастенического, астеноадинамического, эпилептиформного, депрессивного, ипохондрического синдромов. Характерно снижение памяти и интеллекта, вялость, уменьшение величины эмоциональных колебаний; пациентов могут посещать навязчивые суицидальные мысли.
Диагностика болезни Иценко-Кушинга
Разработка диагностической и лечебной тактики при болезни Иценко-Кушинга требует тесного сотрудничества эндокринолога, невролога, кардиолога, гастроэнтеролога, уролога, гинеколога.
При болезни Иценко-Кушинга отмечаются типичные изменения биохимических показателей крови: гиперхолестеринемия, гиперглобулинемия, гиперхлоремия, гипернатриемия, гипокалиемия, гипофосфатемия, гипоальбуминемия, снижение активности щелочной фосфатазы. При развитии стероидного сахарного диабета регистрируются глюкозурия и гипергликемия. Исследование гормонов крови выявляет повышение уровня кортизола, АКТГ, ренина; в моче обнаруживаются эритроциты, белок, зернистые и гиалиновые цилиндры, увеличивается выделение 17-КС, 17-ОКС, кортизола.
С целью дифференциальной диагностики болезни и синдрома Иценко-Кушинга выполняются диагностические пробы с дексаметазоном и метопироном (проба Лиддла). Повышение экскреции 17-ОКС с мочой после приема метопирона или снижение экскреции 17-ОКС более чем на 50% после введения дексаметазона указывает на болезнь Иценко-Кушинга, тогда как отсутствие изменений экскреции 17-ОКС свидетельствует в пользу синдрома Иценко-Кушинга.
С помощью рентгенографии черепа (турецкого седла) выявляются макроаденомы гипофиза; при КТ и МРТ головного мозга с введением контраста - микроаденомы (в 50-75% случаев). При рентгенографии позвоночника обнаруживаются выраженные признаки остеопороза.
Исследование надпочечников (УЗИ надпочечников, МРТ надпочечников, КТ, сцинтиграфия) при болезни Иценко-Кушинга выявляет двустороннюю гиперплазию надпочечников. В то же время, несимметричное одностороннее увеличение надпочечника указывает на глюкостерому. Дифференциальная диагностика болезни Иценко-Кушинга проводится с аналогичным синдромом, гипоталамическим синдромом пубертатного периода, ожирением.
Лечение болезни Иценко-Кушинга
При болезни Иценко-Кушинга требуется устранить гипоталамические сдвиги, нормализовать секрецию АКТГ и кортикостероидов, восстановить нарушенный обмен веществ. Для лечения заболевания может применяться медикаментозная терапия, гамма-, рентгенотерапия, протонотерапия гипоталамо-гипофизарной области, хирургическое лечение, а также сочетание различных методов.
Медикаментозная терапия применяется в начальных стадиях болезни Иценко-Кушинга. С целью блокады функции гипофиза назначается резерпин, бромокриптин. Кроме препаратов центрального действия, подавляющих секрецию АКТГ, в терапии болезни Иценко-Кушинга могут применяться блокаторы синтеза стероидных гормонов в надпочечниках. Проводится симптоматическая терапия, направленная на коррекцию белкового, минерального, углеводного, электролитного обмена.
Гамма-, рентгено- и протонотерапия обычно проводятся пациентам, у которых отсутствуют рентгенологические данные за опухоль гипофиза. Одним из методов лучевой терапии является стереотаксическая имплантация в гипофиз радиоактивных изотопов. Обычно через несколько месяцев после лучевой терапии наступает клиническая ремиссия, которая сопровождается снижением массы тела, АД, нормализаций менструального цикла, уменьшением поражения костной и мышечной систем. Облучение области гипофиза может сочетаться с односторонней адреналэктомией или направленной деструкцией гиперплазированного вещества надпочечника.
При тяжелой форме болезни Иценко-Кушинга может быть показано двустороннее удаление надпочечников (двусторонняя адреналэктомия), требующее в дальнейшем пожизненной ЗТ глюкокортикоидами и минералокортикоидами. В случае выявления аденомы гипофиза производится эндоскопическое трансназальное или транскраниальное удаление опухоли, транссфеноидальная криодеструкция. После аденомэктомии ремиссия наступает в 70-80% случаев, примерно у 20% может возникать рецидив опухоли гипофиза.
Прогноз и профилактика болезни Иценко-Кушинга
Прогноз болезни Иценко-Кушинга определяется длительностью, тяжестью заболевания, возрастом больного. При раннем лечении и легкой форме заболевания у молодых пациентов возможно полное выздоровление. Длительное течение болезни Иценко-Кушинга, даже при устранении первопричины, приводит к стойким изменениям в костной, сердечно-сосудистой, мочевыводящей системах, что нарушает трудоспособность и отягощает прогноз. Запущенные формы болезни Иценко — Кушинга заканчиваются летальным исходом в связи с присоединением септических осложнений, почечной недостаточности.
Пациенты с болезни Иценко-Кушинга должны наблюдаться эндокринологом, кардиологом, неврологом, гинекологом-эндокринологом; избегать чрезмерных физических и психо-эмоциональных нагрузок, работы в ночную смену. Предупреждение развития болезни Иценко-Кушинга сводится к общепрофилактическим мерам - профилактике ЧМТ, интоксикаций, нейроинфекций и т. д.
Синдром Иценко-Кушинга (гиперкортицизм)
Синдром Иценко-Кушинга - патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Следует отличать синдром Иценко-Кушинга от болезни Иценко-Кушинга, под которой понимают вторичный гиперкортицизм, развивающийся при патологии гипоталамо-гипофизарной системы. Диагностика синдрома Иценко-Кушинга включает исследование уровня кортизола и гипофизарных гормонов, дексаметазоновую пробу, МРТ, КТ и сцинтиграфию надпочечников. Лечение синдрома Иценко-Кушинга зависит от его причины и может заключатся в отмене глюкокортикоидной терапии, назначении ингибиторов стероидогенеза, оперативном удалении опухоли надпочечников.
Синдром Иценко-Кушинга - патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Глюкокортикоидные гормоны участвуют в регуляции всех видов обмена веществ и многих физиологических функций. Работу надпочечников регулирует гипофиз путем секреции АКТГ - адренокортикотропного гормона, активизирующего синтез кортизола и кортикостерона. Деятельностью гипофиза управляют гормоны гипоталамуса - статины и либерины.
Такая многоступенчатая регуляция необходима для обеспечения слаженности функций организма и обменных процессов. Нарушение одного из звеньев этой цепи может вызвать гиперсекрецию глюкокортикоидных гормонов корой надпочечников и привести к развитию синдрома Иценко-Кушинга. У женщин синдром Иценко-Кушинга встречается в 10 раз чаще, чем у мужчин, развиваясь, преимущественно, в возрасте 25-40 лет.
Различают синдром и болезнь Иценко-Кушинга: последняя клинически проявляется той же симптоматикой, но в ее основе лежит первичное поражение гипоталамо-гипофизарной системы, а гиперфункция коры надпочечников развивается вторично. У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, иногда развивается псевдо-синдром Иценко-Кушинга.
Причины и механизм развития синдрома Иценко-Кушинга
Синдром Иценко-Кушинга - широкое понятие, включающее комплекс различных состояний, характеризующихся гиперкортицизмом. Согласно современным исследования в области эндокринологии более 80% случаев развития синдрома Иценко-Кушинга связано с повышенной секрецией АКТГ микроаденомой гипофиза (болезнь Иценко-Кушинга). Микроаденома гипофиза представляет небольшую (не более 2 см), чаще доброкачественную, железистую опухоль, продуцирующую адренокортикотропный гормон.
У 14-18% пациентов причиной синдрома Иценко-Кушинга является первичное поражение коры надпочечников в результате гиперпластических опухолевых образований коры надпочечников - аденомы, аденоматоза, аденокарциномы.
1-2% заболевания вызывается АКТГ-эктопированным или кортиколиберин-эктопированным синдромом - опухолью, секретирующей кортикотропный гормон (кортикотропиномой). АКТГ-эктопированный синдром может вызываться опухолями различных органов: легких, яичек, яичников, тимуса, околощитовидных, щитовидной, поджелудочной, предстательной железы. Частота развития лекарственного синдром Иценко-Кушинга зависит от правильности применения глюкокортикоидов в лечении пациентов с системными заболеваниями.
Гиперсекреция кортизола при синдроме Иценко-Кушинга вызывает катаболический эффект - распад белковых структур костей, мышц (в том числе и сердечной), кожи, внутренних органов и т. д., со временем приводя к дистрофии и атрофии тканей. Усиление глюкогенеза и всасывания в кишечнике глюкозы вызывает развитие стероидной формы диабета. Нарушения жирового обмена при синдроме Иценко-Кушинга характеризуется избыточным отложением жира на одних участках тела и атрофией на других ввиду их разной чувствительности к глюкокортикоидам. Влияние избыточного уровня кортизола на почки проявляется электролитными расстройствами - гипокалиемией и гипернатриемией и, как следствие, повышением артериального давления и усугублением дистрофических процессов в мышечной ткани.
В наибольшей степени от гиперкортицизма страдает сердечная мышца, что проявляется в развитии кардиомиопатии, сердечной недостаточности и аритмий. Кортизол оказывает угнетающее действие на иммунитет, вызывая у пациентов с синдромом Иценко-Кушинга склонность к инфекциям. Течение синдрома Иценко-Кушинга может быть легкой, средней и тяжелой формы; прогрессирующим (с развитием всего симптомокомплекса за 6-12 месяцев) или постепенным (с нарастанием в течение 2-10 лет).
Симптомы синдрома Иценко-Кушинга
Наиболее характерным признаком синдрома Иценко-Кушинга служит ожирение, выявляемое у пациентов более чем в 90% случаев. Перераспределение жира носит неравномерный характер, по кушингоидному типу. Жировые отложения наблюдаются на лице, шее, груди, животе, спине при относительно худых конечностях («колосс на глиняных ногах»). Лицо становится лунообразным, красно-багрового цвета с цианотичным оттенком («матронизм»). Отложение жира в области VII шейного позвонка создает, так называемый, «климактерический» или «бизоний» горб. При синдроме Иценко-Кушинга ожирение отличает истонченная, почти прозрачная кожа на тыльных сторонах ладоней.
Со стороны мышечной системы наблюдается атрофия мышц, снижение тонуса и силы мускулатуры, что проявляется мышечной слабостью (миопатией). Типичными признаками, сопровождающими синдром Иценко-Кушинга, являются «скошенные ягодицы» (уменьшение объема бедренных и ягодичных мышц), «лягушачий живот» (гипотрофия мышц живота), грыжи белой линии живота.
Кожа у пациентов с синдромом Иценко-Кушинга имеет характерный «мраморный» оттенок с хорошо заметным сосудистым рисунком, склонна к шелушению, сухости, перемежается с участками потливости. На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются полосы растяжения кожи - стрии багровой или цианотичной окраски, длиной от нескольких миллиметров до 8 см и шириной до 2 см. Наблюдаются кожные высыпания (акне), подкожные кровоизлияния, сосудистые звездочки, гиперпигментация отдельных участков кожи.
При гиперкортицизме нередко развивается истончение и повреждение костной ткани - остеопороз, ведущий к сильным болезненным ощущениям, деформации и переломам костей, кифосколиозу и сколиозу, более выраженных в поясничном и грудном отделах позвоночника. За счет компрессии позвонков пациенты становятся сутулыми и меньше ростом. У детей с синдромом Иценко-Кушинга наблюдается отставание в росте, вызванное замедлением развития эпифизарных хрящей.
Нарушения со стороны сердечной мышцы проявляются в развитии кардиомиопатии, сопровождающейся аритмиями (фибрилляцией предсердий, экстрасистолией), артериальной гипертензией и симптомами сердечной недостаточности. Эти грозные осложнения способны привести к гибели пациентов. При синдроме Иценко-Кушинга страдает нервная система, что выражается в ее нестабильной работе: заторможенности, депрессиях, эйфории, стероидных психозах, суицидальных попытках.
В 10-20% случаев в ходе заболевания развивается стероидный сахарный диабет, не связанный с поражениями поджелудочной железы. Протекает такой диабет довольно легко, с длительным нормальным уровнем инсулина в крови, быстро компенсируется индивидуальной диетой и сахароснижающими препаратами. Иногда развиваются поли- и никтурия, периферические отеки.
Гиперандрогения у женщин, сопровождающая синдром Иценко-Кушинга, вызывает развитие вирилизации, гирсутизма, гипертрихоза, нарушений менструального цикла, аменореи, бесплодия. У пациентов-мужчин наблюдаются признаки феминизации, атрофия яичек, снижение потенции и либидо, гинекомастия.
Осложнения
Хроническое, прогрессирующее течение синдрома Иценко-Кушинга с нарастающей симптоматикой может приводить к гибели пациентов в результате осложнений, несовместимых с жизнью: декомпенсации сердечной деятельности, инсультов, сепсиса, тяжелого пиелонефрита, хронической почечной недостаточности, остеопороза с множественными переломами позвоночника и ребер.
Неотложным состоянием при синдроме Иценко-Кушинга является адреналовый (надпочечниковый) криз, проявляющийся нарушением сознания, артериальной гипотензией, рвотой, болями в животе, гипогликемией, гипонатриемией, гиперкалиемией и метаболическим ацидозом.
В результате снижения резистентности к инфекциям у пациентов с синдромом Иценко-Кушинга нередко развиваются фурункулез, флегмоны, нагноительные и грибковые заболевания кожи. Развитие мочекаменной болезни связано с остеопорозом костей и выделением с мочой избытка кальция и фосфатов, приводящих к образованию оксалатных и фосфатных камней в почках. Беременность у женщин с гиперкортицизмом часто заканчивается выкидышем или осложненными родами.
Диагностика синдрома Иценко-Кушинга
При подозрении у пациента синдрома Иценко-Кушинга на основании амнестических и физикальных данных и исключении экзогенного источника поступления глюкокортикоидов (в т. ч. ингаляционного и внутрисуставного), в первую очередь выясняется причина гиперкортицизма. Для этого используется скрининговые тесты:
- определение экскреции кортизола в суточной моче: повышение кортизола в 3-4 раза и более свидетельствует о достоверности диагноза синдрома или болезни Иценко-Кушинга.
- малую дексаметазоновую пробу: в норме прием дексаметазона снижает уровень кортизола более чем в половину, а при синдроме Иценко-Кушинга снижения не происходит.
Дифференциальную диагностику между болезнью и синдромом Иценко-Кушинга позволяет провести большая дексаметазоновая проба. При болезни Иценко-Кушинга прием дексаметазона приводит к снижению концентрации кортизола более чем в 2 раза от исходного; при синдроме снижения кортизола не происходит.
В моче повышено содержание 11-ОКС (11-оксикетостероидов) и снижено 17-КС. В крови гипокалиемия, увеличение количества гемоглобина, эритроцитов и холестерина. Для определения источника гиперкортицизма (двусторонняя гиперплазия надпочечников, аденома гипофиза, кортикостерома) проводится МРТ или КТ надпочечников и гипофиза, сцинтиграфия надпочечников. С целью диагностики осложнений синдрома Иценко-Кушинга (остеопороза, компрессионных переломов позвонков, перелома ребер и т. д.) проводится рентгенография и КТ позвоночника, грудной клетки. Биохимическое исследование показателей крови диагностирует электролитные нарушения, стероидный сахарный диабет и др.
Лечение синдрома Иценко-Кушинга
При ятрогенной (лекарственной) природе синдрома Иценко-Кушинга необходима постепенная отмена глюкокортикоидов и замена их на другие иммунодепрессанты. При эндогенной природе гиперкортицизма назначаются препараты, подавляющие стероидогенез (аминоглютетимид, митотан).
При наличии опухолевого поражения надпочечников, гипофиза, легких проводится хирургическое удаление новообразований, а при невозможности - одно- или двусторонняя адреналэктомия (удаление надпочечника) или лучевая терапия гипоталамо-гипофизарной области. Лучевую терапию часто проводят в комбинации с хирургическим или медикаментозным лечением для усиления и закрепления эффекта.
Симптоматическое лечение при синдроме Иценко-Кушинга включает применение гипотензивных, мочегонных, сахароснижающих препаратов, сердечных гликозидов, биостимуляторов и иммуномодуляторов, антидепрессантов или седативных средств, витаминотерапию, лекарственную терапию остеопороза. Проводится компенсация белкового, минерального и углеводного обмена. Послеоперационное лечение пациентов с хронической надпочечниковой недостаточностью, перенесших адреналэктомию, состоит в постоянной заместительной гормональной терапии.
Прогноз синдрома Иценко-Кушинга
При игнорировании лечения синдрома Иценко-Кушинга развиваются необратимые изменения, приводящие к летальному исходу у 40-50% пациентов. Если причиной синдрома явилась доброкачественная кортикостерома, прогноз удовлетворительный, хотя функции здорового надпочечника восстанавливаются только у 80% пациентов. При диагностике злокачественных кортикостером прогноз пятилетней выживаемости - 20-25% (в среднем 14 месяцев). При хронической надпочечниковой недостаточности показана пожизненная заместительная терапия минерало- и глюкокортикоидами.
В целом прогноз синдрома Иценко-Кушинга определяется своевременностью диагностики и лечения, причинами, наличием и степенью выраженности осложнений, возможностью и эффективностью оперативного вмешательства. Пациенты с синдромом Иценко-Кушинга находятся на динамическом наблюдении у эндокринолога, им не рекомендуются тяжелые физические нагрузки, ночные смены на производстве.
Болезнь Иценко — Кушинга - симптомы и лечение
Что такое болезнь Иценко — Кушинга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ворожцова Е. И., эндокринолога со стажем в 12 лет.
Над статьей доктора Ворожцова Е. И. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
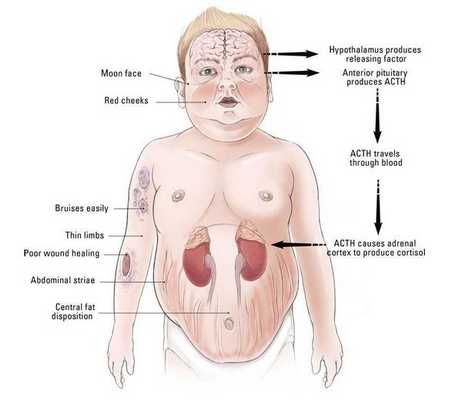
Болезнь Иценко — Кушинга (БИК) — тяжёлое многосистемное заболевание гипоталомо-гипофизарного происхождения, клинические проявления которого обусловлены гиперсекрецией гормонов коры надпочечников. [1] Является АКТГ-зависимой формой гиперкортицизма (заболевания, связанного с избыточным выделением гормонов корой надпочечников).
Основная причина заболевания — кортикотрофная микроаденома (доброкачественная опухоль) гипофиза. Возникновение последней может быть связано со множеством факторов. Часто заболевание развивается после травмы головного мозга, беременности, родов, нейроинфекции.
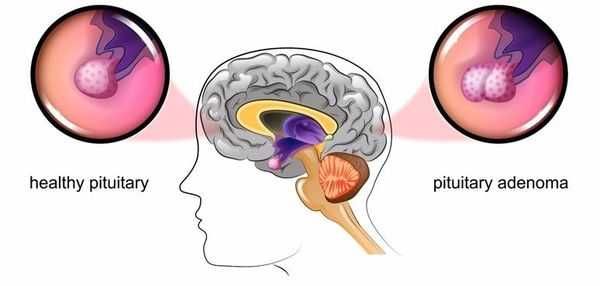
Болезнь Иценко — Кушинга является редким заболеванием, частота встречаемости которого составляет 2-3 новых случая в год на один миллион населения. [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни Иценко — Кушинга
Клинические признаки данной болезни обусловлены гиперсекрецией кортикостероидов. В большинстве случаев первым клиническим признаком является ожирение, которое развивается на лице, шее, туловище и животе, при этом конечности становятся тонкими. Позднее проявляются кожные изменения — истончение кожи, трудно заживающие раны, яркие стрии (растяжки), гиперпигментация кожи, гирсутизм (избыточное появление волос на лице и теле).
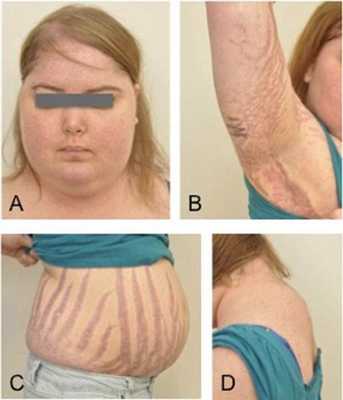
Также важным и частым симптомом является мышечная слабость, развитие остеопороза.
Артериальная гипертензия при БИК носит постоянный и умеренный характер, в редких случаях артериальное давление остаётся в норме. Это связано с тем, что глюкокортикоиды (гормоны, вырабатываемые корой надпочечников) повышают сосудистый тонус и чувствительность адренорецепторов к катехоламинам (природным веществам, контролирующим межклеточное взаимодействие в организме).
Более чем у половины больных возникают нарушения психики. Наиболее частые из них: эмоциональная неустойчивость, депрессия, раздражительность, панические атаки, расстройство сна.
Нарушения менструального цикла (редкие, скудные менструации или их отсутствие) встречается у 70-80% пациенток, также довольно часто встречается бесплодие. У мужчин при БИК снижается половое влечение и возникает эректильная дисфункция.
Болезнь Иценко — Кушинга сопровождается иммунодефицитом, который проявляется в виде рецидивирующей инфекции (чаще всего возникает хронический пиелонефрит).
Частота клинических проявлений БИК: [3]
- лунообразное лицо — 90%;
- нарушенная толерантность к глюкозе — 85%;
- абдоминальный тип ожирения и гипертензия — 80%;
- гипогонадизм (недостаток тестостерона) — 75%;
- гирсутизм — 70%;
- остеопороз и мышечная слабость — 65%;
- стрии — 60%;
- отёк суставов, акне и отложение жира в области VII шейного позвонка — 55%;
- боли в спине — 50%;
- нарушения психики — 45%;
- ухудшение заживления ран — 35%;
- полиурия (избыточное мочеобразование), полидипсия (чрезмерная жажда) — 30%;
- кифоз (искривление позвоночника) — 25%; и полицитемия (увеличение концентрации эритроцитов в крови) — 20%.
Патогенез болезни Иценко — Кушинга
Патогенез данного заболевания носит многоступенчатый характер.
В кортикотрофах гипофиза возникают характерные рецепторно-пострецепторные дефекты, в дальнейшем приводящие к трансформации нормальных кортикотрофов в опухолевые с гиперпродукцией адрено-кортикотропного гормона и последующим развитием гиперкортицизма. [4]
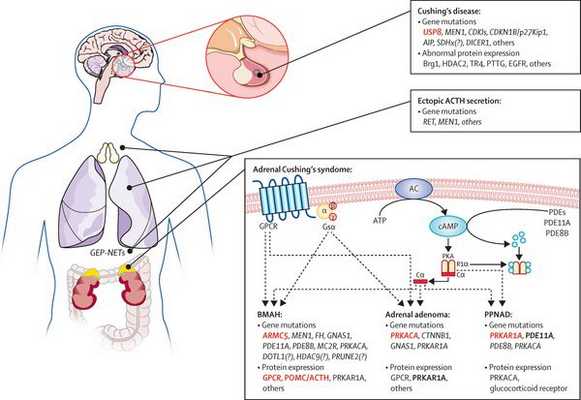
На трансформацию нормальных кортикотрофов в опухолевые влияют гормоны гипоталамуса и местные ростовые факторы:
- эпидермальный фактор роста (стимулирует рост клеток эпителия);
- цитокины (отвечают за межклеточное взаимодействие);
- грелин (нарушает углеводный обмен); [14]
- сосудистый эндотелиальный фактор роста (способствует росту клеток эндотелия).
Хронически повышенная концентрация АКТГ приводит к повышенной секреции кортизола, который и обуславливает характерную клиническую картину БИК.
Классификация и стадии развития болезни Иценко — Кушинга
Классификация БИК по степени тяжести: [5]
- лёгкая форма — симптомы выражены в умеренной степени;
- средняя форма — симптомы явно выражены, осложнения отсутствуют;
- тяжёлая форма — при наличии всех симптомов БИК возникают различные осложнения.
Классификация БИК по течению:
- торпидное (патологические изменения формируются постепенно, на протяжении 3-10 лет);
- прогрессирующее (нарастание симптомов и осложнений заболевания происходит в течение 6-12 месяцев от начала заболевания);
- циклическое (клинические проявления возникают периодически, непостоянно).
Осложнения болезни Иценко — Кушинга
- Сосудистая исердечная недостаточность. Данное осложнение развивается у половины пациентов после 40 лет. Данная патология может привести к смерти. В большинстве случаев это происходит по причине тромбоэмболии лёгочной артерии, острой сердечной недостаточности и отёка легких.
- Патологические остеопоретические переломы. Наиболее часто встречаются переломы позвоночника, рёбер, трубчатых костей.
- Хроническая почечная недостаточность. У 25-30% больных снижается клубочковая фильтрация и канальцевая реабсорбция (обратное поглощение жидкости).
- Стероидный сахарный диабет. Данное осложнение наблюдается у 10-15% пациентов с данным заболеванием.
- Атрофия мыщц, в результате которой появляется выраженная слабость. У больных возникают трудности не только при передвижении, но и в момент вставания.
- Нарушения зрения (катаракта, экзофтальм, нарушение полей зрения).
- Психические расстройства. Наиболее часто встречается бессонница, депрессия, панические атаки, параноидальные состояния, истерия.
Диагностика болезни Иценко — Кушинга
Диагноз «Болезнь Иценко — Кушинга» можно установить на основании характерных жалоб, клинических проявлений, гормонально-биохимических изменений и данных инструментальных исследований.
Исключительно важными гормональными показателями для данной патологии будут АКТГ и кортизол. Уровень АКТГ повышается и колеблется в пределах от 80 до 150 пг/мл. [7] Повышение уровня кортизола в крови не всегда является информативным, так как увеличение данного показателя может быть обусловлено рядом других причин (стрессы, алкоголизм, беременность, эндогенная депрессия, семейная резистентность (споротивляемость) к глюкокортикоидам и т. д.). В связи с этим разработаны методы исследования уровня свободного кортизола в суточной моче или слюне. Наиболее информативным является исследование свободного кортизола в слюне в 23:00. [6]
Для доказательства гиперкортицизма используется малый дексаметазоновый тест. При БИК данная проба будет отрицательной, так как подавление кортизола при приёме 1 мг дексаметазона не происходит. [7]
Биохимический анализ крови способен выявить многочиселнные измения:
- повышение в сыворотке крови уровня холестерина, хлора, натрия и глобулинов;
- снижение в крови концентрации калия, фосфатов и альбуминов;
- снижение активности щелочной фосфатазы.
После подтверждённого гиперкортицизма необходимо проведение инструментальных методов исследования (МРТ гипофиза, КТ надпочечников).
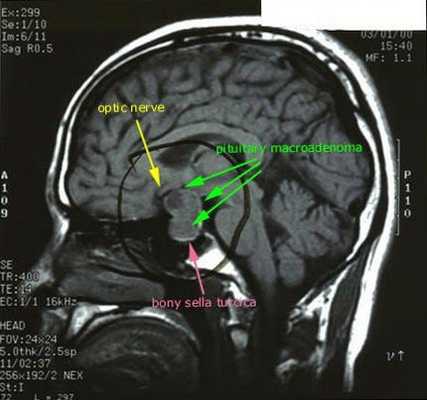
При БИК в 80-85% случаев выявляют микроаденому гипофиза (опухоль до 10 мм), у остальных 15-20% — макроаденому (доброкачественное новообразование от 10 мм). [7]
Лечение болезни Иценко — Кушинга
Медикаментозная терапия
В настоящее время эффективных лекарственных препаратов для лечения данной патологии не существует. В связи этим они используются либо при наличии противопоказаний для оперативного лечения, либо как вспомогательная терапия. Применяются следующие медикаменты:
- нейромодуляторы — блокируют образование АКТГ аденомой гипофиза (каберголин, бромкриптин, соматостатин); [8]
- препараты, блокирующие синтез стероидов в надпочечниках (кетоконазол, аминоглютетимид, митотан, метирапон);
- антагонисты глюкокортикоидов (мифепристон). [9]
Кроме препаратов данных групп пациентам назначается симптоматическая терапия для снижения симптомов гиперкортицизма и улучшения качества жизни пациента:
- гипотензивная терапия (ингибиторы АПФ, антагонисты кальция, диуретики, бета-адреноблокаторы);
- антирезорбтивная терапия при развитии стероидного остеопороза;
- препараты, корректирующие нарушения углеводного обмена (метформин, препараты сульфанилмочевины, инсулин);
- терапия, направленная на коррекцию дислипидемии;
- антиангинальная терапия.
Оперативная терапия
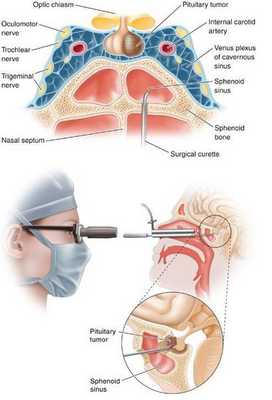
- Транссфеноидальная аденомэктомия в настоящее время считается наиболее эффективным и безопасным способом лечения БИК. [7] Противопоказаниями для данного вида лечения служат супраселлярный рост аденомы с прорастанием в боковые желудочки, тяжёлые сопутствующие заболевания, определяющие общий плохой послеоперационный прогноз. К осложнениям транссфеноидальной аденомэктомии относятся: ликворея (потеря спиномозговой жидкости), пансинусит (воспаление всех пазух носовой полости), несахарный диабет, приходящий гипокортицизм.
- Двусторонняя адреналэктомия используется при неэффективности аденомэктомии и радиохирургии. [10]
Радиохирургия
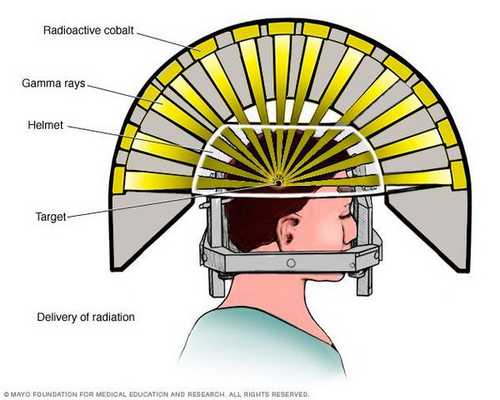
- Операция с помощью гамма-ножа. Во время проведения хирургического вмешательства луч радиации, направленный непосредственно в аденому гипофиза, разрушает её клетки. Данный метод лечения предотвращает рост опухоли при помощи однократной дозы радиации. Процедура длится около двух-трёх часов. Она не затрагивает окружающие структуры мозга, производится с точностью до 0,5 мм. Осложнения данной терапии — гиперемия (увеличение притока крови) в зоне облучения, алопеция (выпадение волос).
- Протонотерапия. [11] Данный вид лечения использует протонную энергию, которая генерируется в ядерных ускорителях. Протоны повреждают ДНК клеток, вследствие чего они погибают. Протоновый пучок фокусируют непосредственно на аденому, не повреждая окружающие ткани. Голова пациента фиксируется в специальной маске, которая изготавливается для каждого индивидуально. Во время процедуры облучения врач контролирует состояние больного, а операторы дистанционно наблюдают за пучком. Данный вид лечения обычно хорошо переносится пациентами. Улучшение самочувствия наблюдается уже через 1-1,5 месяца.
- Мегавольтное тормозное излучение медицинских ускорителей позволяет проникать электронам на большие расстояния. Данный вид терапии часто даёт хорошие результаты, но, одновременно с этим, усложняет дозиметрию (расчёты ионизирующих излучений), что может привести к опасным радиационным авариям.
Прогноз. Профилактика
Прогноз БИК зависит от нескольких показателей: формы и длительности заболевания, наличия осложнений, состояния иммунитета и других факторов.
Полное выздоровление и восстановление трудоспособности возможно при лёгкой форме болезни и небольшом стаже заболевания.
При средней и тяжёлой формах БИК трудоспособность крайне снижена или отсутствует. После проведённой двусторонней адреналэктомии развивается хроническая надпочечниковая недостаточность, которая диктует пожизненный приём глюко- и минералкортикоидов.
В целом любое лечение, как правило, приводит к улучшению качества жизни больного, однако она остаётся ниже, чем у лиц без данной патологии.
Болезнь Иценко — Кушинга — тяжёлое хроническое заболевание, которое при отсутствии своевременного лечения может стать причиной летального исхода. Смертность при данной патологии составляет 0,7%.
Пятилетняя выживаемость при БИК без проведения лечения составляет 50%, но заметно улучшается даже если проводить только паллиативное лечение (при двухсторонней адреналэктомии выживаемость увеличивается до 86%). [13]
Первичной профилактики БИК не существует. Вторичная профилактика заболевания направлена на предотвращение рецидива болезни.
Болезнь Иценко-Кушинга
Болезнь Иценко-Кушинга - тяжелое заболевание, сопровождающееся появлением множества специфических симптомов и развивающееся вследствие повышенной продукции гормонов коры надпочечников, что обусловлено избыточной секрецией АКТГ клетками гиперплазированной или опухолевой ткани гипофиза. [1,4].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Диагностика и лечение болезни Иценко-Кушинга
Код протокола:
Код МКБ-10: Е 24.0
Сокращения, используемые в протоколе:
АКТГ - адренокортикотропный гормон
БИК - Болезнь Иценко-Кушинга
ВСМП - высокоспециализированная медицинская помощь
ЛПНП - липопротеиды низкой плотности
ЛПВП - липопротеиды высокой плотности
ТТГ - тиреотропный гормон
ЛГ - лютеинизирующий гормон
ФСГ - фолликулостимулирующий гормон
Дата разработки протокола: апрель 2013.
Категория пациентов: больные с БИК.
Пользователи протокола: врачи-эндокринологи поликлиник и стационаров, нейрохирурги, врачи ПМСП, невропатологи, окулисты, врачи других специальностей, выявившие БИК впервые.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
Выделяют:
- Болезнь Иценко - Кушинга, обусловленную опухолью гипофиза
- Болезнь Иценко - Кушинга, развившуюся в результате гиперплазии гипофиза [1,4].
Степени тяжести БИК
Легкая - характеризуется умеренной выраженностью симптомов заболевания; некоторые симптомы (остеопороз, нарушение менструальной функции) могут отсутствовать.
Средней тяжести - характеризуется выраженностью всех симптомов заболевания, но отсутствием осложнений.
Тяжелая форма - наряду с развитием всех симптомов заболевания наблюдаются различные осложнения: сердечно-легочная недостаточность, гипертоническая почка, патологические переломы костей, стероидный диабет, прогрессирующая миопатия, связанная с атрофией мышц и гипокалиемией, тяжелые психические расстройства.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий [1,4,5]
Основные диагностические мероприятия
Амбулаторно
- Определение уровня кортизола в крови в 8ч.
- Малая дексаметазоновая проба
- МРТ области турецкого седла с контрастированием
- УЗИ надпочечников
- КТ надпочечников
В стационаре
- Определение уровня АКТГ в сыворотке крови в 8ч. и в 22 ч.
- Большая дексаметазоновая проба
- Исследование концентрации АКТГ после раздельной катетеризации в крови, оттекающей из каменистых синусов (по показаниям)
- -Т или МРТ органов грудной клетки, средостения, брюшной полости, малого таза ( по показаниям, при подозрении на эктопическую секрецию)
- Сканирование с меченым октреотидом (по показаниям).
Дополнительные диагностические мероприятия
Амбулаторно:
- Общий анализ крови
- Общий анализ мочи
- Гликемия натощак
- Коагулограмма
- Время свертывания крови
- Кровь на ВИЧ
- Кровь на маркеры гепатита «В» и «С»
- Кровь на RW
- Липидный спектр крови (холестерин, триглицериды, ЛПНП, ЛПВП)
- Креатинин крови
- АЛТ, АСТ крови
- Рентгенография грудного и поясничного отделов позвоночника.
- Денситометрия поясничного отдела позвоночника, проксимального отдела бедра
- Рентгенография черепа
- ЭКГ
- ЭхоКГ (по показаниям)
В стационаре
- Определение секреции ТТГ, Т4, ФСГ, ЛГ, пролактина, эстрадиола, тестостерона в сыворотке крови (по показаниям)
- Определение уровня общего Са и Са++ в крови
- Определение уровня К+, Na+ и хлоридов в крови
Диагностические критерии [1,4,5]
Жалобы и анамнез:
Характерны жалобы на:
- прибавку массы тела и изменение внешности
- общую слабость, слабость в мышцах рук и ног
- снижение памяти
- депрессию
- боли в костях
- повышение АД
При сборе анамнеза уточнить время появления и темпы прогрессирования симптомов, выяснить наличие СД, остеопороза, переломов позвонков, ребер, склонность к инфекциям, наличие мочекаменной болезни, прием глюкокортикоидов.
Физикальное обследование
Следует обратить внимание на: степень и тип ожирения, овал и цвет лица, состояние кожи, наличие стрий, величину АД, наличие или отсутствие гирсутизма, психоэмоционалное состояние пациента.
Основные клинические проявления заболевания:
- Диспластическое ожирение по кушингоидному типу.
- Лунообразное лицо (матронизм)
- Трофические изменения кожи - сухость, истончение, мраморность, подкожные кровоизлияния, широкие багровые стрии с минус-тканью.
- Артериальная гипертония, глухость сердечных тонов
- Энцефалопатия
- Миопатия с мышечной атрофией
- Системный остеопороз, деформация позвоночника
- Нарушение углеводного обмена
- Вторичный гипогонадизм у мужчин
- Вирильный синдром у женщин
- Вторичный иммунодефицит [1,2].
Лабораторные исследования:
- Определение уровня кортизола в крови в 8ч. и в 22 часа
- Малая дексаметазоновая проба (для дифференциальной диагностики с гипоталамическим синдромом).
Малая дексаметазоновая проба
В первый день в 8.00 производится забор крови из вены для определения исходного уровня кортизола; в 23.00 дают внутрь 1 мг дексаметазона. На следующий день в 8.00 производят забор крови для повторного определения уровня кортизола.
У здоровых людей назначение дексаметазона приводит к подавлению секреции кортизола более чем в 2 раза или снижению его до уровня менее 80 нмоль/л.
Дифференциальная диагностика АКТГ-зависимого и АКТГ-независимого гиперкортицизма
- Определение уровня АКТГ в сыворотке крови в 8ч. и 22 ч.
- Большая дексаметазоновая проба
Большая дексаметазоновая проба основана на подавлении продукции эндогенного АКТГ по принципу обратной связи.
Ночной тест. В первый день в 8.00 производится забор крови для определения исходного уровня кортизола; в 24 часа пациент принимает 8 мг дексаметазона внутрь. На второй день в 8.00 - забор крови для повторного определения уровня кортизола.
При БИК уровень кортизола снижается на 50% от исходного. При синдроме эктопической продукции АКТГ снижение уровня кортизола более чем на 50% наблюдается редко. При надпочечниковой форме снижения кортизола нет. [1,2]
Для уточнения состояния и выявления метаболических нарушений
- Клинический анализ крови
- Клинический анализ мочи
- Биохимический анализ крови: калий, натрий, кальций ионизированный, фосфор, щелочная фосфатаза, креатинин, общий белок, ACT, АЛТ.
- Определение глюкозы в крови натощак, тест толерантности к глюкозе
- Исследование липидного профиля
- Оценка коагулограммы
- Уровни ТТГ, св Т4, ФСГ, ЛГ, пролактина, эстрадиола, тестостерона в сыворотке крови [1,2].
Инструментальные исследования:
Топическая диагностика
- Рентгенография костей черепа;
- МРТ области турецкого седла с контрастированием;
- Исследование концентрации АКТГ после раздельной катетеризации каменистых синусов (для уточнения локализации источника повышенной продукции АКТГ);
- УЗИ надпочечников;
- КТ надпочечников;
- КТ или МРТ органов грудной клетки, средостения, брюшной полости, малого таза (при подозрении на эктопическую секрецию);
- Сканирование с меченным октреотидом (по показаниям);
- ЭКГ, Эхо-КГ;
- Рентгенография грудного и поясничного отделов позвоночника;
- Денситометрия [1,2].
Консультации специалистов:
- Окулист: офтальмоскопия, периметрия
- Нейрохирург: определение тактики ведения больного
- Радиолог: решение вопроса о целесообразности проведения лучевой терапии
- Кардиолог, уролог, гинеколог, невролог и др. по показаниям
Дифференциальный диагноз
Алгоритм дифференциальной диагностики БИК представлен ниже [1,2]
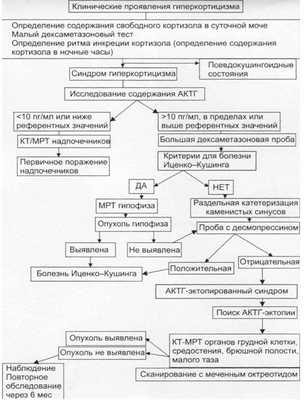
Лечение
Цели лечения [1,4,5]
Устранить /блокировать источник избыточной продукции АКТГ.
Нормализовать содержание АКТГ и кортизола в крови.
Добиться регрессии основных симптомов заболевания.
Критерии эффективности лечения [1,4,5]
- регрессия симптомов гиперкортицизма
- нормализация массы тела и распределения подкожно-жировой клетчатки
- нормализация артериального давления
- восстановление репродуктивной функции
- стойкая нормализация уровня АКТГ и кортизола в плазме крови с восстановлением их суточного ритма и нормальной реакцией на малый тест с дексаметазоном.
Тактика лечения
Немедикаментозное лечение:
Диета №8, гипокалорийная.
Режим щадящий.
Медикаментозное лечение используется как вспомогательное
Показано при:
- подготовке к оперативному лечению
- после проведения лучевой терапии до реализации ее эффекта
- после неудачного оперативного лечения [1,4,]
Ингибиторы стероидогенеза [1,2]
| Группа препаратов | Название препарата | Путь введения | Разовая доза мг суточная мг | Кратность приема/сутки | Длитель- ность |
| Противо- опухолевый | Аминоглютетимид | Внутрь | 250-500 |
Принципы медикаментозной терапии блокаторами биосинтеза гормонов коры надпочечника:
- Лечение начинать с максимальных доз
- При приеме препарата - контроль уровня кортизола в крови и суточной моче один раз в 10-14 дней
- Доза препарата определяется индивидуально под контролем уровня кортизола в крови
- Комбинированная терапия кетоконазолом и аминоглютетимидом более эффективна [1,2].
Другие методы лечения
Лучевая терапия [1,4,5,6]
Гамма-терапия
Суммарная доза 50 Грей за 20-25 сеансов
Показания к гамма-терапии
- Легкая форма БИК (монотерапия)
- БИК средней тяжести при невозможности проведения аденомэктомии или протонотерапии (монотерапия)
- Как дополнение к аденомэктомии при ее неэффективности (неполное удаление опухоли, продолженный рост, атипия клеток удаленной аденомы, наличие митозов в удаленной аденоме);
- В комбинации с адреналэктомией (односторонней или двусторонней) [1].
Противопоказания к проведению гамма-терапии
- Картина «пустого» турецкого седла или кистозной аденомы.
Оценка эффективности гамма-терапии:
- Эффективность оценивается через 8 и более месяцев и достигает максимума через 15-24 месяца.
- Ремиссия заболевания наступает у 66-70% больных. Эффективность этого вида лечения выше у пациентов молодого возраста (до 35 лет).
Протонное облучение*
Протонотерапия современный метод лучевой терапии, показан при аденомах не более 15 мм, позволяет применять дозу в 80-90 Грей одномоментно. При БИК эффективна у 80-90% больных через 2 года.
Хирургическое вмешательство:
Транссфеноидальная аденомэктомия - метод первого выбора для лечения АКТГ-продуцирующих опухолей [1,2].
Показания к аденомэктомии:
- Четко локализованная по МРТ опухоль гипофиза;
- Рецидив заболевания
- Подтвержденный на КТ или МРТ продолженный рост аденомы гипофиза в любые сроки после проведенного ранее нейрохирургического вмешательства [1,4,5,6].
Критерии успешности операции
- Низкие (неопределяемые) концентрации АКТГ в крови в первые дни после операции
- Клинические проявления надпочечниковой недостаточности в раннем послеоперационном периоде, требующие заместительной терапии глюкокортикоидами.
Противопоказания к аденомэктомии:
- тяжелые сопутствующие соматические заболевания, имеющие плохой прогноз;
- крайне тяжелые соматические проявления основного заболевания;
- специфические и неспецифические инфекционные заболевания [1].
Адреналэктомия
- Односторонняя адреналэктомия в сочетании с облучением гипофиза при средних и среднетяжелых формах болезни, если больному по каким-либо причинам не проводится аденомэктомия [1,2].
- Двусторонняя тотальная адреналэктомия проводится при тяжелой форме заболевания и прогрессировании гиперкортицизма [1,2].
Двусторонняя адреналэктомия является операцией, направленной на спасение жизни больного, но не на устранение причины заболевания, поэтому ее надо сочетать с лучевой терапией для профилактики развития синдрома Нельсона (прогрессирование роста аденомы гипофиза при отсутствии надпочечников) [1].
Профилактические мероприятия:
Первичная профилактика не известна.
Вторичная профилактика осложнений БИК заключается в скорейшей стойкой нормализации уровней АКТГ и кортизола в крови.
Дальнейшее ведение:
- В случае отсутствия ремиссии после оперативного лечения и/или лучевой терапии больной получает медикаментозную терапию под наблюдением эндокринолога по месту жительства.
- В период титрования дозы лекарственного препарата контроль уровня кортизола в крови производится 1 раз в месяц, затем - 1 раз в 2 месяца.
- Для определения достижения ремиссии необходимо отменить препараты на 1-2 месяца под контролем уровней кортизола и АКТГ в крови. При сохранении показателей гормонов на нормальном уровне лечение прекратить.
- При достижения ремиссии заболевания после аденомэктомии или многоэтапного лечения - контроль кортизола 1 раз в 3-6 месяцев и контрольная МРТ турецкого седла 1 раз в год.
- Лечение осложнений БИК - остеопороза, кардиопатии, энцефалопатии.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
- Наступление ремиссии после аденомэктомии
- Отсутствие осложнений после оперативного лечения (назальной ликвореи, синусита, гайморита, менингита)
- Отсутствие осложнений при проведении терапии ингибиторами стероидогенеза (токсические реакции со стороны печени, почек)
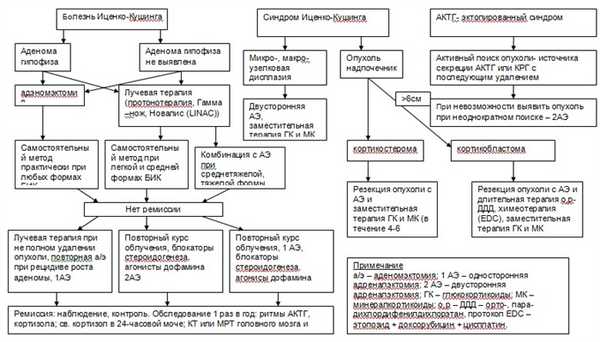
АЛГОРИТМ ЛЕЧЕНИЯ ГИПЕРКОРТИЦИЗМА [2]
Госпитализация
Показания для госпитализации:
1. Верификация диагноза БИК и определение тактики ведения. Плановая госпитализация в региональное специализированное эндокринологическое отделение *
2. Проведение трансназальной аденомэктомии в условиях ВСМП. Плановая госпитализация в профильные нейрохирургические отделения.
3. Для динамического наблюдения и лечения осложнений БИК плановая госпитализация в региональное специализированное эндокринологическое отделение
4. Проведение курса гамма-терапии. Плановая госпитализация в специализированное радиологическое отделение НИИ онкологии (Алматы) или региональные онкоцентры.
Для пациентов, проживающих в региональных центрах, где имеются оснащенные медицинские диагностические центры, возможно амбулаторное обследование и лечение.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Дедов И.И., Мельниченко Г.А., Эндокринология национальное руководство, Под. Ред. Дедова И.И., Мельниченко Г.А.,Москва, «ГЭОТАР - Медиа», 2012,633 - 646. 2. Алгоритмы диагностики и лечения гипоталамо-гипофизарных заболеваний. Под. Ред. Дедова И.И.,Мельниченко, Москва, 2011 г., 4,9. 3. Генри М. Кроненберг, Шломо Мелмед,Кеннет С., Полонски К., П.Рид Ларсен. Эндокринология по Вильямсу. Нейроэндокринология,М., «ГЭОТАР-Медиа», 2010, 321. 4. Генри М. Кроненберг, Шломо Мелмед,Кеннет С., Полонски К., П.Рид Ларсен. Эндокринология по Вильямсу. Заболевапния коры надпочечников и эндокринная артериальная гипертензия.,М. «ГЭОТАР-Медиа», 2010, 51 - 87. 5. Lamberts SWJ., Handbook of Cushings Disease. BioScientifica., 2011, 1 - 177 6. Buchfeider M., Schiaffer S., 2010 Pituitary Surgery for Cushing disease. Neuroendocrinology 92 (Sapp 1) 102 - 106.l
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
1. Базарбекова Р.Б. - д.м.н., профессор, заведующая кафедрой эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»
2. Косенко Т.Ф. - к.м.н., доцент кафедры эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»
3. Досанова А.К. - к.м.н., ассистент кафедры эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»Рецензенты:
Нурбекова А.А. -д.м.н., профессор кафедры эндокринологии КазНМУ имени С.Д. АсфендияроваУказание на отсутствие конфликта интересов: отсутствует.
Указание условий пересмотра протокола:
Отклонение от протокола допустимо при наличии сопутствующей патологии, индивидуальных противопоказаний к лечению. Данный протокол подлежит пересмотру каждые три года, либо при появлении новых доказанных данных по проведению процедуры реабилитации.Читайте также:
- Гемодинамика при дефекте межжелудочковой перегородки. Виды ДМЖП
- Случай амбулаторного лечения пациента с двухсторонним переломом нижней челюсти
- Энтеро-вирусные менингиты. Менингит коксаки. Редкие формы менингита.
- Генетическое и эндокринологическое обследование после выкидыша. Гены и гормоны
- Векторный анализ нормальной ЭКГ. Принципы анализа электрокардиограммы
