Воздухоносные ячейки сосцевидного отростка. Типы строения сосцевидного отростка
Добавил пользователь Евгений Кузнецов Обновлено: 01.02.2026
Наружное ухо образовано ушной раковиной и наружным слуховым проходом. Границей между наружным и средним ухом является барабанная перепонка.
Ушная раковина образована тремя тканями:
тонкой пластинкой гиалинового хряща, покрытого с обеих сторон надхрящницей, имеющего сложную выпукло-вогнутую форму, определяющую рельеф ушной раковины;
кожей очень тонкой, плотно прилегающей к надхрящнице и почти не имеющей жировой клетчатки;
подкожной жировой клетчаткой, расположенной в значительном количестве в нижнем отделе ушной раковины.
Обычно выделяют следующие элементы ушной раковины:
завиток - свободный верхне-наружный край раковины;
противозавиток - возвышение, идущее параллельно завитку;
козелок - выступающий участок хряща, расположенный впереди наружного слухового прохода и являющийся его частью;
противокозелок - выступ, расположенный кзади от козелка и разделяющей их вырезки;
мочку, или дольку, уха, лишенную хряща и состоящую из жировой клетчатки, покрытой кожей. Прикрепляется ушная раковина к височной кости рудиментарными мышцами. Анатомическое строение ушной раковины определяет особенности патологических процессов, развивающихся при травмах, с образованием отогематомы и перихондрита.
Иногда встречается врожденное недоразвитие ушной раковины - микротия или полное ее отсутствие анотия.
Наружный слуховой проход является каналом, который начинается воронкообразным углублением на поверхности ушной раковины и направляется у взрослого человека горизонтально спереди назад и снизу вверх до границы со средним ухом.
Различают следующие отделы наружного слухового прохода: наружный перепончато-хрящевой и внутренний - костный.
Наружный перепончато-хрящевой отдел занимает 2/3 длины. В этом отделе хрящевой тканью образована передняя и нижняя стенки, а задняя и верхняя имеют фиброзно-соединительную ткань.
Передняя стенка наружного слухового прохода граничит с суставом нижней челюсти, в связи с чем воспалительный процесс в этой области сопровождается резкой болезненностью при жевании.
Верхняя стенка отделяет наружное ухо от средней черепной ямки, поэтому при переломах основания черепа из уха вытекает ликвор с примесью крови. Хрящевая пластинка наружного слухового прохода прерывается двумя поперечными щелями, которые закрыты фиброзной тканью. Расположение их рядом со слюнной железой может способствовать распространению инфекции из наружного уха на слюнную железу и нижнечелюстной сустав.
Кожа хрящевого отдела содержит в большом количестве волосяные луковицы, сальные и серные железы. Последние представляют собой видоизмененные сальные железы, выделяющие специальный секрет, который вместе с отделяемым сальных желез и отторгшимся кожным эпителием образует ушную серу. Удалению подсохших пластинок серы способствуют колебания перепончато-хрящевого отдела наружного слухового прохода в процессе жевания. Наличие обильной жировой смазки в наружной части слухового прохода препятствует попаданию в него воды. Имеется тенденция сужения слухового прохода от входа до конца хрящевой части. Попытки удаления серы с помощью посторонних предметов могут привести к проталкиванию кусочков серы в костный отдел, откуда самостоятельная эвакуация ее невозможна. Создаются условия для образования серной пробки и развития воспалительных процессов наружного уха.
Внутренний костный отдел слухового прохода имеет в своей середине самое узкое место - перешеек, за которым расположен более широкий участок. Неумелые попытки извлечь инородное тело из слухового прохода могут привести к проталкиванию его за перешеек, что значительно затруднит дальнейшее удаление. Кожа костного отдела тонкая, не содержит волосяных луковиц и желез и переходит на барабанную перепонку, образуя ее наружный слой.
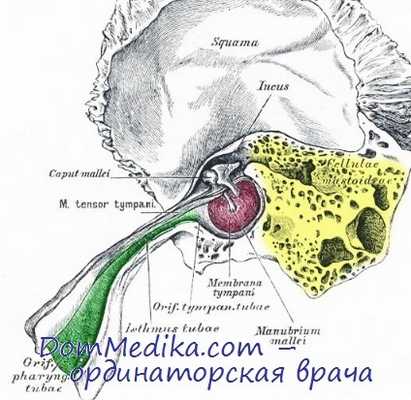
Среднее ухо состоит из следующих элементов: барабанной перепонки, барабанной полости, слуховых косточек, слуховой трубы и воздухоносных ячеек сосцевидного отростка.
Барабанная перепонка является границей между наружным и средним ухом и представляет собой тонкую, непроницаемую для воздуха и жидкости мембрану перламутрово-серого цвета. Большая часть барабанной перепонки находится в натянутом состоянии за счет фиксации в циркулярном желобе волокнисто-хрящевого кольца. В верхне-переднем отделе барабанная перепонка не натянута из-за отсутствия желоба и среднего фиброзного слоя.
Барабанная перепонка состоит из трех слоев:
1 - наружный - кожный является продолжением кожи наружного слухового прохода, истончен и не содержит желез и волосяных луковиц;
2 - внутренний - слизистый - является продолжением слизистой оболочки барабанной полости;
3 - средний - соединительно-тканный - представлен двумя слоями волокон (радиальных и циркулярных), обеспечивающих натянутое положение барабанной перепонки. При ее повреждении обычно образуется рубец за счет регенерации кожного и слизистого слоя.
Отоскопия - осмотр барабанной перепонки имеет большое значение при диагностике заболеваний уха, так как дает представление о процессах, происходящих в барабанной полости. Барабанная полость представляет собой куб неправильной формы объемом около 1 см3, расположенный в каменистой части височной кости. Делится барабанная полость на 3 отдела:
1 - верхний - аттик, или надбарабанное пространство (эпитимпанум), расположено выше уровня барабанной перепонки;
2 - средний - (мезотимпанум) расположен на уровне натянутой части барабанной перепонки;
3 - нижний - (гипотимпанум), находящийся ниже уровня барабанной перепонки и переходящий в слуховую трубу.
Барабанная полость имеет шесть стенок, которые выстланы слизистой, снабженной мерцательным эпителием.
1 - наружная стенка представлена барабанной перепонкой и костными частями наружного слухового прохода;
2 - внутренняя стенка является границей среднего и внутреннего уха и имеет два отверстия: окно преддверия и окно улитки, закрытое вторичной барабанной перепонкой;
3 - верхняя стенка (крыша барабанной полости) - является тонкой костной пластинкой, которая граничит со средней черепной ямкой и височной долей мозга;
4 - нижняя стенка (дно барабанной полости) - граничит с луковицей яремной вены;
5 - передняя стенка граничит с внутренней сонной артерией и в нижнем отделе имеет устье слуховой трубы;
6 - задняя стенка - отделяет барабанную полость от воздухоносных ячеек сосцевидного отростка и в верхней части сообщается с ними через вход в пещеру сосцевидного отростка.
Слуховые косточки представляют единую цепь от барабанной перепонки до овального окна преддверия. Они подвешены в надбарабанном пространстве с помощью соединительнотканных волокон, покрыты слизистой оболочкой и имеют следующие названия:
1 - молоточек, рукоятка которого соединена с фиброзным слоем барабанной перепонки;
2 - наковальня - занимает срединное положение и соединена сочленениями с остальными косточками;
3 - стремечко, подножная пластинка которого передает колебания в преддверие внутреннего уха.
Мышцы барабанной полости (натягивающая барабанную перепонку и стременная) удерживают слуховые косточки в состоянии напряжения и защищают внутреннее ухо от чрезмерных звуковых раздражений.
Слуховая труба - образование длиной 3,5 см, через которое барабанная полость сообщается с носоглоткой. Состоит слуховая труба из короткого костного отдела, занимающего 1/3 длины, и длинного перепончато-хрящевого отдела, представляющего сомкнутую мышечную трубку, которая раскрывается при глотании и зевании. Место соединения этих отделов является самым узким и называется перешейком.
Слизистая оболочка, выстилающая слуховую трубу, является продолжением слизистой оболочки носоглотки, покрыта многорядным цилиндрическим мерцательным эпителием с движением ресничек из барабанной полости в носоглотку. Таким образом слуховая труба выполняет защитную функцию, препятствуя проникновению инфекционного начала, и дренажную функцию, эвакуируя из барабанной полости отделяемое. Еще одной важной функцией слуховой трубы является вентиляционная, которая обеспечивает прохождение воздуха и уравновешивает атмосферное давление с давлением в барабанной полости. При нарушении проходимости слуховой трубы происходит разряжение воздуха в среднем ухе, втяжение барабанной перепонки и возможно развитие стойкого снижения слуха.
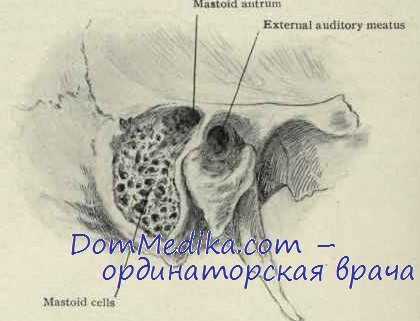
Ячейки сосцевидного отростка представляют собой воздухоносные полости, связанные с барабанной полостью в области аттика через вход в пещеру. Слизистая оболочка, выстилающая ячейки, является продолжением слизистой оболочки барабанной полости.
Внутреннее строение сосцевидного отростка зависит от образования воздушных полостей и бывает трех типов:
пневматический - (наиболее часто) - с большим количеством воздухоносных ячеек;
диплоэтический - (губчатый) - имеет немного ячеек небольшого размера;
склеротический - (компактный) - сосцевидный отросток образован плотной тканью.
На процесс пневматизации сосцевидного отростка влияют перенесенные заболевания, нарушения обменных процессов. Хроническое воспаление среднего уха может способствовать развитию склеротического типа сосцевидного отростка.
Все воздухоносные полости, независимо от строения, сообщаются между собой и пещерой - постоянно существующей ячейкой. Обычно она расположена на глубине около 2 см от поверхности сосцевидного отростка и граничит с твердой мозговой оболочкой, сигмовидным синусом, а также костным каналом, в котором проходит лицевой нерв. Поэтому острые и хронические воспаления среднего уха могут привести к проникновению инфекции в полость черепа, развитию паралича лицевого нерва.
Особенности строения уха у детей раннего возраста
Анатомо-физиологические и иммунобиологические особенности детского организма определяют особенности клинического течения заболеваний уха у детей раннего возраста. Это находит свое выражение в частоте воспалительных заболеваний среднего уха, тяжести течения, более частых осложнениях, переходе процесса в хронический. Перенесенные в раннем детстве заболевания уха способствуют развитию осложнений у детей старшего возраста и во взрослом состоянии. Анатомо-физиологические особенности уха у детей раннего возраста имеют место во всех отделах.
Ушная раковина у грудного ребенка мягкая, малоэластичная. Завиток и мочка выражены не отчетливо. Формируется ушная раковина к четырем годам.
Наружный слуховой проход у новорожденного ребенка короткий, представляет собой узкую щель, заполненную первородной смазкой. Костная часть стенки еще не развита и верхняя стенка прилегает к нижней. Слуховой проход направлен вперед и книзу, поэтому, чтобы осмотреть слуховой проход, ушную раковину нужно оттянуть назад и книзу.
Барабанная перепонка более плотная, чем у взрослых за счет наружного кожного слоя, который еще не сформировался. В связи с этим обстоятельством при остром среднем отите перфорация барабанной перепонки происходит реже, что способствует развитию осложнений.
Барабанная полость у новорожденных заполнена миксоидной тканью, которая является хорошей питательной средой для микроорганизмов, в связи с чем увеличивается опасность развития отитов в этом возрасте. Рассасывание миксоидной ткани начинается с 2-3 недельного возраста, однако, может находиться в барабанной полости в течение первого года жизни.
Слуховая труба в раннем возрасте короткая, широкая и горизонтально расположена, что способствует легкому проникновению инфекции из носоглотки в среднее ухо.
Сосцевидный отросток не имеет сформировавшихся воздухоносных ячеек, кроме пещеры (антрум), которая расположена непосредственно под наружной поверхностью сосцевидного отростка в области треугольника Шипо. Поэтому при воспалительном процессе (антрите) часто развивается в заушной области болезненный инфильтрат с оттопыриванием ушной раковины. При отсутствии необходимого лечения возможны внутричерепные осложнения. Пневматизация сосцевидного отростка происходит по мере роста ребенка и заканчивается в возрасте 25-30 лет.
Височная кость у новорожденного ребенка состоит из трех самостоятельных элементов: чешуи, сосцевидного отростка и пирамиды в связи с тем, что они разделены хрящевыми зонами роста. Кроме того, в височной кости часто встречаются врожденные дефекты, которые способствуют более частому развитию внутричерепных осложнений.
Внутреннее ухо представлено костным лабиринтом, расположенным в пирамиде височной кости, и находящимся в нем перепончатым лабиринтом.
Костный лабиринт состоит из трех отделов: преддверия, улитки и трех полукружных каналов.
Преддверие - средняя часть лабиринта, на наружной стенке которого расположены два окна, ведущие в барабанную полость. Овальное окно преддверия закрыто пластинкой стремени. Круглое окно закрыто вторичной барабанной перепонкой. Передняя часть преддверия сообщается с улиткой через лестницу преддверия. Задняя часть содержит два вдавления для мешочков вестибулярного аппарата.
Улитка - костный спиральный канал в два с половиной оборота, который делится костной спиральной пластинкой на лестницу преддверия и барабанную лестницу. Между собой они сообщаются через отверстие, находящееся у верхушки улитки.
Полукружные каналы - костные образования, расположенные в трех взаимно перпендикулярных плоскостях: горизонтальной, фронтальной и сагитальной. Каждый канал имеет два колена - расширенную ножку (ампулу) и простую. Простые ножки переднего и заднего полукружных каналов сливаются в одну, поэтому у трех каналов имеется пять отверстий.
Перепончатый лабиринт состоит из перепончатой улитки, трех полукружных каналов и двух мешочков (сферического и эллиптического), расположенных в преддверии костного лабиринта. Между костным и перепончатым лабиринтом находится перилимфа, которая представляет собой видоизмененную спинномозговую жидкость. Перепончатый лабиринт заполнен эндолимфой.
Во внутреннем ухе находятся два анализатора, связанных между собой анатомически и функционально - слуховой и вестибулярный. Слуховой анализатор расположен в улитковом протоке. А вестибулярный - в трех полукружных каналах и двух мешочках преддверия.
Слуховой периферический анализатор. В верхнем коридоре улитки расположен спиральный (кортиев) орган, который представляет собой периферическую часть слухового анализатора. На разрезе он имеет треугольную форму. Нижней его стенкой является основная мембрана. Сверху находится преддверная (рейсснерова) мембрана. Наружная стенка образована спиральной связкой и расположенными на ней клетками сосудистой полоски.
Основная мембрана состоит из эластических упругих поперечно расположенных волокон, натянутых в виде струн. Длина их увеличивается от основания улитки к области верхушки. Спиральный (кортиев) орган имеет очень сложное строение и состоит из внутренних и наружных рядов чувствительных волосковых биполярных клеток и поддерживающих (опорных) клеток. Отростки волосковых клеток спирального органа (слуховые волоски) соприкасаются с покровной мембраной и при колебании основной пластинки происходит их раздражение, в результате чего механическая энергия трансформируется в нервный импульс, который распространяется до спирального ганглия, затем по VIII паре черепно-мозговых нервов в продолговатый мозг. В дальнейшем большая часть волокон переходит на противоположную сторону и по проводящим путям импульс передается в корковый отдел слухового анализатора - височную долю полушария.
Вестибулярный периферический анализатор. В преддверии лабиринта имеются два перепончатых мешочка с находящимся в них отолитовым аппаратом. На внутренней поверхности мешочков имеются возвышения (пятна), выстланные нейроэпителием, состоящим из опорных и волосковых клеток. Волоски чувствительных клеток образуют сеть, которая покрыта желеобразной субстанцией, содержащей микроскопические кристаллики - отолиты. При прямолинейных движениях тела происходит смещение отолитов и механическое давление, что вызывает раздражение нейроэпителиальных клеток. Импульс передается преддверному узлу, а затем по вестибулярному нерву (VIII пара) в продолговатый мозг.
На внутренней поверхности ампул перепончатых протоков имеется выступ - ампулярный гребешок, состоящий из чувствительных клеток нейроэпителия и опорных клеток. Чувствительные волоски, склеивающиеся между собой, представлены в виде кисточки (купуля). Раздражение нейроэпителия происходит в результате перемещения эндолимфы при смещении тела под углом (угловые ускорения). Импульс передается волокнами вестибулярной ветви преддверно-улиткового нерва, которая заканчивается в ядрах продолговатого мозга. Эта вестибулярная зона связана с мозжечком, спинным мозгом, ядрами глазодвигательных центров, корой головного мозга.
Воздухоносные ячейки сосцевидного отростка. Типы строения сосцевидного отростка
ЛОР-болезни:
Популярные разделы сайта:
Структура и типы строения сосцевидного отростка
Выше уже указывалось, что сосцевидный отросток содержит клетки (вернее, ячейки), сообщающиеся с антрумом и посредством последнего с барабанной полостью. Количество, величина и топография ячеек подвержены весьма значительным индивидуальным вариациям. Более подробно этот вопрос будет рассмотрен при изложении мастоидита. Теперь мы укажем только на то обстоятельство, что выраженное ячеистое или так называемое пневматическое строение сосцевидного отростка имеется не всегда, а примерно в трети случаев. Постоянной полостью, топографически относящейся к сосцевидному отростку (в действительности же представляющей собой придаток барабанной полости), является ангрум. Последний в громадном большинстве случаев располагается типично. У новорожденных же, у которых еще нет сосцевидного отростка, антрум лежит поверхностнее — под кортикальным слоем и не уступает по размерам аналогичной полости у взрослого. Кроме пневматического типа строения сосцевидного отростка, встречаются еще диплоэтический, склеротический и смешанный типы его строения. Диплоэтическое строение отростка выражается по аналогии с губчатым строением покровных костей черепа в том, что отросток состоит из мелких полостей, ограниченных трабекуламч, перекладинами и выполненных костным мозгом. Обычно при этом типе строения незначительное количество клето.к, содержащих воздух, имеется лишь непосредственно вокруг антрума. Такое строение наблюдается примерно в одной пятой случаев. Склеротическое строение сосцевидного отростка характеризуется компактной костью («слоновая кость»), не содержащей воздухоносных клеток. Чаще всего наблюдается смешанное строение, т. е. комбинация диплоэтического и пневматического типов.
Как мы уже видели, образование воздухоносных полостей среднего уха (процесс пневматизацин) происходит в результате обратного развития миксоидной ткани. В этом процессе можно наметить три этапа: 1) образование свободных аттика и антрума (первый год жизни), 2) развитие пневматических ячеек сосцевидного отростка (2—3-й год жизни) и 3) дальнейшая пневматизация сосцевидного отростка в течение всей жизни.
В течение второго этапа в губчатой ткани сосцевидного отростка путем вытеснения костномозговой ткани внедряющимся в нее эпителием и одновременного ее расплавления образуются пневматические ячейки; параллельно за счет обратного развития подэпителиального толстого миксоматозного слоя формируется тонкая, нежная слизистая оболочка. От описанного типа пневматизацин имеются значительные отклонения. Как крайнюю степень отклонения надо рассматривать склеротический тип; на втором месте стоит диплоэтический тип.
Отклонения в пневматизации, или, вернее, задержка пневматизацин, зависят, как показали исследования отечественных авторов (С. И. Вульфсон и др.), от ряда факторов, в частности, от нарушений питания и обмена веществ в раннем детском возрасте. Однако до сих пор среди некоторых специалистов распространена теория Витмака о пневматизацин височной кости и о значении различных типов строения сосцевидного отростка в патогенезе и клинике отитов. Сложный процесс развития пневматической системы среднего уха и нарушения в ходе этого процесса Витмак связывает исключительно с конституцией слизистой оболочки барабанной полости. При этом он различает следующие типы конституции:
1) мезопластический - нормальная слизистая оболочка;
2) гиперпластический—слизистая миксоматозного характера с высоким подэпителиальным слоем, богатым сосудами, и
3) гипопластический — слизистая с плоским подэпителиальным слоем, скупо снабженным сосудами и содержащим прослойки фиброзной ткани.
По этому учению «конституция слизистой оболочки и связанные с ней нарушения нормальной пневматизации предопределяют реакцию слизистой оболочки и. В частности, ее сопротивляемость при тех или иных патологических процессах в течение всей последующей жизни».
У лиц с отклонением от нормальной пневматизации, по Витмаку, чаще бывают заболевания уха, острый отит чаще переходит в хроническую форму и чаще возникают различные осложнения. Так, например, при гиперпластической конституции слизистой оболочки независимо от тяжести заболевания в самом раннем периоде отита инфекция по сосудистым путям переходит на мозговые оболочюи. Оперативное вмешательство не может изменить фатальное течение и исход заболевания в таких случаях, поэтому если удается установите (рентгенологическое исследование) такую конституцию, то всякое лечение можно признать безнадежным. «Довольно большой процент смертельных осложнений обусловлен столь могучими факторами, лежащими в конституции слизистой. что все наши стремления устранить их посредством оперативного вмешательства разбиваются об эти факторы» (Витмак).
Таким образом, местная конституция слизистой оболочки уха является как бы непреодолимым роком.
Эта теория опровергнута практикой и специальными исследованиями, которые показали, что решающую роль в патогенезе, острого отита играет не «конституция» слизистой оболочки, а общее состояние ребенка — питание, обмен веществ, изменения лимфаденоидного глоточного кольца (аденоидные разращения), затруднение носового дыхания и тому подобные моменты, связанные в значительной мере с социально-бытовыми условиями. Этот же опыт и богатейшая практика показали, что исход отита и его осложнений тоже определяется не конституцией слизистой, а качеством и доступностью лечения. Яркой иллюстрацией этого положения является уменьшение количества осложненных форм острого отита (некротических отитов и мастоидитов) и очень резкое падение процента летальных исходов. Эти крупнейшие достижения нашего здравоохранения являются результатом активно проводимой санации носа и глотки, своевременной квалифицированной помощи; они объясняются также широким внедрением в практику сульфаниламидов, антибиотиков и витаминов.
Структура сосцевидного отростка только во взаимодействии с другими факторами оказывает определенное влияние на распространение гнойного процесса и тем самым на морфологическую картину мастоидита. Так, при ячеистом строении сосцевидного отростка тонкие костные межъячеистые перегородки обычно легко разрушаются под воздействием гнойного процесса. При этой структуре отростка гной часто (особенно у детей) прорывается наружу (субпериостальный абсцесс), а также вся ячеистая система отростка вовлекается в воспалительный процесс. Если пневматизация распространяется и на другие части височной кости, кроме отростка,-то гнойное воспаление может распространиться и на эти части, причем возникает картина зигоматицита, петрозита и т. д. (подробнее см. в описании мастоидита).
При диплоэтическом строении сосцевидного отростка гнойный процесс переходит на отросток очень медленно, но всасывание инфекции в общий ток кровообращения может быть значительным, так как сосудистая сеть в диплоэтическом отростке хорошо развита. При переходе гнойного процесса на кость вовлекаются костномозговые полости отростка и развивается остеомиелит.
Склеротическое строение отростка не неблагоприятствует развитию острого мастоидита с типичной симптоматикой. Поскольку воспалительный процесс при этом строении отростка нередко протекает скрыто и вяло в аптруме и в имеющихся иногда периантральных клетках, то при отсутствии своевременного хирургического вмешательства могут наступить неожиданные и тяжелые внутричерепные осложнения.
Механизмы пневматизации сосцевидного отростка и виды его ячеек
Симптомы и течение мастоидита, столь разнообразные даже при типичных его формах, зависят, помимо прочих причин, от индивидуальных особенностей строения сосцевидного отростка. В первые годы жизни ребенка сложное развитие сосцевидного отростка идет интенсивно и продолжается, хотя и в слабой степени, и в дальнейшем. Для объяснения механизма распространения гнойного процесса по клеточным системам отростка и вне его мы приводим краткие сведения об анатомии и топографии височной кости.
У новорожденного нет ни костного слухового прохода, ни сосцевидного отростка, а имеется лишь возвышение, состоящее из утолщения диплоэтического слоя основания черепа, лежащего кзади от верхне-заднего края барабанного кольца (последнее представляет собой костную рамку, окружающую барабанную перепонку). Вполне сформированный сосцевидный отросток обычно отмечается лишь на третьем году жизни. Однако у новорожденных в сосцевидной части всегда имеется большая полость (антрум), расположенная в определенном месте. Ячейки сосцевидного отростка развиваются из антрума и остаются связанными с ним.
По мере роста сосцевидного отростка в нем происходит процесс пневматизации; при сильно выраженной пневматилации воздухоносные ячейки не ограничиваются пределами сосцевидного отростка, а проникают вверх и вперед в чешую височной кости и в скуловой отросток, назад в затылочную кость; ячейки могут также распространяться вплоть до верхушки пирамиды височной кости. Процесс ппевматизации длится, пока происходит рост кости.
Как уже указывалось выше, наряду с пневматическим типом строении сосцевидного отростка, наблюдаются динлоэтический, склеротический и смешанный типы. Ячейки в хорошо пневматизированном сосцевидном отростке имеют типичное групповое расположение. Знание топографии этих групп ячеек имеет большое практическое значение, так как ввиду соседства их с рядом органов височной кости и полости черепа воспалительный процесс переходит при мастоидите па эти органы; кроме того, обязательное при операции удаление этих ячеек связано с риском .поранения указанных органон.
Различаются следующие группы ячеек. Скуловые ячейки, самые близкие к антруму, располагаются в пределах верхие-задней стенки наружного слухового прохода между ней и височной линией — границей между отростком и чешуей височной кости, но могут распространяться далеко вперед в скуловой отросток и вверх в чешую височной кости.
Схематически область распространения их ограничивается антрумом (от начала aditus ad antrum, вблизи горизонтального полукружного канала) и верхушкой, «тонусом и задней стошкой костной части наружного слухового прохода (т. е. передней стенкой сосцевидного отростка). Глубокий слой этих ячеек находится между синусом и каналом лицевого нерва (в глубине задней костной стеши наружного слухового прохода). Протяжение этих глубоко расположенных ячеек зависит от расстояния между шнуром и каналом лицевого нерва.
Сигмовидный синус является венозной пазухой, проходящей в задней части сосцевидного отростка, в глубине ее (синус как бы вдается в сосцевидный отросток со стороны полости черепа). Синус располагается, как уже указано', в глубине отростка, но в небольшой части он лежит поверхностно, иногда непосредственно под кортикальным слоем. Обычно оииус отделен от антрума довольно толстым слоем кости, содержащим ячейки, но иногда эти оба образования находятся в таком тесном соседстве, что оииус непосредственно прилежит к антруму, а в некоторых случаях даже прикрывает его. Конечно, при нагноительном процессе такое близкое соседство антрума с синусом способствует вовлечению последнего в процесс.
Перифациальные ячейки непосредственно окружают сосцевидную (нисходящую) часть канала лицевого нерва.
Наличие последних ячеек имеет очень важное значение в патогенезе воспалительного процесса верхушки пирамиды. Все указанные группы ячеек встречаются лишь при хорошей пневматизации височной кости. При частичной пневмагизации те или иные группы ячеек отсутствуют. Височные же кости с задержанной пневматизацией (диплоэтические и склеротические сосцевидные отростки) почти не имеют воздухоносных ячеек.
Рассмотренные группы ячеек могут играть известную роль в распространении нагноительного процесса: чем большее пространство занимают воздушные ячейки, тем больше возможность распространения мастоидита. Так, при наличии пневматических ячеек в скуловом отростке, при известных обстоятельствах в этих клетках может возникнуть гнойное заболевание, известное под названием зигоматицита.
Соответственно степени и характеру пневматизации гнойный процесс может распространиться на те или иные клеточные группы и дать типичные симптомы. Вовлечений в процесс угловых ячеек может способствовать переходу инфекции па твердую мозговую оболочку височной доли мозга и мозжечка и на синус. Нагноение перисинуозных ячеек может привести к образованию перисинуозного абсцесса (перифлебита), а затем флебита и тромбофлебита сигмовидного синуса. При распространении процесса на перифациальные ячейки мастоидит может осложняться парезом лицевого нерва. Правда, парез при остром отите и мастоидите чаще бывает токсического характера, по не исключена возможность и непосредственного перехода процесса на лицевой нерв.
Особого внимания заслуживает распространение гнойного процесса в ячейках верхушки сосцевидного отростка. Такие верхушечные мастоидиты сами по себе могут не представлять особых отклонений от обычного течения, но если гной прорывается за пределы верхушки, то это влечет за собой воспалительный процесс в области шеи с возможными тяжелыми осложнениями. Такие формы мы выделяем в особую группу верхушечно-шейных мастоидитов. Отсутствие явных симптомов со стороны сосцевидного отростка при этих мастоидитах может повести к диагностическим ошибкам, влекущим за собой нерациональное лечение.
Поскольку это имеет важное практическое значение, мы подробно остановимся на разновидностях распространения процесса за пределы верхушки. В зависимости от того, происходит ли прорыв гноя через наружную или внутреннюю поверхность верхушки сосцевидного отростка и от того, в каком направлении распространяется гной, развивается та или иная клиническая картина с определенной симптоматикой. В связи с этим надо различать следующие формы верхушечно-шейного мастоидита.
Сосцевидный отросток у новорожденных. Пневматизация сосцевидного отростка
Сосцевидный отросток у новорожденных практически отсутствует, а у детей раннего возраста развит очень мало и имеет лишь одну воздухоносную полость — антрум. Абсолютные размеры антрума у новорожденных больше, чем у взрослых, расположен он поверхностно, непосредственно под кортикальным слоем кости. Форма антрума и его анатомо-топографическое положение значительно меняются с возрастом. Причем несколько изменяются все параметры антрума, утолщается кортикальный слой кости, увеличиваются глубина его залегания и проекция по отношению к другим отделам среднего уха. Наибольшим возрастным измепепиям подвержена структура сосцевидного отростка. Вопросу развития сосцевидного отростка, его формированию посвящено большое число исследований, однако данные литературы противоречивы.
Считалось, что на первом году жизни ребенка размеры полости антрума увеличиваются. Последние исследования не подтвердили указанного положения. По сведениям Ю. Е. Выренкова и В. М. Кривощапова, размеры антральной полости в этом возрасте могут быть двух форм — гиперпневматизированная и гипопневматизированная. Вторичное уменьшение полости антрума происходит только при гиперпневматизированной форме и завершается в раннем детском возрасте. При этом наиболее частым является ограниченный буллезно-диплоэтический тип пневматизации сосцевидного отростка. По мнению авторов, вариабельность размеров и формы аптрума, его расширение и неравномерность контуров, обнаруженные при рентгенографии у детей, могут служить поводом к неправильной трактовке полученных данных. Формирование сосцевидного отростка в целом в известной мере связано с процессом его пневматизации и развитием грудино-ключично-сосцевидной мышцы.
При этом на возможность возникновения вариантов структуры и сроки окончательного формирования пневматической системы оказывают влияние многочисленные факторы, которые в некоторых случаях не всегда достаточно четко прослеживаются [Pou J. W.]. Вследствие всех процессов, проходящих в сосцевидном отростке, возникают различные типы пневматической системы, среди которых наиболее типичны следующие: пневматический, диплоический и склеротический. Однако такое деление не полностью удовлетворяет современным требованиям отохирургии. Учитывая последнее, Ю. Е. Вырепков и В. М. Кривощапов, предложили более детализированную квалификацию, в которой при определении структуры сосцевидного отростка принимали во внимание степень и характер пневматизации, а также строение костного вещества.
В результате исследователи выделили два типа пневматизации (ограниченный и распространенный) и четыре подтипа (ячеисто-диплоический, ячеисто-компактный, буллезно-диплоический и буллезно-компактпый). Частота распространения того или иного типа строения сосцевидного отростка очень вариабельна, причем асимметрия в их строении наблюдается не менее, чем у 20—25% детей. Анализ полученных за последнее время данных исследований показывает, что с возрастом уменьшается число детей с крайними формами вариантов структуры сосцевидных отростков. При этом в возрасте 4—7 лет еще имеется слабое развитие периферических групп клеток с превалированием ограниченного типа пневматизации сосцевидного отростка. Наиболее интенсивное развитие периферических групп клеток с дифференциацией костных полостей и увеличение числа распространенного типа пневматизации сосцевидного отростка относится к возрасту от 8 до 12 лет.
В дальнейшем, в возрасте 13— 16 лет, происходит только внутренняя перестройка клеточной системы, без количественного распространения процесса пневматизации.
СОСЦЕВИДНЫЙ ОТРОСТОК
Сосцевидный отросток [processus mastoideus (PNA, BNA), processus mastoides (JNA)] — задненаружная часть височной кости. Сосцевидный отросток служит местом прикрепления к височной кости грудино-ключично-сосцевидной мышцы, поддерживающей голову в равновесии при вертикальном положении тела.
Анатомия
Сосцевидный отросток входит в состав каменистой части (pars petrosa) височной кости и располагается кзади от барабанной (pars tympanica) и чешуйчатой (pars squamosa) ее частей.

Рис. 1. Макропрепарат височной кости: 1 — сосцевидное отверстие; 2 — сосцевидная вырезка; 3 — сосцевидный отросток; 4 — надпроходная ость; 5 — шиловидный отросток.
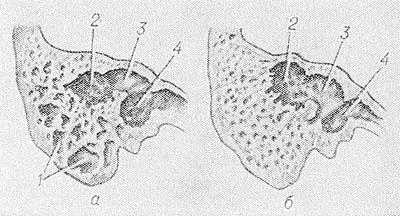
Рис. 2. Схематическое изображение сосцевидного отростка на разрезе при пневматическом (а) и склеротическом (б) типах строения: 1 — ячейки сосцевидного отростка; 2 — сосцевидная пещера; 3 — вход в сосцевидную пещеру; 4 — барабанная полость.
Он обращен верхушкой вниз, кпереди и слегка внутрь (рис. 1), имеет удлиненную или укороченную форму. Длина его у взрослых в среднем 32 мм, ширина 27 мм. Наружная поверхность выпуклая, обращена к мягким тканям головы, внутренняя — вогнутая, соприкасается с оболочками головного мозга. На внутренней поверхности находится борозда сигмовидного синуса (sulcus sinus sigmoidei), к-рая соединяется с наружной поверхностью черепа сосцевидным отверстием (foramen mastoideum). В задней части С. о. располагается сосцевидная вырезка (incisura mastoidea), за ней — борозда затылочной артерии (sulcus а. occipitalis). С. о. покрыт слоем компактного костного вещества, глубже находится губчатое костное вещество, имеющее ячейки (cellulae mastoi-deae), представляющие собой отделенные костными перекладинами воздушные полости — пневматический тип строения (рис. 2, а). Кроме того, встречаются С. о., образованные преимущественно губчатым веществом с недостаточным развитием ячеек — спонгиозный тип строения, а также компактным веществом — склеротический тип строения (рис. 2, б). Размеры ячеек при пневматическом типе строения увеличиваются по направлению спереди назад, самые крупные ячейки располагаются по периферии С. о. Общая площадь ячеек может достигать 30 см 2 . В среднем у здоровых людей она составляет 12,1 — 12,7 см 2 при объеме 8,7—12,2 см 3 . Степень пневматизации С. о. определяется ростом и физическим развитием человека, наследственными факторами, а также зависит от воспалительных изменений в С. о. и прилежащих областях. Так, при хроническом воспалении слизистой оболочки барабанной полости площадь ячеек уменьшается до 3,8—4,4 см 2 , а объем — до 2,6—3,5 см 3 .
Самая крупная ячейка С. о.— сосцевидная пещера (antrum mastoide-um) — располагается в его передневерхней части, выступая за пределы С. о. кпереди и вверх. Она сообщается с барабанной полостью через вход в пещеру (aditus ad antrum), расположенный на сосцевидной стенке — задней стенке барабанной полости. Глубина залегания сосцевидной пещеры в толще С. о. составляет 8—20 мм. Сосцевидная пещера проецируется над наружным слуховым проходом, проекция нижней ее части находится между проекциями сигмовидного синуса сзади и нижней трети канала лицевого нерва спереди. Проекция сосцевидной пещеры на латеральную поверхность С. о. может иметь овальную, круглую, крючковидную, треугольную или неправильную форму.
В первые месяцы после рождения Сосцевидный отросток имеет вид бугорка. Характерную форму С. о. приобретает на третьем году жизни (в связи с развитием грудино-ключично-сосцевидной мышцы), а в дальнейшем происходит только увеличение его размеров. Пневматизация С. о. начинается еще в последние месяцы внутриутробного развития. Площадь ячеек С. о. интенсивно нарастает до 8— 10 лет, затем их размеры стабилизируются. Слизистую оболочку, выстилающую ячейки С. о., иннервирует барабанное сплетение (plexus tympanicus).
Кровоснабжение С. о. обеспечивают средняя менингеальная артерия (a. meningea media) и шилосос-цевидная артерия (a. stylomastoi-dea). Венозная кровь оттекает в сигмовидный синус (sinus sigmoideus) и верхний каменистый синус (sinus petrosus superior). Лимфоотток происходит в лимф, узлы головы и шеи.
Методы исследования
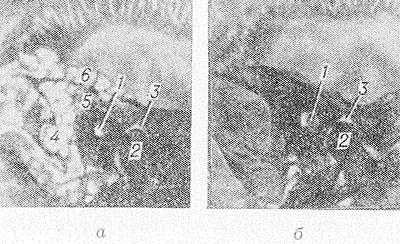
Рис. 3. Рентгенограммы сосцевидного отростка в норме при пневматическом (а) и склеротическом (б) типах строения (правая боковая проекция по Шюллеру): 1 — наружный и внутренний слуховые проходы; 2 — головка нижней челюсти; 3 — суставная впадина височно-нижнечелюстного сустава; 4 — верхушечные ячейки; 5 — периантральные ячейки; 6 — ячейки чешуи височной кости.
Основное значение при исследовании С. о. имеют рентгенологические методы, включающие рентгенографию в боковой проекции по Шюллеру (см. Среднее ухо) и томографию (см.). На рентгенограммах определяются наружный и внутренний слуховые проходы, височно-нижнечелюстной сустав (см.); кзади и кверху от них располагается С. о., в к-ром различают группы периантральных, угловых, верхушечных, перисинуозных ячеек, ячейки чешуи и др. (рис. 3). Снимок позволяет определить тип строения С. о., оценить воздушность ячеек и состояние перегородок между ними, положение сигмовидного синуса, ширину сосцевидного отверстия и помогает в диагностике заболеваний и повреждений.
Патология
Патология Сосцевидного отростка включает пороки развития, повреждения, заболевания и опухоли.
Пороки развития. Локальные пороки развития С. о. не описаны. При выраженной гипоплазии или дисплазии наружного и среднего уха выявляется также недоразвитие С. о. и значительное снижение степени его пневматизации, не требующие лечения.
Повреждения С. о. в мирное время встречаются очень редко, в основном при тяжелых комбинированных травмах черепа (см. Черепно-мозговая травма), лечение к-рых осуществляется, как правило, в нейрохирургических стационарах с участием оториноларинголога.
Заболевания. С. о., являясь частью среднего уха (см.), как правило, вовлекается в процесс при его воспалении (см. Отит). Воспаление тканей С. о. называется мастоидитом (см.). При этом воспалительный процесс может локализоваться преимущественно в барабанной полости или в сосцевидной пещере вследствие задержки эвакуации патологического содержимого (см. Антрит). В воспалительный процесс могут вовлекаться воздушные полости всей височной кости или отдельных ее частей — развивается петрозит (см.), зигоматицит (см.) и др. В наст. время в связи с широким применением антибиотиков, сульфаниламидов и других лекарственных средств и с изменением характера патогенной флоры среднего уха, общей и местной реактивности организма мастоидит чаще протекает в стертой форме. При гнойном мастоидите в случае отсутствия естественного дренажа необходимо срочное оперативное вмешательство, заключающееся в создании хорошего оттока патол. содержимого из полости сосцевидной пещеры и других воздушных полостей С. о. Для этого применяют антротомию (см. Мастоидит), а также в связи со значительной травматичностью этой операции антропункцию (см.) и антродренаж. Для осуществления антродренажа с помощью эндоаурального подхода обнажают задневерхнюю стенку костного отдела наружного слухового прохода, по рентгенограмме рассчитывают необходимый угол и специальной дрелью в височной кости, до сосцевидной пещеры, просверливают отверстие диаметром не более 4 мм. В это отверстие вставляют дренажную трубку для промывания и введения лекарственных средств в сосцевидную пещеру и барабанную полость.
Опухоли Сосцевидного отростка и покрывающих его мягких тканей обнаруживают крайне редко, среди них встречаются фибромы (см.), хондромы (см.), невриномы (см.), остеомы (см.). Злокачественные опухоли С. о. — рак (см.), саркома (см.) — чаще всего локализуются в среднем ухе или прорастают из наружного уха. При рентгенографии определяется неравномерное, различной протяженности затемнение воздушных полостей с деструкцией межклеточных перегородок и замыкательных корковых пластинок С. о.
Лечение оперативное. Прогноз зависит от характера опухоли.
Библиография: Земцов Г. М. Рентгенодиагностика воспалительных заболеваний среднего уха, М., 1965; Левин Л. Т. Хирургические болезни уха, кн. 1, с. 197, М.— Л., 1936; Многотомное руководство по оториноларингологии, под ред. А. Г. Лихачева, т. 1, с. 137, М., 1960; Синельников Р. Д. Атлас анатомии человека, т. 1, с. 71, М., 1978; Biedermann F. u. a. Standardi-sierungsempfehlimgen zur Rontgendiagnostik des Schlafenbeins, Radiol, diagn. (BerL), Bd 19, S. 419, 1978; Gray’s anatomy, ed. by D. V. Davies, L., 1967; Hals-Nasen-Ohrenheilkunde in Praxis und Klinik, hrsg. v. J. Berendes u. a., Bd 5—6, Stuttgart, 1979—1980.
С. H. Лапченко (патология), Б. А. Никитюк (ан.), Т. Ф. Ростовцева (мет. иссл.).
Читайте также:
- Обсуждение применения трансплантатов при лечении вращательной манжеты плечевого сустава
- Рекомендации по анализу рентгенограммы плечевого сустава в аксиальной ПЗ проекции (метод Страйкера)
- Абсцесс полости рта: причины, симптомы и лечение
- Аритмии при непостоянных формах блокады. Периоды Венкебаха.
- Диагностика хориоидкарциномы по КТ, МРТ
