Частота лабиринтитов. Механизмы развития лабиринтитов
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Лабиринтит- заболевание внутреннего уха воспалительной природы, сопровождающееся характерной вестибулярной и кохлеарной симптоматикой.
Формы лабиринтита: тимпаногенный (хронический гнойный среднйи отит, повреждается окно преддверия, ампула латерального полукружного канала, промонториум), гематогенный , травматический (перелом основания черепа), менингогенный.
(2 канала водопровод преедверия и водопровод улитки, перилимфа-со СМЖ, эндолимфа- твердая мозговая оболочка).
Классификация: по распространенности (ограниченный, диффузный); по выраженности клинических проявлений острый (2-3 нед.), хронический (явный, латентный); по патоморфологическим признакам (серозный, гнойный и некротический- артерия лабиринтика).
Патогенез тимпаногенного лабиринтита: Острый средний отит или обострение хронического. Затруднение оттока гнойного секрета из полостей среднего уха, повышение давленияàраспространение во внутреннее ухо через мембранозные образования окна улитки или окна преддверия. Под влиянием гнойного экссудата кольцевая связка основания стремени и вторичная мембрана окна улитки набухают, становятся проницаемы для бактериальных токсинов. Во внутреннем ухе развивается серозное воспаление, сопровождающееся транссудацией жидкости и повышением внутрилабиринтного давленияàразрыв мембраны окон (чаще - окна улитки) изнутри, инфекция из среднего уха попадает во внутреннее, развивается гнойный лабиринтитàразрушается перепончатый лабиринт, гибнут все нейроэпителиальные образования внутреннего уха.
Механизм развития фистулы лабиринта: Хронический гнойный средний отит с кариесом или холестеатомой. Развивается периостит и остит лабиринтной стенкиàэндостальный слой полукружного канала набухает, в нем развивается клеточная инфильтрация, формируются грануляции, которые уплотняются и превращаются в рубцовую ткань, закрывающую образованную фистулуà лабиринтит носит длительное время ограниченный характер. При прогрессировании, воспаление с костной капсулы лабиринта переходит на перепончатый лабиринт, развивается диффузный гнойный лабиринтит.
Менингогенный (ликворогенный) лабиринтит - при распространении процесса с мозговых оболочек при менингите. Инфекция идет через внутренний слуховой проход, водопровод преддверия и водопровод улиткиàпоражаются оба уха, глухота.
Гематогенный лабиринтит - занос инфекции при общих инфекционных заболеваниях (эпидемический паротит, сифилис)
Травматический лабиринтит - повреждение внутреннего уха через барабанную перепонку при ранении спицей, шпилькой, перелом основания черепа.
Клиника лабиринтита.Нарушение слуховой и вестибулярной функций, поражение лицевого нерва. Головокружение системного характера (вращение окружающих предметов). Вегетативные нарушения.
Спонтанный нистагм (сначала ирритации, затем угнетения).
Изменение характера тонических реакций и указательных проб - гармоничная реакция отклонения рук и промахивание обеими руками в сторону медленного компонента нистагма.
Расстройство равновесия - отклонение тела также в сторону медленного компонента нистагма.
Отклонение от нормы показателей вестибулярной возбудимости при проведении вращательной и калорической проб (гиперрефлексия, гипорефлексия, асимметрия вестибулярной возбудимости). В ряде случаев - положительная фистульная проба. Кохлеарные расстройства при лабиринтите проявляются снижением слуха и ушным шумом.
Лабиринтит
Лабиринтит — воспалительное поражение структур внутреннего уха, возникающее в результате проникновения в него инфекции или являющееся следствием травмы. Клиника лабиринтита включает вестибулярные нарушения (головокружение, расстройство равновесия и координации) и симптомы поражения органа слуха (шум в ухе, снижение слуха). Диагностические мероприятия при подозрении на лабиринтит заключаются в проведении отоскопии, рентгенологического исследования, КТ, аудиометрии, электрокохлеографии, импедансометрии, вестибулометрии, электронистагмографии, калорической и прессорной пробы, лабораторных исследований для выявления возбудителя. Лечение лабиринтита может быть медикаментозным и хирургическим. В дальнейшем многим перенесшим лабиринтит пациентам необходима слуховая реабилитация: кохлеарная имплантация или слухопротезирование.
МКБ-10
Общие сведения
Внутреннее ухо представляет собой заполненный эндолимфой костный лабиринт, состоящий из улитки, преддверия и полукружных канальцев. В улитке находятся звуковоспринимающие клетки слухового анализатора. Преддверие и три полукружных канальца снабжены рецепторами вестибулярного анализатора, отвечающего за равновесие и ощущение расположения собственного тела в пространстве. Воспалительные изменения внутреннего уха при лабиринтите приводят к поражению рецепторного аппарата обоих анализаторов, что клинически проявляется сочетанием слуховых и вестибулярных нарушений.
Причины и патогенез возникновения лабиринтита
Вследствие внутреннего расположения лабиринта его инфицирование с развитием лабиринтита возможно только при распространении микроорганизмов или их токсинов из других инфекционных очагов. Наиболее часто причиной лабиринтита бывает средний отит. В костных структурах улитки и преддверия имеются окна, которые закрыты соединительнотканными мембранами. Таким образом внутреннее ухо отделено от барабанной полости среднего уха. При воспалении среднего уха происходит набухание и инфильтрация мембран, в результате чего они становятся проницаемы для микробных токсинов, проникающих из барабанной полости и обуславливающих серозное воспаление внутреннего уха. Развивающийся серозный лабиринтит приводит к повышению давления внутри лабиринта, что может сопровождаться прорывом соединительнотканных мембран окон в барабанную полость. Через возникшие отверстия во внутреннее ухо попадают патогенные микроорганизмы, вызывающие развитие гнойного лабиринтита.
Инфекционные агенты и их токсины через внутренний слуховой проход могут проникнуть во внутреннее ухо из полости черепа. Причиной лабиринтита в таких случаях является менингит, который в свою очередь может быть обусловлен менингококковой и пневмококковой инфекцией, гриппом, корью, туберкулезом, скарлатиной, сыпным тифом. Общие инфекционные заболевания (эпидемический паротит, простой и опоясывающий герпес, сифилис) могут стать причиной лабиринтита вследствие гематогенного заноса инфекции.
Возникновение лабиринтита возможно в результате проникновения инфекции через поврежденную барабанную перепонку при травмах уха. Лабиринтит может наблюдаться не только при прямых повреждениях — ранениях острыми предметами или травмировании перепонки инородным телом уха. Тупые черепно-мозговые травмы височно-теменной области, приводящие к переломам пирамиды височной кости и разрыву барабанной перепонки, также могут стать причиной лабиринтита.
Классификация лабиринтита
Клиническая отоларингология использует расширенную классификацию лабиринтита, основанную на нескольких критериях. По характеру возбудителя лабиринтит подразделяют на вирусный, бактериальный (специфический и неспецифический), грибковый.
В зависимости от механизма возникновения выделяют: тимпаногенный лабиринтит — вызван проникновением инфекции из среднего уха; менингогенный лабиринтит — возникает в следствие распространения инфекции с оболочек головного мозга при менингите; гематогенный лабиринтит — является результатом заноса инфекции в сосуды лабиринта с током крови; травматический лабиринтит — представляет собой инфекционное осложнение травмы уха или черепа.
По типу развившегося во внутреннем ухе воспаления лабиринтит классифицируют как серозный, гнойный и некротический. Серозный лабиринтит характеризуется выраженными экссудативными изменениями с увеличением количества эндолимфы, появлением в ней фибрина и клеток крови. При гнойном лабиринтите происходит лейкоцитарная инфильтрация, стихание воспаления сопровождается образованием грануляций. Некротический лабиринтит возникает, когда происходит нарушение кровоснабжения того или иного участка лабиринта за счет тромбоза или сдавления ветвей слуховой артерии. Некротический лабиринтит может наблюдаться в результате травмы с повреждением артерии или при сдавлении сосудов из-за выраженной отечности.
По распространенности воспалительного процесса различают диффузный и ограниченный лабиринтит.
По характеру течения лабиринтит бывает острый и хронический. Острый серозный лабиринтит характеризуется стиханием воспаления через 2-3 недели. Острый гнойный лабиринтит может иметь затяжное течение или перейти в хроническую форму. Хронический лабиринтит отличается постепенным развитием симптоматики; возможно его латентное, практически бессимптомное, течение.
Симптомы лабиринтита
Вестибулярные нарушения проявляются головокружением, возникновением спонтанного нистагма, расстройством координации движений и равновесия (вестибулярная атаксия), вегетативными нарушениями. Головокружение при лабиринтите носит системный характер. Пациенты жалуются на чувство вращения окружающих предметов или своего собственного тела в определенном направлении. В некоторых случаях лабиринтита системное головокружение сочетается с несистемным, при котором пациент отмечает неустойчивость и неуверенность при ходьбе, но не может определить направление падения.
При остром лабиринтите или обострении хронического лабиринтита головокружение возникает в виде приступов, продолжительность которых варьирует от 2-3 минут до нескольких часов. Во время приступа интенсивное головокружение сопровождается тошнотой и рвотой, усиливающимися при движении; отмечается повышенное потоотделение, бедность или гиперемия лица. Хронический лабиринтит вне обострения характеризуется периодически возникающим головокружением длительностью до нескольких минут. Характерный для лабиринтита спонтанный нистагм отличается тем, что изменяет свое направление в течение заболевания.
Расстройство равновесия у пациентов с лабиринтитом проявляется в различной степени от незначительного отклонения тела в положении стоя или при ходьбе, до падений и невозможности самостоятельного передвижения. Характерна неустойчивость в позе Ромберга. При этом отклонение или падение возможно в разные стороны в зависимости от поворотов головы. Нарушения координации выявляются при проведении пальце-носовой пробы, в ходе которой промахивание происходит в направлении медленного компонента нистагма.
Вегетативные нарушения, отмечающиеся при лабиринтите, включают изменение цвета кожных покровов (бледность или покраснение), рвоту, тошноту, брадикардию или тахикардию, дискомфорт в сердечной области. Выраженные вегетативные симптомы могут наблюдаться в период между обострениями хронического лабиринтита.
Нарушения слуха связаны с раздражением и гибелью звуковоспринимающих рецепторов. В первом случае отмечается шум в ухе, во втором — снижение или потеря слуха. При серозном лабиринтите тугоухость носит обратимый характер. При гнойном лабиринтите массовая гибель слуховых рецепторов приводит к стойким нарушениям слуха вплоть до глухоты.
Осложнения лабиринтита
Основные осложнения лабиринтита связаны с переходом воспаления на расположенные вблизи лабиринта структуры. Распространение воспалительного процесса из внутреннего уха в фаллопиев канал, где проходит лицевой нерв, приводит к возникновению периферического неврита лицевого нерва. Инфицирование сосцевидного отростка вызывает развитие мастоидита, распространением гнойного воспаления на височную кость — петрозита. Проникновение инфекции в полость черепа при гнойном лабиринтите вызывает появление отогенных осложнений: менингита, энцефалита, абсцесса головного мозга.
Диагностика лабиринтита
В зависимости от этиологии лабиринтита его диагностику отоларинголог осуществляет совместно с отоневрологом, неврологом, инфекционистом, травматологом или венерологом. Проводится отоскопия и микроотоскопия, в ходе которых могут быть выявлены характерные для среднего отита изменения барабанной перепонки или ее травматическая перфорация. Выполняется прицельная рентгенография или КТ височной кости. Травмы являются показанием для рентгенографии и КТ черепа. При подозрении на инфекционный процесс в полости черепа проводится МРТ головного мозга, при необходимости — люмбальная пункция.
Исследование слуха при лабиринтите включает: аудиометрию, исследование с камертоном, пороговую аудиометрию, акустическую импедансометрию, электрокохлеографию, исследование слуховых ВП, отоакустическую эмиссию, промонториальный тест. Исследование вестибулярной функции у пациентов с лабиринтитом осуществляется отоларингологом или вестибулологом. Оно заключается в проведении вестибулометрии, прессорной (фистульной) пробы, стабилографии, калорической пробы. С целью выявления скрытого, не заметного при визуальном осмотре, нистагма используется видеоокулография и электронистагмография.
Установление специфического возбудителя инфекции, ставшей причиной лабиринтита, осуществляется при помощи ИФА, РИФ и ПЦР-диагностики. При наличие выделений из уха производится и бактериологическое исследование. Для диагностики врожденного сифилиса проводят RPR-тест. В ходе диагностики лабиринтит необходимо дифференцировать с абсцессом мозжечка, атаксией, болезнью Меньера, кохлеарным невритом, невриномой слухового нерва, отосклерозом.
Лечение лабиринтита
Медикаментозная терапия лабиринтита требует комплексного подхода. Она включает назначение антибактериальных и противовоспалительных препаратов, медикаментов, улучшающих кровообращение внутреннего уха, нейропротекторов, гипосенсибилизирующих средств. Купирование приступов головокружения при лабиринтите производится вестибулолитиками.
Тимпаногенный гнойный лабиринтит подлежит хирургическому лечению, которое заключается в проведении санирующей операции на среднем ухе, лабиринтотомии или пластики фистулы лабиринта. Если лабиринтит сопровождается мастоидитом или петрозитом, соответственно производится мастоидотомия или вскрытие пирамиды височной кости. При наличие внутричерепных осложнений лабиринтита показана лабиринтэктомия (удаление лабиринта) с дренированием полости черепа.
Стойкие нарушения слуха в результате перенесенного лабиринтита нуждаются в коррекции с помощью слухопротезирования или путем проведения слуховосстанавливающей операции (кохлеарной имплантации). С целью выбора оптимальной для пациента методики слуховой реабилитации необходима консультация сурдолога и слухопротезиста.
Прогноз лабиринтита
Острый серозный лабиринтит при своевременном лечении оканчивается полным выздоровлением пациента с восстановлением как вестибулярной, так и слуховой функции. Гнойный лабиринтит приводит к стойким вестибулярными и слуховыми нарушениям. Со временем после перенесенного лабиринтита происходит адаптация механизмов равновесия за счет здорового лабиринта второго уха, функций коры головного мозга, работы зрительного анализатора, проприоцептивной и тактильной чувствительности. Однако утраченные в результате лабиринтита функции слухового анализатора не восстанавливаются, пациент теряет слух на пораженное ухо.
Синдром Лермуайе ( Лабиринтный ангиоспазм , Пароксизм Лермуайе )
Синдром Лермуайе - это редкая патология внутреннего уха, обусловленная спазмом артерий лабиринта, характеризующаяся слуховыми и вестибулярными нарушениями. Проявляется двухфазными пароксизмами. В первой фазе присутствует шум в ушах, значительное снижение слуха, во второй слух восстанавливается на фоне приступа головокружения. Диагностируется на основании клинической картины после исключения других заболеваний со сходной симптоматикой. Назначается симптоматическое лечение диуретиками, антигистаминными препаратами и бетагистином. При отсутствии эффекта выполняются хирургические операции.
Синдром (пароксизм) Лермуайе (лабиринтный ангиоспазм) является редким патологическим состоянием. Впервые был описан французским врачом-оториноларингологом Марселем Лермуайе в 1919 году. Большинство авторов представляют синдром Лермуайе как атипичную форму болезни Меньера, некоторые считают его отдельной нозологией. Дебют заболевания приходится на возраст 30-40 лет, в отличие от болезни Меньера, первые признаки которой выявляются у пожилых людей. У детей подобные состояния встречаются крайне редко. Чаще наблюдается односторонняя симптоматика. В медицинской литературе описаны случаи патологии с единственным, больше не повторявшимся пароксизмом. Иногда попеременно поражается то правое, то левое ухо.
Причины
Непосредственные причины, вызывающие синдром Лермуайе, не установлены. Существуют различные предположения относительно этиологии данного заболевания. Считается, что болезнь развивается из-за ангиоспазма, возникающего на фоне аллергической или аутоимунной реакции, приступа мигрени или выброса катехоламинов при психоэмоциональном стрессе. Пароксизмы Лермуайе также могут быть спровоцированы нейропатией VIII черепно-мозгового нерва, обусловленной патологией шейного отдела позвоночника, сосудистыми аномалиями.
Патогенез
Пусковым механизмом пароксизма Лермуайе служит спазм одной из ветвей внутренней слуховой артерии, ведущий к острой гипоксии лабиринта. Нарушается метаболизм. В тканях внутреннего уха накапливаются недоокисленные продукты обмена. Увеличивается сосудистая проницаемость, ткани набухают. Повышается давление жидкости в системе лабиринта - развивается эндолимфатический гидропс. Происходит раздражение рецепторов внутреннего уха. Появляются кохлеовестибулярные нарушения, которые купируются самостоятельно после восстановления кровотока.
Симптомы
Синдром Лермуайе имеет пароксизмальное течение. Сам пароксизм можно разбить на две фазы. В первом периоде наблюдаются кохлеарные симптомы, для второго характерны вестибулярные дисфункции с одновременным улучшением или полным восстановлением слуха. Болезнь манифестирует внезапно среди кажущегося полного здоровья. Некоторые пациенты связывают начало заболевания с недавно перенесённым психоэмоциональным стрессом.
Синдром Лермуайе дебютирует появлением высокотонального тиннитуса (шума в больном ухе). Пациенты описывают его как «писк» или «звон». Интенсивность шума колеблется от небольшой до мучительной, невыносимой. Тиннитус сопровождается ощущением заложенности уха. Больной перестаёт различать высокие звуки. Наблюдается значительное одностороннее снижение слуха вплоть до полной глухоты. Длительность первой фазы составляет от нескольких дней до 2-3 недель. Кохлеарные симптомы постепенно нарастают, достигая своего пика перед приступом головокружения.
Вторая фаза пароксизма короткая, продолжается от 20-30 минут до нескольких часов. На данном этапе синдром Лермуайе проявляется интенсивным системным головокружением. Присутствуют выраженные вестибуловегетативные симптомы - тошнота, рвота, обильное потоотделение. Иногда приступ заканчивается потерей сознания. Патогномоничным признаком лабиринтного ангиоспазма является существенное (вплоть до полного восстановления) улучшение слуха, наступающее на высоте головокружения.
Осложнения
Течение заболевания обычно благоприятное, симптомы обычно полностью купируются после эпизода головокружения. Иногда синдром Лермуайе сопровождается частыми эпизодами ангиоспазма с поражением одного или обоих ушей. Такое течение болезни существенно ухудшает качество жизни пациентов, нередко приводит к возникновению вторичной нейросенсорной тугоухости. Возможны травмы из-за падений в фазе вестибулярных расстройств.
Диагностика
Диагностический поиск при подозрении на синдром Лермуайе осуществляют специалисты в сфере оториноларингологии совместно с неврологами и отоневрологами. Основанием для подтверждения диагноза служат двухфазное течение пароксизма болезни, характерные клинические симптомы. Диагноз устанавливается только после исключения иной патологии, сопровождающейся кохлеарной и вестибулярной дисфункцией. Болезнь Меньера отличается от данного синдрома снижением слуха на низкие тона, головокружение предшествует кохлеарным расстройствам.
Синдром Лермуайе необходимо дифференцировать с невриномой VIII черепного нерва, очаговыми поражениями головного мозга, локализованными в задней черепной ямке и височной области. Шейный вестибулярный синдром, другие лабиринтопатии и лабиринтиты часто дают похожую клиническую картину. В целях дифференциальной диагностики выполняются следующие исследования:
- Визуализационные методики. Одним из визуализационных методов исследования является рентгенография. На рентгенограмме височных костей может обнаруживаться характерное для невриномы преддверно-улиткового нерва расширение внутреннего слухового прохода. Рентгенография позвоночника даёт возможность исключить деформацию шейного отдела. С помощью КТ и МРТ головного мозга, внутреннего уха выявляются заболевания ЦНС, патология ЛОР органов.
- Измерение остроты слуха. При аудиометрии, импедансометрии определяется тугоухость, устанавливается наличие флюктуации слуха (колебание его остроты). Электрокохлеография позволяет подтвердить наличие признаков эндолимфатического гидропса. Органическое поражение ЦНС, вертебробазилярная недостаточность обычно не приводят к нарушению слуха. При вестибулярном нейроните, лабиринтитах не наблюдается значительных колебаний его остроты.
- Эндоскопические методы.Отомикроскопия и эндоскопия уха используются для исключения наружных и средних отитов. С помощью данных исследований можно обнаружить признаки перилимфатической фистулы тимпаногенного происхождения. При синдроме Лермуайе патологические изменения уха отсутствуют.
- Исследование вестибулярных функций. Осмотр пациента выявляет признаки нарушения равновесия. Наблюдается шаткость походки, неустойчивость в позе Ромберга. При исследовании нистагма с помощью очков Френзеля, методом электронистагмографии и видеоокулографии определяется горизонтальный или горизонтально-ротаторный нистагм. Направление быстрого компонента нистагма зависит от фазы течения болезни.
Лечение синдрома Лермуайе
Этиотропные и патогенетические лечебные мероприятия не разработаны. Симптоматическая консервативная терапия направлена на устранение тяжело переносимых острых симптомов болезни - головокружения с тошнотой и рвотой, интенсивного тиннитуса. В большинстве случаев патология подлежит консервативному лечению, не является показанием для хирургического вмешательства. Операции осуществляются при неэффективности консервативной терапии.
Консервативная терапия
Для снижения давления эндолимфы в лабиринте пациенту рекомендуется ограничить употребление жидкости, поваренной соли. Следует полностью отказаться от алкоголя. В целях устранения дисфункции вестибулярного аппарата показана лечебная физкультура. При подборе фармакологического лечения к каждому больному требуется индивидуальный ступенчатый подход. У некоторых пациентов синдром Лермуайе поддаётся терапии антигистаминными препаратами, кортикостероидными гормонами. Широко используется бетагистин, седативные средства.
Для улучшения обменных процессов назначаются нейропротекторы, витамины А, Е, С, группы В. Острый пароксизм обычно купируется в амбулаторных условиях. Пациенту рекомендуется соблюдать постельный режим. При выраженной симптоматике - интенсивном головокружении, многократной рвоте - больной нуждается в стационарном лечении. Для устранения симптомов пароксизма применяются блокаторы м-холинорецепторов, диуретики и нейролептики.
Хирургическое лечение
Хирургические вмешательства осуществляются при неконтролируемых частых мучительных пароксизмах, возникающих на фоне консервативного лечения. Снизить эндолимфатическое давление помогает установка вентиляционной трубки в барабанную перепонку. Другой часто выполняемой операцией является декомпрессия эндолимфатического мешка. С целью уменьшения шума в ушах применяются деструктивные методы - разрушение лабиринта с помощью химического (абляция спиртом, гентамицином), физического (ультразвуковая, крио- или лазеродеструкция) или механического способов.
Прогноз и профилактика
Синдром Лермуайе отличается от других лабиринтопатий и классического варианта болезни Меньера благоприятным течением. Описаны случаи с единственным в жизни пациента эпизодом заболевания. Данная патология крайне редко осложняется нейросенсорной тугоухостью. Прогноз для восстановления вестибулярных функций хороший. Меры, предотвращающие возникновение вестибулокохлеарных нарушений, на сегодняшний день не разработаны.
1. Lermoyez Syndrome: further mystifying Meniere’s disease / B. Workman // Hearing health & technology matters - 2018.
2. Министерство здравоохранения Российской Федерации: Клинические рекомендации по головокружению (периферическому) пересмотр 2016 г.
3. Слуховые и вестибулярные расстройства на ранних стадиях болезни Меньера: диагностика и лечение / Лиленко С.В.// Лечение заболеваний нервной системы - 2009 г.
Пресбиакузис
Пресбиакузис - это прогрессирующая форма сенсоневральной тугоухости, которая развивается по мере старения человека. Основные клинические проявления - прогрессирующее двухстороннее ухудшение слуха и разборчивости разговорной речи, появление шума в ушах, реже вестибулярные нарушения. Диагностика заключается в сопоставлении анамнестических сведений, жалоб и возраста пациента, результатов аудиометрии, камертональных проб, компьютерной и магнитно-резонансной томографии. С терапевтической целью используются фармакологические средства, слуховые аппараты, кохлеарная имплантация и физиотерапевтические процедуры.
Пресбиакузис - распространенный вариант сенсоневральной тугоухости среди людей пожилого возраста. В общей сложности порядка 8% жителей планеты имеют возрастное ухудшение слуха. Это заболевание возникает у 20-30% людей в возрасте от 50 до 65 лет, у половины населения от 65 до 75 лет, более чем у 95% лиц старше 75 лет. Синонимические названия патологии - старческая тугоухость и сенильная глухота. Согласно статистическим данным, первые признаки болезни у мужчин диагностируются на 3-6 лет раньше, чем у женщин. При адекватном лечении восстановить уровень слуха, достаточный для комфортной жизни, удается у 70% больных.
Причины пресбиакузиса
Пресбиакузис - это проявление возрастных изменений, формирующихся в результате естественных процессов старения и длительного воздействия различных патологических факторов. Вторая группа причин ускоряет природные дегенеративные явления и обуславливает развитие тугоухости в более раннем возрасте. В этот список входит:
- Работа в условиях сильного шума или вибрации. Острые и хронические акустические травмы, вибрационная болезнь сопровождаются повреждением структуры звуковоспринимающего аппарата, что ускоряет возрастные дегенеративные изменения.
- Использование ототоксических препаратов. Ятрогенная ототоксичность, обусловленная длительным приемом аминогликозидных антибиотиков, петлевых диуретиков, НПВС и химиотерапевтических препаратов, напрямую способствует раннему развитию пресбиакузиса.
- Дисметаболические патологии. При сахарном диабете высокий уровень глюкозы в крови способствует нарушению кровоснабжения внутреннего уха и более быстрому формированию возрастных дегенеративных изменений. Подагра, ревматизм и тиреотоксикоз вызывают изменение состава и реологических свойств эндолимфы и перилимфы.
- Сердечно-сосудистые патологии. Стабильно высокое артериальное давление и атеросклеротическое поражение артерий - причины ишемии слуховых центров головного мозга и недостаточности притока артериальной крови к рецепторному аппарату. Аналогичные проявления вызывает остеохондроз шейного отдела позвоночника.
- Воспалительные или механические повреждения уха. Хронические и ранее перенесенные осложненные острые средние отиты, лабиринтит, черепно-мозговые травмы делают рецепторные структуры более восприимчивыми к другим патологическим факторам и ускоряют местные процессы старения.
Пресбиакузис - это результат возрастных изменений звуковоспринимающего аппарата. Ведущую роль в данном процессе играет атрофия артериальных сосудов, которые участвуют в кровоснабжении улитки, в частности - деваскуляризация спиральной связки и сосудистой полости. В результате развиваются дегенеративные изменения волосковых клеток и нервных окончаний кортиевого органа, отвечающих за образование и передачу нервного импульса. Сопутствующий атеросклероз является не только причиной поражения кровеносных сосудов, но и отложения атероматозных патологических масс на анатомических структурах барабанной полости. Согласно некоторым теориям, пресбиакузис вызывает скопление большого количества нейтрального жира на основной мембране лабиринта с дегенераций сенсорного эпителия.
Классификация
В зависимости от механизма нарушения слуховой функции выделяют четыре основных типа пресбиакузиса:
- Сенсорный. Проявляется деструкцией волосковых и поддерживающих клеток, что наиболее выражено в основании улитки. Хуже всего воспринимаются высокочастотные звуки. Данная форма чаще развивается у лиц среднего возраста, медленно прогрессирует.
- Нервный. Возникает в результате уменьшения количества функционирующих нейронов в слуховых областях коры головного мозга. Ведущий клинический признак - ухудшение восприятия речи.
- Метаболический. Является результатом атрофических изменений сосудистой полоски и нарушений обмена веществ во внутреннем ухе. Потеря остроты слуха происходит во всех частотных диапазонах одновременно.
- Механический. Характеризуется ухудшением эластических свойств мембран овального и круглого окна, барабанной перепонки. Выраженные изменения в структуре волосковых клеток или нервной системы отсутствуют.
Симптомы пресбиакузиса
Клиническая картина определяется формой патологии. У большинства больных первичным признаком пресбиакузиса становится ухудшение восприятия разговорной речи. Изначально этот симптом проявляется невозможностью разобрать слова собеседника в условиях наличия внешних шумов: работы двигателя автомобиля, разговоров других людей, шума улицы и так далее. Затем восприятие ухудшается даже без внешних раздражителей. Одновременно незаметно для человека происходит симметричное снижение остроты слуха. Далее возникает прогрессирующий двухсторонний шум в ушах, который может напоминать свист, звон или гул. У больных с сопутствующей вертебробазилярной недостаточностью часто развиваются вестибулярные нарушения, которые усиливаются при наклонах головы. К ним относится приступообразное позиционное головокружение, шаткость ходьбы, ощущение падения, слабовыраженная тошнота, спонтанный нистагм.
Главное осложнение пресбиакузиса - глухота. Полная утрата слуха в таких случаях обусловлена отсутствием своевременного медицинского вмешательства или продолжением воздействия патогенных факторов на пораженную звуковоспринимающую систему. По этим же причинам прогрессируют и вестибулярные расстройства, которые существенно снижают качество жизни пациента. Помимо этого старческие изменения внутреннего уха делают его более восприимчивым к негативному воздействию громких звуков и шумов, ототоксичных медикаментов и воспалительных заболеваний, что приводит к быстрому прогрессированию имеющихся симптомов, возникновению рецидивирующих лабиринтитов.
Постановка диагноза пресбиакузиса помимо исследования функции слуха требует определения способствующих его развитию заболеваний и тщательной дифференциальной диагностики. Важнейшее значение имеют правильно собранные отоларингологом жалобы и данные анамнеза, их сопоставление с возрастом пациента. Это позволяет предварительно установить все предрасполагающие факторы, проследить динамику развития симптомов. К другим используемым методикам относятся:
- Тональная пороговая аудиометрия. У большинства пациентов пресбиакузис характеризуется выраженным ухудшением функции звуковоспринимающей системы, что отображается одновременным снижением как воздушной, так и костной проводимости. Характер кривых на аудиограмме зависит от формы заболевания, может быть восходящим, нисходящим или равномерным по всему диапазону звуковых частот.
- Пробы с камертонами. При выполнении пробы Ринне звук вибрирующих бранш камертона слабо слышен во всех положениях, но напротив слухового прохода звук несколько громче. Во время теста Вебера звучащий камертон плохо выслушивается с обеих сторон или не воспринимается вовсе.
- Компьютерная стабилолитрия. Методика информативна при сопутствующей вертебробазилярной недостаточности и наличии вестибулярных симптомов. Применяется для дифференцировки аналогичных проявлений отогенного и вертеброгенного происхождения.
- Сканирование.КТ височных костей с контрастным усилением позволяет выявить нарушение кровоснабжения и сформировавшиеся участки ишемии структур внутреннего уха, исключить наличие опухолевых образований этой области. Несколько реже с целью визуализации корковых центров слуха используется МРТ головного мозга.
Дифференциальная диагностика пресбиакузиса проводится с лабиринтитом, хроническим средним отитом, болезнью Меньера, невриномой слухового нерва. Воспаление внутреннего уха сопровождается интоксикационным синдромом, нейтрофильным лейкоцитозом по результатам ОАК, быстрым нарастанием симптомов, односторонним характером поражения. При остром гнойном среднем отите помимо вышеупомянутых отличий будет присутствовать гноетечение из уха, кондуктивная тугоухость. Для болезни Меньера характерно наличие приступов, во время которых резко ухудшается слух, усиливается головокружение и ротационный нистагм, возникает одышка и тахикардия. Невринома редко сочетается с вестибулярными нарушениями, на компьютерной томограмме визуализируется как однородное образование с четкими контурами в области слухового нерва.
Лечение пресбиакузиса
Эффективность проводимой терапии зависит от морфологической и функциональной сохранности воспринимающих структур, обратимости присутствующих изменений. Основной метод лечения на ранних этапах развития пресбиакузиса - консервативный. В терапевтическую программу входит:
- Медикаментозная терапия. Основная цель фармакотерапии - улучшение микроциркуляции и метаболизма в рецепторных структурах, нормализация синаптической передачи нервного импульса. Применяются витамины группы В, А и Е, аскорбиновая и глютаминовая кислоты, биогенные стимуляторы, ноотропы, АТФ. При необходимости проводится дезинтоксикационная, десенсибилизирующая, дегидратационная терапия. В качестве симптоматического лечения используется меатотимпанальная блокада.
- Слухопротезирование. Производится при длительном существовании слуховых нарушений или отсутствии положительной динамики на фоне фармакотерапии. Приборами выбора являются внешние слуховые аппараты, которые подбираются для каждого пациента в индивидуальном порядке. При тугоухости тяжелой степени тяжести показана кохлеарная имплантация.
- Физиотерапия. Положительным эффектом обладает электрофорез с никотиновой кислотой, акупунктура, пневмомассаж барабанных перепонок и продувание слуховых труб.
Прогноз при пресбиакузисе зависит от тяжести имеющихся возрастных изменений звуковоспринимающей системы. При ранней диагностике рациональная консервативная терапия улучшает качество слуха, а использование слуховых аппаратов позволяет полностью корригировать признаки тугоухости. Сенильная глухота в старческом возрасте плохо поддается лечению, однако адекватное слухопротезирование дает возможность восстановить приемлемый уровень звуковосприятия. Профилактика пресбиакузиса заключается в полноценном лечении сердечно-сосудистых патологий, метаболических нарушений, заболеваний среднего и внутреннего уха, соблюдении техники безопасности на производстве, ограничении использования ототоксических медикаментов.
Лабиринтит: симптомы и лечение
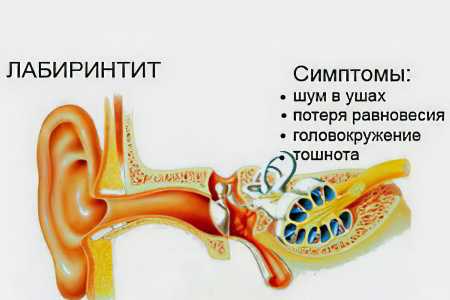
Лабиринтит - это воспаление внутреннего уха, возникающее на фоне инфекции. Также эта патология известна под названием внутренний отит. Заболевание развивается из-за попадания в полость уха вредоносной флоры, либо после полученной травмы. Лабиринт располагается во внутренней части уха, именно этот орган обеспечивает нормальную работу вестибулярного аппарата. Если он воспаляется, то у человека возникает сильное головокружение, тошнота и рвота. У больного ухудшается слух, в ушах возникает шум.
Диагностика лабиринтита не затруднена, лечение даёт хорошие результаты, но только при условии, что оно было начато вовремя. Врачи настоятельно рекомендуют обращаться за профессиональной помощью как можно быстрее. Дело в том, что некоторые формы внутреннего отита грозят тяжёлыми последствиями, вплоть до полной потери слуха. Причём восстановить его не удастся. Это же касается нарушений в работе вестибулярного аппарата.
Причины и патогенез лабиринтита
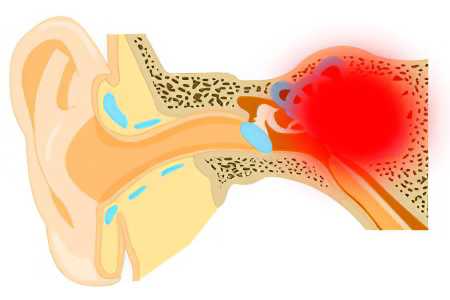
Лабиринт располагается во внутренних структурах уха, поэтому патогенная флора попасть в него может только из других очагов инфекции, которые имеются в организме. Чаще всего болезнь является следствием отита среднего уха.
К воспалению могут приводить такие микроорганизмы, как:
Иногда инфекция попадает во внутреннее ухо из полости черепа.
Заболевания, которые могут стать причиной лабиринта:
Ещё одна причина лабиринтита - это полученная травма уха. Инфекция попадает в его структуры в том случае, если была повреждена барабанная перепонка. Травму можно получить механическим путём. Иногда целостность барабанной перепонки нарушается из-за влияния на неё химических и термических факторов.
Вероятность развития лабиринтита увеличивают следующие факторы:
Снижение иммунных сил.
Нарушения в строении внутреннего уха.
Частые воспаления в ухе. Лабиринтит может выступать в качестве осложнения вирусных и бактериальных заболеваний. Вероятность развития патологии повышается, когда очаг инфекции располагается рядом со структурами внутреннего уха. Это может быть средний отит или менингит.
Перенесённые операции на внутреннем, либо на среднем ухе.
Существует несколько классификаций лабиринтита. Их основу составляют разнообразные факторы: особенности течения болезни, тип возбудителя инфекции, механизм развития воспаления, тип воспалительной реакции и место её сосредоточения.
В зависимости от того, какой именно микроорганизм спровоцировал развитие патологии, лабиринтит может быть следующих видов:
Бактериальный. Даже после выздоровления, человек в течение нескольких дней будет страдать от головокружения.
Вирусный. Вызывает лабиринтит herpes zoster oticus. Человек с такой патологией мучается от боли в ухе и рядом с ним. В слуховом проходе появляются высыпания. Страдает вестибулярный аппарат, ухудшается функция слуха.
В зависимости от механизма развития патологии, различают следующие виды лабиринтита:
Тимпаногенный лабиринтит, при котором патогенная флора во внутреннее ухо проникает из его среднего отдела.
Менингогенный лабиринтит. Источником распространения микробов становится подпаутинное пространство (оболочка головного мозга).
Гематогенный лабиринтит. Патогенная флора проникает во внутреннее ухо с током крови. Чаще всего таким способом распространяются вирусы.
Травматический лабиринтит. Он развивается на фоне полученной травмы. В этом плане особенно опасны повреждения основания черепа, а также огнестрельные ранения.
В зависимости от особенностей течения болезни, различают следующие её разновидности:
Острый лабиринтит. Заболевание развивается неожиданно для человека. Он начинает страдать от головокружения, у него возникает тошнота, появляются боли в ухе и пр. Через 2-3 недели эти симптомы самостоятельно проходят. Это не означает, что человек выздоровел. Просто лабиринтит перешел в хроническую форму. Чаще всего таким образом завершается развитие острого гнойного лабиринтита.
Хронический лабиринтит. При этой форме болезни периоды ремиссии чередуются с периодами обострения. Во время ремиссии симптомы патологии будут полностью отсутствовать.
В зависимости от того, имеется ли гной во внутреннем ухе, различают следующие виды лабиринтита:
Гнойный лабиринтит. Воспаление распространяется на внутреннее ухо. В нём начинают скапливаться гнойные массы.
Серозный лабиринтит. Гнойных выделений нет, но структуры внутреннего уха воспалены.
Некротический лабиринтит. Клетки лабиринта отмирают, что происходит на фоне нарушения питания тканей. Развивается некротический лабиринт из-за закупорки сосудов тромбами или из-за пережатия ветки слуховой артерии. К некротическому лабиринтиту могут приводить травмы и тяжёлые воспалительные реакции, когда отечные ткани пережимают сосуды.
В зависимости от интенсивности воспалительного процесса различают следующие виды лабиринтита:
Ограниченный лабиринтит. Он возникает при наличии свища в барабанной перепонке. Глубокое воспаление развивается в определённом участке лабиринта.
Диффузный лабиринтит. Воспалительный процесс распространяется на все структуры внутреннего уха.

При лабиринтите в первую очередь страдает вестибулярный аппарат. Поэтому человеку становится сложно удерживать равновесие, у него начинает кружиться голова.
Полный комплекс симптомов при воспалении среднего уха выглядит следующим образом:
Головокружение. Оно может быть довольно интенсивным и приводить к падениям. Головокружение возникает как в состоянии покоя, так и во время движения. Вращаться могут как предметы вокруг, так само тело. Иногда головокружение проявляется шаткостью походки, контролировать падение собственного тела человек с лабиринтитом не в состоянии. Головокружение приступообразное, оно может длиться от нескольких минут до нескольких часов. Когда приступ сильный, у больного может случаться рвота, его тошнит, он сильно потеет, лицо становится красного цвета.
Спонтанный нистагм. Непроизвольные колебательные движения глаз при лабиринтите будут присутствовать на постоянной основе.
Вестибулярная атаксия, которая проявляется в нарушении координации движений. Проявления могут быть самыми разнообразными: нарушение походки, падения, спотыкание, внезапное изменение траектории движений и пр.
Нарушения со стороны вегетативной нервной системы. У больного часто наблюдается бледность кожных покровов, которые внезапно могут становиться красного цвета, иногда беспокоят боли в сердце, учащение его ритма.
При лабиринтите нарушается слух, человек жалуется на постоянный шум в ушах. Этот шум опасен, так как его причиной становится гибель рецепторов уха. Иногда у пациентов с лабиринтитом наблюдается поражение лицевого нерва.
В зависимости от разных форм болезни, её проявления могут быть следующими:
Менингококковый лабиринтит. В воспалительный процесс вовлекаются сразу два уха. Патология медленно, но неустанно прогрессирует. На первый план выходят признаки ухудшения слуха и нарушение равновесия.
Туберкулёзный лабиринтит. Болезнь прогрессирует медленно, страдают основные функции лабиринта.
Острый лабиринтит. Его развитие длится не более 3 недель. Спустя это время человек либо выздоравливает, либо патология переходит в хроническую форму. Если во время воспалительной реакции случилась гибель рецепторов улитки, то слух утрачивается навсегда. Вестибулярную функцию будут выполнять полукружные каналы здорового лабиринта. Адаптация организма происходит медленно, с привлечением в этот процесс корковых механизмов, слухового и зрительного анализатора.
Иногда встречается первично хронический лабиринтит, когда симптомы острой фазы отсутствуют. Человека беспокоят нарушения со стороны вестибулярного аппарата, но они будут выражены слабо. Часто это становится причиной постановки неверного диагноза.

Только на основании жалоб больного выставить верный диагноз не удастся. Требуется комплексное обследование пациента.
Основные диагностические мероприятия:
Сбор анамнеза, выслушивание жалоб больного. Человек указывает на головокружение, тошноту, рвоту, ухудшение слуха, потерю равновесия. Как правило, до этого больной перенес инфекционное заболевание. Симптомы лабиринтита появляются через 7-12 дней после его завершения. Часто лабиринтиту предшествует бактериальная, либо вирусная инфекция. Также он может развиваться после перенесённой черепно-мозговой травмы.
Отоскопический осмотр. Врач с помощью отоскопа осматривает состояние барабанной перепонки и наружного слухового прохода.
Аудиометрия. Это исследование позволяет оценить остроту слуха и понять, как хорошо анализаторы уха воспринимают волны разной частоты.
Вестибулометрия, стабилография, фистульная проба, калорическая проба. Процедуры направлены на оценку работу вестибулярного аппарата.
ИФА, ПЦР. Эти исследования позволяют определить, какой именно инфекционный агент стал причиной заболевания. Кроме забора крови, врачу понадобиться мазок выделений из уха.
Электронистагмография. В ходе проведения исследования регистрируются движения глазных яблок. Это позволяет отличить головокружение, которое было спровоцировано нарушениями в работе головного мозга от головокружения, которое было спровоцировано сбоем в функционировании лабиринта.
КТ и рентген височной кости. Этот метод позволяет оценить состояние костной ткани лабиринта.
Иногда пациенту с лабиринтитом необходимо посетить невролога. Чтобы разграничить лабиринтит с другими патологиями, пациенту могут быть назначены дополнительные пробы. Важно провести дифференциальную диагностику отита внутреннего уха с болезнью Меньера, с абсцессом мозжечка, с невритом и отосклерозом.
Лечение лабиринтита должно быть начато сразу после постановки диагноза. Терапию подбирают в индивидуальном порядке.
Основные направления лечения:
Антибиотики, противовоспалительные и гипосенсибилизирующие препараты, а также диуретики назначают пациентам с диффузным лабиринтитом, когда деструктивные процессы в полости уха отсутствуют.
Операцию проводят пациентам с гнойным диффузным лабиринтитом. Она направлена на вскрытие поражённого очага и его санацию. Параллельно больному назначают медикаментозную коррекцию. При наличии фистулы её закрывают.
Хирургическое лечение показано больным с ограниченным воспалением в лабиринте. При этом все поражённые ткани нужно убрать.
Экстренная операция показана пациентам с диагностированными внутричерепными осложнениями. Все воспалённые структуры уха санируют, в тяжёлых случаях проводят лабиринтэктомию.
Медикаментозная терапия
Препараты, которые могут быть назначены больному:
Антибиотики. Их подбирают после проведённой диагностики, когда будет известен тип возбудителя инфекции и его чувствительность к конкретным лекарственным средствам. Если нет возможности провести анализ быстро, то пациенту назначают препараты широкого спектра действия. Это могут антибиотики из группы пенициллинов или цефалоспоринов. Иногда применяют фторхинолоны. Ототоксические антибиотики при лабиринтите под запретом. Речь идёт о Гентамицине.
Дегидратация организма. Больному назначают диетическое питание с ограничением соли до 0,5 г в сутки. При этом воды он должен выпивать не более литра.
Чаще всего операцию назначают пациентам с серозным и гнойным лабиринтитом, который развивается по причине гнойного отита.
Есть 2 варианта хирургического лечения:
Антромастоидотомия. Проводят процедуру под общим наркозом. Врач выполняет вскрытие сосцевидного отростка и удаляет из него гнойное содержимое.
Санирующая общеполостная операция. В ходе её проведения за ухом делается разрез, вскрывается задняя стенка костного слухового прохода, удаляется весь гной, после чего рану ушивают.
При условии наличия фистулы необходимо её закрытие. Экстренную операцию назначают пациентам с внутричерепными осложнениями лабиринтита.
Прогноз при лабиринтите

Прогноз при лабиринтите зависит от типа патологического процесса. Это сказывается на возможности восстановления слуха. Если у больного был диагностирован острый серозный внутренний отит, то прогноз максимально благоприятный. Слух после излечения полностью восстановится.
При гнойном лабиринтите прогноз ухудшается. Иногда поражения слуха и нарушения в работе вестибулярного аппарата являются необратимыми. Хотя запуск адаптационных механизмов организма позволяет привести в норму некоторые функции.

Если пациент с лабиринтитом не получает лечения, то это грозит развитием тяжёлых осложнений. Воспаление, сосредоточенное во внутреннем ухе может перейти на расположенные рядом органы.
Поэтому у пациента возникают такие нарушения со стороны здоровья, как:
Мастоидит. Инфицированию подвергается участок височной кости.
Петрозит. В воспалительный процесс вовлекается пирамидка височной кости.
Менингит и энцефалит. При этом страдают оболочки головного мозга.
Самым тяжёлым осложнением является абсцесс мозга. Эта патология трудно поддаётся лечению и часто становится причиной летального исхода.
Профилактика
Чтобы не допустить развития лабиринтита, нужно соблюдать следующие профилактические меры:
Вовремя лечить ринит, воспаление глотки, отиты и другие ЛОР-инфекции.
Обращаться к врачу после появления первых признаков ухудшения здоровья.
Избегать травмы головы.

Образование: В 2009 году получен диплом по специальности «Лечебное дело», в Петрозаводском государственном университете. После прохождения в интернатуры в Мурманской областной клинической больницы получен диплом по специальности «Оториноларингология» (2010 г.)
Читайте также:
