Диагностика и лечение стеноза наружного слухового прохода. Операция Швартце, Руттина
Добавил пользователь Валентин П. Обновлено: 22.01.2026
Отдел диагностики и реабилитации нарушений слуха Санкт-Петербургского НИИ уха, горла, носа и речи
Научно-клинический центр оториноларингологии ФМБА России, Москва, Россия, 123182
Научно-клинический центр оториноларингологии ФМБА России, Москва
Отдел разработки и внедрения высокотехнологичных методов лечения Санкт-Петербургского научно-исследовательского института уха, горла, носа и речи Минздрава России, Россия, 190013
Научно-клинический отдел заболеваний уха ФГБУ «НКЦ оториноларингологии ФМБА России», Москва, Россия, 123182
Междисциплинарный подход к реабилитации пациентов с врожденной атрезией наружного слухового прохода и микротией
Журнал: Вестник оториноларингологии. 2018;83(2): 17‑21
Цель исследования — создание и внедрение в практику эффективного способа комплексной эстетической и функциональной реабилитации пациентов с атрезией наружного слухового прохода (АНСП) и микротией. Прооперированы 8 пациентов в возрасте от 16 до 21 года с односторонней АНСП и микротией. В ходе оперативного вмешательства выполняли устранение атрезии трансмастоидальным доступом с тимпанопластикой аутофасцией, оссикулопластикой частичным титановым протезом с установкой краниальных остеоинтегрируемых титановых имплантов. Вторым этапом изготавливали индивидуальный силиконовый 3D-протез ушной раковины. Получены стойкие результаты формирования трубки наружного слухового прохода в отдаленные сроки наблюдения; величина костно-воздушного интервала составляла в среднем 15—20 дБ. Использование протеза ушной раковины полностью скрывало врожденной дефект и являлось зеркальным отображением здорового уха.
Среди различных врожденных аномалий уха наиболее часто встречается комбинированный порок, известный как атрезия наружного слухового прохода (АНСП), который включает в себя аномалии развития наружного слухового прохода, среднего уха и сопутствующее этому дефекту недоразвитие ушной раковины [1]. АНСП встречается с частотой 1 случай на 10 000—15 000 новорожденных [2]. Пороки развития наружного и среднего уха в большинстве случаев (70—90%) являются односторонними, в основном затрагивают правую сторону (58—61%) [3]. Пациенты с данной патологией страдают не только от выраженной кондуктивной тугоухости, но и от грубого косметического дефекта.
Реконструктивно-пластические операции, направленные на формирование ушной раковины и наружного слухового прохода, восстановление структур среднего уха, являются технически сложными и далеко не всегда приносят ожидаемый эстетический и функциональный результат, особенно при отокранеостенозе [4, 5]. Кроме того, они сопряжены с высоким риском послеоперационных осложнений. Наиболее часто возникают рестеноз наружного слухового прохода и латерализация неотимпанальной мембраны, что требует повторных вмешательств в 30—46% случаев [6]. Костная облитерация слухового прохода создает дополнительные трудности при оперативном вмешательстве, поскольку ее устранение с помощью фрез нередко приводит к развитию сенсоневральной тугоухости (СНТ) вследствие чрезмерного вибрационного воздействия на рецепторный аппарат внутреннего уха, передающегося от атретической пластинки через цепь слуховых косточек [7]. Случаи врожденной АНСП также часто сопровождаются аномальным ходом канала лицевого нерва: тимпанальный сегмент нерва обычно смещен книзу, а мастоидальный расположен более кпереди, что повышает риск его травматизации [8, 9].
Кроме того, при микротии III типа по классификации H. Weerda, когда у пациента отсутствуют нормальные структуры ушной раковины, для комплексных реконструктивных вмешательств требуется использование дополнительных фрагментов кожи или хряща в большом объеме [10]. Большинство исследователей соглашаются с тем, что восстановление уха, глаз, носа, орбиты, скулоглазничного комплекса с помощью эктопротезирования на краниальных остеоинтегрируемых имплантах (КОИ) приводит к эстетически более удовлетворительному результату, чем применение аутогенной реконструкции, а в случаях онкологической потери органа является единственным возможным способом [11]. В отохирургии КОИ нашли широкое применение при слухопротезировании аппаратами костного звукопроведения [12]. Основными показаниями для эктопротезирования являются недостаточная развитость местных тканей для аутогенной реконструкции, неудовлетворительные результаты предыдущих реконструктивных вмешательств и выбор этой методики пациентом. Черепно-лицевая реабилитация на краниальных имплантах является безопасным, надежным и предсказуемым способом восстановления нормального внешнего вида пациента, поскольку приживаемость имплантов для фиксации эктопротезов в височной кости составляет приблизительно 95,7%, а частота осложнений со стороны мягких тканей в большинстве случаев не превышает II степени по шкале Холгерс [12—14]. Периимплантные реакции мягких тканей чаще всего связаны с недостаточностью гигиенических процедур.
Учитывая наличие функционального и эстетического дефекта при врожденной АНСП с микротией и высокой вероятности получения неудовлетворительных функциональных и эстетических результатов и осложнений при реконструктивно-пластической хирургии, вопрос о комплексном подходе к реабилитации таких пациентов является актуальным.
Цель исследования — создание и внедрение в практику эффективного способа комплексной функциональной и эстетической реабилитации пациентов с АНСП и микротией.
Пациенты и методы
На базе ФГБУ НКЦО ФМБА РФ сотрудниками научно-клинических отделов заболеваний уха и челюстно-лицевой хирургии прооперированы 8 пациентов в возрасте от 16 до 21 года с врожденной односторонней АНСП и микротией III степени. Пациентам проводилось стандартное предоперационное общеклиническое обследование, отоскопия, тональная пороговая аудиометрия и компьютерная томография (КТ) височных костей.

При прогнозировании результатов хирургического вмешательства использовали модифицированную нами шкалу R. Jahrsdoerfer [15, 16]. Балльная шкала оценки анатомических особенностей височной кости, основанная на анализе предоперационных КТ, представлена в табл. 1. Таблица 1. Особенности строения среднего и внутреннего уха Примечание. Модифицированная шкала R. Jahrsdoerfer [15, 16]. При сумме баллов от 14 до 18 прогноз оценивали как отличный, от 11 до 13 — хороший, от 8 до 10 — удовлетворительный, при сумме баллов менее 8 хирургическое вмешательство не было показано.
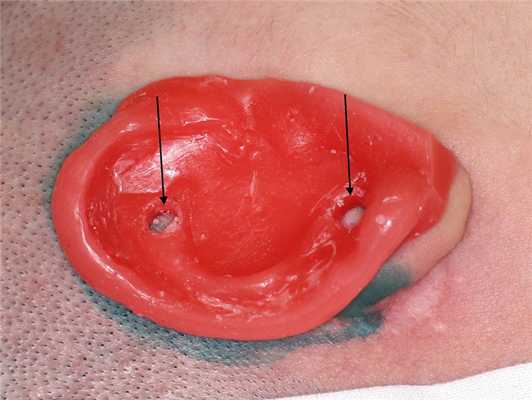
Операции проводились в условиях эндотрахеального наркоза с использованием системы мониторинга лицевого нерва и электромагнитной навигационной системы. Формирование наружного слухового прохода и тимпанопластику с оссикулопластикой выполнял отохирург, подготовку кожных лоскутов и установку КОИ выполнял челюстно-лицевой хирург. 3D-шаблон будущего протеза, который использовался для разметки операционного поля и места установки имплантов, изготавливал на этапе планирования операции медицинский инженер-математик (рис. 1). Рис. 1. Интраоперационная фотография. Для разметки операционного поля использован 3D-шаблон будущего протеза, в котором отмечены оптимальные места для установки имплантов (стрелки). Выполняли послойный разрез позади рудиментарных образований ушной раковины, отсепаровку кожного лоскута, удаление хряща, составляющего каркас рудимента (при этом хрящ сохраняли для последующего использования при тимпанопластике). Выполняли антромастоидотомию. Перед удалением атретической пластинки производили заднюю тимпанотомию с последующим ее расширением для достижения хорошей визуализации наковальнестременного сочленения. Затем осуществляли дезартикуляцию данного сустава для минимизации передачи колебаний, профилактики вибротравмы внутреннего уха и предотвращения развития СНТ в послеоперационном периоде [7]. После разъединения наковальнестременного сочленения режущим бором удаляли атретическую пластинку и единый костный конгломерат молоточка и наковальни. Расширение барабанной полости кпереди осуществляли до открытия устья слуховой трубы, книзу и кзади — до вертикальной порции (нисходящей части) канала лицевого нерва. Наружный слуховой проход формировали под контролем навигационной системы путем расширения трепанационной полости кверху до твердой мозговой оболочки средней черепной ямки, кпереди — до височно-нижнечелюстного сустава. Формировали воспринимающее костное ложе для неотимпанальной мембраны, в котором тонким алмазным бором создавали борозду для ее фиксации и предупреждения латерализации. После укладки фасциального лоскута в воспринимающее ложе выполняли оссикулопластику частичным титановым протезом. Дистальную часть протеза отграничивали от фасциального лоскута аутохрящевой пластинкой. Затем истонченный языкообразный лоскут на питающей ножке, сформированный из кожи рудиментов ушной раковины, укладывали на переднюю стенку трепанационной полости. Остальные стенки трепанационной полости покрывали свободными тонкослойными кожными трансплантатами, взятыми дерматомом с передней поверхности бедра. Фиксация созданной неотимпанальной мембраны и кожных лоскутов производилась путем тампонады трепанационной полости гемостатической губкой и марлевой турундой. В области фиксации имплантов (над верхушкой сосцевидного отростка и височной линией) выполняли иссечение подкожной жировой клетчатки для создания протезного ложа, отсепаровку надкостницы. В указанные участки височной кости устанавливали перкутанные краниальные титановые импланты с глубиной погружения 4,5 мм вместе с формирователями высотой 5 мм. Кожа вокруг имплантов вместе с надкостницей прошивалась П-образными швами.
Вторым этапом, через 3—5 мес, в отделении челюстно-лицевого протезирования изготавливали мягкий индивидуальный силиконовый протез ушной раковины с магнитной фиксацией (рис. 2, 3). Рис. 2. Внешний вид силиконового протеза ушной раковины на магнитной фиксации. а — наружная поверхность; б — внутренняя поверхность. Рис. 3. Балочная конструкция на двух краниальных имплантах с магнитной фиксацией протеза ушной раковины. При создании силиконового протеза применялся классический процесс изготовления, состоящий из следующих этапов:
1) получение оттиска-маски со здорового уха и дальнейшая отливка гипсовой модели репродукции ушной раковины;
2) изготовление воскового аналога будущего протеза с использованием 3D-прототипирования;
3) замена восковой модели протеза силиконовым протезом внутреннего окрашивания.
Полученный восковой аналог ушной раковины корректируется и припасовывается на протезном ложе. При этом учитываются симметричность расположения завитка раковины, мочки, а вертикальные и горизонтальные перемещения позволяют установить восковую модель в правильное положение. Правильно подобранные цвет и оттенок силиконового протеза наряду с его адекватной ретенцией являются важнейшими факторами повышения качества жизни пациента. Метод внутреннего многослойного окрашивания силиконового протеза придает последнему живые тона с умеренной прозрачностью и светопроницаемостью. Размешанный силикон упаковывается в гипсовую форму, прикрывается контрформой, прессуется и укладывается в сухой полимеризатор. После полимеризации протез распаковывается, при необходимости наносятся пигментные штрихи методом наружного нанесения и лакирования в полимеризаторе.
Для оценки функциональных результатов на втором этапе, при протезировании, выполнялась повторная пороговая тональная аудиометрия.
Результаты и обсуждение
В хирургической практике существуют три основных метода устранения атрезии наружного слухового прохода: восходящий, передний и трансмастоидальный или заушный [16—20]. При восходящем доступе, который применяется при значительных нарушениях анатомии височной кости, открытие барабанной полости производится по ходу канала лицевого нерва. Ряд авторов предлагают использовать передний доступ; при этой технике создание трепанационной полости борами начинают в области предполагаемой проекции наружного слухового прохода отступя от височно-нижнечелюстного сустава и ниже уровня средней черепной ямки. Наиболее распространен трансмастоидалный доступ с широким вскрытием антрума и аттика, который позволяет минимизировать такие послеперационные осложнении, как рестеноз канала, инфицирование среднего уха и повреждение лицевого нерва [20, 21].
Применяемый в нашей работе трансмастоидальный способ устранения атрезии подразумевает удаление большого массива сосцевидного отростка. Успешное взаимодействие отохирурга и челюстно-лицевого хирурга на этом этапе позволило обеспечить формирование широкого слухового прохода с сохранением участков кортикального слоя височной кости, достаточных для установки КОИ.
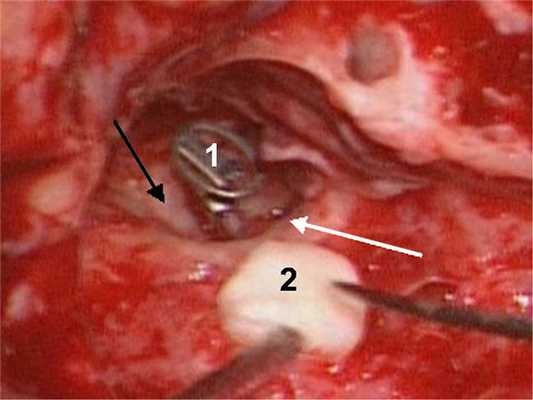
В исследование были отобраны пациенты с отличным (5 пациентов) и хорошим (3 пациента) прогнозом оперативного вмешательства по данным предоперационной КТ височных костей. Несмотря на атипичный ход канала лицевого нерва и отсутствие обзора ниш окон улитки и преддверия, что нередко затрудняет хирургическое вмешательство по поводу врожденной атрезии, не пришлось выполнять транспозицию лицевого нерва и после его обнажения в мастоидальном сегменте удалось установить оссикулярный протез (рис. 4) Рис. 4. Интраоперационная фотография. 1 — частичный титановый оссикулярный протез, установленный на суперструктуры стремени, 2 — аутохрящевая пластинка, которой будет отграничена шляпка протеза от фасциального лоскута, черная стрелка — тимпанальный сегмент канала лицевого нерва, белая стрелка — мастоидальный сегмент лицевого нерва. на обозримые суперструктуры стремени [22, 23]. Признаков пареза лицевой мускулатуры в послеоперационном периоде не отмечено.

Период послеоперационного наблюдения составил 12 мес. В результате применения описанной методики получены стойкие результаты формирования трубки наружного слухового прохода. Во всех случаях наблюдали хорошее заживление послеоперационной полости и ее полную эпидермизацию. Случаев стенозирования наружного слухового прохода после операции не отмечено, в одном случае наблюдалась умеренная латерализация неотимпанальной мембраны. Функциональные результаты представлены в табл. 2. Таблица 2. Динамика средних показателей порогов воздушного и костного звукопроведения у обследованных пациентов Примечание. * — средние пороги костного звукопроведения/средние пороги воздушного звукопроведения (дБ). Величина костно-воздушного интервала в послеоперационном периоде составляла в среднем 22,6 дБ, что следует расценивать как хороший функциональный результат.
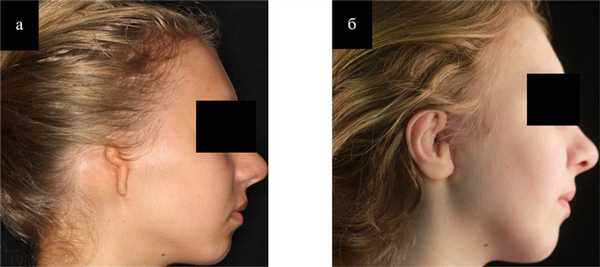
Эктопротезирование с фиксацией на краниальных имплантах является отличным реконструктивным вариантом, который обеспечивает идеальную симметрию, цвет и анатомические детали. Использование нашими пациентами индивидуального протеза ушной раковины полностью скрывало врожденной дефект (рис. 5). Рис. 5. Внешний вид пациентки. а — до операции; б — после установки протеза ушной раковины.
Остеоинтегрируемые импланты обеспечивают надежную фиксацию эктопротеза, что устраняет необходимость применения клея, двухстороннего скотча или других методов фиксации, которые могут поставить под угрозу стабильность протеза. Использование эктопротезов улучшает внешний вид пациента, а хорошее качество удержания протеза и простота его использования обеспечивает высокий уровень активности пациента, за счет чего повышается качество жизни пациента. Тем не менее инфекция и воспаление могут привести к потере импланта. Состояние периимплантных мягких тканей является важным фактором для достижения хорошего долгосрочного результата лечения. Снизить частоту воспалительных реакций со стороны окружающих импланты мягких тканей позволяет создание тонкого подкожного слоя в периимплантной области в ходе операции и тщательная гигиена в послеоперационном периоде [24]. Таким образом, должный послеоперационный уход и тщательность хирургического этапа помогают избежать осложнений.
Заключение
Применение методики выстилки сформированных костных стенок наружного слухового прохода кожным лоскутом на питающей ножке и свободными кожными трансплантатами позволяет добиться стойкого формирования трубки наружного слухового прохода, а оссикулопластика титановыми протезами и тимпанопластика аутофасцией обеспечивают значительное улучшение слуха у пациентов с врожденной атрезией наружного слухового прохода.
Симультанное эктопротезирование на КОИ с устранением атрезии и тимпанопластикой может быть успешно применено для замещения отсутствующей ушной раковины, способствуя возвращению пациента к обычному образу жизни. Основными преимуществами эктопротезирования по сравнению с традиционными хирургическими методами реконструкции являются простота хирургической техники, предсказуемость полученного результата и минимальный срок реабилитации пациента.
Экзостозы наружного слухового прохода
Экзостозы наружного слухового прохода - это доброкачественные костные новообразования, которые возникают на барабанной части височной кости. Клинические проявления заболевания развиваются только при их сильном разрастании; включают в себя снижение остроты слуха, шум в ушах, головную боль, реже - постепенно нарастающую локальную болезненность. В процессе диагностики используются анамнестические сведения, результаты отоскопии и аудиометрии, при необходимости - компьютерной томографии. Лечение показано только при выраженном разрастании экзостозов с появлением клинической симптоматики, заключается в хирургическом удалении образований.
МКБ-10
Общие сведения
Экзостозы наружного слухового прохода - относительно редкая патология. Она наблюдается примерно у 1-1,5% всех пациентов, страдающих заболеваниями ушей. Впервые гистологическая и клиническая характеристика болезни была составлена австралийским отоларингологом, профессором Грэмом Кларком в 1979 году. Обычно экзостозы встречаются среди лиц молодого возраста, зачастую - до 20 лет. От этой патологии страдают преимущественно представители мужского пола. Соотношение заболеваемости между мужчинами и женщинами составляет 11:1. Осложнения, спровоцированные костными разрастаниями этой локализации, встречаются редко - не более чем в 5-8% случаев.
Причины
Точная этиология заболевания до конца не установлена. Тем не менее, специалисты выделяют целый ряд способствующих факторов. Существуют врожденные и приобретенные этиологические формы данной патологии. При первой из них ведущую роль играют генетические мутации, передающиеся от родителей. Вероятность возникновения спонтанной мутации у ребенка очень низкая. Приобретенный вариант заболевания способны провоцировать:
- Постоянный контакт с водой. Считается одной из наиболее распространенных причин. Согласно исследованиям, проведенным в конце 90-х годов, свыше 70% серфингистов имеют экзостозы слухового канала. Также к группе риска относятся профессиональные пловцы и люди, часто посещающие бассейн.
- Переохлаждение. Включает работу в условиях низких температур и постоянное переохлаждение, обусловленное климатическими условиями проживания. Отдельно выделяют людей, занимающихся закаливанием.
- Хронический воспалительный процесс. Гиперплазия костной ткани наружного слухового прохода может быть обусловлена постоянными воспалительными реакциями этой области: хроническим наружным отитом, продолжительным гноетечением при среднем отите, большими скоплениями ушной серы.
- Травматические повреждения. Иногда травмы области уха, сопровождающиеся переломом височной кости в барабанной части в процессе заживления приводят к избыточному образованию костной ткани и формированию экзостозов.
Патогенез
Экзостозы наружного уха являются результатом частичной гиперплазии тканей височной кости, формирующей костною часть наружного слухового канала. При врожденном варианте заболевания гиперплазия возникает на фоне расстройства процессов внутриутробного формирования плода. При приобретенном типе патологии разрастания образуются в результате нарушения работы остеобластов под влиянием этиологических факторов. Как правило, процесс симметричен и сопровождается появлением сразу нескольких образований в каждом ухе. Гистологически они представляют собой плотную костную ткань, реже - губчатую костную структуру. Экзостозы в обоих случаях характеризуются беспорядочным расположением остеонов. Иногда может происходить переход одного варианта в другой.
Симптомы
Длительное время заболевание протекает бессимптомно. Клинические проявления возникают только при значительном разрастании экзостозов и перекрытии большей части просвета слухового прохода или соприкосновении нескольких образований между собой. В первом случае постепенно развивается двухсторонняя кондуктивная тугоухость, которая сопровождается снижением остроты слуха, низкочастотным гулким шумом в ушах, усилением восприятия собственного голоса.
Иногда наблюдаются малоинтенсивные разлитые головные боли периодического или постоянного характера. Часто между несколькими экзостозными образованиями образуется углубление, заполняющееся ушной серой, частичками отслоившегося эпидермиса или гнойными массами. Это приводит к усугублению имеющихся симптомов, появлению чувства тяжести и давления внутри уха, способствует развитию воспалительного процесса. При соприкосновении двух экзостозов и их дальнейшем росте на первый план выходит прогрессирующий болевой синдром.
Осложнения
Осложнения экзостозов наружного слухового прохода преимущественно связаны с нарушением выделения ушной серы и отмерших клеток рогового шара эпидермиса. Их локальное скопление создает благоприятные условия для роста и размножения патогенной микрофлоры с дальнейшим развитием наружного острого и хронического отита. Нарушение оттока гнойных масс при остром гнойном среднем отите способствует хронизации воспаления и распространению патологического процесса на прилегающие анатомические структуры. Это становится причиной вторичных мастоидитов, артритов височно-нижнечелюстного сустава. В редких случаях развиваются внутричерепные бактериальные осложнения.
Диагностика
Для опытного отоларинголога постановка диагноза в большинстве случаев не представляет сложностей. Зачастую для этого достаточно анамнестических данных и визуального осмотра слухового прохода. При опросе пациента выясняются потенциальные этиологические факторы, среди которых важную роль играют хронические воспалительные заболевания уха и регулярное пребывание в водной среде. Для подтверждения диагноза используется:
- Отоскопия. Визуальный осмотр слухового прохода обоих ушей позволяет обнаружить на задневерхней стенке одно или несколько возвышений с широкой основой, покрытых нормальной неизмененной кожей. Реже экзостозы имеют острые края, форму шара или гриба. Поверхность обычно гладкая. При надавли вании пуговчатым зондом определяется высокая плотность, характерная для костной ткани.
- Тональная пороговая аудиометрия. Позволяет выявить и определить степень тяжести ухудшения слуха. На аудиограмме отображается поражение звукопроводящей системы в виде снижения воздушной проводимости. Костная проводимость остается в пределах возрастной нормы. Эти результаты дают возможность провести дифференциальную диагностику с сенсоневральной тугоухостью.
- Томография.КТ височных костей показана при невозможности четко дифференцировать экзостозные образования с деформацией слухового прохода другими опухолями или последствий перелома основания черепа. При компьютерной томографии определяются симметричные костные разрастания височной кости, частично перекрывающие просвет наружного уха на фоне ее нормальной общей структуры.
Лечение экзостозов наружного уха
Лечение только хирургическое - удаление экзостоза. Вопрос о целесообразности операции решается в индивидуальном порядке для каждого пациента. Экзостозы малых размеров не удаляются, больной наблюдается у отоларинголога. В ситуациях, когда образования препятствуют эвакуации гноя, ушной серы или становятся причиной нарушения слуха, показано оперативное вмешательство, которое может проводиться двумя основными способами:
- Эндоуральное удаление. Метод выбора при одиночных или имеющих тонкую ножку экзостозах. Выполняется под местной анестезией. Непосредственно удаление осуществляется при помощи долота.
- Ретроаурикулярное удаление. Показано при множественных и плоских экзостозных образованиях. Производится расширение просвета слухового канала с помощью специальных инструментов. Вмешательство проводится только под наркозом.
Прогноз и профилактика
Прогноз для выздоровления благоприятный. Полноценное лечение позволяет полностью купировать все имеющиеся симптомы и восстановить остроту слуха до прежнего уровня. Рецидивы наблюдаются редко. Специфической профилактики экзостозов наружного слухового прохода не существует. К неспецифическим превентивным мероприятиям относятся предотвращение травматизации и переохлаждения области височной кости, использование специальных берушей для плавания при посещении бассейна, своевременное лечение других заболеваний наружного и среднего уха.
Диагностика и лечение стеноза наружного слухового прохода. Операция Швартце, Руттина
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
ФГАУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России, Москва, Россия
ФГБНУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко», Москва, Россия
Хирургическое лечение неврином слухового нерва (вестибулярных шванном)
Журнал: Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко. 2017;81(3): 66‑76
Клинические рекомендации — это актуальные систематически разработанные положения, созданные для того, чтобы помочь врачу в принятии решений относительно врачебной тактики в определенных клинических ситуациях, они содержат установки по проведению диагностических и скринирующих тестов, по объему медицинской и хирургической помощи и по другим аспектам клинической практики. Вестибулярные шванномы составляют 8% всех внутричерепных образований, до 30% опухолей задней черепной ямки и 85% опухолей мосто-мозжечкового угла. Заболеваемость невриномами слухового нерва составляет примерно 1 случай на 100 000 населения в год. В работе представлены вопросы классификации, диагностики и лечения неврином слухового нерва. В рекомендациях подробно рассмотрены ключевые аспекты формулировки клинического диагноза, классификационные признаки, определение показаний к хирургическому или лучевому лечению, а также принципы выжидательной тактики при вестибулярных шванномах. Особое внимание уделено хирургическому лечению неврином слухового нерва, приведены критерии выбора хирургического доступа, использования современного операционного оснащения, этапы удаления опухоли. В соответствии с принятой клинической классификацией предложены алгоритмы действий в зависимости от стадии заболевания и динамики развития патологического процесса, возраста пациента и клинических проявлений. Ключевые положения клинических рекомендаций основаны на критериях доказательности. Работа предназначена для практической деятельности специалистов нейрохирургов.
Клинические рекомендации (КР) — это актуальные, систематически разработанные положения, созданные для помощи врачу в принятии решений относительно врачебной тактики в определенных клинических ситуациях. Они содержат установки по проведению диагностических и скринирующих тестов, по объему медицинской и хирургической помощи и по другим аспектам клинической практики [1].
Цель составления КР — попытка стандартизации вопросов диагностики и лечения заболеваний по всем разделам медицины, в том числе и по нейрохирургии.
КР включают описание методов диагностики и лечения профильных заболеваний, уровни доказательности основных положений, указатели лекарственных препаратов по Международным непатентованным названиям, оценку информационных ресурсов, использованных для разработки документа. Все основные разделы КР («Общие сведения», «Диагностика», «Лечение») должны содержать уровни доказательности приводимых в данном разделе положений.
В КР могут использоваться различные шкалы уровней доказательности, например, критерии, основанные на шкале уровней (категорий) доказательности Оксфордского центра доказательной медицины. По рекомендации Ассоциации нейрохирургов России в КР нейрохирургического профиля используется шкала «Стандарты—Рекомендации—Опции», в которой «Стандарт» соответствует уровню доказательности класса А, «Рекомендация» — уровням доказательности класса В—С, «Опция» — уровню доказательности класса С.
Стандарты. Это общепризнанные принципы диагностики и лечения, которые могут рассматриваться в качестве обязательной лечебной тактики. Большей частью — это данные, подтвержденные наиболее доказательными исследованиями (1—2 класс) — мультицентровыми проспективными рандомизированными исследованиями, или же данные, подтвержденные результатами независимых крупных нерандомизированных проспективных или ретроспективных исследований, выводы которых совпадают.
Рекомендации. Лечебные и диагностические мероприятия, рекомендованные к использованию большинством экспертов по этим вопросам, которые могут рассматриваться как варианты выбора лечения в конкретных клинических ситуациях. Эффективность рекомендаций определяется в исследованиях 2-го и реже — 3-го класса доказательности, т. е. в проспективных нерандомизированных исследованиях и крупных ретроспективных исследованиях. Для перехода этих положений в разряд стандартов необходимо их подтверждение в проспективных рандомизированных исследованиях.
Опции. Основаны на небольших исследовательских работах 3-го класса доказательности и представляют, главным образом, мнение отдельных авторитетных по тем или иным направлениям экспертов, или экспертных групп.
Общие сведения. Вестибулярные шванномы составляют 8% от всех внутричерепных образований, до 30% опухолей задней черепной ямки и 85% опухолей мосто-мозжечкового угла [2]. Термины «вестибулярная шваннома» и «невринома слухового нерва» являются синонимами, обозначающими доброкачественные опухоли, которые состоят полностью из шванновских клеток и исходят из вестибулярной порции слуховестибулярного нерва (более часто из верхней части вестибулярной порции) [3, 4]. В мировой литературе в основном используется термин «вестибулярная шваннома», а в отечественной — «невринома слухового (VIII) нерва».
Заболеваемость невриномами слухового нерва составляет примерно 1 случай на 100 000 населения в год [5]. Другими словами, каждый год в Российской Федерации появляется 1500 новых случаев неврином слухового нерва. Учитывая постоянное совершенствование методов нейровизуализации, позволяющих устанавливать диагноз на ранних стадиях заболевания, эта цифра может быть еще выше.
Невриномы слухового нерва в 95% случаев является односторонней опухолью. 5% неврином имеют мультицентрический двусторонний характер роста и являются проявлением нейрофиброматоза типа II (НФ-2) — наследственного, аутосомного заболевания, имеющего доминантный характер наследования. Истинные, спорадические невриномы слухового нерва развиваются наиболее часто на четвертом—пятом десятилетии жизни, имея общий возрастной период от 12 до 88 лет [6]. Более часто невриномы встречаются у женщин, чем у мужчин, примерное соотношение 3:2. Двусторонние невриномы, обусловленные НФ-2, проявляются значительно раньше, во втором—третьем десятилетии жизни [7, 8].
Невриномы слухового нерва являются, как правило, плотным, опухолевым образованием, в редких случаях содержат в своей структуре кисты, имеют хорошо выраженную капсулу, четко отграниченную от мозгового вещества. Они возникают во внутреннем слуховом проходе, в зоне Obersteiner-Redlich между миелин-продуцирующими олигодендроцитами и шванновскими клетками, расположенными в 8—10 мм от пиальной оболочки боковой поверхности моста. Рост опухоли происходит в сторону наименьшего сопротивления по корешку нерва в средней части мостомозжечкового угла. Близлежащая часть нерва может быть изолирована при маленькой опухоли, но с увеличением размера последней включается в ее структуру [9]. При более поздних стадиях заболевания и значительно больших размерах опухолевого узла происходит аналогичное воздействие на близлежащие черепные нервы. По частоте вовлечения в этот процесс на первом месте стоит, естественно, вестибуло-кохлеарный нерв, затем в порядке убывания частоты следуют лицевой и тройничный нервы, языкоглоточный нерв и другие [3, 10].
Классификации стадий развития заболевания
В практической деятельности наиболее универсальными являются классификации, предложенные Koos [11] и Samii [12]. Они основаны на оценке размеров невриномы и ее отношении к окружающим мозговым и костным структурам (рис. 1, 2).
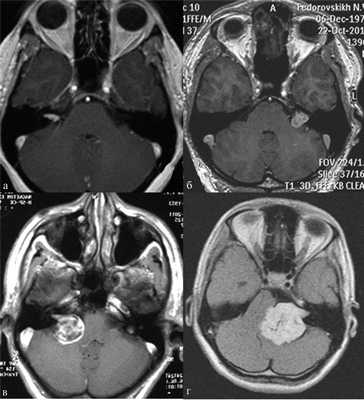
Рис. 1.Иллюстрация классификации неврином слухового нерва по Koos. а — I стадия — опухоль находится в пределах внутреннего слухового прохода, диаметр экстраканальной части составляет 1—10 мм; б — II стадия — опухоль вызывает расширение канала внутреннего слухового прохода и выходит в мостомозжечковый угол, ее диаметр составляет, 11—20 мм; в — III стадия — опухоль распространяется до ствола головного мозга без его компрессии, диаметр составляет 21—30 мм; г — IV стадия — опухоль вызывает компрессию ствола головного мозга, ее диаметр более 30 мм.
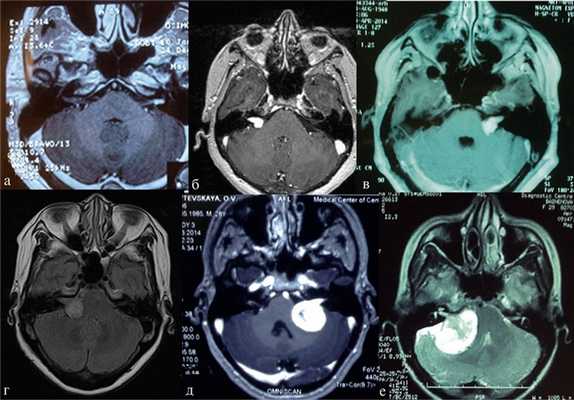
Рис. 2.Классификация неврином слухового нерва по M. Samii. а — Т1 — интрамеатальная опухоль (рис. 2, a); б —Т2 — интра-экстрамеатальная опухоль; в — Т3а — опухоль заполняет мостомозжечковую цистерну; г —Т3b — опухоль распространяется до ствола головного мозга; д —Т4а — опухоль вызывает компрессию ствола; е —Т4b — опухоль грубо деформирует ствол мозга и IV желудочек.
В клинической практике обе эти классификации следует равноценно рассматривать в качестве основных принципов оценки клинической стадии заболевания (опция).
По данным анализа большого массива клинических исследований (663 собственных наблюдения), на сегодняшний день средний размер невриномы слухового нерва составляет 32×30×30 мм. Распределение по стадиям заболевания представлено следующим образом:
Атрезия слухового прохода
Атрезия слухового прохода - врожденная либо приобретенная облитерация костно-хрящевого канала, соединяющего ушную раковину со средним ухом. Заращение слухового хода сопровождается снижением остроты слуха вплоть до глухоты. Врожденные атрезии часто сочетаются с микротией и другими аномалиями развития. Диагностика включает осмотр отоларинголога с отоскопией, проведение аудиометрии и компьютерной томографии височной кости. При костных заращениях выполняют рентгенографию черепа. Лечение патологии - хирургическое. Во время операции формируют искусственный канал при помощи кожных и хрящевых лоскутов; при необходимости выполняют тимпанопластику. Аномалии ушной раковины требуют пластической реконструктивной операции.
Термин «атрезия» подразумевает полное отсутствие естественных каналов и отверстий в организме. Заращение слухового прохода - редкое заболевание, которое может сочетаться с патологией среднего и внутреннего уха, недоразвитием ушных раковин. Врожденная аномалия встречается в отоларингологии чаще приобретенной и составляет 1 случай на 10 тыс. новорожденных. Соотношение мальчиков и девочек с данной болезнью 1,5:1. Одностороннее поражение возникает в 3 раза чаще, чем двустороннее. Атрезия слухового прохода в 11-17% случаев сочетается с сенсоневральной тугоухостью (затруднением звуковосприятия).
Причины, вызывающие развитие атрезии слухового канала, делятся на две большие группы:
- Врожденные. Данная патология связана с внутриутробным нарушением закладки 1 и 2 жаберной дуги. Развитие аномалии у новорожденных сопряжено с инфекциями, перенесенными беременной (краснуха, цитомегаловирус, грипп, ветряная оспа), с приемом ею лекарственных препаратов, обладающих тератогенным эффектом, воздействием радиоактивного излучения. В группе риска находятся дети матерей, страдающих алкогольной, наркотической, табачной зависимостью. Чем старше возраст роженицы (после 40 лет), тем выше вероятность развития атрезии наружного слухового канала. Часто аномалия сопровождается двусторонним поражением и сочетается с дефектом ушной раковины (микротией).
- Приобретенные. Ожоги, ранения, ушибы и переломы височной кости часто приводят к формированию костной атрезии. Хрящевое заращение формируется при рецидивирующих гнойных отитах и других воспалительных заболеваниях.
Классификация
Современное сообщество оперирующих отоларингологов использует классификацию немецкого врача Г. Шухнехта. Данное разделение отражает корреляцию патологических изменений слухового прохода и выраженность снижения слуха. Классификация выделяет четыре основных типа атрезий:
- Тип «A» — облитерация хрящевого отдела наружного канала. Отмечается снижение слуха 1 степени.
- Тип «B» — заращение возникает в хрящевом и костном отделах. Снижение звуковосприятия доходит до 2-3 степени.
- Тип «C» — полная атрезия канала, которая часто сопровождается гипоплазией барабанной перепонки.
- Тип «D» — полное заращение с аномалией структур внутреннего уха (улитки, косточек), патологией лицевого нерва. При данных изменениях не проводят хирургическую коррекцию, нарушение звуковосприятия носит необратимый характер.
Симптомы врожденной атрезии можно заметить в первые часы жизни новорожденного. Они проявляются изменением формы ушной раковины (микротией), сужением слухового канала. При проведении аудиограммы отмечается одностороннее или двустороннее снижение слуха. Врожденные аномалии часто сочетаются с парезом лицевого нерва, асимметричностью лица, пороками развития других систем и органов (врожденные пороки сердца, ретинопатии). При поздней диагностики возможны задержка развития речи, формирования воображения, памяти и мышления.
Приобретенная атрезия проявляется развитием тугоухости. При осложнении хронических гнойных процессов в связи с нарушением оттока гнойного отделяемого возникают боль, повышение температуры тела, ухудшение общего состояния пациента. Если вовремя не принять лечебные меры, возможно развитие внутричерепных осложнений (менингита, энцефалита) и остеомиелита. Неполное заращение слухового прохода может не давать четкой клинической картины. Однако со временем, при закупорке суженного канала серой, возникает стойкое снижение слуха.
Для постановки диагноза, точного определения формы и вида атрезии, определения показаний и объема оперативного вмешательства необходимо провести комплексную диагностику органов слуха. С целью выявления врожденных аномалий развития у плода женщинам выполняют скрининговое ультразвуковое исследование на 20, 31-32 неделях беременности. Диагностика разных форм атрезии проходит по нескольким направлениям:
- Осмотр отоларинголога с проведением отоскопии. Отоларинголог проводит оценку проходимости наружного слухового канала, внешнего вида барабанной перепонки.
- Аудиометрия. Специалист определяет остроту слуха, чувствительность слухового аппарата к звуковым волнам разной частоты.
- КТ височной кости. Помогает определить причину облитерации, наличие гнойного содержимого, а также развитие осложнений. Применяется для уточнения диагноза и определения объема операции.
- Рентгенография черепа в 2-х проекциях (прямой и боковой). Методика применяется при костных заращениях слухового прохода. С помощью рентгенограммы можно определить масштаб поражения, наличие жидкости (гной, кровь) в среднем ухе.
Дифференциальную диагностику атрезий слухового прохода следует проводить с новообразованиями наружного уха. В данном случае анамнез заболевания и дополнительные методы исследования (компьютерная томография, отоскопия) помогут определить локализацию опухоли, закрывающей просвет канала. Постановка диагноза осуществляется после консультации терапевта или педиатра, сурдолога, в некоторых случаях генетика.
Лечение
Основной метод лечения атрезий - хирургический. Только на начальной стадии приобретенной формы заболевания прибегают к механическому расширению слухового прохода. После постановки диагноза специалист решает вопрос о возможности операции и выборе техники. Целью вмешательства является восстановление просвета слухового канала для обеспечения нормального звукопроведения и звуковосприятия. Исправление врожденных аномалий состоит из нескольких этапов. Вначале выполняют временное слухопротезирование. Для этого осуществляют индивидуальный подбор, настройку слухового аппаратов и психологическую помощь в социальной адаптации ребенка. При целостности барабанной перепонки и внутреннего уха (слуховых косточек, улитки) переходят к хирургическому лечению.
Вначале операции выполняют иссечение патологических мембран и рубцов. Затем приступают к созданию искусственного хода, стенки которого покрывают кожным лоскутом или фрагментами хряща, взятого из рудиментарной ушной раковины. При необходимости проводят тимпанопластику, формируя новую барабанную перепонку из фасции височной мышцы. В связи с тем, что атрезия часто сочетается с аномалией развития ушной раковины, помимо реконструктивной операции на слуховом проходе, проводят пластику ушной раковины с формированием хрящевой ткани.
Любое вмешательство сопровождается назначением антибактериальной, обезболивающей и противовоспалительной терапии. После операции ребенку рекомендовано наблюдение сурдолога, невролога и логопеда. Профилактические осмотры отоларинголога следует проходить не реже 1 раза в 2-3 месяца. Для адаптации в обществе рекомендованы занятия с психологом.
Прогноз
Исход атрезии слухового прохода зависит от вида заращения (врожденное и приобретенное, полное и неполное), тяжести процесса. При врожденной аномалии прогноз в большинстве случаев неутешительный, т. к. патология чаще всего сопровождается поражением внутреннего уха и лицевого нерва. Хирургическим путем не всегда можно полностью вернуть слух пациенту. При патологии наружных отделов специалистам удается добиться положительных результатов в 70-75% случаев. Хирургия приобретенных атрезий часто дает положительные результаты и приводит к повышению слуха и улучшению качества жизни.
Сужение или полное закрытие наружного слухового прохода

Сужение или полное закрытие наружного слухового прохода - это симптом многих воспалительных заболеваний уха. При сужении или полном закрытии наружного слухового прохода отмечается значительное снижение слуха, вплоть до его полного отсутствия.
Сужение или полное закрытие наружного слухового прохода возможно при развитии следующих лор заболеваний и лор состояний:
- Врожденная атрезия наружного слухового прохода;
- Врождённое сужение наружного слухового прохода;
- Злокачественная опухоль уха и наружного слухового прохода;
- Инородное тело наружного слухового прохода;
- Кровяной сгусток в наружном слуховом проходе;
- Отомикоз;
- Периостит костного отдела наружного слухового прохода;
- Полип наружного слухового прохода;
- Последствия перенесённого перихондрита ушной раковины и наружного слухового прохода;
- Приобретенная атрезия наружного слухового прохода;
- Серная пробка;
- Стриктура наружного слухового прохода;
- Фурункул наружного слухового прохода;
- Экзема наружного слухового прохода;
- Экзостоз (остеома) наружного слухового прохода.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Бактериальная диарея
- Распределение обязанностей и ответственности в медицине. Менеджемент медицинской помощи
- Лучевая диагностика тимолипомы на рентгене, КТ, МРТ
- Повышение чувствительности цветовой допплерографии. Цветовая допплерография на ранних сроках беременности
