Диагностика сочетанной травмы артерий и костей конечности. Методы
Добавил пользователь Валентин П. Обновлено: 22.01.2026
Категории МКБ: Внутричерепная травма (S06), Вывихи, растяжения и перенапряжения капсульно-связочного аппарата суставов нескольких областей верхней(их) и нижней(их) конечностей (T03.4), Вывихи, растяжения и перенапряжения капсульно-связочного аппарата суставов нескольких областей верхней(их) конечности(ей) (T03.2), Вывихи, растяжения и перенапряжения капсульно-связочного аппарата суставов нескольких областей нижней(их) конечности(ей) (T03.3), Другие множественные травмы живота, нижней части спины и таза (S39.7), Другие сочетания вывихов, растяжений капсульно-связочного аппарата суставов и перенапряжений нескольких областей тела (T03.8), Другие сочетания открытых ран, захватывающих несколько областей тела (T01.8), Другие сочетания переломов, захватывающих несколько областей тела (T02.8), Другие сочетания поверхностных травм, захватывающих несколько областей тела (T00.8), Другие сочетания размозжений нескольких областей тела (T04.8), Другие уточненные травмы с вовлечением нескольких областей тела (T06.8), Множественная травма тазовых органов (S37.7), Множественные вывихи на уровне шеи (S13.3), Множественные открытые раны головы (S01.7), Множественные открытые раны живота, нижней части спины и таза (S31.7), Множественные открытые раны стенки грудной клетки (S21.7), Множественные открытые раны шеи (S11.7), Множественные переломы грудного отдела позвоночника (S22.1), Множественные переломы пояснично-крестцового отдела позвоночника и костей таза (S32.7), Множественные переломы ребер (S22.4), Множественные переломы черепа и лицевых костей (S02.7), Множественные переломы шейных позвонков (S12.7), Множественные поверхностные травмы головы (S00.7), Множественные поверхностные травмы грудной клетки (S20.7), Множественные поверхностные травмы живота, нижней части спины и таза (S30.7), Множественные поверхностные травмы шеи (S10.7), Множественные травмы головы (S09.7), Множественные травмы грудной клетки (S29.7), Множественные травмы органов грудной полости (S27.7), Множественные травмы шеи (S19.7), Открытые раны нескольких областей верхней(их) и нижней(их) конечности(ей) (T01.6), Открытые раны нескольких областей верхней(их) конечности(ей) (T01.2), Открытые раны нескольких областей нижней(их) конечности(ей) (T01.3), Перелом других уточненных шейных позвонков (S12.2), Переломы, захватывающие несколько областей верхней(их) и нижней(их) конечностей (T02.6), Переломы, захватывающие несколько областей обеих верхних конечностей (T02.4), Переломы, захватывающие несколько областей обеих нижних конечностей (T02.5), Переломы, захватывающие несколько областей одной верхней конечности (T02.2), Переломы, захватывающие несколько областей одной нижней конечности (T02.3), Размозжение нескольких областей верхней(их) и нижней(их) конечностей (T04.4), Размозжение нескольких областей верхней(их) конечности(ей) (T04.2), Размозжение нескольких областей нижней(их) конечности(ей) (T04.3), Травма других внутрибрюшных органов (S36.8), Травма желудка (S36.3), Травма матки (S37.6), Травма нескольких внутрибрюшных органов (S36.7), Травма нескольких кровеносных сосудов грудного отдела (S25.7), Травма нескольких кровеносных сосудов на уровне голени (S85.7), Травма нескольких кровеносных сосудов на уровне голеностопного сустава и стопы (S95.7), Травма нескольких кровеносных сосудов на уровне живота, нижней части спины и таза (S35.7), Травма нескольких кровеносных сосудов на уровне запястья и кисти (S65.7), Травма нескольких кровеносных сосудов на уровне плечевого пояса и плеча (S45.7), Травма нескольких кровеносных сосудов на уровне предплечья (S55.7), Травма нескольких кровеносных сосудов на уровне тазобедренного сустава и бедра (S75.7), Травма нескольких кровеносных сосудов на уровне шеи (S15.7), Травма нескольких мышц и сухожилий на уровне голени (S86.7), Травма нескольких мышц и сухожилий на уровне голеностопного сустава и стопы (S96.7), Травма нескольких мышц и сухожилий на уровне плечевого пояса и плеча (S46.7), Травма нескольких мышц и сухожилий на уровне предплечья (S56.7), Травма нескольких мышц и сухожилий на уровне тазобедренного сустава и бедра (S76.7), Травма нескольких мышц-разгибателей и сухожилий на уровне запястья и кисти (S66.7), Травма нескольких мышц-сгибателей и сухожилий на уровне запястья и кисти (S66.6), Травма нескольких нервов на уровне голени (S84.7), Травма нескольких нервов на уровне голеностопного сустава и стопы (S94.7), Травма нескольких нервов на уровне запястья и кисти (S64.7), Травма нескольких нервов на уровне плечевого пояса и плеча (S44.7), Травма нескольких нервов на уровне предплечья (S54.7), Травма нескольких нервов на уровне тазобедренного сустава и бедра (S74.7), Травма нескольких структур коленного сустава (S83.7), Травма ободочной кишки (S36.5), Травма органов брюшной полости (S36), Травма печени или желчного пузыря (S36.1), Травма поджелудочной железы (S36.2), Травма почки (S37.0), Травма селезенки (S36.0), Травма сердца (S26), Травма тонкого кишечника (S36.4), Травматические ампутации, захватывающие несколько областей тела (T05), Травмы кровеносных сосудов с вовлечением нескольких областей тела (T06.3), Травмы мышц и сухожилий с вовлечением нескольких областей тела (T06.4), Травмы нервов и спинного мозга с вовлечением нескольких других областей тела (T06.1), Травмы нервов с вовлечением нескольких областей тела (T06.2)
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «29» марта 2019 года
Протокол №60
Политравма - это сложный патологический процесс, обусловленный повреждением нескольких анатомических областей или сегментов конечностей с выраженным проявлением синдрома взаимного отягощения, который включает в себя одновременное начало и развитие нескольких патологических состояний и характеризуется глубокими нарушениями всех видов обмена веществ, изменениями со стороны центральной нервной системы (ЦНС), сердечно-сосудистой, дыхательной и гипофизарно-надпочечниковой систем.
Множественная травма - повреждение двух и более органов одной полости, двух и более анатомических образований опорно-двигательного аппарата, повреждение магистральных сосудов и нервов в различных анатомических сегментах.
Сочетанная травма - повреждение внутренних органов различных полостей, совместные травмы внутренних органов и опорно-двигательной системы, совместная травма опорно-двигательного аппарата и магистральных сосудов и нервов.
Название протокола: Политравма
Дата разработки/пересмотра протокола: 2013 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| АНФ | - | аппарат наружной фиксации |
| АФО | - | анатомо-физиологическая область |
| ВДП | - | верхние дыхательные пути |
| ИВЛ | - | искусственная вентиляция легких |
| ИТ | - | интенсивная терапия |
| КОС | - | кислотно-основное состояние |
| КТ | - | компьютерная томография |
| ЛМ | - | ларингеальная маска |
| МИА | - | местная инфильтрационная анестезия |
| СМП | - | сочетанные механические повреждения |
| СОЭ | - | скорость оседания эритроцитов |
| СПОН | - | синдром полиорганной недостаточности |
| ТДП | - | трудный дыхательный путь |
| УЗИ | - | ультразвуковое исследование |
| ЦВД | - | центральное венозное давление |
| ЦНАБ | - | центральные нейроаксиальные блокады |
| ЦНС | - | центральная нервная система |
| ЧД | - | частота дыхания |
| ЧСС | - | частота сердечных сокращений |
| ШИ | - | шоковый индекс |
| ЗБИОС | - | закрытый блокирующий интрамедуллярный остеосинтез |
| СО2 | - | углекислый газ |
| SpO2 | - | сатурация |
Пользователи протокола: травматологи, анестезиологи-реаниматологи, фельдшера, хирурги, нейрохирурги, челюстно-лицевые хирурги, оториноларингологи, урологи, ангиохирурги.
Диагностика сочетанной травмы артерий и костей конечности. Методы
Самаркандский центр сосудистой хирургии Самаркандского медицинского института, Республика Узбекистан
Травматические костно-сосудистые повреждения конечностей
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2011;(1): 72‑75
Зайниддин Н. Травматические костно-сосудистые повреждения конечностей. Хирургия. Журнал им. Н.И. Пирогова. 2011;(1):72‑75.
Zaĭniddin N. Traumatic osteovascular limb injuries. Pirogov Russian Journal of Surgery = Khirurgiya. Zurnal im. N.I. Pirogova. 2011;(1):72‑75. (In Russ.).
Своевременная диагностика, особенности тактики и лечения больных с сочетанными костно-сосудистыми повреждениями остаются одной из актуальных проблем современной ангиохирургии.
В настоящее время наблюдается рост травматизма, связанный с резким увеличением количества транспортных средств, повышением скоростей, интенсификацией труда и научно-техническим прогрессом [10].
В условиях мирного времени около 0,3% всех травматических повреждений связаны с повреждением магистральных сосудов и до 17,5% являются огнестрельными [1, 28]. Ранение сосудов относится к тяжелой травме вследствие высокой частоты осложнений и летальных исходов, достигающих, по разным данным, 15,4-25,5% [1, 6, 24]. Частота ампутаций конечностей после сочетанной травмы вследствие развития гангрены и размозжения мягких тканей составляет 20-40% [9].
При сочетанном повреждении и декомпенсации кровообращения резко увеличивается риск развития тромбозов и гнойных осложнений [1, 9].
До сих пор нет единого мнения о показаниях и противопоказаниях к реконструктивно-восстановительным операциям и о выборе их объема. Самое главное - нет четких обоснований этапности оперативного лечения. Недостаточно разработаны меры профилактики диссеминированного внутрисосудистого свертывания крови, тромбозов и др. Кроме того, нет единой рабочей классификации костно-сосудистых повреждений [14].
При переломах костей общее число сочетанных повреждений сосудов значительно увеличивается и составляет 20-31,5% во время боевых действий и 2-10,5% в мирное время [1, 2, 16, 21, 26].
В последние годы на стыке травматологии и сосудистой хирургии появилось новое направление, связанное с изучением особенностей клинических признаков, течения, диагностики и лечения сочетанных повреждений магистральных кровеносных сосудов и костей. Необходимо заметить, что отдельные такие исследования проводились и ранее [1, 4, 9, 16, 39].
При переломах костей возможны разнообразные механизмы повреждений магистральных сосудов костными отломками. Иногда множественные повреждения сосудов отмечаются при осколочных переломах трубчатых костей. Описаны наблюдения, в которых артерия ущемляется между отломками костей. Повреждения артерий отломками костей во время операций [9] наблюдались при случайных вытягиваниях травмированных конечностей. Это обусловлено тем, что бедренная артерия петлей обвивает отломки костей, и возникает надрыв подколенной артерии [37, 48].
В ряде наблюдений травмирующая сила и смещающиеся отломки костей внешне не повреждают сосуды, однако повреждения возникают в виде пристеночных тромбозов. Н.Н. Бурденко [7] отметил своеобразные повреждения сосудов в виде контузий. При этом пульсация либо появляется, либо исчезает, что затрудняет постановку диагноза.
Ряд исследователей [46, 49, 50] отмечают, что длительный спазм после тяжелой сочетанной травмы устранялся при консервативном лечении. При этом отпадала необходимость в ампутации конечности. В отдельных наблюдениях рефлекторный спазм был настолько сильным, что приводил к гангрене конечности.
Степень нарушения кровоснабжения конечности при закрытом и особенно при открытом переломе в значительной степени зависит от меры травмированности мягких тканей с находящимися в них сосудами [52]. При этом существует определенная связь между повреждением тканей конечностей и опасностью возникновения гангрены.
Отдельные исследователи [5, 26, 53, 61] отмечают, что при сочетанных повреждениях из-за массивного повреждения мышц может развиться некроз. Мышцы имбибированы кровью, поэтому и не поврежденные коллатерали не обеспечивают необходимого кровообращения. Ишемия поврежденных мягких тканей может быть различной степени выраженности и зависит от распространения отека.
Ряд патологических изменений после переломов костей в значительной мере связан с той или иной травматизацией магистральных артерий. В одних ситуациях развивается атрофия мышц, в других - мышечная слабость. Наблюдаются нарушения кpoвooбpaщeния вплоть до развития некроза тканей в области перелома [4, 15].
В литературе [9, 13, 15, 16, 21, 56-59] встречаются разрозненные данные о диагностике повреждения магистральных артерий в сочетании с переломами костей. Однако в последнее время исследователи отмечают, что при сочетанных костно-сосудистых повреждениях наряду с общим состоянием пострадавшего необходимо учитывать характер перелома костей и повреждения мышц. Некоторые сведения о степени повреждения сосудов конечностей могут дать определение пульсации дистальнее перелома: внешний вид области и цвет поврежденной кожи.
Ряд авторов [31, 36] считают, что склеротические изменения стенки артерий существенно влияют на течение периода после сочетанной травмы. В менее эластичных артериях отмечаются распространенный тромбоз, внутриклеточные гематомы, явная склонность к разрыву при ударе.
Б.Д. Чаклин [36] приводит следующие классические симптомы при костно-сосудистых повреждениях: ослабление или отсутствие пульса, слабый аневризматический шум и пульсация гематомы. Основной причиной неблагоприятных исходов является поздняя диагностика повреждений сосудов. По данным В.А. Долинина и В.А. Корнилова [12], ранения сосудов при костной травме не распознаются в 30-40% наблюдений. Нередко диагноз ставится после развития гангрены. Особенно большие трудности возникают при диагностике субадвентициальных закрытых повреждений сосудов. Запоздалая (более суток) диагностика разрыва подкожной артерии при переломе малоберцовой кости приводит в одном случае к аневризме, в другом - к гангрене [17]. При этом характерны неудовлетворительные исходы у большинства травматологических больных с повреждениями магистральных сосудов. А.Д. Гаибов и соавт. [9] отмечают необходимость ампутации конечности вследствие запоздалой диагностики травмированных артерий при сочетанных повреждениях.
Диагностика костно-сосудистых повреждений базируется на клинических дaнныx, результатах ультpaзвyкoвoй допплерографии и ангиографии [9, 34]. Основным методом диагностики переломов костей является рентгенологическое исследование, выполненное у 63,4% пациентов. Мы принимали во внимание в основном клинические данные: наличие припухлости или ослабление пульса и ишемия конечности; локализация раны в проекции сосудов. Без применения дополнительных исследований место повреждения сосуда установлено лишь в 26 (63,4%) наблюдениях. Для определения степени ишемии использовали ультразвуковую допплерографию и рентгеноконтрастную ангиографию [14]. В большинстве наблюдений диагноз устанавливали только на основании клинических данных с учетом локализации травмы [11]. Дополнительные методы исследования применяли редко из-за тяжести состояния пострадавших [34].
При сочетанной костно-сосудистой травме необходимо раннее вмешательство в процессе лечения поврежденных сосудов [4, 9, 15, 16, 23, 27, 30, 60].
Некоторые исследователи [14, 46] считают, что оптимальный период восстановления поврежденной артерии находится в пределах 6 ч с момента травмы. Позже 6-7 ч даже при восстановлении кровотока нередко возникает гангрена, и требуется ампутация [5].
А.Д. Гаибов и соавт. [9] наблюдали 58 костных и 56 сосудистых повреждений. В 20 (43,4%) наблюдениях использовали внеочаговый остеосинтез компрессионно-дистракционным аппаратом, в 17 - гипсовые повязки, в 11 - скелетное вытяжение, в 10 - сосудистый шов, в 14 - аутовенозную пластику, в 3 - аутовенозное шунтирование, в 14 выполнена перевязка, в 6 наблюдениях - декомпрессия.
Появилось новое направление, основывающееся на использовании разработанной шкалы прогнозирования ампутации конечностей [42, 47].
В.Л. Леменев и соавт. [22] наблюдали 48 больных с повреждением магистральных сосудов. У 15 (31,3%) из них были переломы костей. При этом использовали интрамедуллярный остеосинтез, наложение пластины, скелетное вытяжение, наружную фиксацию, гипсовую повязку. Лечение сочетанной травмы проводили в четыре этапа: ревизия раны, остановка кровотечения и временное протезирование, выполнение «стабильного» остеосинтеза, реконструкция сосуда и восстановление поврежденных нервных стволов.
Д.Д. Султанов и соавт. [34] наблюдали 60 больных с травматическими повреждениями сосудов и костей. У 31 из них зафиксированы переломы костей. Тактика лечения при сочетанных повреждениях заключалась в противошоковой терапии с одновременным восстановлением целостности нервов и костей.
В.А. Неверов и С.Х. Курбанов [25] при огнестрельных переломах применяли различные методы фиксации костных отломков, чаще всего внеочаговый остеосинтез аппаратами внешнего крепления. Гипсовые повязки накладывали при дырчатых переломах.
Частое развитие гангрены конечности (20-40%) связано с размозжением мягких тканей в зоне травмы, нарушением внутритканевого и внутрикостного компонентов коллатерального кровообращения, а также с гнойными осложнениями [26, 61]. Частичная ампутация конечности при костно-сосудистых повреждениях, по материалам Афганской войны, достигает 30% [26].
При благоприятном анатомическом расположении ветвей магистральной артерии конечности и при отсутствии гангренозных изменений тканей ряд авторов отмечали положительные исходы сочетанных повреждений, не требующих ампутации [9, 43, 50].
По данным литературы, спазм артерий при переломах костей устранялся по-разному: блокада по А.А. Вишневскому (1943 г.), смачивание спазмированного участка 2,5% раствором папаверина [45], анестезия наружной сосудистой оболочки, периартериальная симпатэктомия [7] и даже резекция спазмированного отрезка артерии [49].
В литературе приводится довольно много описаний различных вариантов сосудистых швов. Применяют аппаратуру для механического сшивания сосудов танталовыми скрепками. Ряд исследователей используют сосудосшивающий аппарат для наложения механического шва при сочетанном повреждении [44]. В тех ситуациях, когда наложение шва затруднялось из-за неэффективности мобилизации сосуда, используют протезирование сосуда: ауто-, гомо- или аллотрансплантатом.
Трансплантаты применяются также при замещении дефекта стенки (заплата) крупных сосудов. Для аутопластики главным образом используется большая подкожная вена бедра [5, 7]. Широкое применение находят синтетические трансплантаты (лавсан, докран, терилен и др.). Однако при этом отмечены неудачи, по данным M. De Bakey - в 13% наблюдений. У половины больных они констатировались на втором году после восстановительной операции. При травматических повреждениях сосудов применение синтетических протезов является иногда единственной возможностью для сохранения конечностей. Следует назвать некоторые другие виды используемых консервированных тканей: гетеротрансплантанты; формализированные венозные аллотрансплантанты и лиофилизированные гомотрансплантанты [3].
Многовековой опыт развития хирургии показал, что наложение лигатур на поврежденный крупный сосуд по своим последствиям ни в коей мере нельзя сравнить с восстановительной операцией сшивания поврежденного сосуда [5, 7, 8, 12].
Так, перевязка крупных артерий сопровождается высокой частотой развития гангрены: лучевой артерии - 0,9-2,8% [35], задней большеберцовой артерии - 7-13% [30, 38], при сочетанных повреждениях костей и сосудов предплечья - в 17,4%.
По данным С.М. Курбангалиева [20], вторичные ампутации требовались значительно чаще при сочетанных повреждениях, чем при переломе костей без повреждения крупных артерий.
Н.И. Краковский и П.Н. Мазаев [18] акцентируют внимание на том, что при сочетанных повреждениях нарушается мозолеобразование вследствие нарушения периферического кровообращения.
Обобщенный опыт лечения сочетанных повреждений костей и сосудов в период второй мировой войны [32] подкреплен примерами тяжелых огнестрельных повреждений. При этом единственной возможностью предотвратить ампутацию нижней конечности является наложение сосудистого шва на травмированную бедренную артерию.
За последние годы предложены новые способы оперативных вмешательств на сосудах при сочетанных повреждениях. Однако главный принцип остается прежним - восстановить проходимость сосудов. В литературе появляются описания все большего числа наблюдений благоприятного лечения таких повреждений [9, 26, 27, 29, 46].
Большинство ученых считают, что в первую очередь необходимо выполнить остеосинтез костей [51, 55, 58]. Однако некоторые исследователи полагают, что вначале нужно восстановить целостность поврежденного сосуда [40, 41, 54]. При этом необходимо избежать развития ишемических расстройств травмированной конечности вследствие разрыва сосудистого шва во время репозиции перелома костей [61]. Этого можно достичь с помощью временного шунтирования сосудов для восстановления кровообращения [41].
Одним из важных вопросов является выбор метода фиксации костных отломков при переломе костей. В последнее время часто используется наружная внеочаговая фиксация переломов костей стержневыми аппаратами при обширных повреждениях мягких тканей или многооскольчатых переломах [41, 55]. Интрамедуллярный остеосинтез выполняется при переломах плечевой и бедренной кости, а внешняя фиксация при переломах костей голени [58].
Наш опыт лечения этой категории больных и анализ послеоперационных осложнений позволяют не согласиться с этим мнением. Считаем, что при костно-сосудистых ранениях начальная стабильная фиксация отломков дает возможность определить истинный дефект между концами сосудов и выбрать нужный вариант сосудистого шва или пластики. Наиболее эффективным способом временной или окончательной фиксации отломков трубчатых костей является интрамедуллярный остеосинтез. Выбор хирургической тактики лечения зависит от общего состояния больного, характера травмы, локализации и степени ишемии [14].
Таким образом, пока не существует единой классификации костно-сосудистых повреждений, отсутствует единое мнение о методе лечения перелома костей и травмы сосудов. Опыт показывает, что выбор метода лечения, диагностику костно-сосудистых повреждений необходимо осуществлять индивидуально, в зависимости от внешних и внутренних факторов, влияющих на эти повреждения.
На основе изложенного можно сделать заключение, что диагностика и лечение костно-сосудистых повреждений разработаны недостаточно.
Тяжелая сочетанная травма таза приводит к высокой летальности, сопровождается большим процентом осложнений, а функциональные результаты лечения часто по-прежнему остаются недостаточно хорошими [1, 3, 4, 7, 8]. Сложность диагностики повреждений таза при политравме препятствует адекватному лечению пострадавших и получению хороших функциональных результатов [1, 2, 4, 10]. При проведении диагностических мероприятий необходимо учитывать тяжесть состояния пострадавшего, чтобы не усугубить его, но при этом максимально полно выявить все повреждения [5, 11], поскольку необоснованный отказ от проведения дополнительных методов исследования ведет к неправильной диагностике типа перелома, недооценке степени нарушения стабильности тазового кольца и к выбору неправильной тактики лечения [6, 9]. Другим важнейшим вопросом в выработке тактики лечения пострадавших остается определение оптимального порядка хирургических пособий при политравме [5, 6]. Предпосылками для успешного лечения является также полная, точная и своевременная диагностика всех сочетанных повреждений [5].
Цель исследования - улучшение результатов лечения нестабильных повреждений тазового кольца у пострадавших с тяжелой сочетанной травмой.
Материал и методы
В основной группе - 320 пострадавших с сочетанной травмой таза (2005-2013 гг.) - применяли разработанные лечебно-диагностические методики. Группу сравнения составили 213 пострадавших с сочетанной травмой таза, поступивших в НИИ СП им. Н.В. Склифосовского в 1999-2004 гг. Обе группы (всего 533 пострадавших) были сравнимы по полу, возрасту, типу перелома костей таза и общей тяжести травмы. В основной группе применен разработанный лечебно-диагностический алгоритм, основанный на объективной оценке типа перелома костей таза (см. рисунок) и тяжести состояния пострадавшего (см. таблицу). Рисунок 1. Повреждения тазового кольца по классификации Tile-AO/ASIF. а - стабильный перелом (n=15, или 4,7%), б - ротационно-нестабильный перелом (n=217, или 67,8%), в - вертикально-нестабильный перелом (n=88, или 27,5%).
Первичную фиксацию таза бандажем непосредственно после поступления пострадавшего, госпитализацию всех пострадавших с переломом таза в реанимационное отделение, фиксацию задних отделов таза при вертикально нестабильных переломах С-рамой и комплексную методику восстановительного лечения применяли только у пациентов основной группы.
Минимально необходимое обследование включало рентгенографию груди, шейного и поясничного отделов позвоночника, таза, УЗИ плевральных и брюшной полостей по методике FAST (Focused Assessment with Sonography in Trauma). Это позволяло установить наличие внутреннего кровотечения и поставить показания к экстренному дренированию плевральной полости или лапаротомии. Объем дополнительного обследования определяли, исходя из тяжести состояния пострадавшего. При стабильном или пограничном состоянии проводили компьютерную томографию (КТ) костей таза и (по показаниям) живота. При нестабильном состоянии выполняли рентгенографию в дополнительных проекциях inlet-outlet, а КТ-исследование откладывали до стабилизации состояния пострадавшего до уровня пограничного. При критическом состоянии ограничивались рентгенографией в прямой проекции, дальнейшие исследования проводили после относительной стабилизации состояния пострадавшего. УЗИ с осмотром органов и структур брюшной полости и забрюшинного пространства проводили у пострадавших, находившихся в стабильном и пограничном состоянии.
Уретрографию выполняли при обнаружении крови в области наружного отверстия мочеиспускательного канала или трудности катетеризации мочевого пузыря. После исключения травмы уретры проводили катетер в мочевой пузырь и при наличии гематурии выполняли цистографию.
Результаты и обсуждение
Всем пострадавшим основной группы первичную фиксацию проводили матерчатым бандажем на фоне интенсивной терапии непосредственно после выявления клинических признаков нестабильности тазового кольца для создания горизонтальной компрессии таза.
Стержневые аппараты, надежно фиксирующие переднее тазовое полукольцо, недостаточно эффективны при полных повреждениях задних отделов таза, которые и вызывают вертикальную нестабильность. В таких ситуациях фиксацию заднего полукольца С-рамой проводили сразу после выявления вертикальной нестабильности таза по клиническим признакам и данным рентгенографии в прямой проекции при любой тяжести состояния пострадавшего.
При сочетанной черепно-мозговой травме наружная фиксация таза была проведена еще до начала трепанации черепа у 15 (4,7%) пострадавших.
При закрытой травме груди, осложненной гемо- или пневмотораксом, в комплекс реанимационных мероприятий включено дренирование плевральной полости с постоянной аспирацией по дренажу и реинфузия отмытых аутоэритроцитов у 55 (17,2%) пострадавших. Продолжающееся внутрибрюшное кровотечение являлось показанием к экстренной лапаротомии у 38 (11,9%) пострадавших. Операции по поводу повреждения органов груди и живота заканчивались наложением аппарата наружной фиксации (АНФ) для стабилизации поврежденных отделов переднего тазового полукольца у 93 (29,1%) пострадавших.
Проведение накостного остеосинтеза переднего полукольца в условиях повреждения нижних мочевыводящих путей сопровождается высоким риском развития гнойно-септических осложнений, поэтому у 18 (5,6%) таких пострадавших метод наружной фиксации переднего полукольца остался основным на всех этапах лечения. Остеосинтез заднего полукольца канюлированными винтами при переломе типа С провели у 7 (2,2%) пострадавших, находившихся в стабильном или пограничном состоянии. Значительное смещение ветвей лонных костей в полость малого таза являлось показанием к остеосинтезу верхних ветвей канюлированными винтами после репозиции отломков с дополнительной фиксацией АНФ у 2 (0,6%) пострадавших.
При открытом повреждении конечностей в 76 (23,8%) наблюдениях после остановки наружного кровотечения, временной иммобилизации перелома и промывания ран растворами антисептиков провели фиксацию таза АНФ, после чего выполнили первичную хирургическую обработку ран конечностей и остеосинтез наружным или внутренним фиксатором в зависимости от типа открытого перелома и степени повреждения мягких тканей.
Остеосинтез закрытых переломов костей конечностей провели при стабильном состоянии пострадавшего и фиксированном повреждении тазового кольца в 47 (14,7%) наблюдениях.
Повреждения таза типа А, являющиеся стабильными, в большинстве наблюдений не требовали оперативного лечения, однако при значительном смещении отломков лонных костей (тип А2) и крыла подвздошной кости (тип А1) в 15 (4,7%) наблюдениях был показан остеосинтез пластиной или винтами при стабильном состоянии пострадавшего.
Окончательную фиксацию заднего полукольца при повреждениях типа С остеосинтез канюлированными винтами выполнили в течение первых 3 сут при достижении стабильного или пограничного состояния у 88 (27,5%) пострадавших после демонтажа С-рамы при устраненном вертикальном смещении половины таза.
При повреждениях типа В и С демонтаж АНФ и погружной остеосинтез переднего полукольца таза пластиной провели в сроки от 3 до 12 сут при достижении стабильного состояния и отсутствии признаков острых воспалительных реакций у 189 (59,1%) пострадавших.
Всем пострадавшим с сочетанной травмой таза с момента поступления в стационар проводили профилактику тромбозов вен нижних конечностей, включавшую применение компрессионного трикотажа и антикоагулянтную терапию.
Комплексное восстановительное лечение, включавшее лечебную гимнастику, механотерапию, электростимуляцию, начинали еще в условиях реанимационного отделения после стабилизации общего состояния, как правило, на 2-й день.
Летальность в основной группе составила 8,4% (27 пострадавших), в группе сравнения - 12,2% (26 пострадавших). Основными причинами смерти пострадавших обеих групп в первые часы после поступления явились шок и кровопотеря, на 1-4-е сутки - отек и дислокация головного мозга, в сроки более 4 сут - полиорганная недостаточность, гнойно-септические и бронхолегочные осложнения.
Количество общих инфекционных осложнений снизилось с 20,3% в группе сравнения до 11,6% в основной группе, местных осложнений - с 12,6 до 8,7%. Раннее комплексное восстановительное лечение способствовало ускорению перевода больных основной группы на расширенный режим активности и снижению продолжительности госпитального этапа лечения с 46,1 до 35,5 сут.
Количество отличных и хороших функциональных результатов лечения (по шкале S. Majeed, 1989) увеличилось с 64,8% в группе сравнения до 78,9% в основной группе.
Таким образом, инструментальная диагностика при сочетанной травме таза должна соответствовать предполагаемому по механизму и клиническим данным объему повреждений и не утяжелять состояние пациента. Оптимальным следует считать использование этапной лечебной тактики с последовательным выполнением временной иммобилизации переломов (бандаж, С-рама, АНФ), а затем окончательного остеосинтеза. Оптимальным сроком для первичной иммобилизации таза бандажем является момент клинического обнаружения наличия нестабильного повреждения тазового кольца. Фиксацию заднего полукольца С-рамой необходимо выполнить сразу после диагностирования вертикальной нестабильности таза по клиническим признакам и данным рентгенографии в прямой проекции. Фиксацию переднего полукольца стержневым аппаратом следует провести немедленно после ликвидации угрожающих жизни повреждений груди и живота.
Замена внешней фиксации заднего полукольца С-рамой на погружной остеосинтез должна быть проведена в течение первых 3 сут при стабильном или пограничном состоянии пострадавшего. Заменить АНФ на погружной остеосинтез переднего полукольца таза возможно при стабильном состоянии пострадавшего. При травме нижних мочевыводящих путей метод наружной фиксации у всех пострадавших с нестабильным повреждением тазового кольца является основным на всех этапах лечения. Значительное смещение ветвей лонных костей служит показанием к остеосинтезу костей переднего полукольца канюлированными винтами с дополнительной наружной фиксацией. При вертикально нестабильных повреждениях таза у таких пострадавших наружная фиксация переднего полукольца должна сопровождаться фиксацией задних отделов канюлированными винтами.
Разработанная система лечения повреждений таза у пострадавших с множественной и сочетанной травмой позволила снизить летальность с 12,2 до 8,4%, уменьшить количество общих осложнений с 20,3 до 11,6%, местных осложнений с 12,6 до 8,7%, сократить срок стационарного лечения с 46,1 до 35,5 сут, увеличить количество отличных и хороших функциональных результатов лечения с 64,8 до 78,9%.
Политравма
Политравма - это сложный патологический процесс, обусловленный повреждением нескольких анатомических областей или сегментов конечностей с выраженным проявлением синдрома взаимного отягощения, который включает в себя одновременное начало и развитие нескольких патологических состояний и характеризуется глубокими нарушениями всех видов обмена веществ, изменениями со стороны центральной нервной системы (ЦНС), сердечно-сосудистой, дыхательной и гипофизарно-надпочечниковой систем [1].
Сочетанная травма - повреждение внутренних органов различных полостей, совместные травмы внутренних органов и опорно-двигательной системы, совместная травма опорно-двигательного аппарата и магистральных сосудов и нервов.
В настоящее время политравму необходимо рассматривать в неразрывной связи с клинико-патофизиологическими особенностями течения травматической болезни.
Концепция травматической болезни предполагает изучение и оценку всего комплекса явлений, возникающих при тяжелых механических повреждениях организма в неотрывной связи с реакциями приспособительного, адаптивного характера в их сложных взаимосвязях на всех этапах болезни - с момента травмы до ее исхода: выздоровления (полного или неполного) или гибели [2].
- при завале сыпучими материалами.
Т 03 - Вывихи, растяжения и перенапряжение капсульно-связочного аппарата суставов, захватывающие несколько областей тела
Т 03.2 - Вывихи, растяжения и перенапряжение капсульно-связочного аппарата суставов нескольких областей верхней(их) конечности(ей)
Т 03.3 - Вывихи, растяжения и перенапряжение капсульно-связочного аппарата суставов нескольких областей нижней(их) конечности(ей)
Т 03.4 - Вывихи, растяжения и перенапряжение капсульно-связочного аппарата суставов нескольких областей верхней(их) и нижней(их) конечности(ей)
Т 03.8 - Другие сочетания вывихов, растяжений капсульно-связочного аппарата суставов и перенапряжений нескольких областей тела
Т 03.9 - Множественные вывихи, растяжения и перенапряжение капсульно-связочного аппарата суставов неуточненные
S26 - Травма сердца
S26.0 - Травма сердца с кровоизлиянием в сердечную сумку
S26.8 - Другие травмы сердца S26.9 - Травма сердца неуточненная
S27 - Травма других и неуточненных органов грудной клетки
S22.2 - Перелом грудины
S22.3 - Перелом ребер
S22.4 - Множественные переломы ребер
S22.5 - Западающая грудная клетка
S22.8 - Перелом других отделов костной грудиной клетки
S30.7 - Множественные поверхностные травмы живота, нижней части спины и таза
S31.7 - Множественные открытые раны живота, нижней части спины и таза
Дата разработки протокола: 2013 год
Категория пациентов: пациенты с политравмой, возникшей в результате воздействия различных повреждающих агентов.
Пользователи протокола: врачи-травматологи, анестезиологи-реаниматологи, врачи скорой помощи, хирурги, нейрохирурги, челюстно-лицевые хирурги, оториноларингологи, урологи, ангиохирурги.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
1. Период острой реакции на травму: соответствует периоду травматического шока и раннему постшоковому периоду; его следует рассматривать как период индукционной фазы СПОН.
2. Период ранних проявлений травматической болезни: начальная фаза СПОН - характеризуется нарушением или неустойчивостью функций отдельных органов и систем.
3. Период поздних проявлений травматической болезни: развернутая фаза СПОН - если больной выжил в I периоде течения травматической болезни, то протеканием именно этого периода определяется прогноз и исход болезни.
4. Период реабилитации: при благоприятном исходе, характеризуется полным или неполным выздоровлением.
Вышеизложенная концепция призывает рассматривать травматический шок, кровопотерю, посттравматический токсикоз, тромбогеморрагические нарушения, посттравматическую жировую эмболию, СПОН, сепсис не как осложнения политравмы, а как патогенетические связанные звенья единого процесса - травматической болезни [3].
Схема 1. Классификация травм [4]
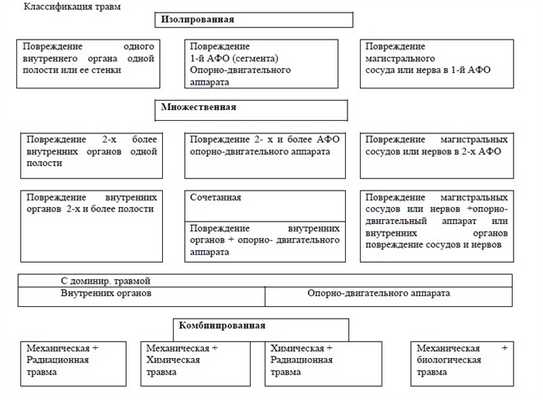
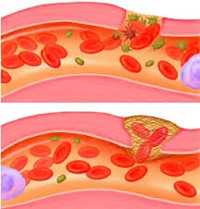
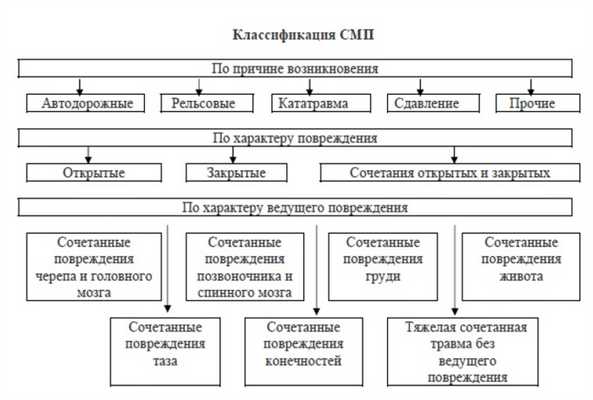
Схема 2. Классификация сочетанных механических повреждений [4].
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
3. Общий анализ крови: уровень эритроцитов, лейкоцитов, гемоглобина, гематокрит, СОЭ, агрегация эритроцитов
4. Биохимический анализ крови: общий белок, его фракции, мочевина, креатинин, билирубин и его фракции, ферментативная активность крови, липидный состав крови, электролиты
15. Рентгенография различных сегментов опорно-двигательного аппрата в зависмости от локализации повреждений
16. Компьютерная томография черепа, грудного, абдоминального сегментов позвоночника, таза - по показаниям в зависимости от локализации повреждений, механизма травмы
Транспортировка больного в отделение лучевой диагностики для проведения КТ возможна только после исключения внутрибрюшного кровотечения и патологии органов грудной клетки, требующих оперативного вмешательства.
Оценка состояния больного должна проводится на основании результатов проведенных обследований по интегральным прогностическим шкалам [7.]
Для оценки тяжести травмы используется шкала TRISS, базирующаяся на шкале RTS с поправкой на возраст.
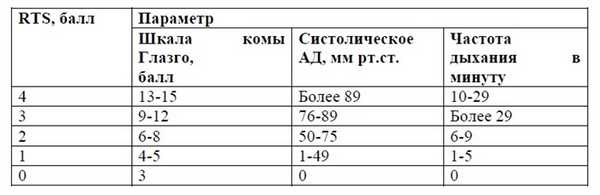
Таблица 3. Шкала Revised Trauma Score (RTS)[7]
b0 , b1 , b2 ,b3 - коэффициенты, полученные методом регрессивного анализа (разные для закрытой и открытой травмы).
Таблица 4. Шкала оценки острого и хронического состояния здоровья II - The Acute Physiology and Chronic Health Evaluation II (APACHE II) [Knaus W.A. et al., 1985]
А. Физиологическое состояние здоровья
- Тяжелая хроническая обструктивная болезнь легких (гиперкапния, необходимость проведения кислородотерапии в условиях дома)
C. Коррекция хроническими заболеваниями
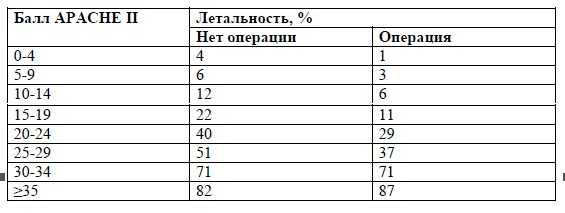
Таблица 5. Общая сумма баллов APACHE II
Анамнез: полезна первичная информация, которую могут сообщить родственники пострадавшего, очевидцы случившегося или сотрудники бригады, доставившие пострадавшего с места травмы.
Своевременная и краткая информация о механизме травмы , времени от момента травмы, величине ориентировочной кровопотери на месте травмы может значительно облеглить работу врачей и улучшить ее результаты.
В первую очередь проводится оценка нарушений сознания. С этой целью более удобно пользоваться шкалой ком Глазго - Glasgow Come Scale (GCS) (см.таб.1)
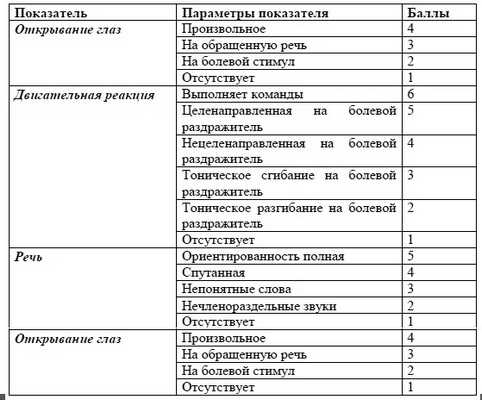
Таблица 1. Шкала ком Глазго
Градации расстройств сознания
Необходимо тщательно осмотреть глазные яблоки, оценить ширину зрачков и выявить наличие глазодвигательных нарушений как признака внутричерепного объемного процесса. Следует осмотреть волосистую часть головы, ротоглотку и все кожные покровы с целью выявления проникающих повреждений и инородных тел (в том числе протезов глазных яблок и вставных челюстей).
Целесообразно считать, что все пациенты с политравмой «условно» имеют повреждение шейного отдела позвоночника. Эта концепция требует обязательного применения коаксальной стабилизации при помощи жесткого съемного воротника начиная с догоспитального этапа оказания медицинской помощи. Подозрение на повреждение шейного отдела позвоночника снимается только после рентгенологического контроля, даже несмотря на высокий уровень сознания пострадавшего и отсутствие выраженной очаговой симптоматики!
При осмотре грудной клетки следует обратить внимание на видимую деформацию и асимметричное участие грудной клетки в акте дыхания. Необходимо внимательно осмотреть состояние ключиц, ребер и осторожно после поворота пострадавшего на бок - грудной и поясничный отделы позвоночника. Деформация грудной клетки свидетельствует о травме грудной клетки с нарушением ее каркасной функции и развитием гемо- или пневмотораксов. Наличие набухания яремных вен на фоне низких показателей системного АД в сочетании с деформацией грудной клетки или наличием проникающего ранения в «опасной» зоне позволяет заподозрить ранение сердца с развитием его тампонады.
Слева - среднеподмышечная линия
Выявленная у пострадавшего деформация позвоночника, болезненность при пальпации может свидетельствовать о его повреждении. Отсутствие у пострадавшего активных движений в нижних конечностях, выраженный брюшной тип дыхания при слабой экскурсии грудной клетки может быть признаком повреждения спинного мозга.
Первичный осмотр передней брюшной стенки при политравме недостаточно информативен. Однако необходимо осмотреть кожные покровы с целью выявления кровоизлияний в проекции паренхиматозных органов. Если пострадавший в сознании, то пальпация живота может выявить симптомы раздражения брюшины. В обязательном порядке должна быть визуально осмотрена промежность с проведением ректального и вагинального исследований. Катетеризация мочевого пузыря проводится осторожно с учетом возможного повреждения уретры. Макрогематурия является показанием для проведения рентгенологических исследований с использованием контраста с целью исключения повреждения мочевого пузыря и почек.
В случае отсутствия сознания или при его значительном угнетении клинические методы (перкуторное определение уровня жидкости, аускультация, определение увеличения окружности живота в динамике) не могут исключить патологию органов брюшной полости. Тогда исключение патологии органов брюшной полости (в первую очередь паренхиматозных) становится приоритетным для следующего диагностического этапа - «инструментального».
Осмотр верхних и нижних конечностей направлен на выявление деформации, переломов трубчатых костей и повреждение суставов. Особое внимание следует уделить выявлению возможных переломов костей таза. Иммобилизация переломов должна проводится на догоспитальном этапе, в противном случае это следует сделать сразу при поступлении в стационар.
Все пациенты с политравмой в обязательном порядке должны совместно осматриваться травматологом, реаниматологом, хирургом, нейрохирургом.
Консультации других специалистов - в зависимости от локализации повреждений (оториноларинголог, челюстно-лицевой хирург, уролог) и наличия комбинированной травмы (комбустиолог).
Лечение
Цель лечения: стабилизация состояния больного и профилактика септических осложнений, синдрома осрого повреждения легкого, полиорганной недостаточности.
Режим в зависимости от тяжести состояния - 1, 2, 3. Диета - 15; другие виды диет назначаются в зависимости от сопутствующей патологии
2. Обеспечение адекватной перфузии тканей, что достигается коррекцией острой кровопотери, гиповолемических и метаболических расстройств.
5. Оперативное лечение повреждений.
Абсолютные показания для эндотрахеальной интубации(интубация трахеи и перевод на ИВЛ осуществляется при наличии хотя бы одного признака):
3. Угнетение сознания по шкале ком Глазго менее 8 баллов; нарушение механики дыхания (множественные переломы ребер с флотацией грудной клетки).
Дополнительные признаки для эндотрахеальной интубации (интубация трахеи и перевод на ИВЛ производится при наличии хотя бы двух признаков):
Повреждение сосудов
Повреждение сосудов - нарушение целостности артерий и вен в результате травматического воздействия. Может наблюдаться как при открытой, так и при закрытой травме, сопровождается наружным или внутренним кровотечением, возможно нарушение кровоснабжения нижележащего сегмента. Повреждение крупных сосудов является тяжелой травмой и представляет опасность для жизни пациента. Диагноз выставляется на основании клинических признаков, к числу которых относится наличие раны или закрытого повреждения, кровотечение или гематома, ослабление или отсутствие пульса на периферических артериях. Лечение хирургическое.
МКБ-10
Общие сведения
Повреждение сосудов - достаточно распространенная травма, как в военное, так и в мирное время. Наибольшее количество повреждений приходится на сосуды нижних конечностей. Второе место по распространенности занимают повреждения сосудов верхних конечностей, третье - сосудов шеи. В последние десятилетия специалисты в области травматологии отмечают изменение характера таких травм за счет увеличения количества высокоэнергетических травматических воздействий. В связи с этим ранения и закрытые повреждения сосудов чаще выявляются в составе множественной и сочетанной травмы, что усложняет лечение и утяжеляет прогноз.
Открытые и закрытые повреждения сосудов могут сочетаться с переломами костей туловища и конечностей, тупой травмой живота, повреждениями почек, ЧМТ и повреждениями грудной клетки. Наряду с этим нередко наблюдаются изолированные травмы с тяжелыми разрушениями конечностей: многооскольчатыми переломами, раздавливанием и размозжением мягких тканей, обширными рваными ранами и т. д. И, хотя возможности современной реконструктивной ангиохирургии во многих случаях позволяют восстановить целостность сосудов даже при тяжелых повреждениях, тактика лечения и прогноз в таких случаях зависят не только от возможности восстановления артерий и вен, но и от жизнеспособности тканей травмированной конечности.
Открытые повреждения
Открытые повреждения сосудов отличаются большим разнообразием и обычно возникают в результате огнестрельных ранений, резаных, колото-резаных и колотых ран. Реже причиной становятся рваные и рвано-ушибленные раны. С учетом вида травмированного сосуда выделяют ранения артерий и вен, с учетом характера повреждения - полные поперечные и неполные поперечные разрывы, одиночные сквозные, боковые (касательные) и фенестрирующие повреждения. Фенестрирующие повреждения возникают в результате ранения дробью или мелкими осколками и характеризуются наличием «окна» или «дырки» в стенке сосуда при сохранении кровотока.
Как правило, открытые повреждения сосудов сопровождаются наружным кровотечением. Однако иногда дефект в стенке поврежденной артерии или вены «закупоривается» тромбом или сдавливается окружающими тканями, поэтому кровотечение может отсутствовать. Возможно также излитие крови не наружу, а в мягкие ткани с формированием напряженной гематомы. При ранении крупных сосудов в большинстве случаев наблюдаются кровопотеря и гиповолемический шок.
Местные симптомы ранений сосудов зависят от диаметра травмированной артерии или вены, характера повреждения сосудистой стенки, анатомических особенностей зоны травмы, объема разрушения мягких тканей, сопутствующего повреждения костей и нервов, общего состояния пациента и т. д. При повреждении вен кровь темно-вишневая, изливается ровной струей, при нарушении целостности крупных стволов возможна пульсация в такт дыханию. Возможно образование нарастающей не пульсирующей гематомы в окружающих мягких тканях. Пульс на периферических артериях сохранен, цвет кожи в дистальных отделах не изменен, нарушения функции конечности обусловлены характером и тяжестью травмы.
К числу признаков, позволяющих заподозрить повреждение артерии, относятся рана в проекции сосуда, наружное кровотечение алой пульсирующей струей или нарастающая пульсирующая гематома, ослабление или отсутствие пульсации на артериях ниже уровня повреждения. Важнейшим симптомом повреждения магистральных артерий является нарастающая ишемия дистальных отделов конечности. О недостаточности местного кровообращения свидетельствуют парестезии, побледнение, а в последующем - синюшность и мраморность кожных покровов, похолодание и ишемические боли, которые не уменьшаются при иммобилизации и не усиливаются при пальпации. Перечисленные проявления сопровождаются нарастающей ригидностью мышц. Затрудняются сначала активные, а затем и пассивные движения, при глубоких расстройствах кровообращения возникают мышечные контрактуры.
Закрытые повреждения
Закрытые повреждения сосудов могут возникать вследствие окклюзирующих или контузионных повреждений. Окклюзирующие повреждения обычно выявляются при вывихах и переломах костей, их причиной становится сдавление или ушиб артерий сместившейся костью или костным фрагментом. При этом нередко наблюдается мгновенное удлинение (насильственное чрезмерное растяжение) сосуда, способствующее усугублению травмы. В первую очередь страдает нежная интима - внутренняя оболочка сосуда. Если воздействие достаточно интенсивное, нарушается целостность средней оболочки артерии. При этом наружная оболочка благодаря своей высокой прочности может остаться неповрежденной. Разрывы внутренней и средней оболочки сосудов называются контузией.
Выделяют три степени контузионных повреждений сосудов. Первая - в интиме есть отдельные трещины. Вторая - имеются циркулярные повреждения интимы. Третья - повреждена не только внутренняя, но и средняя оболочка артерии. При повреждениях второй и третьей степени из-за тока крови интима отслаивается и закупоривает просвет сосуда, вызывая внутрисосудистый тромбоз. При повреждении всех оболочек артерии формируется пульсирующая гематома, из которой в последующем, как правило, образуется травматическая аневризма.
В случаях одновременного разрыва артерии и вены возникает артериовенозный свищ - кровь из артерии сразу сбрасывается в вену, что может приводить не только к нарушению кровоснабжения дистальных отделов конечности, но и к развитию общих расстройств кровообращения. Фактором, способствующим усугублению ишемии нижележащих отделов конечности, является кровопотеря и сопутствующие повреждения окружающих мягких тканей. При отсутствии неповрежденных коллатеральных артерий в течение 3-4 часов развиваются необратимые нарушения жизнедеятельности тканей, возникает так называемая гемодинамическая ампутация конечности.
Клиническими признаками закрытого повреждения сосудов являются нарушения движений и чувствительности дистальных отделов конечности, а также резкая боль, которая не уменьшается после вправления отломков, иммобилизации и использования анальгетиков. Кроме того, наблюдается отсутствие периферической пульсации и цианоз или резкая бледность кожных покровов. При нарушении целостности всех слоев сосудистой стенки в проекции травмы образуется обширная гематома.
Диагностика и лечение
Диагноз выставляется на основании внешних признаков, при необходимости выполняется ангиография. Тактика лечения зависит от состояния дистальных отделов конечности, поэтому большое внимание уделяется оценке жизнеспособности тканей. Мягкость мышц и сохранение пассивных движений свидетельствуют о том, что конечность еще жизнеспособна, в таких случаях целесообразно предпринять попытку восстановления кровотока. Окоченение мышц и тугоподвижность суставов являются признаком гибели тканей и могут рассматриваться, как показания к ампутации.
Часть мышечных волокон при глубокой ишемии остается жизнеспособной, поэтому в некоторых случаях врачи отказываются от ампутации и пытаются восстановить кровоснабжение конечности. Однако вероятность благополучного исхода при таких повреждениях сомнительна и, даже если конечность удается сохранить, она остается неполноценной, то есть, превращается в аналог биологического протеза.
В процессе лечения перед травматологом или сосудистым хирургом стоят три задачи, которые следует решать в определенной последовательности. Приоритетом является спасение жизни пациента, то есть, остановка кровотечения и борьба с последствиями кровопотери. С этой целью проводятся противошоковые мероприятия, осуществляются переливания крови и кровезамещающей жидкости. Второй задачей является сохранение жизнеспособности конечности и третьей - восстановление ее функций.
Противошоковые мероприятия способствуют улучшению гемодинамики, следовательно, помогают сохранить жизнеспособность тканей. Наряду с этим, обязательным условием сохранения конечности является реконструктивная операция. В зависимости от характера повреждения сосуда возможен либо обычный сосудистый шов, либо восстановление сосуда с использованием специального протеза. В послеоперационном периоде проводятся мероприятия по нормализации деятельности всех органов и систем, назначаются антибиотики, обезболивающие препараты, ЛФК и физиотерапия.
Прогноз при открытых и закрытых повреждениях артерий и вен зависит от общего состояния пострадавшего, наличия или отсутствия других травм, локализации пораженного сосуда, особенностей коллатерального кровообращения, степени разрушения окружающих мягких тканей и других факторов. Важнейшее значение имеет временной фактор. Хирургические вмешательства, проведенные в течение первых 10 часов после травмы, как правило, дают возможность сохранить конечность. В последующем вероятность неблагополучного исхода резко возрастает.
3. Оказание специализированной хирургической помощи при травмах и ранениях сосудов/ Кохан Е.П.// Всероссийская конференция, Москва - 2002.
Читайте также:
- Иннервация кожи переднебоковой стенки живота. Лимфоотток от переднебоковой стенки живота. Собственная фасция живота. Наружная косая мышца живота.
- Трансвагинальное ультразвуковое исследование при преждевременных родах. Биохимические маркеры инфекции. Плодовый фибронектин.
- Рентгеноскопия глаза после проникающего ранения
- Волчаночный панникулит у ребенка
- Ахондроплазия: причины, диагностика, лечение
