Дифференциация и анатомия защелкивающегося пальца руки
Добавил пользователь Владимир З. Обновлено: 02.02.2026
В Международной Классификации Болезней десятого пересмотра (МКБ 10) нет сложного названия «стенозирующий лигаментит», зато есть простое M65.3 — «щелкающий палец».
Так давайте же разберемся, почему эти два словосочетания, простое и сложное, обозначают одно и то же.
Причины заболевания
Щелкающий палец — это объяснение со стороны пациента, т.е. палец действительно защелкивается при сгибании и разгибается с внешним усилием. Стенозирующий лигаментит — это объяснение с точки зрения анатомии. Стеноз означает сужение, а лигаментит — воспаление связки.
А теперь подробнее: дело в том, что за сгибание пальцев отвечают мышцы-сгибатели с брюшками на предплечье и длинными сухожильями на ладони и пальцах. Для движения пальцев эти сухожилья должны скользить вдоль суставов пальцев внутри специальных костно-фиброзных каналов. Иногда это скольжение нарушается из-за воспаления кольцевидной связки, либо самого сухожилья, тогда и возникает защелкивание пальца, а иногда и боль при движении.
В большинстве случаев, у этого заболевания нет какой-либо явной причины. Предрасполагающими факторами могут быть ревматоидный артрит, диабет, подагра или небольшая травма.
Лечение «щелкающего пальца»
В своей практике я начинаю лечение с местной инъекции со стероидами (дипроспаном). Эта процедура весьма действенна и относительно безопасна. Если перед введением препарата попросить пациента подвигать пальцем, то можно ощутить скольжение сухожилий у кончика иглы. Это ощущение позволяет ввести небольшую дозу препарата точно туда, куда надо и не повредить сухожилье. Как правило эта быстрая манипуляция дает моментальный эффект.
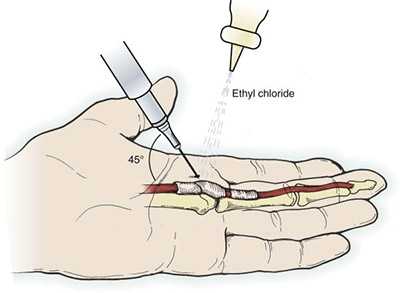
Местная инъекция в области сухожилий сгибателей.
Операция при стенозирующем лигаментите
Однако нередки случаи, когда щелчки или боль возвращаются после выполнения инъекции (блокады). Тогда не остается сомнений в необходимости небольшой операции, которая заключается в рассечении кольцевидной связки, удерживающей сгибатели. Такую операцию можно сделать амбулаторно под местной анестезией, функция кисти восстанавливается полностью через несколько недель.Операция при стенозирующем лигаментите может быть выполнена открытым доступом с непосредственной визуализацией кольцевидной связки, также возможно подкожное ее рассечение без разреза кожи. Оба способа имеют свои преимущества и недостатки, а поэтому требуют предварительного обсуждения.
Важно отметить, что воспаление сухожилий сгибателей может проявляться только болью при нагрузке и протекать без «щелчков».
Синдактилия
Синдактилия - врожденный порок развития конечностей, заключающийся в неполном либо полном сращении двух или более пальцев кисти/стопы. При синдактилии может наблюдаться сращение как правильно развитых, так и недоразвитых и деформированных пальцев; следствием синдактилии является косметический и функциональный дефект конечности. Ребенок с синдактилией должен быть проконсультирован хирургом-ортопедом и генетиком; для установления вида синдактилии необходимо проведение рентгенографии кисти или стопы. Лечение синдактилии оперативное: разделение сросшихся пальцев, при необходимости дополненное пластическим закрытием дефекта.
МКБ-10
Общие сведения
Синдактилия - аномалия развития пальцев, являющаяся результатом нарушения их разделения в эмбриональном периоде. Синдактилия составляет около половины всех врожденных аномалий верхней конечности и встречается с частотой 1 случай на 2000-3000 новорожденных. Синдактилия кисти или стопы у ребенка может являться самостоятельным пороком либо сочетаться с другими деформациями конечностей: полифалангией и полидактилией, гипоплазией пальцев, брахидактилией, эктродактилией, расщеплением кисти, лучевой или локтевой косорукостью, плечелучевым синостозом и др. У 60% детей с синдактилией имеется сопутствующая врожденная патология опорно-двигательного аппарата (псевдоартрозы, патологическая варусная или вальгусная установка стоп, косолапость и т. д.).
Причины синдактилии
Наличие синдактилии у ребенка может быть обусловлено наследственным фактором. В этом случае имеет место аутосомно-доминантный тип наследования, а синдактилия носит семейный характер. Свыше 20% сложных форм синдактилии имеют наследственную форму.
При отсутствии семейной истории синдактилии следует думать о нарушении формирования и дифференциации конечностей плода в процессе эмбриогенеза под влиянием различных неблагоприятных факторов. Закладка кисти происходит на 4-5 неделе внутриутробного развития; на этом сроке для плода характерна физиологическая синдактилия. При нормальном развитии на 7-8 неделе формируются пальцы кисти за счет быстрого роста пальцевых лучей и замедления роста межпальцевых промежутков. При нарушении редукции межпальцевых перегородок пальцы не разъединяются, т. е. развивается синдактилия.
Факторами, нарушающими процесс нормального развития конечностей плода, могут выступать токсические воздействия на организм беременной (прием медикаментов, алкоголя, профессиональные вредности, неблагоприятная экология и пр.), рентгеновское облучение, инфекционные заболевания во время беременности (грипп, сифилис, туберкулез и др.). Нередко причины рождения ребенка с синдактилией так и остаются невыясненными.
Синдактилия является частым пороком, входящим в структуру генных синдромов (Смита-Лемли-Опица, Апера, криптофтальмии) и хромосомных синдромов («кошачьего крика», Эдвардса и пр.).
Реже у детей встречается приобретенная синдактилия, возникающая после термических и химических ожогов кисти.
Классификация синдактилии
В ортопедии синдактилия классифицируется с учетом вида, протяженности сращения и состояния пораженных пальцев. По виду спайки между пальцами выделяют:
- мягкотканную форму синдактилии (перепончатую - с присутствием тонкой перепонки и кожную - с наличием толстой перемычки, состоящей из кожи и мягких тканей)
- костную форму синдактилии (с наличием костной спайки пястных костей или фаланг на различном протяжении).
По протяженности, в зависимости от числа сросшихся между собой фаланг двух ближайших пальцев, различают полную и неполную форму синдактилии. Полный вариант синдактилии диагностируется при сращении, захватывающем ногтевые фаланги. О неполной синдактилии ведут речь в том случае, если уровень сращения ограничивается дистальными межфаланговыми суставами. Этот вариант синдактилии подразделяется на неполную базальную форму (сращение проксимальных межфаланговых суставов) и терминальную форму (сращении концевых фаланг).
По состоянию сросшихся пальцев синдактилия может быть простой и сложной. В случае простой синдактилии происходит сращение нормально развитых пальцев (по длине, количеству фаланг и объему движений в суставах). Под сложной синдактилией понимают сращение пальцев с аномалиями сухожильно-связочного и костно-суставного аппарата (с наличием сгибательных контрактур, добавочных сегментов, торсий, при клинодактилии и т.п.).
Кроме этого, выделяют следующие основные генетические типы синдактилии:
Тип I (зигодактилия) характеризуется полным или частичным перепончатым сращением III и IV пальцев кистей; II и III пальцев стоп. Не исключается наличие перепонок между другими пальцами.
Тип II (синполидактилия) характеризуется сращением III и IV пальцев кистей с одновременным удвоением IV пальца, а также сращением IV и V пальцев стоп с удвоением V пальца; гипоплазией средних фаланг пальцев стоп и нарушением кожного рельефа подошвенных поверхностей.
Тип III - характеризуется полной двусторонней синдактилией IV и V пальцев кисти; мизинец укорочен за счет рудиментарной или отсутствующей средней фаланги. Как правило, стопы не поражены. Данная аномалия характерна для глазо-зубо-костной дисплазии.
Тип IV (синдактилия Газа) - характеризуется полной двусторонней кожной синдактилией, полидактилией, из-за чего форма кисти становится ложкообразной. Поражение стоп обычно отсутствует.
Тип V - характеризуется синдактилией со слиянием костей пястных и плюсневых костей. На кистях чаще встречается кожное сращение III-IV пальцев, на стопах - II-III пальцев.
Односторонняя cиндактилия встречается примерно в 2 раза чаще, чем двусторонняя; сращение пальцев кисти чаще, чем сращение пальцев стоп.
Симптомы синдактилии
При синдактилии на руках у ребенка обычно наблюдается сращение средних и безымянных пальцев; на стопах - II и III пальцев. В редких случаях на кистях неразделенными оказываются безымянный палец и мизинец, большой и указательный пальцы, в исключительных случаях - все пальцы. При двухсторонней синдактилии сращение пальцев, как правило, симметричное.
Неразделенные пальцы могут быть развиты нормально либо недоразвиты (деформированы, укорочены по длине, уменьшены по толщине и т. д.). В некоторых случаях имеет место уменьшение количества фаланг вследствие амниотической ампутации.
При базальной перепончатой или кожной синдактилии функция кисти практически не нарушается. Дети с такими формами синдактилии способны выполнять широкий круг действий. Вместе с тем, синдактилия может являться не только косметическим недостатком, но и серьезно препятствовать нормальному гармоничному развитию ребенка. Вследствие резкого ограничения или невозможности выполнения дифференцированных движений пальцев руки вторично страдает психомоторное, речевое, а иногда - и интеллектуальное развитие ребенка. Функциональная неполноценность кисти при синдактилии затрудняет учебу, и ограничивает выбор профессии.
Диагностика синдактилии
Синдактилия выявляется у новорожденного сразу после рождения врачом-неонатологом. Дальнейшее обследование и наблюдение ребенка проводится детским хирургом или детским ортопедом. Для исключения генных и хромосомных аномалий ребенок с синдактилией должен быть проконсультирован генетиком.
Несмотря на то, что диагноз синдактилии может быть установлен уже в ходе визуального осмотра, для уточнения формы порока и выработки лечебной тактики необходимо проведение инструментальных исследований. Рентгенография кистей и стоп в двух проекциях позволяет оценить состояние суставов, плотность костной ткани, наличие и протяженность сращения костей. С целью выявления особенностей архитектоники сосудистой сети и кровообращения в сращенных пальцах выполняется реовазография, УЗДГ, ангиография, электротермометрия.
Лечение синдактилии
Лечение всех форм синдактилии пальцев кистей проводится только хирургическим путем. При синдактилии пальцев стоп, операция обычно не показана, если данная аномалия не препятствует нормальной ходьбе.
Сроки и оптимальный способ хирургического вмешательства определяются с учетом формы и характера деформации. Целью операции при синдактилии является устранение косметического дефекта и улучшение функции кисти. Оптимальным периодом для проведения операции считается возраст 4-5 лет. При концевой синдактилии целесообразно более раннее вмешательство во втором полугодии жизни, позволяющее предупредить неравномерный рост фаланг и вторичную деформацию пальцев.
Все хирургические подходы к лечению синдактилии делятся на 5 групп:
- рассечение перепончатого сращения без кожной пластики;
- рассечение сросшихся пальцев с кожной пластикой местными тканями;
- рассечение сросшихся пальцев, дополненное свободной кожной пластикой расщепленным или полнослойным (нерасщепленным) кожным лоскутом;
- рассечение сросшихся пальцев, дополненное комбинированной кожной пластикой с использованием местных тканей и свободных аутотрансплантатов;
- многоэтапные операции с кожной, сухожильно-мышечной и костной пластикой.
В послеоперационном периоде с целью иммобилизации разогнутых и разведенных пальцев на конечность накладывается съемная гипсовая лонгета на срок до 3-4 месяцев. Через 2 недели после операции приступают к восстановительному лечению, включающему массаж кистей, ЛФК, электростимуляцию мышц пальцев, ультрафонофорез с лидазой, грязевые, парафиновые, озокеритовые аппликации.
Прогноз синдактилии
Использующиеся в хирургии кисти методики лечения синдактилии обеспечивают хорошие функциональные и косметические результаты. В случае своевременного хирургического вмешательства полностью восстанавливается нормальное анатомическое строение и полноценная функция кисти.
Критериями эффективности лечения синдактилии являются: отсутствие боковой деформации и стягивающих рубцов пальцев, полный объем активных движений в межфаланговых суставах (отведение, приведение, сгибание, разгибание) и хватательной функции кисти, хорошая чувствительность пальцев, естественная форма межпальцевых промежутков.
При отсутствии лечения синдактилия оказывает негативное влияние на рост и развитие конечности ребенка.
Стенозирующий лигаментит ( Болезнь Нотта , Узелковая болезнь сухожилия , Щелкающий палец )
Стенозирующий лигаментит - это заболевание сухожильно-связочного аппарата кисти, при котором наблюдается блокировка пальца в разогнутом или согнутом положении. Причиной развития обычно становятся повторяющиеся однообразные движения. Вначале возникает ощущение препятствия, при сгибании и разгибании пальца в определенном положении слышен щелчок. В последующем возможна полная блокировка пальца в согнутом или разогнутом положении. Отмечается боль в основании пальца. Диагноз выставляют на основании анамнеза и клинической картины, для исключения других заболеваний выполняют рентгенографию кисти. Лечение может быть как консервативным, так и оперативным.
Стенозирующий лигаментит - заболевание, при котором нарушается свободное скольжение сухожилия пальца по сухожильному влагалищу. В результате вначале возникают затруднения при движениях, а затем палец блокируется в положении сгибания или разгибания. Болезнь провоцируется повторяющимися однотипными движениями. Стенозирующий лигаментит чаще выявляется у женщин 35-50 лет, однако может наблюдаться и у детей. По данным специалистов, I палец поражается в 25,5% случаев, II - в 3,3%, III - в 19,7%, IV - в 43,8%, V - в 7,7% случаев.
Стенозирующий лигаментит нередко развивается на фоне других воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата и может сочетаться с артрозами крупных суставов конечностей или мелких суставов кисти, с эпикондилитом, спондилоартрозом и плечелопаточным периартритом. Это обусловлено слабостью соединительной ткани, нарушениями обмена веществ и т. д. Лечение стенозирующего лигаментита осуществляют ортопеды-травматологи.
Причины
Причиной развития стенозирующего лигаментита являются постоянные перегрузки или чрезмерное давление на область связок. Выявляется связь с профессией, отмечается преобладание больных, чья профессия связана с совершением частых хватательных движений: каменщики, сварщики, закройщики и т. д. Иногда заболевание обусловлено большой бытовой нагрузкой на руки (например, у домашних хозяек). У детей стенозирующий лигаментит выявляется очень редко, при этом наблюдается только поражение I пальца, спровоцированное врожденными особенностями или нарушениями развития связочного аппарата.
Патогенез
Сухожилия сгибателей кисти расположены в каналах (сухожильных влагалищах), изнутри покрытых синовиальной оболочкой и содержащих небольшое количество жидкости. «Смазка» и гладкие стенки каналов обеспечивают беспрепятственное скольжение сухожилий во время движений. В области основания пальцев, а также на уровне диафизов проксимальных и средних фаланг сухожилия удерживаются связками, образованными утолщенной фиброзной тканью оболочки сухожильных влагалищ. При определенных условиях в этой области появляются утолщения, просвет канала сужается, свободное движение сухожилия становится невозможным.
Патогенез стенозирующего лигаментита пока окончательно не выяснен. Большинство специалистов в области ортопедии и травматологии считают, что первично патологический процесс возникает в связке, а уже затем распространяется на сухожильное влагалище и сухожилие. Однако ряд авторов утверждают, что первичные изменения могут возникать не только в связке, но и в ткани сухожильного влагалища. В любом случае, при прогрессировании болезни патологические проявления затрагивают все анатомические структуры это области. Связка утолщается и уплотняется, внутренняя оболочка сухожильного влагалища воспаляется и становится менее гладкой, сухожилие утолщается.
Симптомы стенозирующего лигаментита
Симптомы острой патологии очень специфичны - пациенты описывают и показывают врачу основное проявление болезни, то есть «соскакивание», «щелканье» пальца при разгибании. При затяжном течении распознать болезнь становится труднее, поскольку симптом «защелкивания» исчезает, а палец переходит в сгибательную или разгибательную контрактуру. И при остром, и при затяжном течении отмечаются боли не только при выполнении мелких движений, но и в покое. При ощупывании области основания пораженного пальца определяется болезненность и уплотнение.
В течении стенозирующего лигаментита можно выделить несколько четко выраженных фаз. В начальной фазе наблюдается боль при надавливании на ладонь в основании пальца и периодические затруднения при попытке полностью разогнуть или согнуть палец, особенно выраженные по утрам. Во второй стадии постоянные «защелкивания» пальца доставляют выраженные неудобства. Препятствие движениям устраняется с трудом, иногда для преодоления сопротивления приходится сгибать или разгибать палец второй рукой. Боли сохраняются после щелчка, уплотнение в области основания пальца становится болезненным. В третьей стадии ограничение движений нарастает, постепенно развивается стойкая контрактура. Пациент может изменить положение пальца только при помощи второй руки. После «защелкивания» больного беспокоят длительные боли, распространяющиеся на ладонь, предплечье и даже плечо.
Диагностика
На первой и второй стадии постановка диагноза обычно не вызывает затруднений. При обращении на третьей стадии учитывают анамнез заболевания, наличие характерных профессиональных или бытовых нагрузок, а также возраст и пол пациента. Дифференциальную диагностику проводят с контрактурой Дюпюитрена - в отличие от нее при стенозирующем лигаментите отсутствуют тяжи и узлы на пальцах и ладони, процесс ограничен одним пальцем, при этом выявляется болезненность при пальпации на уровне кольцевидной связки. Для исключения патологии мелких суставов назначают рентгенографию кисти.
Лечение стенозирующего лигаментита
Тактика лечения определяется с учетом стадии болезни, наличия провоцирующих факторов и возраста пациента. Больным с первой стадией рекомендуют уменьшить нагрузку на кисть, при необходимости осуществляют иммобилизацию, назначают противовоспалительные препараты и электрофорез с гиалуронидазой. На второй стадии консервативная терапия стенозирующего лигаментита менее эффективна, однако ее следует провести, потому что шансы на выздоровление без операции еще достаточно высоки.
При второй стадии назначают интенсивную противовоспалительную и рассасывающую терапию с использованием ферментных препаратов. Проводят иммобилизацию пальца, корригирующий массаж, электрофорез и ЛФК. Для уменьшения болей используют местное орошение хлорэтилом, теплый местный душ, специальный массаж и другие средства. При выраженном воспалении выполняют блокады с новокаином и глюкокортикостероидными препаратами. Лечение длительное, продолжается в течение нескольких месяцев. При успешном исходе для профилактики рецидивов необходимо устранение травмирующих факторов и смена работы. При неэффективности терапии больным трудоспособного возраста с второй стадией болезни показано хирургическое вмешательство.
При третьей стадии стенозирующего лигаментита трудоспособных пациентов обычно сразу направляют на операцию. Тактику лечения людей преклонного возраста и больных, страдающих тяжелыми соматическими заболеваниями, определяют индивидуально, в ряде случаев проводят консервативную терапию. При неэффективности лечения, упорном болевом синдроме и контрактуре, затрудняющей самообслуживание, оперативное вмешательство осуществляют независимо от возраста.
Операцию проводят в плановом порядке. Над областью повреждения делают разрез длиной 2-3 см, мягкие ткани отодвигают, обнажая сухожильное влагалище и утолщенную, иногда хрящевидную, спаянную с окружающими тканями кольцевидную связку. Затем сгибают и разгибают палец, точно определяя локализацию стеноза. Под связкой проводят зонд (если возможно) и рассекают ткань связки под контролем зрения. Потом снова сгибают и разгибают палец, оценивая состояние сухожильного влагалища. Если движения осуществляются свободно, влагалище не трогают, если есть препятствие - вскрывают.
Рану промывают, ушивают и дренируют резиновым выпускником. Накладывают стерильную повязку. В послеоперационном периоде назначают антибиотики, анальгетики и физиопроцедуры. Швы обычно снимают на 10 день. Еще одним вариантом лечения является закрытая лигаментотомия, при которой связку рассекают через небольшой прокол, однако по статистике рецидивы после таких вмешательств наблюдаются чаще, чем после использования традиционной оперативной методики.
Прогноз и профилактика
Прогноз благоприятный. Следует учитывать, что консервативное или оперативное устранение стеноза не гарантирует от последующих рецидивов и развития стенозирующего лигаментита других пальцев. Достаточно эффективной профилактической мерой в таких случаях становится изменение профессии и уменьшение бытовой нагрузки на руки. Наряду с этим проводят обучение пациента правильной рабочей позе и расслаблению мышц рук.
Специалисты в области хирургии кисти отмечают, что из-за многолетних трудовых привычек люди редко расслабляют руки даже на отдыхе. Дополнительным фактором, способствующим возникновению мышечного напряжения, становится защитная реакция на периодическую или постоянную боль. Эта реакция иногда частично сохраняется после устранения болевого синдрома. Таким образом, выработка новых двигательных стереотипов становится одним из действенных способов снизить нагрузку на руки и уменьшить вероятность развития рецидивов.
2. Диагностика и лечение стенозирующего лигаментита пальцев кисти. Автореферат диссертации / Дзацеева Д.В. - 2004
3. Стенозирующий лигаментит пальцев кисти / Дзацеева Д. В., Титаренко И. В. // Вестник хирургии имени И.И. Грекова - 2006 - Т.185, №6
Повреждение сухожилий разгибателей пальцев и кисти
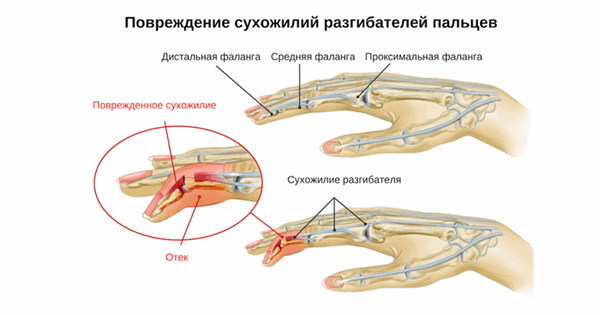
Повреждения сухожилий разгибателей (сухожилий экстензоров) возникают при порезах или разрывах одного из его сухожилий. В результате этой травмы теряется способность полностью и с усилием разгибать кисть и/или пальцы.
Клинически значимая анатомия
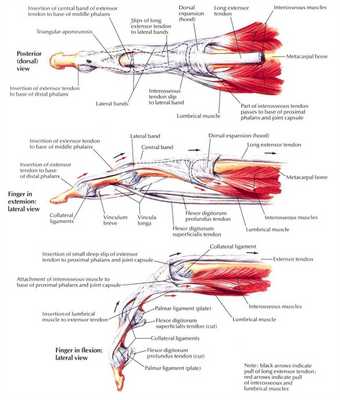
Анатомия сухожилий разгибателей пальцев
Сухожилия экстензоров находятся в дорсальном отделе кисти и пальцев. Функция этих сухожилий заключается в разгибании запястья и пальцев. Согласно Кляйнерту и Вердану (1983) существует восемь анатомических зон, на которые делится разгибательный механизм:
- Зона I: дистальный межфаланговый сустав;
- Зона II: средняя фаланга;
- Зона III: проксимальный межфаланговый сустав;
- Зона IV: проксимальная фаланга;
- Зона V: пястно-фаланговый сустав;
- Зона VI: пястные кости;
- Зона VII: запястье (удерживатель сухожилий экстензоров);
- Зона VIII: дистальная треть предплечья.
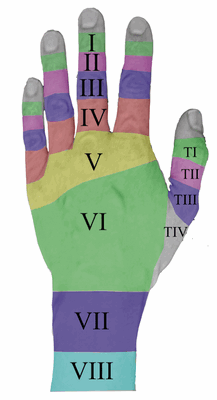
Анатомические зоны кисти
Эпидемиология/Этиология
Сухожилия экстензоров находятся на поверхности, поэтому они очень восприимчивы к повреждениям. Другая причина их чувствительности заключается в малой толщине подкожно-жирового слоя между сухожилиями и покрывающей их кожей. Травмы могут быть вызваны глубокими порезами, ожогами, тупыми травмами, рваными ранами, размозжением, авульсией или интенсивным трением. Закрытые травмы обычно возникают при экстремальных нагрузках. Это приводит к отрыву сухожилий от мест их прикрепления к кости.
Про повреждение сухожилий сгибателей можно почитать здесь.
Характеристика/Клиническая картина
Ниже приведены характеристики травм сухожилий в зависимости от повреждённой зоны:
- Зона I: молоткообразный палец;
- Зона II: частичное повреждение сухожилий без полного разрыва;
- Зона III: разрушения места прикрепления сухожилий экстензоров в области основания средней фаланги пальца, известное также как контрактура Вайнштейна (характеризуется согнутым положением проксимального межфалангового сустава, экстензией или гиперэкстензией дистального межфалангового сустава);
- Зона IV: повреждения зачастую частичны с/без потери экстензии проксимального межфалангового сустава;
- Зона V: открытые раны или тупые травмы (возможным эффектом таких повреждений может быть разрыв сагиттального пучка, сопровождающийся смещением сухожилий, что вызывает трудности при попытках выпрямить согнутый пястно-фаланговый сустав);
- Зона VI: пястно-фаланговый сустав всё ещё может быть разогнут межсухожильными соединениями;
- Зона VII: физические повреждения удерживателя разгибателей.
Дифференциальная диагностика
- Молоткообразный палец характеризуется свисающим концевым суставом пальца. Это случается, когда сухожилие отрезано или оторвано от кости. Часто этот отрыв возникает при ударе кончика пальца каким-либо объектом (например, баскетбольным мячом) и при насильственном его сгибании.
- Контрактура Вайнштейна описывает согнутое положение срединного сустава пальца. Контрактура может возникнуть при разрыве или порезе экстензорного сухожилия.
- Порезы на тыльной стороне кисти могут повредить сухожилия. Это может вызвать трудности при разгибании пальца.
- Синдром щёлкающего пальца (пассивное движение невозможно).
- Синдром заднего межкостного нерва предплечья: присутствует тенодез, разрыв отсутствует.
Рекомендуется проводить рентгенографическое исследование, поскольку часто встречаются травмы окружающих сухожилие структур. Например, возможен отрыв фрагмента кости вместе с сухожилием. Сухожилие является мягкой тканью, поэтому его разрыв не будет виден на рентгенограмме.
Оценка клинического исхода
- Опросник на предмет дисфункции плеча, предплечья и кисти (Disability of Arm, Shoulder, and Hand questionnaire (DASH)).
- Краткий опросник на предмет дисфункции плеча, предплечья и кисти (Quick DASH). Этот способ оценки является сокращённой версией DASH и используется для определения физического состояния и симптомов пациента.
- Шкала Гартлэнда и Уэрли. Наиболее широко распространённый в клинической практике метод оценки функции запястья и кисти.
Обследование
Исследование травм сухожилий разгибателей представляет интерес с различных точек зрения. Во-первых, следует оценить характеристики травмы, например, размер и местоположение, чтобы дать физиотерапевту представление о том, какие структуры могли быть повреждены. Далее функция пальцев и запястья проверяется тремя способами: пассивно, активно и затем с сопротивлением. Важно, чтобы каждый палец тестировался отдельно, потому что межсухожильные соединения между сухожилиями разгибателя пальцев могут маскировать дисфункцию. Кроме того, должны быть в полной мере выполнены и нейроваскулярные обследования. Специально для зоны III может быть проведён тест Элсона.
Лечение
Пациентов с повреждением сухожилий экстензоров можно лечить двумя способами: хирургически или консервативно (а именно шинированием). Выбор лечения зависит от степени повреждения. В целом, открытые травмы и целые разрывы требуют хирургического лечения. Закрытые травмы и частичные разрывы сухожилий требуют шинирования. Практикуют как статическое, так и динамическое шинирование. Действие динамической шины основано на оттягивании эластичными элементами пальцев кисти для закрепления их в определённом положении. Статические же шины не оказывают нагрузок на суставы пальцев.
Физическая терапия
Задача физиотерапевта состоит в восстановлении предшествовавшей травме функциональности кисти. Оно достигается постепенным увеличением объёма движений кисти. Для достижения наилучшего эффекта следует разрабатывать индивидуальную программу реабилитации.
Друзья, совсем скоро состоится семинар Анны Овсянниковой «Реабилитация кисти после перелома дистального отдела лучевой кости (перелом «луча в типичном месте») и переломов пястных костей». Узнать подробнее…
Наиболее распространены три метода постоперативного ухода: иммобилизация, ранняя контролируемая мобилизация и ранняя активная мобилизация.
Иммобилизация
В течение первых трёх недель проводится шинирование запястья с его экстензией под углом 21-45 градусов, при этом пястно-фаланговый сустав согнут под углом от 0 до 20 градусов, а межфаланговый сустав находится в нейтральном положении. За этим периодом иммобилизации следует фаза пассивного или активного движения травмированной зоны.
Достоинство метода заключается снижение риска разрыва сухожилий, поскольку они не подвергаются никакой нагрузке.
Недостаток метода состоит в возникновении возможных осложнений во время реабилитации ввиду замедленного разгибания, скованности движений и прочих факторов, вызываемых иммобилизацией.
Ранняя контролируемая мобилизация
Здесь применяют динамические шины, вызывающие пассивное движение кисти/пальцев с помощью её эластичных элементов. Помимо этого необходимо также проводить пассивные физические упражнения.
Достоинства: поддержка пассивного движения восстановленных сухожилий, защита от чрезмерных нагрузок.
Недостатки: дискомфорт при ношении, дороговизна шины.
Ранняя активная мобилизация
Пока пациент носит статическую шину, он должен выполнять активные упражнения, такие как сгибание и разгибание суставов.
Достоинства: стимуляция подвижности сухожилий, снижение риска окостенения.
Сравнение методов
В короткие сроки ранняя контролируемая мобилизация показывает лучшие результаты в отношении общего активного движения и силы хвата по сравнению с иммобилизацией. Тем не менее, в течение более длительного периода времени оба метода дают схожие результаты (Mowlavi и др. 2005). В этом исследовании рассматриваются только последствия травм в зонах V и VI. Аналогичные эффекты были обнаружены в зонах I и II (Soni и др. 2009).
Более того, раннее активное движение дает те же результаты, что и раннее пассивное движение. Выбор метода основан на содействии пациента и прогнозе. В тех случаях, когда пациент заинтересован в завершении терапии и когда необходимо более быстрое выздоровление, предпочтительной является динамическая мобилизация.
Важно знать, что существует мало высокоуровневых доказательств относительно лечения травм сухожилий экстензоров. В результате объективное измерение результатов невозможно, что обуславливает необходимость дальнейших исследований в данном направлении.
Дифференциация и анатомия защелкивающегося пальца руки
(также известен как стенозирующий тендовагинит, стенозирующий лигаментит, щелкающий палец, защелкивающийся палец, пружинящий палец, рессорный палец, болезнь Нотта, узловатый тендинит, Digitus saltans)
Речь идет о часто встречающемся заболевании кисти руки, выражающемся в болезненной блокировке одного или более пальцев в сгибательном положении. Преимущественно затронуты женщины в возрасте более 50 лет. По частоте поражения на 1-ом месте стоит большой палец, затем идет средний, а за ним указательный и безымянный пальцы. В буквальном переводе "Tendovaginitis stenosans" означает "сжимающее воспаление сухожильного влагалища", впервые описал эту болезнь А. Нотта (1850). Сухожильные влагалища окружают сухожилия разгибающих и сгибающих мышц кистей рук, запястий, ступней и голеностопных суставов. Сухожилия - это волокнистые шнуры жесткой ткани, которые прикрепляют на руке мышцы предплечья к костям запястья, пясти и пальцев. Эта "мышцы-сухожилия-система" позволяет сгибание и разгибание запястья и пальцев.
Сухожилия скользят по защитной оболочке, т. н. сухожильному влагалищу, которое состоит из сильной внешней и очень нежной внутренней оболочки (Synovialis). Задача синовиальной оболочки состоит в предотвращении трения при скольжении сухожилий, сгибающих и разгибающих пальцы.
Чтобы сгибающие сухожилия в периферийных частях ладони и пальцев при активном сгибании зафиксировать на кости и препятствовать их разгибанию, во многих местах имеются т. н. кольцевидные и крестовидные связки (рис. 1).
Причиной возникновения синдрома щелкающего пальца является воспалительное сужение сухожильного влагалища, как правило, в области кольцевидной связки А1, с проксимальной стороны основного сустава пальца. Блокировка пальцев в сгибательном положении может быть также вызвана утолщением сухожилий. При воспалениях сухожильных влагалищ синовиальная оболочка так разбухает, что сухожилиям трудно или совсем невозможно скользить по ней. Трение, а в поздних стадиях и торможение можно даже нащупать рукой.
При сильном сгибании пальцев (кроме мизинца) утолщенная часть сухожилия мышцы-сгибателя протягивается через узкую часть сухожильного влагалища (кольцевую связку) по направлению к телу, прохождение через узкое место сопровождается болезненым щелчком. Утолщенная часть сухожилия не проходит через узкое место (кольцевидная связка А1) и застревает перед ней (рис. 2),
палец блокируется в согнутом положении и только при больших усилиях и преодолевая боль может вернуться в разогнутое положение.
Причины развития синдрома щелкающего пальца
Анатомически у всех людей существует сужение в области кольцевидных связок А1, т. е. предрасположенность к развитию этого заболевания при часто повторяющейся перегрузке на работе и дома. Деятельность, требующая постоянных хватательных движений или длительного употребления инструментов, давящих во время работы на кольцевидные связки А1 и другие части сухожильного влагалища может способствовать их раздражению, привести к утолщению сухожилий или сухожильных влагалищ.
Симптомы щелкающего пальца могут встречаться также при хроническом полиартрите (ревматоидный артрит), подагре и других заболеваниях обмена веществ (напр., сахарный диабет).
У детей причина заболевания (Pollex flexus congenitus = врожденный согнутый большой палец) лежит первоначально в изменении сухожилия, оно слишком толстое, что препятствует его свободному скольжению в сухожильном влагалище.
Признаки и симптомы синдрома щелкающего пальца
Прежде чем возникает характерный для диагноза болезненный щелчок при попытке выпрямить палец, ощущается боль в переферийной части ладони в месте сужения, т. е. в месте кольцевидной связки А1. Давление на исследуемый палец приводит к усилению боли.
На ранних стадиях заболевания можно прощупать затрудненное скольжение и трение сгибающего сухожилия, а также узелок в области сухожилия перед кольцевидной связкой. На поздних стадиях заболевания больной палец может быть заблокирован в согнутом, реже в разогнутом положении. Пациенты с синдромом щeлкающего пальца испытывают часто щелчок в области конечного сустава большого пальца, и действительно, именно этот сустав фиксирует его в согнутом или разогнутом положении. Несмотря на это причина находится все же в области кольцевидной связки А1 на высоте основного сустава.
Диагностика синдрома щелкающего пальца
Как правило типичная история болезни (анамнез) и клиническое обследование с определением описанных симптомов приводит к надежному диагнозу. Перед операцией должно быть проведено рентгенологическое обследование, чтобы исключить причины болезней, связанных с костями или, например, с обызвествлением мягких тканей.
У детей замечают родители или врач, если концевой сустав большого пальца зафиксирован в согнутом или разогнутом положении. Ребенок кричит при пассивной попытке выпрямить большой палец, который остается в согнутом положении.
Лечение синдрома щелкающего пальца
- Консервативное (если палец не заблокирован):
- Избежание ведущей к заболеванию деятельности
- Иммобилизация
- Противовоспалительные медикаменты для снятия опухоли:
- таблетки, шприцы или свечки (системное введение)
- локальная инъекция в сухожильное влагалище (спорный метод)
- Локальное приложение льда
- Оперативное:
Если консервативное лечение не помогло, пациент страдает от болей и палец зафиксирован в согнутом или разогнутом положении.
Анестезия (наркоз)
Существуют различные возможности для того, чтобы гарантировать пациенту свободную от боли операцию. Эти возможности Вам объяснит анестезиолог.
Методы операции
Oперации при синдромах щелкающего пальца проводят обычно амбулаторно, а это значит, что пациента после операции могут отпустить домой.
1. Подготовка к операции:
- Обескровливание:
Операцию проводят на обескровленной руке, чтобы гарантировать оптимальные условия видимости и ограничить опасность повреждения важных структур (нервов, кровеносных сосудов, сухожилий). Оперируемую руку оборачивают резиновым бинтом и на время операции пережимают в плече манжетой под давлением. - Дезинфекция кожи и покрытие стерильной тканью:
Чтобы избежать инфекции, кожу дезинфицируют, а поле операции покрывают стерильной тканью. - Увеличительные очки:
Операцию проводят с применением увеличительных очков, помогающих хорошо различать и тем самым оберегать важные функциональные структуры руки.
2. Последовательность проведения операции:
- Кожный разрез (рис. 3).
Послеоперационное лечение
- После операции пациент возвращается домой, его пальцы и прежде всего прооперированный палец должны оставаться в движении, но не перетруждаться, чтобы избежать склеивания и срастания сгибающих сухожилий, а также контрактуры суставов пальца.
- Постоянное держание кисти руки в поднятом положении помогает избежать кровотечений, опуханий, болей, гарантирует залечивание раны без осложнений.
- 5-7-ой день после операции: первая смена повязки (может быть выполнена семейным врачом).
- 14-ый день после операции: смена повязки и снятие швов (могут быть выполнены семейным врачом).
- Через один день после снятия швов повязка больше не нужна. Начало проведения регулярных (3-4 раза в день) упражнений в холодной воде (при необходимости добавляют лед). Холод снимает опухоль и боль. Пациенты, которые не переносят холод, берут теплую воду.
- Через пять дней после снятия швов начинают лечение послеоперационного рубца. В рубец втирают 4-5 раз в день мазь календулы (или другие жирные мази), он смягчается, становится эластичным, менее болезненным и чувствительным. Также помогает похлопывание рубца, например, мягкой щеткой.
- Лечебная гимнастика и/или эрготерапия требуются редко, однако их сразу же назначают, если возникают трудности в движениях.
- Длительность нетрудоспособности пациента составляет, как правило, 3 недели.
Процесс заживания после операции
Боли после операции, как правило, минимальны и большинству пациентов не требуется болеутоляющих средств.
Симптомы щелкающего пальца и связанные с ними боли прекращаются сразу после операции, в редких случаях ощущаются трения в сухожилиях, которые полностью исчезают в течение нескольких недель.
Отрицательные ощущения в послеоперационном рубце в значительной степени исчезают после первых 6-8 недель, после 3-6 месяцев пациенты больше не жалуются на боль в рубце. Однако только после 12-ти месяцев можно сказать, что рубец полностью зажил.
Читайте также:
