ЭКГ при различных формах ишемической болезни. Электрокардиограмма при инфаркте миокарда
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Обсуждено и утверждено на заседании кафедры, протокол № _14__ «_11_» _апреля_ 2013 г.
Рецензенты: доц., к.м.н. Беляева Е.Л. доц., к.м.н. Леонова И.А.
1. Продолжительность изучения темы
Продолжительность изучения темы: 6 академических часов (Л-2ч) . Продолжительность данного занятия: 4 академических часа.
Актуальность темы: Данная тема вносит вклад в формирование следующих компетенций:
ОК-5: способность и готовность к логическому и аргументированному анализу, к публичной речи, к дискуссии.
ПК-1: способность и готовность реализовать этические и деонтологические аспекты врачебной деятельности в общении с коллегами.
ПК-5: способность и готовность проводить и интерпретировать результаты современных инструментальных исследований, написать медицинскую карту больного.
ПК-9: способность и готовность получать информацию из различных источников для решения профессиональных задач.
2.1 Учебная цель: сформировать у студентов способность и готовность проводить и интерпретировать результаты совре-
менных инструментальных исследований (ЭКГ с признаками
«классического» инфаркта миокарда), написать медицинскую
карту больного (заключение по ЭКГ) (реализация ПК-5).
Студент должен знать:
1. Современное представление о ИБС.
2. Современное представление о механизмах инфаркта миокарда.
3. Признаки на ЭКГ ишемии, повреждения, некроза.
4. Представление о реципрокных изменениях на ЭКГ.
5. Признаки на ЭКГ стадий «классического» ИМ с подъёмом ST.
6. Признаки на ЭКГ переднего ИМ.
7. Признаки на ЭКГ нижнего ИМ.
8. Современные представления о тактике ведения больного с ИМ.
Студент должен уметь:
9. Диагностировать ишемию, повреждение, некроз.
10. Диагностировать стадию «классического» ИМ с подъёмом ST.
11. Диагностировать передний ИМ по ЭКГ.
12. Диагностировать нижний ИМ по ЭКГ.
13. Определить тактику ведения больного с признаками ИМ на ЭКГ.
Студент должен владеть:
14. Анализировать и интерпретировать электрокардиографическое исследование.
15. Оформлять заключение по ЭКГ для медицинской карты больного.
2.2. Развивающая цель: сформировать у студентов способность и
готовность к логическому и аргументированному анализу , к публичной
речи, получать информацию из различных источников для решения профессиональных задач (реализация ОК-5, ПК-9).
16. Правила работы с информацией из разных источников.
17. Доступно излагать в устной и предъявлять в графической форме информацию, полученную из разных источников.
18. Участвовать в дискуссии.
2.2 Воспитательная цель: сформировать у студентов
способность и готовность реализовать этические и
деонтологические аспекты врачебной деятельности в общении с коллегами (реализация ПК-1).
19. Этические и деонтологические аспекты врачебной деятельности.
Сердечно-сосудистые заболевания являются ведущей причиной смертности в большинстве экономически развитых стран. В Европе от заболеваний сердечнососудистой системы ежегодно умирает 4,3 миллиона человек. Известно, что до 60% сердечно-сосудистой смертности зависит от распространенности в популяции факторов риска (артериальной гипертензии, ожирения, курения, гиподинамии и др.)
Показатели смертности от сердечно-сосудистых заболеваний среди мужчин и женщин трудоспособного возраста России самые высокие в Европе.
Инфаркт миокарда, форма ишемической болезни сердца (ИБС), является сейчас одной из основных причин инвалидности во взрослом возрасте, а смертность среди всех заболевших составляет 10-12%. Инфаркт миокарда (ИМ) чаще развивается у мужчин в возрасте от 40 до 60 лет. У женщин это заболевание встречается примерно в полторадва раза реже. Увеличилась частота заболеваемости ИМ в возрасте 30-39 лет, уже нередкость случаи инфаркта миокарда в 20-29 лет. Таким образом, инфаркт миокарда поражает наиболее социально активную часть населения
Временной фактор в лечении больных острым инфарктом миокарда является решающим для прогноза жизни и трудоспособности. Запись ЭКГ и её анализ может существенно ускорить начало оказания медицинской помощи.
С необходимостью диагностики инфаркта миокарда может столкнуться каждый врач, независимо от его специальности. Своевременно поставленный диагноз ИМ может позволить своевременно начать лечение и, таким образом, спасти жизнь больному.
4. Задания для самоподготовки
Повторить пройденные темы: Систематизировать знания, полученные на кафедрах нормальной анатомии и физиологии, гистологии, биохимии, а именно:
изучить (повторить) и схематически представить круги кровообращения;
изучить (повторить) и схематически представить строение сердца (камеры, проводящая система, кровоснабжение);
изучить (повторить) и схематически представить электрофизиологические свойства клеток проводящей системы и клеток рабочего миокарда;
изучить (повторить) характеристики ЭКГ в норме.
Литература, рекомендуемая для самоподготовки
Основная: МурашкоВ.В.,Струтынский А.В. Электрокардиография // МЕДпресс. - Москва.- 2008. -
Дополнительная: 1) Методические указания для студентов 2 курса лечебного факультета по
теме «ЭКГ при инфаркте миокарда»; 2) Конспекты лекций для студентов 2 курса лечебного факультета по теме «ЭКГ при ИБС»; 3) Зудбинов Ю.И. Азбука ЭКГ и боли в сердце// Медицина. - Ростов-на-Дону. - 2012. - 235с.; 4) Дощицин В.Л. Руководство по практической электрокардиографии// МЕДпресс. - Москва. - 2013.
- 408с.; Орлов В.Н. Руководство по электрокардиографии //МИА. - Москва. - 2012. - 526с.
Вопросы для самоподготовки
1. Определение понятия «ИБС».
2. Определение понятия «инфаркт миокарда».
3. Кровоснабжение сердца.
4. Признаки ишемии, повреждения, некроза на ЭКГ.
5. Понятие реципрокных изменений на ЭКГ.
6. Признаки на ЭКГ «классического» инфаркта миокарда с подъёмом сегмента ST по стадиям.
7. Признаки переднего ИМ на ЭКГ.
8. Признаки нижнего ИМ на ЭКГ.
Доклады к занятию.
Студенты должны заранее подготовить доклады к занятию: 1 доклад на 1-2
студентов. Студенты должны сопровождать свой доклад иллюстрациями (схемы, графики,
таблицы). Время доклада 3-5 минут. Список тем докладов:
1. Строение сердца. Кровоснабжение миокарда.
2. Механизмы развития инфаркта миокарда.
3. Изменения на ЭКГ по стадиям при ИМ с подъёмом сегмента ST. Тактика ведения больного с признаками ИМ на ЭКГ.
Инфаркт миокарда является одним из проявлений ишемической болезни сердца
(ИБС), обусловленной развитием атеросклероза коронарных артерий (КА). Атеросклероз
- патологический процесс в артериях, представляющий собой появление в артериальной стенке атеросклеротических бляшек, их рост и развитие в просвет сосуда. При закрытии просвета артерии на 70% и более возникает недостаточное поступление кислорода в ткань кровоснабжаемого данной артерией органа, что и приводит к клиническим проявлениям
(заболеванию). Кратковременный дефицит кислорода в участке миокарда обуславливает проявление такой формы ИБС как стенокардия, а длительный дефицит кислорода
(возникает вследствие окклюзии, полного перекрытия, просвета коронарной артерии)
является причиной инфаркта миокарда, то есть гибели кардиомиоцитов данного участка миокарда и замещению этого участка соединительной тканью.
Признаки на ЭКГ инфаркта миокарда.
В зоне ИМ со временем происходят последовательные патологические процессы:
1. ишемия (несколько минут от момента окклюзии КА): вследствие дефицита кислорода происходит изменение реполяризации, что соответствует изменению на ЭКГ зубца Т; затем
2. повреждение (несколько часов от момента окклюзии КА): повреждение внутриклеточных структур, так и некоторых клеток миокарда приводит к появлению токов повреждения, что приводит к смещению сегмента ST от изолинии; далее
3. некроз (несколько часов - дней от момента окклюзии КА): полное разрушение кардиомиоцитов, отсутствие электрической активности данного участка ткани, что приводит к изменению комплекса QRS; и, наконец,
4. рубцевание (несколько дней - месяцы от момента КА): замещение грануляционной тканью зоны некроза, созревание соединительной ткани, что соответствует также изменённому комплексу QRS.
Рис. 1. Зоны ишемии, повреждения и некроза при инфаркте миокарда и ЭКГ проявления
1. ишемия : высокий («коронарный») Т или отрицательный Т;
2. повреждение : элевация (подъём выше изолинии) сегмента ST или депрессия
(снижение ниже изолинии) сегмента ST;
3. некроз и рубцевание : патологический Q или отсутствие R
Крупноочаговые инфаркты миокарда имеют последовательную
Длительность каждой стадии вариабельна.
Выделяют стадии инфаркта миокарда:
1. острейший - период от момента возникновения ишемии миокарда до начала формирования очага некроза (6 часов);
2. острый - в течение острого периода формируется очаг некроза и в нем происходит миомаляция, он продолжается до 7 суток;
3. подострый - характеризуется полным замещением некротических масс грануляционной тканью и соответствует времени формирования соединительнотканного рубца на месте очага некроза (до 28 суток);
4. постинфарктный период (рубцевание) - соответствует периоду полной консолидации рубца в очаге некроза - через 4 недели после развития инфаркта миокарда до конца жизни.
Ткань участка миокарда в каждой из этих стадий обладает особенными свойствами,
в том числе, и электрофизиологическими. Поэтому на ЭКГ со временем происходят последовательные изменения.
Фаза ишемии длится всего лишь 15-30 минут, поэтому скорая помощь обычно не успевает ее зарегистрировать на ЭКГ. Однако, если такое удается, на ЭКГ видны высокие положительные симметричные «коронарные» зубцы T, характерные для субэндокардиальной ишемии. Именно под эндокардом находится самая уязвимая часть миокарда сердечной стенки, поскольку в полости сердца повышенное давление, которое мешает кровоснабжению миокарда («выдавливает» кровь из сердечных артерий назад).
Рис. 2. Острейшая стадия инфаркта миокарда, субэндокардиальная ишемия
При инфаркте миокарда происходит гибель миокардиоцитов, внутриклеточные ионы калия выходят из погибшей клетки, накапливаются под эпикардом, образуя в зоне
некроза «электрические токи повреждения», вектор которых направлен кнаружи. Эти токи повреждения существенно изменяют процессы реполяризации (S-T и T) в зоне инфаркта,
что отображается на ЭКГ ленте.
Электрод над зоной трансмурального инфаркта отобразит токи повреждения подъемом сегмента S--T выше изолинии, поскольку вектор этих токов направлен на него.
Противоположный электрод эти же токи повреждения отобразит снижением сегмента S-T
ниже изолинии; токи направлены от него.
Рис. 3. Острейшая стадия инфаркта миокарда, субэндокардиальные ишемия и повреждение
Рис. 4. Острейшая стадия инфаркта миокарда, трансмуральные ишемия и повреждение
При возникновении инфаркта миокарда часть мышечных волокон погибает, и
вектора возбуждения в зоне некроза не будет. Следовательно, регистрирующий электрод,
расположенный над областью инфаркта, не запишет на ЭКГ ленте зубца R, но будет вынужден отобразить сохранившийся вектор противоположной стенки. Однако, этот вектор направлен от регистрирующего электрода, и поэтому он отобразится на ЭКГ ленте зубцом Q.
Патологическим зубцом Q мы называем такой зубец Q, ширина которого превышает 0,03 с. Вспомните генез нормального зубца Q - это возбуждение межжелудочковой перегородки, а время ее возбуждения не превышает 0,03".
Рис. 5. Острая стадия инфаркта миокарда
Рис. 6. Подострая стадия инфаркта миокарда; а - патологический Q и отрицательный симметричный Т; б - патологический QS, отрицательный симметричный Т; в - патологический Q, QS, уменьшение величины отрицательного зубца Т.
Рис. 7. Рубцовая стадия инфаркта миокарда: сохраняется патологический зубец Q, сегмент ST на изолинии, отрицательный Т становится положительным
Прямые изменения на ЭКГ при ИМ:
1) отсутствие зубца R в отведениях, расположенных над областью инфаркта;
2) появление патологического зубца Q в отведениях, расположенных над областью инфаркта;
3) подъем сегмента S-T выше изолинии в отведениях, расположенных над областью инфаркта;
4) отрицательный зубец T в отведениях, расположенных над областью инфаркта.
Реципрокные («зеркальные») изменения на ЭКГ при ИМ - отражение патологических изменений на ЭКГ в отведениях, противоположных области инфаркта, без собственного клинического значения.
1. отрицательный Т вместо высокого остроконечного Т;
2. депрессия ST вместо элевации ST;
3. высокоамплитудный R вместо патологического Q.
«Признаки на ЭКГ переднего и нижнего ИМ»
Передний распространённый ИМ происходит в связи с окклюзией левой коронарной артерии. Прямые признаки на ЭКГ появляются в отведениях I, aVL, V1 - V6 ,
а реципрокные («зеркальные») признаки на ЭКГ в отведениях III, aVF.
Нижний ИМ происходит при окклюзии правой коронарной артерии. Прямые признаки на ЭКГ появляются в отведениях III, aVF, а реципрокные («зеркальные»)
Q-инфаркт миокарда (или крупноочаговый) и его признаки на ЭКГ
Инфаркт миокарда - одно из самых опасных заболеваний сердечно-сосудистой системы, имеющее летальность до 35%. Я убежден в том, что статистические показатели можно заметно улучшить, если больные будут владеть простыми навыками распознавания признаков патологии и оказания первой помощи. Здесь я хочу рассказать о ведущих клинических симптомах болезни, диагностике и лечении. Эти знания однажды могут спасти жизнь.
Что это такое
Начнём с определения. Инфаркт миокарда представляет собой некроз сердечной мышцы, возникший в результате острого нарушения кровоснабжения органа. Главным фактором является длительность ишемии. Если боль, обусловленная недостатком питания сердца, превышает 15-20 минут, то необратимых изменений не избежать. В 99,9% случаев развивается инфаркт левого желудочка, так как именно он берёт на себя всю основную нагрузку.
По объёму вовлечённых тканей выделяют:
- крупноочаговый или инфаркт миокарда с зубцом q;
- мелкоочаговый или инфаркт миокарда без зубца q.
При наличии зубца Q на электрокардиограмме патологию называют Q-инфарктом миокарда.
Причины
В норме сердце получает кровь посредством коронарных сосудов.
Выделяют целый ряд факторов, из-за которых гемодинамика может быть нарушена:
- Атеросклеротическое поражение венечных артерий, питающих сердце. Кроме сужения просвета сосудов наблюдается изъязвление бляшек и наложение в данных очагах тромботических масс, которые ещё больше усугубляют ситуацию, приводя практически к полной окклюзии.
- Острый тромбоз артерий. Тромбы чаще всего образуются в венах нижних конечностей на фоне длительной гиподинамии или варикозной болезни.
- Длительный спазм коронарного русла, который возникает на фоне целого спектра патологий центральной нервной системы (черепно-мозговые травмы, систематические стрессы, невроза и т.п.)
Врачи так же выделяют целый ряд факторов риска, способствующих развитию сосудистой катастрофы:
- сахарный диабет;
- гипертоническая болезнь или симптоматическая артериальная гипертензия;
- вредные привычки (курение, злоупотребление алкоголем и наркотиками);
- ожирение (индекс массы тела выше 30);
- малоподвижный образ жизни;
- дислипидемия (повышение общего холестерина и ЛПНП);
- мужской пол;
- возраст более 45 лет.
Больше информации о факторах рисках и том, как с ними бороться, читайте по ссылке.
Я уверен, что у вас имеется минимум несколько подобных критериев. Если их вовремя не устранить (большинство из них корригируемые), то в будущем не избежать такого грозного осложнения, как инфаркт миокарда. Пожалуйста, не забывайте, что чем раньше начата профилактика, тем меньше риск развития серьезной патологии.
Классификация
Принципов систематики данного заболевания множество и они различаются в разных странах. Остановимся на основных типах, которые имеют практическое значение.
В зависимости от этапа развития некроза выделяют следующие стадии:
- Острейшая - до 6 часов от начала развития. Именно в этот период можно попытаться устранить причину окклюзии коронарных артерий, что приведёт к полному восстановлению жизнедеятельности кардиомиоцитов.
- Острая - от 6 часов до 2 недель.
- Подострая - от 14 дней до 2 месяцев.
- Период рубцевания. Продолжается до 5-10 лет, в ряде случаев может наблюдаться пожизненно.
Классификация заболевания по стадиям основана на ЭКГ-признаках. С тонкостями диагностики мы разберёмся позднее.
К сожалению, статистика показывает, что второй вариант встречается лишь в 20% случаев. При мелком очаге поражения функции миокарда практически не нарушаются, а вероятность развития фатальных осложнений (аневризма с тампонадой сердца, острая сердечная недостаточность) близка к нулю. Все больные быстро возвращаются к привычной жизни. Бывали случаи, когда они самостоятельно сбегали из отделения.
Клиническая картина
Симптоматика заболевания крайне разнообразная.
В продромальном периоде (несколько часов до сосудистого осложнения) больных может беспокоить:
- гипертонический криз;
- приступ нестабильной стенокардии (при наличии ИБС в анамнезе);
- эпизоды аритмий;
- изменение общего состояния (взволнованность, резкие головные боли, повышенная потливость).
Любые изменения состояния организма (особенно в возрасте от 45 лет и при наличии серьёзных сердечно-сосудистых заболеваний) должны насторожить. Всегда рекомендую своим больным в таких ситуациях бросить все дела, присесть или прилечь на кровать, а затем измерить артериальное давление и пульс. При наличии нарушений - принять соответствующие медикаменты, заранее рекомендованные лечащим врачом, или вызвать бригаду скорой помощи.
Типичная клиническая картина сходна практически у всех пациентов.
Болевой синдром носит интенсивный характер и всегда локализуется за грудиной. Может наблюдаться иррадиация в левое плечо и предплечье, лопатку. Реже развивается дискомфорт в горле и эпигастральной области.
Важный признак - длительность болей свыше 15 минут и полное или частичное отсутствие эффекта от приёма «Нитроглицерина». Если у вас наблюдаются подобные симптомы - срочно вызывайте скорую помощь. Ни в коем случае нельзя принимать анальгетики. Они могут смазать картину боли и обеспечить мнимое благополучие, при котором некроз будет продолжать бессимптомно прогрессировать.
Нарушение функций сердца
При q-образующем инфаркте миокарда могут иметь место признаки сердечной недостаточности со стороны малого (одышка до 40 дыхательных движений в минуту, малопродуктивный кашель с прожилками крови) или большого (отёки ног, бледность кожных покровов, акроцианоз, эпизоды потери сознания) кругов кровообращения.
В зоне некроза часто оказываются зоны проведения импульсов, которые обеспечивают сокращение и расслабление органа.
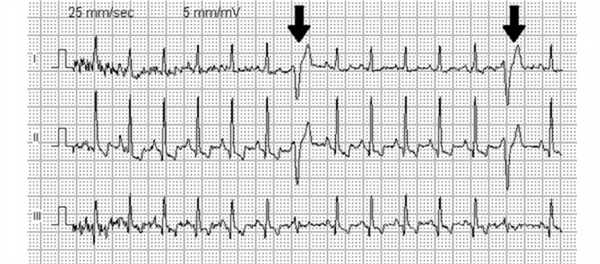
ЭКГ при инфаркте миокарда
При этом чаще всего наблюдаются:
- экстрасистолия; ;
- АВ-блокады любой степени; .
Практика показывает, что при развитии таких осложнений вероятность смертельного исхода возрастает в несколько раз, так как значительно нарушается местная и общая гемодинамика.
Большую опасность представляют собой атипичные формы инфаркта миокарда:
- - боли в верхних отделах живота, тошнота, рвота,вздутие. Признаки напоминают обострение гастрита или панкреатита.
- Астматическая. При таком варианте быстро нарастает одышка, напоминая симптоматику бронхиальной астмы.
- Безболевая. У больных имеется только слабость и различные проявления осложнений (изменение окраса кожных покровов, угнетение сознания). Типична для лиц с сахарным диабетом.
- Церебральная - головокружения, нарушения сознания, бред, галлюцинации.
- Периферическая. При данной форме боли в области сердца отсутствуют полностью, но могут наблюдаться в прочих участках тела: левый мизинец, нижняя челюсть, шейно-грудной отдел позвоночника.
- Отёчная. В течение нескольких минут нарастают отёки ног и внутренних полостей с развитием асцита, гепатомегалии.
При наличии патологий со стороны сердечно-сосудистой системы любое изменение поведения организма должно насторожить вас. Хоть частота развития подобных форм низкая (за последний год встречал около 20 таких больных, что составляет 1-2% от общего потока поступающих), не обращать внимания на них нельзя.
Диагностика
Ведущим методом распознавания заболевания является ЭКГ, который может быть выполнен после приезда скорой помощи.
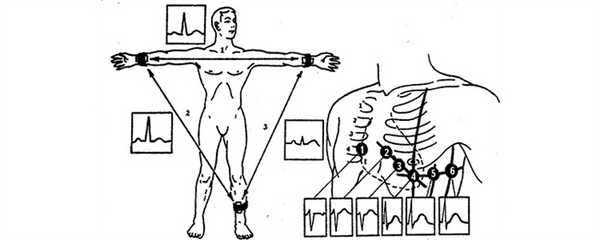
Точки наложения электродов при снятии электрокардиограммы
Изменения кривой отличаются в зависимости от стадии инфаркта миокарда.
Подъём сегмента ST, зубец Q остаётся положительным.
Появление патологического Q, уменьшение амплитуды зубца R, замедление подъёма сегмента ST по сравнению с предыдущей стадией. Tлибо сглажен (располагается на изолинии), либо отрицательный.
Подострый (время начала рубцовых изменений)
Зубец Q остаётся, ST приходит в нормативное расположение (на линии), T-резко отрицательный.
Наличие Q, зубец T постепенно возвращается на изолинию.
Совет специалиста
Сейчас существует множество электронных браслетов, которые кроме показа времени и подсчёта шагов позволяют регистрировать ЭКГ в нескольких отведениях (как правило, в двух). Точки приложения электродов представлены на фото.
Если вы хотите самостоятельно распознать инфаркт миокарда, то просто сравните, похожа ли линия на электрокардиограмме на кошачью спинку, где зубец R является головой кота, сегмент ST - спиной, а правая часть контура T - опущенным хвостом. Посмотрите на изображения. Всё крайне просто, не так ли? Q-инфаркт миокарда будет отличаться лишь наличием патологического зубца.
Большое значение имеет выявление локализации очага некроза. Его легко обнаружить, зарегистрировав вышеописанные изменения в определённых отведениях:
- боковая стенка - I, aVL,V5, V6;
- перегородка - V3;
- передняя область - I, V1 и V2;
- нижняя стенка - II,III, avF;
- верхушка - V
Попутно, при изучении электрокардиограммы, определяются различные нарушения ритма.
Следует отметить, что инфаркт без зубца q имеет некоторые отличия. Вольтаж (дистанция подъёма или опущения) элементов ЭКГ значительно менее выражены, а главный признак крупноочагового поражения (Q) отсутствует.
Лабораторная диагностика
Существуют и другие методы, подтверждающие наличие диагноза. К ним относят:
- Общий анализ крови (наблюдается лейкоцитоз, повышение СОЭ); - маркёр некроза поперечно-полосатой мускулатуры. Однако он так же будет положительным, при поражении любой скелетной мышцы.
Оба метода могут подтвердить наличие инфаркта миокарда лишь спустя 6-8 часов и выполняются на стационарном уровне после госпитализации больного.
Инструментальная диагностика
Обычно одними лабораторными тестами дело не ограничивается. Дополнительную помощь может оказать коронография - введение контрастного вещества в коронарные артерии, которое визуализируется на рентгенограмме. Метод позволяет оценить локализацию очага поражения, степень окклюзии, а так же принять решение относительно дальнейшего лечения.
Первая помощь
Если у Вас или ваших близких случилась подобная неприятная ситуация - не паникуйте.
Можно предпринять определённый ряд действий, которые помогут облегчить общее состояние:
- Вызвать бригаду скорой медицинской помощи.
- Уложить больного на кровать с приподнятым изголовьем или подложить под спину и шею подушки.
- Обнажить грудную клетку, открыть окна. Нужно как можно больше свежего воздуха.
- Каждые 5 минут давать под язык «Нитроглицерин» или «Нитроспрей». Важно обязательно контролировать давление перед новой дозой нитропрепаратов. Если оно ниже 100/60 мм. рт. ст. или близко к этим цифрам, то оказание медикаментозной помощи следует прекратить. Нужно так же следить за ЧСС, чтобы она не превышало 100 ударов/мин.
- Дать «Аспирин» в дозе 300 мг.
Ни в коем случае не следует употреблять обезболивающие средства и прочие медикаменты. Они могут исказить картину боли и привести к более тяжёлым последствиям.
Лечение
Если специалисты после осмотра и проведения ЭКГ установили диагноз: «Инфаркт миокарда», то они экстренно госпитализируют больного, оказывая неотложную помощь в медицинской карете:
- «Ацетилсалициловая кислота» 0,3, если она не была дана ранее;
- «Бисопролол» 0,0125;
- «Морфин» 1 мл 1% раствора - для купирования болевого синдрома;
- «Атропин» 0,1% 1 мл - при признаках гипотонии и брадикардии;
- «Клопидогрель» 0.3;
- «Гепарин» — 70 ЕД на каждый килограмм массы тела пациента, но не более 4 000 ЕД;
- кислородотерапия - при одышке или других признаках дыхательной недостаточности.
Больной доставляется в реанимационное отделение кардиохирургического стационара. Если с момента инфаркта прошло менее 6 часов - проводится системный или локальный тромболизис. На более поздних сроках - аорто-коронарное шунтирование или постановка стенка.
В больнице назначается симптоматическая терапия.
Методы лечения:
- Предупреждение развития аритмий. Используются b-блокаторы («Метопролол», «Атенолол», «Карведилол»), антагонисты кальциевых каналов («Верапамил», «Амиодарон», «Нифедепин»).
- Профилактика тромбоэмболических осложнений («Гепарин», «Ксарелто», «Клексан»).
- Обезболивание («Фентанил» и «Дроперидол»).
- Предотвращение повторной ишемии миокарда («Нитроглицерин», «Изосорбида динитрат»).
После выхода из реанимации (2-3 сутки) назначается строгая диета с уменьшением пищи по объёму и её калорийности. Исключаются острые, жареные, жирные блюда. Приёмы еды должны быть частыми - до 6-8 раз в день.
Личный опыт показал, что больные, которые не пытались купировать ангинозные боли самостоятельно, а срочно обратились за медицинской помощью, имеют более хорошие шансы на благоприятный исход. В 10% случаев наблюдается полное восстановление сердечной мышцы.
Клинический пример
Встречаются ситуации, когда клиническая картина инфаркта миокарда настолько слабо выражена, что больные не придают ей должного значения и не обращаются за помощью к специалистам.
Больная Д. 59 лет. Пришла ко мне на приём с жалобами на частые загрудинные боли, появление отёков ног и увеличение живота в объёме, одышку при ходьбе на маленькие дистанции.
При физикальном обследовании выявлено повышение артериального давления (165/105 мм.рт.ст.), акроцианоз, отёки ног и асцит. Выслушиваются влажные хрипы в лёгких (нижние отделы), акцент IIтона над аортой. Левая граница сердца смещена влево (на 2 см кнаружи от среднеключичной линии).
В ходе обследования был поставлен диагноз: «ИБС. Стабильная стенокардия напряжения. 3ФК. Состояние после инфаркта миокарда. ГБ 3 ст. АГ 2 ст. Р4. Н2б. ДЛЖ, микроальбуминурия».
Основополагающими методами диагностики были:
- ЭКГ (перегрузка правых отделов сердца, ГЛЖ, рубцовые изменения после ИМ);
- Эхо-КГ (гипокинезия передней и боковой стенки левого желудочка, ДЛЖ и ГЛЖ);
- ОАМ (микроальбуминурия - 0.03 г/л);
- обзорная рентгенография ОГК (застойные явления в лёгких, повышение КТИ).
Получается, что больная в прошлом (около 4-5 лет назад) перенесла инфаркт миокарда с поражением переднебокового отдела левого желудочка. Терапия назначена не была, участки сердца перестали адекватно работать, что привело к застою в малом и большом кругах кровообращения за счёт массивного ремоделирования миокарда. Рекомендованы препараты: «Эналаприл», «Гидрохлортиазид», «Нитроглицерин - при болях за грудиной», «Изосорбида динитрат», «Месидол», «Курантил». Подобная терапия замедлит патологические изменения и продлит жизнь пациентке.
Таким образом, патология представляет серьёзную проблему, способную забрать человеческую жизнь. При инфаркте миокарда, особенно подтверждённом обилием клинических признаков, следует срочно начать оказание первой помощи, предварительно вызвав бригаду врачей. Только уверенные действия и полное спокойствие дают надежду на успех.
Для подготовки материала использовались следующие источники информации.
Инфаркт миокарда на ЭКГ: фото пленок и принципы расшифровки
Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый - охватывает менее половины толщины стенки; крупноочаговый - больше ½; трансмуральный - поражение проходит сквозь все слои миокарда.
Признаки патологии на пленке
Электрокардиография на сегодня − наиболее важный и доступный метод диагностики инфаркта миокарда. Делают исследование с помощью электрокардиографа − аппарата, который трансформирует сигналы, полученные от работающего сердца, и превращает их в кривую линию на пленке. Запись расшифровывает врач, сформировав предварительное заключение.
К общим диагностическим критериям ЭКГ при инфаркте миокарда относят:
Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор - прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
Раньше выделяли четыре стадии ИМ:
- острейшая;
- острая;
- подострая;
- рубцевания.
В последних классификациях первая стадия носит название острого коронарного синдрома (ОКС).
- Увеличение высоты зубца Т (высокий и заостренный).
- Смещение ST вверх (элевация) или вниз (депрессия) от изолинии.
- Слияние ST и T.
- Патологический зубец Q или QS.
- Уменьшение зубца R.
- Смещение ST ближе к изолинии.
- Формируется T (в основном отрицательный, «коронарный Т»).
- Патологический зубец Q или QS.
- ST на изолинии.
- Уменьшение глубины T, который прежде был отрицательным.
- Патологический зубец Q или QS сохраняется.
- ST на изолинии.
- Т бывает: отрицательным, изоэлектрическим, слабоположительным.
К свойствам первых трех стадий относятся реципрокные изменения - при сравнении, в отведениях, противоположных патологическому процессу, наблюдают обратные ему отклонения (элевация вместо депрессии, положительный Т взамен отрицательного).
Фото с расшифровкой

Рис. 1. Острый коронарный синдром.

Рис. 2. Острый коронарный синдром-2.
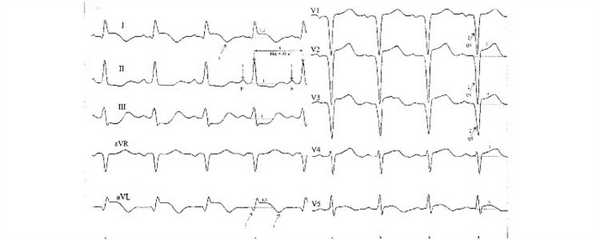
Рис 3. Острый инфаркт миокарда.
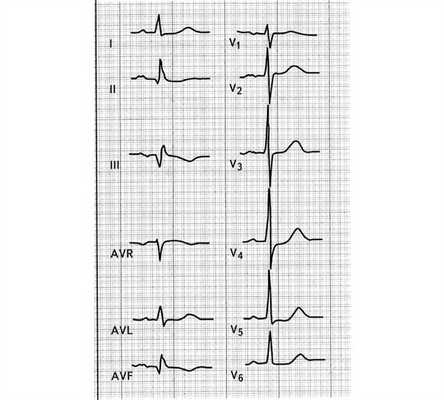
Рис. 4. Подострый инфаркт миокарда.

Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І - левый желудочек (ЛЖ) спереди и сбоку;
- ІІ - подтверждает І или ІІІ-отведение;
- ІІІ - диафрагмальная поверхность, сзади;
- aVL - боковая стенка ЛЖ;
- aVF - та же, что и ІІІ;
- V1, V2 - межжелудочковая перегородка;
- V3 - передняя стенка;
- V4 - верхушка;
- V5, V6 - ЛЖ сбоку;
- V7, V8, V9 - ЛЖ сзади.
Отведение по Небу:
- A - передняя стенка ЛЖ;
- I - нижнебоковая стенка;
- D - сбоку и сзади;
- V3R, V4R - правый желудочек (ПЖ).
- патологический Q, QS, QR;
- ST выше изолинии;
- T «коронарный»;
- R не увеличивается в правых грудных.
- зубец R уменьшается;
- остальные признаки, как при ИМ МЖП.
- аналогичны ИМ-верхушки, только есть еще и в V3, I и А по Небу;
- противоположные отклонения в ІІІ, aVF.
- характерные для инфаркта изменения в І, ІІ, aVL, V3 - V6, A и I по Небу;
- реципрокные изменения в ІІІ, aVF и D по Небу.
- отклонения в І, aVL;
- реципрокные изменения в V1, V2, реже в ІІІ, aVF;
- прямые особенности ИМ в дополнительных грудных.
- отклонения в V5 - V6, І, ІІ, aVL и І по Небу;
- противоположные изменения в V1 - V2.
- отклонения только в aVL.
- отклонения в ІІ, ІІІ, aVF и D по Небу;
- реципрокные изменения в І, aVL, V1 - V3.
- отклонения в ІІ, ІІІ, aVF, V5 - V6;
- противоположные изменения в V1 - V3.
- только в V3R - V4R, иногда V5R - V6R.
- PQ выше изолинии во II, III, aVF, V1 - V2 (чаще при инфаркте правого);
- PQ снижен во II, III или поднят в I, aVL, V5 - V6 (при ИМ левого предсердия).
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.
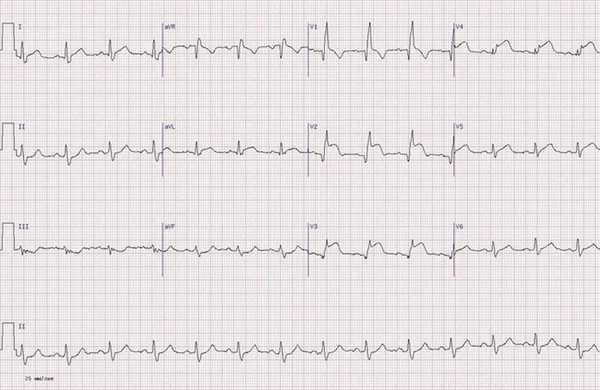
Рис. 6. Переднеперегородочный ИМ.

Рис. 7. ИМ с переходом на верхушку сердца.
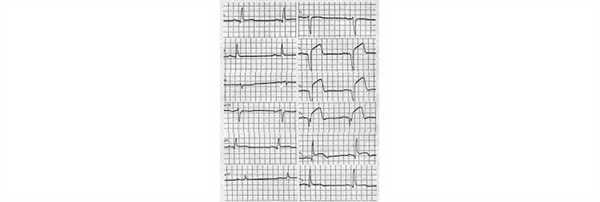
Рис. 8. ИМ передней стенки ЛЖ.
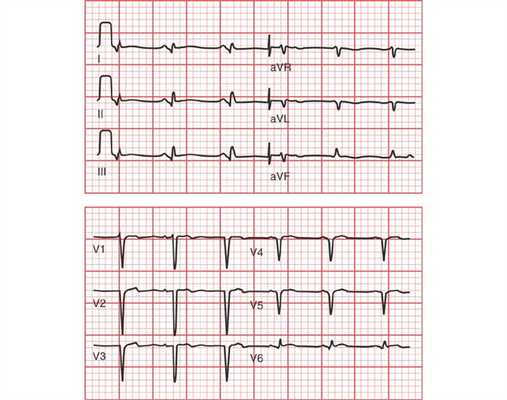
Рис. 9. Переднебоковой ИМ.
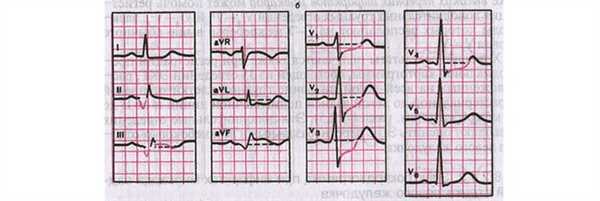
Рис. 10. Заднедиафрагмальный ИМ.
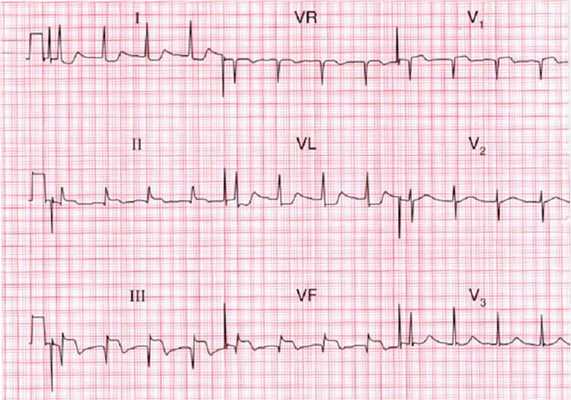
Рис. 11. Инфаркт ПЖ.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Признаки ишемии на ЭКГ: как определить
Самое частое показание к проведению электрокардиографии (ЭКГ) - хроническая ишемическая болезнь сердца (ИБС). Этот метод используют для диагностики ишемических проявлений в миокарде, определения его сократимости, функции клапанов, осложнений, вызванных инфарктом, составления прогноза для пациента.
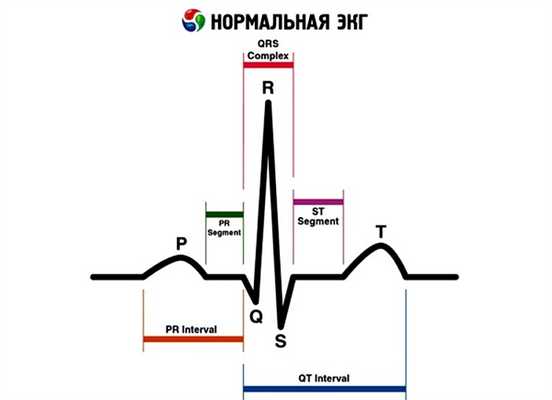
ЭКГ - процедура регистрации электрических полей, образованных во время работы сердца. Это наиболее доступное, простое, быстрое и информативное исследование в кардиологии.
Что такое ишемия и как она сказывается на миокарде
Ишемией называется снижение кровоснабжения органа или тканей вследствие недостаточного прилива артериальной крови. Кратковременное ограничение тока не приводит к необратимым повреждениям, длительное - вызывает последствия в виде отмирания тканей (некроз) участка, которого снабжает больной сосуд.
Наиболее чувствительны к недостаточности кровотока органы с высоким уровнем кислородопотребления (сердце и головной мозг).
ИБС называется острое или постоянное несоответствие потребностям кардиомиоцитов в кислороде и способностью кровеносной системы обеспечить его доставку вследствие заболеваний венечных артерий. При ишемии снижение кровотока происходит из-за комбинации стеноза сосуда и нарушений тонуса стенок, вызванного эндотелиальной дисфункцией (внутреннего покрытия артериол).
У большинства пациентов с ИБС главный патологический процесс в венечных сосудах - атеросклероз. Специфический симптом заболевания - боли в грудной клетке при физическом и эмоциональном напряжении, которые проходят в покое или после таблетки «Нитроглицерина».
Ишемия миокарда развивается при закупорке просвета венечной артерии холестериновой бляшкой на 70% и более. В таких случаях даже максимальное расширение мелких сосудов не обеспечивает кардиомиоциты кровью в достаточном количестве и признаки кислородного голодания развиваются при физических или эмоциональных нагрузках. Артерии, суженные на 90%, не снабжают сердце кислородом даже в состоянии покоя.
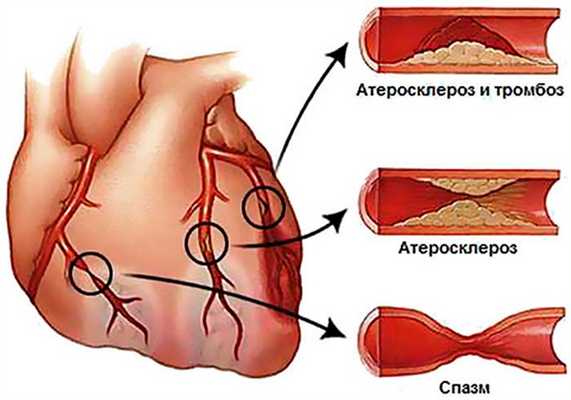
Рисунок. Причины сужения просвета венечных сосудов.
Процесс усугубляется нарушением микроциркуляции вследствие повышения свертываемости крови и образования мелких тромбов в разветвлениях КА.
Ишемическое повреждение кардиомиоцитов вызывает:
- Нарушения энергетического снабжения кардиомиоцитов.
- Изменения свойств и структуры клеточных мембран, активности ферментов и электролитного дисбаланса.
- Сбои генетической программы клеток миокарда.
- Расстройства вегетативной иннервации сердечной деятельности.
- Ремоделирование миокарда (неупорядоченный рост кардиомиоцитов, увеличение массы соединительной ткани).
Подобные изменения приводят к прогрессивному снижению сократимости миокарда, ограничению его функциональных возможностей и развитию сердечной недостаточности.
Ишемия не сохраняется длительно. Или адекватный кровоток в органе восстанавливается, или происходит повреждение мышечных волокон. Наиболее уязвим субэндокардиальный (внутренний) слой миокарда, который хуже кровоснабжается и подвергается нагрузке давлением.
Классификация ИБС по МКБ-10:
- Стенокардия:
- Стабильная.
- Нестабильная.
- Со спазмом сосудов.
- Неуточненная.
- Острый инфаркт миокарда (ИМ):
- Трансмуральный.
- Субэндокардиальный.
- Повторный.
- Осложнения ИМ.
- Другие формы:
- Безболевая ишемия.
- Тромбоз венечных сосудов.
- Острая ИБС.
- Синдром Дресслера.
Электрокардиографические признаки ИБС
Изменения на ЭКГ при ишемической болезни сердца обусловлены возникающей вследствие патологии венечных сосудов кислородной недостаточностью и энергетических нарушений в кардиомиоцитах.
Методики для выявления ишемии:
- Простая ЭКГ на 12 отведений.
- С дополнительными отведениями - для диагностики определенных локализаций ишемии, которые не регистрируются при обычном ЭКГ.
- Холтеровский мониторинг (запись кардиограммы на протяжении 24-48 часов).
- ЭКГ с физическими нагрузками (стресс-тест) - для определения скрытой патологии.
- С лекарственными пробами.
У 50% пациентов с ИБС в покое признаков ишемии на ЭКГ нет. Потому «золотой стандарт» в амбулаторной диагностике подобного заболевания - проба с физической нагрузкой. Эта процедура решает несколько задач одновременно:
- выявление скрытой коронарной недостаточности;
- регистрация мимолетных нарушений ритма;
- обозначение порога толерантности к физическим нагрузкам.
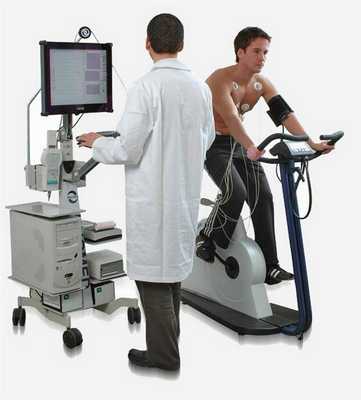
Фото 1. Велоэргометрия.
Наиболее часто используют велоэргометрию или тредмил-тест (беговая дорожка). У человека со здоровыми сосудами подобная нагрузка вызывает дилатацию венечных артерий и повышение сократимости миокарда, необходимых для обеспечения адекватного кровотока. В случае с ИБС венечные артерии до нагрузки уже в расширенном состоянии и не компенсируют потребности. Вследствие этого возникают явления стенокардии и регистрируется ишемия на ЭКГ.
Велоэргометрию делают на особом велотренажере. На пациенте фиксируют датчики ЭКГ и манжету тонометра для мониторинга показателей гемодинамики. Процедура длится 15-20 минут. За это время постепенно повышается нагрузка от 25 до 50 Вт. Больным с тяжелыми кардиальными заболеваниями разрешают делать небольшие перерывы.
Тест прекращают, если возникают:
- на ЭКГ изменения сегмента ST;
- приступ загрудинных болей;
- падение артериального давления;
- повышение АД более 200 мм рт. ст.;
- достижение пороговой ЧСС для данного возраста;
- сильная одышка;
- серьезные нарушения ритма;
- головокружение, резкая слабость, тошнота;
- отказ пациента.
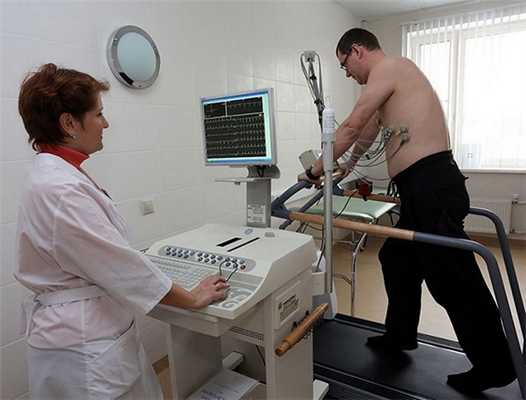
Фото 2. Тредмил-тест.
Тредмил-тест от велоэргометрии отличается только тем, что физическую нагрузку пациент выполняет на беговой дорожке с изменяющимся углом наклона.
Нагрузочные тесты противопоказаны при:
- остром коронарном синдроме;
- нестабильном течении стенокардии;
- тяжелой недостаточности кровообращения;
- инсульте;
- тромбофлебите;
- гипертоническом кризе;
- тяжелых аритмиях;
- декомпенсированных пороках сердца;
- выраженных болях при заболеваниях опорно-двигательного аппарата.
Ишемия замедляет процессы реполяризации в кардиомиоците или изменяет направление электрической волны. На ЭКГ при ИБС эти нарушения соответствуют уширению, депрессии и изменению конфигурации сегмента SТ. При остром коронарном синдроме основные патологические изменения наблюдают в комплексе QRS и сегменте S-T.
Степень изменений на ЭКГ напрямую связана с обширностью процесса и длительностью ишемии. При стабильной стенокардии признаки коронарной недостаточности на кардиограмме, снятой в междуприступном периоде, могут не определятся. А в случае ИМ нарушения регистрируются и в острой фазе, и через несколько лет.
Одним из ранних признаков недостаточности коронарного кровотока выступает появление отчетливой резкой границы перехода сегмента S-T в зубец Т. Дальнейший рост атеросклеротической бляшки усугубляет депрессию S-T ниже изолинии.
Виды депрессии интервала S-T при ИБС:
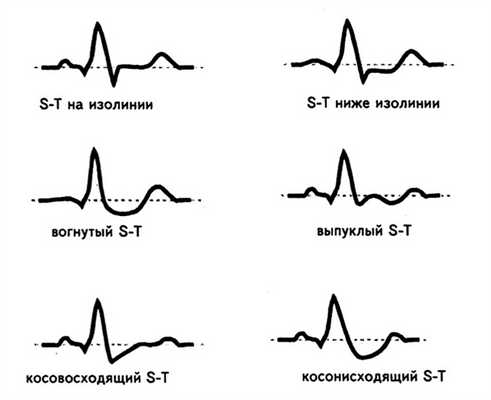
| Вид смещения | Интервал S-T | Зубец Т |
|---|---|---|
| Горизонтальное | Параллельно и ниже изолинии | Положительный (+), отрицательный (-) или двухфазный |
| Косое нисходящее | По мере удаления от комплекса ORS увеличивается степень депрессии S-T | +/-, сглаженный |
| Дугой, округлостью кверху | Степень смещения разнится на всем протяжении, в форме дуги | Любого вида |
| Косое восходящее | Наибольшая депрессия S-T находится сразу за QRS | Положительный, сглаженный |
| Корытообразное | Форма дуги с выпуклостью, вершиной вниз | Любой вид |
| Подъем сегмента S-T над изолинией | Закругленный, дугой с вершиной книзу | Положительный, сглаженный |
Изменения сегмента S-T при ИБС наиболее четко видны в отведениях:
В отличие от острого коронарного синдрома при ИБС, изменения S-T стабильны на протяжении месяцев и даже лет.
Депрессия сегмента S-T присутствует при:
- гипертрофии желудочков;
- миокардите;
- перикардите;
- терапии «Дигиталисом»;
- гипокалиемии;
- миокардиодистрофии;
- блокаде ножек пучка Гисса, синдроме WPW;
- остром панкреатите, холецистите, желчнокаменной болезни, диафрагмальной грыже (рефлекторная реакция);
- легочной недостаточности;
- тромбоэмболии легочной артерии;
- отравлении никотином;
- стенокардии Принцметала;
- вегетососудистой дистонии.
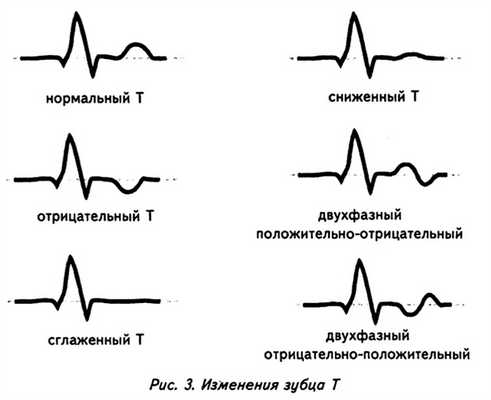
Наибольшая стабильность при ИБС у изменений зубца Т (так называемый «коронарный»). Это отрицательный, симметричный, амплитудой более 5 мм Т, который сигнализирует о серьезных ишемических повреждениях миокарда. Закругленный и неправильной формы зубец указывает на менее выраженные изменения сердечной мышцы.
Чем дальше установлен электрод от места, которое кровоснабжается поврежденным сосудом, тем менее выражены признаки ишемии на ЭКГ.
Изменения зубцов Т регистрируют в:
- левых грудных отведениях;
- I;
- aVL;
- III;
- aVF.
Но подобные изменения зубцов Т наблюдают и при:
- тромбоэмболии легочной артерии;
- миксоме;
- миокардите;
- констриктивном перикардите;
- гипертрофии желудочков;
- блокадах сердечной проводимости;
- электролитном дисбалансе;
- чрезмерном курении;
- гипокалиемии;
- дисгормональных процессах;
- стрессе;
- употреблении некоторых лекарств.
При длительном течении ИБС на ЭКГ проявляется уширение зубца Р. Это неблагоприятный прогностический признак относительно риска острого коронарного синдрома и мерцательной аритмии.
Также наблюдают замедление электрической проводимости во время систолы желудочков (Q-T). Сердцу в условиях кислородного голодания, которое обусловлено атеросклеротическим кардиосклерозом, требуется все больше времени на сокращение.
Из-за снижения венечного кровотока возникают аритмии и блокады:
- экстрасистолии;
- синусовые тахи-, брадикардии;
- трепетания предсердий;
- пароксизмальные тахикардии;
- атриовентрикулярные блокады;
- блокады ножек пучка Гисса.
Крайняя степень ишемии сердечной мышцы - инфаркт миокарда. Если некроз захватывает все слои мышцы, высока вероятность фатальной аритмии, остановки сердца, разрывов сосочковых мускулов, тромбоэмболии, аневризмы желудочка, острой недостаточности кровообращения и кардиогенного отека легких.
При помощи стандартного ЭКГ уже на догоспитальном этапе получают достоверные данные относительно локализации и площади поражения.
Большие трудности представляет диагностика заднего и базального ИМ, когда поражен левый желудочек в месте прилегания к диафрагме. В таких случаях необходимы дополнительные отведения V7-V9 и дорсальные по Небу.
Как часто надо делать кардиограмму пациенту с ишемической болезнью
Диагноз ИБС устанавливают только на основе детального опроса, осмотра, описания ЭКГ в покое и снятого во время приступа, с физическими нагрузками и при необходимости выполненных ЭхоКГ и коронарографии.
Часто на ранних стадиях ИБС ишемические признаки на ЭКГ, снятой в междуприступный период, не обнаруживают. Патологию находят при проведении функциональных проб с нагрузкой или Холтеровского мониторинга. Эти методы помогают выявить скрытые участки повреждения и зарегистрировать безболевую форму ишемии, которая представляет большую опасность.
Согласно правилам диспансеризации, больные со стабильным течением ИБС выполняют ЭКГ ежегодно.
Пациентам с недавно установленным диагнозом, которым подбирают адекватную терапию, кардиограмму выполняют чаще.
Внеплановое ЭКГ показано при:
- нетипичных для конкретного больного болевым приступам;
- длительных эпизодах стенокардии;
- возникновении нарушений ритма.
Дополнительно ЭКГ при ишемии миокарда показано перед выполнением велоэргометрии, коронарографии, стентирования и аортокоронарного шунтирования.
ЭКГ - безопасное и безболезненное исследование, которое можно проводить всем пациентам без исключения. Электрокардиография не требует предварительной подготовки.
Но помнят, что диагностика ИБС по ЭКГ условно достоверна, только если исследование выполнили в момент приступа стенокардии. Сразу несколько патологий имеют схожие показатели при расшифровке. Подтвердить ИБС может комплекс диагностических мер.
2.3.8. Электрокардиографическая диагностика ишемической болезни сердца
Изменения ЭКГ при ишемической болезни сердца весьма многообразны, однако могут быть сведены к электрокардиографическим признакам ишемии миокарда, ишемического повреждения и некроза сердечной мышцы, а также к их сочетаниям. Поэтому подробно рассмотрим электрокардиографические признаки этих нарушений.
Ишемия миокарда.
1) Существенными электрокардиографическими признаками ишемии миокарда являются разнообразные изменения формы и полярности зубца Т.
2) Высокий зубец Т в грудных отведениях свидетельствует либо о субэндокардиальной ишемии передней стенки, либо о субэпикардиальной, трансмуральной, или интрамуральной ишемии задней стенки левого желудочка (хотя даже в норме, особенно у молодых людей, часто регистрируется высокий положительный зубец Т в грудных отведениях).
3) Отрицательный коронарный зубей Т в грудных отведениях свидетельствует о наличии субэпикардиальной, трансмуральной или интрамуральной ишемии передней стенки левого желудочка.
4) Двухфазные (+- или -+) зубцы Т обычно выявляются на границе ишемической зоны и интактного миокарда.
Ишемическое повреждение.
1. Основным электрокардиографическим признаком ишемического повреждения миокарда является смещение сегмента S-Т выше или ниже изолинии.
2. Подъем сегмента S-Т вверх в грудных отведениях свидетельствует о наличии субэпикардиального или трансмурального повреждения передней стенки левого желудочка.
3. Депрессия сегмента S-Т в грудных отведениях указывает на наличие ишемического повреждения в субэндокардиальных отделах передней стенки либо трансмурального повреждения задней стенки левого желудочка.
Некроз.
1. Основным электрокардиографическим признаком некроза сердечной мышцы является патологический зубец Q (при нетрансмуральном некрозе) или комплекс QS (при трансмуральном инфаркте).
2. Появление этих патологических признаков в грудных отведениях V1-V6 и (реже) в отведениях I и aVL свидетельствуют о некрозе передней стенки левого желудочка.
3. Появление патологического зубца Q или комплекса QS в отведениях III, aVF и (реже) II характерно для инфаркта миокарда, заднедиафрагмальных (нижних) отделов левого желудочка.
4. Патологический зубец Q или комплекс QS в дополнительных грудных отведениях V7-V9 указывает на некроз заднебазальных или заднебоковых отделов левого желудочка.
5. Увеличенный зубец R в V1, V2 может быть признаком заднебазального некроза.
Следует, однако, сказать, что иногда несколько углубленный зубец Q может выявляться не только при некрозе того или иного участка сердечной мышцы, но и при острой ишемии или повреждении миокарда, выраженной гипертрофии или при нарушениях внутрижелудочковой проводимости.
Изменения ЭКГ при приступе стенокардии. Уменьшение кровоснабжения миокарда и развитие вследствие этого кислородного голодания сердечной мышцы приводит в первую очередь к частичному изменению процесса реполяризации, который является наиболее лабильным. На ЭКГ определяются изменения зубца Т. Он становится отрицательным, остроконечным, симметричным, так называемый «коронарный» зубец Т. Возможна и любая другая его форма - закругленный, двухфазный, уплощенный. Может быть смещение сегмента S-Т ниже изолинии, в основе которого лежат те же нарушения реполяризации, что и в основе инверсии зубца Т, причем чаще наблюдается горизонтальное и косое нисходящее смещение сегмента S-Т, превышающее 0,5 мм в левых грудных отведениях.
Такие изменения на электрокардиограмме возникают во время приступа стенокардии, быстро нормализующиеся после купирования приступа стенокардии.
Изменения ЭКГ при хронической ишемической болезни сердца.
При хронической ишемической болезни сердца в сердечной мышце выявляются участки ишемии, ишемического повреждения в ряде случаев рубцовых изменений миокарда, различное сочетание которых приводит к разнообразным изменениям ЭКГ, описанным выше. Наиболее характерным для этих электрокардиографических изменений является их относительная стабильность на протяжении многих месяцев и даже лет. Однако нередки и колебания изменений в зависимости от состояния коронарного кровообращения.
Изменения ЭКГ при инфаркте миокарда.
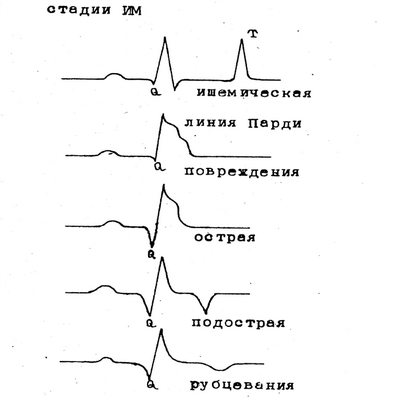
Рис.2.26. Стадии инфаркта миокарда.
Инфаркт миокарда (ИМ) является наиболее тяжелой формой острой коронарной недостаточности, которая приводит к некрозу участка сердечной мышцы. Однако, очаг поражения при ИМ обычно не представляет собой сплошную гомогенную некротическую массу. Он включает зону некротизированной ткани, которая располагается в центре очага, и «периинфарктную» зону, состоящую из зоны повреждения по периферии некроза и зону ишемии по периферии очага.
Электрокардиографически (рис. 2.26) различают несколько стадий ИМ: ишемическую, повреждения, острую (стадия некроза), подострую, рубцовую.
Ишемическая стадия. Связана с образованием очага ишемии, продолжается всего лишь 15-30 минут. Известно, что ветви коронарных артерий идут от перикарда к эндокарду, т. е. эндокард находится в худших условиях кровоснабжения, и незначительные нарушения кровоснабжения отразятся прежде всего на наиболее отдаленных участках миокарда. Развивается субэндокардиальная ишемия, над очагом поражения увеличивается амплитуда зубца Т, он становится высоким, заостренным, (коронарный). Но эту стадию не всегда удается зарегистрировать. Увеличение амплитуды зубца Т объясняется, видимо, тем, что в момент реполяризации имеется увеличенная разность потенциалов между положительно заряженными субэпикардиальными слоями миокарда, и ишемизированными, отрицательно заряженными субэндокардиальными слоями.
Стадия повреждения. Продолжается от нескольких часов до 3 суток. Как уже было сказано выше, на ишемию миокарда реагирует зубец Т. Отражением же зоны повреждения служит изменение сегмента S-Т, В норме сегмент S-Т находится на изолинии и характеризует полную деполяризацию сердечной мышцы, т. е. весь миокард заряжен отрицательно, и разности потенциалов нет. Если миокард поврежден, то участок повреждения во время возбуждения желудочков имеет меньший отрицательный потенциал, чем здоровый миокард, т. е. относительно положительный по отношению к окружающему полностью деполяризованному миокарду. Поэтому при субэпикардиальном или трансмуральном повреждении сегмент S-Т смещается вверх от изолинии. При субэндокардиальном повреждении (а иногда и при субэндокардиальной ишемии передней стенки) сегмент S-Т смещается вниз от изолинии. Таким образом, при инфаркте миокарда во время стадии повреждения в участках субэндокардиальной ишемии развивается субэндокардиальное повреждение, что проявляется смещением интервала S-Т книзу от изолинии. Повреждение и ишемия быстро распространяются трансмурально на субэпикардиальную зону, интервал S-Т смещается куполом кверху, зубец Т снижается и непосредственно сливается с интервалом S-Т.
Острая стадия. (стадия некроза). Связана с образованием некроза в центре очага повреждения и значительной зоны ишемии вокруг зоны повреждения, длится 2-3 недели; Зона повреждения и ишемии называется «периинфарктной» зоной. Эта стадия может развится уже через 1-2 часа после начала приступа, иногда через 3-5 дней. Отражением некроза на ЭКГ является патологический зубец Q шириной более 0,04 сек, глубиной более 2 мм, т. е. превышающий размеры обычного зубца в соответствующих отведениях, о чем было сказано при описании нормальных ЭКГ: если амплитуда его больше 25% амплитуды зубца R в III стандартном и в aVF, отведении, и более 15% амплитуды зубца R в левых грудных отведениях.
В здоровом сердце электрический потенциал периода деполяризации, регистрируемый внутрисердечно, имеет вид одного отрицательного зубца QS, а со стороны наружной поверхности сердца - положительного комплекса gRS, т. е. в период прохождения волны возбуждения от субэндокардиальных до субэпикардиальных слоев миокарда отрицательный внутриполостной потенциал трансформируется в положительный. Согласно теории Wilson с соавт., при ИМ очаг некроза является электрически невозбудимым и через него, как «через открытое окно» передается на поверхность отрицательный внутриполостной потенциал. Зубец R уменьшается или исчезает совсем, тогда формируется зубец QS, который свидетельствует о наличии трансмурального ИМ, когда некроз захватил всю стенку миокарда. Если же над областью ИМ сохранился слой живой ткани, то регистрируется уменьшение амплитуды R. Вокруг участка некроза располагается периинфарктная зона, в которой также извращается течение процессов деполяризации и реполяризации, функционально выключенная из активности зона. Электрокардиографически наличие периинфарктной зоны характеризуется появлением монофазной кривой. На нормальной двухфазной электрокардиографической кривой четко дифференцируются две фазы электрического процесса - фаза деполяризации (первое положительное отклонение в виде комплекса QRS) и фаза реполяризации (второе положительное отклонение в виде зубца Т). В монофазной же кривой классического типа нельзя четко разграничить последовательную смену фаз электрического процесса. Зубец Q или нисходящее колено зубца R без четкой границы переходит в приподнятый сегмент S-Т - так называемая кривая тока повреждения, в которой поглощается и зубец Т.
Эта кривая была описана в 1920 году Парди (Pardee). Смещение ST кверху возникает в результате наличия тока повреждения, т. е. постоянной разности потенциалов, существующей между зоной поражения, которая остается деполяризованной и в состоянии покоя, и здоровым соседним участком мышцы, которой поляризован в состоянии покоя.
Кроме того, в отведениях с противоположной стороны, всегда можно отметить реципрокные изменения, т. е. противоположные - отсутствие зубца Q высокий зубец R, снижение сегмента SТ и вертикально направленный вверх зубец Т.
Затем участок некроза сердечной мышцы ограничивается демаркационной зоной, а в самом некрозе отмечаются явления репарации, это уже начало перехода в подострую стадию.
Подострая стадия. Подострая стадия отражает изменения на ЭКГ, связанные с наличием зоны некроза, в которой идут процессы репарации, рассасывания, и зоны ишемии. Зоны повреждения уже нет. Признаки стадии: интервал S-T на изолинии, (если интервал S-T не опускается до изолинии больше 3 нед., можно заподозрить аневризму), зубец Т вначале отрицательный, симметричный, затем постепенно уменьшается, становится изоэлектричным или слабоположительным. У многих больных остается навсегда отрицательным. Об окончании подострой стадии свидетельствует отсутствие динамики зубца Т.
Рубцовая стадия. Рубцовая стадия характеризуется исчезновением ЭКГ-признаков ишемии, но стойким сохранением рубцовых изменений, что проявляется наличием патологического зубца Q. Зубец Т положительный, сглаженный или отрицательный, динамики его изменений нет. Если зубец Т отрицательный, он должен быть меньше 1/2 амплитуды зубцов Q или R в соответствующих отведениях, и не превышать 5 мм. Если отрицательный зубец Т глубокий, превышает 1/2 зубцов Q или R или больше 5 мм, это признак сопутствующей ишемии миокарда в этой же области. Рубцовая стадия продолжается в течение всей жизни.
ЭКГ - диагностика локализации ИМ (топическая диагностика ИМ).
Изменения, характерные для острой стадии ИМ, наблюдаются при:
1) распространенном ИМ передней стенки левого желудочка с вовлечением передней части межжелудочковой перегородки, верхушки и боковой стенки - в отведениях I, II, aVL, V1-V6;
2) ИМ передней, боковой стенок левого желудочка и верхушки (переднебоковой) - в отделениях I, II aVL, V4-V6;
3) ИМ передней стенки левого желудочка - в отведениях V3-V4, и в А (по Небу);
4) переднеперегородочном ИМ - в отведениях V1-V2, 3;
5) ИМ переднеперегородочном и передней стенки левого желудочка - в отведениях V1-V4 и А (по Небу);
6) верхушечном ИМ - в отведениях V4;
7) высоком переднем ИМ в отведениях V31-V25 (электроды расположены в позиции V1-V5, но во втором межреберье), кроме того, отрицательный зубец Т в отведении aVL; 8) высоком переднебоковом ИМ - в отведениях aVL, V24-V27, кроме того, возможно появление высоких зубцов R и Т в отведениях V1-V2 и снижение интервала S-Т в отведениях V1,2;
9) заднедиафрагмальный ИМ - в отведениях II, III, aVF, D (по Небу), кроме того, возможно увеличение зубцов R в отведениях aVR, Т в V1-V3, и смещение интервала S-Т книзу в отведениях V1-V3;
10) заднебоковом ИМ - в отведениях III, aVF, V5-V6, D (по Небу), кроме того, высокий зубец Т в отведениях V1-V2, сегмент S-Т смещен в отведениях V1-V3; 11) заднебазальном ИМ - в отведении D (по Небу), кроме того, увеличение зубца R в отведениях V1-V3, и Т в V1-V2, смещение сегмента S-Т в отведениях V1-V3 книзу от изолинии; 12) высоком заднебоковом ИМ - в отведениях I, II, aVL, V6, кроме того, высокие зубцы R и Т в отведениях V1-V2;
14) высоком боковом ИМ - в отведении -aVL, кроме того, в отведениях V1-V2 возможны высокие зубцы R и Т, опущение сегмента SТ;
Читайте также:
