Эпикантус и лагофтальм у детей. Ретракция век
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
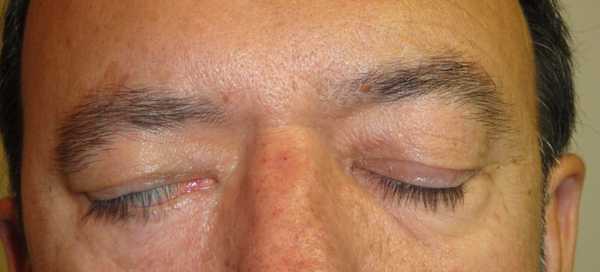
Офтальмологическое заболевание, характеризующееся патологическим несмыканием век, встречающееся как у взрослых, так и у детей, называется лагофтальм.
Причины возникновения лагофтальма
В качестве основных причин возникновения лагофтальма называют паралич лицевого нерва, поражение тройничного нерва, аномалии органов зрения, экзофтальм, рубцовый выворот, ретракцию верхнего века.
Характер течения патологии позволяет выделить три основных степени его тяжести. Лагофтальм лёгкой степени характеризуется возможным смыканием век при довольно сильном усилии. Патологический процесс, протекающий в средней степени тяжести характеризуется неспособностью сомкнуть веки. Тяжёлая степень патологии диагностируется в случае присоединения к неспособности смыкания век снижения остроты зрения и развития различных осложнений.
Признак лагофтальма
Наиболее выраженным признаком лагофтальма являются открытые глаза в процессе сна. Во время сна реакции на происходящее вокруг отсутствуют напрочь. Помимо вышеуказанного симптома, лагофтальм сопровождается покраснением глаз, повышенным слезотечением, ощущением жжения в глазу, снижением остроты зрения, появлению туманной завесы перед глазами. Отсутствие адекватного лечения способно спровоцировать серьёзное снижение остроты зрения, а в некоторых случаях даже привести к слепоте.
Веки наших глаз являются защитой органов зрения от воздействия огромного числа внешних факторов. Неспособность сомкнуть веки становится причиной развития конъюнктивита, кератита, эндофтальмита, помутнения роговой оболочки глаза. Необходимо отметить, что нередкими являются случаи удаления глазного яблока в следствии развившихся осложнений лагофтальма.
Диагностика лагофтальма
Диагностика патологии, помимо визуального осмотра органов зрения пациента врачом-офтальмологом, включает биомикроскопию глаза, визометрию, ультразвуковое исследование и оптическую когерентную томографию. В процессе определения заболеваний, развившихся на фоне лагофтальма, необходимо проведение их дифференцирования от ряда иных офтальмологических патологий.
Лечится ли лагофтальм?
Медикаментозная терапия при лагофтальме позволяет предупредить развитие осложнений. В большинстве случаев используются препараты местного применения (мази, гели, глазные капли). Восстановить природную функцию век можно только посредством хирургической операции. Этапом реконструктивного оперативного вмешательства является невролиз, метод хирургического высвобождения нерва. Основным хирургическим методом лечения лагофтальма является блефарорафия. Хирургический метод лечения позволяет восстановить функцию век.
Лагофтальм ("Заячий глаз")
Лагофтальм (в переводе с греческого - «заячий глаз») представляет собой особое патологическое состояние, при котором один или, реже, оба глаза не закрываются веками полностью.
Причины
Наиболее распространенной причиной лагофтальма является паралич определенных периферических ветвей лицевого нерва (седьмая пара), контролирующих двигательную активность круговой мышцы глаза. Кроме того, неполное смыкание век может быть обусловлено чисто геометрическими причинами - при увеличенном глазном яблоке (сильная степень близорукости, «бычий глаз») или экзофтальме (выпячивании глаза кнаружи при некоторых заболеваниях). К этиопатогенетическим факторам относятся также опухоли, флегмона, эндокринные расстройства, рубцовые посттравматические изменения кожи век и прилегающих к ним зон. Одним из вариантов такого рубцевания является симблефарон - сращение конъюнктивы века (или обоих век) с конъюнктивальной слизистой оболочкой самого глазного яблока. Такое сращение может быть как врожденной аномалией, так и следствием травм, ожогов, трахомы, авитаминоза (особенно при дефиците витаминов группы А); симблефарон механически препятствует смыканию век и, таким образом, является прямой причиной лагофтальма.
Сопутствующие симптомы и последствия
Наиболее опасный феномен при лагофтальме - постоянное пересыхание роговицы из-за отсутствия достаточной слезной пленки, которая в норме обновляется при каждом акте мигания и служит глазу защитой от кислорода воздуха. Субъективно такое пересыхание ощущается как жжение, инородное тело, собственно сухость поверхности глазного яблока. При длительно существующем лагофтальме развивается воспаление роговой оболочки, - кератит, - в том числе с изъязвлением и гнойным расплавлением роговицы, если и на этом этапе не производится необходимое вмешательство. Одним из характерных для лагофтальма феноменов является также симптом Белла - специфический непроизвольный поворот глазного яблока кверху и кнаружи при попытке сомкнуть веки.
Лечение лагофтальма
В качестве профилактики пересыхания роговицы и дальнейшего развития кератита применяют глазные капли «искусственная слеза», специальные гели на ночь, контактные линзы мягкого типа. При начавшемся бактериальном кератите необходима адекватная антибиотическая терапия. Однако, указанные меры являются паллиативными и не устраняют проблему лагофтальма как такового.
Хирургическое лечение
Разработаны и с успехом практикуются различные варианты хирургической коррекции лагофтальма, - блефарорафия, блефаропластика, - в зависимости от степени несмыкания и сопутствующего выворота век. Терапия язвенного кератита представляет отдельную задачу; она весьма сложна и не всегда решаема в благоприятном прогностическом ключе, однако к собственно лагофтальму лечение кератитов не относится. В любом случае, профилактика и предоперационное ведение пациентов с лагофтальмом обязательно включает меры по предотвращению пересыхания и инфицирования.
При паралитическом лагофтальме может быть эффективной аутотрансплантация хрящевого фрагмента во внутреннее пространство века. Аналогичный косметический эффект достигается операциями по укорочению нижнего века (операция Кунт-Шимановского, блефарорафия).
Цены на операцию
Наш офтальмологический центр предлагает все виды операций на веках, в т.ч. и при лагофтальме. Стоимость зависит от выбора метода блефаропластики (сложности операции). Точную цену можно будет определить только после очной консультации с офтальмохирургом.
Профилактика
Очевидно, что далеко не все факторы риска и причины лагофтальма поддаются превентивному предотвращению. И все же следует всеми силами беречь глаза от травм и ожогов (пользуясь средствами индивидуальной защиты, когда это необходимо), своевременно обращаться за помощью с любой симптоматикой неврита лицевого нерва.
Прогноз
Если лагофтальм обусловлен острым невритом лицевого нерва, то с устранением основной патологии он в большинстве случаев исчезает без каких-либо следов; при хроническом же течении неврита лагофтальм обычно остается (в той или иной степени выраженности) и нуждается в дальнейшей косметической коррекции. Огромное прогностическое значение имеет связанное с лагофтальмом состояние роговой оболочки, а именно наличие или отсутствие кератита, его выраженность и стадия. Уже одно это обстоятельство является серьезнейшим аргументом в пользу как можно более раннего хирургического вмешательства по устранению несмыкания век.
Выворот века (эктропион)
Глазное веко наощупь представляется очень тонким и мягким; это один из нежнейших участков кожи на теле человека. Между тем, чтобы выполнять свои защитные (в том числе) функции, веки должны обладать хотя бы минимальной прочностью, упруго сохранять определенную форму и обеспечивать плотное прилегание своей внутренней слизистой оболочки (конъюнктивы) к глазному яблоку. Такой минимум жесткости веку придает один из его внутренних слоев, состоящий из хрящевой ткани и играющий роль своеобразного механического корсета.
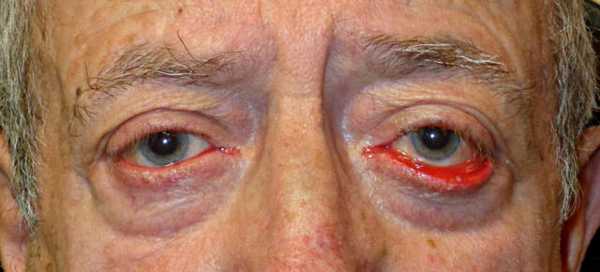
Если по каким-либо причинам, - а причины эти всегда патологичны, - нарушается «ребро жесткости» или веко утрачивает эластичность, контакт конъюнктивы со сферической поверхностью глазного яблока ослабевает, становится частичным или теряется полностью. Веко «отвисает», выворачиваясь наружу конъюнктивой, подобно слишком большому карману или не закрепленному с одного края лоскуту ткани. Такое состояние выворота в медицине получило название «эктропион века» (термин употребляется не только в офтальмологии; существует, например, понятие «цервикальный эктропион»).
В силу анатомических причин эктропион поражает нижнее веко, поскольку верхнее прилегает к глазному яблоку естественным образом. Помимо выраженного косметического дефекта, эктропион века приводит к развитию многочисленных и весьма неприятных симптомов, поэтому является безусловным поводом для обращения к специалисту при первых же проявлениях.
Симптомы выворота века
Одним из наиболее характерных симптомов эктропиона является усиленное слезотечение (медицинский термин - «эпифора»). В норме слезная жидкость, вырабатываемая специальными железами (а также, отчасти, слезными железками конъюнктивы) служит для очистки от мелких частиц, для увлажнения и смазки внешней поверхности глаза, - прежде всего, роговицы, - что предотвращает ее пересыхание при контакте с кислородом воздухом. Отвод, дренирование использованной слезной жидкости осуществляется через особые канальцы, расположенные на конъюнктиве (т.е. на внутренних поверхностях век) - т.н. «слезные точки». Почти весь объем слезного вещества через специальный проток выводится, таким образом, в назальную слизистую - проще говоря, попадает в нос.
Но при эктропионе, когда вышеописанный дренажный тракт грубо разрушен, слезная жидкость не может естественным путем попасть в отводные слезные точки. Скапливаясь в образовавшемся между глазом и веком зазоре, при определенном объеме она начинается переливаться через край.
Следует подчеркнуть, что при постепенном формировании органов зрения эволюции «пришлось» решать две противоположные проблемы: пересыхание и закисание тканей вследствие постоянного избыточного смачивания. Именно поэтому состав слезы сбалансирован таким образом, что в ней содержатся не только сугубо жидкостные, увлажняющие компоненты, но и определенная слизистая «смазка», поддерживающая необходимое внешним глазным оболочкам равновесие влажности. При вывороте века такой баланс невозможен; нижняя часть роговицы и склеры пересыхает без постоянного омывающего движения моргающего века, слезные железы пытаются это компенсировать и рефлекторно увеличивают секрецию жидкости.
Вывернутая конъюнктива и внешняя кожа века, наоборот, постоянно находятся в потоке истекающей слезы, причем в потоке неоднородном: одни участки пересыхают, другие мокнут. В результате появляется ощущение дискомфорта, зуда, инородного тела (наиболее специфические для глаза реакции на любые проблемы), а также соответствующий позыв, иногда неодолимый или реализуемый бессознательно, - потереть глаз. Как следствие, дерма и слизистая нижнего века быстро воспаляются.
Внешне это проявляется покраснением, отечностью, характерным видом «больного мяса». Очевидно, что при таких условиях открывается прямой путь для проникновения всевозможных патогенных микроорганизмов (вирусов, бактерий, грибков, паразитов). При такой инвазии патология легко приобретает острый гнойный характер и может распространиться на смежные глазные ткани, приводя порой к очень серьезным осложнениям и последствиям, - вплоть до панофтальмита (тотального воспаления глазного яблока) и запуска атрофических процессов в сетчатке и зрительном нерве с исходом в слепоту.
Виды выворота века
По этиологическому (причинно-следственному) критерию эктропион классифицируют на следующие категории:
- старческий (обусловлен возрастной деградацией мышечной и кожной тканей, их растяжением; патология обычно развивается симметрично на двух глазах и при отсутствии адекватного лечения неуклонно прогрессирует с возрастом);
- рубцовый (формируется по мере разрастания фиброзной ткани после ожогов, перенесенных изъязвляющих воспалений, травм и пр.; поскольку рубцовая ткань значительно объемней функциональных тканей, контакт конъюнктивы с глазом нарушается механически - веко просто «отодвигается» от глазного яблока, появляются зазоры, нарастает секреция слезной жидкости и т.д. Динамика и клиника рубцового эктропиона во многом зависит от локализации первичного рубцевания);
- паралитический (обусловлен нейропатологией и функциональной несостоятельностью лицевого нерва, управляющего всей фациальной мышечной системой - от мимических мышц до двигательной системы века);
- механический (возникает вследствие прогрессирования различной онкопатологии; как и в случае рубцового эктропиона, по мере роста опухоли нарушается механический контакт с глазным яблоком. Кроме того, клеточное перерождение искажает систему сил и механических напряжений в самом веке, в результате чего равнодействующая этих сил начинает все больше отторгать конъюнктиву от глаза, - вместо того, чтобы прижимать к нему, - и в конце концов выворачивает веко кнаружи).
Диагностика
Клиническая картина в данном случае настолько очевидна, что первичный диагноз пациент обычно ставит себе сам - просто глядя в зеркало. Главной диагностической задачей офтальмолога является, по сути, не констатация или исключение эктропиона, а выявление его непосредственных причин, поскольку ими определяется как дальнейший прогноз, так и ответная терапевтическая тактика.
Лечение эктропиона
Этиопатогенетическая, - т.е. направленная на устранение причин болезни, - терапия эктропиона различается в зависимости от конкретного его варианта. Однако практически всегда выворот века требует того или иного хирургического вмешательства (блефаропластики), поскольку анатомическую и механическую структуру тканей медикаментозно реставрировать невозможно.
Так, старческий эктропион требует восстановления естественного контакта внутренней поверхности века с глазом за счет подтяжки (сокращения в объеме) растянутой, утратившей силу и эластичность кожи. Одной из ключевых задач является восстановление природной моргательной функции с полным смыканием век.
Рубцовый эктропион устраняется аналогичным образом: хирургически удаляется рубцовая ткань, восстанавливается природная геометрия и механика века.
Эктропион механического типа требует, прежде всего, вмешательства онкологов и/или дерматологов: на первый план выходит удаление опухоли, биопсия и профилактика рецидивов. После этого при необходимости и по показаниям может быть назначена повторная восстановительная операция с целью реконструкции нормального прилегания и смыкания.
Лишь при паралитическом эктропионе роль офтальмолога, фактически, ограничивается паллиативным, сугубо симптоматическим лечением. Этиопагенетической терапией здесь является устранение причин нервного паралича, - насколько это возможно в каждом случае, - и такое лечение должно проводиться, конечно, специалистом-неврологом. По мере восстановления проводниковой активности лицевого нерва постепенно восстанавливаются и регулируемые им функции, в частности, позиция, тонус и подвижность века.
Для устранения субъективного дискомфорта, для профилактики и лечения инфекционного компонента (если таковой уже привнесен), при любом типе эктропиона могут назначаться противовоспалительные, антибиотические, иммуностимулирующие препараты в различных фармацевтических формах, а также глазные увлажняющие капли (искусственная слеза). Однако целесообразность, форма, частота, дозировка любых препаратов должны устанавливаться врачом; самолечение противопоказано во всех случаях.
Цены на хирургическое лечение выворота века
Стоимость операции по коррекции выворота нижнего века в нашем офтальмологическом центре определяет лечащий врач с учетом всех нюансов. Лечение проводится одним днем, без госпитализации. Процедура коррекции эктропиона проводится под местной анестезией (без общего наркоза).
Перед операцией необходима консультация нашего специалиста и сбор пациентом необходимых анализов (как правило, осуществляются в поликлинике по месту жительства или в любой коммерческой лаборатории).
Эпикантус и лагофтальм у детей. Ретракция век
Над статьей доктора Топоркова Игоря Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Лагофтальм — это офтальмологическое заболевание, при котором человек не может полностью сомкнуть веки. Оно сопровождается сухостью глаза, что значительно снижает защиту его поверхности. Это приводит к развитию различных поражений роговицы [1] : кератопатии (помутнению роговицы и снижению зрения), дефектам стромы (основного слоя роговицы) и перфорации (появлению сквозного отверстия в роговице) [4] . В крайних случаях пациент может потерять зрение или даже глаз [5] .
Лагофтальм является многофакторным заболеванием [6] . Все причины его возникновения делятся на две основные группы: повреждение лицевого нерва и нарушение работы век.
Повреждение лицевого нерва
В результате повреждения лицевого нерва, который связывает круговую мышцу глаза с центральной нервной системой [9] , нарушается смыкание век и отведение слезы. При повреждении других мимических мышц нарушается динамическая поддержка мягких тканей лица, в том числе и нижнего века, что приводит к развитию гравитационного птоза (опущения) на поражённой стороне.
Причины лагофтальма разнообразны:
- Травма лицевого нерва . Лицевой нерв чувствителен к повреждениям. Нарушение его функции нередко возникает как осложнение после нейрохирургических операций.
- Нарушение кровообращения . Лицевой нерв питает от передней нижней мозжечковой артерии, которая наиболее чувствительна к ишемии — значительному уменьшению притока крови.
- Паралич Белла — повреждение лицевого нерва, связанное с вирусной инфекцией. Возникает, как правило, внезапно. Характеризуется односторонним поражением лица и может самостоятельно разрешаться в течение шести месяцев.
- Новообразования центральной нервной системы . Чаще всего встречаются невриномы слухового и лицевого нервов, а также опухоли мостомозжечкового угла.
- Инфекционные заболевания . Менее распространённая группа причин. Поражение коленчатого узла, вызванное вирусом опоясывающего герпеса (синдром Рамсея Ханта), начинается с появления красной сыпи и пузырьков вокруг ушных раковин и барабанных перепонок, иногда на нёбе или языке. Также лицевой паралич может быть первым признаком СПИДа, но, как правило, он возникает при хронической ВИЧ-инфекции .
- Синдром Мебиуса . Редкое врождённое заболевание, при котором отсутствует мимика лица. Основными клиническими проявлениями являются ограничение подвижности лица, косоглазие, нарушение моторики и различная неврологическая симптоматика.
Верхнее и нижнее веко состоят из семи структурных слоёв: кожи и подкожной клетчатки, круговой мышцы глаза, орбитальной перегородки (фасции), мышц-ретракторов (антагонисты смыкающих мышц), тарзальных пластинок (плотного каркаса века) и конъюнктивы. Повреждение или атрофия любого из этих слоёв может препятствовать смыканию век [10] .
Среди факторов риска нарушения смыкания век можно выделить следующие:
- Рубцовые деформации . Химические или термические ожоги, рубцующий пемфигоид (рубцевание конъюнктивы глаза), синдром Стивенса — Джонсона (аллергическое поражение слизистой) или механическая травма могут привести к рубцеванию мягких тканей, которое ограничивают экскурсию мышц (их объём при расслаблении и напряжении не меняется).
- Последствия операции на веке — блефаропластики [11] . Избыточное удаление кожи или круговой мышцы век, выполняемое как с эстетической целью, так и в связи с удалением новообразований, может привести к развитию лагофтальма. Также отмечаются случаи развития лагофтальма после коррекции птоза верхнего века.
- Проптоз . Выпячивание одного или обоих глазных яблок может препятствовать смыканию век. Также проптоз является симптомом эндокринной офтальмопатии, которая развивается при заболеваниях щитовидной железы. Это связано с фиброзным поражением леватора — мышцы, которая поднимает верхнее веко.
- Энофтальм . Смещение глазного яблока внутрь орбиты также нарушает положение век и смыкание глазной щели. Обычно "вдавление" глаза связано с особенностью анатомии или возникает в результате травмы, перелома стенок орбиты и возрастного энофтальма, который связан с атрофией мягких тканей орбиты.
- Синдром гибкого века . Возникает из-за повышенной эластичности и гибкости тарзальных пластинок (каркаса) верхнего и нижнего век.
Среди вышеперечисленных причин возникновения лагофтальма наиболее частой является повреждение лицевого нерва [12]. Также в группу риска входят люди в ослабленном состоянии или без сознания, чаще находящиеся в реанимации, и пациенты с аномалиями развития — например симблефароном — сращением конъюнктивы века с конъюнктивой глаза.
Лагофтальм у детей
Причины лагофтальма у детей такие же, как и у взрослых, за единственным исключением: временный лагофтальм у ребёнка может возникать из-за коллоидной плёнки, которая ограничивает подвижность века. Тактика лечения и методы диагностики лагофтальма у детей и взрослых одинаковы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лагофтальма
Основными симптомами лагофтальма являются неспособность сомкнуть веки и моргать, слезотечение или сухость глаза. При отсутствии лечения они увеличивают риск снижения зрения.
На начальных этапах заболевания, когда пациент не может полностью сомкнуть веки, в основном страдает конъюнктива. Глаза краснеют, возникает ощущение песка или инородного тела в глазу. Покраснение конъюнктивы наиболее выражено в утреннее время, так как глазная щель во время сна приоткрыта. По мере вовлечения в патологический процесс роговицы, пациент предъявляет жалобы на ухудшение зрения из-за высыхания и помутнения внешнего слоя роговицы. Позже может образоваться стойкое помутнение роговицы — лейкома.
Со временем, при значительном изменении роговицы, её чувствительность может снижаться, и пациент уже не будет чувствовать сильного дискомфорта, хотя внешне ситуация будет усугубляться.
В зависимости от причины, приведшей к заболеванию, возникают соответствующие симптомы. Снижение тонуса при параличе круговой мышцы глаза провоцирует выворот нижнего века. Изменение положения слёзной точки (её отставание от глазного яблока) провоцирует слезотечение и раннее появление симптомов воспаления век и конъюнктивы.
Возникновение лагофтальма при поражении тройничного нерва характеризуется нарушением выделения слезы и питания роговицы. Это приводит к возникновению нейротрофического кератита. Он проявляется снижением чувствительности роговицы, нарушением стабильности её внешнего слоя со значительным ухудшением процессов заживления, возникновением воспалительных инфильтратов и васкуляризированной лейкомы (бельма с капиллярами).
Помимо физических неудобств, пациенты с лагофтальмом испытывают значительный психологический дискомфорт из-за выраженной асимметрии или видимого нарушения работы и строения век [18][19] .
Патогенез лагофтальма
За плотное смыкание век отвечают круговые мышцы глаза. Однако по ряду причин связь этих мышц с центральной нервной системой может нарушиться, из-за чего они перестают сокращаться, что запускает механизм развития лагофтальма.
Независимо от причины нарушения иннервации круговой мышцы, основным фактором патогенеза болезни является нарушение естественной защитной функции век. Из-за неспособности совершать спонтанные мигательные движения происходит чрезмерное испарение слёзной плёнки с поверхности роговицы [16][17]. Слезотечение или синдром сухого глаза, невозможность сомкнуть глазную щель, рецидивирующие инфекции глаз лишь увеличивают риск повреждения роговицы и нарушения зрения [14][15].
Ряд авторов считает лагофтальм основным функциональным осложнением нарушения работы лицевого нерва, так как при отсутствии лечения он может привести к образованию рубцов роговицы и слепоте [20].
Классификация и стадии развития лагофтальма
В Международной классификации болезней (МКБ-10) лагофтальм кодируется как H02.2.
Наиболее подробную классификацию предложила доктор Иванченко Ю. Ф. в 2011 году [8] . Она основана на причинах поражения лицевого нерва, течении болезни, величине лагофтальма, особенностях и степени выворота нижнего века, положении верхнего века, нарушении выработки слезы, выраженности симптома Белла (отклонение глазного яблока вверх при зажмуривании) и степени вовлечённости роговицы.
В зависимости от причины поражения лицевого нерва выделяют четыре типа заболевания:
- лагофтальм, возникший из-за паралича или новообразований;
- лагофтальм, развившийся на фоне ишемии;
- лагофтальм, вызванный воспалением;
- лагофтальм, связанный с травмой.
По течению лагофтальм может быть двух типов:
- острым — существует меньше шести месяцев;
- хроническим — существует шесть месяцев и дольше.
В зависимости от величины лагофтальма выделяют четыре степени тяжести болезни:
- I степень (лёгкий лагофтальм) — 0,5-3,0 мм;
- II степень (умеренный лагофтальм) — 3,5-5,0 мм;
- III степень (выраженный лагофтальм) — 5,5-7,0 мм;
- IV степень (тяжёлый лагофтальм) — 7,5 мм и более.
Выворот нижнего века может быть трёх типов:
Также выделяют три степени выворота нижнего века :
- I степень — выворот затрагивает нижнюю слёзную точку;
- II степень — нижнее веко вывернуто не более чем на 3 мм;
- III степень — нижнее веко вывернуто больше чем на 3 мм.
В зависимости от положения верхнего века существует два типа лагофтальма:
- лагофтальм с ретракцией — слишком высоким расположением;
- лагофтальм без ретракции.
По нарушению выработки слезы лагофтальм бывает:
- с нормальной слезопродукцией — тест Ширмера II >10 мм;
- с умеренным снижением слезопродукции — тест Ширмера II в пределах 6-9 мм;
- с выраженным снижением слезопродукции — тест Ширмера II < 5 мм.
Тест Ширмера позволяет определить количество слёзной жидкости, которую вырабатывает глаз. Для этого между нижним веком и глазом помещают полоску-индикатор, затем пациента просят закрыть глаза на пять минут, после чего удаляют полоску и оценивают результат. Нормой считается 20-25 мм. Если показатель ниже этой нормы, значит у пациента есть проблема с выработкой слезы.
Степени выраженности симптома Белла (отклонение глазного яблока вверх при зажмуривании) :
- 0 степень — симптом отсутствует;
- I степень — симптом ослаблен;
- II степень — симптом ярко выражен (глаз при зажмуривании не отклоняется в сторону, а стоит не месте).
Степени вовлечённости роговицы в патологический процесс:
- 0 степень — без признаков вовлечённости роговицы;
- I степень — нарушение структуры и функции верхнего слоя роговицы;
- II степень — наличие явной кератопатии с хроническими эрозиями или язвами, изменения затрагивают не более 1/3 глубины основного слоя роговицы;
- III степень — тяжёлое поражение роговицы с хроническими дефектами, изменения затрагивают более 1/3 её основного слоя;
- IV степень — особо тяжёлое поражение роговицы, при котором наблюдается перфорация и лизис (растворение клеток).
Осложнения лагофтальма
При возникновении лагофтальма очень важно вовремя определить причину и назначить адекватную терапию. При несвоевременном лечении может появиться ряд осложнений. Время их развития зависит от многих факторов, значимые осложнения могут появиться уже через несколько дней.
Одним из первых негативных моментов лагофтальма являются рецидивирующие конъюнктивиты. Они возникают из-за сапрофитной флоры, которая постоянно находится в конъюнктивальной полости. Если не решить проблему смыкания век, лечение конъюнктивита будет недостаточно эффективным.
В 1/3 случаев лагофтальм осложняется ксерозом — высыханием роговицы [4]. Прогрессирующее течение заболевания приводит к постоянному воспалению глазной поверхности и нейротрофическому кератиту.
При отсутствии адекватной тактики лечения высок риск возникновения лейкомы — помутнения роговицы. Она сопровождается снижением зрительных функций. Если лейкома "свежая" и поверхностная, то эти изменения будут обратимыми. Если лейкома "старая" и поражает несколько слоёв роговицы, то может потребоваться пересадка роговицы.
При тяжёлом течении возможна перфорация роговицы . Это угрожающее осложнение провоцирует возникновение воспаления внутренних сред и оболочек глаза — эндофтальмита , который может привести не только к стойкому снижению зрения, но и к удалению глазного яблока. Если перфорация возникла на фоне стойкого и не поддающегося лечению кератита, а роговица практически расплавилась и нет возможности для её пересадки, то выполняется энуклеация — удаление глаза, не затрагивая мышцы и другие окружающие ткани. Также возможна эвисцерация — удаление содержимого глаза, но только при отсутствии эндофтальмита. Если возникает эндофтальмит (воспаление внутренних оболочек глаза) и не поддаётся лечению, то в таком случае возможна только энуклеация. Нередко возникает выраженный болевой синдром на фоне воспаления, и при отсутствии перспектив на сохранение зрения выполняется энуклеация. В противном случае пациент испытывает сильные страдания [1][3][5] .
Диагностика лагофтальма
При наружном осмотре диагноз обычно не вызывает сомнения. Врачу необходимо оценить функцию мышц, отвечающих за смыкание век и поднимание верхнего века. Также важно определить тонус век. Для этого по просьбе доктора пациент смыкает веки сначала без напряжения, а затем с усилием.
Офтальмологическое обследование необходимо для фиксации нарушений зрительных функций, определения патологических изменений переднего отрезка глаза и выбора дальнейшей лечебной тактики. Оно проводится офтальмологом и включает в себя следующие исследования:
- Биомикроскопия глаза . Внешний осмотр позволяет выявить признаки поражения переднего отрезка глаза. Это обследование один из самых главных методов диагностика. Врач о ценивает наличие изменений переднего отрезка глаза и внутриглазных структур.
- Визометрия . Обязательный метод диагностики при лагофтальме, так как в большинстве случаев при этом заболевании изменяется прозрачность структур глаза . Исследование остроты зрения также помогает объектив но оценить динамику течения заболевания.
- УЗИ глаза в режиме В-сканирования . Методика рекомендована при подозрении на панофтальмит и эндофтальмит. Особенно актуальна при непрозрачности оптических сред и невозможности визуализации глазного дна.
Лагофтальм может быть связан со множеством причин [2][21]. Поэтому помимо обследований офтальмолога проводятся консультации профильных специалистов: невролога, эндокринолога, ЛОР-врача и др.
Для уточнения наличия патологического процесса головного мозга и орбит используют КТ и/или МРТ исследование с обязательной записью информации на диск и описанием исследования.
Если предполагается, что работу век можно восстановить, то начинают местную терапию. Она направлена на увлажнение роговицы и её защиту от воспаления. Лечение включает в себя использование антисептиков (витабакт, окомистин), увлажняющих препаратов (хило-комод, артелак, офтагель). При необходимости применяются антибактериальные препараты в форме капель или мазей (флоксал, тобрекс) [7].
Если же восстановление функции век невозможно или длительность реабилитации угрожает здоровью глаза, необходимо хирургическое лечение.
Способы хирургического устранения лагофтальма разнообразны. Для защиты роговицы и предотвращения её поражений применяют сшивание верхних и нижних краёв век. Их можно сшивать практически полностью или частично — всё зависит от ситуации. Для восстановления функции верхнего века в него вводят золотые импланты, так как этот материал достаточно тяжёлый и инертный, или же выполняют рецессию, а нижнее веко укорачивают и подтягивают к глазному яблоку.
На сегодняшний день нет чётких показаний для выбора метода и алгоритма оперативного лечения лагофтальма. Всё дело в том, что у каждого пациента разное исходное состояние глаза, его роговицы и конъюнктивы, степень лагофтальма, тонус и положение век, соматические заболевания и образ жизни. Однако в современной литературе всё же встречаются единичные упоминания подхода к лечению лагофтальма.
Достаточно полный обзор показаний для проведения реконструктивных операций на веках был представлен доктором Levine R. E. в 1986 году. Чуть позже, в 1999 году, его модифицировала доктор Мариничева И. Г. [13]. Согласно этим рекомендациям, реконструктивные операции на веках должны выполняться при наличии одного или нескольких обстоятельств из перечисленных ниже:
- паралич лицевого нерва, существующий более шести месяцев;
- необратимый паралич;
- слишком высокое расположение верхнего века (ретракция) или выворот нижнего века;
- плохой статический тонус век;
- снижение чувствительности роговицы;
- слабый рефлекс Белла (глаз при зажмуривании не отклоняется в сторону);
- невозможность держать закрытым глаз с использованием специальной плёнки из-за повышенного тонуса мышцы, отвечающей за поднятие верхнего века, "вдавленного" глазного яблока или зависимость от потери зрения вовлечённого глаза;
- прогрессирование кератита или иных признаков раздражения роговицы, несмотря на консервативное лечение;
- противопоказание для проведения наркоза при более сложных операциях (реиннервации или транспозиции мышц);
- неудачная операция по восстановлению работы век;
- частичное восстановление работы мышцы с остаточной асимметрией век.
Прогноз. Профилактика
Специфической профилактики лагофтальма не существует.
При своевременном обращении к офтальмологу, прогноз по зрению благоприятный. Множество вариантов хирургической коррекции даёт возможность восстановить нормальную функцию век и тем самым защитить глазное яблоко от негативного воздействия внешней среды. На начальном этапе важна профилактика развития дальнейших осложнений, использование необходимых антибактериальных, противовоспалительных и увлажняющих препаратов [7].
За дополнение статьи благодарим Евгению Смотрич — офтальмолога, научного редактора портала «ПроБолезни».
Заячий глаз — веки не полностью смыкаются
Многим приходилось сталкиваться с проблемой, когда у человека глаза закрываются не полностью. Подобные люди со стороны выглядят пугающе: ведь даже ночью них в глазах остаются щели. Заболевание лагофтальм («заячий глаз») связано с невозможностью полного смыкания век. Кроме косметического дефекта, это заболевание опасно также развитием многих неприятностей со зрением. Отчего же может появиться этот недуг, как распознать его приближение и возможно ли его победить?
Что такое лагофтальм
Диагноз «лагофтальм» (от греч. lagos — заяц и ophthalmos — глаз) диагностируется при неполном смыкании век одного или обоих глаз.
В здоровом глазе всегда сохранены механизмы защиты от вреда окружающей среды. Именно физиологическое увлажнение глаза позволяет ему сохранять все важнейшие качества. Для моргания и увлажнения глаза веки должны между собой смыкаться. Если же этого нет, то орган зрения начинает пересыхать, что недопустимо. Хроническая глазная сухость приводит к множеству неприятностей и возникновению недугов «зеницы ока».
- (врожденном недоразвитии век);
- парезе или параличе лицевого нерва; ;
- рубцовом вывороте век (как последствии ожогов или операций);
- трахоме;
- выпячивании глазного яблока (экзофтальме) при патологии щитовидной железы или орбитальных патологиях (опухолях глазного яблока и др.);
- последствиях неудачной пластики лица;
- травмах лица или среднего уха;
- последствиях мозговых травм с переломом черепа;
- воспалении ушных слюнных желез;
- миопии высокой степени;
- приращении века к конъюнктиве (симблефарон);
- пузырьках на веках и конъюнктиве (пемфигус);
- недостатке витамина А.
Бывает также, что несмыкание век появляется у людей без видимых причин. При этом человек об этой своей особенности может и не знать. Никакого дискомфорта пациент при этой форме лагофтальма не чувствует. В таком случае говорят о физиологическом лагофтальме. Нередко этот косметический дефект виден у младенцев уже при рождении.
Симптомы
Если полностью сомкнуть веки человеку невозможно, это нарушает конструкцию слезной пленки и обрекает глаз на постоянное пересыхание конъюнктивы и роговицы.
- дискомфортом или болью;
- покраснением, сухостью, жжением;
- затуманиванием или снижением зрения;
- светобоязнью;
- чувством инородного предмета.
Внешне заметно, что на одном глазу у человека щель заметно больше, чем на другом. При попытке закрыть глаз щель все равно не исчезает, даже во время сна. При этом нижнее веко слегка опущено и не прилегает к глазному яблоку.
Иногда «заячье веко» возникает одновременно на двух глазах. К такому пугающему «зиянию» затем присоединяется еще и слезотечение и снижение зрения.
- ;
- трофического кератита;
- хронического конъюнктивита;
- помутнения роговицы (лейкома).
При серьезном течении лагофтальм может привести к серьезному ухудшению или полной потере зрения.
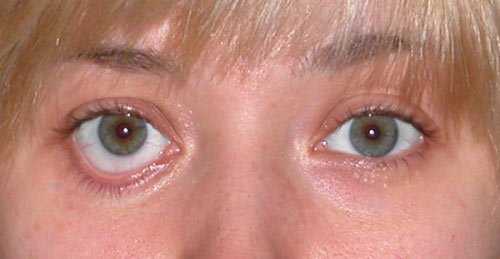
В диагностике «заячьего газа» обычно нет никаких сложностей. Его клиника очень характерная и редко вызывает диагностические сложности. О данном диагнозе говорит сам типичный внешний вид больного и его жалобы.
Обычно при лагофтальме пациенты отмечают чувство песка в глазе, слезотечение. При этом специалист обязательно проводит инструментальный неврологический осмотр. Это необходимо для выявления причины патологии.
- слабую степень;
- среднюю степень;
- сильную степень.
Неизлеченный лагофтальм очень опасная штука, так как при длительном течении он серьезно повреждает глаз у пациентов.
При этом недуге нередки эрозии и язвы роговицы, а затем и помутнение глаза.
С лечением данной глазной патологии не стоит затягивать.
Нередко врачам приходится отличать лагофтальм от другой глазной патологии - эктропиона глаз (выворота век).
Лечение
Лечение лагофтальма связано с его причиной и всегда направлено на ее устранение. Разные причины этого заболевания требуют и принципиально разной методики лечебного вмешательства.
Если причина недуга связана с невритом нерва, то лечением при возникшем лагофтальме должен заниматься невропатолог с параллельным консультированием у офтальмолога. При лечении этой патологии используются мероприятия по обеззараживанию конъюнктивы, ее увлажнению и предупреждению осложнений. Для этого обычно используют:
- использование закапывания растворов фурацилина, сульфацил-натрия или «искусственных слез»;
- закрепление века пластырем для предупреждения слезотечения;
- наложение защитной повязки;
- использование антибактериальных мазей;
- защитное ношение линз.
- нанесение витаминных мазей (0,5 % тиаминовая), стерильного рыбьего жира;
- закладывание в глаз вазелинового или облепихового масла (стерильного);
- подкожные инъекции витаминов группы В (В1,В6) по 1 мл ежедневно.
- врожденном недоразвитии век;
- рубцовом вывороте или сильном отставании век.
При таких сложных патологиях обычно предлагают частичную блефарорафию (ушивание глазной щели для ее уменьшения).
Именно оперативное лечение относится к самым эффективным лечебным мероприятиям при лагофтальме.
- Производится разрез выше края века на 8 мм (для расслабления напряженных мышц), длящийся до наружных и внутренних глазных углов.
- Предварительно готовится лоскут кожи пациента (трансплантат), взятый из определенных участков тела (волосистая часть головы, заушная часть, затылок или плечо).
- Приготовленным участком кожи закрывают образовавшийся дефект век. Трансплантат фиксируют с помощью узловых швов и накладывают специальную повязку на 5-7 дней.
Своевременное оперативное лечение позволяет предупредить «букет» серьезных глазных проблем при лагофтальме.
- использование имплантов для век;
- оперативная коррекция иннервации круговой глазной мышцы.
При консервативной терапии лагофтальма в стадии ремиссии применяют физиопроцедуры, ЛФК и санаторно-курортное лечение.
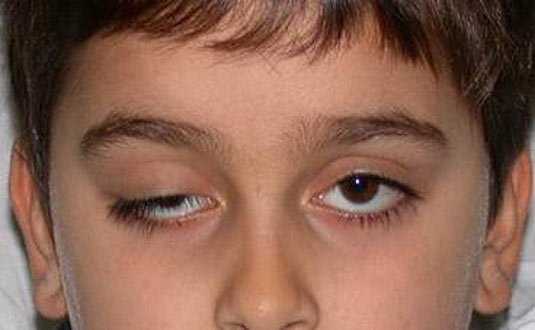
Лагофтальм нередко проходит бесследно при адекватной и своевременной терапии. Однако при хронических неврологических патологиях недуг может проходить не до конца (инсульт, хроническое течение неврита лицевого нерва). При остром же течении этого процесса и адекватной своевременной терапии выздоровление часто стопроцентное (острый неврит лицевого нерва). При этом часто обходятся без операции.
Важно не допустить запускания заболевания. Иначе пациенту придется решаться на операцию, или столкнуться с проблемой постоянного дискомфорта в глазах с последующими плачевными для зрения процессами.
Основой недопущения недуга являются меры, связанные с:
- своевременной терапией офтальмологических патологий;
- предотвращением ожогов глаз;
- недопущением глазных травм;
- правильным лечением неврологических патологий (неврит лицевого нерва, инсульт);
- использованием мягких контактных линз как защитных покрытий для глаз.
Лагофтальм не тот недуг, при котором можно длительно наблюдать за его течением. Оперативное лечение при появлении первых типичных симптомов болезни способно полностью излечить пациента и не допустить развития дистрофического кератита. Берегите себя и ваш орган зрения!
Читайте также:
