Флегмона после операции в гинекологии
Добавил пользователь Skiper Обновлено: 28.01.2026
Это острое гнойное воспаление мягких тканей и/или внутренних органов (средостенье, брюшная полость, забрюшинное пространство, малый таз и т.д.).
Название происходит от греческого слова, означающего воспаление или отек.
Флегмона может поражать внутренние органы, такие как аппендикс, почки, печень, селезёнка, сосуды кишечника, предстательной железы, поджелудочной железы, или находиться где угодно под кожей.
Имеет свойство быстро распространяться и в ряде случаев может быть опасной для жизни.
Что вызывает флегмону, причины
Причиной развития флегмоны является проникновение, активное развитие и распространение инфекции. В результате чего формируется гнойное расплавление тканей (жировой, мышечной, и т.д.) с повреждением близлежащих органов (стенки сосуда, кишки, почки и т.д.).
Флегмона обычно вызывается бактериями: чаще аэробными, такими как стрептококки, золотистый стафилококк и т.д, реже анаэробами (образующими споры).
Другие факторы, которые влияют на развитие флегмоны:
- наличие хронической интоксикации за счет хронического воспаления, отравления, приема химиопрепаратов, лучевой болезни,
- обширные тяжелые травмы,
- состояние иммунитета пациента,
- вирулентность бактерий (способность вызвать заболевание).
Бактерии могут проникнуть через царапину, укус насекомого или травму с образованием флегмоны прямо под кожей. Также могут перемещаться с током крови из воспаленного органа (абсцесс почки, легкого, печени, аппендикулярный абсцесс, параректальный абсцесс и т.д.).
Бактерии могут также прикрепляться к стенке внутреннего органа, такого как стенка желудка или аппендикс, и образовывать флегмону.
Люди с ослабленной иммунной системой могут быть особенно уязвимы для формирования флегмоны.
Симптомы и проявления флегмоны
Различаются в зависимости от места и тяжести инфекции.
Основными симптомами являются покраснение кожи и отек в месте воспаления.
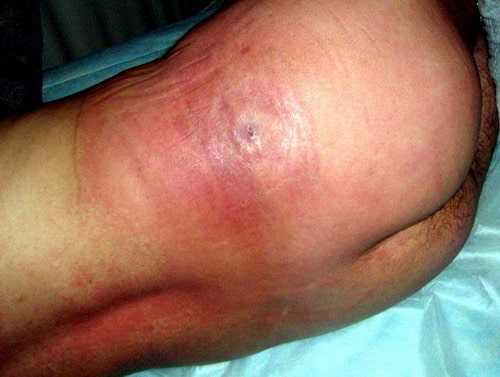
Флегмона мягких тканей на фоне прогрессирующего абсцесса
Пораженная часть тела чувствительна к прикосновениям и болит. К этому симптому позже добавляется лихорадка. Могут возникать опухшие связанные лимфатические узлы.
Проявления флегмоны кожи
- покраснение кожи
- воспаление
- блезненный отек тканей
- опухшие лимфатические узлы
- повышенная локальная температура
- усталость
- лихорадка
- головная боль
Внутренние органы
Флегмона может поражать любой внутренний орган. Симптомы могут варьироваться в зависимости от органа и конкретных бактерий.
- нарушение функции органа
- боль в животе
- лихорадка
- озноб
- тошнота
- рвота
- понос
- кишечная непроходимость
- повышенная температура тела
- потеря аппетита
- увеличение жажды
- потоотделение
- увеличение лейкоцитов (лейкоцитоз)
Диагностика флегмоны
- симптомы, жалобы, когда они начались и как долго продолжаются,
- физическое обследование пациента,
- предыдущая история болезни пациента, принимаемые препараты,
- пальпация при физикальном осмотре.
Кожная флегмона всегда видна, в то время как внутренние флегмоны диагностировать сложнее.
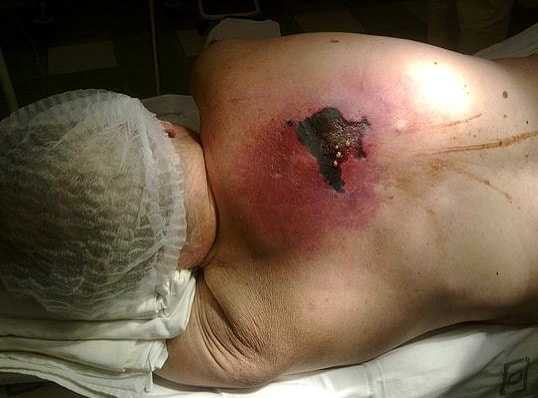
Анаэробная флегмона спины
Обследования могут включать:
- анализ крови
- анализ мочи
- УЗИ
- рентген
- МРТ (магнитно-резонансная томография)
- КТ (компьютерная томография)
Как лечится флегмона?
Лечение только оперативное. Объем операции напрямую зависит от локализации, глубины и площади поражения.
Основной целью лечения является:
- купирование гнойного расплавления тканей,
- дренирование гнойного отделяемого, что исключает всасывание продуктов распада и отравление организма продуктами распада,
- ликвидация очага развития флегмоны, что обеспечивает устранение причины флегмонозного процесса, чтобы можно было добиться полного выздоровления и предотвратить рецидив.
Консервативное лечение возможно только в двух случаях:
- когда флегмона в самом начале своего развития и нет чёткого очага нагноения (встречается крайне редко),
- как второй этап лечения после полноценного вскрытия.
В тяжелых случаях требуется хирургическое вмешательство для дренирования флегмоны, удаления мертвых тканей и предотвращения дальнейшего распространения инфекции.
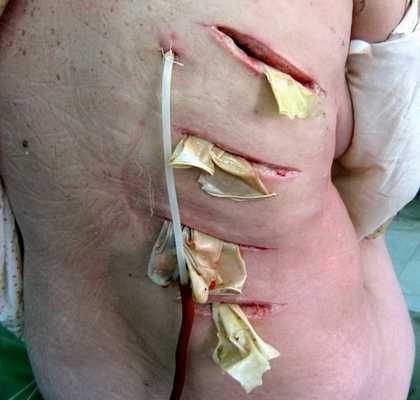
Дренирование флегмоны мягких тканей спины
Операция проводится под общим наркозом, где полость, в которой находится флегмонозный процесс, очищается антибиотиками и антисептическими растворами, а мертвая ткань удаляется. Внутривенные антибиотики назначаются пациенту в послеоперационном периоде.
Осложнения флегмоны
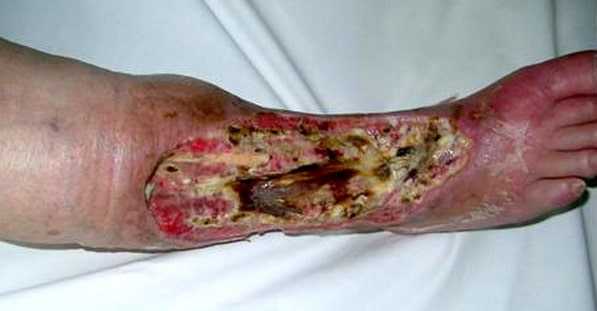
Гнойно-некротическая флегмона голени в процессе очищения раневой поверхности и формирования грануляций
- гангрена,
- сепсис,
- тромбоз артерий и вен нижних конечностей, мезентериальных сосудов,
- абсцессы печени, почек, селезёнки, органов дыхания, лёгких, головного мозга,
- тромбэмболия мелких и крупных ветвей легочной артерии,
- полиорганная недостаточность.
При прогрессирующем заболевании гной накапливается в более глубоких слоях кожи, вызывая развитие воспаления окружающих тканей, затрагивая кровеносные и лимфатические сосуды и нервы.
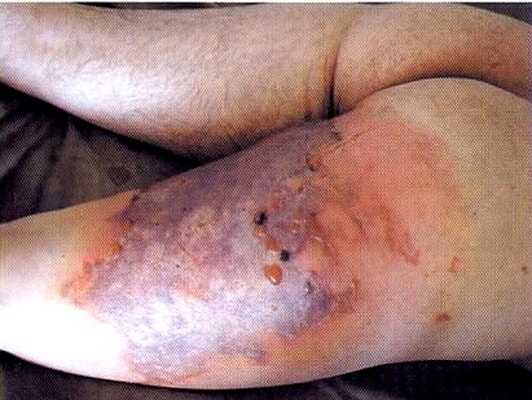
Флегмона задней поверхности бедра
Разница между флегмоной и абсцессом
При абсцессе гнойный очаг чётко отграничен от окружающих тканей без тенденции к распространению.
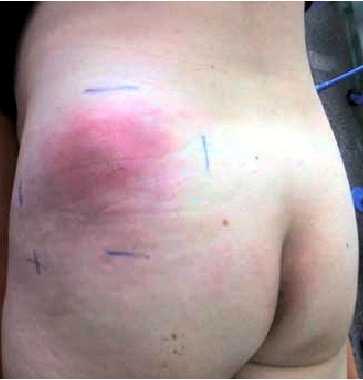
Постинъекционный абсцесс
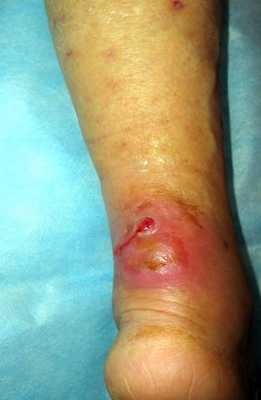
Абсцесс голени, развившийся после укуса кошки
При флегмоне чёткого отграничения нет, а очаг имеет «ползущий» характер и очень быстро распространяется на здоровые ткани.
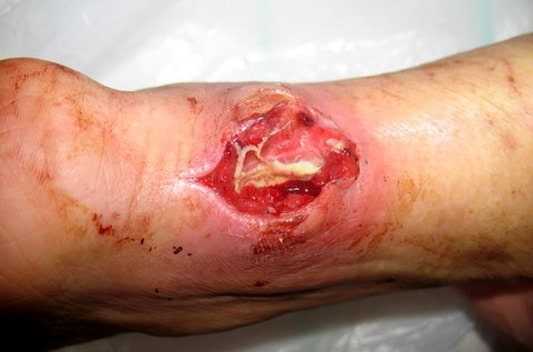
Флегмона задней поверхности голени
Но иногда бывают случаи, когда не просто отличить абсцесс от флегмоны, особенно в начальной стадии её формирования, в тот самый период, когда содержимое гнойной полости (сукровица, гной, фибрин) выходит из-под контроля и только начинает распространяться по окружающим тканям.
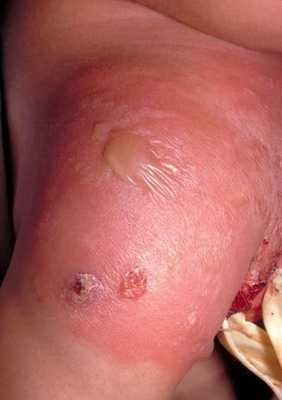
Абсцесс, осложнившийся флегмоной мягких тканей
Прогноз и перспективы
Зависят от тяжести инфекции и области, которая заражена.
При своевременно начатом комплексном лечении (полноценная операция и адекватная консервативная терапия) перспективы и прогноз благоприятные. В запущенных случаях и при неадекватном лечении перспективы и прогноз значительно хуже, вплоть до негативных из-за крайне быстро развивающихся тяжёлых осложнений (сепсис, почечно-печёночная и сердечно-лёгочная полиорганная недостаточность).
Профилактика развития флегмоны
Заключается в своевременном и полноценном лечении любых ран и любых нагноений кожи, которое не допустит проникновения инфекции в мягкие ткани. При развитии любого нагноения (инфицированная рана, фурункул, гидраденит, абсцесс, парапроктит и т.д.) необходимо полноценное и своевременное вскрытие гнойника + адекватная санация и дренирование гнойной полости.
Флегмона малого таза
Флегмона малого таза — процесс, поражающий ткани жировой клетчатки мочеполовых органов и брюшную стенку.
Записаться на прием
Это заболевание отличается обширным распространением: нагноение при флегмоне не имеет четких границ и постоянно вовлекает в процесс новые ткани. Гнойная патология глубоко поражает клетчатку, часто достигая мышц и сухожилий.
Нагноение и расплавление тканей при флегмоне вызвано инфекционными возбудителями, поэтому происходит тяжелая интоксикация организма. Состояние требует немедленного лечения. Если пациенту не будет оказана срочная медицинская помощь, высок риск заражения крови и других осложнений, при которых гной расплавляет стенки сосудов, вызывая внутреннее кровоизлияние. Своевременное обращение к врачу при флегмоне — вопрос жизни и смерти.
Почему развивается флегмона малого таза
Возбудители флегмоны малого таза — гноеродные микроорганизмы, такие как стафилококк и стрептококк. Также развитие нагноения провоцирует кишечная палочка и другие бактерии.
Заболевание обычно развивается в виде осложнения при тяжелом воспалении органов половой сферы и мочевого пузыря. У женщин флегмона малого таза выступает следствием параметрита (воспаление клетчатки матки), аднексита (воспаление придатков) и других инфекционно-воспалительных процессов. Нагноение в этом случае охватывает ткани матки, придатков, влагалища и область наружных половых органов.
Если причиной флегмоны становится воспаление или разрыв мочевого пузыря, моча, растекаясь, приводит к расплавлению и омертвению здоровых рыхлых тканей клетчатки и поражает брюшную стенку, кишечник и ткани тазового дна.
Еще одна причина флегмоны малого таза — переломы тазовых костей и проникающие (огнестрельные, ножевые) ранения в области живота с последующим присоединением инфекции.
Что чувствует женщина при флегмоне малого таза
Определить, что женщину беспокоит именно флегмона малого таза, сложно, ведь симптомы заболевания не имеют характерных особенностей и схожи с признаками других гнойных интоксикационных патологий — абсцессов, перитонитов. Больные жалуются на слабость, повышение температуры тела до 39-40⁰ и отмечают острую режущую боль в области живота. Постепенно женщину охватывает озноб, начинает мучить сильная жажда. К общим симптомам флегмоны малого таза относят также учащение сердцебиения, слабый и частый пульс, одышку.
Чтобы определить, есть ли воспаление в отдельных органах, врач может прощупать их на наличие гноя, пальпируя живот. Более показательными и информативными свидетельствами заболевания считаются результаты лабораторных анализов — сдвиг лейкоцитов, увеличение СОЭ и т.д.
Как лечат флегмону малого таза
Если флегмону удается выявить на ранней стадии развития, когда гнойное содержимое еще не окончательно созрело, а ткани не подверглись расплавлению, возможно начать лечение консервативными методами. Назначается комплекс лекарств:
● антибиотики — для устранения инфекционного возбудителя;
● иммуностимуляторы — для повышения защитных сил организма;
● дезинтоксикационные растворы — для устранения токсических последствий.
Такое лечение позволяет остановить гнойно-воспалительный процесс на ранних стадиях, однако выявить заболевание в этот период сложно. Значительно чаще пациентки обращаются за медицинской помощью, когда флегмоной малого таза уже повреждены обширные части жировой клетчатки органов и брюшной стенки. В этом случае единственным способом лечения становится операция.
Хирургический метод лечения флегмоны малого таза заключается в использовании лапароскопической методики. Врач делает надрезы в передней брюшной стенке и вводит в брюшную полость пациентки набор микрохирургических инструментов. Кроме того, через небольшой прокол в организм вводят видеоаппаратуру, которая передает сигнал на монитор компьютера и позволяет врачу контролировать все свои действия. Это исключает врачебные ошибки, снижает травматичность и предотвращает осложнения после операции.
Получив доступ к нагноению, врач вскрывает флегмону, глубоко разрезая ткани. Это позволяет полностью удалить гной и тщательно продезинфицировать полость гнойника. Далее устанавливают эластичные трубки, предназначенные для выведения остатков гнойного содержимого флегмоны и воспалительного выпота.
После операции пациентке рекомендовано продолжить прием антибиотиков и соблюдать строгую диету. Также придется временно ограничить физические нагрузки.
Как предотвратить флегмону малого таза
Профилактика гнойных процессов малого таза требует внимательного отношения к гигиене и сексуальной жизни. Недопущение даже самых незначительных воспалительных процессов и травм органов мочеполовой системы — гарантия здоровья и полноценной жизни женщины.
Флегмона малого таза — гнойно-воспалительный процесс, поражающий ткани жировой клетчатки мочеполовых органов и брюшную стенку.
[dcb > Это заболевание отличается обширным распространением: нагноение при флегмоне не имеет четких границ и постоянно вовлекает в процесс новые ткани. Гнойная патология глубоко поражает клетчатку, часто достигая мышц и сухожилий.
Нагноение и расплавление тканей при флегмоне вызвано инфекционными возбудителями, поэтому происходит тяжелая интоксикация организма. Состояние требует немедленного лечения. Если пациенту не будет оказана срочная медицинская помощь, высок риск заражения крови и других осложнений, при которых гной расплавляет стенки сосудов, вызывая внутреннее кровоизлияние. Своевременное обращение к врачу при флегмоне — вопрос жизни и смерти.
Возбудители флегмоны малого таза — гноеродные микроорганизмы, такие как стафилококк и стрептококк. Также развитие нагноения провоцирует кишечная палочка и другие бактерии.
Заболевание обычно развивается в виде осложнения при тяжелом воспалении органов половой сферы и мочевого пузыря. У женщин флегмона малого таза выступает следствием параметрита (воспаление клетчатки матки), аднексита (воспаление придатков) и других инфекционно-воспалительных процессов. Нагноение в этом случае охватывает ткани матки, придатков, влагалища и область наружных половых органов.
Если причиной флегмоны становится воспаление или разрыв мочевого пузыря, моча, растекаясь, приводит к расплавлению и омертвению здоровых рыхлых тканей клетчатки и поражает брюшную стенку, кишечник и ткани тазового дна.
Еще одна причина флегмоны малого таза — переломы тазовых костей и проникающие (огнестрельные, ножевые) ранения в области живота с последующим присоединением инфекции.
Чтобы определить, есть ли воспаление в отдельных органах, врач может прощупать их на наличие гноя, пальпируя живот. Более показательными и информативными свидетельствами заболевания считаются результаты лабораторных анализов — сдвиг лейкоцитов, увеличение СОЭ и т.д.
Если флегмону удается выявить на ранней стадии развития, когда гнойное содержимое еще не окончательно созрело, а ткани не подверглись расплавлению, возможно начать лечение консервативными методами. Назначается комплекс лекарств:
- антибиотики — для устранения инфекционного возбудителя;
- иммуностимуляторы — для повышения защитных сил организма;
- дезинтоксикационные растворы — для устранения токсических последствий.
Такое лечение позволяет остановить гнойно-воспалительный процесс на ранних стадиях, однако выявить заболевание в этот период сложно. Значительно чаще пациентки обращаются за медицинской помощью, когда флегмоной малого таза уже повреждены обширные части жировой клетчатки органов и брюшной стенки. В этом случае единственным способом лечения становится операция.
Хирургический метод лечения флегмоны малого таза заключается в использовании лапароскопической методики. Врач делает надрезы в передней брюшной стенке и вводит в брюшную полость пациентки набор микрохирургических инструментов.
Кроме того, через небольшой прокол в организм вводят видеоаппаратуру, которая передает сигнал на монитор компьютера и позволяет врачу контролировать все свои действия. Это исключает врачебные ошибки, снижает травматичность и предотвращает осложнения после операции.
Получив доступ к нагноению, врач вскрывает флегмону, глубоко разрезая ткани. Это позволяет полностью удалить гной и тщательно продезинфицировать полость гнойника. Далее устанавливают эластичные трубки, предназначенные для выведения остатков гнойного содержимого флегмоны и воспалительного выпота.
После операции пациентке рекомендовано продолжить прием антибиотиков и соблюдать строгую диету. Также придется временно ограничить физические нагрузки.
Профилактика гнойных процессов малого таза требует внимательного отношения к гигиене и сексуальной жизни. Недопущение даже самых незначительных воспалительных процессов и травм органов мочеполовой системы — гарантия здоровья и полноценной жизни женщины.
Лечение флегмоны малого таза
Отличительная особенность флегмоны — быстрое распространение воспаления, которое буквально расплавляет здоровые окружающие ткани. Если этот процесс развивается в рыхлой клетчатке, окружающей органы мочеполовой системы, говорят о флегмоне малого таза.
Пациентки, столкнувшиеся с гнойно-воспалительными процессами клетчатки в малом тазу, задают множество вопросов о лечении патологии, ведь неправильная или несвоевременная терапия опасна для жизни и здоровья. Врачи разработали алгоритм действий, соблюдая который, пациентка может избавиться от заболевания и избежать неприятных последствий.
Диагноз «флегмона малого таза»: что делать дальше?
Лечение на ранних стадиях
Лечение флегмоны малого таза определяется в первую очередь стадией заболевания. Легкие формы разлитого гнойного процесса в жировой клетчатке охватывают небольшие участки тканей, протекая для пациентки незаметно. Выявить заболевание на этой стадии удается только случайно, проводя диагностику других патологий малого таза.
Если пациентке повезло и врачу удалось поставить диагноз на ранних этапах развития флегмоны, допускается консервативное лечение. Суть этого метода — назначение антибиотиков и препаратов, действие которых направлено на укрепление организма.
Так как флегмона, как и любой гнойный процесс, развивается в ответ на инфекцию, антибиотик подбирается с учетом чувствительности возбудителя. Чаще причиной нагноения в малом тазу выступают гноеродные микроорганизмы, такие как стрептококки, стафилококки, кишечная палочка и т.д. Причины инфицирования — тяжелые инфекционно-воспалительные заболевания половых органов или мочевого пузыря, выход мочи в брюшную полость, переломы тазовых костей и проникающие ранения в этой области.
Консервативное лечение флегмоны дополняют физиотерапией, гинекологическим массажем и витаминизацией организма, что на первых этапах заболевания дает положительный результат. Если же обнаруживший флегмону врач выявляет гнойное расплавление тканей и общую интоксикацию организма пациентки — лечение проводится только хирургическим путем.
Своевременное проведение операции
Установить развитие флегмоны на ранней стадии удается лишь у 5% пациенток, страдающих этой патологией. Оставшиеся же 95% женщин обращаются к врачу только после появления критических симптомов — таких как повышение температуры тела, общая слабость и интенсивные боли в области живота.
Решение проблемы в этом случае сводится только к операции. Отказываться от хирургического вмешательства категорически нельзя, ведь несвоевременное лечение приводит к обширному отмиранию тканей, гнилостным процессам, перитониту, возможен даже летальный исход.
Операцию при флегмонах малого таза проводят под общим наркозом, используя при этом современные методики хирургии. Безопасный и малотравматичный способ лечения в этом случае — лапароскопия малого таза. Врач при этом прокалывает отверстия в передней брюшной стенке, не прибегая к полостному разрезу.
Далее в брюшную полость вводят видеоаппаратуру и микрохирургические инструменты, которыми вскрывают нагноение. В отличие от гнойников, имеющих четкие границы, флегмону вскрывают глубоко, разрезая нагноение до здоровой ткани. Доктор удаляет гной и тщательно обеззараживает область проведения операции.
Следующим этапом операции становится дренирование. В оперируемую область устанавливают эластичные трубки, через которые из организма выводится гнойный и воспалительный выпот.
Прием лекарственных препаратов после операции
После удаления гноя и обеззараживания участка флегмоны врач обязательно назначит антибактериальную терапию. Прием антибиотиков дополняют также капельницами с дезинтоксикационными растворами, снимающими отравление, и общеукрепляющими лекарствами. Иногда дополнительно проводят кровезаместительную терапию.
Восстановление после операции
После лапароскопической операции пациентка восстанавливается быстро, а период реабилитации проходит практически безболезненно, но на протяжении первых двух недель придется ограничить физическую активность и соблюдать диету.
Что такое флегмона
Флегмона это гнойный процесс, который протекает в клетчатке и не имеет ярко выраженных очертаний. Имеет свойство распространению на соседнюю ткань.
Гной чаще всего образуется из-за золотистого стафилококка. У больного отмечается недомогание и боль.
Почему образуются флегмоны?
Флегмона распространяется в клетчатке и может перейти на мышцы, кости и др. Является самостоятельной болезнью или связана с осложнениями других видов заболеваний. Протекает болезнь остро и может стать впоследствии хронической.
В большинстве случаев развития данного заболевания служат патогенные микроорганизмы. Которые попадают по ранам, лимфатическим и кровеносным сосудам в клетчатку. Развитие в основном происходит из-за золотистого стафилококка.
Развитие заболевания имеет свои особенности, связанные с жизнью бактерий. Например стафилококки способствуют образованию гноя, а при кишечной палочке наблюдается гнилостная флегмона. Самая тяжелая форма данного заболевания происходит из-за анаэробов. Этот вид бактерий может размножаться без кислорода. Хроническая форма вызвана маловирулентными штаммами микроорганизмов, например дифтерийной палочкой.
Бактерия проникает в клетчатку через поврежденную кожу или слизистые оболочки. Могут попасть из кариеса, который является очагом инфекции. Флегмона может образоваться из-за попадания под кожу химических веществ.
Заражение более вероятно, если у человека снижена защита организма. Это может быть связано с сахарным диабетом, ВИЧ, алкоголизмом и многим другим. В этих случаях болезнь быстрее распространяется и имеет более острое течение.
На что похожа флегмона?
Если болезнь имеет острый вид то, начало у нее резкое. У больного появляется целый ряд симптомов:
- поверхностная форма сопровождается краснотой и отеком. Пораженное место значительно увеличено в объеме
- при прикосновении образование приносит боль;
- впоследствии полость заполняется гноем, который вытекает или переходит на ткани находящиеся рядом;
- если флегмона глубокая то, отмечается гипертермия, одышка.
Нужно ли лечить флегмоны?
Заболевание опасно для жизни. Требуется хирургическое вмешательство для того, чтобы убрать гной. После этого накладывают повязки с мазью.
Если флегмона на начальной стадии то, проводятся тепловые процедуры. При всех видах используют антибиотикотерапию.
Чтобы не возникло данной болезни важно предупредить получение травм и вовремя их обрабатывать.
Тубоовариальные образования и тубоовариальный абсцесс
Тубоовариальное образование - воспаление верхней части маточной трубы с яичником, приводящее к загноению. Этот процесс имеет несколько названий, но его суть сводится к одному — без лечения инфицированная труба с яичником превращаются в гнойную массу, покрытую оболочкой.
Заболевание бывает одно- и двусторонним. Во втором случае, если с лечением опоздали, женщина навсегда остается бесплодной, так как доктору приходится удалять оба яичника.
По статистике треть пациенток в стационарах имеют одну из форм тубоовариальных образований.
Почему возникают тубоовариальные образования
Инфекция в виде комплекса возбудителей приходит из нижнего отдела половых органов и кишечника, проникая в трубы. Затем поражается яичник. Занести заразу можно и во время гинекологических манипуляций.
Воспаление яичника (аднексит) делится на две фазы: сначала орган воспаляется, затем образуется гнойник. Это состояние называют тубоовариальным образованием.
Образования быстро переходят из одной стадии в другую. Созревший гнойник (абсцесс) может лопнуть, вызвав гинекологический перитонит (воспаление брюшины) и другие, не менее опасные осложнения — например, спайки, преграждающие путь яйцеклетке в фаллопиевых трубах. Тубоовариальные образования — частая причина хронического невынашивания беременности и бесплодия.
Что чувствует женщина при тубоовариальных образованиях
Сначала заболевание не дает о себе знать, но как только процесс переходит в опасную стадию, симптомы проявляют себя ярко. Появляется боль в животе (с одной или обеих сторон), она отдает в крестец, поясницу, внутреннюю поверхность бедра, прямую кишку.
Повышается температура, ощущаются слабость и озноб. Из-за давления опухоли нарушается работа кишечника (запоры, диспепсия — боль, жжение). Учащенное и болезненное мочеиспускание свидетельствует о вовлечении в процесс мочевого пузыря.
Для тубоовариальной опухоли характерны обильные выделения из половых путей, боли при менструации, нарушения цикла. Если затронута матка, добавляются кровотечения.
Врач при ручном обследовании чувствует неподвижную опухоль. Обследование проводится с обезболиванием, так как образования болезненны. На УЗИ можно увидеть, что яичник потерял форму и окружен плотной капсулой с мутным содержимым. Гной содержится и в маточных трубах.
Как лечат тубоовариальные образования
Лечение любой стадии процесса проводится в стационаре.
Начальные формы болезни устраняют без операции. Доктор подбирает антибиотики, обезболивающие и рассасывающие опухоль препараты. Когда воспаление утихнет, лечат последствия — часто это спайки.
При наличии гноя нужна операция под лапароскопическим контролем. Доктор выкачивает гной через небольшие разрезы, затем обрабатывает полость — это предупреждает перитонит. Образовавшиеся спайки также убирают лапароскопией. Щадящие хирургические методики сохраняют функции органов, поэтому пациентка сможет в дальнейшем рожать.
Профилактика заболевания заключается в своевременном лечении сальпингитов и сальпингоофоритов, соблюдении сроков замены внутриматочных спиралей, бережном отношении к половому здоровью.
Осложнение тубоовариальных образований — тубоовариальный абсцесс
Тубоовариальный абсцесс — это осложнение воспалительных заболеваний органов малого таза (ВЗОМТ). Составляющие этого гинекологического заболевания:
- скопление инфицированной гнойной жидкости внутри маточных труб (пиосальпинкс);
- гнойное расплавление яичника.
Без лечения гнойник лопается, содержимое попадает в брюшную полость, развивается обширный перитонит — тяжелое гнойное воспаление, приводящее к гибели.
Почему возникает тубоовариальный абсцесс
Инфекция проникает в маточные трубы, провоцируя гнойное воспаление серозной оболочки придатков матки - фаллопиевых труб и яичников - а также брюшной полости. Чаще нагноение вызывается сразу несколькими видами микроорганизмов, поэтому погасить процесс сложно.
Микробы чаще всего попадают в придатки из наружных половых органов и матки. Иногда инфекция может проникнуть в яйцеводы или яичники с кровью и лимфой из микробных очагов, расположенных в соседних органах. Абсцесс может возникнуть на фоне сальпингита, эндометрита, цервицита, оофорита, сальпингоофорита, опухолевидных образований яичников.
В группу риска попадают женщины с ослабленным иммунитетом, гормональными проблемами, тяжелыми хроническими заболеваниями, анемией.
Иногда гнойный процесс — следствие неправильного проведения хирургических вмешательств и гинекологических процедур — абортов (особенно подпольных), диагностических выскабливаний, операций на матке и яичниках, ЭКО, введения ВМС. Внутриматочная контрацепция в четыре раза повышает риск возникновения болезни.
Что чувствует женщина при тубоовариальном абсцессе
Скопление гноя в организме вызывает тяжелую лихорадку, сопровождающуюся ознобом, головной болью, ломотой в суставах, сухостью слизистых, сильным сердцебиением.
Вовлечение в процесс кишечника приводит к запорам, метеоризму, диарее, тошноте и рвоте. При тубоовариальном абсцессе часто нарушено мочеиспускание. Еще один признак — гнойные выделения из половых путей с неприятным запахом, раздражающие слизистую.
Так как брюшина воспалена, надавливание на живот болезненно. Когда доктор ослабляет нажатие, боль усиливается.
Во время осмотра доктор четко чувствует в области маточных придатков плотное образование, спаянное с соседними тканями. Оно имеет нечеткие контуры и неравномерную консистенцию из-за содержащегося в нем гноя. Определить точное нахождение гнойного очага можно на УЗИ.
При прорыве или подтекании абсцесса боли распространяются по всему животу. Температура повышается, нарастает обезвоживание. Общее состояние - тяжелое. Характерно вынужденное положение тела - на боку с подогнутыми к животу ногами. Это состояние очень опасно и может привести к септическому шоку с летальным исходом.
Как лечат тубоовариальный абсцесс
При тубоовариальном абсцессе нужна операция. Доктор удаляет гной и вводит антибиотики. При подтекании выпота (гнойной жидкости) и разрыве абсцесса проводится операция с обработкой брюшной полости и установкой дренажных трубок.
Место разреза определяется локализацией абсцесса — доступ к органам осуществляется через переднюю брюшную стенку или задний свод влагалища. В хорошо оснащенных клиниках классическую операцию заменяют малотравматичной лапароскопией.
При обширных абсцессах проводится удаление матки, пораженного яичника и маточной трубы. У пациенток, не стремящихся сохранить детородную функцию, такое вмешательство - самое эффективное. У молодых женщин матку оставляют, но шанс на беременность снижается в 10 раз.
В послеоперационном периоде назначаются антибиотики широкого спектра, противогрибковые средства, обезболивающие препараты, витамины, общеукрепляющие и рассасывающие средства. Обязательны капельницы с лекарствами, восстанавливающими водный баланс и снимающими интоксикацию организма. В ряде случаев с помощью лапароскопических операций удается полностью восстановить проходимость маточных труб.
Профилактика заключается в своевременной диагностике и терапии воспалений органов малого таза и половых инфекций, грамотной контрацепции, недопущении подпольных абортов.
Читайте также:
- Диагностика перерыва дуги аорты у новорожденного. Лечение атрезии дуги аорты.
- Синдромы Шая-Дрейджера, Хорнера. Физиология двигательной нервной системы
- Доступ и разрезы при операции на височной кости по поводу хронического отита
- Не можете показаться не накрашенной даже на пляже? Пляжный макияж
- Характеристика свойств раковых клеток
