Гальваноз - причины, симптомы, диагностика и лечение
Добавил пользователь Алексей Ф. Обновлено: 22.01.2026
Неприятные ощущения в ротовой полости присутствовали почти постоянно, независимо от приёма пищи и образа жизни. Ночью симптомы немного уменьшались.
Анамнез
В июне 2019 года в одной из клиник Димитровграда пациенту было проведено бюгельное протезирование зубов верхней челюсти (установка съёмного протеза с фиксацией при частичной утрате зубов). Через 1,5 месяца мужчина стал замечать жжение и покалывание в полости рта.
Ранее ни у кого из членов семьи таких ощущений не было. До протезирования зубов верхней челюсти бюгельным протезом дискомфорта и жжения во рту не наблюдалось.
Обследование
- На передних зубах нижней челюсти в области шейки имеются отложения твёрдой консистенции (зубной камень).
- Межзубные сосочки гиперемированы (есть покраснение) и кровоточат при пальпации (нажатии).
- На верхней челюсти стоит бюгельный протез, в области жевательных зубов нижней челюсти слева — мостовидный протез с опорами на 36 и 33 зубы с покрытием из нитрид титана (под золото).
- Бугры верхней челюсти выраженные.
- Альвеолярный отросток (участок кости, где располагаются корни зубов) верхней челюсти в области 14, 15, 16, 17, 18, 24, 25, 26, 27, 28 зубов атрофирован на 1/3 его длины.
- Слизистая полости рта вестибулярной поверхности бледно-розового цвета, слизистая нёба, язычной поверхности и языка гиперемирована.
- Регионарные лимфоузлы не увеличены.
- Перкуссия (постукивание) 13, 23, 33, 36 зубов отрицательная.
- Пальпация слизистой полости рта безболезненная.
- Патологических изменений в области 33 и 36 зубов не обнаружено, зубы полностью здоровые.
- В 13 и 23 зубах пульпа удалена, очагов деструкции (разрушения) костной ткани вокруг корней не обнаружено, использовано трёхмерное пломбирование каналов до апекса (верхушки корня зуба), установлены цельнолитые культевые вкладки и металлокерамические коронки.
- Зубы 12-22 полностью здоровые.
- В области 46, 47, 48 зубов имеется прямая реставрация жевательной поверхности.
- В области 32, 31, 41, 43 реставрация пришеечной области фотополимерным материалом.
- Зубы 42, 44, 45 полностью здоровые.
- Зуб 38 отсутствует.
- В зубе 37 пульпа удалена, использовано трёхмерное пломбирование каналов с применением гуттаперчи. Очагов деструкции в области 37 зуба не обнаружено.
- Слизистая гайморовых пазух без патологии.
- Височно-нижнечелюстной сустав слева и справа в норме.
Диагноз
- (усиление электрических токов в ротовой полости на фоне взаимодействия металлических зубных конструкций со слюной).
- Зубные отложения.
Лечение
- Удаление мостовидного протеза в области 33, 34, 35 и 36 зубов.
- Удаление пульпы 33 и 36 зубов с трёхмерным пломбированием корневых каналов с последующим изготовлением и фиксацией мостовидного протеза на основе диоксида циркония с опорой на 33 и 36 зубы.
- Удаление зубных отложений, полирование поверхности зубов.
После удаления мостовидного протеза с зубов 33 и 36, покрытого нитрид титаном, пациент отметил значительное уменьшение дискомфорта, жжения, кислого вкуса в ротовой полости. Через две недели после установки мостовидного протеза на основе диоксида циркония чувство жжения и покалывания языка исчезли совсем.
При осмотре пациента через полтора месяца после окончания ортопедического лечения отмечено удовлетворительное состояние полости рта и исчезновение дискомфорта. Через три месяца после протезирования пациент не предъявлял никаких жалоб.
Заключение
Из-за большой распространённости металлических конструкций для восстановления зубов гальваноз встречается довольно часто. Чтобы быстро устранить проблему без использования медикаментозного лечения, важно отличить гальваноз от других патологий.
Глоссодиния ( Парестетический феномен , Стоматодиния )
Глоссодиния - это неврогенное заболевание, которое развивается на фоне хронической патологии внутренних органов, проявляется парестезиями, изменениями вкусовой чувствительности и секреции слюны. Пациенты указывают на появление жжения, покалывания на слизистой рта, языке, небе, коже лица. Во время приема пищи парестетические симптомы отсутствуют. Диагностика включает клинический осмотр, исследование слюны, выявление характерных неврологических рефлексов. Терапия направлена на устранение причинных факторов, пусковых механизмов и местных парестетических проявлений. Задача патогенетического лечения ‒ нормализация работы ЦНС.
МКБ-10
Общие сведения
Глоссодиния (парестетический феномен, стоматодиния) - висцеро-рефлекторный стволовой синдром, сопровождающийся нарушением чувствительности языка, парестезиями, изменением секреторной функции слюнных желез. Среди заболеваний слизистой полости рта частота глоссодинии составляет 15-18%. Чаще патологию диагностируют у женщин молодого и среднего возраста. У подавляющего большинства пациентов с диагнозом «глоссодиния» неприятные ощущение сконцентрированы на языке. У 2/3 пациентов наблюдается изменение скорости саливации: из них у 80% - гипосаливация, у 20% - повышенное слюноотделение. Психосоматические расстройства способствуют развитию болезни.
Причины глоссодинии
Этиологические факторы не до конца изучены. Установлена патогенетическая связь глоссодинии с общесоматической патологией. Причинами глоссодинии являются хронические болезни внутренних органов и неврогенные нарушения:
- Расстройства системы пищеварения. При гастрите, колите, холецистите характерная парестезийная симптоматика возникает в момент обострения основного заболевания и отсутствует в период ремиссии. Проявления глоссодинии также могут быть связаны с панкреатитом, язвенной болезнью желудка.
- Заболевания эндокринной системы. Изменения гормонального фона способствуют запуску парестетического феномена. Признаки глоссодинии возникают у больных с сахарным диабетом, при нарушении функционирования щитовидной железы.
- Болезни сердца и сосудов. Причинами глоссодинии выступают начальная форма атеросклероза, гипертония, ишемическая болезнь (ИБС). Заболевания, для которых характерно поражение церебральных сосудов, также протекают с выраженной парестетической симптоматикой.
- Дисфункция нервной системы. К этой группе относят вегето-сосудистую дистонию, а также функциональные нарушения нервной системы, сопровождающиеся бессонницей, снижением работоспособности, быстрой утомляемостью.
Факторы риска
Манифестации патологии на фоне хронических заболеваний способствует влияние локальных или общих провоцирующих факторов. Пусковые механизмы:
- местные условия: дисфункция височно-нижнечелюстного сустава, супраконтакты вследствие нерационального протезирования;
- воздействие на слизистую оболочку полости рта механических, химических или термических раздражителей;
- стрессовые ситуации;
- психогенные расстройства: к возникновению глоссодинии склонны пациенты с тревожными, депрессивными состояниями.
Патогенез
При заболеваниях органов пищеварения, сопровождающихся функциональными расстройствами, в сегментарный аппарат ствола головного мозга и надсегментарные структуры вегетативной нервной системы поступает постоянный поток нервных импульсов. Вследствие этого в новой коре, лимбико-ретикулярном комплексе и гипоталамусе развиваются застойные очаги возбуждения.
Наблюдается нарушение связи корково-подкорково-стволовых структур с вовлечением иммунной системы, опиоидергических нейронов, гипоталамо-гипофизарной регуляции. Это вызывает еще более выраженное раздражение ядер сегментарного аппарата. На слизистой полости рта, языке, небе возникают парестезии, развиваются секреторные и вкусовые бульбарные расстройства.
У больных наблюдается повышенная активность симпато-адреналовой системы с одновременным угнетением калликреин-кининовой. Вследствие гипертензии в органах-мишенях возникает гипоксия и тканевая ишемия с избыточным накоплением продуктов метаболизма, что приводит к изменениям чувствительных структур вегетативных ядер.
Классификация
Характерный признак глоссодинии - концентрация парестезий в одной зоне с постепенным распространением симптоматики на смежные участки. На основании этого принципа нейростоматолог Яворская Е.С. выделяет 6 форм патологии:
- Лингвально-мандибулярная. Неприятные ощущения сфокусированы на языке с распространением на слизистую альвеолярного отростка нижней челюсти.
- Мандибуло-максиллярная. В патологический очаг вовлечены губы, слизистая, покрывающая альвеолярные отростки, небо.
- Максиллярная. Парестезии локализованы в участке верхней челюсти.
- Глоссофарингеальная. Парестетический очаг с корня языка распространяется на глотку и пищевод.
- Фронтопариетальная. Неприятные ощущения возникают на коже лобной зоны с постепенным вовлечением теменного участка.
- Окципитальная. Ощущения жжения, покалывание соответствуют затылочной области.
В клинической стоматологии существует еще одна альтернативная классификация, где за основу также взят принцип локализации патологических проявлений. Включает 2 формы:
- Мукозную. Глоссодиния распространяется на слизистую оболочку полости рта, язык, небо, альвеолярные отростки, глотку.
- Дерматомукозную. Парестетическая симптоматика, кроме слизистой полости рта, альвеолярных отростков, проявляется и на коже центральных отделов лица.
Симптомы глоссодинии
Заболевание характеризуется возникновением парестетических ощущений на слизистой ротовой полости. Характерные жалобы: покалывание, зуд, «ползанье мурашек», наличие волоса. Для глоссодинии характерна концентрация местной симптоматики в участке кончика или по всей поверхности языка, реже в зоне корня. Со временем очаг поражения расширяется по типу «масляного пятна». В патологический процесс вовлекаются слизистая полости рта, глотка, кожа лица.
Сначала неприятные ощущения длятся несколько минут. С прогрессированием заболевания пациенты жалуются на постоянный дискомфорт. Чаще эпизоды возникают к вечеру. Иногда жжение в языке может длиться всю ночь, после чего больные чувствуют себя изможденными. Во время еды парестезийный симптомокомплекс отсутствует. Кроме покалываний, жжения, зуда, пациенты могут указывать, что язык стал отекшим, не помещается во рту. Возникает ощущение давления в горле, нарушаются глотание и артикуляция.
Осложнения
Длительность периодов парестезий со временем имеет тенденцию к нарастанию. Это приводит к эмоциональному угнетению. Пациенты ощущают выраженную физическую усталость, слабость, снижение работоспособности. Больные часто страдают бессонницей. На фоне глоссодинии могут развиться неврастения, невроз, канцерофобия.
Диагностика
Диагностика глоссодинии базируется на жалобах, данных клинического осмотра и вспомогательных методах исследования. Пациента обследуют стоматолог-терапевт, гастроэнтеролог, невропатолог. Диагностика включает:
- Осмотр. Слизистая оболочка рта бледно-розового цвета без патологических изменений. На спинке языка незначительный налет. При пальпации языка патологических образований не обнаруживают, форма и размеры без изменений. При сжатии возникает болезненность.
- Исследование слюны. Может отмечаться как гипер-, так и гипосаливация. Водородный показатель определяют с помощью индикаторных полосок, рh в пределах нормы. При глоссодинии отсутствуют гальванические токи в ходе измерения разницы потенциалов.
- Электромиографию. С помощью электромиографа определяют исходную локализацию, зоны распространения, длительность парестезийной симптоматики.
- Неврологическое исследование. Глоточные и занавесочные рефлексы отсутствуют, при осмотре языка диагностируют активные сокращения мышечных волокон, ритмичное дрожание. В ходе пальпации проекционных участков верхнего шейного и поднижнечелюстного вегетативных узлов присутствует болезненность.
- Вспомогательные исследования. Для выявления соматической патологии назначают общий и биохимический анализ крови, электрокардиограмму, определение кислотности желудочного сока.
Дифференцируют глоссодинию с глоссалгией, гальванозом, глосситами, воспалительными заболеваниями слизистой оболочки. Также следует исключить невралгию языкоглоточного и язычного нерва, неврит язычного нерва.
Лечение глоссодинии
Фармакотерапия
Терапия заболевания требует комплексного подхода. Местные симптоматические мероприятия неэффективны. Только полноценная междисциплинарная этиопатогенетическая терапия, направленная на снятие обострения и достижение стойкой ремиссии хронического соматического заболевания, позволяет остановить застойный поток патологических импульсов.
- Этиотропная терапия. Цель ‒ нормализация работы сердечно-сосудистой, эндокринной системы, органов ЖКТ. Кроме назначения медикаментозного лечения, рекомендуют придерживаться диеты, употреблять пищу небольшими порциями с интервалами 2-3 часа. Это позволяет устранить дискинезию желчевыводящих путей, которая часто наблюдается при глоссодинии.
- Патогенетическая терапия. Основная задача - воздействие на вагосимпатический отдел, разрыв цепи патологической импульсации. Для улучшения работы нервной системы назначают витамины B, PP. Так как глоссодиния сопровождается гипертензией и, как следствие, - ишемизацией органов-мишеней, пациентам показаны спазмолитики, препараты, снижающие артериальное давление и расширяющие просвет сосудов.
- Симптоматическое лечение. Устранение парастетического симптомокомплекса достигается за счет приема седативных препаратов, нейролептиков. Для снятия неприятных ощущений со слизистой оболочки, кожи, языка выполняют блокады, назначают препараты на основе железа.
Стоматологический этап
Пациентам проводят профессиональную гигиену полости рта, лечение кариеса и его осложнений. Чтобы не допустить травмирования слизистой, острые края пломб сглаживают. При наличии дефектов зубного ряда показано протезирование с использованием однородных металлов. Пластмассовые коронки возможны только как временные конструкции.
Физиотерапия
При глоссодинии широко применяется озонотерапия. Благодаря выраженному воздействию озона на обменные процессы вместе с насыщением тканей кислородом происходит утилизация продуктов метаболизма. Использование лазеротерапии снижает парестетическую симптоматику, способствует выработке местных факторов иммунитета, купирует воспалительный процесс.
Прогноз и профилактика
Прогноз при глоссидинии зависит от причины заболевания и от того, настолько точно будут установлены все этиологические факторы соматического генеза. Поэтому в прогностическом плане важны два показателя: сотрудничество со стороны пациента и качественный сбор анамнеза с участием смежных специалистов: стоматолога, терапевта, эндокринолога, невропатолога, кардиолога, психиатра.
Схемы первичной профилактики глоссодинии не разработано. Вторичные превентивные мероприятия заключаются в своевременном выявлении и лечении общесоматической патологии, поддержании здорового образа жизни. Также важно избегать стрессовых ситуаций.
1. Особенности клинических проявлений и лечения глоссалгии и глоссодинии/ Лавровская Я.А., Романенко И.Г., Лавровская О.М., Буглак В.А.// Вестник медицинского института «Реавиз»: реабилитация, врач и здоровье. - 2019. - №2.
2. Методы дифференциальной диагностики глоссодинии и гальваноза в амбулаторных условиях/ Борисова Э.Г., Никитенко В.В., Хлебников Д.А.// Медико-фармацевтический журнал «Пульс» - 2016. - №4.
Гальваноз
Гальваноз - заболевание, которое возникает при наличии в полости рта металлических протезов, изменяющих электрохимические процессы и приводящих к развитию таких симптомов, как металлический привкус во рту, извращение вкуса, жжение языка, снижение слюноотделения, нарушение общего состояния организма (головные боли, раздражительность, слабость, утомляемость, тревожность). Диагностика включает изучение клинических симптомов и данных стоматологического осмотра, измерение потенциометрических показателей. Лечение гальваноза комплексное: удаление причинного фактора (протеза, вкладки), иммунокоррекция, лечение местных воспалительных и общесоматических заболеваний.
Гальваноз - это патологический процесс, возникающий в полости рта вследствие непереносимости зубных протезов, выполненных из различных металлов. При этом появляются чрезмерные гальванические токи, повышается электрическая проводимость слюны, и возникают клинические признаки раздражения слизистой оболочки полости рта, а затем и общие симптомы неблагополучия организма.
По данным статистики, непереносимость металлических включений (коронок, мостовидных протезов, вкладок, имплантатов) встречается у 15-35% пациентов, обращающихся к стоматологу. В связи с этим возрастает важность правильного выбора материалов для протезирования и имплантации, а также своевременного устранения дефектов и замены старых зубных протезов.
Причины гальваноза
В полости рта и в нормальных условиях протекают определенные электрохимические процессы, однако их интенсивность значительно возрастает при наличии различных металлических включений - пломб с амальгамой и металлических вкладок, мостовидных протезов и отдельных коронок, ортодонтических аппаратов и имплантатов. Картина ухудшается при одновременном наличии во рту сплавов различных металлов, а также в результате повреждения и появления признаков коррозии установленных ранее зубных протезов.
Появление в ротовой жидкости оксидов металлов приводит к усилению гальванических токов (силы тока и разности электрических потенциалов). Возникает гальванизм - состояние, при котором у здорового человека выявляется превышение потенциометрических показателей выше нормы в сравнении с людьми, у которых во рту отсутствуют какие-либо металлические включения. Каких-либо жалоб на здоровье человек при этом не предъявляет, и при стоматологическом осмотре признаков патологии полости рта не обнаруживается.
Можно сказать, что гальванизм - это не болезнь, а предрасполагающий фактор, увеличивающий риск развития заболеваний. А вот при наличии гальванизма и появлении симптомов раздражения слизистой полости рта и общих симптомов недомогания устанавливается диагноз «гальваноз».
Предрасполагающими факторами риска развития заболевания являются изначальные дефекты металлических включений, устанавливаемых в полости рта, механические повреждения протезов в процессе их эксплуатации и изменение рН слюны в кислую сторону при пародонтитах, стоматитах, заболеваниях желудочно-кишечного тракта.
Выделяют атипичную и типичную форму гальваноза. Атипичная форма гальваноза характеризуется превышением потенциометрических показателей (разность потенциалов, сила гальванического тока, электрическая проводимость слюны) в полости рта в три и более раза по сравнению с физиологической нормой и наличием единичных клинических признаков заболевания - периодических жалоб на «жжение языка», сухость во рту, усталость (беспокоит обычно лишь один из перечисленных симптомов).
Типичная форма гальваноза проявляется наряду с повышением потенциометрических показателей более чем в 3 раза постоянными клиническими проявлениями заболевания - как местными (металлический привкус во рту, жжение, сухость, выявление при стоматологическом осмотре признаков гиперемии слизистой, явлений стоматита, гингивита, лейкоплакии и т. д.), так и общими (слабость, раздражительность, головная боль, снижение работоспособности).
Симптомы гальваноза
Первые признаки заболевания появляются, как правило, через 1-2 месяца после установки металлического зубного протеза, имплантата или ортодонтического аппарата (в некоторых случаях этот срок сокращается до 1-3 недель). При этом возникает неприятное ощущение привкуса металла во рту («кислый вкус», «кислота во рту», как говорят сами больные), усиливающееся при употреблении острой и кислой пищи. Вкус зачастую извращается («сладкое кажется горьким»), появляется чувство жжения языка, сухость во рту.
При сохранении гальванизма во рту на протяжении длительного времени начинает нарушаться общее самочувствие больного гальванозом. Появляются периодические головные боли, нарушается качество и продолжительность сна, беспокоит общая слабость, быстрая утомляемость, снижение работоспособности, повышенная раздражительность, тревожность, перепады настроения. Такие неспецифические симптомы свидетельствуют о нарушениях нервно-рефлекторных связей между органами и системами, снижении резистентности организма к воздействию неблагоприятных факторов.
Если металлические включения, вызвавшие появление гальванизма, своевременно не удаляются, в полости рта начинают развиваться воспалительные изменения в виде гингивитов, папиллитов, стоматитов, а также аллергические реакции, связанные с выделением в слюну продуктов коррозии металлов. Гальваноз, сохраняющийся в течение нескольких лет, нередко приводит к появлению лейкоплакии и других предраковых заболеваний слизистой оболочки полости рта, что значительно повышает риск развития злокачественных новообразований в этой области.
Диагностика гальваноза
Диагноз устанавливается на основании жалоб, данных стоматологического осмотра пациентов, имеющих металлические пломбы, коронки, мостовидные протезы и другие включения и результатов измерений потенциометрических показателей (при наличии соответствующего оборудования).
В норме разность потенциалов в полости рта у здорового человека не превышает 60 мВ, сила гальванического тока - не более 5-6 мкА, проводимость слюны - меньше 5-6 мкСм. Измерения производятся с помощью специального оборудования - потенциометров, микроамперметров, милливольтметров.
Для дифференциальной диагностики с другими патологическими процессами полости рта и общесоматическими заболеваниями при необходимости назначаются консультации гастроэнтеролога, аллерголога, онколога, психотерапевта, проводятся дополнительные лабораторные и инструментальные исследования - анализ слюны, биохимический анализ крови, иммунограмму, кожно-аллергические пробы, компьютерную томографию лицевого черепа и др.
Лечение гальваноза
При выявлении признаков гальваноза в первую очередь необходимо устранить причинный фактор, который привел к развитию заболевания. Для этого проводится тщательное обследование с выявлением всех металлических включений в полости рта и удаление проблемных изделий (разнородные металлы, наличие признаков коррозии). Если устранение отдельных проблемных коронок не приводит к улучшению состояния пациента, необходимо удалить все имеющиеся металлические включения, после чего выполняется полноценное протезирование из однородных материалов, не вызывающих появление признаков гальванизма.
Следующим этапом проводится санация полости рта, медикаментозное и оперативное лечение выявленных воспалительных и предраковых заболеваний. Выполняется повышение неспецифической резистентности организма (проводится местная и общая иммунокоррекция). Лечение выявленных вегетативно-сосудистых, невротических расстройств осуществляется с привлечением специалистов соответствующего профиля (терапевт, невролог, психотерапевт).
Профилактика гальваноза включает тщательную санацию полости рта при регулярном обращении к стоматологу (2 раза в год), установку металлических коронок, протезов из однородных металлов, использование современных технологий изготовления зуботехнических изделий (цельнолитые конструкции, полное покрытие металлических коронок керамикой, отказ от паяных протезов и т. д.).
Болезнь Фара
Болезнь Фара — идиопатическая симметричная кальцификация церебральных структур: подкорковых ганглиев, коры полушарий, мозжечка. Может протекать бессимптомно, клинически проявляется экстрапирамидными расстройствами (гиперкинезами, паркинсонизмом), мозжечковыми нарушениями, интеллектуальным снижением. Диагностируется по данным церебральной КТ при исключении вторичного характера кальцинированных очагов по результатам биохимических, ультразвуковых, ПЦР исследований. Лечение симптоматическое с применением средств, улучшающих тканевый обмен, цитопротекторов, препаратов леводопы, антиконвульсантов.
Болезнь Фара включает случаи первичного идиопатического отложения кальция в мозговых структурах, вторичные формы церебрального кальциноза в рамках данной патологии не рассматриваются. Первые подробные описания заболевания сделаны в 1930 году немецким невропатологом К.Т. Фаром. Болезнь Фара является редкой нозологией, распространённость составляет менее 1 случая на 1 млн. населения. Гендерные различия в заболеваемости выражаются соотношением мужчин и женщин 2:1. Патология проявляется в любом возрастном периоде, чаще в 30-60 лет. Прижизненно выявляется лишь в 1-2% случаев, что объясняется наличием бессимптомных вариантов течения, диагностикой заболевания под видом иных нейродегенеративных процессов (болезни Паркинсона, сенильной хореи).
Причины болезни Фара
Приводящие к возникновению заболевания этиологические факторы точно не установлены. Предполагают генетический характер патологии с локализацией нарушений в четырнадцатой (локус 14q13), второй (локус 2q37) хромосомах, хромосомном участке q21.1-q11.23 восьмой хромосомы. При исследовании семейных случаев выявлена генетическая гетерогенность. Установлены варианты, когда болезнь наследовалась аутосомно-доминантным и Х-сцепленным путём. Описаны спорадические случаи, при которых семейный характер патологии не прослеживается. Известно, что клиническая манифестация происходит, когда общий объём кальцификатов достигает критической величины - 3,9 см³.
Формирующие болезнь патогенетические механизмы окончательно не определены. Предполагаются генетически детерминированные сдвиги церебрального метаболизма, становящиеся причиной отложения в мозговых тканях избытков кальция. Выраженная кальцификация подкорковых образований становится причиной дезорганизации лобно-субкортикальной системы, регулирующей произвольные движения и обеспечивающей когнитивные функции (память, мышление, внимание).
Морфологически кальцификаты обнаруживаются симметрично в различных структурах: коре мозга, белом веществе, подкорковых ганглиях, внутренней капсуле, мозжечке, стенках мелких артерий, реже вен. Характерно наличие периваскулярных мелких кальциевых конгломератов. Наиболее массивная кальцификация выявляется в подкорковых отделах. Микроскопически кальцификаты отличаются типичной структурой, представленной нитями толщиной 140-400 мкм. Они зачастую содержат минеральные комплексы с включениями железа, меди, алюминия, фосфора, свинца, цинка, кобальта.
В практической неврологии болезнь Фара подразделяется на две клинические формы, отличающиеся возрастом манифестации, типом преобладающей симптоматики:
- Ювенильная форма — дебют заболевания происходит в детском или подростковом периоде. Характерны экстрапирамидные нарушения в виде атетоза, хореи, мышечной дистонии. Патология может сопровождаться олигофренией. По мере взросления отмечается смена гиперкинезов паркинсонической симптоматикой.
- Сенильная форма — манифестирует в пожилом и среднем возрасте. Клиническая картина характеризуется доминированием симптомов паркинсонизма в сочетании с когнитивными расстройствами. Типична прогрессирующая деменция.
Симптомы болезни Фара
В типичных случаях болезнь дебютирует появлением утомляемости, неуклюжести движений, шаткости ходьбы, изменений речи, непроизвольных двигательных актов или ночных мышечных спазмов. Основу клинических проявлений составляют экстрапирамидные нарушения. В молодом возрасте это различные гиперкинезы: атетоз — непроизвольные червеобразные движения в пальцах кистей, хореоатетоз — сочетание атетоза с быстрыми насильственными движениями в конечностях, торсионная дистония — тонические мышечные спазмы, придающие телу неестественные позы. У взрослых наблюдается вторичный паркинсонизм: амимия лица, брадикинезия, замедленные скованные движения, шаркающая походка, постуральный тремор.
Симптоматика паркинсонизма зачастую сочетается с мозжечковой атаксией (дискоординация, несоразмерность движений, нистагм), пирамидной недостаточностью (слабость в конечностях, повышенные сухожильные рефлексы, патологические стопные знаки). Возможна дизартрия, дисфагия, недержание мочи. Эпилептические пароксизмы более характерны для ювенильной формы заболевания, могут отмечаться у взрослых.
Сопровождающие болезнь Фара когнитивные нарушения характеризуются снижением памяти на текущие и прошлые события, замедленным мышлением, неустойчивым вниманием, угасанием способности к аналитической и синтетической интеллектуальной деятельности. Прогрессирование расстройств когнитивной сферы у детей приводит к олигофрении, во взрослом возрасте — к развитию корково-подкорковой деменции с элементами агнозии, апраксии, алексии. Однако часть больных ювенильной формой остаются интеллектуально сохранными.
Основным диагностическим методом, позволяющим неврологу достоверно установить наличие очагов кальциноза в мозговых тканях, является КТ головного мозга. Интенсивность очагов на томограммах отражает уровень концентрации кальция. МРТ головного мозга значительно хуже визуализирует кальцификаты, но позволяет оценить сопутствующие дегенеративные процессы. С целью подтверждения идиопатического характера патологии проводится целый ряд дополнительных обследований:
- Биохимический анализ крови. Производится определение электролитов крови: кальция, фосфора, железа, натрия. Отсутствие существенных отклонений позволяет исключить общие обменные нарушения в организме, приводящие к отложению кальция.
- Определение уровня паратгормона . Нормальные показатели концентрации гормона в крови исключают наличие гипопаратиреоза, псевдогипопаратиреоза, как наиболее распространённых причин кальцификации.
- УЗИ щитовиднойи паращитовидных желёз. У пациентов с болезнью Фара эхоскопическая картина остается в пределах нормы, что исключает связанные с поражением этих желёз гормонально-обменные нарушения.
- ТКДГ церебральных сосудов. Необходима для оценки мозговой гемодинамики, выявления хронической церебральной ишемии как первопричины дегенеративных изменений, сопровождающихся кальцификацией.
- ПЦР-исследования. Направлены на выявление токсоплазмы, цитомегаловируса и других инфекционных агентов, способных вызывать воспалительные изменения мозговых тканей с образованием кальцификатов.
Диагноз болезнь Фара правомочен после исключения вторичного характера церебральной кальцификации, наблюдающейся при эндокринных (гипопаратиреоз, псевдогипопаратиреоз, гипотиреоз), сосудистых (атеросклероз, амилоидоз сосудов), инфекционных (краснуха, цистицеркоз, токсоплазмоз, цитомегалия) заболеваниях. Дифференциальная диагностика проводится также с болезнью Галлервордена-Шпатца, туберозным склерозом.
Лечение болезни Фара
Поскольку патогенез заболевания остаётся неясным, терапия имеет преимущественно симптоматический характер. С целью улучшения обменных процессов применяются стимуляторы тканевого метаболизма (ацетилкарнитин, глютаминовая кислота, комплекс L-цитруллин+малат, никотинамид), цитопротекторы (рибофлавин, янтарная кислота, мельдоний). При симптомах паркинсонизма предпочтительно назначение фармпрепаратов леводопы, при гиперкинезах — холинолитиков, бензодиазепинов. Наличие эпилептических приступов служит показанием к лечению современными антиконвульсантами (леветирацетамом). В комплексной терапии применяется лечебная физкультура, водолечение, когнитивные тренинги.
Клинически проявленная болезнь Фара рассматривается как хроническое нейродегенеративное заболевание. Прогноз выздоровления неблагоприятный, однако, при должном уровне поддерживающей симптоматической терапии состояние пациентов длительное время остаётся удовлетворительным. Субклинический вариант не сказывается на здоровье и когнитивных способностях больного, может быть случайной находкой при проведении компьютерной томографии. Специфические меры, позволяющие предупредить развитие болезни, не разработаны.
Гальваноз - симптомы и лечение
Что такое гальваноз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гордеевой Анны Васильевны, стоматолога-ортопеда со стажем в 10 лет.
Над статьей доктора Гордеевой Анны Васильевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Полость рта представляет собой сложную биологическую среду. В её мягких тканях и на границе со слюной протекает огромное количество электрохимических процессов. Одним из них является образование гальванических микротоков — слабых электрических импульсов. Они возникают при контакте слюны с установленными во рту металлическими конструкциями. Это нормальный процесс, но при усилении микротоков могут развиться различные заболевания, и в первую очередь — гальваноз. Раньше эту болезнь называли непереносимостью сплавов металлических включений в полости рта.
Гальваноз — это стоматологическое заболевание, которое возникает в результате усиленного воздействия гальванических токов на ткани ротовой полости. Такой ток появляется на фоне электрохимического взаимодействия металлических зубных конструкций со слюной.
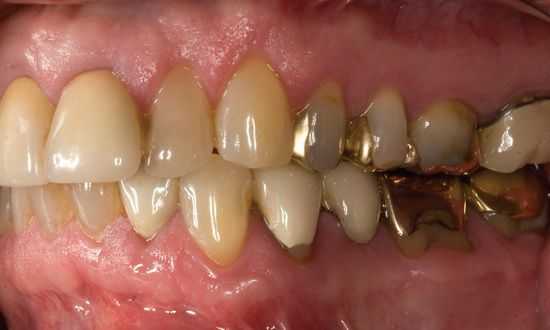
Для этого патологического состояния характерными симптомами являются: металлический привкус во рту, сухость слизистой ротовой полости, искажение вкуса и жжение языка. Нередко при гальванозе отмечаются такие неврологические нарушения, как головные боли, повышенная раздражительность и др.
Первые симптомы пациенты начинают замечать уже через 1-2 месяца после установки металлических протезов из нержавеющей стали, бюгельного хромокобальтового протеза, повторной ортопедической процедуры с применением нового мостовидного протеза, изготовленного из сплава золота. Реже гальваноз возникает после использования других металлически сплавов.
Анализ клинических исследований показал, что "непереносимость" некоторых материалов коронок и зубных протезов свойственна 15-43 % людей [15] .
Современные стоматологи выделяют несколько основных причин развития гальваноза после протезирования металлическими конструкциями:
1. Наличие гальванического элемента . Факторами его образования являются:
- отличие электродного потенциала разных металлов, входящих в состав сплава, используемого для изготовления протеза;
- разный состав одинаковых металлических сплавов;
- структурное отличие одинаковых сплавов металлов;
- нарушение технологии изготовления материала;
- низкое качество материалов;
- врачебные ошибки во время установки или внедрения материалов (например, изготовление бюгельного протеза при наличии во рту разнородных металлов).
2. Токсическое влияние тяжёлых металлов и микроэлементов , в частности ионов меди, хрома, кадмия и др.
3. Индивидуальные особенности организма человека и наличие определённых заболеваний :
- индивидуальная непереносимость отдельных компонентов металлического протеза;
- своеобразные электролитные свойства слюны;
- наличие хронических очагов инфекции — кариеса , пародонтита , кандидоза и др.;
- заболевания внутренних органов, в частности пищеварительной системы — хронический гастрит , язва желудка , язва двенадцатиперстной кишки и др.;
- нарушения личной гигиены полости рта.
Гальваноз относится к числу патологических состояний, причины развития и патогенез которых на сегодняшний день остаётся до конца не изученным. Несмотря на этот факт, стоматологи чётко знают основные симптомы недуга и обладают достаточной базой для проведения его эффективного лечения [2] [3] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
При гальванозе у человека уже через 1-2 месяца после протезирования возникают жалобы следующего характера:
- ме таллический привкус во рту, который присутствует постоянно;
- ощущение кислоты, которое усиливается после употребления кислой пищи;
- чувство жжения или покалывания кончика языка и его боковых поверхностей — связанно с наличием в нём множества рецепторов;
- боль в области внутренней поверхности щёк;
- сухость слизистых оболочек ротовой полости или, наоборот, гиперсаливация (повышенное слюноотделение), вызванные нарушением регуляторной работы центральной нервной системы;
- головная боль;
- нервозность, раздражительность, быстрая нервная возбудимость; ;
- общая слабость;
- канцерофобия — навязчивый иррациональных страх развития онкозаболевания (возникает из-за стресса на фоне гальваноза; с возрастом вероятность развития патологического страха перед онкозаболеваниями увеличивается).
Нарушение вкусовой чувствительности/или извращение вкуса — довольно частый симптом гальваноза. Он наблюдается в 60 % клинических случаев заболевания. Данный признак проявляется искажённым восприятием вкусов пищи, когда сладкое кажется горьким, а кислое — солёным.
Известно, что вкусовые качества продуктов питания и напитков зависят от их химического состава. К примеру, достаточная концентрация ионов Н воспринимается как кислый вкус, а ионов ОН — как щелочной; наличие свободных ионов предаёт солёный вкус, за горький привкус пищи отвечают 1-3 и 5-7 группы микроэлементов периодической системы Менделеева (литий, магний, хром), а за её сладкие свойства — представители 3-5 группы (титан, цирконий). Если при гальванозе параллельно действуют ионы, отвечающие за сладкий и горький вкус, то во рту возникает ощущение солёного привкуса либо человек вообще ничего не ощущает.
Симптомы галь ваноза более выражены в утреннее время. Наиболее часто болезнь сопровождается поражениями слизистых оболочек рта:
- гиперкератозом — утолщением (ороговением) слизистой с появлением на ней белых участков;
- эрозиями и язвами.
Очаги изъязвлений с признаками местного воспаления локализуются в основном на кончике языка или его боковых поверхностях, а также на губах, нёбе, внутренней поверхности щёк [1] [4] [5] [11] .
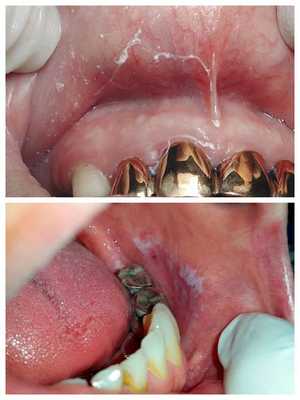
Патогенез гальваноза
Металличес кая зубопротезная конструкция представляет собой сплав металлов. Находясь в полости рта, он может подвергаться коррозии (разрушению) или другим повреждениям. Вступая в реакцию со слюнной жидкостью, протез превращается в источник микротоков, подобный гальванической батарейке. В результате на слизистой полости рта начинает распространяться электрический ток.
В основе коррозии лежит ряд окислительно-восстановительных реакций, в ходе которых металлы отдают свои ионы в раствор электролита (в данном случае — в слюну) и быстро окисляются. Легче всего этому процессу поддаются металлы с наиболее высоким негативным потенциалом. Так, железо более склонно к окислению, нежели медь, марганец окисляется сильнее хрома, а никель — олова. Чем сильнее свойство металла к окислению, тем выше его химическая активность.
Слюна, являясь сложной биохимической средой, принимает на себя роль электролита — токопроводящего вещества. Она содержит:
- воду (около 97 % состава);
- органические и минеральные соединения;
- ферменты;
- свободные аминокислоты;
- микро- и макроэлементы (натрий, калий, кальций, железо, серебро и другие);
- неорганические вещества, в состав которых входят отрицательные ионы фтора, хлора и брома;
- витамины группы В, С, Н.
Слюнная жидкость имеет выраженные буферные свойства, благодаря чему она нейтрализует кислоты и щёлочи. При употреблении растительной и белковой пищи буферные свойства слюны усиливаются, а при приёме углеводов и потере элементов зубного ряда — снижаются. В норме рН слюны находится в пределах 5,0-8,0.
Как электролит слюна принимает активное участие в электрохимических процессах между протезами в полости рта. Продукты таких реакций (гальванотоки, микроэлементы) и являются причиной появления признаков гальваноза. При этом появляющиеся в результате коррозии оксиды металлов (золота, хром-кобальта, стали) негативно влияют на состояние организма, что приводит к развитию различных осложнений [7] [8] [11] .
Схематично патогенез гальваноза можно изобразить следующим образом:
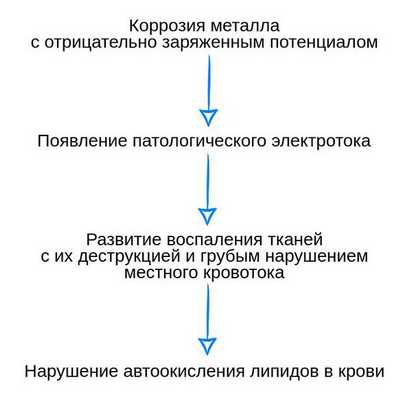
Классификация и стадии развития гальваноза
Согласно современной классифи кации, существует две формы гальваноза: типичная и атипичная (скрытая).
При атипичной форме гальваноза потенциометрические показатели в ротовой полости, такие как электрическая проводимость слюны, сила тока, количество и активность заряженных частиц, создающих электрический потенциал, возр астают в 3-4 раза по сравнению с нормой. При таком варианте развития событий пациенты предъявляют периодические или совсем ре дкие жалобы на жжение языка, сухость во рту, общую слабость. Как правило, у больных присутствует только один из признаков недуга, который уже спустя несколько месяцев обрастает осложнениями в виде аллергических реакций на металлы и формированием продуктов их коррозии.
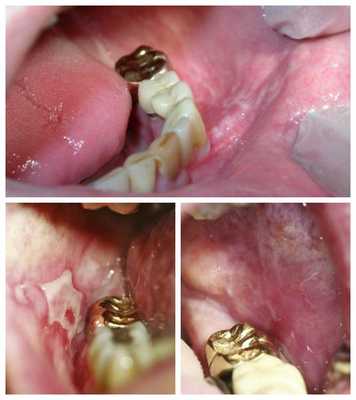
Атипичная форма гальваноза относится к числу трудно узнаваемых заболеваний. В результате своего длительного существования и отсутствия адекватной терапии она может провоциро вать рост опухолей, появление воспаленных участков на слизистых оболочках, их изъязвления. При определённых обстоятельствах атипичный вариант гальваноза трансформируется в его типичную форму.
Типичный гальваноз проявляется повышением потенциометрических показателей более чем в 4 раза и сопровождается стойкой клиникой заболевания с ярко выраженными симптомами местного и общего характера. Чаще всего этим видом гальваноза страдают пациенты, у которых при обследовании диагностируются признаки коррозии металлов, обширные дефектные участки стирания в несъёмных зубных протезах, большое количество сколов на них.
К последствиям типичного гальваноза специалисты относят аллергические реакции на металлы и развитие опухолей в области ротовой полости (как доброкачественных, так и злокачественных), а также воспалительных процессов в околочелюстных мягких тканях — гингивита и папиллита. Запущенные формы гальваноза в 100 % случаев сопровождаются местным остеопорозом костей челюсти [2] [6] .
Осложнения гальваноза
Постоянным спутником гальваноза является снижение иммунитета. Токи, возникающие в полости рта, негативно воздействуют на полезные бактерии микрофлоры полости рта. Это способствует развитию болезнетворных бактерий и образований по типу грибковых. В результате ослабевания общей стойкости организма к инфекционным агентам у пациента часто возникают следующие осложнения местного и общего характера:
- гингивит — острое воспаление дёсен, которое сопровождается их отёчностью и кровоточивостью;
- папиллит — воспалительный процесс одного или нескольких сосочков десны;
- токсическийстоматит — раздражение слизистых оболочек ротовой полости, вызванное действием "тяжёлых" металлов; на губах и слизистых оболочках;
- частые простудные заболевания с выраженными признаками общей интоксикации — головной болью, слабостью, повышением температуры и др.;
- активация хронических очагов инфекции — синуситов, бронхитов и др.
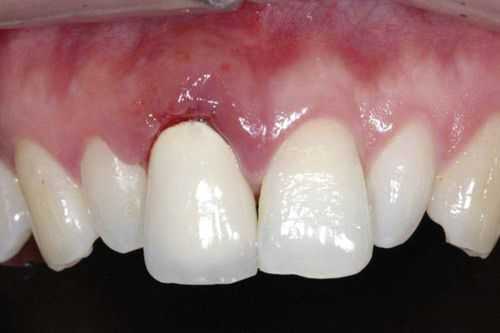
Чем опасен гальваноз в полости рта
Если игнорировать первые симптомы гальваноза и не предпринимать по отношению к ним терапевтических манипуляций, заболевание обрастает общими осложнениями, которые на практике проявляются аллергическими реакциями, а также образованием зон опухолевого роста с высоким риском малигнизации — перерастания опухоли в злокачественное новообразование [9] .
В процессе определения диагноза врач учитывает особенности клинической картины, проводит детальный осмотр полости рта, а также ряд лабораторно-инструментальных исследований.
При осмотре полости рта и металлических конструкций в большинстве клинических случаев врач обнаруживает симптомы непереносимости протезов, признаки изменения самой конструкции, нарушения технологии её изготовления. Но самым важным этапом диагностики гальваноза является лабораторно-инструментальное обследование . Оно включает в себя несколько моментов:
- изменение величины разности потенциалов между конструкциями из металла и слюной с помощью специального оборудования — вольтметра, потенциометра, амперметра (основной диагностический критерий заболевания);
- измерение pH слюны путём использования ионометра и рН-метра — позволяет определить концентрацию ионов водорода в секрете слюнных желёз;
- оценка минерального состава слюны с использованием метода спектрального анализа.
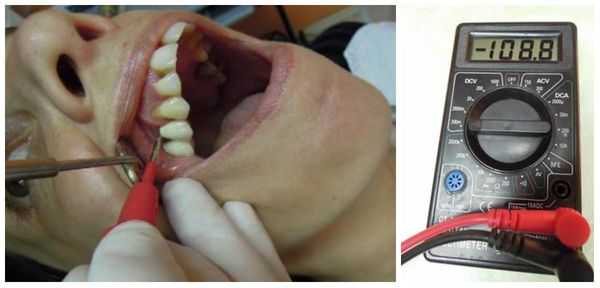
Если человек страдает гальванозом, то разница потенциалов в его ротовой полости составляет 120-150 мВ, также наблюдается сдвиг рН в кислую сторону. При этом величина гальванических микротоков напрямую не связана с выраженностью патологических симптомов болезни.
Немаловажное значение в процессе определения гальваноза имеет дифференциальная диагностика. Заболевание следует отличать от следующих патологий:
- . При гальванозе у пациентов отмечаются жалобы на ощущение жжения в зоне языка, а при глоссалгии людей беспокоит боль в данной области, а также отёк покрасневших слизистых оболочек ротовой полости и повышение тягучести слюны.
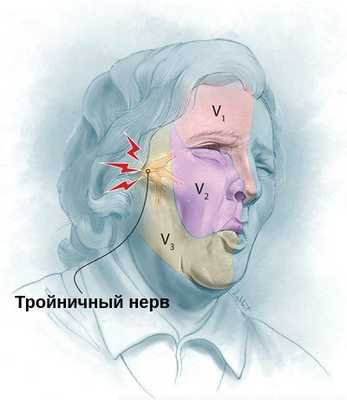
- Неврит языкового нерва и невралгия тройничного нерва . При последней патологии болевые ощущения возникают в курковой области во время еды или разговора. При неврите пальпация языка резко болезненна, что не характерно для гальваноза.
- Токсические и аллергическиестоматиты . Они возникают как реакция на зубопротезные конструкции. При стоматите у пациентов изменяется показатели общего анализа крови — повышение СОЭ (скорости оседания эритроцитов) не более чем на 20 мм/ч, уменьшение или же незначительное повышение количества лейкоцитов, содержание палочек, моноцитов, лимфоцитов и плазмоцитов выше нормальных значений. При гальванозе подобные нарушения отсутствуют [10][12][13][14] .
Лечение гальваноза должно быть комплексным и включать в себя несколько терапевтических моментов:
- устранение причины заболевания путём удаления металлических протезов, коронок и т. п.;
- ликвидация проявлений местных патологических реакций;
- повышение иммунитета.
Перед началом лечения врач проводит тщательный осмотр всех элементов зубопротезной конструкции и определяет проблемные участки. Затем он удаляет повреждённые коррозией изделия, которые состоят из разнородных металлов. Если подобные лечебные мероприятия не приносят желаемого эффекта, стоматолог извлекает протезы полностью и заменяет их полноценной конструкцией из однородного материала.
Обязательным этапом терапии гальваноза является лечение полости рта, медикаментозная коррекция участков воспаления и оперативное лечение опухолевого процесса (в случае необходимости). Всем пациентам, которые страдают разными формами гальваноза, в обязательном порядке назначают препараты местной и общей иммунотерапии.
Медикаментозное лечение гальваноза
Применяются антигистаминные (Супрастин, Зодак, Зиртек) и противовоспалительные препараты (Нимесил, Ибупрофен, МИГ). Все лекарства нужно принимать строго по назначению врача с учётом сопутствующих заболеваний и совместного влияния препаратов на организм.
Общеукрепляющие средства и поддержание иммунитета
Общеукрепляющие средства подбираются терапевтом индивидуально. Чтобы восстановить кишечную микрофлору, применяются пробиотики (Бак-Сет форте, Линекс, Бифиформ). Также могут быть назначены витамины В1, В6, аскорбиновая кислота и рекомендован курс плазмолифтинга. Важно, чтобы пациент сбалансировано питался, полноценно высыпался, соблюдал режим труда и отдыха.
Прогноз. Профилактика
При своевременной диагностике заболевания и правильной тактике лечения у пациентов есть все шансы для полного выздоровления и полноценного восстановления жевательной функции после смены металлических протезов на конструкции, выполненные из гипоаллергенных материалов.
Предупредить гальваноз намного проще, чем вылечить. Поэтому профилактика заболевания — важный этап на пути к совершенствованию улыбки каждого пациента. Протезы из диэлектрических материалов исключают риск возникновения гальваноза, также как изготовление всех элементов конструкции из одного сплава.
Чтобы отследить гальваноз на начальных этапах его развития, когда он легко поддаётся коррекции, человеку с протезными конструкциями необходимо несколько раз в год посещать своего лечащего врача с профилактическим визитом и проводить профессиональную санацию полости рта [2] .
Также в рамках профилактики крайне важно лечить заболевания внутренних органов, особенно пищеварительного тракта. В противном случае они могут повлиять на кислотность слюны, тем самым внеся свой вклад в развитие гальваноза после установки металлоконструкций в полости рта [16] .
Читайте также:
