Газовая гангрена - инфекция вызванная Clostridium perfringens: диагностика, лечение, профилактика
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Газовая гангрена - это чрезвычайно тяжелое инфекционное осложнение раневого процесса, которое вызывается анаэробными (размножающимися без доступа воздуха) микроорганизмами из рода клостридий. Как правило, развивается при обширных ранах с размозжением тканей. Сопровождается отечностью тканей, зловонным отделяемым, отхождением пузырьков газа и выраженной интоксикацией организма продуктами тканевого распада. Диагностируется на основании клинической картины, данных инструментальных и лабораторных исследований. Показано срочное оперативное лечение - вскрытие раны лампасными разрезами, при быстром прогрессировании процесса производят ампутацию.
МКБ-10
Общие сведения
Газовая гангрена - это очень тяжелый инфекционный процесс, который развивается в результате инфицирования ран анаэробными бактериями, обитающими в земле и уличной пыли. Особенно предрасположены к возникновению газовой гангрены пациенты с обширными ранами, сопровождающимися массивным размозжением мышечной ткани, возникновением карманов и участков с плохим кровоснабжением. Лечение патологии в зависимости от причин ее возникновения осуществляют специалисты в сфере гнойной хирургии, травматологии и ортопедии и других областях медицины.
Причины
Газовая гангрена вызывается бактериями из рода клостридий, которые в норме обитают в кишечнике травоядных домашних животных, откуда попадают в землю, уличную пыль, на одежду и т. д. В отдельных случаях обнаруживаются в фекалиях и на коже здоровых людей. Размножаются только в безкислородной среде, но в присутствии кислорода могут длительное время сохраняться в виде спор.
В 90% случаев возбудителем газовой гангрены является Clostridium perfringens, остальные приходятся на долю Cl. histolitycum, Cl. oedematiens, Cl. septicum, Cl. novii, Cl. fallax и т.д. Обычно газовая гангрена развивается в результате обширных размозженных ран и травматических отрывов конечностей, реже - в результате ранений толстого кишечника и попадания инородных тел. В отдельных случаях причиной возникновения могут стать даже небольшие раны (особенно - загрязненные обрывками одежды или частицами почвы).
Классификация
С учетом местных проявлений гнойные хирурги выделяют четыре формы газовой гангрены.
- Классическая или эмфизематозная форма. Наблюдается умеренный отек, постепенно сменяющийся омертвением тканей с выделением большого количества газа. Гной отсутствует. Раневая поверхность сухая, выявляются обширные очаги некроза. Грануляций нет, на дне виднеется омертвевшая серо-зеленая, не кровоточащая мышечная ткань с трупным запахом. При надавливании из раны выделяется газ и сукровичная жидкость. Кожа в зоне поражения холодная, бледная, покрытая буроватыми пятнами. По мере прогрессирования инфекции боли в ране сначала резко усиливаются, затем чувствительность теряется. Пульс на периферических артериях исчезает, конечность приобретает бурую окраску и омертвевает.
- Отечно-токсическая форма. Сопровождается обширным, быстро распространяющимся отеком, нарастающим буквально в течение каждой минуты. Рана без гнойного отделяемого, газ выделяется в малых количествах или отсутствует. Из-за быстро нарастающего отека мышцы сдавливаются и выбухают из раны. Подкожная клетчатка зеленоватая, желеобразная, мышечная ткань бледная, кожные покровы вокруг раны холодные, блестящие, резко напряженные. По мере развития воспаления периферический пульс исчезает, конечность становится бурой, развивается омертвение.
- Флегмонозная форма. Протекает более благоприятно, может быть развиваться на ограниченном участке. Отек окружающих тканей умеренный или незначительный, на дне раны - розовые мышцы с участками некроза. Из раны выделяется гной и пузырьки газа. Кожа вокруг раны теплая, без пятен. Пульс на периферических артериях сохранен.
- Гнилостная или путридная. Развивается в результате симбиоза анаэробных и гнилостных микроорганизмов. В отличие от других форм чаще возникает не на конечностях, а на туловище. Характеризуется молниеносным течением с бурным распадом тканей. Инфекция быстро распространяется по клетчаточным пространствам, вызывая омертвение клетчатки, мышц и фасций. Из раны выделяется газ и зловонное гнилостное отделяемое с кусочками разрушенных тканей. Присоединение гнилостной инфекции обуславливает разрушение стенок сосудов, поэтому при этой форме газовой гангрены часто наблюдаются вторичные кровотечения.
Симптомы газовой гангрены
Для патологии характерно раннее бурное начало. Симптомы обычно появляются на 1-3 день после травмы. Ткани вокруг раны отекают, появляется зловонное отделяемое с пузырьками газа. Отек стремительно распространяется на соседние участки, состояние больного быстро ухудшается, отмечаются признаки отравления организма продуктами распада тканей. Без специализированной медицинской помощи смерть наступает в течение 2-3 суток с момента начала болезни.
Особенности местных и общих проявлений зависят от вида возбудителя. Для Clostridium perfringens характерно фибринолитическое, токсико-гемолитическое и некротическое течение, для Clostridium septicum - серозно-кровянистый отек тканей, малое количество выделяемого газа и интенсивное разрушение эритроцитов. Clostridium oedematiens, напротив, образует большое количество газа и при этом также оказывает гемолитическое воздействие на организм. Clostridium histolitycum отличается особой агрессивностью по отношению к живым тканям. Всего в течение 10-12 часов она способна разрушить соединительную и мышечную ткань настолько, что будут видны кости.
Разрушение эритроцитов становится причиной быстро развивающейся анемии и гемолитической желтухи. В анализах крови выявляется снижение количества эритроцитов, снижение уровня гемоглобина, лейкоцитоз со сдвигом формулы влево и преобладанием юных форм нейтрофилов. К числу наиболее постоянных местных симптомов относится отек окружающих тканей, образование газа, разрушение мышечной ткани и отсутствие классических признаков воспаления.
Диагностика
Диагноз газовая гангрена выставляется на основании клинической картины и подтверждается дополнительными исследованиями. При изучении раневого отделяемого под микроскопом обнаруживаются клостридии. Рентгенологическое обследование подтверждает наличие газа в тканях. В процессе дифференциальной диагностики исключают фасциальную газообразующую флегмону, при которой не наблюдается разрушения мышц.
Лечение газовой гангрены
Лечение включает в себя неотложное оперативное лечение в сочетании с активной общей терапией. Рану широко вскрывают лампасными разрезами (широкими продольными разрезами на протяжении всего сегмента, включающими в себя разрез кожи, подкожной клетчатки и собственной фасции). Все нежизнеспособные ткани иссекают, рану промывают раствором перекиси водорода. При наличии подозрительных участков на соседних сегментах там также производят лампасные разрезы.
Раны обязательно оставляют открытыми и рыхло дренируют марлей, пропитанной раствором марганцовки или перекиси водорода. В течение первых 2-3 суток перевязки производятся 2-3 раза в день, в дальнейшем - ежедневно. При быстром прогрессировании, вовлечении в процесс всех мягких тканей и омертвении конечности выполняется ампутация или экзартикуляция. Ампутация проводится гильотинным способом, с отсечением всех слоев на одном уровне. Рану оставляют открытой, на культе выполняют лампасные разрезы, раны дренируют, используя марлю, смоченную в растворе перманганата калия или перекиси водорода.
Сразу после постановки диагноза начинают массивную инфузионную терапию с использованием плазмы, альбумина, растворов белков и электролитов. При анемии проводят переливание крови. Антибиотики вводят в высоких дозах внутриартериально или внутривенно. В послеоперационном периоде пациентам назначают гипербарическую оксигенацию. Выполняют внутривенное введение противогангренозной сыворотки. При установленном возбудителе используют моновалентную сыворотку, при неустановленном - поливалентную.
Прогноз и профилактика
Основным средством профилактики газовой гангрены является адекватная своевременная первичная обработка раневой поверхности и назначение антибиотиков широкого спектра действия. В процессе обработки должны быть иссечены все нежизнеспособные ткани, а также дно и края раны. Следует помнить, что антибиотикотерапия обязательна при любых обширных ранах, особенно - обильно загрязненных и сопровождающихся размозжением тканей. Профилактическое использование противогангренозных сывороток недостаточно эффективно и может стать причиной развития анафилактического шока.
Пациентов с газовой гангреной изолируют, выделяют им отдельный сестринский пост, перевязочный материал немедленно сжигают, инструменты и белье подвергают специальной обработке. Споры клостридий обладают высокой устойчивостью к кипячению, поэтому инструмент следует обрабатывать в условиях повышенного давления в паровом стерилизаторе либо в сухожаровом шкафу. Любые медицинские мероприятия необходимо проводить в резиновых перчатках, которые по окончании процедуры сжигают или погружают в дезинфицирующий состав (лизол, карболовую кислоту, хлорамин).
Анаэробная инфекция
Анаэробная инфекция — крайне тяжелый инфекционный процесс, вызываемый анаэробными бактериями, который нередко заканчивается летально. Чаще всего такой тип инфекции развивается в месте тяжелых ранений и больше распространен среди больных сахарным диабетом и атеросклерозом. Почему развивается эта инфекция, как ее избежать и какие здесь возможности лечения — читайте в нашем материале.
Что это такое
Анаэробным инфекционный процесс называют тогда, когда его вызывают анаэробные бактерии. Эти микроорганизмы не нуждаются в кислороде и размножаются только в условиях его дефицита. Так как кислород в ткани приносит артериальная кровь, условием для развития инфекции является нарушение кровоснабжения. Этим можно объяснить, почему болезнь развивается в глубоких размозженных ранах и поражает конечности больных сахарным диабетом и атеросклерозом.
Наличие повреждения тканей является обязательным для анаэробной инфекции, так как только в этом случае микробы смогут преодолеть механические барьеры — кожу и слизистые оболочки.
Чаще всего анаэробная инфекция развивается в конечностях, так как они в наибольшей степени подвержены травматизации. В редких случаях возможно поражение внутренних органов, особенно при повреждении стенки кишечника, так как анаэробы это его обычные его обитатели.
Анаэробный процесс может быть запущен двумя различными типами бактерий — спорообразующими и неспорообразующими. К первым относят род Clostridium, представители которого вызывают газовую гангрену. Ко вторым — множество различных микроорганизмов: Bacteroides, Fusobacterium, Eubacterium, Peptococcus, Proteus и другие. Последние вызывают неклостридиальную анаэробную (гнилостную) инфекцию.
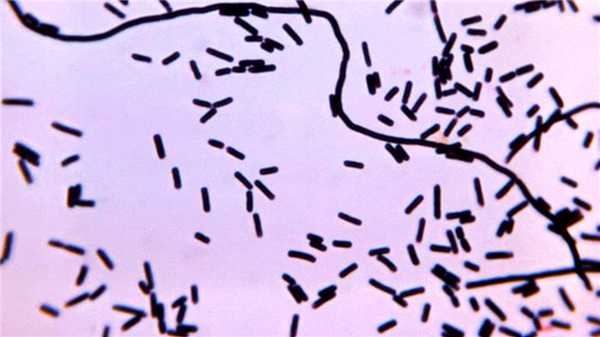
Clostridium perfringens — одни из возможных возбудителей анаэробной инфекции. Источник: PHIL CDC
Несмотря на такое деление, инфекционные процессы, вызываемые этими группами бактерий, имеют много общих черт. Существует, однако, и ряд отличий, о чем речь пойдет далее.
Для развития инфекции необходимо попадание анаэробов в рану и местное нарушение кровоснабжения, поэтому первоочередной причиной будет раневой процесс. В случае газовой гангрены инфекция часто развивается вследствие загрязнения раны землей. Помимо уличных, бытовых и боевых травм причиной могут стать:
- Постдиагностические повреждения (после пункций, эндоскопических исследований);
- Перфорация толстого отдела кишечника (часто на фоне злокачественных опухолей).
Факторы, которые могут сильно увеличить риск развития инфекции:
- Близость раны к местам естественного обитания анаэробов в организме человека: полости рта, дыхательным путям, промежности, толстому кишечнику.
- Характер травмы. Обширная травма , размозженная, с переломами костей, гематомами, попаданием инородных тел наиболее благоприятна для размножения анаэробных бактерий.
- Наличие состояний в анамнезе, предполагающих нарушение периферического кровообращения: сахарного диабета, атеросклероза. Сюда же можно отнести недавнее наложение жгута.
- Своевременность оказания медицинской помощи при травмах. Если сроки оказания помощи превышают трое суток, вероятность анаэробной инфекции существенно возрастает.
- Иммунодефицитные состояния: СПИД, лейкозы и прочие.
Симптомы
Для анаэробной инфекции характерны местные и общие симптомы, причем последние преобладают. Это объясняется большим количеством вырабатываемых анаэробами токсинов, которые попадают в кровь и вызывают сильнейшую интоксикацию. К наиболее характерным общим симптомам относят:
Местные симптомы специфичны и сильно облегчают диагностику, но их количество и выраженность варьируют. Обратим внимание на самые частые из них.
- Распирающая, давящая боль в области раны. Интенсивность ее определяется степенью поражения. Если инфекции подвержена лишь подкожная жировая клетчатка, то интенсивность боли может быть низкой. При распространении процесса на глубжележащие ткани болевые ощущения становятся очень выраженными. Стоит отметить, что эта боль не купируется приемом обычных обезболивающих.
- Нарастающий отек пораженной части тела. Прогрессирует с заболеванием. Более выражен при газовой гангрене, когда буквально через несколько часов после наложения повязки у больного возникает чувство тесноты в месте ее наложения. По аналогии с этим имеется ряд похожих симптомов для обнаружения быстро нарастающего отека. Например, симптом лигатуры, когда нить, наложенная хирургом на кожу, вдавливается в нее спустя несколько часов.
- Наличие газа в тканях в области раны. Анаэробы в ходе инфекции выделяют различные газы, которые имеют характерный неприятный запах. Врач также может обнаружить скопления газа в тканях, надавливая на кожу в пораженной области — будет слышен хруст (симптом крепитации). Газ лучше определяется при газовой гангрене.
- Характерный «безжизненный» внешний вид раны. Визуально определяются сухость и выбухание краев раневого дефекта, небольшое количество серовато-бурых выделений с неприятным запахом.
- Цвет инфицированной части тела. При газовой гангрене цвет инфицированной конечности, как правило, бледный. При неклостридиальной анаэробной инфекции пораженная область сначала бледная, а затем наблюдается ее покраснение.
Важно! Обычно указанные симптомы врачи определяют уже в стационаре при проведении обследования по поводу травмы. Самостоятельно можно обратить внимание на повышение температуры, боль и отек после травматизации — в этом случае стоит немедленно вызвать скорую помощь.
Диагностика заболевания чаще всего основана на выявлении характерных симптомов. На проведение сложных длительных лабораторных исследований для уточнения диагноза времени нет — необходимо как можно быстрее начать лечебные мероприятия.
На практике применяют следующие методы диагностики:
- Клинический анализ крови — выявляют признаки воспаления;
- Биохимический анализ крови — диагностика нарушений органов и систем, которые имеют место при интоксикации;
- Общий анализ мочи — обращают внимание на количество выделяемой мочи, которое может снизиться при почечной недостаточности;
- На ЭКГ и обзорной рентгенографии фиксируют сопутствующие патологии.
Перечисленные исследования неспецифичны и являются диагностическим минимумом при любом поступлении в стационар. Они помогают при дифференциальной диагностике и выявлении сопутствующих заболеваний, а также многое говорят о настоящем состоянии больного. Из специфичных же исследований прибегают к следующим:
- Бактериоскопическое и бактериологическое исследование — специальным образом окрашенные мазки из раны изучают под микроскопом и инкубируют в бескислородных средах для более подробного изучения возбудителя.
- Рентгенологическое исследование пораженной части тела — на снимках будут определяться скопления газа в тканях.
Поскольку бактериологические исследования длительны, их результаты становятся известны уже на этапе лечения. Для более быстрой диагностики образцы отделяемого из раны смешивают со специальными реактивами и наблюдают специфичные для разных микробов реакции.
Лечение
Лечение при анаэробной инфекции всегда подразумевает два равнозначных этапа: медикаментозный и хирургический. Остановимся подробно на каждом из них.
Медикаментозная терапия
Медикаментозное лечение направлено на устранение последствий интоксикации и уничтожение микробов. С этой целью используются различные растворы для внутривенного вливания, которые восполняют ионные потери, снижают тромбообразование, способствуют очищению крови от токсинов.
Антибактериальная терапия подразумевает поддержание в крови высоких доз антибиотиков. В лечении неклостридиальной анаэробной инфекции и газовой гангрены эффективно использование различных антибактериальных препаратов, специфичных в отношении соответствующего возбудителя. Этим объясняется ценность бактериологического исследования.
В терапии газовой гангрены также используется лечебная сыворотка в количестве нескольких доз, активная в отношении различных штаммов клостридий. При точной идентификации возбудителя применяют сыворотку, активную в отношении конкретного штамма.
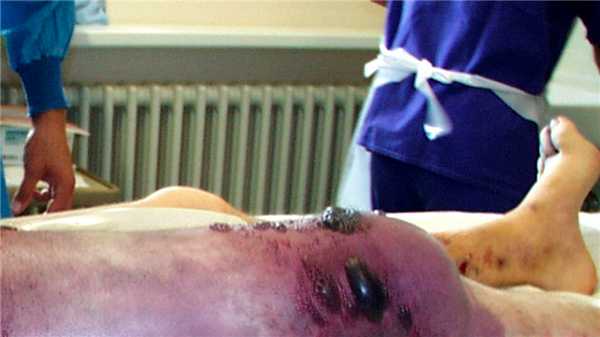
Промедление в лечении может стать плачевным — например, придется ампутировать конечность. Источник: Engelbert Schröpfer, Stephan Rauthe and Thomas Meyer / Wikipedia (Creative Commons Attribution 2.0 Generic license)
Хирургическое лечение
Оперативное вмешательство при анаэробной инфекции обязательно. Объем его зависит от распространенности процесса. Главный принцип хирургического лечения — обеспечение поступления кислорода в место развития инфекции. Для этого производят длинные разрезы, глубина которых зависит от уровня инфекционного поражения.
Так, при поражении лишь подкожной клетчатки достаточно разрезов в пределах этой ткани, при поражении мышц и фасций (своеобразных мышечных футляров из соединительной ткани) — рассекают и их. При этом разрезы оставляют открытыми, промывают и рыхло тампонируют их марлей, смоченной лекарственными препаратами. Явно безжизненные участки тканей иссекают.
Чаще всего бывает, что такого объема вмешательства достаточно, однако при поражении магистральных сосудов и далеко зашедших случаях показано удаление конечности (ампутация) или пораженного органа.
Чтобы улучшить прогноз и уменьшить объем операции прибегают к процедуре гипербарической оксигенации. Больного при этом укладывают в специальную капсулу, в которую подается кислород под высоким давлением.
Последствия запоздалого лечения
При поздних сроках начала лечения наиболее вероятным исходом заболевания становится летальный. Сильнейшая интоксикация быстро расходует защитные возможности организма — резко падает эффективность иммунитета.
Возбудители инфекции попадают в кровоток, способствуя распространению процесса и повреждению всех органов и систем. Развивается полиорганная недостаточность — процесс, при котором органы постепенно перестают выполнять свои функции. Вылечить нарушения такого масштаба практически невозможно.
Прогноз зависит в основном от степени распространения инфекции и сроков начала лечения. Если анаэробный процесс развился лишь в подкожной клетчатке (флегмона), то лечение, как правило, не составляет проблем — прогноз благоприятный.
При поражении более глубоко лежащих тканей лечение значительно усложняется, интоксикация всегда более выраженная — прогноз ухудшается, возрастает риск инвалидизации и летального исхода. Возраст и сопутствующие заболевания в этом случае приобретают большое значение для прогноза.
В значительной степени прогноз определяют сроки начала хирургического лечения и качество обработки раны на этапе оказания первичной помощи при ранениях. Важно внимательное отношение хирурга к раневому процессу и скорость принятия решения о проведении оперативного лечения при подозрении на анаэробный процесс.
При подозрении на анаэробную инфекцию возможна ее экстренная профилактика с помощью введения антигангренозной сыворотки. Такая мера имеет смысл при газовой гангрене.
Как можно понять из сказанного, самое главное, что зависит от больного и влияет на исход заболевания — это своевременное обращение за квалифицированной медицинской помощью при получении тяжелых, глубоких травм.
Заключение
Анаэробная инфекция — раневой инфекционный процесс, тяжесть и прогноз которого напрямую зависит от степени поражения тканей. Вызывают его анаэробные бактерии, которые являются частью нормальной микробиоты организма, но становятся причиной инфекционного заболевания в условиях дефицита кислорода. Боль, отек и неприятный запах — характерные симптомы такой инфекции. Болезнь хорошо подвергается лечению на ранних этапах и значительно хуже в далеко зашедших случаях. Однако своевременность обращения за помощью при травме, симптомах анаэробного процесса вкупе с внимательностью хирурга позволяют избежать усугубления инфекции и, как следствие, летального исхода и инвалидизации.
Анаэробная инфекция - это инфекционный процесс, вызываемый спорообразующими или неспорообразующими микроорганизмами в условиях, благоприятных для их жизнедеятельности. Характерными клиническими признаками анаэробной инфекции служат преобладание симптомов эндогенной интоксикации над местными проявлениями, гнилостный характер экссудата, газообразующие процессы в ране, быстро прогрессирующий некроз тканей. Анаэробная инфекция распознается на основании клинической картины, подтвержденной результатами микробиологической диагностики, газожидкостной хроматографии, масс-спектрометрии, иммуноэлектрофореза, ПЦР, ИФА и др. Лечение анаэробной инфекции предполагает радикальную хирургическую обработку гнойного очага, интенсивную дезинтоксикационную и антибактериальную терапию.
Анаэробная инфекция - патологический процесс, возбудителями которого выступают анаэробные бактерии, развивающиеся в условиях аноксии (отсутствия кислорода) или гипоксии (низкого напряжения кислорода). Анаэробная инфекция представляет собой тяжелую форму инфекционного процесса, сопровождающуюся поражением жизненно важных органов и высоким процентом летальности. В клинической практике с анаэробной инфекцией приходится сталкиваться специалистам в области хирургии, травматологии, педиатрии, нейрохиругии, отоларингологии, стоматологии, пульмонологии, гинекологии и других медицинских направлений. Анаэробная инфекция может возникнуть у пациентов любого возраста. Доля заболеваний, вызываемых анаэробной инфекцией, точно не известна; из гнойных очагов в мягких тканях, костях или суставах анаэробы высеваются примерно в 30% случаев; анаэробная бактериемия подтверждается в 2-5% случаев.
Анаэробы входят в состав нормальной микрофлоры кожи, слизистых оболочек, желудочно-кишечного тракта, органов мочеполовой системы и по своим вирулентным свойствам являются условно-патогенными. При определенных условиях они становятся возбудителями эндогенной анаэробной инфекции. Экзогенные анаэробы присутствуют в почве и разлагающихся органических массах и вызывают патологический процесс при попадании в рану извне. Анаэробные микроорганизмы делятся на:
- Факультативные. Способны выживать как в отсутствии, так и в присутствии кислорода. К ним принадлежат кишечная палочка, шигеллы, иерсинии, стрептококки, стафилококки и др.
- Облигатные. Их развитие и размножение осуществляется в бескислородной среде. Облигатные возбудители делятся на две группы:
- спорообразующие (клостридии) - являются возбудителями клостридиозов экзогенного происхождения (столбняка, газовой гангрены, ботулизма, пищевых токсикоинфекций и др.);
- неспорообразующие (неклостридиальные) анаэробы (фузобактерии, бактероиды, вейллонеллы, пропионибактерии, пептострептококки и др.). В большинстве случаев вызывают гнойно-воспалительные процессы эндогенной природы (абсцессы внутренних органов, перитонит, пневмонию, флегмоны челюстно-лицевой области, отит, сепсис и др.).
Факторы риска
Условиями, благоприятствующими развитию анаэробной инфекции, являются повреждение анатомических барьеров с проникновением анаэробов в ткани и кровеносное русло, а также снижение окислительно-восстановительного потенциала тканей (ишемия, кровотечение, некроз). Попадание анаэробов в ткани может происходить при оперативных вмешательствах, инвазивных манипуляциях (пункциях, биопсии, экстракции зуба и др.), перфорации внутренних органов, открытых травмах, ранениях, ожогах, укусах животных, синдроме длительного сдавления, криминальных абортах и т. д. Факторами, способствующими возникновению анаэробной инфекции, выступают:
- массивное загрязнение ран землей;
- наличие инородных тел в ране;
- гиповолемический и травматический шок;
- сопутствующие заболевания (коллагенозы, сахарный диабет, опухоли);
- иммунодефицит.
Кроме этого, большое значение имеет нерациональная антибиотикотерапия, направленная на подавление сопутствующей аэробной микрофлоры.
Патогенез
Основными факторами патогенности анаэробных микроорганизмов служат их количество в патологическом очаге, биологические свойства возбудителей, наличие бактерий-ассоциантов. В патогенезе анаэробной инфекции ведущая роль принадлежит продуцируемым микроорганизмами ферментам, эндо- и экзотоксинам, неспецифическим факторам метаболизма. Так, ферменты (гепариназа, гиалуронидаза, коллагеназа, дезоксирибонуклеаза) способны усиливать вирулентность анаэробов, деструкцию мышечной и соединительной тканей.
Эндо- и экзотоксины вызывают повреждение эндотелия сосудов, внутрисосудистый гемолиз и тромбоз. Кроме этого, некоторые клостридиальные токисины обладают нефротропным, нейротропным, кардиотропным действием. Также токсическое влияние на организм оказывают и неспецифические факторы метаболизма анаэробов - индол, жирные кислоты, сероводород, аммиак.
В зависимости от локализации различают анаэробную инфекцию:
- центральной нервной системы (абсцесс мозга, менингит, субдуральная эмпиема и др.)
- головы и шеи (пародонтальный абсцесс, ангина Людвига, средний отит, синусит, флегмона шеи и т. д.)
- дыхательных путей и плевры (аспирационная пневмония, абсцесс легкого, эмпиема плевры и пр.)
- женской половой системы (сальпингит, аднексит, эндометрит, пельвиоперитонит)
- брюшной полости (абсцесс брюшной полости, перитонит)
- кожи и мягких тканей (клостридиальный целлюлит, газовая гангрена, некротизирующий фасциит, абсцессы и др.)
- костей и суставов (остеомиелит, гнойный артрит)
- бактериемию.
Течение анаэробной инфекции может быть молниеносным (в течение 1 суток с момента операции или травмы), острым (в течение 3-4 суток), подострым (более 4 суток).
Симптомы анаэробной инфекции
Независимо от вида возбудителя и локализации инфекционного очага, различным клиническим формам свойственны некоторые общие черты. В большинстве случаев анаэробная инфекция имеет острое начало и характеризуется сочетанием местных и общих симптомов. Инкубационный период может составлять от нескольких часов до нескольких суток (в среднем около 3-х дней).
Типичным признаком анаэробной инфекции служит преобладание симптомов общей интоксикации над местными воспалительными явлениями. Резкое ухудшение общего состояния больного обычно наступает еще до возникновения локальных симптомов. Проявлением тяжелого эндотоксикоза служит высокая лихорадка с ознобами, выраженная слабость, тошнота, головная боль, заторможенность. Характерны артериальная гипотония, тахипноэ, тахикардия, гемолитическая анемия, иктеричность кожи и склер, акроцианоз.
При раневой анаэробной инфекции ранним местным симптомом выступает сильная, нарастающая боль распирающего характера, эмфизема и крепитация мягких тканей, обусловленные газообразующими процессами в ране. К числу постоянных признаков относится зловонный ихорозный запах экссудата, связанный с выделением азота, водорода и метана при анаэробном окислении белкового субстрата. Экссудат имеет жидкую консистенцию, серозно-геморрагический, гнойно-геморрагический или гнойный характер, неоднородную окраску с вкраплениями жира и наличием пузырьков газа. На гнилостный характер воспаления также указывает внешний вид раны, содержащей ткани серо-зеленого или серо-коричневого цвета, иногда струпы черного цвета.
Осложнения
Анаэробная инфекция часто сопровождается развитием полиорганной недостаточности (почечной, печеночной, сердечно-легочной), инфекционно-токсического шока, тяжелого сепсиса, являющихся причиной летального исхода.
Для своевременной диагностики анаэробной инфекции большое значение имеет правильная оценка клинических симптомов, позволяющая своевременно оказать необходимую медицинскую помощь. В зависимости от локализации инфекционного очага диагностикой и лечением анаэробной инфекции могут заниматься клиницисты различных специальностей - общие хирурги, травматологи, нейрохирурги, гинекологи, отоларингологи, челюстно-лицевые и торакальные хирурги. С целью определения патогенного агента и тяжести инфекционного процесса используют:
- Методы детекции возбудителя. Методы экспресс-диагностики анаэробной инфекции включают бактериоскопию раневого отделяемого с окраской мазка по Грамму и газожидкостную хроматографию. В верификации возбудителя ведущая роль принадлежит бактериологическому посеву отделяемого раны или содержимого абсцесса, анализу плевральной жидкости, посеву крови на аэробные и анаэробные бактерии, иммуноферментному анализу, ПЦР.
- Другие анализы. В биохимических показателях крови при анаэробной инфекции обнаруживается снижение концентрации белков, увеличение уровня креатинина, мочевины, билирубина, активности трансаминаз и щелочной фосфатазы.
- Инструментальную диагностику. Наряду с клиническими и лабораторными исследования, выполняется рентгенография, при которой обнаруживается скопление газа в пораженных тканях или полостях.
Анаэробную инфекцию необходимо дифференцировать от рожистого воспаления мягких тканей, полиморфной экссудативной эритемы, тромбоза глубоких вен, пневмоторакса, пневмоперитонеума, перфорации полых органов брюшной полости.
Лечение анаэробной инфекции
Комплексный подход к лечению анаэробной инфекции предполагает проведение радикальной хирургической обработки гнойного очага, интенсивной дезинтоксикационной и антибактериальной терапии. Хирургический этап должен быть выполнен как можно раньше - от этого зависит жизнь больного. Как правило, он заключается в широком рассечении очага поражения с удалением некротизированных тканей, декомпрессии окружающих тканей, открытом дренировании с промыванием полостей и ран растворами антисептиков. Особенности течения анаэробной инфекции нередко требуют проведения повторных некрэктомий, раскрытия гнойных карманов, обработки ран ультразвуком и лазером, озонотерапии и т. д. При обширной деструкции тканей может быть показана ампутация или экзартикуляция конечности.
Важнейшими составляющими лечения анаэробной инфекции являются интенсивная инфузионная терапия и антибиотикотерапия препаратами широкого спектра действия, высокотропными к анаэробам. В рамках комплексного лечения анаэробной инфекции находят свое применение гипербарическая оксигенация, УФОК, экстракорпоральная гемокоррекция (гемосорбция, плазмаферез и др.). При необходимости пациенту вводится антитоксическая противогангренозная сыворотка.
Исход анаэробной инфекции во многом зависит от клинической формы патологического процесса, преморбидного фона, своевременности установления диагноза и начала лечения. Уровень летальности при некоторых формах анаэробной инфекции превышает 20%. Профилактика анаэробной инфекции заключается в своевременной и адекватной ПХО ран, удалении инородных тел мягких тканей, соблюдении требований асептики и антисептики при проведении операций. При обширных раневых повреждениях и высоком риске развития анаэробной инфекции необходимо проведение специфической иммунизации и противомикробной профилактики.
Газовая гангрена

Газовая гангрена — тяжелая, смертельно опасная инфекция, вызываемая бактериями рода Clostridium. К счастью, в наше относительно мирное время это заболевание встречается очень редко и при своевременной диагностике все же поддается лечению. Подробности о течении заболевания, возможном лечении, профилактике и прогнозе — читайте в нашем материале.
Что такое газовая гангрена
Газовая гангрена — осложнение раневого процесса, возникающее при обсеменении раны бактериями рода Clostridium. Размножаясь в ране, бактерии способствуют некрозу (отмиранию) тканей, выделяют токсичные для человека вещества и продуцируют газ. Помимо этого вызывающие газовую гангрену микробы не только повреждают ткани в области раны, но и вызывают сильнейшую интоксикацию организма в целом. Это происходит за счет попадания в кровь продуктов их жизнедеятельности. Состояние, порой, прогрессирует настолько стремительно, что смерть пациента может наступить еще на этапе диагностики.
Чаще всего такая инфекция проявляется при обширных травматических повреждениях мягких тканей конечностей или как послеоперационное осложнение. Иногда также фиксируют и спонтанные случаи заболевания, не связанные с травмой, на фоне угнетенного иммунитета. Люди, страдающие диабетом, атеросклерозом, иммунодефицитными состояниями более подвержены инфекции. В последнее время увеличилась частота газовой гангрены у наркоманов, употребляющих инъекционные наркотики.
Газовая гангрена имела наибольшее распространение в периоды масштабных военных конфликтов. Это объясняется тем, что самая благоприятная рана для развития клостридиальной инфекции — огнестрельная. Раневой канал от пули или осколка имеет глубокий ход (края раны смыкаются), а фрагменты одежды, попадающие в рану, у солдат часто контактируют с почвой. Все это создает идеальную среду для размножения клостридий. «Газовая гангрена — спутник войны», — говорил Н. И. Пирогов, знаменитый отечественный учёный-анатом и хирург.
Причиной развития газовой гангрены является непосредственно бактерии — клостридии. Эти микробы в норме населяют нижний отдел толстой кишки человека и многих млекопитающих, также их споры содержатся в почве. Однако для развития инфекционного процесса недостаточно попадания клостридий в рану, необходим ряд условий для их размножения.
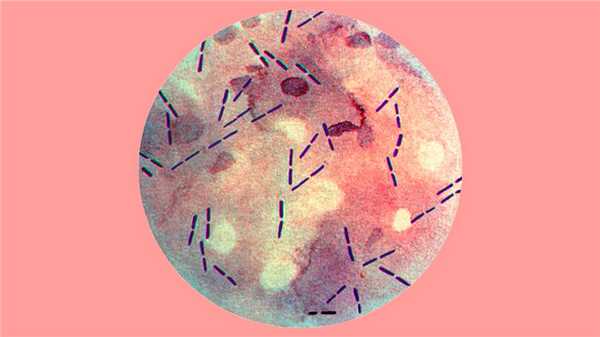
Рисунок 1. Примерно так выглядят клостридии под микроскопом. Источник: PHIL CDC
Раневой дефект должен быть достаточно глубоким, чтобы исключить возможность свободного поступления кислорода из атмосферного воздуха - возбудитель газовой гангрены жизнеспособен только в условиях полного отсутствия кислорода. Помимо этого необходимо нарушение кровоснабжения в области раны, так как насыщенная кислородом артериальная кровь губительна для клостридий. Именно поэтому таких микробов называют анаэробами — кислород им не только не нужен, но и отрицательно сказывается на жизнедеятельности. Это объясняет повышенный риск газовой гангрены конечностей у людей с диабетом и больных атеросклерозом, у которых бывают поражены сосуды и значительно нарушено кровоснабжение конечностей.
Самый частый представитель рода, вызывающий гангрену, — Clostridium perfingens. Этот вид клостридий характерен для классических случаев, когда инфекционный процесс возникает после обширных глубоких травм мягких тканей с занесением микроба в рану извне. Но заболевание также могут вызвать и другие представители этого рода бактерий.
Причиной инфекции помимо травмы могут быть и другие обстоятельства:
- Криминальный аборт. Например, газовая гангрена матки чаще возникает именно по этому поводу. Однако известны случаи заболевания после медицинских абортов, выкидышей и даже нормальных родов.
- Злокачественная опухоль толстой кишки, ее перфорация, угнетенное состояние иммунитета — объединены в одну группу, так в этих случаях имеет место спонтанная газовая гангрена, вызываемая C. septicum.
- Занесение инфекции нестерильной иглой при повторных инъекциях (нарушение правил асептики). Встречается среди инъекционных наркоманов.
Причины высокой смертности
Клостридии в ходе жизнедеятельности выделяют большое количество мощных токсинов, которые попадают в кровь и приводят к тяжелейшей интоксикации. Токсины нарушают работу всех органов, развивается недостаточность их функции. При этом микробы размножаются с огромной скоростью, выделяют еще больше токсинов и могут попадать в кровь. Так развивается сепсис — тяжелое, опасное для жизни состояние.
Также стоит учитывать, что большинство случаев анаэробной инфекции фиксируют на фоне других тяжелых состояний, которые являются жизнеугрожающими сами по себе: обширные травмы с множественными переломами и потерей крови, терминальные состояния при диабете, злокачественных опухолях.
В классификации газовой гангрены используют несколько подходов, основные из них представлены в таблице ниже.
Определяется преимущественным типом поражаемой ткани:
- Клостридиальный миозит (больше поражаются мышцы)
- Клостридиальный целлюлит (поражение жировой клетчатки)
- Смешанная форма (поражаются и мышцы, и клетчатка)
Зависит от площади распространенности процесса:
- Локализованная форма
- Распространённая форма
- Молниеносная (первые симптомы через несколько часов, летальный исход в течение 1-2 суток)
- Быстропрогрессирующая (клинические проявления развиваются в течение 2-3 суток, вероятен летальный исход на 4-6 день)
- Медленно прогрессирующая (симптомы проявляются в течение 5-6 дней, летальный исход при поздней диагностике возможен через несколько недель)
- Эмфизематозная (преобладают скопления газа)
- Отечная (преобладает отек тканей)
- Флегмонозная (в тканях накапливается гной)
- Некротическая (наблюдается гниение, расплавление тканей)
- Смешанная (отек + скопление газов)
- Газовая гангрена сопровождается характерными местными и общими симптомами. Среди ранних проявлений заболевания отмечают:
- Беспокойное поведение больного или, наоборот, апатичность;
- Повышение температуры тела, обычно до 38°C;
- Тахикардия (частый пульс);
- Боли в ране распирающего характера — больше выражены при клостридиальном миозите и меньше при клостридиальном целлюлите.
Характерные местные симптомы появляются позже, к ним относят:
- Местные и распространенные отеки, заметное увеличение конечности;
- Выбухание, сухость краев раны;
- Скудное отделяемое из раны бурого, желтого цветов с неприятным гнилым запахом;
- Крепитация — звук лопающихся пузырьков газа при надавливании на ткани в области раны;
- Симптом шпателя — «металлический» звук при поколачивании инструментом по коже;
- Симптом лигатуры — вдавливание повязки на ране или наложенной хирургом нити в кожу;
- Симптом пробки шампанского — при извлечении тампона из раны возникает характерный звук извлекаемой из бутылки пробки.
Выраженность симптомов варьирует в зависимости от возбудителя и клинико-морфологической формы заболевания. Иногда присутствует сильный отек пораженной области, но признаков скопления газа, характерного для анаэробного процесса, практически не обнаруживается. Возможна и обратная ситуация.
Отягчающие состояния
Диагностика инфекции часто бывает запоздалой, поскольку инкубационный период у клостридий очень короткий (от нескольких часов), а силы докторов направлены на борьбу с первопричиной — травмой. К тому же медленно прогрессирующие формы далеко не сразу дают характерную симптоматику. Все это обуславливает прогрессирование процесса и развитие отягчающих состояний, которые вытекают друг из друга. Речь идет о сепсисе и полиорганной недостаточности.
Сепсис — состояние, при котором воспалительная реакция развивается во всем организме. При этом бактерии из патологического очага попадают в кровь и разрушаются в ней защитными силами организма. Из разрушенных бактерий высвобождаются токсины, которые при газовой гангрене и так в избытке попадают в кровь из раны. Как итог — токсины повреждают клетки организма, что нарушает их функцию и функции органов, из которых они построены, таким образом развивается полиорганная недостаточность (ПОН). Это тяжелейший синдром, при котором нарушается работа всех органов и систем, что закономерно приводит к летальному исходу.
Довольно часто происходят случаи вторичной инфекции, когда рана повторно инфицируется на этот раз уже аэробными бактериями: стафилококками, стрептококками и т.д. Этот факт увеличивает объем основного лечения.
Диагноз, как правило, ставится симптоматически, так как время диагностики должно быть минимально. Из всех перечисленных выше симптомов хирурги особенно обращают внимание на триаду:
- Сильная боль в ране;
- Увеличение объема конечности;
- Повышение температуры тела.
Важно! При самостоятельном обнаружении указанных симптомов после получения травмы — незамедлительно вызывать скорую помощь.
Для подтверждения диагноза прибегают к бактериоскопическому и бактериологическому исследованиям — мазок из раны исследуют под микроскопом, инкубируют в специальных средах для идентификации возбудителя. С этой же целью применяется серодиагностика — возбудителя идентифицируют в материале из раны с помощью специальных диагностических реактивов.
Также в диагностике используется рентгенологическое исследование, которое визуализирует газ, скопившийся в тканях. Структура тканей при этом воздушная и напоминает пчелиные соты.
Лечение при газовой гангрене — комплексное, включает два основных компонента: хирургический и медикаментозный. Больного изолируют в отдельную палату или бокс во избежание распространения инфекции среди пациентов медицинского учреждения.
При газовой гангрене хирургическое лечение обязательно и выполняется в экстренном порядке, объем вмешательства зависит от тяжести и формы заболевания.
В первую очередь под анестезией производят глубокое и широкое рассечение раны для обеспечения поступления в нее кислорода. Некротизированные участки тканей подвергаются удалению. Раневая полость обрабатывается антисептическими препаратами и дренируется. После выполняемых манипуляций никогда не накладывают швы — раны должны быть открытыми. Если таких мероприятий оказывается недостаточно и инфекция продолжает прогрессировать, прибегают к широким лампасным разрезам (это значит, что их глубина достигает мышечной ткани), идущим вдоль всего сегмента конечности.
К сожалению, в далеко зашедших случаях клостридиального миозита с поражением магистральных сосудов даже такие меры могут не принести результата. В таком случае прибегают к самой радикальной процедуре — ампутации.
Как можно понять из сказанного, тяжесть хирургического лечения определяется тем, насколько далеко прогрессирует гангрена. В любом случае, открытые раны заживают долго и, соответственно, дольше приносят болевые ощущения. Ситуация усугубляется тем, что оперативные процедуры могут по необходимости повторяться.
Медикаментозное лечение
Одновременно с хирургическим вмешательством немедленно приступают к медикаментозной терапии. Внутривенно в высоких дозах вводят лечебную сыворотку против наиболее распространенных штаммов клостридий, а при установленном возбудителе — против конкретного штамма. Помимо этого интенсивно проводится дезинтоксикационная терапия — внутривенно вводят до 4 литров жидкости, содержащей растворенные ионы, белки, препараты, улучшающие микроциркуляцию (кровообращение в капиллярах), и другие необходимые организму вещества.
Антибиотикотерапия включает применение групп антибиотиков, активных в отношении анаэробных бактерий: пенициллины, метронидазол, карбапенемы и др. В крови постоянно поддерживается стабильно высокая концентрация препаратов.
В целях купирования болевого синдрома применяют нестероидные противовоспалительные препараты (НПВП), наркотические анальгетики.
Гипербарическая оксигенация
Гипербарическая барокамера представляет собой капсулу, в которой больной дышит кислородом под высоким давлением. Данный метод лечения позволяет повысить концентрацию кислорода в крови, что положительно влияет на регресс газовой гангрены. Процедура помогает значительно снизить необходимость дальнейших хирургических вмешательств, в том числе ампутации.
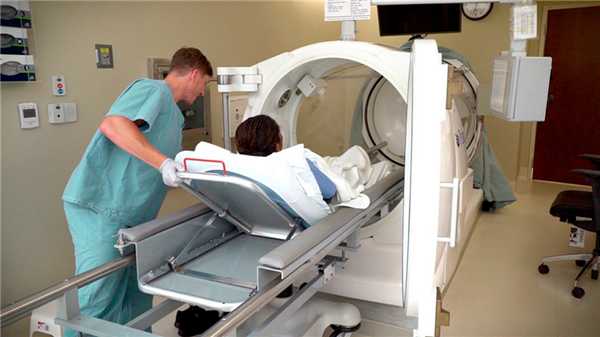
Рисунок 3. Барокамера. Источник: U.S. Army photo by James Camillocci / DVIDS
Прогноз зависит от клинико-морфологической формы гангрены и своевременности предпринимаемых лечебных мер. При клостридиальном целлюлите прогноз относительно благоприятный, так как процесс распространяется медленно и хорошо подвергается лечению. Однако если инфекция достигает мышц, прогноз значительно ухудшается и возрастает необходимость в более радикальном оперативном вмешательстве. В среднем, летальность колеблется в зависимости от страны и больничного учреждения на уровне 15-40%.
Методы профилактики включают неспецифические и специфические меры. К первым относятся:
- Своевременная и качественная обработка ран медработниками, внимательное ведение пациентов с травмами;
- Усиленное наблюдение за раневыми процессами у пациентов с сахарным диабетом, атеросклерозом и иммунодефицитами;
- Соблюдение методов асептики, внимательное ведение послеоперационных больных.
Из специфических мер на данный момент используют введение антигангренозной сыворотки против наиболее распространенных штаммов возбудителей газовой гангрены. К процедуре прибегают, если имеется факт выраженного загрязнения раны или обширная травма с размозжением тканей и множественными переломами.
Газовая гангрена — тяжёлое инфекционное осложнение раневого процесса, которое чаще всего возникает после обширных глубоких травм конечностей и характеризуется высокой летальностью. При этом повышается температура тела, нарастают отек и боль в пораженной области. Больные атеросклерозом, сахарным диабетом и иммунодефицитами находятся в группе повышенного риска. Тяжесть процесса напрямую зависит от формы заболевания и оперативности хирургической помощи, от этого же зависит и успех лечения. Тяжелые формы заканчиваются в лучшем случае инвалидизацией. Несмотря на это, современная медицина и отсутствие масштабных военных конфликтов свели распространенность газовой гангрены к минимуму. Имеющиеся редкие случаи инфекции, при своевременной госпитализации и отсутствии других тяжелых состояний, подвергаются комплексному лечению с достаточно высокой эффективностью.
Гангрена

Очернение кожи пальцев, стопы или других участков тела зачастую является одним из первых признаков гангрены - очень опасного заболевания, которое без своевременного лечения может привести не только к потере части конечности, но и к смерти. Поэтому уже при первых признаках его развития нужно немедленно обратиться за медицинской помощью.
Что такое гангрена?
Гангрена представляет собой участок омертвения тканей организма, черного или темно-фиолетового цвета (рис. 1). Чаще всего поражаются пальцы рук и ноги, кисти, стопы, реже - внутренние органы, такие как легкие или кишечник.
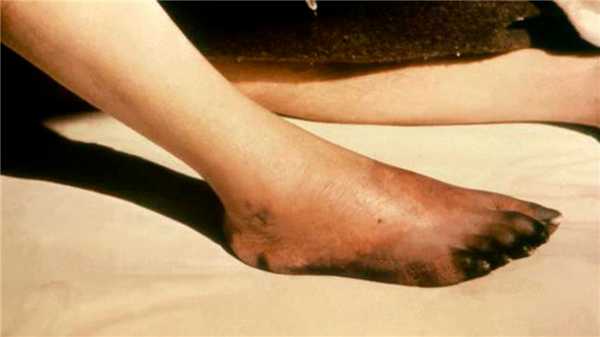
Рисунок 1. Гангрена стопы. Источник: PHIL CDC
В основе развития гангрены всегда лежит один из трех основных пусковых факторов или их комбинация: нарушение кровоснабженияа, инфекция и травматическое повреждение тканей.
Нарушение кровоснабжения
Это одна из основных причин развития гангрены дистальных отделов конечностей (пальцев рук и ног, кистей, стоп) и внутренних органов. Кровь обеспечивает доставку кислорода и питательных веществ ко всем органам и тканям организма. Соответственно, при спазме или тромбозе сосудов и нарушении кровоснабжения в них развивается ишемия (изменения, вызванные дефицитом кислорода и питательных веществ), а затем начинается отмирание тканей - некроз.
Причинами нарушений кровообращения могут быть:
- атеросклероз,
- сахарный диабет,
- заболевания периферических артерий (облитерирующий эндартериит),
- болезнь или синдром Рейно.
Инфекции
Одна из частых причин развития гангрены - инфекционные (чаще всего - бактериальные) заболевания. Наиболее распространенным примером служит газовая гангрена, которая провоцируется клостридиями (Clostridium perfringens). Однако на фоне нарушения нормальной работы иммунной системы (иммунодефицитных состояний) вызывать развитие патологии могут и другие нелеченные инфекции.
Травматические повреждения
Менее распространенный вариант происхождения заболевания - тяжелые повреждения кожи и расположенных под ней мягких тканей. Кроме этого, поврежденные области становятся «входными воротами» для инфекций - местом проникновения бактерий в организм.
Развитием гангрены могут осложняться тяжелые травмы с синдромом длительного сдавливания (например - при ДТП или катастрофах), обморожения, термические и химические ожоги. В редких случаях она возникает после перенесенных операций, когда не соблюдаются правила асептики и антисептики и не используется профилактическая терапия антибиотиками.
Кто в группе риска?
Существует ряд факторов риска, напрямую или косвенно повышающих вероятность развития гангрены.
Сахарный диабет
Высокий уровень глюкозы в крови (гипергликемия), обусловленный дефицитом инсулина, способствует развитию гангрены сразу по нескольким причинам.
Во-первых, избыточный уровень сахара повреждает стенки кровеносных сосудов, препятствуя току крови в них. Из-за этого в отдаленные участки тела не поступает должного количества кислорода и питательных веществ.
Во-вторых, гипергликемия приводит к поражению периферических нервов и нарушению чувствительности. Чаще всего - нижних конечностей. За счет этого повышается риск травматизации.
В-третьих, при сахарном диабете страдают функции иммунной системы, из-за чего процесс заживления даже небольших порезов и ссадин существенно затягивается, снижается сопротивляемость организма инфекциям. Как результат, высокий риск некроза нижних конечностей. У этого осложнения диабета существует даже собственное название - «диабетическая стопа».
Ожирение
Ожирение связано с нарушением нормального метаболизма в организме, из-за чего оно часто ассоциируется с сахарным диабетом, атеросклерозом и дисфункцией иммунитета. Также избыточное количество жировой ткани приводит к механическому сдавливанию кровеносных сосудов, тем самым нарушая кровоснабжение дистальных отделов конечностей. Кроме этого, на фоне ожирения ухудшается заживление ран и, соответственно, повышается риск развития инфекций.
Слабость иммунной системы
Если иммунная система не способна полноценно выполнять свои функции, даже незначительные инфекционные заболевания могут приводить к опасным осложнениям, в том числе - к гангрене.
К иммунодефицитным состояниям, помимо ранее упомянутых ожирения и сахарного диабета, относятся:
- Инфицирование ВИЧ и СПИД.
- Длительное злоупотребление алкоголем, курение. Они также напрямую повреждают кровеносные сосуды, повышая риск развития гангрены.
- Употребление инъекционных наркотиков, таких как героин.
- Злокачественные опухоли и их лечение: химиотерапия, лучевая терапия.
- Аутоиммунные патологии и терапия глюкокортикостероидами.
- Возраст старше 60 лет.
- Почечная недостаточность.
- Врожденные нарушения иммунной системы.
Важно! Существуют данные, указывающие на возможность развития гангрены пальцев рук и ног на фоне COVID-19. Вероятная причина - нарушение свертываемости крови на фоне коронавирусной инфекции и образование тромбов в артериях малого диаметра.
В зависимости от причин развития, внешних характеристики и характера течения принято выделять следующие виды гангрены:
- Сухая гангрена. Чаще всего встречается у людей с аутоиммунными и сосудистыми патологиями. Основная локализация - дистальные отделы конечностей. С инфекциями, как правило, не связана.
- Влажная гангрена. Практически всегда обусловлена инфекцией или вторичным инфицированием ран после ожогов, обморожений или сухой формы заболевания. Склонна к быстрому распространению.
- Газовая гангрена. Редкий, чрезвычайно опасный вариант гангрены. Причина возникновения - травмы с инфицированием глубоких тканей клостридиями, которые в процессе своей жизнедеятельности выделяют газ.
- Внутренняя гангрена. Это вариант заболевания, при котором вследствие нарушения кровоснабжения происходит отмирание внутренних органов, чаще всего - аппендикса, участков кишечника, желчного пузыря, легких.
- Гангрена Фурнье. Разновидность заболевания, при которой возникает некроз половых органов. Чаще всего наблюдается у мужчин и связана с инфекциями мочеполовой системы.
- Гангрена Мелени. Сопровождается поражением кожи. Возникает спустя 1-2 недели после перенесенных оперативных вмешательств или незначительных травм. Возбудителями чаще всего становятся золотистый стафилококк, β-гемолитические стрептококки группы А.
Симптомы гангрены
Несмотря на клинические особенности, можно выделить ряд симптомов, общих для всех видов гангрены. К ним относятся:
- Изменение цвета кожи в зоне поражения до темно-фиолетовых, бурых оттенков или черного цвета.
- Появление волдырей или отека в зоне поражения.
- Выпадение волос и появление выраженного блеска кожи.
- Сильная боль, парестезии (ощущение «мурашек» на коже») с последующей утратой чувствительности.
- Снижение температуры кожи в зоне поражения.
Сухая гангрена
Сухая гангрена развивается неспешно, в течение месяцев или даже лет. Первыми признаками заболевания становятся сильная боль и парестезии в пораженной области. При этом болевые ощущения зачастую настолько сильны, что подавить их удается только с помощью наркотических обезболивающих.
Далее возникают внешние изменения в виде мумификации (рис. 2). Кожа становится сухой и сморщенной, а ее цвет с телесного переходит в коричневый, бурый, темно-синий или черный. Общий объем анатомического участка, например - толщина пальцев или кисти, уменьшается. Визуально четко определяется так называемая демаркационная линия - разграничение между здоровой тканью и участком некроза. При этом выделений, неприятного запаха и нарушения общего состояния человека не происходит.
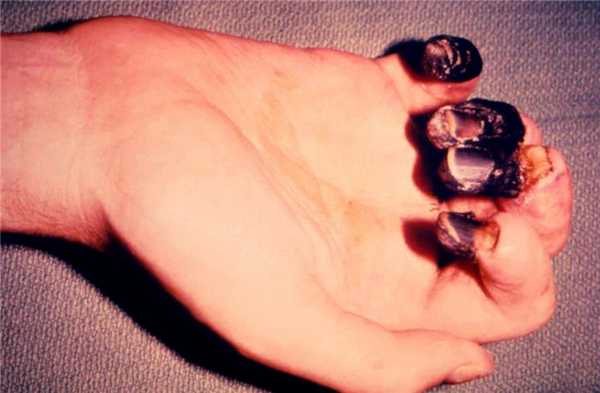
Рисунок 2. Сухая гангрена. Источник: PHIL CDC
Влажная гангрена
Для влажной гангрены характерно быстрое развитие. Внешние изменения напоминают трупное разложения с увеличением в объеме участка тела и неприятным гнилостным запахом (рис. 3). Кожа при этом становиться резко болезненной и горячей на ощупь. Далее она приобретает зеленоватый или темно-синий цвет, на ней появляются пузыри и происходит выделение гнойных масс. Локальные изменения сопровождаются повышением температуры тела, общей слабостью и недомоганием.
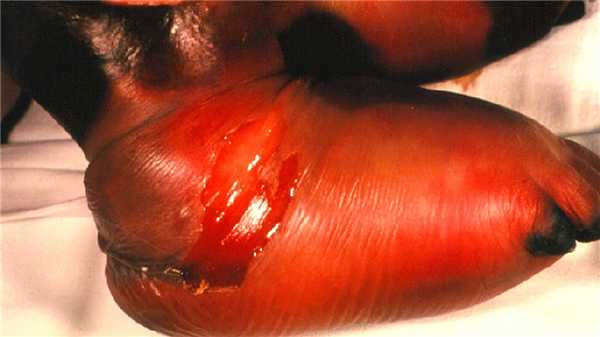
Рисунок 3. Влажная гангрена. Источник: PHIL CDC
Газовая гангрена
Газовая гангрена развивается быстро. Уже спустя 5-7 часов с момента получения травмы (инфицирования) возникают первые признаки заболевания: резкое повышение температуры тела и учащение сердцебиения. Локально отмечается изменения цвета кожи на серый или светло-синий, а зона раны становиться резко болезненной. При прогрессировании на коже в области поражения могут появляться черные пузыри. При глубоких ранах отмечается характерный «вареный» вид мышц по краям гангрены.
При надавливании на отечные края раны из них выделяются пузырьки газа с резким сладковато-гнилостным запахом. При пальпации прилегающих областей, помимо усиления боли, отмечается крепитация - характерный звук, напоминающий хруст снега. Общее состояние человека при этом быстро ухудшается.
Важно! Газовая гангрена, без быстрого удаления омертвевших тканей и начала антибактериальной терапии, может привести к смерти в течение нескольких дней или даже часов.
Внутренняя гангрена
При развитии внутренней гангрены какие-либо внешние изменения в большинстве случаев отсутствуют. При этом сильно страдает общее состояние человека, что проявляется выраженным интоксикационным синдромом: резко повышается температура тела до 39-40°C, возникает головная боль, общая слабость. Также повышается частота дыхания и сердцебиения, возникают боли в области пораженного органа.
Гангрена Фурнье
Данный вид гангрены начинается как воспаление подкожной жировой клетчатки в лобковой области и в области половых органов, что проявляется отеком и покраснением в зоне поражений. К ним быстро присоединяется резкая боль, местное повышение температуры и лихорадка. На коже появляются темно-фиолетовые очаги, сливающиеся между собой, возникает крепитация. Из половых органов могут появляться гнойные выделения.
Гангрена Мелени
Первыми признаками заболевания становиться боль или усиление болезненности в зоне травмы и незначительный отек, которые могут быть единственными проявлениями на протяжение нескольких дней. Далее участок поражения становиться плотным, кожа темнеет и на ней возникают волдыри, наполненные мутным или кровянистым содержимым.
Когда обратиться к врачу?
Гангрена - это опасное состояние, при первых признаках которого необходимо немедленно обратиться за медицинской помощью. Только в условиях медицинского учреждения может быть выполнена вся необходимая диагностика и проведено необходимое лечение.
При развитии гангрены высок риск попадания продуктов разложения тканей и бактерий в систему кровообращения. Это приводит к развитию жизнеугорающих состояний, требующих неотложной медицинской помощи - сепсиса и септического шока. Первыми их проявлениями могут быть:
- Падение артериального давления.
- Учащение сердцебиения при «слабом пульсе» - еле уловимой пульсации артерии при измерении пульса.
- Головокружение и слабость при вставании.
- Учащение дыхания, одышка и ощущение нехватки воздуха.
- Рвота и диарея.
- Появление холодного, липкого пота.
- Выраженная бледность кожи.
Лечение гангрены
Лечение гангрены комплексное и включает как медикаментозную терапию, так и оперативные вмешательства. Сюда входит иссечение пораженной ткани, профилактика инфицирования или предотвращение распространения инфекции, а также устранение проблемы, которая привела к развитию гангрены. К сожалению, ткани, подвергшиеся гангренозным изменениям, уже не могут быть восстановлены, и единственным выходом является их удаление.
Целью оперативного вмешательства является удаление мертвой ткани и предотвращение распространения гангрены. В зависимости от тяжести поражения может выполняться иссечение зоны некроза или ампутация пальца, кисти/стопы или части конечности в пределах здоровых тканей с формированием культи и возможностью подбора протеза.
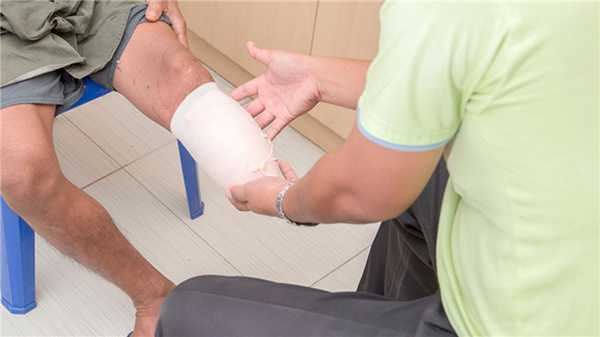
Развитие гангрены приводит к удалению пораженных тканей. Фото: Tridsanu / Depositphotos
Восстановление кровотока
В некоторых случаях может быть проведено хирургическое вмешательство для восстановления кровотока в пораженном участке. Это позволяет уменьшить зону поражения и предотвратить отмирание еще жизнеспособных тканей. Для этого используются следующие основные методы:
- Шунтирование - «обход» непроходимого сосуда за счет соединения места, расположенного дальше места закупорки, с другими артериями.
- Ангиопластика - внутрисосудистая операция, при которой специальный баллон помещается в узкую или заблокированную артерию и надувается, чтобы открыть сосуд. После этого в нее помещается стент, который поддерживает артерию в открытом состоянии.
Борьба с бактериальной инфекцией подразумевает использование антибиотиков. При гангренах предпочтительным способом их введения являются внутривенные инъекции. Это позволяет вводить более высокие дозы и обеспечивает большую вероятность попадания действующего вещества к месту поражения.
С целью подавления интоксикационного синдрома и улучшения общего состояния также проводится внутривенная капельная терапия глюкозой и плазмозаменителями. При сильной боли назначаются обезболивающие препараты из группы нестероидных противовоспалительных препаратов или наркотические анальгетики.
Гипербарическая кислородная терапия
Гипербарическая оксигенотерапия - это альтернативное метод лечения влажной гангрены, а также вариантов патологии, возникающих на фоне сахарного диабета и поражения периферических артерий. Она подразумевает использование специальных камер, наполненных кислородом под высоким давлением.
Считается, что вследствие подобного лечения высокий уровень кислорода рассеивается в кровотоке и достигает пораженных участков, а это ускоряет заживление. Также высокая концентрация кислорода может подавлять активность бактерий (в том числе - клостридий).
Прогноз
Без своевременного лечения гангрена быстро приводит к опасным осложнениям и потере пораженной части тела. При присоединении инфекции или изначально инфекционном происхождении заболевания может развиваться сепсис и происходить вторичное инфицирование внутренних органов, чаще всего - печени, почек, легких и сердца.
В то же время, при раннем восстановлении кровообращения в пораженных тканях при ишемической этиологии часто удается минимизировать ущерб и сохранить возможность к восстановлению нормальной активности и жизнедеятельности.
Профилактика
К советам, которые могут помочь предотвратить появление гангрены, относятся:
- Полноценное лечение сахарного диабета с регулярным контролем уровня глюкозы в крови.
- Контроль массы тела и питания. Избегание ожирения или истощения.
- Отказ от курения и употребления наркотиков, алкоголя.
- Соответствующая обработка любых ран и повреждений. При подозрении на инфицирование раны следует обратиться за медицинской помощью и провести профилактический курс антибиотикотерапии.
- Выбор одежды и обуви в соответствии с погодой, что поможет избежать обморожений и ожогов.
Гангрена может развиваться по разным причинам и иметь разные симптомы и развитие. Несмотря на это, она всегда чрезвычайно опасна и требует немедленного лечения. Иногда от того, насколько рано была выполнена операция, зависит не только возможность вести активный образ жизни, но и сама жизнь.
Читайте также:
