Глубокая ладонная артериальная дуга. Топография глубокой артериальной дуги ладони. Межкостные мышцы ладони.
Добавил пользователь Morpheus Обновлено: 28.01.2026
Лекция для врачей "УЗИ сосудов верхних конечностей (практическое занятие)". Лекцию для врачей проводит профессор кафедры рентгенологии и ультразвуковой диагностики Академии ПДО ФГБУ ФНКЦ ФМБА России, д.м.н., профессор Носенко Екатерина Михайловна
Дополнительный материал
Выявление заболевания артерий требует детального знания анатомии. В данной главе приводится основная информация по анатомии верхних и нижних конечностей. Излагаются нормальная анатомия, варианты развития, основные коллатеральные пути 5, приводятся иллюстрации, в основном в виде отличного качества ангиограмм с информационными блоками в подписях к ним.
Все чаще исследование анатомии и патологии артериального дерева происходит неинвазивным путем с применением компьютерной или магнитно-резонансной томографии, хотя информативность этих методов все же уступает катетерной ангиографии. В этой главе, опять же в целях обучения, мы выбрали именно ангиографические снимки, так как на них лучше визуализируются мелкие анатомические детали.
В данной главе нами используются следующие термины. «Плечо» - часть верхней конечности между плечевым и локтевым суставами, «предплечье» - область конечности между локтевым суставом и кистью, «бедро» - часть нижней конечности между тазобедренным и коленным суставами, «голень» - часть нижней конечности между коленом и голеностопным суставом.
Нормальная анатомия верхних
Нормальная анатомия верхних конечностей схематично изображена на рис. 14.1. На рис. 14.2 - 14.5 представлены ангиограммы отдельных областей артериального русла верхней конечности начиная с аорты до пальцев. Эти рисунки необходимо тщательно изучить, так как в подписях к ним содержится полезная информация.
Варианты анатомического развития
Нормальное анатомическое строение артериального дерева верхней конечности весьма вариабельно. Наиболее часто встречающиеся варианты представлены в табл. 14.1. Изучение этих особенностей нормальной анатомии поможет избежать затруднений и ошибок во время допплерографического исследования. На рис. 14.6 приводится один из примеров нормального варианта развития артериального русла.
Артериальные коллатерали
Большинство артериальных сосудов, обозначенных на рис. 14.1-14.6, могут служить путями коллатерального кровоснабжения в случае обструкции магистральных стволов.
Ниже приводятся основные пути коллатерального кровотока.
1. При обструкции проксимальных отделов подключичной артерии или плечеголовного ствола:
а) коллатеральный кровоток через артерии головы и/или шеи в подключичную артерию дистальнее места обструкции (так называемый симптом позвоночно-подключичного обкрадывания);
б) коллатеральный кровоток через артерии таза, передней брюшной и грудной стенки в подключичную артерию дистально от места обструкции.
2. При обструкции дистальных отделов подключичной или подмышечной артерии:
а) коллатеральный кровоток через артерии передней стенки грудной клетки или плеча в подмышечную артерию дистально от места обструкции.
3. При обструкции плечевой артерии или ее ветвей:
а) коллатеральный кровоток между дистальными отделами плеча и проксимальными отделами предплечья;
б) коллатеральный кровоток через среднюю треть к дистальной трети плеча и/или предплечья;
в) ретроградный кровоток через ладонную артериальную дугу.
На рис. 14.7 представлен пример коллатерального кровотока при окклюзии лучевой артерии.
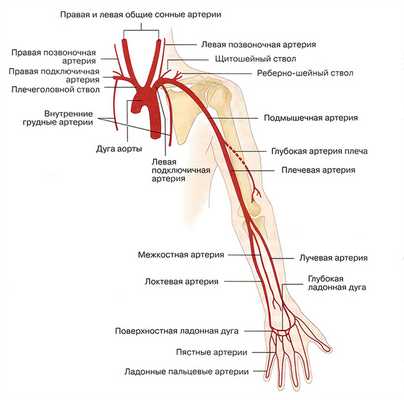
Рис. 14.1. Нормальная анатомия артерий верхней конечности. Обратите внимание на внутренние грудные артерии, которые используются для аутотрансплантации при аортокоронарном шунтировании. Глубокая ладонная артериальная дуга формируется из лучевой артерии, поверхностная ладонная дуга - из локтевой артерии. Артериальные дуги обычно анастомозируют, однако могут и не иметь анастомозов.
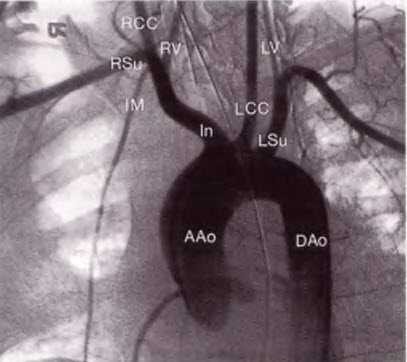
Рис. 14.2. Дуга аорты соединяет восходящий (ААо) и нисходящий отделы аорты (DАо). От дуги аорты отходят три крупных артериальных ствола: справа - брахиоцефальный ствол (In), левее - левая общая сонная артерия (LCC) и затем - левая подключичная артерия (LSu). Брахиоцефальный ствол делится на правую общую сонную артерию (ВСС) и правую подключичную артерию (RSu). Правая и левая позвоночные артерии (RV, LV) отходят от подключичной артерии, хотя на данной ангиограмме это не совсем четко видно. Внутренняя грудная артерия также отходит от подключичной артерии.
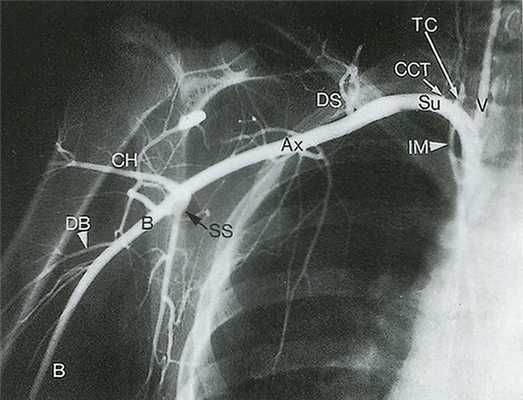
Рис. 14.3. Подключичная артерия (Su) отходит от подмышечной артерии (Ах) на уровне латерального края I ребра. Подмышечная артерия в свою очередь переходит в плечевую артерию (В) на уровне нижнелатерального края большой круглой мышцы. Заслуживают внимания такие ветви подключичной артерии, как щитошейный ствол (ТС) и реберно-шейный ствол (ССТ), поскольку при допплерографическом исследовании они могут быть ошибочно приняты за позвоночные артерии (V). Множественные ветви, кровоснабжающие мышцы лопатки, служат коллатералями при обструкции подключичной артерии или плечеголовного ствола. СН - артерия, огибающая плечевую кость; DB - глубокая артерия плеча; DS - дорсальная лопаточная артерия; IМ - внутренняя грудная артерия; SS - подлопаточная артерия.
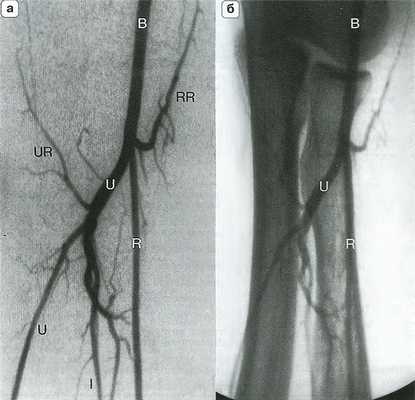
Рис. 14.4. Артериальная анатомия (а) и костные ориентиры (б) локтевого сустава. Плечевая артерия (В) делится на уровне локтевого сустава на лучевую (R) и локтевую (U) артерии. Межкостная артерия (I) является ветвью локтевой артерии, которая в некоторых случаях продолжается на кисть. RR - лучевая возвратная артерия; UR - локтевая возвратная артерия.
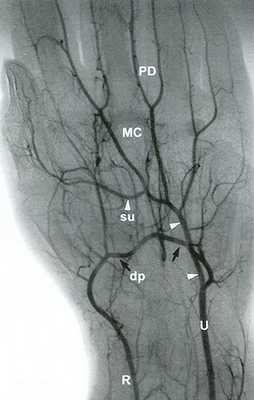
Рис. 14.5. Лучевая артерия (R) заканчивается глубокой ладонной дугой (dp - черные стрелки). Локтевая артерия (V) заканчивается поверхностной ладонной дугой (su - белые головки стрелок). Поверхностная и глубокая дуги обычно сообщаются посредством коммуникантных сосудов, что отражено на ангиограмме. Пястная артерия (МС; также называемая общей ладонной пальцевой артерией или дорсальной пястной артерией) и ладонная пальцевая (РВ) артерия являются ветвями поверхностной и глубокой дуг.
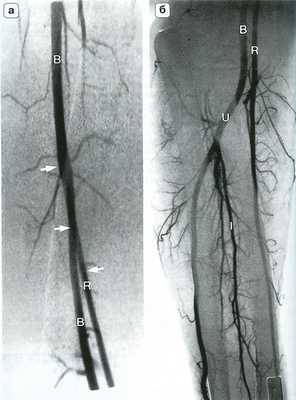
Рис. 14.6. Высокое отхождение лучевой артерии. На ангиограмме плеча (а) и предплечья (б) представлен вариант высокого отхождения плечевой артерии (R - стрелки) на уровне средней трети плеча. В - плечевая артерия; I - межкостная артерия; U - лучевая артерия
Таблица 14.1. Варианты развития артериального сосудистого дерева верхних конечностей
Рис. 14.7. Коллатеральный кровоток при окклюзии лучевой артерии. Дистальные отделы лучевой артерии (R - крупная белая стрелка) заполняются ретроградно через поверхностную и глубокую ладонную дуги (на снимке не видны). Антеградный коллатеральный кровоток осуществляется через возвратную лучевую артерию (RR - маленькая белая стрелка) и по межкостной артерии (I - маленькая черная стрелка). В - плечевая артерия; U - локтевая артерия
- Артерии верхней конечности. Плечевая артерия (д. м. н., профессор, заведующий кафедрой нормальной и топографической анатомии с оперативной хирургией. Кафаров Эдгар Сабирович)
Артерии верхней конечности. Лучевая и локтевая артерии / arteria radialis et ulnaris (д. м. н., профессор, заведующий кафедрой нормальной и топографической анатомии с оперативной хирургией. Кафаров Эдгар Сабирович)
Подключичная и подмышечная артерии (д. м. н., профессор, заведующий кафедрой нормальной и топографической анатомии с оперативной хирургией. Кафаров Эдгар Сабирович)
Глубокая ладонная артериальная дуга. Топография глубокой артериальной дуги ладони. Межкостные мышцы ладони.
, vv. ciliares. Начинаются от ресничного тела и впадают в вены глазного яблока (вортикозные вены). Рис. А.
Передние ресничные вены
, vv. ciliares anteriores. Сопровождают одноименные артерии и отводят кровь от ресничного тела в вены мышц глазного яблока у места их прикрепления. Рис. А.
Венозный синус склеры
Склеральные вены
Центральная вена сетчатки
, v. centralis retinae. Сопровождает одноименную артерию и впадает в верхнюю глазную вену или пещеристый синус. Рис. А.
Эписклеральные вены
, vv. episclerales. Проходят по поверхности белочной оболочки и присоединяются к верхней глазной вене. Рис. А.
Вены век
Конъюнктивальные вены
Нижняя глазная вена
, v. ophtalmica inferior. Начинается от нижнего века и слезной железы. Присоединяется к верхней глазной вене либо направляется прямо в пещеристый синус или крыловидное сплетение. Рис. А.
ПОДКЛЮЧИЧНАЯ ВЕНА
, v. subclavia. Расположена между передней лестничной и грудиноключично-сосцевидной мышцами на протяжении от наружного края первого ребра до места соединения с внутренней яремной веной. Рис. Б.
Грудные вены
Дорсальная лопаточная вена
, v. scapularis dorsalis. Сопровождает одноименную артерию и является притоком подключичной вены. Нередко впадает в наружную яремную вену. Рис. Б.
[Грудоакромиальная вена
Подмышечная вена
, v. axillaris. Сопровождает одноименную артерию от наружного края 1-го ребра до нижнего края сухожилия m.teres mayor. Рис. Б, Рис. Г.
Подлопаточная, огибающая лопатку, грудоспинная вены, передняя и задние вены, огибающие плечевую кость
, vv. subscapularis, circumflexa scapulae, thoracodorsalis, circumflexa posterior humeralis, circumflexa anterior humeralis. Недавно получившие названия вены. Сопровождают одноименные артерии.
Латеральная грудная вена
, v. thoracica lateralis. Проходит по передней зубчатой мышце, сопровождая одноименную артерию. Рис. Б.
Грудонадчревные вены
, vv. thora-coepigastricae. Подкожные вены боковой стенки туловища. Являются коллатералями между верхней и нижней полыми венами. Рис. Б.
Артерии
Лучевая артерия - Собственные ладонные пальцевые артерии
Лучевая артерия
, a. radialis. Одна из ветвей a.brachialis. Лежит между круглым пронатором и плечелучевой мышцей, затем вдоль латеральной стороны лучевого сгибателя запястья доходит до кисти. В дистальной трети предплечья расположена поверхностно и доступна пальпации. Рис. Б.
Лучевая возвратная артерия
, a. recurrens radialis. Поднимается медиально от лучевого нерва и анастомозирует с лучевой коллатеральной артерией. Рис. Б.
Ладонная запястная ветвь
, ramus carpalis palmaris. Отходит у дистального края квадратного пронатора. Участвует в образовании сети запястья. Рис. Б.
Поверхностная ладонная ветвь
, ramus palmaris superficialis. Небольшой сосуд, который проходит через мышцы тенара и участвует в образовании поверхностной ладонной дуги. Рис. Б.
Тыльная запястная ветвь
, ramus carpalis dorsalis. Проходит в поперечном направлении на тыле запястья под сухожилиями длинных разгибателей. Рис. А.
Тыльная сеть запястья
Тыльные пястные артерии
, aa. metacarpales dorsales. Четыре сосуда, которые начинаются от тыльной запястной сети или тыльной запястной ветви и направляются к межпальцевым промежуткам. Рис. А.
Тыльные пальцевые артерии
, aa. digitales dorsales. Образуются в результате бифуркации пястных артерий и разветвляются на тыльной стороне пальцев. Рис. А.
Артерия большого пальца кисти
, a. princeps pollicis. Отходит от лучевой артерии после ее выхода из первого межпястного промежутка. У основания большого пальца разделяется на две ветви, которые кровоснабжают его ладонную поверхность. Рис. Б.
Лучевая артерия указательного пальца
Глубокая ладонная дуга
, arcus palmaris profundus. Анастомоз между лучевой и глубокой ладонной ветвью локтевой артерии. Расположен под сухожилиями длинных сгибателей. Рис. Б.
Ладонные пястные артерии
, аa. metacarpales palmares. Начинаются от глубокой ладонной дуги и направляются к межпальцевым промежуткам. Рис. Б.
Прободающие ветви
Локтевая артерия
, a. ulnaris. Вторая конечная ветвь плечевой артерии. Лежит под круглым пронатором, затем с латеральной стороны локтевого сгибателя запястья доходит до кисти, где продолжается в поверхностную ладонную дугу. Рис. Б.
Локтевая возвратная артерия
Передняя ветвь
, ramus anterior. Поднимается с медиальной стороны от плечевой мышцы и анастомозирует с нижней локтевой коллатеральной артерией. Рис. Б.
Задняя ветвь
, ramus posterior. Вместе с локтевым нервом проходит позади медиального надмыщелка плечевой кости и участвует в образовании локтевой суставной сети. Анастомозирует с верхней локтевой коллатеральной артерией. Рис. Б.
Локтевая суставная сеть
Общая межкостная артерия
, a. interossea communis. Короткий ствол, который берет начало от локтевой артерии. Заканчивается передней и задней межкостными артериями. Рис. Б.
Задняя межкостная артерия
, a. interossea posterior. Проходит между межкостной мембраной и косой хордой на заднюю поверхность предплечья к мышцам - разгибателям. Рис. А, Рис. Б.
Возвратная межкостная артерия
, a. interossea recurrens. Ложится под локтевой мышцей и анастомозирует со средней коллатеральной артерией. Рис. Б.
Передняя межкостная артерия
, a. interossea anterior. Следует вдоль межкостной мембраны и на уровне верхнего края квадратного пронатора присоединяется к тыльной сети запястья. Рис. Б.
Артерия, сопровождающая срединный нерв
, ramus carpalis dorsalis. Переходит на тыл кисти и присоединяется к rete carpale dorsale. Рис. А, Рис. Б.
Глубокая ладонная ветвь
, ramus palmaris profundus. Отходит от a. ulnaris на уровне гороховидной кости и участвует в образовании глубокой ладонной дуги. Рис. Б.
Поверхностная ладонная дуга
, arcus palmaris superficialis. Расположена между ладонным апоневрозом и сухожилиями длинных сгибателей. Формируется локтевой артерией, анастомозирующей с поверхностной ладонной ветвью a. radialis. Рис. Б.
Общие ладонные пальцевые артерии
Собственные ладонные пальцевые артерии
, aa. digitales palmares propriae. Хорошо развитые сосуды, расположенные на ладонной поверхности лучевой и локтевой стороны каждого пальца. Рис. Б.
Артерии кисти представлены конечными ветвями лучевой и локтевой артерий. В запястье они связаны в виде сетевых анастомозов, а на ладони дугообразных соединений, из которых возникают пястные и пальцевые артерии. На запястье находится ладонная и тыльная артериальные сети с тыльными запястными и пальцевыми артериями, а в пястном отделе ладони - ладонные дуги с общими и собственными пальцевыми артериями.
Ладонная и запястная ветви лучевой артерии, соединяясь с одноименными ветвями локтевой и межкостных артерий, образуют в запястье ладонную и тыльную артериальные сети (rete carpi palmare et rete carpi dorsale). Обе сети кровоснабжают капсулы и связки суставов: лучезапястного, среднезапястного, межзапястных и запястно-пястных и проходящие в каналах удерживателей сгибателей и разгибателей мышечные сухожилия.
От тыльной сети запястья отходят следующие артерии.
3-4 тыльные пястные артерии (aa.metacarpeae dorsales) - для кровоснабжения дорсальных межкостных мышц, кожи и подкожной клетчатки пястья. От каждой тыльной артерии начинаются по две задние (тыльные) пальцевые артерии для II-V пальцев. При отсутствии тыльных артерий кровоснабжение осуществляют прободные ветви глубокой ладонной дуги.
Кровоснабжение большого пальца осуществляется ветвями не только первой тыльной запястной артерии из артериальной сети, но и от его собственной артерии (a. princeps pollicis). Она происходит из лучевой артерии и в свою очередь делится на две ладонные ветви для большого пальца и лучевую ветвь указательного пальца.
Поверхностная ладонная дуга (arcus palmaris superficialis) образуется концевым отделом локтевой артерии (главное участие), соединяющимся с поверхностной ладонной ветвью лучевой артерии. Дуга располагается под ладонным апоневрозом, но над сухожилиями сгибателей пальцев и проецируется в области середины тел пястных костей. От полуокружности дуги начинаются общие ладонные пальцевые артерии (короткие), переходящие в длинные собственные пальцевые. От составляющих поверхностной дуги — локтевой артерии и ладонной ветви лучевой отходят мышечные веточки к мышцам возвышений большого пальца и мизинца.
Глубокая ладонная дуга (arcus palmaris profundus) возникает из концевого отдела лучевой артерии (главное участие) и тонкой, глубокой ладонной веточки локтевой артерии. Дуга лежит под сухожилиями сгибателей пальцев и проецируется на уровне оснований пястных костей. От неё отходят короткие мышечные ветви к возвышению мизинца, ладонным межкостным мышцам; общие и собственные пальцевые артерии.
Ладонные дуги и запястные сети, пальцевые и межпястные артерии образуют множество меж- и внутрисистемных анастомозов, а вокруг суставов — коллатеральных сетей, что обеспечивает бесперебойное и богатое кровоснабжение кисти. Оно необходимо для обеспечения хватательной функции кисти и противопоставления большого пальца.
1 Бедренная артерия. Ее топография, ветви и области кровоснабжаемые ими. Кровоснабжение тазобедренного сустава.9(IV) Бедренная артерия
Бедренная артерия (a. femoralis), являясь продолжением наружной подвздошной, проходит на бедро в сосудистой лакуне, а бедренный нерв в мышечной лакуне. Обе лакуны находятся под паховой связкой и разделены подвздошно-гребенчатой аркой. Артерия по выходе из лакуны ложится в подвздошно-гребенчатую борозду между одноименными мышцами бедра, располагаясь латерально от бедренной вены. Покинув короткую борозду артерия спускается в бедренный треугольник и входит в приводящий канал, который оставляет в подколенной ямке у верхней границы. В ямке артерия называется подколенной и ее ветви образуют артериальную сеть коленного сустава.
Бедренные артерия, вена и одноименный нерв составляют сосудисто-нервный пучок, в котором артерию на протяжении бедра сопровождает только скрытая ветвь бедренного нерва. Пучок проецируется по линии от середины паховой связки до медиального надмыщелка бедра.
Ветви бедренной артерии
Глубокая бедренная артерия (a. profunda femoris) — отходит на 3-4 см ниже паховой связки, крупная и главная ветвь, снабжающая мышцы бедра, делится на ветви, огибающие бедренную кость: медиальную, латеральную и прободающие (3-4) (a. circumflexa medialis, a. circumflexa lateralis, aa. perforantes) — для тазобедренного сустава, мышц нижнего пояса и задних мышц бедра.
Огибающие ветви формируют вокруг тазобедренного сустава артериальную сеть и вступают в соединение с ветвями запирательной артерии, ягодичных артерий, благодаря чему кровоснабжают не только тазобедренный сустав, но и мышцы: подвздошно-поясничную, гребенчатую, наружную запирательную, грушевидную, квадратную, ягодичные, начало портняжной и четырехглавой мышц и напрягатель широкой фасции. От медиальной артерии отходит к суставу вертлужная ветвь. Артериальная сеть сустава обеспечивает окольный (коллатеральный) кровоток, но только при проходимости глубокой артерии бедра.
Под паховой связкой от бедренной артерии начинаются мелкие ветви, выходящие через скрытую щель в подкожную клетчатку: поверхностная надчревная артерия (a. epigastrica superficialis), поверхностная артерия огибающая подвздошную кость (a. circumflexa ilium superficialis), 2-3 наружные половые артерии (aa. pudendae externae), которые анастомозируют в коже и подкожной клетчатке, мышцах лобковой и паховых областей с верхней надчревной артерией, с конечными веточками поясничных артерий. Поверхностная артерия огибающая подвздошную кость имеет мышечные и суставные анастомозы с такой же, но глубокой артерией - ветвью наружной подвздошной артерии, а также с латеральной огибающей бедро артерией.
Через переднее отверстие приводящего канала выходит еще одна ветвь бедренной артерии — нисходящая коленная артерия (a. genus descendens), участвующая в образовании сети коленного сустава, вместе с ней покидает канал и бедренную артерию скрытый нерв.
Многочисленные мелкие ветви отходят к окружающим мышцам на всем протяжении бедренной артерии.
Ладонные межкостные мышцы
Ладонные межкостные мышцы (англ. palmar interossei) включают три короткие одноперистые мышцы на ладонной поверхности кисти, наряду с тыльными межкостными мышцами. Они занимают промежутки между пястными костями. Мышцы прикрепляются ко 2-у, 4-у и 5-у пальцам. Они меньше по размеру по сравнению с тыльными межкостными мышцами. Ладонные межкостные мышцы являются сильными приводящими мышцами пальцев и также участвуют в сгибании пястно-фаланговых суставов и разгибании межфаланговых суставов.[1]
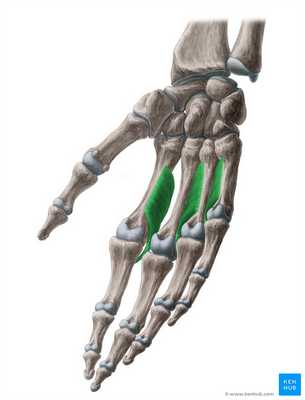
Начало
- Первая ладонная межкостная мышца начинается на медиальной ладонной поверхности первой пястной кости. Часто считается рудиментарной. [2]
- Вторая ладонная межкостная мышца начинается на медиальной поверхности основания второй пястной кости. [1]
- Третья и четвертая ладонные межкостные мышцы начинаются на латеральной стороне четвертой и пятой пястных костей.
Прикрепление
- 1-я межкостная мышца прикрепляется к основанию проксимальной фаланги первого пальца
- 2-я межкостная мышца прикрепляется к медиальной части сухожильному растяжению первого пальца и к основанию фаланги первого пальца.
- 3-я и 4-я межкостные мышцы прикрепляются к латеральной стороне сухожильных растяжений соответствующих пальцев.
Иннервация
Ладонные межкостные мышцы иннервируются глубокой ветвью локтевого нерва. Глубокая ветвь локтевого нерва отходит от корешков спинномозговых нервов C8 и T1.
Кровоснабжение
К ладонным межкостным мышцам подходят ладонные пястные артерии, и от них отходят ладонные пястные вены. [1] Ладонные пястные артерии отходят от глубокой ладонной дуги, которая представляет собой терминальную часть лучевой артерии, и глубокой ветви локтевой артерии.
Функция
Приводят пальцы к центру третьего (среднего) пальца. Сгибают пястно-фаланговые суставы и разгибают межфаланговые суставы.
Клиническая значимость
Ладонные межкостные мышцы иннервируются глубокой ладонной ветвью локтевого нерва, поэтому:
1. Повреждение локтевого нерва может проявляться слабостью или даже атрофией межкостных мышц и в основном обусловлено:
- ущемлением нервных корешков
- сдавлением плечевого сплетения
- ущемлением нервов в локте, предплечье или запястье
2. Ущемление локтевого нерва - вторая самая распространенная компрессионная нейропатия. В зависимости от того, какие нервные волокна поражены, у пациента может обнаруживаться слабость приведения пальцев. Червеобразные мышцы являются основными участниками сгибания пястно-фаланговых суставов, а также разгибания дистальных и проксимальных межфаланговых суставов, однако, межкостные мышцы также играют вспомогательную роль в этих движениях.
3. Позднее проявление повреждения локтевого нерва, локтевая когтеобразная деформация кисти [3], обусловлена слабостью третьей и четвертой червеобразных мышц.
Обследование
- Электромиография и исследование скорости нервного проведения применяются для оценки патологии локтевого нерва для исключения других диагнозов.
- Для выявления симптома Вартенберга просят пациента привести все пальцы. При положительном результате пятый палец будет отведен относительно всех остальных пальцев, что указывает на слабость третьей ладонной межкостной мышцы и четвертой червеобразной мышцы.
Метод: можно попросить пациента удерживать лист бумаги между любыми двумя пальцами со второго по пятого, чтобы обследовать ладонные межкостные мышцы. Если лист бумаги падает, то это указывает на слабость ладонных межкостных мышц.
Триггерные точки ладонных межкостных мышц
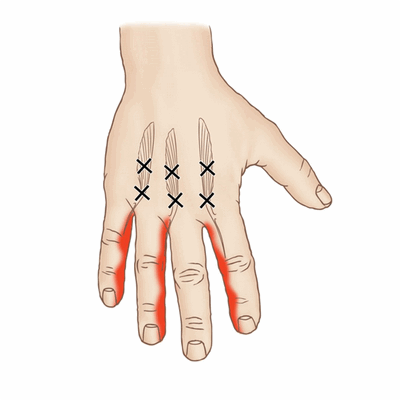
Месторасположение триггерных точек
Отраженная боль
- Указательный палец (максимально - на стороне лучевой кости) и тыльная сторона кисти;
- Лучевая сторона пальцев.
Последствия слабости ладонных межкостных мышц
Слабость ладонной межостной мышцы проявляется слабостью в приведении пальцев. Люди со слабостью ладонной межостной мышцы не могут держать пальцы близко друг к другу с вытянутыми пястно-фаланговыми суставами пальцев (рис. 18.12). Слабость также способствует слабости сгибания пястно-фаланговых суставов с разгибанием межфаланговых. Таким образом, как и в случае с дорсальными межостными мышцами, слабость ладонных межостных мышц способствует слабости при захвате и щипке [6]. Точно так же слабость ладонной межостной мышцы способствует мышечному дисбалансу, приводящему к деформации по типу когтеобразной кисти.
Читайте также:
- Закрытие просвета при нарушении целостности кишки. Наложение шва по Серебрянникову и Снежковой. Наложение анастомоза.
- Интенсивность и рисунок тени на рентгеновском снимке
- Соматосенсорная система. Тактильные ощущения
- Побочные эффекты специфической иммунотерапии (СИТ). Причины побочных эффектов СИТ
- Десквамативный глоссит. Срединный ромбовидный глоссит. Волосатый язык.
