Закрытие просвета при нарушении целостности кишки. Наложение шва по Серебрянникову и Снежковой. Наложение анастомоза.
Добавил пользователь Владимир З. Обновлено: 22.01.2026
Анастомоз - операция по восстановлению целостности кишечника, которая была нарушена из-за удаления его части или его целиком. То есть это формирование обходного пути для пищевых масс методом сшивания двух частей кишечника. Анастомоз накладывают после резекции и энтеротомии. Во втором случае кишка вскрывается для удаления инородного тела. Резекция предполагает удаление части кишки или органа полностью. Резекцию нельзя провести без наложения анастомоза.
Показания
Операция назначается при следующих заболеваниях:
- Злокачественные опухли - рак тонкой, толстой, прямой, ободочной и 12-перстной кишки. К этим заболеваниям приводят полипы, болезнь Крона, неспецифический язвенный колит, хронический парапроктит. Развитие рака также связывают с дефицитом клетчатки в рационе. Опухоль удаляют и накладывают анастомоз как на первых, так и на осложненных стадиях с метастазами.
- Непроходимость кишечника - узлы, инвагинация, заворот. При этом внутреннее содержимое частично или полностью не может передвигаться по кишечнику. Операция - основной метод лечения при перитоните и интоксикации. При непроходимости убирают механическую преграду, вплоть до удаления части кишечника с созданием обходного пути и наложением анастомоза.
- Болезнь Крона - болезнь воспалительного характера, поражающая любой отдел пищеварительного тракта. Ее осложнением являются абсцессы, свищи. Для их устранения проводится резекция пораженной части кишки, после которой накладывают анастомоз.
- Язва 12-перстной кишки - это глубокое поражение слизистой оболочки. Во время операции снижают выработку соляной кислоты путем ваготомии и резекции дистального отдела желудка. ЖКТ восстанавливают, накладывая анастомоз по методике Бильрот I - «конец-в-конец».
Противопоказания
- невозможность соединения частей кишечника;
- острые сердечно-сосудистые патологии;
- нарушение свертываемости крови;
- тяжелые соматические заболевания;
- хронические болезни в стадии обострения.
Подготовка и предоперационные исследования
Пациент должен пройти стандартное предоперационное обследование:
- анализы крови: общий, биохимический, на свертываемость, ИФА;
- общий анализ мочи;
- флюорография;
- ЭКГ.
Дополнительно могут быть назначены другие аппаратные и лабораторные обследования. С результатами нужно посетить терапевта, анестезиолога, хирурга.
Перед операцией нужно придерживаться бесшлаковой диеты, а накануне очистить кишечник клизмой.
Воспользуйтесь уникальной возможностью и получите бесплатную консультацию по поводу плановой операции.
Как проходит операция?
Операция проводится под общим наркозом, относится к числу сложных. Анастомозы могут накладываться разными способами:
- «конец-в-конец» (Бильрот I);
- «бок-в-бок» (Бильрот II);
- «конец-в-бок».
Предпочтение хирурги отдают первому методу, а второй и третий применяют только при невозможности его использовать.
«Конец-в-конец»
Самый физиологичный, простой и быстрый способ анастомозирования. Предполагает сшивание двух концов кишечника. Полностью восстанавливает непрерывность, не возникает «слепого» кармана. Применяется, если разница в диаметрах сшиваемых частей кишечника небольшая. Не подходит грудным и маленьким детям, потому что просвет кишечника у них очень мал.
«Бок-в-бок»
Две части кишечника сшиваются боковыми поверхностями, на их концы накладываются двухрядные швы. Дополнительно культи прошиваются швом Лэмберта. Такой анастомоз накладывают, если была проведена резекция большого участка кишки. Через несколько месяцев под влиянием перистальтики такой анастомоз распрямляется и становится таким же по виду, как и «конец-в-конец». Однако все еще существует опасность появления «слепого» кармана.
«Конец-в-бок»
Это усовершенствованный вариант метода «бок-в-бок». Применяется при сложных хирургических лечениях. Суть заключается в том, что одна часть кишечника сшивается с формированием культи, а к ее боковой поверхности подшивается вторая часть швом Лэмберта. После этого на поверхности «глухой» кишки формируют разрез, такой же по диаметру, как и вторая часть, и сшивают края.
Возможные осложнения
В «СМ-Клиника» все операции проводятся в стерильных операционных, где все поверхности и инструменты тщательно обеззараживаются. Поэтому риск получения пациентом инфекции сведен к минимуму. Если же правила дезинфекции не соблюдаются, то инфицирование можно распознать по нагноению шва, покраснению, общей слабости и повышению температуры тела.
Другие возможные осложнения:
- внутреннее кровотечение;
- рубцевание кишечника, которое может повлечь за собой непроходимость;
- анастомозит - воспаление на месте соединенных частей кишки;
- травмирование органов каловыми массами.
Стоимость предварительная. Точную стоимость операции может определить только хирург на бесплатной консультации.
Закрытие просвета при нарушении целостности кишки. Наложение шва по Серебрянникову и Снежковой. Наложение анастомоза.
Закрытие просвета при нарушении целостности органов пищеварительного аппарата. Нарушение целостности органов пищеварительного аппарата наблюдается при ранении органов, перфорации стенки, различных патологических процессах. Чаще всего просвет закрывают с помощью двухрядного шва: 1-й ряд представляет собой сквозные (инфицированные) швы. 2-й непроникающие (серозно-мышечные). При выборе шва для первого ряда учитывают величину дефекта стенки, характер патологического процесса. При перфоративной язве желудка, когда дефект стенки небольших размеров, после иссечения некротических тканей язвы накладывают краевые швы Жобера через оба края отверстия в продольном к оси органа направлении.
Поверх этого ряда швов накладывают отдельные узловые серозно-мышечные швы Ламбера. В тех случаях, когда перфорационное отверстие имеет большие размеры и отмечаются выраженные каллезные изменения краев язвы, используют тампонаду сальником на ножке по Оппелю — Поликарпову. Наиболее подвижный участок большого сальника прошивают П-образным швом. Свободные концы нитей проводят через перфорационное отверстие со стороны слизистой на серозную оболочку, отступив 3—4 см от края язвы. Таким же образом фиксируют к противоположному краю язвы другой участок сальника. При завязывании нитей происходит тампонада перфорационного отверстия сальником. Наложение шва по Серебрянникову и Снежковой — пластика перфорационного отверстия серозно-мышечным лоскутом из стенки желудка.
Закрытие колостомы - реконструктивная колопластика
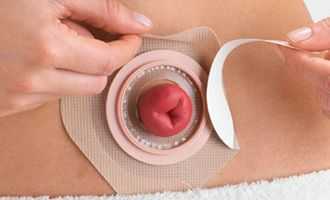
Реконструктивная колопластика - оперативное вмешательство, в ходе которого закрывается кишечная стома (искусственный анус), и нормализуется функция кишечника. Современная оснащенность и высокий уровень подготовки хирургов клиники ЦЭЛТ позволяет осуществлять восстановительные операции повышенной сложности.
Удаление стомы относят к заключительному этапу хирургического лечения. Он следует после операций, когда для опорожнения кишки формируется искусственное отверстие (или противоестественный задний проход). Закрытие стомы обычно проводят через 3-4 месяца после наложения при отсутствии у пациента осложнений. Дополнительно проводят комплекс мероприятий для восстановления проходимости неработающей части кишечника.
проведение операции, анестезиологическое пособие, перевязки, медикаменты, питание и пребывание в стационаре.
- повреждение мышц анального сфинктера;
- наличие заболевания, препятствующего восстановлению целостности кишки;
- наличие декомпенсированных сопутствующих заболеваний;
- критическое состояние пациента.
Причины формирования стомы
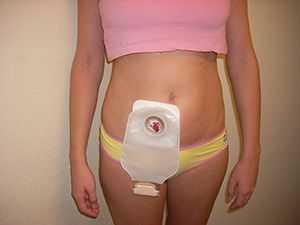
В брюшной стенке формируют кишечную стому для отхождения стула и газов, минуя существующий ход по кишечнику. Формирование отверстия выполняется строго по показаниям при невозможности выполнения кишкой основной функции - выведения кала и газов. Выделяют два вида кишечных отверстий:
- колостома, когда участок толстой кишки выводят на поверхность живота;
- илеостома, когда участок тонкой (подвздошной) кишки выводят на поверхность живота.
Формируя стому, хирурги преследуют следующие цели:
- Восстановление проходимости кишечника и функции выведения каловых масс и газов.
- Полное прекращение поступления кала в прямую кишку. Эта хирургическая мера останавливает естественную дефекацию, позволяет оперативно решать разнообразные проблемы, возникающие при повреждениях органов брюшной полости и таза.
Постоянная или временная стома
Колостома и илеостома, как правило, накладываются на короткий срок (3-4 месяца). Основными показаниями являются травмы таза, осложненная кишечная непроходимость, наличие в кишечнике новообразований, стома может формироваться после оперативного лечения язвенного колита, болезни Крона, полипоза кишечника.
Колостома может быть временной либо постоянной. Временное искусственное отверстие формируют в ходе первичного хирургического вмешательства, удаление колостомы осуществляют в плановом режиме. Впоследствии функция кишечника полностью восстанавливается. В некоторых случаях при наличии опухолей, анальных кровотечений, острой непроходимости, либо резекции кишечника при осложненном течении язвенного колита формируется постоянная колостома. На подобные меры хирурги решаются при наличии серьезных показаний, когда реконструктивная операция по каким-то причинам невозможна.
Восстановительная колопластика
Появление противоестественного кишечного отверстия нередко вызывает у больных физические и моральные мучения. Понятно, что закрытие колостомы и восстановление нормальной функции кишки является для них крайне важным. В среднем повторная операция проводится спустя 3-4 месяца после формирования временной стомы, когда человек полностью оправился после первого оперативного вмешательства. Этот срок может удлиняться при наличии в брюшной полости воспаления, осложнений и рецидивов болезни. В зависимости от конкретной клинической ситуации эти сроки строго индивидуальны.
Существуют следующие типы операций:
- Лапароскопическое (или эндоскопическое) вмешательство.
- Открытая или полостная операция.
Менее травматичным и более прогрессивным является лапароскопический способ. В клинике ЦЭЛТ восстановительная операция может быть проведена даже у пациентов, у которых есть в брюшной полости спайки, а также в случаях, когда остается небольшой участок прямой кишки.
Техника операции
Для обезболивания используют эпидуральную анестезию и/или эндотрахеальный наркоз. Чтобы закрыть временную стому, хирурги убирают с поверхностей швы и разводят участки в стороны. При наличии двуствольной колостомы (когда наружу выведены два конца кишки) производится обычное сшивание стенок.
При наличии одноствольного отверстия проводятся более сложные манипуляции. Специалисты соединяют концы стенок особыми скрепками или нитками с помощью специальных сшивающих аппаратов или вручную. Участки кишки могут стыковаться «конец в конец», что является более физиологичным, либо накладываются по принципу «бок в бок».
После соединения частей кишечника, перед тем, как закрыть брюшную стенку, хирурги оценивают герметичность соединений. Реконструкция толстого кишечника и восстановление естественного продвижения кала зависит от продолжительности отключенного участка, наличия спаек, рубцов, воспаления и других факторов.
Хирурги клиники ЦЭЛТ проводят реконструктивные операции на кишечнике много лет и накопили большой опыт.
1 ФГБОУ ВО «Красноярский государственный медицинский университет имени профессора В.Ф. Войно-Ясенецкого» Министерства здравоохранения Российской Федерации
3 КГБУЗ «Красноярская межрайонная клиническая больница скорой медицинской помощи имени Н.С. Карповича»
1. Вологдин А.А., Лихтерман Б.Л. Операция Гартмана: история и современные требования // Военно-медицинский журнал. 2015. Т. 336. № 12. С. 53.
2. Гиберт Б.К., Матвеев И.А., Хасия Д.Т., Матвеев А.Л., Калиниченко А.П. Способы восстановления непрерывности кишечника после экстренных обструктивных резекций толстой кишки // Колопроктология. 2014. № 53 (49). С. 58.
3. Блохин В.Н., Васютков В.Я., Панков С.М. Операция Гартмана в лечении больных раком прямой кишки // Актуальные вопросы колопроктологии: тезисы докладов первого съезда колопроктологов России с международным участием. Самара, 2003. С. 181-183.
5. Шапринский В.А., Шапринский Е.В., Миронишен Ю.А., Шапринская Л.А., Верба А.В., Шалыгин С.М. Современные подходы к выполнению реконструктивно-восстановительных операций в хирургии толстой кишки // Хирургия. Восточная Европа. 2015. № 1 (13). С. 19-21.
6. Саламов К.Н., Жученко А.П., Москалев А.И. Выбор методов восстановления пассажа толстой кишки после операции Гартмана при короткой культе прямой кишки // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2001. № 1. С. 56-61.
7. Горичнич А.В., Мингилев С.В. Восстановление непрерывности толстой кишки у больных колостомой // Журнал научных статей здоровье и образование в XXI веке. 2017. Т. 19. № 10. С. 74-75.
8. Гришилин В.С., Султанмурадов М.И., Харагезов А.Д., Петренко Н.А. Опыт восстановительных операций после обструктивной резекции дистальных отделов толстой кишки // Гастроэнтерология. СПб., 2013. № 2. С. 9.
9. Chema Strik, Martijn W.J. Stommel, Laura J. Schipper Risk. Factors for suture repeat abdominal surgery. Lungenbecks archivesof surgery. 2016. vol. 401. № 6. P. 829-837.
10. Дарвин В.В., Ильканич А.Я., Васильевич В.В. Сроки выполнения восстановительных операций у стомированных больных // Актуальные вопросы колопроктологии. Научная конференция, посвященная 40-летию ГНУ колопроктологии. М., 2005. С. 205-207.
11. Помазкин В.М., Мансуров Ю.В. Тактика оперативного лечения при опухолевой обтурационной толстокишечной непроходимости // Хирургия. 2008. № 9. С. 15-18.
12. Лунтовский А.М., Спирев В.В. Восстановление непрерывности толстой кишки после операции Гартмана с использованием аппарата компрессионных анастомозов // Университетская медицина Урала. 2017. Т. 3. № 1 (18). С. 41-42.
13. Матвеев И.А., Гильберт Б.К. Адгезивный процесс брюшной полости после экстренных обструктивных резекций и его влияние на восстановительные операции, выполняемые различными модификациями // Колопроктология. 2010. № 2. С. 2-3.
В экстренной хирургии резекция левой половины толстой кишки представляет собой сложную задачу, так как восстановить ее непрерывность после операции практически невозможно [1, 2]. Нельзя соединить концы толстой кишки после резекции по поводу опухолевой непроходимости или заворота сигмы с некрозом, перфорации или ранения, а также ряда воспалительных заболеваний, приводящих к развитию калового перитонита 4. Первичный анастомоз в этих условиях обречен на несостоятельность швов, поэтому хирурги либо выводят оба конца кишки на переднюю брюшную стенку, либо выполняют оперативное вмешательство типа операции Гартмана с целью впоследствии восстановить ее непрерывность. Эти операции, как отмечают некоторые авторы 8, с одной стороны, приводят к снижению уровня тяжелых послеоперационных осложнений, являясь единственным верным способом завершения оперативного лечения в тактическом плане, а с другой стороны, создают дополнительные сложности, которые приводят к инвалидизации пациентов, длительным моральным и физическим страданиям, замкнутости и самоизоляции. Естественно, вышеперечисленное откладывает негативный отпечаток на поведение больного, значительно ухудшает качество его жизни как в социальном, так и в трудовом плане. К сожалению, эта проблема, по данным ВОЗ, за последние десятилетия обостряется во всех странах мира. Наблюдается тенденция к увеличению количества стомированных больных по разным причинам, а у многих из них такой объем операции остается пожизненно [3, 8, 9].
Следовательно, наилучшим фактором возвращения больных к нормальной жизни является восстановление непрерывности кишечного тракта - проведение реконструктивно-восстановительной операции. Как отмечают многие специалисты [5, 10, 11], все восстановительные операции относятся к разряду сложных оперативных вмешательств. И эта сложность обусловлена целым рядом факторов: нет четкого интервала времени на ее выполнение после первой операции, вида оперативного доступа и способа наложения анастомоза между резецированными участками толстой кишки. Существуют проблемы с профилактикой возможных осложнений, а также, что немаловажно, с оснащением медицинским оборудованием и опытом хирурга. Все эти вопросы очень важны и заслуживают особого внимания. Об этом свидетельствует статистика: несостоятельность швов анастомоза после реконструктивно-восстановительной операции составляет от 18-20 % случаев, разного рода гнойно-воспалительные осложнения - 22-26 %, а в 3-7 % случаях после операции наступает летальный исход [7, 12, 13]. Если еще учесть психологический фактор после первой операции и ее осложнения, наличие сопутствующих хронических заболеваний, то все эти опасения весьма тревожны и опасны.
Материалы и методы исследования
Работа основана на материале лечения 92 пациентов, которым были выполнены реконструктивно-восстановительные операции на толстой кишке по восстановлению ее непрерывности. Пациенты находились на лечении в общехирургических стационарах Республиканской больницы № 1 г. Кызыла (Республика Тыва) и 3-го хирургического отделения КГБУЗ КМКБСМП имени Н.С. Карповича, г. Красноярска в период с 2008 по 2019 г. Характеристика больных: мужчин было 58, женщин - 34; возраст - от 23 до 74 лет. Все пациенты перенесли обструктивную резекцию левой половины толстой кишки с наложением колостомы.
Причины, которые привели к резекции левой половины толстой кишки, были самые разнообразные: 42 пациента оперированы по поводу толстокишечной опухолевой непроходимости; у 16 - были осложнения дивертикулярной болезни с перфорацией, кровотечением, формированием инфильтратов, абсцессов - с явлениями перитонита; у 14 - заворот сигмовидной кишки при долихосигме с нарушением кровоснабжения, некрозом; у 6 - перфорация кишки с образованием абсцессов при язвенном колите и у 3 пациентов - перфорация инородными телами (рыбьей костью - в 2 случаях и зубным протезом в 1 случае) с образованием неспецифической опухоли (гранулемы); узлообразование и ущемление сигмовидной кишки в грыже - соответственно по 2 случая; травма дистальных отделов толстой кишки и промежности - у 7 (автодорожная травма - в 4 случаях, бытовая - в 2 и спортивная (борьба) - в 1 случае). Все больные поступали в отделения в разные сроки с момента заболевания: от 6 до 24 и более часов. Большинство первичных операций были выполнены в других стационарах в условиях осложненной патологии. Следует отметить, что многие больные с колостомами (17) имели ряд сопутствующих заболеваний и осложнений после первой операции. Сахарный диабет, болезни сердца, легких, желудочно-кишечного тракта, у 3 больных были осложнения в виде выпадения и ретракции колостомы, у 2 — грыжи, лигатурные свищи, также имело место их сочетание.
Подготовка больных к восстановительной операции требовала выполнения мероприятий, направленных на улучшение результатов лечения данной патологии и подготовку проксимального и дистального отделов толстой кишки для анастомозирования с целью восстановления ее непрерывности. Всем пациентам проводились исследования: рентгенография толстого кишечника; осмотр прямой кишки; определение диастаза между концами резецированного кишечника. Большое значение имеет пальцевое исследование через колостому с целью выявления метастазов. Предоперационная подготовка включала коррекцию водно-электролитного, белкового обменов, особенно у онкологических и пожилых пациентов, промывание прямой кишки фурациллином, ее массаж. Решающее значение в подготовке к повторной восстановительной операции имела патология, при которой производилась резекция с наложением колостомы. В среднем на предоперационную подготовку отводилось от 7 до 14 дней.
Результаты исследования и их обсуждение
Определяя сроки выполнения реконструктивно-восстановительных операций, мы разделили пациентов на 2 группы. Первая группа (50 человек) - это больные, которые были оперированы по поводу травм и доброкачественных заболеваний левой половины толстой кишки. Вторая группа (42 пациента) - со злокачественными опухолями сигмовидной и прямой кишки.
Больные из 1-й группы были, в свою очередь, разделены на пациентов, которым первая операция (типа Гартмана) выполнена в ранние сроки, без явлений перитонита - 28 пациентов, у 22 пациентов - в более поздние сроки, с явлениями перитонита.
Так, больным, не имевшим осложнений, из 28 пациентов в 23 случаях реконструктивно-восстановительные операции выполнены в сроки от 2,5 до 3 месяцев без каких-либо осложнений. Трем пациентам - в сроки 3-4 месяца от начала первой операции и двум - до 5 месяцев. Это были больные пожилого возраста. Основные причины задержки операции - их неинформированность и бытовые условия.
Осложнения отмечены в виде пареза кишечника, которые разрешились консервативно - 3 случая; и нагноения швов в области колостомической раны - 2 случая.
Пациентам из группы (22), у которых были осложнения после первой операции, восстановление непрерывности толстой кишки выполнено в интервале 4-5 месяцев. Мы исходили из того, что эти сроки, по мнению некоторых специалистов [5, 9, 10], являются оптимальными из-за нарушения микрофлоры, выраженности изменений в виде рубцово-спаечных процессов, наличия диверсионного колита и воспалительных изменений кожи вокруг колостомы. Осложнения отмечены у восьми больных: в двух случаях - несостоятельность швов анастомоза с развитием перитонита и летальным исходом; в пяти случаях - нагноение мягких тканей после закрытия колостомы, и в одном случае открылся тонкокишечный свищ (выздоровление). Причиной возникновения осложнений можно считать выраженный спаечный процесс, множественные десерозации петель тонкой кишки (со вскрытием просвета в одном случае), а также возраст пациентов старше 60 лет, наличие сопутствующих заболеваний (сахарный диабет, кардиальная патология) и, возможно, психологическая подавленность.
Немаловажное значение имеет оперативный доступ и вид наложения анастомоза. Рубцово-спаечный процесс является одной из основных проблем, обуславливающих дальнейшую тактику. Срединную лапаротомию мы применили у 90 пациентов, и только у 2 - косой окаймляющий разрез, но с последующей конверсией из-за невозможности наложения анастомоза. Срединная лапаротомия гарантированно давала возможность определить наличие рецидива опухоли или метастазов, избежать возможных осложнений при ревизии брюшной полости, проведении адгезиолизиса. При раке левой половины ободочной кишки (42 случая) реконструктивно-восстановительную операцию выполнили в сроки от 8 месяцев до 1,5 лет, а именно: 8-9 месяцев - 23 пациентам, до 1 года - 14 пациентам и около 1,5 лет - 5 пациентам. Как правило, по истечении этого срока уже была четкая уверенность в отсутствии рецидивов опухоли, либо метастазов.
У большей части пациентов этой группы (27) - выраженный спаечный процесс в области культи прямой кишки и малого таза, что усложняло ее выделение. Сложности возникали и при ее нахождении. Для этого мы использовали ректороманоскоп или толстый резиновый зонд, вводя их через анус, сочетая с раздуванием культи либо трансиллюминацией. Это облегчало нахождение и мобилизацию культи прямой кишки. Впоследствии всем больным после резекции левой половины ободочной кишки, культю прямой кишки фиксировали 2-3 швами к боковому каналу, что облегчало ее обнаружение.
Относительно наложения анастомозов мы пользовались в основном двумя видами: «конец в конец» и «конец в бок» - терминолатеральный. В двух случаях при короткой культе (менее 10 см) использовали аппарат АКА-2. Эта методика весьма перспективна, но вопрос о способе восстановления непрерывности толстой кишки должен решаться индивидуально в зависимости от длины культи прямой кишки, диастаза, технических возможностей и опыта хирурга. Анастомоз «конец в конец» накладывался в тех случаях, где не было натяжения. Анастомоз формировался двухрядными узловыми швами.
Осложненное послеоперационное течение отмечено у 18 пациентов из этой группы, из которых 5 человек умерли от перитонита (несостоятельность швов анастомоза). Все они были старше 60 лет и страдали сопутствующими заболеваниями. Среди других осложнений следует отметить образование инфильтрата в области анастомоза у 2 больных, у 1 из них инфильтрат регрессировал, в другом случае образовался каловый свищ, который удалось заживить без оперативного пособия (выздоровление). Нагноение операционной раны наблюдалось у 7 пациентов, раны зажили на 16-е сутки, больные выписаны на амбулаторное лечение. Ранняя спаечная кишечная непроходимость имела место в одном случае. У этого же больного впоследствии возникли эвентрация, пневмония.
Заключение
Таким образом, восстановление кишечной непрерывности после операции типа Гартмана является необходимым с целью трудовой и социальной реабилитации больных, но сложным в техническом отношении оперативным вмешательством. Вопрос о сроках и методе восстановления непрерывности толстой кишки, как правило, должен решаться в зависимости от причины заболевания, сроках наложения стомы. Он может колебаться, как в сторону уменьшения срока, так и увеличения. Оптимальными мы считаем сроки от 2,5 до 3 месяцев при неопухолевых заболеваниях, от 3 до 5 месяцев при неблагоприятных условиях наложения стомы (перитонит). У больных с онкозаболеваниями при опухолевой непроходимости эти сроки могут колебаться от 8-9 месяцев до 1,5 года. При выборе способа восстановления непрерывности толстой кишки предпочтение отдается анастомозу «конец в бок» - терминолатеральному из срединного, как наиболее обоснованного доступа при короткой культе прямой кишки, выраженности рубцово-спаечного процесса. Второй вид анастомоза «конец в конец» лучше использовать при длинной культе прямой кишки, минимальном спаечном процессе и без осложнений после первой операции. Только восстановление непрерывности кишечника обеспечивает психологическую, медико-социальную реабилитацию этих больных.
Варианты пластического закрытия "трудной" культи двенадцатиперстной кишки
Выбор метода ушивания «трудной» культи ДПК - отдельная и нестареющая проблема желудочной хирургии. Не ставя перед собой задачу подробного освещения данной проблемы, мы сочли необходимым сделать по данному вопросу ряд замечаний. Прежде всего, следует заметить, что ушивание культи ДПК является этапом типового для начала XXI столетия вмешательства - резекции желудка. Поэтому никакие, даже выраженные в максимальной степени морфологические изменения («трудная культя»), при доброкачественном процессе не являются оправданием гибели больных от перитонита, связанного с несостоятельностью культи ДПК. Мероприятия по профилактике несостоятельности культи ДПК, прежде всего - способы ушивания культи и декомпрессия ДПК, в настоящее время детально разработаны и являются стандартными. Поэтому как апеллирование к факту «атипичного ушивания» культи ДПК при развитии ее несостоятельности, так и сам факт импровизации на этом крайне ответственном этапе вмешательства отражают только лишь «несостоятельность» знаний и технических навыков конкретного хирурга. С другой стороны никаких сверхъестественных приемов и оснащения для профилактики несостоятельности культи ДПК не требуется. Достаточно лишь «делать добротные копии с выдающегося оригинала» (С.С. Юдин).
Из всего многообразия способов ушивания «трудной» культи ДПК мы в повседневной клинической практике используем лишь три: метод «капюшона» по Ниссену (1933), метод «манжетки» по Сапожкову (1950), метод «улитки» по Юдину (1936). Остальные способы ушивания культи ДПК, в том числе и современные, представляются нам видоизменением в деталях и усложнением вышеуказанных.
Общими правилами для всех методик ушивания «трудной» культи ДПК являются:
1)полный гемостаз, хорошая экспозиция и освещенность зоны манипуляций, использование атравматичного инструментария, синтетического рассасывающегося шовного материала 000 - 0000 на атравматичных иглах;
2)наличие у оператора четкого представления об имеющихся в данном конкретном случае анатомических взаимоотношениях: края язвенного кратера - граница слизистой оболочки и серозно-мышечного футляра ДПК по всей окружности кишечной стенки - большой дуоденальный сосочек - гепато-дуоденальная связка;
3)соединение между собой только однородных тканей (сероза с серозой, слизистая со слизистой), наложение швов без натяжения, использование для пластики только неишемизированных тканей;
4)использование любых близко расположенных брюшинных покровов (большой сальник, передний листок мезоколон) для дополнительной перитонизации ушитой культи.
При ушивании культи ДПК по методу Nissen (цит. по автору) «двенадцатиперстная кишка мобилизуется до уровня язвы, на этом уровне вскрывается, чтобы видеть язву. Кишка пересекается поперечно на уровне язвы. Передний ряд швов подшивается к аборальному краю язвы. Второй ряд швов накладывается над первым между передней поверхностью культи двенадцатиперстной кишки и проксимальным краем язвы, в результате чего дно язвы тампонируется стенкой кишки. Прилежащий серозный покров культи способствует заживлению язвы, а в случае кровотечения из нее - гемостазу. Сверху накладывается третий ряд между капсулой поджелудочной железы и стенкой культи».
В методике ушивания культи ДПК «улиткой» С.С. Юдина различают два этапа. На первом этапе из передней, верхней и нижней стенок культи ДПК формируется конус. Для этого ДПК пересекается косо от пилоруса вниз к аборальному краю язвы, где сходятся два разреза, проведенные по верхней и нижней стенкам. Затем (цит. по автору) «частично иссекается край вывернувшейся слизистой кишки, даже частично на ¼ - ½ см, отступая внутрь кишки. Иссекается дочиста остающаяся часть стенки кишки по краю ниши и особенно в нижнем крае язвы. Зашивание начинается у угла, прилегающего к нише. Для этого в высшей степени желательно осторочным сечением скальпеля или ножниц мобилизовать кишку у самого угла и освободить ее край от поджелудочной железы, от края ниши, еще хотя бы на 1 - 2 см. Здесь закрепляют узел кетгутового шва, которым ввернутся и сошьются края кишки вплоть до верхнего острого угла швом Шмидена. Ушитая таким образом дуоденальная культя представляет конус, слегка изогнутый по своей оси, выпуклой по латеральной поверхности и несколько вогнутой с медиальной стороны. Лишний кончик кетгута у язвенного угла отрезается коротко, тогда как у верхушки конуса, после завязывания шва, остаток кетгута оставляется с иглой». Вторым этапом ушивания является формирование собственно «улитки» одним из двух способов. При первом способе «иглу эту вкалывают в нижний угол сшитого разреза внутрь кишки, причем, если кишку заранее удалось заранее в этом месте отделить от поджелудочной железы, то вкол делается прямо в кишечную стенку, если таковой не было отвоевано достаточно, то игла должна пройти в кишку сквозь самый нижний край язвенной ниши. Игла проникает в полость кишки и выкалывается с противоположной стороны, т.е. сквозь латеральную ее стенку. Вслед за иглой выводится нить и прошивается медиальный край язвы. Таким образом ниша тампонируется культей, завязывается узел, культя прочно фиксирована. Остается провести еще один ряд отдельных узловых швов, которые соединяют в поперечном направлении к длиннику кишки дуоденальную стенку и брюшинный покров поджелудочной железы». При втором способе формирования «улитки» прошивание конуса и свертывание его начинается не с основания конуса, а с его верхушки. Второе прошивание кишки проводится в середине конуса, третье - у его основания, через аборальный край язвы. Этой же нитью культя ДПК, свернутая в виде «улитки», фиксируется к ткани орального края язвы. Затем накладываются швы, фиксирующие по полуокружности серозно-мышечный футляр кишки к капсуле поджелудочной железы. По личному опыту автора методики несостоятельность культи ДПК возникла в 1 случае из 100 ушиваний.
При ушивании по методу «манжетки» Сапожкова (цит. по автору) «сущность способа сводится к следующему: при обнаружении больших спаек, сращений и инфильтратов вокруг дуоденальной язвы все они оставляются на месте нетронутыми, двенадцатиперстная кишка не мобилизуется, а просто полностью рассекается в поперечном направлении через язву. Кровоточащие сосуды слизистой оболочки захватываются изолированно зажимами и затем острым путем, а именно ножом, в той части их окружности, которая приросла к рубцу, слизистую высвобождают от рубцовой ткани и высвобожденный лоскут захватывают зажимом Пеана. Дальнейшее высвобождение слизистой производят под контролем введенного в кишку пальца тупым путем, отодвигая книзу серозно-мышечный чехол с помощью зонда Кохера. Таким образом удается легко выделить слизистую оболочку в виде цилиндра (манжетки) высотой 2 - 3 см. По выделении цилиндра на его основание накладывают кисетный шов. Цилиндр инвагинируют в просвет кишки, кисетный шов стягивают до отказа и очень крепко завязывают. Поверх этого шва без всякого труда накладывается второй кисетный шов. В дальнейшем мышечный слой сшивают узловыми швами. Культю перитонизируют путем сшивания брюшины, покрывающей поджелудочную железу, с брюшиной кишки». По данным автора методики на 120 ушиваний не возникло ни одного случая несостоятельности.
Выбор одного из трех методов ушивания «трудной» культи ДПК диктуется конкретными анатомическими условиями. Так, при широком диаметре ДПК, умеренном отеке ее стенки, незначительном избытке передней стенки и плотной капсуле поджелудочной железы мы используем ушивание по Ниссену. При выраженном отеке стенки ДПК, наличии перидуоденального инфильтрата и связанных с этим трудностей в выделении стенки кишки, а также при наличии гипертрофированной слизистой и (или) при дефиците передней стенки мы отдаем предпочтение методу Сапожкова. Тонкая стенка и малый диаметр ДПК, наличие хорошо кровоснабжаемого избыточного лоскута передней стенки является основанием для ушивания ДПК методом «улитки» по Юдину. Следует заметить, что ни дополнительная перитонизация, ни применение фибринового клея или пластин «ТахоКомб®» при некачественно произведенном ушивании, по нашему опыту не является гарантией от несостоятельности культи ДПК.
Несмотря на наличие достаточно большого количества классических методик ушивания культи ДПК, вплоть до настоящего времени появляются новые и модифицируются прежние варианты пластики. Справедливости ради заметим, что большинство из них так и не нашло признания широкой хирургической общественности. Однако несколько новых оригинальных методик все же зарекомендовали себя в клинике как надежные и технически вполне осуществимые варианты пластики культи ДПК. В качестве примера приведем пластический дупликатурный способ обработки дуоденальной культи при пенетрирующей дуоденальной язве (Н.А. Никитин и В.А. Журавлев, 1999). Показанием к применению данного способа является ушивание культи ДПК при пенетрирующих бульбарных и постбульбарных язвах, расположенных на расстоянии более 1 см от большого дуоденального сосочка. Техника выполнения способа следующая. После мобилизации желудка по обеим кривизнам в необходимых пределах и мобилизации начального отдела ДПК до пенетрирующей язвы свободную от язвенного дефекта, обычно переднюю или передне-боковую стенку ДПК, рассекают на величину полуокружности кишки до слизистой оболочки. Без вскрытия просвета кишки острым путем производят отсепаровку слизистой оболочки от серозно-мышечной «манжетки» по всей длине разреза на высоту 1,0 - 1,5 см, после чего слизистую оболочку рассекают. Со стороны просвета кишки визуализируют язвенный дефект и разрез слизистой оболочки продолжают по нижнему краю язвы, замыкая окружность «слизистого цилиндра». Фиксированную к серозно-мышечной «манжетке» полуокружность цилиндра отслаивают от последней, оставшуюся непересеченной часть «манжетки» пересекают. Мобилизации ее со стороны серозного покрова в аборальном направлении от предлежащих анатомических структур не требуется.
После отделения мобилизованной дистальной части ДПК от верхнего края язвы на привратник накладывают зажим и желудок откидывают вверх и влево, дно язвенного дефекта при этом остается на пенетрируемом органе. Отслоенный «слизистый цилиндр» открытой культи ДПК ушивают отдельными узловыми швами, при этом сформированная линия швов должна быть ориентирована перпендикулярно к последующим линиям швов серозно-мышечной «манжетки».
«Манжетку» по границам полуокружности продольно рассекают на 2/3 своей высоты для лучшей адаптации при дальнейшем формировании дупликатуры. Край свободной стенки «манжетки» подшивают отдельными швами по границе отсепарованной слизистой оболочки к мышечному слою противоположной стенки, разобщенной с дном язвы. Следующим этапом стенки «манжетки» накладывают друг на друга по типу дупликатуры и сшивают в этом положении серозно-мышечными швами. Таким образом, второй ряд швов оказывается смещенным относительно первого на величину высоты «манжетки», а линия швов слизистой оболочки - послойно закрытой обеими стенками последней.
В зависимости от локализации язвенного дефекта швы стенок «манжетки» могут быть ориентированы как в сагиттальной, так и во фронтальной плоскости. К дну язвы на пенетрируемом органе подводят прядь сальника на ножке и фиксируют несколькими швами к ее рубцовым краям по типу оментопластики. Этой же прядью сальника может быть дополнительно перитонизирована сформированная культя ДПК.
В противоположность представленному трехрядному способу ушивания культи ДПК при низких, граничащих с зоной большого дуоденального сосочка, дуоденальных язвах В.И. Оноприев (1995) рекомендует применять однорядный прецизионный вариант пластики. При этом выделенная в аборальном направлении вплоть до зоны большого дуоденального сосочка задняя стенка ДПК соединяется с передней стенкой одиночными узловыми швами через все слои нитью 0000 - 00000 с тщательной адаптацией слизистой и серозно-мышечной оболочек. Линия прецизионных швов укрывается прядью большого сальника, использованного для оментопластики язвенного кратера.
В исключительных случаях, когда ушивание культи ДПК представляется оператору невозможным, крайне рискованным экспериментом будет изобретение экспромтом «нового» способа пластики. Текучесть желчи и агрессивность панкреатического секрета оставляют мало шансов на чудесное заживление беспорядочно соединенных тканей. В данной ситуации (хотя решиться на это психологически бывает очень непросто) следует воспользоваться приемом Welch или его модификациями, предусматривающими установку в культю ДПК или подведение к ушитой культе дренажной трубки диаметром не менее 0,8 см, окутанной прядью большого сальника, фиксированного к стенке ДПК и париетальной брюшине в месте выведения дренажа наружу.
В заключение следует особо подчеркнуть, что, учитывая принципиальное влияние на патогенез несостоятельности культи ДПК повышения интрадуоденльного давления, методом выбора реконструкции при «трудной» культе, равно как при суб- и декомпенсированных формах ХНДП и при резекции гастро-энтероанастомоза с кровоточащей пептической язвой должно являться формирование Y-образного анастомоза по Ру.
Читайте также:
- Прогрессирующая мультифокальная лейкоэнцефалопатия. Цитомегаловирусная инфекция нервной системы.
- Пример аллергических психоневрозов. Лечение аллергических психоневрозов
- Хронический сап. Диагностика и лечение сапа
- Симптомы искривления ушной раковины и ее оценка
- Фонокардиография при стенозе правого предсердно-желудочкового отверстия. Недостаточность клапана аорты
