Хроническая головная боль при цереброваскулярных заболеваниях. Атеросклеротическая транзиторная ишемическая атака.
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
ФГАОУ ВО «Первый МГМУ им. И. М. Сеченова» МЗ РФ; Клиника головной боли и вегетативных расстройств акад. Александра Вейна, Москва
ММА имени И.М. Сеченова
Т ранзиторные ишемические атаки (ТИА) определяются клинически как быстро возникающие очаговые и реже диффузные (общемозговые) нарушения функции головного мозга, которые вызваны локальной ишемией и проходят в течение не более суток [1].
К основным факторам риска ТИА относят возраст, артериальную гипертонию, гиперхолестеринемию, атеросклероз церебральных и прецеребральных (сонных и позвоночных) артерий, курение, заболевания сердца (мерцательная аритмия, инфаркт миокарда, аневризма левого желудочка, искусственный клапан сердца, ревматическое поражение клапанов сердца, миокардиопатии, бактериальный эндокардит, сахарный диабет). ТИА примерно в 90-95% случаев вызваны атеросклерозом церебральных и прецеребральных артерий, поражением мелких церебральных артерий вследствие артериальной гипертонии, сахарного диабета или кардиогенной эмболии. В более редких случаях они обусловлены васкулитом, гематологическими заболеваниями (эритремия, серповидноклеточная анемия, тромбоцитемия, лейкоз), иммунологическими нарушениями (антифосфолипидный синдром), венозным тромбозом, расслоением прецеребральных или церебральных артерий, мигренью, у женщин - приемом оральных контрацептивов.
Патогенез ТИА имеет сходство с ишемическим инсультом: атеротромбоэмболия, кардиоэмболия, поражение мелких перфорирующих артерий мозга, гемодинамические и реологические нарушения. Клинический исход ишемического нарушения мозгового кровообращения (ТИА или инсульт) определяется в основном локализацией и скоростью развития закупорки мозговой артерии, состоянием коллатерального кровообращения и реологическими свойствами крови 2.
Клинические симптомы ТИА обычно возникают внезапно и достигают максимальной степени в течение нескольких секунд или одной-двух минут, они сохраняются на протяжении 10-15 минут, значительно реже - нескольких часов (до суток). Очаговые симптомы поражения головного мозга разнообразны и определяются локализацией ишемии мозга в каротидном или вертебрально-базилярном бассейне. Часто ТИА проявляются легкими неврологическими нарушениями (онемение лица и руки, легкий гемипарез или монопарез руки), хотя возможны и выраженные расстройства (гемиплегия, тотальная афазия). Нередко наблюдается кратковременное снижение зрения на один глаз («amavrosis fugas»), что обусловлено нарушением кровообращения в глазничной артерии.
ТИА могут часто повторяться или возникают всего один-два раза. Во многих случаях пациенты не придают преходящим кратковременным расстройствам существенного значения и не обращаются за консультацией к врачу, поэтому сложно оценить распространенность ТИА. Однако у 30-40% больных, перенесших ТИА, в последующие 5 лет развивается инсульт. Более 20% этих инсультов происходит в течение первого месяца, а почти половина - в период первого года после ТИА. Риск инсульта составляет примерно 10% в первый год, а затем около 5% ежегодно. Вероятность развития инсульта выше при повторных ТИА и увеличении возраста больного (вероятность инсульта повышается почти в 1,5 раза при увеличении возраста на 10 лет). Прогноз несколько лучше, когда ТИА проявляется только в виде преходящей слепоты на один глаз. Важно отметить, что наиболее частая причина смерти (около 50% смертей) после ТИА - заболевания сердца (преимущественно инфаркт миокарда).
Диагноз ТИА часто устанавливается ретроспективно на основании анамнеза: развитие преходящих симптомов очагового поражения головного мозга у больного, имеющего факторы риска ишемического нарушения мозгового кровообращения. Дифференциальный диагноз проводится с другими заболеваниями, проявляющимися преходящими неврологическими нарушениями: мигренью, эпилептическим припадком, болезнью Меньера и меньероподобными синдромами, рассеянным склерозом, опухолью мозга, гипогликемией, обмороком, дроп-атаками и др. 3.
При мигрени возможны кратковременные неврологические нарушения (мигренозная аура в виде гемианестезии, гемипареза, афазии, одностороннего нарушения зрения), которые в большинстве случаев сопровождаются типичным приступом головной боли. Приступы мигрени обычно начинаются в молодом возрасте. Очаговые симптомы во время мигренозной ауры обычно развиваются медленнее (в течение 20-30 минут), чем при ТИА и часто сочетаются с типичными для мигрени зрительными нарушениями.
Парциальные эпилептические припадки могут проявляться преходящими двигательными, чувствительными, зрительными или речевыми расстройствами, напоминающими ТИА. При парциальных припадках в отличие от ТИА нередко наблюдается распространение чувствительных и (или) двигательных нарушений по конечности («джексоновский марш»), могут возникать клонические судороги или вторично генерализованный эпилептический припадок. Большое значение могут иметь данные ЭЭГ, выявляющие характерные для эпилепсии изменения.
При болезни Меньера, доброкачественном позиционном головокружении и вестибулярном нейроните возникает внезапное головокружение нередко в сочетании с тошнотой и рвотой, что возможно и при ТИА в вертебробазилярном бассейне. Однако во всех этих случаях вестибулярного головокружения наблюдается только горизональный или ротаторный нистагм и не отмечается симптомов поражения ствола (вертикального нистагма, двоения, расстройств чувствительности, глотания и др.). Крайне редко ТИА в вертебробазилярной системе проявляется только изолированным вестибулярным головокружением, но это следует учитывать у больных пожилого возраста с факторами риска ТИА.
В дебюте рассеянного склероза могут наблюдаться преходящие неврологические нарушения, напоминающие ТИА. Клинически неразличимые от ТИА симптомы возможны также при опухолях головного мозга, небольших внутримозговых кровоизлияниях или субдуральных гематомах, В этих случаях иногда только результаты компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) головы позволяют поставить правильный диагноз.
Гипогликемические состояния могут давать сходную с ТИА клиническую картину. Во всех случаях, когда больной диабетом предъявляет жалобы на преходящие неврологические нарушения (особенно по ночам, при пробуждении или после физических упражнений), необходимо исследование уровня глюкозы в крови в период таких состояний. В случаях гипогликемии характерно быстрое улучшение состояния после парентерального введения глюкозы.
ТИА в вертебрально-базилярном бассейне очень редко проявляются только обморочными или предобморочными состояниями. Эти состояния наиболее часто вызваны вазовагальными пароксизмами, заболеваниями сердца или эпилепсией. Приступы падения (дроп-атаки) также редко являются следствием ТИА в вертебрально-базилярном бассейне. Они обусловлены внезапной утратой постурального тонуса неясного генеза, возникают преимущественно у женщин и не имеют какого-либо серьезного прогностического значения. В случаях ТИА перед падением обычно возникает головокружение или двоение, после падения больной не может сразу подняться, несмотря на то, что не нанес себе травму.
Пациенты, перенесшие ТИА, требуют обследования для выяснения причины преходящей ишемии мозга с целью предупреждения инсульта и других заболеваний сердечно-сосудистой системы. Важную информацию могут дать результаты физикального обследования. Наличие аритмии (фибриляции предсердий), выявление шумов в сердце позволяет предположить кардиоэмболический характер ТИА. Систолический шум, выслушиваемый позади угла нижней челюсти (область бифуркации общей сонной артерии) - признак стеноза внутренней или общей сонной артерии. Усиление пульсации ветвей наружной сонной артерии возможно при закупорке или значительном стенозе внутренней сонной артерии на этой стороне. Ослабление (или отсутствие) пульса и уменьшение АД указывают на стенозирующее поражение дуги аорты и подключичных артерий. Для выяснения причины ТИА используют неинвазивные ультразвуковые методы исследования сосудов, среди которых наиболее информативны дуплексное сканирование прецеребральных артерий головы (в последние годы и церебральных артерий) и транскраниальная допплерография церебральных артерий. В настоящее время все большее развитие для диагностики поражения прецеребральных и церебральных артерий получают магнитно-резонансная ангиография и спиральная компьютерная ангиография. В план обследования входят развернутый общий анализ крови, биохимический анализ крови с определением холестерина и его фракций, исследование гемостаза, ЭКГ. При подозрении на кардиоэмболический генез ТИА показана консультация кардиолога и более углубленное исследование сердца (ЭХОКГ, холтеровское мониторирование). В случаях неясного генеза ТИА показаны углубленные исследования плазмы крови: определение коагуляционных факторов и фибринолиза, уровня волчаночного антикоагулянта и антикардиолипиновых антител и др. В тех случаях, когда выявляется гемодинамически значимый стеноз внутренней сонной артерии и планируется хирургическое лечение, предварительно проводится церебральная ангиография (традиционная или субтракционная дигитальная) для подтверждения результатов неинвазивных ультразвуковых методов исследования и оценки внутримозгового кровообращения.
Проведение КТ или МРТ головы желательно во всех случаях ТИА, но оно необходимо в диагностически неясных случаях для исключения других возможных причин преходящих неврологических нарушений (опухоль мозга, небольшое внутримозговое кровоизлияние, травматическая субдуральная гематому и др.). У большинства пациентов с ТИА КТ и МРТ головы не выявляет очаговых изменений, но в 10-25% случаев (чаще в тех случаях, когда неврологические нарушения сохранялись на протяжении нескольких часов) выявляется инфаркт мозга, что указывает на определенную условность термина ТИА. В тех случаях, когда у пациента с ТИА обнаруживается ишемический очаг в соответствующей области мозга по данным КТ или МРТ головы, следует оставить диагноз ТИА, а не изменять его на ишемический инсульт [3].
В большинстве случаев ТИА лечение не проводится вследствие кратковременного характера неврологических нарушений и обращения к врачу после их регресса. В случаях длительного эпизода неврологических нарушений, лечение осуществляется как при ишемическом инсульте. Большое значение у больных ТИА имеет профилактика ишемического инсульта.
Профилактика инсульта направлена на коррекцию факторов риска инсульта. К наиболее значимым корригируемым факторам относят артериальную гипертонию, заболевания сердца, курение сигарет, сахарный диабет, злоупотребление алкоголем, прием наркотиков 2.
У больных, перенесших ТИА, прогностическое значение в отношении развития повторного инсульта имеет уровень АД. Чем выше уровень АД, тем выше риск развития инсульта. Прямая связь между уровнем АД и частотой развития инсульта установлена как у пожилых (60 лет и более), так и у молодых больных, перенесших ТИА [5].
У больных артериальной гипертонией и сахарным диабетом рекомендуется достижение и поддержание идеальной массы тела, что в большинстве случаев требует снижения общей калорийности пищи. Снижение избыточного веса всего на 5-10 кг может привести к существенному снижению повышенного артериального давления. Кроме диеты, для снижения веса большое значение имеют регулярные физические нагрузки (занятия спортом, пешие прогулки), интенсивность которых индивидуальна и согласована с врачом.
Для профилактики повторного инсульта больным, перенесшим ТИА, рекомендуется в течение 1-2 лет или постоянно прием ангиагрегантов: ацетилсалициловой кислоты, дипиридамола, тиклопидина или клопидрогеля. Ацетилсалициловая кислота может быть использована в дозе от 80 до 1300 мг/сут, малые дозы от 80 до 325 мг/сут считаются предпочтительнее в связи с меньшим риском осложнений со стороны желудочно-кишечного тракта и отсутствием угнетения простациклинов сосудистой стенки, обладающих антитромботическим действием. Чтобы уменьшить раздражающее действие препарата на желудок, применяют аспирин в оболочке, не растворяющейся в желудке. Тиклопидин применяется по 250 мг 2 раза; он несколько более эффективен, чем ацетилсалициловая кислота, но терапия тиклопидином значительно дороже и требует регулярного контроля общего анализа крови (каждые 2 недели в течение первых 3 месяцев лечения) из-за опасности лейкопении. Клопидрогель используется по 75 мг/сут; он эффективнее и имеет меньше побочных эффектов, чем ацетилсалициловая кислота, но его стоимость значительно выше. Возможно сочетание 100 мг аспирина и 225 мг дипиридамола в сутки.
Вазоактивные препараты назначают с целью увеличения кровоснабжения в ишемизированной ткани. Высказывается предположение, что они обладают нейропротективным действием. Пирацетам используется внутрь по 1,2-4,8 мг/сут. Винпоцетин применяется 10-20 мг/сут в/в капельно на 500 мл физиологического раствора. Циннаризин назначается внутрь по 25 мг 3 раза в сутки. Никардипин - внутрь по 20 мг 2 раза в сутки.
У больных с мерцательной аритмией, внутрижелудочковым тромбом, искусственным клапаном сердца и другой патологией, чреватой развитием кардиоэмболического инсульта, при отсутствии противопоказаний наиболее эффективно использование непрямых антикоагулянтов (варфарина по 5 мг/сут, фенилина по 60-90 мг/сут), чем антиагрегантов, однако это требует регулярного контроля протромбина (повышение международного нормализующего коэффициента до 3,0-4,0 или снижение протромбинового индекса до 50-60%), что нередко бывает затруднительно. В тех случаях, когда использование антикоагулянтов противопоказано или контроль за их применением затруднен, рекомендуется прием антиагрегантов.
При выявлении стеноза внутренней сонной артерии обсуждается хирургическое лечение - каротидная эндартерэктомия. В настоящее время доказана эффективность каротидной эндартерэктомии при выраженном (сужении 70-99% диаметра) стенозе внутренней сонной артерии у больных, перенесших ТИА. Каротидная эндартерэктомия может быть проведена и при умеренной степени (сужении 30-69% диаметра) стеноза внутренней сонной артерии; однако эффективность хирургического лечения в этих случаях пока не доказана. При решении вопроса о хирургическом лечении следует учитывать не только степень стеноза сонной артерии, но и распространенность атеросклеротического поражения прецеребральных и церебральных артерий, выраженность патологии коронарных артерий, наличие сопутствующих соматических заболеваний 1.
Курение сигарет повышает риск развития инсульта почти на 40% у мужчин и на 60% у женщин. Отказ от курения сопровождается постепенным существенным снижением риска инсульта, и после 5 лет воздержания от курения риск развития инсульта у бывшего курильщика мало отличается от риска развития инсульта у никогда не курившего человека.
Большое значение в профилактике атеросклероза придается диете с низким содержанием жира (уменьшение потребления жира до 30% от общей калорийности пищи и холестерина до 300 мг в сутки). В случаях выявления гиперлипидемии (повышение уровня общего холестерина более 6,5 ммоль/л, триглицеридов более 2 ммоль/л и фосфолипидов более 3 ммоль/л, снижение уровня липопротеидов высокой плотности меньше 0,9 ммоль/л) рекомендуется более строгая диета (уменьшение потребления жира до 20% от общей калорийности пищи и холестерина до уровня менее 150 мг в сутки). При атеросклеротическом поражении сонных и позвоночных артерий может быть использована диета с очень низким содержанием жира (снижение потребления холестерина до 5 мг в день) для предупреждения прогрессирования атеросклероза. Если в течение 6 месяцев диеты не удается существенно уменьшить гиперлипидемию, то рекомендуется прием антигиперлипидемических препаратов (ловастатина, симвастатина, правастатина или др.), но только при отсутствии противопоказаний к их применению 1.
Женщинам, перенесшим ТИА, не рекомендуется использовать оральные контрацептивы с высоким содержанием эстрогенов, целесообразно применять контрацептивы с низким содержанием эстрогенов или перейти на другие способы предупреждения беременности.
Злоупотребление алкоголем (регулярное употребление более 70 г чистого этанола в день, алкогольные запои) связано с повышенным риском развития инсульта. Прекращение злоупотребления алкоголем постепенно снижает риск развития инсульта у бывших алкоголиков. Умеренное употребление алкоголя (не более 20-30 г чистого этанола в сутки) обсуждается как средство предупреждения атеросклероза и уменьшения риска развития ишемического инсульта.
У более чем половины больных, перенесших инсульт или ТИА, возникает депрессия, что затрудняет процесс реабилитации таких больных. Для лечения депресссивного синдрома используется психотерапия или антидепрессанты, например, флуоксетин 20 мг 1 раз в сутки. В некоторых случаях (при развитии эпилептических припадков) показано назначение карбамазепина по 600 мг в сутки.
Вопрос об эффективности гипотензивной терапии для вторичной профилактики инсульта у больных, перенесших ТИА, длительное время был не ясен, хотя отмечалась прямо пропорциональная связь между риском развития инсульта и уровнем АД [5]. Чем выше АД после перенесенного ТИА, тем больше риск развития повторного инсульта. Мета-анализ 9 исследований, включивших около 7 тысяч человек, свидетельствовал только о тенденции к снижению инсульта и сердечно-сосудистых заболеваний при проведении гипотензивной терапии у больных ТИА [6]. Однако по данным мультицентрового рандомизированного двойного слепого плацебо - контролируемого исследования PROGRESS (Perindopril Protection Against Recurrent Stroke Study), результаты которого были доложены в 2001 г. в Милане (Италия) на IX европейском совещании по артериальной гипертонии, доказана эффективность гипотензивной терапии, основанной на периндоприле, ингибиторе АПФ, для вторичной профилактики инсульта. Результаты проведенного исследования показали, что гипотензивная терапия, основанная на периндоприле, снижает риск развития инсульта в среднем на 28%, всех сердечно-сосудистых заболеваний - в среднем на 26%. Частота развития инсульта снижалась не только у больных с артериальной гипертонией, но и у больных с нормальным АД. Основываясь на результатах исследования PROGRESS, больным, перенесшим ТИА, следует в качестве гипотензивной терапии рекомендовать периндоприл по 4 мг/сут (изолированно или в сочетании с тиазидоподобным диуретиком индапамидом по 2,5 мг/сут) для вторичной профилактики инсульта.
1. Болезни нервной системы. Руководство для врачей // Под ред. Н.Н. Яхно, Д.Р. Штульмана, М., 2001, T.I.
2. Виберс Д.О., Фейгин В.Л., Браун Р.Д. // Руководство по цереброваскулярным заболеваниям. Пер. с англ. М., 1999 - 672 с.
3. Инсульт. Практическое руководство для ведения больных // Ч.П. Варлоу, М.С. Деннис, Ж. ван Гейн и др. Пер. с англ. СПб. 1998 - 629 с.
4. Adams R.M., Victor M., Ropper A.H. // Principles of Neurology. New York. 1997, P.777-873.
5. Chalmers J., MacMahon S., Anderson C. et al. Clinician’s manual on blood pressure and stroke prevention. Second ed. - London, 2000. - 129 p.
6. The INDIANA project collaborators // Stroke, 1997, V. 28, P. 2557-2562.
Хроническая ишемия головного мозга - симптомы и лечение
Что такое хроническая ишемия головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пахтусовой Натальи Александровны, невролога со стажем в 33 года.
Над статьей доктора Пахтусовой Натальи Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Хроническая ишемия головного мозга — это медленно прогрессирующее поражение головного мозга, вызванное хронической недостаточностью мозгового кровообращения. Проявляется комплексом когнитивных, эмоциональных и двигательных нарушений. В отечественной литературе для обозначения хронической ишемии головного мозга используется термин "дисциркуляторная энцефалопатия", который удачно отражает патогенез заболевания и включён в отечественную классификацию сосудистых заболеваний головного мозга [5] . На последней стадии заболевание развивается в сосудистую деменцию.
В Международной классификации болезней (МКБ-10) термину "дисциркуляторная энцефалопатия" соответствует синдром хронической ишемии головного мозга. Этот термин является патофизиологическим, отсутствует в "Неврологическом приложении к МКБ-10" и практически не используется в международной клинической литературе.
Достоверных данных о числе больных хронической ишемией мозга нет, что связано диагностическими трудностями. Указываются такие цифры: не менее 700 человек на 100 000 населения. С учётом увеличения продолжительности жизни и старения населения, а также улучшения диагностируемости, количество этих пациентов будет расти. Болезнь встречается у людей старшего возраста — после 60 лет.
Причины хронической ишемии мозга разнообразны, возможно их сочетание:
- (повышенное артериальное давление). (появление бляшек и возможная закупорка) сосудов головного мозга.
- Венозные дисфункции головного мозга: нарушение тонуса вен (при черепно-мозговых травмах, гипертонии, заболеваниях эндокринной системы, алкогольном и наркотическом опьянении), механическое нарушение оттока крови (застойные венозные дисфункции). .
- Нарушения сердечного ритма, хроническая сердечная недостаточность, ишемическая болезнь сердца, приобретенные пороки сердца. (пониженное артериальное давление).
- Церебральный амилоидоз (отложение в стенке мозговых сосудов белка амилоида).
- Васкулиты (воспаление стенки сосудов).
- Наследственные ангиопатии: телеангиэктазии (образование выпячиваний и аневризм в недостаточно прочных сосудах), болезнь Виллебранда (эпизодические спонтанные кровотечения).
- Наследственная дисплазия соединительной ткани, которая приводит к изменениям артерий мозга и сердца.
- Нарушения свертывающей системы крови.
- Гипергомоцистеинемия (высокий уровень гомоцистеина, который увеличивает риск развития заболеваний периферических артерий).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронической ишемии головного мозга
Для хронической ишемии мозга характерно постепенное развитие симптомов, неуклонно прогрессирующее течение, длительный латентный период на начальных этапах болезни, а также комбинация когнитивных (умственных), аффективных (эмоциональных) и двигательных нарушений.
Когнитивные нарушения определяют тяжесть и прогноз заболевания, коррелируют с объёмом пораженной мозговой ткани [6] .
- 1 стадия — активные жалобы на снижение работоспособности, ослабление памяти, утомляемость, тревогу, депрессию, неустойчивость и замедленность при ходьбе, головокружения.
- 2 стадия — снижение критики к своему состоянию и нарастание когнитивных нарушений. На изменения в состоянии здоровья пациента обращают внимания близкие люди, но сам пациент утверждает, что с ним всё в порядке. Прогрессируют нарушения памяти, проблемы при планировании и решении задач, человеку становится трудно пользоваться сложными бытовыми приборами, возрастает социальная изоляция, речь становится беднее, усугубляются двигательные нарушения. Если на первой стадии трудоспособность и независимость в быту сохранны, то уже на второй стадии пациент нетрудоспособен и частично зависим в быту.
- 3 стадия (деменция) — когнитивные нарушения выраженные, пациент не способен распознавать лица или предметы, пользоваться простыми бытовыми приборами (зубная щётка), возникают проблемы с одеванием, человек полностью зависим в быту от посторонней помощи.
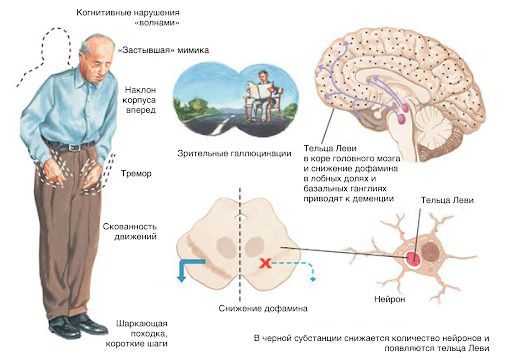
Двигательные нарушения: затруднения в начале движения, при поворотах, шаркающая походка, застывание во время ходьбы, частые падения, трудно стоять или сидеть без поддержки, повернуться в постели.
Аффективные (эмоциональные) нарушения: депрессия, тревога, беспокойство, расстройства сна, нарушения поведения, апатия, галлюцинации, эйфория, возбуждение, агрессия.
Патогенез хронической ишемии головного мозга
Хроническая ишемия мозга в основном развивается по двум причинам:
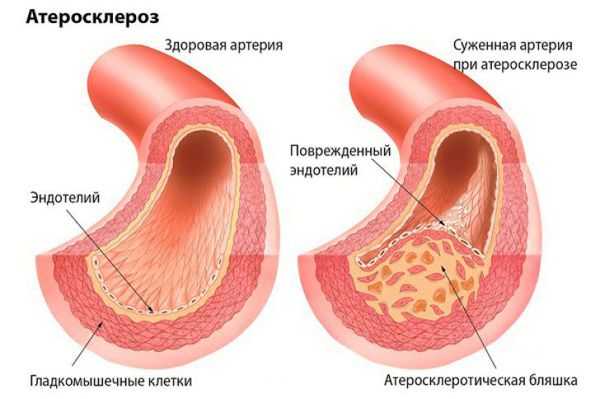
Атеросклероз крупных сосудов мозга. Атеросклеротические бляшки откладываются внутри сосуда, это приводит к сужению сосуда и ухудшению кровоснабжения головного мозга. Кроме того, от атеросклеротической бляшки могут отрываться небольшие фрагменты и закупоривать мелкие сосуды головного мозга.
Нарушение кровобращения в мелких сосудах головного мозга (церебральная микроангиопатия). Основная причина поражения мелких артерий головного мозга - повышенное артериальное давление. Артериальная гипертензия вызывает склероз сосудистой стенки (в стенке сосудов откладываются различные патологические вещества (например амилоиды и липиды), что ведет к утолщению сосудов, изменению их тонуса и реактивности, разрушению сосудистой стенки. Это приводит к ухудшению кровоснабжения головного мозга. В коре головного мозга и в белом веществе образуются множественные небольшие кровоизлияния, участки ишемии, разрушается миелиновая оболочка нервных волокон (демиелинизация), что в конечном итоге приводит к гибели нервных клеток и нарушению работы головного мозга [18] [2] .
Из-за особенностей кровоснабжения головного мозга подкорковое и перивентрикулярное (расположенное вокруг желудочков головного мозга) белое вещество (белое вещество головного мозга - это отростки нервных клеток или нервные волокна) страдает в большей степени, чем серое вещество (сами нервные клетки). Повреждение проводящих путей приводит к нарушению связей между корой и подкорковыми структурами, что определяет основные симптомы.
Классификация и стадии развития хронической ишемии головного мозга
Существует несколько классификаций дисциркуляторной энцефалопатии.
На основании этиологических (причинных) факторов условно выделяют пять клинико-патогенетических типов [3] :
- Микроваскулярный (микроангиопатический): заболевание развивается из-за артериальной гипертензии, церебральной амилоидной ангиопатии и церебральных васкулитов.
- Макроваскулярный (атеросклеротический): развивается из-за стенозирующего атеросклероза магистральных артерий головы, аномалий крупных сосудов, воспаления крупных сосудов.
- Кардиальный: причина развития — заболевания сердца: аритмии, ишемическая болезнь сердца.
- Венозный: развивается из-за нарушения венозного кровообращения и застоя венозной крови.
- Смешанный: причина болезни — в комбинации цереброваскулярных и нейродегенеративных заболеванй, например, болезни Альцгеймера, болезнь телец Леви и других.
Существует классификация, которая выделяет четыре основные клинические формы:
- Гипертоническая дисциркуляторная энцефалопатия
- Субкортикальная артериосклеротическая энцефалопатия (САЭ).
- Гипертоническая мультиинфарктная энцефалопатия.
- Атеросклеротическая дисциркуляторная энцефалопатия.
- Хроническая сосудистая вертебрально-базилярная недостаточность.
- Смешанные формы.
В зависимости от степени выраженности когнитивных нарушений выделяют три стадии заболевания:
- 1 стадия — лёгкие когнитивные нарушения, частичная трудоспособность и бытовая независимость;
- 2 стадия — умеренные когнитивные нарушения, утрата работоспособности и частичная зависимость в быту;
- 3 стадия — выраженные когнитивные нарушеняй (деменция), полная зависимость в быту.
Осложнения хронической ишемии головного мозга
К осложнениям хронической ишемии мозга можно отнести:
- Острое нарушение мозгового кровообращения (ишемический или геморрагическоий инсульт). Факторы риска: выраженный атеросклеротический стеноз магистральных артерий головы и шеи, неконтролируемая артериальная гипертензия, сахарный диабет в сочетании с церебральной микроангиопатией [20] .
- Деменция. Позднее обращение к врачу и отсутствие адекватной терапии сопутствующих заболеваний приводит к неизбежному развитию сосудистой деменции, которую можно рассматривать как осложнение и как неблагоприятный исход хронической ишемии мозга [2] .
Диагностика хронической ишемии головного мозга
Диагноз хронической ишемии мозга часто является диагнозом исключения (то есть диагнозом, который ставится после исключения всех остальных причин) [6] . Особенно трудна диагностика на ранних стадиях, когда симптомы болезни достаточно неспецифичны и могут маскироваться под депрессией и невротическими расстройствами. Поэтому диагностика всегда комплексная, включает в себя подробный анамнез, различные лабораторные и клинические методы диагностики, консультацию врачей других специальностей и нейропсихологическую диагностику.
Подробный анамнез включает беседу с родственниками или ближайшим окружением больного для выяснения факторов риска, наличия сопутствующих заболеваний, характера прогрессирования болезни.
Исследование неврологического статуса : врач невролог во время осмотра пациента проверяет силу в мышцах, чувствительность на разных участках кожи, рефлексы (при помощи неврологического молоточка), точность движений, устойчивость при стоянии и ходьбе. На основании осмотра врач определяет зоны поражения мозга (топическая диагностика) .
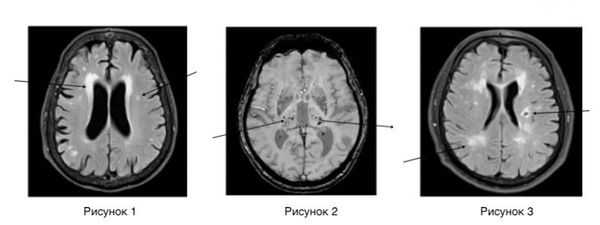
Нейровизуализационные методы: КТ, МРТ головного мозга, МР-ангиография (артерии и вены головного мозга ), при необходимости рентгеноконтрастная церебральная ангиография. Нейровизуализация позволяет исключить другие заболевания (опухоль, гидроцефалию) и подтвердить сосудистый характер нарушений. Предпочтительнее МРТ головного мозга, на которой выявляются характерные для хронической ишемии мозга изменения:
- лейкоареоз — изменение белого вещества вокруг желудочков головного мозга (на рисунке 1, белое свечение вокруг желудочков);
- лекоэнцефалопатия — поражение белого вещества головного мозга (на рисунке 1 и 3, светлые участки в подкорковом веществе);
- малые инфаркты, ишемические инсульты (рисунок 3);
- множественные микрокровоизлияния (рисунок 2 — темные участки);
- атрофия коры головного мозга.
Существует зависимость между типом и выраженностью морфологических изменений мозгового вещества и стадией заболевания [4] [6] .
Нейропсихологическое обследование позволяет выявить степень выраженности и характер когнитивных и эмоциональных нарушений, определить сохранные функции, на которые можно опереться в последующей нейрокоррекционной работе. Обследование проводится нейропсихологом при помощи специальных заданий: тестов на внимание, память, речь, мышление, двигательную координацию.
УЗИ сосудов шеи и головного мозга позволяет выявить признаки гипертонической ангиопатии: утолщение и неровная внутренняя поверхность сосудов, деформация, изгибы, извитости, снижение скорости кровотока, а также признаки атеросклероза: количество атеросклеротических бляшек, процент стеноза сосудов, степень опасности бляшки (может ли бляшка или её фрагмент оторваться и закупорить сосуд).
ЭКГ, холтеровское мониторирование и суточный мониторинг АД необходимы для определения степени тяжести сердечно-сосудистого заболевания как основного причинного фактора хронической ишемии мозга [4] .
Консультация врачей других специальностей (терапевта, эндокринолога, гастроэнтеролога, нефролога, диетолога) необходимы для своевременного выявления и лечения сопутствующего заболевания.
Общеклинический анализ крови, исследование липидного, углеводного обмена, показателей функции почек (креатинин, мочевина) и печени (билирубин, трансаминазы) необходимы для выявления и коррекции метаболических нарушений.
Лечение хронической ишемии головного мозга
Лечение заболевания должно быть комплексным и включать меры по предупреждению дальнейшего повреждение мозга, улучшению, стабилизации когнитивных нарушений и коррекции симптомов.
- Адекватная гипотензивная терапия. Важно избегать чрезмерного снижения артериального давления.
- Коррекция гиперлипидемии. Статины (препараты для понижения уровня холестерина в крови) замедляют развитие атеросклероза крупных артерий, снижают вязкость крови, положительно влияют на эндотелий (внутреннюю выстилку сосудов), препятствуют воспалению сосудистой стенки и отложению амилоида [11] .
- Лечение сахарного диабета — постоянный прием гипогликемических препаратов.
- Длительный прием антиагрегантов — препаратов, улучшающие текучесть крови (аспирин, дабигатран, ривароксабан) у пациентов с выраженным атеросклерозом артерий головы и сосудистыми очагами на МРТ .
- При высоком уровне гомоцистеина необходима фолиевая кислот и витамины В6, В12.
- Церебролизин эффективен при лечении сосудистой деменции у пациентов с легкими и умеренными когнитивными нарушениями [10] .
- Ингибиторы холинэстеразы (донепезил, галантамин) при сосудистой и смешанной деменции способны в некоторой степени улучшить когнитивные функции. Эффективность мемантина пока не доказана [15] .
- Ницерголин эффективен у пациентов с легкими и умеренными когнитивными нарушениями [16] .
Эффективность "вазоактивных средств" (винпоцетин, гинкго билоба) не доказана, возможен эффект "обкрадывания" (ухудшение кровотока в зоне ишемии), также неэффективны антиоксиданты (альфа-липоевая кислота) при лечении когнитивных нарушений [8] [12] .
Физические упражнения положительно влияют на когнитивные функции у пациентов с лёгкими когнитивными нарушениями и деменцией [17] .
Большое значение имеют мероприятия, направленные на поддержание и улучшение качества жизни пациента. С этой целью проводится эрготерапия — метод поддержания и восстановления бытовой повседневной активности для обеспечения полноценной жизни пациента. В рамках эрготерапии пациенты занимаются различными повседневными видами деятельности: личная гигиена, приём пищи, одевание, выполнение домашних обязанностей, забота о других людях, игры.

Прогноз. Профилактика
Хроническая ишемия мозга является прогрессирующим заболеванием, этиологически и клинически полиморфным. Прогноз заболевания будет зависеть от наличия сопутствующей патологии, степени её компенсации, эффективности проводимого лечения, стадии, на которой пациент обратился к врачу. На стадии лёгких когнитивных нарушений прогноз достаточно благоприятный, можно на какое-то время затормозить болезнь и предотвратить наступление деменции. На стадии умеренных когнитивных нарушений стабилизировать и улучшить состояние значительно труднее, на стадии деменции — невозможно.
Профилактика хронической ишемии мозга заключается в своевременном выявлении факторов риска цереброваскулярной патологии, своевременное и адекватное лечение сопутствующей патологии (артериальной гипертензии, сахарного диабета, сердечно-сосудистых заболевания), соблюдение диеты, систематическая адекватная физическая нагрузка, отказ от вредных привычек, овладение стратегиями борьбы со стрессом.
Различают первичную и вторичную профилактику. Первичная профилактика проводится у пациентов, которые имеют различные сосудистые факторы риска (артериальная гипертензия, сахарный диабет, гиперхолестеринемия) до развития симптомов заболевания. Меры по первичной профилактике хронической ишемии мозга совпадают с мерами, направленными на профилактику инсульта:
- контроль за артериальным давлением; иногда повышение артериального давления субъективно не ощущается (т.е. артериальное давление может быть повышенным, а человека ничего не беспокоит);
- контроль за сердечным ритмом (нарушения ритма сердца — частая причина хронической ишемии мозга и инсультов);
- контроль за уровнем сахара и холестерина в крови;
- контроль за весом;
- рациональное питание — полезна средиземноморская диета: оливковое масло, много овощей, фруктов, бобовых, круп, орехов, умеренное количество рыбы, морепродуктов, молочных продуктов, птицы, яиц, мало красного мяса и сладостей [14] ;
- отказ от вредных привычек;
- регулярная физическая нагрузка;
- управление стрессом: важно научиться правильно реагировать на стресс, чтобы стресс не приносил вреда здоровью [7] .
Вторичная профилактика направлена на предупреждение дальнейшего повреждение головного мозга у пациентов с симптомами хронической ишемии мозга. Она заключается в адекватной терапии заболеваний, которые привели к цереброваскулярным нарушениям [4] .
Транзиторная ишемическая атака: причины, симптомы и лечение
Транзиторная ишемическая атака головного мозга является временным острым расстройством центральной нервной системы. В медицинской практике такую патологию могут еще называть микроинсультом. Единственное отличие заключается в продолжительности проявления симптоматики. В случае с транзиторной ишемией признаки исчезают в течение часа, они не несут необратимых последствий. Чаще всего такого рода нарушения обнаруживаются у лиц пожилого возраста.
Диагностика осуществляется на основании совокупности всех сведений, получаемых путем медицинских исследований: компьютерной, магнитно-резонансной томографии, результатов УЗДГ, ПЭТ отделов головного мозга. Дополнительно могут назначать лабораторные процедуры. Обследование желательно проходить в специализированных неврологических центрах.
Лечение транзиторной ишемической атаки головного мозга может быть консервативным, симптоматическим и оперативным. Все зависит от возраста пациента, наличия сопутствующих заболеваний и общего состояния. Терапия необходима для того, чтобы исключить риск развития инсульта. По статистике, у больного по истечении 2 дней после приступа риск инсульта составляет 4 %, через 30 дней — 8 %, в течение 5 лет — 29 %.

Код МКБ-10
ТИА в МКБ-10 (Международная классификация болезней 10-го пересмотра) звучит следующим образом: Преходящие транзиторные церебральные ишемические приступы (атаки) и родственные синдромы (G45). ТИА входит в группу эпизодических и пароксизмальных расстройств (G40- G47).
Транзиторная ишемическая атака происходит в результате блокировки какого-либо сосуда, питающего головной мозг. В сосуде могут образовываться атеросклеротические бляшки или тромбы, мешающие нормальному движению крови. Редко ТИА происходит в результате кровоизлияния. Однако в этом случае кровообращение восстанавливается достаточно быстро.
Причины
ТИА не является самостоятельным заболеванием, ее появление связано с патологиями сердечно-сосудистой системы, проблемами свертываемости крови, травмированием сосудов и большой кровопотерей.
Причины тромбоэмболии чаще всего связаны с:
- фибрилляцией предсердий;
- синдромом слабости синусового узла;
- митральным стенозом;
- мерцательной аритмией;
- дилатационной кардиомиопатией;
- инфекционным эндокардитом;
- миксомой предсердия;
- острым инфарктом;
- тромбозом левого предсердия.
ТИА может наблюдаться у пациентов с:
- незаращенным овальным клапаном;
- искусственным клапаном сердца;
- кальцификацией митрального клапана;
- пороком сердца;
- сердечной недостаточностью;
- ангиопатией;
- коагулопатией;
- аномалиями в позвоночной и сонной артерии.
Факторы риска
В большинстве случаев транзиторная ишемическая атака вызвана перекрытием мелких кровеносных сосудов атеросклеротическими бляшками.
В группу риска развития транзиторной ишемической атаки входят лица, страдающие следующими заболеваниями и состояниями:
- атеросклерозом сосудов головного мозга - данная патология считается основной причиной развития ишемических атак. 90% инсультов у людей пожилого возраста обусловлены именно атеросклерозом;
- артериальной гипертензией - занимает второе место по частоте случаев развития инсультов;
- наследственной предрасположенностью - при наличии у кого-либо из членов семьи подобных состояний в прошлом вероятность развития ишемического инсульта увеличивается;
- возрастным фактором - после 60 лет риск возникновения заболевания значительно повышается.
- сахарным диабетом - гипертония и повышенная свертываемость крови у больных с диабетом приводят к усугублению атеросклеротического поражения кровеносных сосудов;
- системными заболеваниями сосудов;
- ожирением - лишняя масса тела довольно часто является причиной ишемических атак;
- заболеваниями сердца;
- остеохондрозом шейного отдела позвоночника, особенно спазмом шейной артерии;
- злоупотреблением алкоголем и курением.
По данным статистики, транзиторные ишемические атаки чаще поражают больных мужского пола среднего возраста. Однако симптомы могут проявляться также в детском возрасте и у молодых людей, страдающих сердечно-сосудистыми заболеваниями.
Диагностика транзиторной ишемической атаки осуществляется на основании сведений, полученных при проведении медицинских исследований:
- компьютерной томографии;
- магнитно-резонансной томографии;
- ультразвуковой допплерографии;
- позитронно-эмиссионной томографии всех отделов головного мозга.
Для постановки максимально точного диагноза дополнительно могут быть назначены лабораторные процедуры.
Клинические проявления
Транзиторная ишемическая атака способствует возникновению временной неврологической симптоматики. Поэтому на момент консультации у невролога все признаки отсутствуют, специалист отталкивается лишь от жалоб пациента при опросе. В зависимости от места локализации патологии будет меняться и клиническая картина.
Нарушения в вертебробазилярном бассейне (ВББ) вызывает шаткость походки, неустойчивость, головокружение, дизартрию (нечеткую речь), проблемы со зрением, сенсорные аномалии.
Изменения в каротидном бассейне приводят к резкому ухудшению зрения, временной слепоте одного из органов, нарушениям подвижности в конечностях, редко судорогам. Эти признаки носят кратковременный характер.
ТИА в зоне сетчатки, когда патология затрагивает артерию органов зрения, что приводит к преходящей слепоте. Пациенты жалуются на возникновение препятствия в виде «шторки».
Приступ ТИА длится не больше 15-20 минут, после чего все неврологические проявления исчезают. Именно из-за такого кратковременного недомогания люди и не обращают на него внимания и не посещают клинику. Это расстройство может случиться раз в жизни или повторяться регулярно (до трех раз в день). Проявлений ТИА выделяют столько, сколько существует функций у головного мозга. Временные отклонения могут наблюдаться в речи, памяти, поведении.
Общие признаки
К общим признакам ТИА можно отнести:
- сильный шум в ушах;
- вспышки света в глазах;
- сильную икоту;
- тошноту или рвоту;
- проблемы с речью;
- боли в затылочной части головы;
- головокружение;
- сильные головные боли;
- нарушения координации;
- судорожное состояние;
- скачки артериального давления;
- преходящую амнезию.
У пациентов отмечается бледность кожи, рассеянность, невозможность сосредоточиться. Если патология локализуется в шейном отделе, то ситуативные приступы вызывают появление резкой мышечной слабости — пациент может упасть, потерять возможность свободно двигать конечностями, чаще всего пострадавший находится в полном сознании. В тяжелых случаях человеку требуется срочная неотложная помощь.
Нехарактерные симптомы
Для ТИА является не характерной следующая симптоматика:
- нарушение сознания;
- изолированная глухота;
- обморок;
- мерцающая скотома;
- изолированный звон в органах слуха;
- острые поведенческие изменения;
- прогрессирование сенсорных расстройств.
Подозрение на диагноз транзиторная ишемическая атака требует принятия соответствующих мер, чтобы предотвратить дальнейшие нежелательные осложнения.
Критерии тяжести
Существует 3 степени тяжести ТИА. Именно они свидетельствуют о положительной или отрицательной динамике заболевания:
- легкая степень — длится приблизительно 10 минут, симптомы очаговые, которые исчезают без последствий;
- средняя степень — длится от 10 минут и более, приступ протекает без последствий для здоровья пациента;
- тяжелая степень — транзиторная церебральная ишемическая атака затягивается, и неврологические признаки усугубляются.
По МКБ-10 транзиторная ишемическая атака имеет стандартную классификацию:
- ТИА в ВББ (вертебробазилярный бассейн);
- ТИА в каротидном бассейне;
- ТИА множественные или двусторонние;
- синдром переходящей слепоты;
- ТГА (транзиторная глобальная амнезия);
- неуточненная ТИА.
Разновидность и степень тяжести местного снижения кровообращения в голове может установить только квалифицированный медицинский работник.
Диагностика
Если следовать рекомендациям Всемирной организации здравоохранения, то всех больных с подозрением на ТИА должны доставить в региональный сосудистый центр. Скорость обследования (в течение 24 часов) значительно повысит шансы узнать картину общих изменений.
Список процедур включает в себя:
- проведение МРТ с использованием диффузионно-взвешенных изображений и градиентных Т2-взвешенных;
- КТ-исследование проводят, если нет возможности сделать МРТ;
- ультразвуковое исследование сосудов головы и шеи, если есть подозрения на инсульт;
- клиническое обследование физиологических параметров со сдачей анализов крови;
- проведение ЭКГ.
Дополнительные процедуры включают в себя:
- эхокардиографию;
- проверку крови на свертываемость;
- биохимические исследования крови.
Критерии диагностики транзиторной ишемической атаки ориентированы на шкалу ABCD2, которая получила широкое применение в странах Западной Европы и США. С ее помощью можно спрогнозировать риск развития инсульта у пациентов, которые перенесли ТИА.
Оценочная школа выглядит следующим образом:
- А — показатели артериального давления;
- В — возраст пациента (больше 60 лет);
- С — симптомы заболевания (общий список недомоганий);
- Д — длительность симптомов и диабет в анамнезе.
Такой подход позволяет объективно оценить как мягкие, так и более тяжелые проявления ишемии.
Полное обследование пациента позволит провести дифференциацию ТИА от других заболеваний, таких как:
- Неврологические расстройства: мигрени, фокальные судороги, опухоль мозга, субдуральная гематома, кровоизлияния, рассеянный склероз, миастения, паралич и нарколепсия.
- Соматические и психические расстройства: гипогликемия, болезнь Меньера, вестибулярный неврит, синкоп, ортостатическая гипотензия, истерия, психосоматические отклонения.
Существует спектр значимых признаков, с помощью которых можно с большей вероятностью говорить о правильном разграничении острой ВББ от других болезней. К ним относятся:
- вращательные головокружения;
- степень ощущения шаткости или устойчивости в вертикальном положении;
- проблемы с равновесием;
- присутствие кистозно-глиозных изменений в голове;
- наличие атеросклероза брахиоцефальных артерий со стенозом, превышающим 50 %.
Для ТИА характерным является присутствие нескольких признаков, поэтому состояние пациента требует качественного анализа.
Лечение
Самое главное — вовремя оказать пострадавшему соответствующую помощь, так как с первого взгляда поставить диагноз сложно. Следует знать, что существует неотложная помощь. Это ряд определенных действий, направленных на стабилизацию состояния пациента и его госпитализацию:
- вызов бригады скорой помощи;
- контроль дыхания, сердечного ритма и давления;
- купирование судорожного синдрома.
Пострадавшему стоит дать возможность свободно дышать: ослабить галстук или расстегнуть верхние пуговицы одежды, открыть окно. Обязательно принять горизонтальное положение или положение «полусидя». При наличии рвоты — очистить дыхательные пути. Больному можно давать небольшое количество воды.
Целью терапии ТИА является предупреждение последующих приступов с развитием осложнения. В первую очередь купируется снижение кровоснабжения с последующим восстановлением. Врачи подбирают лечение к основному недугу: сахарному диабету, артериальной гипертензии, тромбоэмболии или другим патологиям.
Длительность лечения зависит от конкретного случая. Пациент может проходить период восстановления амбулаторно либо в клинике. Ему могут назначать:
- инфузионную терапию, когда капельно вводится в вену Реополиглюкин или Пентоксифиллин;
- антиагреганты: ацетилсалициловую кислоту, Клопидогрель, которые препятствуют образованию тромбов;
- антикоагулянты: Клексан, Фраксипарин. Они требуют контроля за показателями крови;
- нейропротекторы: сульфат Магния, Цераксон, Актовегин. С их помощью нервные клетки получают соответствующую защиту от кислородного голодания;
- ноотропы: Церебролизин, Пирацетам;
- статины: Аторис, Вазелин — способствуют понижению концентрации холестерина в крови;
- антиаритмичные препараты назначают при нарушении сердечного ритма;
- средства гипотензивного свойства: Лоприл.
По показаниям может проводиться симптоматическое лечение, которое назначается индивидуально.
Лечащий врач может назначать физиотерапевтические процедуры, среди которых:
- Оксигенобаротерапия — лечение воздушной средой с высоким содержанием кислорода, который способствует регенерации клеток.
- Электросон является лечебным, он позволяет восстанавливаться подкорковым связям с помощью воздействия безопасного импульсного тока.
- Электрофорез — влияние импульсов тока в сочетании с введением лекарственных препаратов.
- ДДТ (диадинамотерапия) — является одним из методов электротерапии, когда на организм пациента воздействуют токами Бернара. Они имеют низкую частоту и напряжение.
- СМТ — воздействие на биологические ткани синусоидальных токов. Они благоприятно влияют на весь организм.
- Микроволны — на ткани и органы человека воздействует специально созданное электромагнитное поле, дина его волны составляет 12, 6 см, а частота 2375 МГц.
- Циркулярный душ — полезная гидропроцедура, ее принцип заключается в игольчатом воздействии струек воды на тело человека по всей поверхности. Вода из такого душа обволакивает все тело. Процедура проходит в специальном боксе, который оснащен большим количеством трубок, из них и осуществляется подача воды.
- Лечебные ванны (хвойные, радоновые, жемчужные).
По показаниям могут применять массажные процедуры, направленные на улучшение циркуляции крови.
Хирургическое вмешательство назначается при атеросклеротическом поражении экстракраниальных сосудов. Такая процедура имеет 3 разновидности:
- каротидная эндартерэктомия — удаление атеросклеротической бляшки, которая располагается внутри сосуда;
- стентирование артерий — процедура проводится на суженых артериях;
- протезирование — пораженный участок артерии удаляется и замещается трансплантатом.
Больному, страдающему от ТИА, требуется профессиональная консультация у соответствующих специалистов.
Лечение после транзиторной ишемической атаки будет зависеть от причины возникновения приступа, частоты и возрастных показателей пациента. Если симптоматика слабо выражена и приступы единичны, то восстановление проходит быстро.
Неврологическая реабилитация после транзиторной ишемической атаки в Юсуповской больнице
Клиника реабилитации Юсуповской больницы является уникальным медицинским учреждением, специалисты которой направляют все свои усилия на восстановления у пациентов утраченных вследствие заболевания функций организма.
В схему реабилитационных мероприятий наши врачи-реабилитологи включают уникальные восстановительные программы, инновационные медицинские технологии и методики.
Физические упражнения после транзиторной ишемической атаки и инсульта
Лечебная физкультура (ЛФК) является обязательным и очень мощным инструментом восстановления после транзиторной ишемической атаки. Её проведение врачи-неврологи Юсуповской больницы назначают уже в первые дни после приступа. ЛФК должна выполняться на всех этапах лечения, а в идеале - всю последующую жизнь.
По силе своего положительного воздействия регулярные физические упражнения после транзиторной ишемической атаки и инсульта могут конкурировать даже с самыми современными медикаментами.
Физические упражнения после транзиторной ишемической атаки и инсультов имеют следующие задачи:
- предупредить осложнения длительной иммобилизации (пролежни, застойную пневмонию, прогрессирование застойной сердечной недостаточности, тромбоэмболические осложнения, атрофию мышечной массы);
- улучшить мышечный тонус и силу в мышцах, находящихся в состоянии пареза или паралича со сниженным тонусом;
- мышечный патологический тонус в группах мышц, находящихся в состоянии спастического пареза или паралича с повышенным мышечным тонусом;
- улучшить микроциркуляцию и обменные процессы во всех тканях организма;
- предупредить мышечные контрактуры;
- возобновить двигательную активность;
- восстановить речевые функции организма;
- нормализовать деятельность внутренних органов;
- восстановить тонкие движения кистями рук.
Лечебная физкультура является действенным, однако не единственным методом реабилитации после транзиторной ишемической атаки и инсульта. Наиболее высокая эффективность достигается если ЛФК сочетается с массажем, мануальной терапией, трудолечением, социальной и психологической адаптацией.
Реабилитация после транзиторной ишемической атаки в Юсуповской больнице - это полноценная восстановительная программа, которая позволяет избежать развития тяжелых последствий нарушения мозгового кровообращения.
Профилактика
Чтобы предотвратить развитие транзиторных ишемических атак, следует выполнять рекомендации специалистов:
- принимать назначенные препараты в соответствии с выписанным рецептом;
- контролировать уровень артериального давления;
- следить за содержанием холестерина в крови;
- отказаться от вредных привычек: алкоголя и никотиновой зависимости;
- регулярно пить медикаменты, препятствующие образованию тромбов;
- систематически проверяться у своего врача.
Чтобы транзиторная ишемическая атака не имела последствий, следует вести активный и здоровый образ жизни:
- вовремя и часто питаться;
- исключить или снизить употребление жирной, копченой и соленой пищи;
- заниматься спортом: плаванием, лечебной гимнастикой;
- чаще проводить время на свежем воздухе.
Если придерживаться всего вышеперечисленного, то прогноз на полное выздоровление будет положительным.
Юсуповская больница расположена недалеко от центра Москвы. Здесь принимают пациентов круглосуточно. Записаться на прием и получить консультацию специалистов можно по телефону клиники.
Читайте также:
