Инфекции коринобактерий (Corynebacterium diphtheriae, jeikeium): диагностика, лечение, профилактика
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Медицинская микробиология:
Коринебактерии (Corynebacteria) как возбудители оппортунистических инфекций
Род коринебактерий (Corynebacteria) относится к группе коринеформных бактерий. [корю’нэ] на древнегреческом языке означает «булава». И действительно: палочковые клетки этих микроорганизмов часто содержат утолщения, или «зерна», на концах, что придает им сходство с грозным оружием античных времен.
Самостоятельный род Corynebacterium выделен К. В. Lehmann и R. О. Neumann в 1896 году. Безусловно патогенным для человека является только Corynebacterium diphtheriae, которому посвящен специальный раздел в Книге II настоящего Руководства. Некоторые виды рода коринебактерий входят в состав нормальной флоры кожи и слизистых оболочек открытых полостей человека, но у ослабленных лиц могут вызвать гнойно-септические заболевания. Описаны инфекции, вызванные коринебактериями-комменсалами, вплоть до менингитов у больных СПИД и лиц с различными иммунодефицитами.
Некоторые виды коринебактерий, патогенные для домашнего скота (С. ulcerans, С. pseudotuberculosis), также могут быть причиной воспалительных процессов у людей, преимущественно при нарушениях иммунитета.
Коринебактерии вызывают септические заболевания у лиц с поражениями и протезами клапанов сердца, с постоянными катетерами, у больных, находящихся на гемодиализе, а также у диабетиков, наркоманов и пр.
Природная устойчивость ряда коринебактерий-комменсалов к антибиотикам способствует их внутрибольничному распространению.
а) Биологические свойства. Коринебактерии — полиморфные неподвижные грамположительные палочки 0,5 мкм в диаметре и 2-5 мкм в длину, не образующие спор. Полиморфизм проявляется в неодинаковой длине клеток, в необязательном наличии включений, в не всегда типичном расположении бактерий. При окрашивании анилиновыми красителями «зерна» ведут себя метахроматично.
Зернистые включения (зерна волютина или Бабеша-Эрнста) представляют собой скопления полимеризованных метафосфатов — своего рода резервуаров клеточной энергии.
В состав клеточной стенки коринебактерий входят диаминопимелиновая и мико-ликовая кислоты, производное миколовой кислоты коринемиколат, а также нептидогликан муреин, придающий клеткам свойственную им форму.
Коринебактерии — аэробы или факультативные анаэробы. Для их культивирования необходимы питательные основы, богатые аминокислотами (триптические перевары белка) и содержащие витамины — биотин, парааминобензойную кислоту и тиамин, а также биодобавки — кровь или сыворотку. Рост липофильных коринебактерий усиливается при добавлении к среде олеиновой кислоты (в составе препарата Твин-80) и экстракта дрожжей.
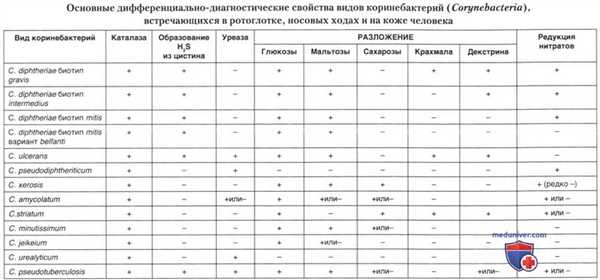
Все коринебактерии обладают каталазой, многие — уреазой, ферментируют различные углеводы (без газообразования), иногда редуцируют нитраты. Коринебактерии не разлагают лактозу.
Один из наиболее эффективных методов идентификации и дифференциации коринебактерий — определение состава жирных кислот, профили которого варьируют от вида к виду в качественном и количественном отношении. Определение жирнокислотного состава пока что слишком сложно для практических лабораторий.
Оптимум температуры при культивировании — 35-36°С. Оптимальная реакция сред pH — 7,4.
б) Устойчивость. Коринебактерии достаточно устойчивы во внешней среде благодаря наличию в их составе воскоподобного вещества коринемиколата. При температуре 80°С погибают в течение нескольких минут, при кипячении — моментально. Они длительно переносят высыхание, низкие температуры, месяцами сохраняются в пыли помещений. Чувствительны к общепринятым дезинфектантам.
К антибиотикам разные виды коринебактерий относятся по-разному (см. ниже), но пока что все виды сохраняют чувствительность к ванкомицину.
в) Факторы патогенности изучались только у коринебактерий, патогенных для животных, но изредка поражающих также человека (см. ниже). У остальных оппортунистических комменсалов рода коринебактерий этот вопрос практически не изучен. Коринебактерии человека колонизируют только поверхности тела — кожу и слизистые оболочки, следовательно, должны обладать факторами колонизации. Действительно, у коринебактерий обнаружена способность к адгезии, хотя природа ее неизвестна. Проникновение коринебактерий в кровь и внутренние органы, скорее всего, связано с применением медицинских инвазивных вмешательств.
С. pseudodiphthenticum (так называемая ложнодифтерийная палочка Гоффманна) представляет собой мелкие палочки, располагающиеся частоколом, с утолщениями на концах. Колонии на кровяном агаре — белые, влажные, сливающиеся по штриху посева, иногда — гемолизирующие. Экзотоксином не обладает. Биохимически почти неактивен — не расщепляет цистин и углеводы, но обладает уреазой и редуцирует нитрат. Чувствителен к β-лактамным антибиотикам, аминогликозидам, тетрацикли-нам, хинолонам, но устойчив к клиндамицину и линкомицину, иногда — к макролидам.
С. xerosis — нормальный обитатель конъюнктивы глаза и слизистой оболочки носовых ходов; встречается во влагалище. С. xerosis — короткие палочки, расположенные под углом друг к другу или беспорядочно, иногда с метахроматическими зернами. На кровяном агаре образует сухие желтоватые колонии 1,0 мм в диаметре. Отличается отсутствием цистиназы, но способностью ферментировать, кроме глюкозы и мальтозы, еще и сахарозу. Есть указания о выделении С. xerosis из гноя при конъюнктивитах, при воспалениях носовых пазух, из мокроты при пневмониях и из крови при артритах, эндокардитах, особенно при искусственных клапанах сердца. Пока чувствителен к обычно применяемым антибиотикам.
С. amycolatum — нормальный обитатель кожи и носоглотки, но также являющийся агентом гнойно-септических заболеваний у ослабленных лиц, чаще у женщин. Морфологически сходен с С. xerosis. На кровяном агаре образует сероватые, сухие, крошащиеся колонии 1,0-1,5 мм в диаметре. Некоторые штаммы С. amycolatum биохимически неотличимы от С. xerosis по общепринятым тестам. До 1988 года их принимали за один вид. Их дифференцируют по составу кислот, образующихся при брожении глюкозы, однако большинство штаммов С. amycolatum неспособно развиваться при температуре 20°С, чем отличается от С. xerosis. Существенным отличием С. amycolatum от С. xerosis является резистентность к обычно применяемым антибиотикам — пенициллинам, макролидам, аминогликозидам, что способствует его внутрибольничному распространению. С. amycolatum выделяют из крови при эндокардитах с уже имеющимися поражениями клапанов сердца, с искусственными клапанами и другими постоянными внутрисосудистыми устройствами.
К числу возбудителей оппортунистических инфекций относятся и липофильные коринебактерии — комменсалы кожи человека.
Сюда входит С. minutissumum — мелкие, иногда зернистые палочки, нередко располагающиеся под углом. На кровяном агаре образуют небольшие (до 1,0 мм), влажные, белые или кремовые блестящие колонии. Не обладает ни уреазой, ни цистиназой, не редуцирует нитраты, но ферментирует глюкозу, мальтозу, иногда — сахарозу. Его считают причастным к возникновению кожного заболевания — эритразмы, но описаны случаи выделения при гнойно-септических процессах.
С. urealyticum — представитель нормальной флоры кожи паховой области и слизистой оболочки носа, но признается одним из агентов воспаления мочевого пузыря и различных гнойно-септических процессов у лиц с нарушениями иммунитета. С. urealyticum представляет собой короткие палочки, располагающиеся «частоколом»; медленно растущий строгий аэроб. На кровяном агаре через 48 часов образует мелкие точечные («булавочные головки») гемолизирующие колонии. Через 72 часа колонии становятся зеленовато-коричневыми. Интенсивно расщепляет мочевину, чем способствует образованию камней при инфицировании мочевого пузыря.
В отношении цистина и углеводов инертен. Естественно устойчив к р-лактамным антибиотикам, аминогликозидам, многим хинолонам.
Рост липофильных коринебактерий усиливается при добавлении к средам препаратов, содержащих олеиновую кислоту (например, 0,5-1,0% Твина-80), но достаточно добавить сыворотку или кровь.
Естественная устойчивость к обычно употребляемым антибиотикам и сохраняемость во внешней среде делает два последних вида возбудителями внутрибольничной инфекции в отделениях, где содержатся тяжелые больные.
д) Из патогенов животных у человека встречаются изредка С. ulcerans и С. pseudotuberculosis.
С. ulcerans вызывает маститы у коров и через молочные продукты передается человеку. Однако заражение не возникает, так как С. ulcerans обычно неспособен колонизовать слизистые оболочки человека. Но известны случаи, когда С. ulcerans выделяют из зева у здоровых лиц, больных ангинами и даже у людей с дифтериеподобными поражениями зева. Похожее на дифтерию заболевание вызывают штаммы С. ulcerans, выделяющие экзотоксин, сходный с токсином С. diphtheriae.
Морфологически С. ulcerans представляет собой беспорядочно расположенные овоидные клетки. Колонии на агаре — суховатые, иногда радикально исчерченные. Биохимически С. ulcerans активен — разлагает цистин и углеводы, как С. diphtheriae биотипа gravis (глюкозу, мальтозу, крахмал, декстрин) и вдобавок обладает уреазой, но не редуцирует нитраты.
С. pseudotuberculosis (ранее называвшийся С. ovis) вызывает септические лимфадениты у овец и коз. У людей встречается крайне редко, в основном — у соприкасающихся с мелким рогатым скотом. У человека эта коринебактерия может вызвать лимфаденит с казеозным распадом. Факторами патогенности являются фермент фосфолипаза D, сходный с таковым у С. ulcerans, и нейраминидаза, а иногда и токсин, идентичный дифтерийному.
Морфологически С. pseudotuberculosis сходен с С. diphtheriae — это тонкие палочки с метахроматическими зернами; образует мелкие колонии на кровяном агаре, иногда гемолизирующие. Так же, как и С. ulcerans, обладает и цистиназой, и уреазой; разлагает глюкозу и мальтозу.
е) Микробиологическая диагностика. Коринебактерии могут оказаться в любом материале, взятом для диагностического исследования при гнойно-септической инфекции — гное, мокроте, моче, отделяемом конъюнктивы, носоглотки, пазух, пунктатах костного мозга, лимфоузлов, а также в крови и спинномозговой жидкости (СМЖ).
Первый день. Образцы, присланные для исследования (кроме крови, которую засевают непосредственно у постели больного в специальные среды) микроскопируют (пробы мочи — после центрифугирования). Из материала готовят препараты-мазки, окрашенные простым способом и по Граму. Независимо от результатов микроскопии, материал засевают в чашку Петри с универсальной средой для выделения аэробных возбудителей гнойно-септических заболеваний — 5 %-ным кровяным агаром и помещают в термостат при 36-37°С.
Гемокультуру после инкубации в специальной среде также высевают на 5%-ный кровяной агар.
Второй день. Просматривают (желательно через лупу) выросшие на кровяном агаре колонии. Отбирают суховатые, возможно с кремовым оттенком, не сливающиеся друг с другом. Впрочем, С. pseudodiphtheriticum и С. striatum образуют сероватые влажные колонии. Колонии липофильных коринебактерий (С. minutissimum, С. urealyticum и C.jeikeium) могут не появиться через 24 часа. Чтобы их не упустить (особенно в случаях обнаружения грамположительных палочек в нативных мазках, при исследовании проб мочи от больных с хронической урологической инфекцией, пунктатов гноя, костного мозга и т. д.), чашки сохраняют в термостате еще двое суток. Указанные виды коринебактерий образуют мелкие точечные, медленно растущие колонии.
Из «подозрительных» колоний готовят препараты-мазки, окрашенные по Граму и щелочной синью Лёффлера для выявления метахроматических зерен.
В случае обнаружения грамположительных бактерий, морфологически сходных с коринебактериями, делают отсевы на скошенный агар, кровяной или с 10% нормальной сыворотки; при подозрении на липофильные коринебактерии желательно сделать отсев на питательный агар, содержащий 0,5-1,0% препарата Твин-80 и 1,5% коммерческого препарата «Экстракт кормовых дрожжей».
Третий день. Снова микроскопируют выделенные чистые культуры в мазках, окрашенных по Граму и щелочной метиленовой синью. При обнаружении чистой культуры грамположительных, иногда зернистых, палочек, ставят реакцию на каталазу. Каталазо-положительные культуры подвергают дальнейшей идентификации. На этом этапе надо не упустить возможный возбудитель дифтерии, особенно в случаях исследования материала из поражений зева, носа, глаза, уха, кожи. Наряду с дифтерией, вызываемой только токсигенными штаммами, местные воспалительные процессы (а также эндокардиты) могут быть вызваны нетоксигенными штаммами С. diphtheriae. Необходимые для идентификации коринебактерий биохимические тесты представлены в таблице выше.
Делают посевы на среду с цистином (проба Пизу) и на среды для определения ферментации углеводов. С культурой ставят пробы на уреазу по методу Заксе и на редукцию нитратов. При необходимости дифференциации с Listeria monocytogenes ставят пробу на подвижность при температуре 22°С — коринебактерии будут неподвижны.
При подозрении на С. diphtheriae (в вышеуказанном патологическом материале и при клинических показаниях) выделенную культуру на этом этапе уже можно посеять на среду для определения токсигенности.
Четвертый день. Изучают результаты посевов на средах с цистином и углеводами.
У липофильных коринебактерий сахаролитические свойства учитывают через 2-3 суток инкубации. Сопоставляют результаты определения биохимических свойств и, руководствуясь таблицей выше, устанавливают вид выделенной коринебактерии. В случае обнаружения коринебактерий дифтерии посев на среду для определения токсигенности обязателен. Ставят пробы на чувствительность к антибиотикам.
з) Отождествление выделенной коринебактерии-комменсала с возможным этиологическим фактором заболевания требует большой осторожности, если учесть, что эти микроорганизмы являются постоянными обитателями верхних дыхательных путей и кожи человека. Для исключения возможной контаминации ими посевов при взятии материала и последующего размножения в питательных средах, руководствуются следующими критериями.
В пользу этиологической значимости выделенного микроорганизма-комменсала тела человека говорит:
• выделение из материала, в норме стерильного (кровь, синовиальная жидкость, СМЖ, пунктаты и т.д.);
• преобладание данного микроорганизма в мазках и посевах (не ниже 10 4 КОЕ/мл) в смешанной микрофлоре открытого воспалительного очага (гнойная рана, мокрота, отделяемое носоглотки, глаза, уха и т.д.);
• повторное выделение данного микроорганизма при многократных исследованиях.
Учитывая присутствие коринебактерий не только на слизистых оболочках, но и на коже, к первому критерию (высев из материалов, в норме стерильных) надо подходить с особой осторожностью, повторяя исследования при наличии клинических показаний (например, при отсутствии улучшения, несмотря на лечение).
Окончательное решение об этиологии гнойно-септического заболевания необходимо принимать с учетом клинических данных и преморбидного фона больного.
Дифтерия
Дифтерия - острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки). Передается дифтерия воздушно-капельным и воздушно-пылевым путем. Инфекция может поражать ротоглотку, гортань, трахею и бронхи, глаза, нос, кожу и половые органы. Диагностика дифтерии основывается на результатах бактериологического исследования мазка с пораженной слизистой или кожи, данных осмотра и ларингоскопии. При возникновении миокардита и неврологических осложнений требуется консультация кардиолога и невролога.
МКБ-10
Общие сведения
Дифтерия - острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки).
Причины дифтерии
Дифтерию вызывает Corynebacterium diphtheriae - грамположительная неподвижная бактерия, имеющая вид палочки, на концах которой располагаются зерна волютина, придающие ей вид булавы. Дифтерийная палочка представлена двумя основными биоварами и несколькими промежуточными вариантами. Патогенность микроорганизма заключается в выделении сильнодействующего экзотоксина, по токсичности уступающего только столбнячному и ботулиническому. Не продуцирующие дифтерийный токсин штаммы бактерии не вызывают заболевания.
Возбудитель устойчив к воздействию внешней среды, способен сохраняться на предметах, в пыли до двух месяцев. Хорошо переносит пониженную температуру, погибает при нагревании до 60 °С спустя 10 минут. Ультрафиолетовое облучение и химические дезинфицирующие средства (лизол, хлорсодержащие средства и др.) действуют на дифтерийную палочку губительно.
Резервуаром и источником дифтерии является больной человек или носитель, выделяющий патогенные штаммы дифтерийной палочки. В подавляющем большинстве случаев заражение происходит от больных людей, наибольшее эпидемиологическое значение имеют стертые и атипичные клинические формы заболевания. Выделение возбудителя в период реконвалесценции может продолжаться 15-20 дней, иногда удлиняясь до трех месяцев.
Дифтерия передается по аэрозольному механизму преимущественно воздушно-капельным или воздушно-пылевым путем. В некоторых случаях возможна реализация контактно-бытового пути заражения (при пользовании загрязненными предметами быта, посудой, передаче через грязные руки). Возбудитель способен размножаться в пищевых продуктах (молоке, кондитерских изделиях), способствуя передаче инфекции алиментарным путем.
Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения заболевания формируется антитоксический иммунитет, не препятствующий носительству возбудителя и не защищающий от повторной инфекции, но способствует более легкому течению и отсутствию осложнений в случае ее возникновения. Детей первого года жизни защищают антитела к дифтерийному токсину, переданные от матери трансплацентарно.
Классификация
Дифтерия различается в зависимости от локализации поражения и клинического течения на следующие формы:
- дифтерия ротоглотки (локализованная, распространенная, субтоксическая, токсическая и гипертоксическая);
- дифтерийный круп (локализованный круп гортани, распространенный круп при поражении гортани и трахеи и нисходящий круп при распространении на бронхи);
- дифтерия носа, половых органов, глаз, кожи;
- комбинированное поражение различных органов.
Локализованная дифтерия ротоглотки может протекать по катаральному, островчатому и пленчатому варианту. Токсическая дифтерия подразделяется на первую, вторую и третью степени тяжести.
Симптомы дифтерии
Дифтерия ротоглотки развивается в подавляющем большинстве случаев заражения дифтерийной палочкой. 70-75% случаев представлены локализованной формой. Начало заболевания - острое, поднимается температура тела до фебрильных цифр (реже сохраняется субфебрилитет), появляются симптомы умеренной интоксикации (головная боль, общая слабость, потеря аппетита, побледнение кожных покровов, повышение частоты пульса), боль в горле. Лихорадка длится 2-3 дня, ко второму дню налет на миндалинах, прежде фибринозный, становится более плотным, гладким, приобретает перламутровый блеск. Налеты снимаются тяжело, оставляя после снятия участки кровоточащей слизистой, а на следующие сутки очищенное место вновь покрывается пленкой фибрина.
Локализованная дифтерия ротоглотки проявляется в виде характерных фибринозных налетов у трети взрослых, в остальных случаях налеты рыхлые и легко снимающиеся, не оставляющие после себя кровоточивости. Такими становятся и типичные дифтерийные налеты спустя 5-7 дней с начала заболевания. Воспаление ротоглотки обычно сопровождается умеренным увеличением и чувствительностью к пальпации регионарных лимфатических узлов. Воспаление миндалин и регионарный лимфаденит могут быть как односторонними, так и двусторонними. Лимфоузлы поражаются несимметрично.
Локализованная дифтерия довольно редко протекает в катаральном варианте. В таком случае отмечается субфебрилитет, или температура остается в пределах нормы, интоксикация мало выражена, при осмотре ротоглотки заметна гиперемия слизистой и некоторая отечность миндалин. Боль при глотании умеренная. Это наиболее легкая форма дифтерии. Локализованная дифтерия обычно заканчивается выздоровлением, но в некоторых случаях (без должного лечения) может прогрессировать в более распространенные формы и способствовать развитию осложнений. Обычно же лихорадка проходит на 2-3 день, налеты на миндалинах - на 6-8 сутки.
Распространенная дифтерия ротоглотки отмечается довольно редко, не более чем в 3-11% случаев. При такой форме налеты выявляются не только на миндалинах, но и распространяются на окружающую слизистую ротоглотки. При этом общеинтоксикационный синдром, лимфоаденопатия и лихорадка более интенсивны, чем при локализованной дифтерии. Субтоксическая форма дифтерии ротоглотки характеризуется интенсивными болями при глотании в горле и области шеи. При осмотре миндалин, они имеют выраженный багровый цвет с цианотичным оттенком, покрыты налетами, которые также отмечаются на язычке и небных дужках. Для данной формы характерна отечность подкожной клетчатки над уплотненными болезненными регионарными лимфоузлами. Лимфаденит зачастую односторонний.
В настоящее время довольно распространена токсическая форма дифтерии ротоглотки, нередко (в 20% случаев) развивающаяся у взрослых. Начало обычно бурное, быстро происходит повышение температуры тела до высоких значений, нарастание интенсивного токсикоза, отмечается цианоз губ, тахикардия, артериальная гипотензия. Имеет место сильная боль в горле и шее, иногда - в животе. Интоксикация способствует нарушению центральной нервной деятельности, возможно возникновение тошноты и рвоты, расстройства настроения (эйфория, возбуждение), сознания, восприятия (галлюцинации, бред).
Токсическая дифтерия II и III степени может способствовать интенсивному отеку ротоглотки, препятствующему дыханию. Налеты появляются достаточно быстро, распространяются по стенкам ротоглотки. Пленки утолщаются и грубеют, налеты сохраняются на две и более недели. Отмечается ранний лимфаденит, узлы болезненные, плотные. Обычно процесс захватывает одну сторону. Токсическая дифтерия отличается имеющимся безболезненным отеком шеи. Первая степень характеризуется отеком, ограничивающимся серединой шеи, при второй степени он доходит до ключиц и при третьей - распространяется далее на грудь, на лицо, заднюю поверхность шеи и спину. Больные отмечают неприятный гнилостный запах изо рта, изменение тембра голоса (ринофония).
Гипертоксическая форма протекает наиболее тяжело, развивается обычно у лиц, страдающих тяжелыми хроническими заболеваниями (алкоголизм, СПИД, сахарный диабет, цирроз и др.). Лихорадка с потрясающим ознобом достигает критических цифр, тахикардия, пульс малого наполнения, падение артериального давления, выраженная бледность в сочетании с акроцианозом. При такой форме дифтерии может развиваться геморрагический синдром, прогрессировать инфекционно-токсический шок с надпочечниковой недостаточностью. Без должной медицинской помощи смерть может наступить уже в первые-вторые сутки заболевания.
Дифтерийный круп
При локализованном дифтерийном крупе процесс ограничен слизистой оболочкой гортани, при распространенной форме - задействована трахея, а при нисходящем крупе - бронхи. Нередко круп сопровождает дифтерию ротоглотки. Все чаще в последнее время такая форма инфекции отмечается у взрослых. Заболевание обычно не сопровождается значительной общеинфекционной симптоматикой. Различают три последовательных стадии крупа: дисфоническую, стенотическую и стадию асфиксии.
Дисфоническая стадия характеризуется возникновением грубого «лающего» кашля и прогрессирующей осиплости голоса. Продолжительность этой стадии колеблется от 1-3 дней у детей до недели у взрослых. Затем возникает афония, кашель становится беззвучным - голосовые связки стенозируются. Это состояние может продлиться от нескольких часов и до трех дней. Больные обычно беспокойны, при осмотре отмечают бледность кожных покровов, шумное дыхание. Ввиду затруднения прохождения воздуха могут отмечаться втягивания межреберных пространств во время вдоха.
Стенотическая стадия переходит в асфиксическую - затруднение дыхания прогрессирует, становится частым, аритмичным вплоть до полной остановки в результате непроходимости дыхательных путей. Продолжительная гипоксия нарушает работу мозга и ведет к смерти от удушья.
Дифтерия носа
Проявляется в виде затруднения дыхания через нос. При катаральном варианте течения - отделяемое из носа серозно-гнойного (иногда - геморрагического) характера. Температура тела, как правило, в норме (иногда субфебрилитет), интоксикация не выражена. Слизистая носа при осмотре изъязвлена, отмечают фибринозные налеты, при пленчатом варианте снимающиеся наподобие клочьев. Кожа вокруг ноздрей раздражена, могут отмечаться мацерации, корочки. Чаще всего дифтерия носа сопровождает дифтерию ротоглотки.
Дифтерия глаз
Катаральный вариант проявляется в виде конъюнктивита (преимущественно одностороннего) с умеренным серозным отделяемым. Общее состояния обычно удовлетворительное, лихорадка отсутствует. Пленчатый вариант отличается формированием фибринозного налета на воспаленной конъюнктиве, отечностью век и отделяемым серозно-гнойного характера. Местные проявления сопровождаются субфебрилитетом и слабовыраженной интоксикацией. Инфекция может распространяться на второй глаз.
Токсическая форма характеризуется острым началом, бурным развитием общеинтоксикационной симптоматики и лихорадки, сопровождающейся выраженным отеком век, гнойно-геморрагическими выделениями из глаза, мацерацией и раздражением окружающей кожи. Воспаление распространяется на второй глаз и окружающие ткани.
Дифтерия уха, половых органов (анально-генитальная), кожи
Эти формы инфекции довольно редки и, как правило, связаны с особенностями способа заражения. Чаще всего сочетаются с дифтерией ротоглотки или носа. Характеризуются отеком и гиперемированностью пораженных тканей, регионарным лимфаденитом и фибринозными дифтерийными налетами. У мужчин дифтерия половых органов обычно развивается на крайней плоти и вокруг головки, у женщин - во влагалище, но может легко распространяться и поражать малые и большие половые губы, промежность и область заднего прохода. Дифтерия женских половых органов сопровождается выделениями геморрагического характера. При распространении воспаления на область уретры - мочеиспускание вызывает боль.
Дифтерия кожи развивается в местах повреждения целостности кожных покровов (раны, ссадины, изъязвления, бактериальные и грибковые поражения) в случае попадания на них возбудителя. Проявляется в виде серого налета на участке гиперемированной отечной кожи. Общее состояния обычно удовлетворительно, но местные проявления могут существовать долго и медленно регрессировать. В некоторых случаях регистрируется бессимптомное носительство дифтерийной палочки, чаще свойственное лицам с хроническими воспалениями полости носа и глотки.
Осложнения
Наиболее часто и опасно дифтерия осложняется инфекционно-токсическим шоком, токсическим нефрозом, недостаточностью надпочечников. Возможны поражения со стороны нервной (полирадикулоневропатии, невриты) сердечно-сосудистой (миокардит) систем. Максимально опасна с точки зрения риска развития летальных осложнений токсическая и гипертоксическая дифтерия.
Диагностика
В анализе крови картина бактериального поражения, интенсивность которого зависит от формы дифтерии. Специфическая диагностика производится на основании бактериологического исследования мазка со слизистых оболочек носа и ротоглотки, глаз, гениталий, кожи и др. Бакпосев на питательные среды необходимо осуществить не позднее 2-4 часов после забора материала.
Определение нарастания титра антитоксических антител имеет вспомогательное значение, производится с помощью РНГА. Дифтерийный токсин выявляют с помощью ПЦР. Диагностика дифтерийного крупа производится при осмотре гортани с помощью ларингоскопа (отмечается отек, гиперемия и фибринозные пленки в гортани, в области голосовой щели, трахее). При развитии неврологических осложнений больному дифтерией необходима консультация невролога. При появлении признаков дифтерийного миокардита назначают консультацию кардиолога, ЭКГ, УЗИ сердца.
Лечение дифтерии
Больные дифтерией госпитализируются в инфекционные отделения, этиологическое лечение заключается в ведении противодифтерийной антитоксической сыворотки по модифицированному методу Безредки. При тяжелом течении возможно внутривенное введение сыворотки.
Комплекс терапевтических мер дополняют препаратами по показаниям, при токсических формах назначают дезинтоксикационную терапию с применением глюкозы, кокарбоксилазы, введением витамина С, при необходимости - преднизолона, в некоторых случаях - плазмаферез. При угрозе асфиксии производят интубацию, в случаях непроходимости верхних дыхательных путей - трахеостомию. При угрозе развития вторичной инфекции назначается антибиотикотерапия.
Прогноз и профилактика
Прогноз локализованных форм дифтерии легкого и среднетяжелого течения, а также при своевременном введении антитоксической сыворотки - благоприятен. Усугублять прогноз может тяжелое течение токсической формы, развитие осложнений, позднее начало лечебных мероприятий. В настоящее время ввиду развития средств помощи больным и массовой иммунизации населения смертность от дифтерии - не более 5%.
Специфическая профилактика осуществляется планово всему населению. Вакцинация детей начинается с трехмесячного возраста, ревакцинация осуществляется в 9-12 месяцев, 6-7, 11-12 и 16-17 лет. Прививки осуществляются комплексной вакциной против дифтерии и столбняка или против коклюша, дифтерии и столбняка. При необходимости производят вакцинацию взрослых. Выписка больных производится после выздоровления и двукратного отрицательного бактериологического исследования.
Corynebacterium diphtheriae (коринебактерии дифтерии)
По современной классификации вид Corynebacterium diphtheriae входит в род коринебактерии (лат. Corynebacterium), который относится к семейству Corynebacteriaceae, подпорядку Corynebacterineae, порядку Corynebacteriales (который недавно был выделен из порядка Actinomycetales), классу Actinobacteria, типу Actinobacteria, Terrabacteria group, царству Бактерии.
Дифтерия
 |
| Дифтерийный токсин. Выделены цветом: фрагменты A (сверху) и B (снизу) |
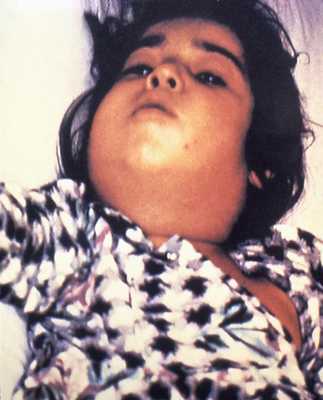 |
| Характерный для дифтерии отёк шеи |
Дифтерия может быть причиной таких заболеваний желудочно-кишечного тракта, как острый гастрит, эзофагит и других.
Наиболее опасными осложнениями дифтерии являются отёк сердечной мышцы, сердечная недостаточность, истинный круп, кома, параличи, следствием чего возможен летальный исход.
Приказом Минздравсоцразвития России №1664н от 27 декабря 2011 г. «Об утверждении номенклатуры медицинских услуг» в номенклатуру медицинских услуг, раздел 26 включена медицинская услуга «A26.08.001 Бактериологическое исследование слизи и пленок с миндалин на палочку дифтерии (Corynebacterium diphtheriae)».
Статистика заболеваемости дифтерией в России
В 2009 году: всего в России — 14 случаев дифтерии, в том числе 3 в Москве; дети до 17 лет включительно: всего 2, из них 1 в Москве.
В 2010 году: всего в России — 9 случаев, из них дети до 17 лет включительно — 3. В Москве случаев дифтерии в 2010 году не было.
Дифтерия в МКБ-10
- A36.0 Дифтерия глотки (дифтерийная мембранозная ангина, тонзилярная дифтерия)
- A36.1 Дифтерия носоглотки
- A36.2 Дифтерия гортани (ларинготрахеит дифтерийный)
- A36.3 Дифтерия кожи (исключено: эритразма (L08.1))
- A36.8 Другая дифтерия (конъюнктивальная дифтерия † (H13.1*), дифтерийный миокардит † (I41.0*), полиневрит † (G63.0*))
- A36.9 Дифтерия неуточненная
Медикаменты, применяемые при лечении и профилактике дифтерии
Антибактериальные средства (из имеющих описание в данном справочнике), активные в отношении Corynebacterium diphtheriae: джозамицин, кларитромицин, ванкомицин, линкомицин, моксифлоксацин. Corynebacterium diphtheriae резистентны к ципрофлоксацину.
Несмотря на активность ряда антибиотиков в отношении Corynebacterium diphtheriae, они не очень эффективны при лечении дифтерии и если и применяются, то в качестве вспомогательных средств, при этом в качестве основного рекомендуется применять антитоксическую противодифтерийную сыворотку, подавляющую дифтерийный токсин.
- Пентаксим — вакцина для профилактики дифтерии и столбняка адсорбированная, коклюша ацеллюлярная, полиомиелита инактивированная, инфекции, вызываемой Haemophilus influenzae типа b конъюгированная (фирмы Sanofi Pasteur)
- Инфанрикс Гекса — вакцина для профилактики дифтерии, столбняка, коклюша (бесклеточная), полиомиелита (инактивированная), гепатита В комбинированная, адсорбированная в комплекте с вакциной для профилактики инфекции, вызываемой Haemophilus influenzae типа b (фирмы GlaxoSmithKline)
Что такое дифтерия: какое заболевание, источник и симптомы дифтерии
До начала массовой вакцинации дифтерия составляла серьезную угрозу — вспышки этой болезни фиксировались по всему миру, многие заболевшие умирали. По данным Всемирной организации здравоохранения, в период 1980-2000 гг. количество случаев заражения удалось снизить более чем на 90%. Однако болезнь может вернуться. MedAboutMe расскажет, что такое дифтерия, какое заболевание по симптомам и как его избежать.
Заражение и особенность инфекции
Дифтерия — это бактериальная инфекция, вызванная дифтерийной палочкой (Corynebacterium diphtheriae). Причины развития болезни — контакт с зараженным человеком или же предметами, на которых бактерия может сохраняться до 2 недель.
По результатам метаанализа 266 статей, опубликованным в журнале Clinical Infectious Diseases, инкубационный период составляет в среднем 1,4 дня. В среднем, если болезнь остается без лечения, бактерия живет в организме (и может выделяться в окружающую среду) в течение около 18 дней.
Главная опасность Corynebacterium diphtheriae — экзотоксин, который выделяет бактерия. Именно этот яд часто становится причиной тяжелого течения заболевания и развивающихся осложнений, таких как миокардит, поражение почек, невропатия и прочее.
В некоторых случаях человек может перенести дифтерию в бессимптомной форме, но при этом все равно будет заразен для окружающих. У большинства инфицированных все же разовьется острая форма респираторного заболевания. Если возникла такая дифтерия, симптомы будут следующими:
- На начальной стадии есть повышение температуры и сильное покраснение горла. Пациент жалуется на боль в горле, голос становится сиплым. В этот период врач может спутать дифтерию с ангиной или тонзиллитом.
- Через пару дней на миндалинах образуются плотные хорошо заметные пленки сероватого цвета (поражаться могут как обе миндалины, так и одна).
- Сильная интоксикация организма приводит к общему ухудшению состояния, увеличению лимфоузлов, потере аппетита, болям в мышцах и суставах.
После появления пленок в горле диагностировать дифтерию не составляет труда. Но успешное лечение болезни зависит от того, насколько рано оно начато. Поэтому при плохой эпидемической ситуации показано брать мазки с миндалин у всех пациентов с подозрением на дифтерию.
Кроме респираторной, встречается и кожная форма инфекции. Но такие случаи достаточно редки.
Лечение и профилактика

Больной с подтвержденной дифтерией обязательно госпитализируется в инфекционное отделение, где находится в отдельном боксе. Как и любая другая бактериальная инфекция, эта болезнь лечится антибиотиками. Однако кроме этого обязательно вводится противодифтерийная сыворотка (анатоксин), поскольку без нее антибиотики недостаточно эффективны.
Группа ученых из University of Cambridge, исследовавших геном Corynebacterium diphtheriae, пришла к выводу, что бактерия приобретает устойчивость к некоторым классам антибиотиков. Ученые отмечают, что причиной резистентности становится, видимо, даже не само лечение дифтерии. Бактерии приобретают устойчивость в организмах бессимптомных пациентов, которые получают терапию от других инфекций и принимают антибиотики недостаточно продолжительными курсами.
Единственная эффективная профилактика инфекции — это вакцинация. Детям делается прививка АКДС, а после во взрослом возрасте необходимо ревакцинироваться от дифтерии и столбняка каждые 10 лет. По данным из журнала Clinical Infectious Diseases, получение 3 доз вакцины на 87% снижает риск заболевания и на 60% — передачу инфекции.
Дифтерия у детей: симптомы и лечение, профилактика
Дифтерия — это острая инфекция, имеющая бактериальную природу, вызываемая специфическим грамположительным микроорганизмом — Corynebacterium diphtheriae. Наиболее часто при данном заболевании поражается слизистая оболочка ротоглотки, значительно реже — кожные покровы, глаза, другие органы. В этой статье мы рассмотрим дифтерию у детей с точки зрения симптомов и лечения, профилактики.
Как проявляется дифтерия у детей?
Как мы уже сказали, наиболее часто при данном патологическом процессе поражается ротоглотка. На долю таких случаев приходится более 70%.
- Симптомы нарастают остро с повышения температуры тела до фебрильных значений (реже наблюдается субфебрильная лихорадка). Параллельно отмечаются и другие признаки интоксикационного синдрома — слабость, головная боль, ускорение сердцебиения и прочее. Длительность лихорадки составляет около двух или трех дней.
- Практически одновременно ребёнок начинает жаловаться на боль в горле. На поверхности миндалин появляется фибринозный налет, ко вторым суткам болезни уплотняющийся, становящийся более гладким. Налет с миндалин удаляется с трудом, на его месте остается кровоточащая поверхность.
- Иногда данное заболевание протекает в атипичной форме. В этом случае наблюдаются рыхлые, легко удаляющиеся налеты.
- Клиническая картина дополняется увеличением в размерах и болезненностью периферических лимфатических узлов.
Иногда дифтерия имеет не локализованное, а распространяющееся течение. В этом случае помимо миндалин налетом покрываются и другие участки слизистой оболочки ротоглотки. Лихорадка, общий интоксикационный синдром и боль в горле в этом случае выражены гораздо сильнее.
Существует еще три формы данной инфекции:
- субтоксическая;
- токсическая;
- гипертоксическая.
При субтоксической форме отмечаются сильная боль в горле, распространенные налеты на слизистой оболочке ротоглотки. Характерный признак — это отек подкожно-жировой клетчатки над воспаленными и увеличенными в размерах лимфатическими узлами.
При токсической форме состояние ребёнка резко нарушено. В зависимости от распространенности отека выделяют три степени данной патологии. При первой степени — отек до середины шеи, при второй — до ключичных костей, при третьей — ниже ключиц.
Гипертоксическая форма характеризуется стремительным ухудшением состояния малыша, быстрым падением артериального давления, развитием тахикардии, геморрагического синдрома. При отсутствии своевременной медицинской помощи летальный исход может наступить в кратчайшие сроки.
Лечение и профилактика дифтерии у ребёнка

Основной метод лечения — это постановка противодифтерийной антитоксической сыворотки.
Дополнительно проводятся дезинтоксикационные мероприятия, назначаются жаропонижающие средства, в тяжелых случаях — глюкокортикостероиды. При угрозе вторичного инфицирования показаны антибиотики широкого спектра действия.
Первоочередной способ профилактики заражения — это прививка от дифтерии, утвержденная Национальным календарем профилактических прививок. В 2021 году ученые из Медицинского университета Караганды опубликовали работу, в которой был сделан вывод о том, что введение массовой иммунизации детей привело к снижению заболеваемости дифтерией до уровня спорадических случаев.
Читайте также:
