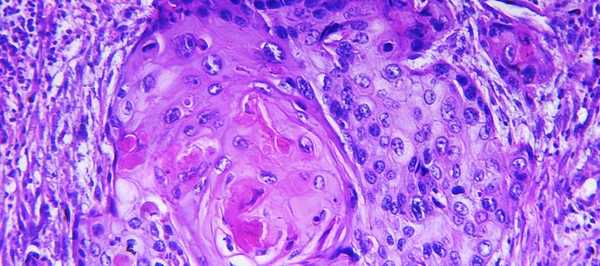
Инвазивная плоскоклеточная карцинома конъюнктивы: признаки, гистология, лечение, прогноз
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Злокачественные опухоли века
В общей статистике новообразований глаза, рак века имеет лидирующие позиции, составляя 45-88% всех выявляемых случаев. Пик заболеваемости отмечается у людей возрастной категории 50-75 лет, причем 60-85% опухолей встречается у женщин. Для злокачественных новообразований века характерны общие для всех опухолей глаз причины возникновения и развития:
- Внешние факторы: загрязненные промышленными отходами воздух и вода.
- Фактор наследственности
- Чрезмерное воздействие УФ-излучения.
- Канцерогенное действие солей тяжелых металлов и прочих химических раздражителей (к примеру, в декоративной косметике).
- ВИЧ.
Также существует классификация опухолей века и по морфологическому признаку. Меланома века в ней, рассматривается как опухоль кожи. Основными формами, возникающих в эпителиальных клетках века раковых опухолей, являются: базальноклеточная (65-95%), плоскоклеточная (5-25%) карциномы, прочие опухолевые разновидности встречаются гораздо реже - это аденокарцинома сальной железы, карцинома Меркеля, саркома, меланома.
Клиника
Для эпителиального рака века, «излюбленной» локализацией является нижнее веко, внутренний угол глаза, граничащий со слизистой оболочкой. При развитии опухоли, она распространяется на хрящ, затем проникает в толщу века и переходит на близлежащие структуры. Плоскоклеточная форма рака имеет быстрое развитие, с регионарным метастазированием и захватом подчелюстных, шейных, а также преаурикулярных лимфоузлов. Для базальноклеточного рака (базалиомы), характерно отсутствие метастаз. Основные формы роста опухолей - язвенная и узловая, базалиомы, могут еще иметь разрушающую и поверхностно-склеротическую формы.
Аденокарциномы сальных желез, обычно располагаются в толще века. При этом, на коже формируется утолщение слегка желтого цвета, по виду напоминающее халязион. По мере роста опухоли, веко начинает втягиваться в сторону конъюнктивы, появляются папилломатозные разрастания на конъюнктиве грязно-розового цвета. Такая опухоль быстро прогрессирует с появлением метастаз. На поздних этапах болезни образуется язва, которая разрушает веко.
Фибросаркома - опухоль детского возраста. Она локализуется на верхнем веке и выглядит как синюшный подкожный узел с выраженными сосудами. При росте новообразования развивается птоз - опущение века, происходит смещение глаза.
Лечение
Если распространенность опухоли ограничивается пределами века (Т1-Т3 стадии), применяется криодеструкция либо хирургическое удаление новообразования с последующей пластикой века. Иногда может применяться короткофокусная рентгенотерапия или, успешно практикующаяся в последнее время, брахитерапия. В случае перехода опухоли на рядом лежащие ткани, проводится экзентерация орбиты с удалением глазного яблока и иссечением близлежащих тканей.
Рак конъюнктивы
Это злокачественное поражение лимба глаза и слизистой оболочки. Подобный рак встречается редко и, как правило, на фоне предраковых состояний (предраковый меланоз, пигментная ксеро-дерма, эпителиома Боуэна) у лиц старше 50 лет. Основная морфологическая ее вариация - плоскоклеточная. На начальных этапах развития, течение опухоли не отличается от течения заболевания-предшественника:
Эпителиома Боуэна имеет вид полупрозрачной беловатой бляшки на конъюнктиве.
Признаком предракового меланоза является односторонняя пигментация значительного размера, которая озлокачествляется в 30-80% случаев.
Пигментная ксеродерма - заболевание наследственное, со злокачественным течением, прогрессирующим в детском возрасте. До 2/3 больных пигментной ксеродермой погибают до пятнадцатилетнего возраста. Поражение конъюнктивы является лишь одним из множественных проявлений заболевания. Его внешние признаки - выраженный сосудистый рисунок и пигментация.
При переходе в злокачественную форму происходит стремительный рост новообразования, который может происходить в двух клинических формах - папилломатозной и птеригоидной. При папилломатозной форме проявляются выросты и узелки разной величины, а при птеригоидной, формируется белесая плотная пленка, имеющая четкий сосудистый рисунок.
Небольших размеров опухоли удаляются хирургически или посредством диатермокоагуляции - глаз сохраняется. При распространении процесса назначают лучевую, а также химиотерапию. В случае поражения глазного яблока обязательна экзентерация.
Опухоли слезной железы и орбиты
Львиная доля всех опухолей орбитальной области приходится на саркомы. Обычно, они развиваются в детстве к 4-11 годам. Самая распространенная морфологическая их форма - рабдомиосаркома. Частота рака слезной железы - 15% всех опухолей орбиты, женщин болезнь поражает в 2 раза чаще, чем мужчин, и может возникать в любом возрасте. Морфологическими типами рака слезной железы, являются:
- Аденокарцинома;
- Аденокистозный рак;
- Смешанный тип
Рак слезной железы характеризуется ускоренным нарастанием симптоматики, заболевание развивается до тяжелых стадий за несколько месяцев. В случае сарком орбиты и рака слезной железы происходит поражение глазницы со следующими симптомами: дискомфорт и боль в области орбиты, ощущение инородного тела, отек век, слезотечение. Постепенно возникает птоз и происходит смещение глазного яблока в противоположную от опухоли сторону. Ограничивается по-движность глаза, зрение нарушается в сторону близорукости и астигматизма.
Диагноз
Для постановки предварительного диагноза достаточно клинических симптомов, а также результатов инструментальных исследований. Установление окончательного диагноза происходит после гистологического исследования содержимого опухоли. Назначается рентгенография, томография, эхография, а также прочие методы, позволяющие определить размеры и распространенность опухоли, степень разрушения окружающих тканей.
Лечение только хирургическое - частичная либо полная орбитотомия, которую сочетают с лучевой и/или химиотерапией.
Опухоли сосудистой оболочки
Злокачественные опухоли сосудистой оболочки глаза относят к внутриглазным опухолям. Как правило, они располагаются в радужке (до 6%), цилиарном теле (до 14%), сосудистой оболочке - хориоидее (более 85%). Первичной опухолью сосудистой оболочки глаза, является меланома. Вторичные опухоли встречаются гораздо реже и возникают из-за метастазирования рака молочной железы, легких, бронхов. Меланомы глаза и рак века — это самые распространенные опухоли глаз у взрослых. Наиболее часто, они встречаются у лиц после 50 лет.
Причины возникновения
Внутриглазная меланома может развиться под влиянием следующих негативных факторов:
- Продолжительное воздействие на глаза солнечного либо искусственного УФ-излучения;
- I или II фототип кожи (легко обгорающая, белая кожа, голубые и зеленые глаза, русые либо рыжие волосы);
- Врожденные пигментные пятна (невусы) на оболочках глаза.
Симптомы
В своем развитии, меланомы сосудистой оболочки проходят 4 стадии:
Начальную (стадию «спокойного глаза»), с первыми симптомами: понижение остроты зрения, возникновением темных пятен на радужке и в поле зрения больного, изменение формы зрачка. Местоположение опухоли в границах сосудистой оболочки, толщина - менее 2 мм, диаметр - менее 1 см.
Развитие осложнений. Когда опухолевый процесс проникает в стекловидное тело, захватывает склеру. Возникает болевой синдром, повышается внутриглазное давление, развивается отслойка сетчатки.
Распространение опухоли за пределы глазного яблока, с формированием экстрабульбарного узла. На этой стадии боли прекращаются, внутриглазное давление падает и глаз теряет подвижность. Развивается экзофтальм.
Метастазирование опухоли. При наличии признаков 2 и 3 стадий, отдаленные метастазы выявляются в печени, костях, легких.
Стоит упомянуть, что в ряде случаев меланома сосудистой оболочки протекает бессимптомно, в этом случае, на развитие опухоли у пациента, может указывать постепенное снижение зрения.
Диагностика
Для диагностирования меланомы применяют офтальмоскопию, биомикроскопию, визометрию, периметрию, флуоресцентную ангиографию и пр.
Лечение
В случае начала лечения меланомы на ранних стадиях применяют органосохранное оперативное вмешательство с удалением лишь пораженного опухолью участка. Более развитой процесс, по показаниям, может потребовать энуклеации или экзентерации орбиты. Хирургические методы, при этом, сочетаются с химио- и лучевой терапией.
Рак сетчатой оболочки. Ретинобластома
Ретинобластома - один из видов внутриглазных опухолей. Встречается она достаточно редко и поражает, как правило, детей раннего возраста - до двух лет. Заболевание может иметь генно-наследственную (40%) либо спорадическую (60%) форму. Генно-наследственная форма обусловлена хромосомными нарушениями, при ней в процесс вовлечены, как правило, оба глаза (билатеральное течение). Спорадическая форма ретинобластомы развивается спустя некоторое время после рождения, захватывая всегда только один глаз.
Ранним симптомом заболевания, на который обычно обращают внимание родители, является свечение зрачка, которое особенно заметно на фотоснимках. Кроме того, развивается косоглазие, возникают боли и отслойка сетчатки, из-за которой ребенок теряет зрение.
Диагноз устанавливается на основании ультразвукового исследования, компьютерной, а также магнитно-резонансной томографии глаза.
Лечение ретинобластомы такое же, как и при раковых опухолях сосудистой оболочки. При своевременно начатом лечении, прогноз благоприятный.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам - получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Рак конъюнктивы - редкое заболевание. Развивается чаще всего в слизистой оболочке глазного яблока и лимба на фоне предраковых процессов. Первичный рак возникает крайне редко. В большинстве случаев опухоль возникает между веками в области перилимбальной конъюнктивы. Ведущей морфологической формой являются различные варианты плоскоклеточного рака. По данным ряда авторов рак конъюнктивы наблюдается несколько чаще у лиц старше 50 лет.
Что провоцирует / Причины Рака конъюнктивы:
Возраст заболевших раком конъюнктивы варьируется от 12 до 99 лет. Чаще болеют лица пожилого возраста: 69% пациентов старше 60 лет. Мужчины болеют чаще (70-77 %).
Установлена важная роль в этиопатогенезе заболевания ультрафиолетового облучения (УФО). Чем ближе к экватору, тем выше заболеваемость раком конъюнктивы.
Патогенез (что происходит?) во время Рака конъюнктивы:
Международная классификация по системе TNM
Т - первичная опухоль:
Тх - недостаточно данных для оценки первичной опухоли,
Т0 - первичная опухоль не определяется,
Tis - преинвазивная карцинома (carcinoma in situ),
T1 - опухоль до 5 мм в наибольшем измерении,
Т2 - опухоль более 5 мм в наибольшем измерении, без распространения на соседние структуры,
Т3 - опухоль распространяется на соседние структуры, исключая орбиту,
Т4 - опухоль распространяется на орбиту.
Рекомендуемой группировки по стадиям для рака конъюктивы в настоящее время нет.
Злокачественные эпителиальные опухоли представлены четырьмя типами рака. Превалирует чешуйчато-клеточный тип, удельный вес которого равен 92-98 %. Общая доля базально-клеточного, мукоэпидермоидного и веретеноклеточного типов рака составляет от 2 до 8%. В целом удельный вес рака конъюнктивы составляет 30 % среди всех эпибульбарных опухолей эпителиального генеза.
Симптомы Рака конъюнктивы:
При развитии рака на фоне предраковых заболева ний начальные клинические проявления опухоли не отличимы от предшествующей патологии. Признаками малигнизации являются развитие поверхностной инфильтрации окружающих тканей и ускорение темпа роста новообразования. Различают папилломатозную и птеригоидную клиническую форму карцином. Папилломатозная форма характеризуется образованием на конъюнктиве разной величины розовых выростов, бугорков, нередко переходящих на роговицу. При птеригоидной форме опухоль имеет вид белесоватой, уплотненной пленки без четких границ с телеангиэктатическими сосудами в ее толще. По мере роста опухоли отмечаются утолщение конъюнктивы, искривление хряща, птоз, распространение ее на ткани орбиты. При локализации новообразования в конъюнктиве нижнего свода определяются утолщение ткани, укорочение свода, раннее прорастание в орбиту. Рак конъюнктивы может метастазировать в регионарные лимфатические узлы (околоушные и шейные).
У детей злокачественные опухоли конъюнктивы, равно как и злокачественные опухоли век, встречаются чрезвычайно редко и обычно при пигментной ксеродерме, наследственном заболевании в результате генетических нарушений, когда на коже в области ее видимых участков, подверженных солнечному облучению, включая веки и конъюнктиву глаз, развиваются множественные узелки рака различного размера и формы, или при других синдромах, то есть злокачественных заболевания, поражающих не только кожу или конъюнктиву глаза, но и другие органы.
Описаны три случая заболевания злокачественной меланомой конъюнктивы глаза детей 3, 4 и 11 лет без каких-либо общих или глазных заболеваний.
Надо отметить, что злокачественная меланома чаще всего поражает глаза взрослых, но эта, пожалуй, самая коварная и опасная для жизни человека опухоль, может развиваться почти во всех органах.
У взрослых злокачественные опухоли конъюнктивы глаза встречаются от 15 до 25% случаев в зависимости от клеточного состава новообразования и страны проживания больного. Наиболее часто обнаруживается в возрасте от 50 лет и старше различного типа рак и злокачественная меланома конъюнктивы.
Обнаружено, что люди со слабо пигментированной кожей, светлыми волосами и глазами заболевают такими опухолями конъюнктивы в 5 раз чаще, чем остальные. Например, из 150 афро-американцев был только один человек со злокачественной меланомой конъюнктивы.
Следует отметить, что рак конъюнктивы обладает упорным течением, но в случаях своевременно начатого эффективного лечения, дает метастазы, то есть “обсеменение”, в небольшом проценте случаев.
Диагностика Рака конъюнктивы:
Диагностика рака конъюнктивы основана на клинических данных и результатах биопсии, которую необходимо выполнять при всех клинически неясных «объемных» патологических процессах в области конъюнктивы, не поддающихся консервативному лечению.
Лечение Рака конъюнктивы:
Небольшие ограниченные опухоли удаляют хирургически или с использованием диатермокоагуляции. Распространенные опухоли подлежат лучевому (близкофокусная рентгенотерапия, аппликационная бета-терапия) и комбинированному лечению. При прорастании опухоли в орбиту показана экзентерация орбиты.
Прогноз. Плоскоклеточный рак конъюнктивы характеризуется поверхностным инвазивным ростом и имеет относительно благоприятное течение. Пятилетнее излечение при ТЗ составляет 50-80%. Мукоэпидермоидный рак имеет более агрессивное течение и отличается тенденцией к внутриглазной и внутриорбитальной инвазии.
К каким докторам следует обращаться если у Вас Рак конъюнктивы:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Рака конъюнктивы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Плоскоклеточный рак
Плоскоклеточный рак, или плоскоклеточная карцинома - это гистологический тип злокачественных опухолей, такой диагноз устанавливают по результатам биопсии после исследования образца опухолевой ткани под микроскопом. Новообразование формируется из плоских клеток эпидермиса, которые выглядят как чешуйки. Оно может возникать на коже, в полости рта, в гортани, трахее, бронхах, пищеводе, на половых органах, в прямой кишке.
В «Евроонко» диагностикой и лечением плоскоклеточного рака занимаются врачи экспертного уровня, за плечами которых обширный опыт работы в ведущих онкологических центрах Москвы. С пациентом работает команда, в которую входят онкологи, дерматоонкологи, хирурги, химиотерапевты, радиотерапевты и другие специалисты. Мы применяем инновационные методы лечения, препараты последнего поколения, проводим противоопухолевую терапию в соответствии с ведущими международными рекомендациями. «Евроонко» - первый российский частный онкологический центр, в котором можно получить эффективное паллиативное лечение на поздних стадиях, даже в случаях, когда от пациента отказались в других клиниках.
Причины возникновения плоскоклеточного рака
Причины плоскоклеточного рака те же, что и для других типов злокачественных опухолей. В клетках происходят определенные мутации, которые приводят к злокачественному перерождению. «Неправильные» клетки утрачивают внешние черты и функции нормальных, начинают бесконтрольно размножаться, приобретают способность распространяться в организме.
Основные факторы риска плоскоклеточного рака:
- На коже такие опухоли часто возникают из-за действия ультрафиолетовых лучей. Наиболее уязвимы открытые участки тела.
- Плоскоклеточный рак половых органов, головы и шеи вызывают некоторые типы вируса папилломы человека.
- Риск развития плоскоклеточного рака повышен у курильщиков и людей, которые употребляют много алкоголя.
- Вероятность развития онкологического заболевания повышается с возрастом, так как в клетках тела накапливаются мутации.
- Шрамы, ожоги, хронический воспалительный процесс.
- Воздействие некоторых канцерогенных веществ, например, если человек работает на производстве и контактирует с химикатами.
- Снижение иммунитета.
Ни один из этих факторов не приводит гарантированно к заболеванию - каждый из них лишь в определенной степени повышает вероятность.
Какие бывают виды плоскоклеточного рака?
Злокачественные новообразования данного гистологического типа встречаются на разных частях тела. В зависимости от локализации, могут несколько различаться их свойства, подходы к диагностике и лечению, прогноз для пациента.

Рак кожи
Злокачественные опухоли кожи представлены плоскоклеточным раком примерно в 20% случаев. Намного чаще пациенты страдают базальноклеточным раком, который происходит из клеток, находящихся в нижнем слое эпидермиса.
Плоскоклеточный рак более агрессивен по сравнению с базальноклеточным. Он с большей вероятностью прорастет в глубокие слои кожи, будет распространяться в организме с образованием отдаленных метастазов. Тем не менее, это происходит довольно редко. Чаще всего опухоль удается обнаружить и удалить на ранней стадии.
Как правило, плоскоклеточный рак возникает на коже лица, ушей, шеи, тыльной стороне рук, реже - в области половых органов. Нередко новообразование развивается там, где находятся шрамы и хронические повреждения.

Плоскоклеточный рак красной каймы губ
Злокачественные опухоли губ составляют не более 1-3% от всех онкологических заболеваний. В большинстве случаев (95%) они представлены плоскоклеточным раком, который бывает двух типов:
- Плоскоклеточный ороговевающий рак ведет себя не так агрессивно, медленно растет, редко образует отдаленные метастазы.
- Плоскоклеточный неороговевающий рак растет быстро, раньше приводит к изъязвлению и чаще метастазирует.
Исследования показывают, что у мужчин этот тип рака встречается в 3-13 раз чаще, чем у женщин. Вероятно, это связано с тем, что представители мужского пола чаще подвергаются воздействию солнечных лучей на рабочем месте, среди них более распространено курение, употребление алкоголя.
Рак полости рта
Раком ротовой полости называют злокачественные опухоли, которые возникают на слизистой оболочке губ, щек, десен, передних двух третей языка, неба, дна ротовой полости (находится под языком). В 90% случаев они представлены плоскоклеточным раком, из них 5% - плоскоклеточный ороговевающий рак, который менее агрессивен, реже прорастает в окружающие ткани, распространяется в лимфатические узлы и метастазирует.
Рак пищевода
Слизистая оболочка пищевода выстлана многослойным плоским эпителием, и из него может развиваться плоскоклеточный рак. Чаще всего такие опухоли находятся в шейном отделе пищевода и верхних двух третях грудного отдела. В нижней трети органа чаще встречаются аденокарциномы - злокачественные опухоли из железистых клеток.
Рак гортани
При раке гортани опухоль практически всегда развивается из плоского эпителия и представляет собой плоскоклеточную карциному. Обычно возникновению опухоли предшествуют предраковые изменения - дисплазия. Клетки, которые находятся в очаге, внешне не похожи на нормальные, но отличаются и от раковых. В ряде случаев дисплазия не приводит к развитию рака и даже проходит самостоятельно, особенно если устранена ее причина, например, человек бросил курить. Но у некоторых людей предраковые изменения приводят к возникновению «рака на месте» (in situ), а затем инвазивной опухоли.

Рак трахеи и бронхов
Плоскоклеточный рак - наиболее распространенный тип злокачественных опухолей в трахее. Обычно он возникает в нижней части трахеи, довольно быстро растет, прорастает ее стенку, приводит к изъязвлениям и кровотечению. Это редкий тип рака, его основной причиной является курение.
Наиболее распространенным раком легкого является немелкоклеточный рак - он встречается в 80% случаев и в 30% случаев представлен плоскоклеточной карциномой. Нередко эти опухоли находятся в бронхах.
Рак шейки матки
Шейка матки состоит из двух частей. Экзоцервикс находится снаружи, во влагалище, это то, что видит гинеколог во время осмотра. Эндоцервикс - канал шейки матки, он соединяет матку с влагалищем. В норме экзоцервикс выстлан плоским эпителием, а эндоцервикс - железистым. Место, где они встречаются, называется зоной трансформации.
Плоскоклеточным раком представлены 90% злокачественных опухолей шейки матки. Чаще всего новообразование возникает в области зоны трансформации. Раки, которые развиваются из железистых клеток эндоцервикса, называются аденокарциномами.
В редких случаях в шейке матки встречается железисто-плоскоклеточный рак.
Рак вульвы
Вульвой называют наружные женские половые органы: преддверие влагалища, большие и малые половые губы, клитор. Большинство типов рака, которые развиваются в этой области, представлены плоскоклеточным раком (70-90%). Они делятся на две группы:
- Большая группа - опухоли, происхождение которых неизвестно. Чаще всего их диагностируют у женщин старшего возраста.
- Меньшая группа - злокачественные опухоли, вызванные вирусом папилломы человека.
Рак прямой кишки
В большинстве случаев злокачественные опухоли прямой кишки представлены аденокарциномами - железистым раком. Плоскоклеточный рак в этом органе встречается очень редко и составляет от 10 до 25 случаев на каждые 100 тысяч случаев колоректального рака.
Плоскоклеточный рак составляет 90% от всех злокачественных новообразований анального канала - узкого прохода, который соединяет прямую кишку с анусом.
Рак миндалин
У человека есть четыре вида миндалин: небные (при их воспалении развивается тонзиллит), трубные (находятся в глотке возле отверстий слуховых труб), язычная (позади языка) и глоточная (у детей из-за нее бывают аденоиды). Чаще всего злокачественные опухоли развиваются в небных миндалинах. В большинстве случаев это плоскоклеточный рак. Его сложно диагностировать, поэтому зачастую он выявляется на поздних стадиях.

Виды диагностики заболевания
Врач-онколог назначает пациенту те или иные виды диагностики, в зависимости от того, в каком органе находится злокачественная опухоль:
Место локализации рака
Методы диагностики
- Осмотр дерматолога.
- Дерматоскопия.
- В «Евроонко» применяется современная дерматоскопическая установка — ФотоФайндер. Она позволяет составить «карту родинок» и выявить мельчайшие изменения на коже.
- Осмотр ЛОР-врача.
- Фарингоскопия.
- Ларингоскопия.
- Бронхоскопия.
- Эзофагоскопия.
- Исследование на ВПЧ.
- Эндоскопическое исследование, в том числе эндоУЗИ.
- Рентгенография с контрастным усилением.
- КТ, МРТ.
- Рентгенография грудной клетки.
- Бронхоскопия.
- Осмотр гинеколога
- Осмотр гинеколога.
- Кольпоскопия.
- Осмотр врача-проктолога.
- Проктоскопия.
- Колоноскопия.
- Анализ кала на скрытую кровь.
Во всех случаях, когда обнаружено патологическое образование, проводят биопсию - исследование, во время которого получают фрагмент подозрительной ткани и отправляют в лабораторию для гистологического и цитологического исследования. Биопсия - самый точный метод диагностики рака. Она помогает не только достоверно установить диагноз, но и определить гистологический тип новообразования.Для того чтобы проверить степень распространения рака в организме и уточнить стадию, врач может назначить дополнительные исследования:
- компьютерную томографию, МРТ;
- рентгенографию грудной клетки, костей;
- ПЭТ-сканирование;
- УЗИ и эндоскопические исследования органов, в которые мог прорасти рак.
Лечение плоскоклеточного рака
Лечение зависит от локализации, стадии рака, общего состояния пациента, наличия у него сопутствующих заболеваний и других факторов.
Лучевая терапия
Ионизирующее излучение повреждает опухолевые и другие быстро размножающиеся клетки. Этот вид лечения плоскоклеточного рака может быть назначен до или после операции, либо на поздних стадиях в паллиативных целях.

Хирургия
Радикальные операции возможны, если нет метастазов, и не произошло сильное прорастание рака в окружающие ткани. В одних случаях таким пациентам показано только хирургическое лечение, в других его дополняют противоопухолевыми препаратами, лучевой терапией - это помогает снизить риск рецидива.
При запущенном плоскоклеточном раке может быть выполнено паллиативное хирургическое вмешательство, направленное на ликвидацию симптомов, восстановление проходимости и функции пораженного органа.
Медикаментозное лечение плоскоклеточного рака
Химиотерапия при плоскоклеточном раке может быть адъювантной (после операции), неоадъювантной (до хирургического вмешательства) или применяется в качестве самостоятельного метода лечения на поздних стадиях.
Если опухоль обладает определенными молекулярно-генетическими характеристиками, назначают таргетную терапию. Таргетные препараты прицельно воздействуют на молекулы, которые помогают раку расти и поддерживать свою жизнедеятельность.
Врачи «Евроонко» применяют при плоскоклеточном раке оригинальные противоопухолевые препараты последнего поколения, назначают их в соответствии с современными международными протоколами.
Симптоматическое лечение при плоскоклеточном раке
Лечение при плоскоклеточном раке и любых других злокачественных новообразованиях должно быть направлено не только на борьбу с самой опухолью, но и на купирование симптомов, улучшение состояния пациента. В «Евроонко» пациент может получить все виды симптоматической терапии при раке:
- Купирование болевого синдрома в соответствии с трехступенчатой схемой ВОЗ.
- Восстановление проходимости пищевода, кишечника, дыхательных путей.
- Устранение кровотечений, при необходимости - переливание крови.
- Купирование тошноты.
- Устранение сдавления опухолью внутренних органов, нервов, сосудов.
- Лечение экстренных состояний в условиях палаты интенсивной терапии, оснащенной современной аппаратурой.
- Контроль и коррекция нутритивного статуса.
- Поддерживающая терапия помогает комфортно перенести курс химиотерапии, предотвратить и купировать побочные эффекты.

Прогноз выживаемости при плоскоклеточном раке
Прогноз зависит от того, в каком месте начался рост рака, на какой стадии установлен диагноз и начато лечение. Например, зачастую выживаемость при раке кожи и красной каймы губ стремится к 100%, потому что такие опухоли, как правило, удается обнаружить достаточно рано, и они не очень агрессивны. Если появились отдаленные метастазы, шансы на ремиссию становятся крайне низкими. Но таким пациентам все еще можно помочь: затормозить прогрессирование плоскоклеточного рака, продлить жизнь, улучшить общее состояние, купировать мучительные симптомы.
Мы в «Евроонко» считаем, что безнадежных больных не бывает. Помочь можно всегда. Никогда не стоит сдаваться. Мы знаем, как помочь.
Плоскоклеточный рак легкого
Плоскоклеточная форма рака легкого является самой распространенной. На ее долю приходится около 60% от всех злокачественных новообразований данного органа. Опухоль развивается в результате метаплазии (замещения) клеток мерцательного эпителия клетками плоского эпителия. Последние могут иметь различное строение, в зависимости от которого выделяют несколько разновидностей плоскоклеточного рака легкого.
Причины и группы риска
Основной причиной возникновения рака легкого является воздействие канцерогенных факторов на клетки плоского эпителия. Этими факторами могут выступать токсические химические вещества, которые содержатся в воздухе, ионизирующее излучение и др. Абсолютное большинство пациентов, у которых подтвердился диагноз плоскоклеточного рака, страдают от никотиновой зависимости. Вредные и канцерогенные вещества, содержащиеся в табачном дыме, оказывают выраженное негативное влияние на клетки бронхов и существенно увеличивают вероятность трансформации клеток.
Специалисты отмечают определенные группы людей, у которых риск обнаружить плоскоклеточный рак легкого будет выше. К ним относятся:
- Мужчины, чей возраст превышает 50 лет.
- Курильщики с большим стажем.
- Пациенты, у которых имеются хронические заболевания легкого.
- Лица с наследственной предрасположенностью.
- Работники, которые трудятся во вредных условиях.
Данные категории людей должны уделять максимум внимания своему здоровью и регулярно проходить профосмотр, который поможет выявить плоскоклеточный рак легкого на начальной стадии.
Классификация плоскоклеточного рака легких
В зависимости от клеточного строения, выделяют следующие виды заболевания:
- Железисто-плоскоклеточный рак. Является разновидностью плоскоклеточного рака, который имеет гистологические признаки аденокарциномы. Данная форма характеризуется быстрым течением, активным метастазированием и образованием больших опухолевых очагов.
- Ороговевающая форма рака легкого относится к высокодифференцированным опухолям. Для этого вида свойственно раннее метастазирование и образование первичного очага в корне легкого.
- Неороговевающий рак легкого является умеренно дифференцированным. Он проявляется общими симптомами, часто сочетается со злокачественным поражением пищевода.
- Низкодифференцированный рак. По сравнению с другими видами плоскоклеточного рака, эту форму сложнее всего диагностировать и лечить. Кроме того, у пациентов часто выявляются метастазы в других органах — мозг, печень, почки даже при небольших размерах первичного очага.
С анатомической точки зрения выделяют центральную и периферическую формы плоскоклеточного рака. Возможно выявление атипичных вариантов, которые встречаются достаточно редко.
Стадии заболевания
В течении плоскоклеточного рака легкого выделяют 4 стадии, которые последовательно сменяют друг друга.
- Первая стадия характеризуется небольшими размерами опухоли (до 3 см), отсутствием метастазов.
- На второй стадии рака легкого опухоль может достигать больших размеров (до 6 см) и давать метастазы в рядом расположенные лимфоузлы.
- На третьей стадии первичный очаг рака легкого достигает размеров до 8 см, отмечаются метастазы в отдаленные группы лимфоузлов.
- Четвертая стадия характеризуется активным распространением плоскоклеточного рака по всему организму, нарушаются функции многих органов и систем, состояние пациента становится крайне тяжелым.
Стадии заболевания сказываются не только на методах лечения, но и на прогнозе выживаемости. Чем раньше выявлена болезнь, тем больше шансов достигнуть длительной ремиссии.

Клинические проявления плоскоклеточного рака легкого
Гистологическое строение опухоли практически никак не влияет на проявления рака. Решающее значение имеет размер первичного очага, его локализация и стадия. При этом специфических симптомов, которые помогли бы отличить плоскоклеточный от других форм рака легкого не отмечается.
Начальные стадии заболевания часто протекают бессимптомно, поэтому выявить рак легкого удается случайно во время профилактической флюорографии. По мере роста опухоли, могут проявляться следующие симптомы:
- Длительный беспричинный кашель.
- Кровохарканье.
- Одышка.
- Боль в области груди.
При прогрессировании плоскоклеточного рака клиническая картина дополняется вторичными симптомами, которые зависят от локализации новообразования, наличия метастазов, реакции организма на опухоль. Частыми вторичными симптомами являются осиплость голоса, боли в шее, дисфагия, аритмия, снижение массы тела и др. Данные проявления позволяют врачу заподозрить рак легкого, но для того, чтобы поставить точный диагноз, потребуется пройти обследование и получить гистологическую верификацию.
Диагностика плоскоклеточного рака
Первичное обследование пациентов, у которых есть подозрение на плоскоклеточный рак легкого включает в себя сбор анамнеза, анализ симптомов и жалоб, общий осмотр пациента и рентгенологические методы диагностики. На снимках часто удается обнаружить первичный очаг рака легкого, определить его примерный размер и локализацию, оценить состояние регионарных лимфоузлов. Для получения более точных данных, а также с целью выявления метастазов плоскоклеточного рака в другие органы могут быть назначены:
- Компьютерная томография.
- Магнитно-резонансная томография.
- Позитронно-эмиссионная томография.
Кроме того, в план комплексного обследования включаются лабораторные анализы (общий и биохимический анализ крови, онкомаркеры и др.), бронхоскопия, УЗИ внутренних органов, при наличии показаний, и другие методы.
Важное значение в выявлении рака имеет биопсия с последующим гистологическим исследованием. Образец ткани, которая содержит клетки рака легкого получают при помощи бронхоскопии, трансторакальной пункции или торакоскопии. Дополнительно врач может отбирать образцы мокроты или промывные воды бронхов для цитологического исследования. Гистологическое исследование позволяет определить точный вид рака, что определяет чувствительность опухоли к лечению.

Методы диагностики применяются не только для выявления точного диагноза. Комплексное обследование может проводиться с целью отслеживания динамики, определения эффективности лечения и выявления осложнений.
Как лечат плоскоклеточный рак легкого
В настоящее время существует несколько видов лечения плоскоклеточного рака.
- Химиотерапия. Данный метод лечения рака является наиболее универсальным и распространенным. Его можно применять в комбинации с другими методиками — хирургическим лечением, лучевой терапией и т.д. В качестве самостоятельного метода лечения рака химиотерапия применяется редко. Выбор препарата и продолжительность курса зависят от стадии, чувствительности рака легкого к лечению и других факторов. Хорошо себя зарекомендовала полихимиотерапия, в ходе которой применяются комбинации из нескольких препаратов.
- Иммунотерапия. Данный метод лечения является одним из самых современных и продолжает активно развиваться. При иммунотерапии плоскоклеточного рака назначаются специфические препараты из группы моноклональных антител, ингибиторов контрольных точек и специальных вакцин. Они обладают разным механизмом действия, но приводят к одному и тому же результату —иммунная система начинает активно атаковать клетки рака легкого.
- Радиотерапия (лучевая терапия). В основе метода лежит воздействие ионизирующего излучения на клетки рака легкого. Облучение опухоли может выполняться перед операцией, непосредственно во время или после ее завершения. В зависимости от локализации очага может назначаться фракционирование, эндобронхиальная и конформная лучевая терапия.
- Хирургическое лечение. Удаление новообразования оперативным путем является ведущим методом лечения при выявлении опухоли на ранней стадии. Объем операции может варьировать от лобэктомии (удаление одной доли легкого) до пневмонэктомии (удаление всего легкого целиком). Неплохих результатов лечения плоскоклеточного рака иногда удается достичь, если комбинировать хирургический метод с химиотерапией, лучевой терапией или иммунотерапией.
Вместе со специальными методами лечения назначается симптоматическая терапия. Она направлена на восстановление основных показателей организма и улучшение состояния пациента. С этой целью могут назначаться антибактериальные, противовоспалительные, обезболивающие и другие препараты, которые устраняют симптомы болезни.
Прогноз и продолжительность жизни при плоскоклеточном раке легкого
Как и при любых других видах рака, решающее значение на продолжительность жизни оказывает стадия опухолевого процесса и чувствительность к лечению. Наиболее неблагоприятным в этих отношениях являются низкодифференцированные опухоли. Они плохо отвечают на лечение и склонны к быстрому прогрессированию. Средняя продолжительность жизни в таких случаях ограничивается 8 месяцами. Если опухоль была обнаружена на первой стадии и пациент хорошо ответил на лечение, то показатели пятилетней выживаемости могут достигать 80%. Если мелкоклеточный рак легких был диагностирован на второй стадии, то этот показатель уменьшается вдвое — до 40%. Пятилетняя выживаемость на 3 и 4 стадиях составляет около 20% и 8% соответственно.
Опухоли конъюнктивы
Опухоли конъюнктивы - доброкачественные и злокачественные новообразования тонкой прозрачной оболочки глаза, покрывающей переднюю часть склеры и внутреннюю поверхность век. Проявляются косметическим дефектом. Возможны нарушения зрения. Злокачественные опухоли конъюнктивы способны к прорастанию окружающих тканей и метастазированию. Диагноз устанавливается офтальмологом с учетом жалоб и результатов осмотра структур глаза. Лечение - традиционное хирургическое вмешательство, лазерная эксцизия, лазерная коагуляция, электрокоагуляция, криотерапия, местная медикаментозная терапия.
Общие сведения
Опухоли конъюнктивы - группа эпителиальных, пигментных, сосудистых опухолей, исходящих из конъюнктивальной оболочки. Доброкачественные опухоли чаще выявляются в детском возрасте, нередко носят врожденный характер. Злокачественные и предраковые поражения преимущественно диагностируются у людей пожилого и старческого возраста. В большинстве случаев опухоли конъюнктивы происходят из эпителиальных или пигментных клеток, реже - из субэпителиальных слоев. Прогноз, как правило, благоприятный для жизни (за исключением меланомы), однако некоторые новообразования, в том числе и доброкачественные, могут становиться причиной нарушений зрения и изменений структур глаза. Лечение осуществляют специалисты в области онкологии и офтальмологии.
Доброкачественные опухоли конъюнктивы
Папиллома - достаточно распространенная опухоль конъюнктивы эпителиального происхождения. Возникает в первые дни жизни. Представляет собой одиночные или множественные мягкие узелки с большим количеством мелких сосудов, придающих новообразованиям красноватую или розоватую окраску. Опухоли конъюнктивы располагаются на тонкой, часто кровоточащей ножке. Склонны к рецидивированию. Редко подвергаются злокачественному перерождению. Лечение - оперативное вмешательство, криодеструкция, при множественных папилломах - лазерная вапоризация или аппликации митомицина.
Стационарный невус - еще одна часто встречающаяся опухоль конъюнктивы. Происходит из меланинсодержащих клеток. Составляет около 20% от общего количества доброкачественных новообразований этой оболочки глаза. Обычно возникает в детском возрасте. Пигментная опухоль конъюнктивы выглядит как плоское гладкое пятно желтоватого или коричневатого цвета с четкими контурами. У трети невусов пигментация отсутствует. При отсутствии роста и признаков озлокачествления лечение не требуется.
Дермоид (дермоидная киста конъюнктивы, липодермоид) - врожденная кистозная опухоль конъюнктивы, содержащая элементы эктодермы. Как и стационарные невусы, составляет около 20% от общего количества доброкачественных новообразований конъюнктивы. Может быть одно- или двухсторонней. Обычно локализуется снаружи от роговицы. Представляет собой овальный эластичный узел желтоватой окраски. Может прорастать роговицу. Дермоиды большого размера могут ограничивать движения глазного яблока. Лечение - хирургическое иссечение.
Гемангиома - опухоль конъюнктивы сосудистого происхождения. Имеет врожденный характер. Как правило, располагается во внутреннем углу глаза. Выглядит как скопление сильно извитых синюшных сосудов. На ранних стадиях показано удаление лазером, в последующем - электрокоагуляция.
Лимфангиома - редкая опухоль конъюнктивы, происходящая из стенок лимфатических сосудов. Обычно выявляется у взрослых. Представляет собой эластичное подвижное образование обычной или розовато-желтой окраски, не меняющее объем при надавливании. Эта опухоль конъюнктивы склонна к медленному, но неуклонному росту. При отсутствии лечения может достигать больших размеров, препятствовать нормальным движениям глазного яблока и становиться причиной грубых косметических дефектов. После удаления может рецидивировать. Лечение хирургическое.
Переходные опухоли конъюнктивы
Эпителиома Боуэна - облигатное предраковое поражение конъюнктивы эпителиального происхождения. Как правило, возникает в зрелом возрасте. Локализуется рядом с лимбом. На начальных стадиях опухоль конъюнктивы представляет собой плоскую либо слегка выдающуюся светло-серую бляшку. В последующем становится более массивной, больше возвышается над поверхностью, приобретает перламутровый оттенок. Может прорастать роговицу. Лечение - хирургическое вмешательство (возможно в сочетании с пред- и послеоперационной обработкой митомицином), короткодистанционная рентгенотерапия.
Приобретенный меланоз - предраковая пигментная опухоль конъюнктивы. Обычно возникает в возрасте 40-50 лет. Выглядит как плоское темное пятно с четкими контурами. Может поражать значительную часть конъюнктивы и переходить на роговицу. Продолжительность и особенности течения этой опухоли конъюнктивы существенно варьируют. Иногда отмечается спонтанное выздоровление. У 25-75% больных наблюдается озлокачествление. Лечение - электрокоагуляция, лазерная коагуляция, при появлении признаков малигнизации - лучевая терапия.
Прогрессирующий невус - предраковая опухоль конъюнктивы, происходящая из пигментных клеток. Цвет новообразования может различаться от темно-коричневого до светло-желтого или розоватого. Наблюдается увеличение размера, появление пестрой окраски (чередования пигментированных и непигментированных областей), размытость контуров и увеличение количества сосудов. Лечение оперативное.
Злокачественные опухоли конъюнктивы
Рак конъюнктивы - первичная злокачественная опухоль конъюнктивы, обычно возникающая на фоне предраковых заболеваний. Диагностируется редко, поражает преимущественно людей старшего возраста. Мужчины болеют чаще женщин. Фактором риска является постоянная чрезмерная инсоляция. По внешнему виду опухоль конъюнктивы может напоминать болезнь Боуэна или ороговевающую папиллому. Представляет собой сероватую или белесоватую пленку, пронизанную телеангиэктазиями, либо скопление узелков розоватой окраски. В процессе роста опухоль конъюнктивы распространяется на близлежащие ткани, может прорастать орбиту, давать метастазы в шейные и околоушные лимфоузлы.
Рак также может локализоваться на внутренней стороне века. Такие новообразования протекают более злокачественно по сравнению с опухолями конъюнктивы, расположенными в области склеры. На начальных стадиях узел растет внутриконъюнктивально, вызывая утолщение и уплотнение века. В последующем возможно изъязвление. При прогрессировании опухоль конъюнктивы распространяется на слезное мясцо, роговицу и конъюнктиву склеры, но не прорастает тарзальную пластинку.
Диагноз устанавливается на основании осмотра и результатов биопсии. Ограниченные узлы небольшого размера подлежат оперативному удалению. Возможно использование диатермокоагуляции. При больших опухолях конъюнктивы применяют рентгенотерапию или бета-терапию. При поражении орбиты выполняют экзентерацию глазницы. Прогноз достаточно благоприятный. При опухолях, не распространяющихся на орбиту, отсутствие рецидивов в течение 5 лет после окончания лечения отмечается у 50-80% пациентов.
Меланома - злокачественная опухоль конъюнктивы, возникающая на фоне приобретенного меланоза (75%), прогрессирующего невуса (20%) или неизмененных тканей. Представляет собой гладкое или бугристое опухолевидное образование. Может быть пигментированной (желтоватой, коричневой) либо лишенной пигмента. Обычно располагается у внутреннего угла глаза или недалеко от лимба. При осмотре на щелевой лампе обнаруживаются пигментированные «дорожки», расходящиеся за пределы опухоли конъюнктивы.
При прогрессировании может давать начало новым узлам в области конъюнктивы, прорастать склеру и орбиту, а также метастазировать в регионарные лимфоузлы и отдаленные органы. Лечение оперативное. На ранних этапах выполняют удаление опухоли конъюнктивы с окружающими тканями, при прорастании склеры осуществляют энуклеацию глазного яблока, при прорастании орбиты - экзентерацию глазницы. Применяют рентгенотерапию и химиотерапию. Прогноз в большинстве случаев неблагоприятный.
Читайте также:
