Как лечить мозоли? Симптомы, причины возникновения
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Мозоли - это болезненные и легко повреждаемые участки кожи, возникающие при трении. Под таким измененным слоем кожи накапливается жидкость, которая как подушка защищает от трения нижележащие слои. В итоге под пузырем образуется новый слой кожи, а жидкость внутри него постепенно реабсорбируется.
Чаще всего мозоли возникают на подошвах и на пятках при ношении неудобной обуви и неподходящих носков во время долгих прогулок.
У детей, которые любят лазить по деревьям и виснуть на ветках, мозоли также образуются на ладонях около основания пальцев.
Причины появления мозолей
- длительное трение кожи о грубую поверхность;
- влажность усугубляет эффект трения.
Cимптомы
- болезненный участок пораженной кожи, заполненный жидкостью;
- боль;
- натирание неудобной обувью и носками.
Что можете сделать Вы
Не надо специально вскрывать пузыри, т.к при этом увеличивается риск инфицирования. Просто сделайте отверстие в полоске из пластыря и поместите прямо вокруг мозоли, чтобы ограничить ее.
Чтобы уменьшить боль и воспаление, примите ибупрофен. Если вы беременны, обратитесь к вашему врачу за безопасным обезболивающим или вообще откажитесь от приема анальгетика.
Если мозоль сама разрывается, помойте этот участок кожи водой с мылом, защитите его тонким слоем антибактериальной мази и оберните бинтом. Если есть возможность, старайтесь проветривать этот участок кожи.
Если дальнейшее натирание неизбежно, вам необходимо вскрыть пузырь.
Для этого, простерилизуйте иглу, протерев ее спиртом или подержав ее на открытым огнем. Введите иглу в основание пузыря и осторожно надавите на него, чтобы дренировать. Помойте кожу водой с мылом. Отрежьте свободные кожные лоскуты, но так, чтобы не порвать живую кожу. Смажьте ее антибактериальной мазью. Положите сверху чистую марлю или стерильный бинт.
Что может сделать врач
Обычно образуются достаточно небольшие мозоли, которые вы можете вылечить сами.
Обратитесь к врачу, если после двух недель самостоятельного лечения нет значительного улучшения или если участок кожи вокруг мозоли вздулся, стал болезненным и воспаленным, появилось гнойное отделяемое.
Доктор очистит и грамотно перевяжет рану. А также объяснит вам, как делать это самостоятельно. При необходимости вам пропишут антибиотики для местного применения или приема внутрь.
Кроме того, врач должен исключить синдром Стивенса-Джонсона, редкое, но потенциально опасное воспалительное заболевание, при котором на коже очень быстро возникают пузыри, не вызванные натиранием.
Профилактика появления мозолей
Натоптыши и застарелые мозоли
Натоптыши - это область затвердевшей, ороговевшей кожи, которая образовалась вследствие постоянного или частого трения и давления, чаще всего на руках и на ногах. Эти образования безвредны и обычно безболезненны.
Мозоли кожные - это желтоватые образования, обычно на кончиках пальцев ног, где они сильнее всего трутся о поверхность обуви. Если трение продолжается, мозоль может покраснеть, воспалиться и начать причинять боль. Мозоли обычно проходят в результате самолечения и не доставляют особых неприятностей.
Причины появления натоптышей
Постоянное трение, связанное с новой или неудобной обувью, частое хождение босиком, тяжелый ручной труд, постоянное ношение тяжелых предметов и т.д.
При постоянно повторяющихся или не проходящих в результате самолечения мозолях следует обратиться к врачу.
Делайте ванночки из теплой воды и соли для ног или рук на 15 минут. Затем аккуратно высушите и нанесите увлажняющее средство. Используйте чистую пилку для ногтей или пемзу, для того чтобы сделать поверхность мозоли более гладкой. Повторяйте процедуру каждый день, пока мозоль не пройдет. Никогда не пытайтесь отрезать или сбрить мозоль, это может привести к воспалению или возникновению рубца. Купите специальные ортопедические подушечки в форе бублика, не пропитанные никакими лекарствами. Расположив мозоль в области дырки этого «бублика», вы сможете облегчить боль и давление на мозоль. Будьте осторожны с подушечками, пропитанными лекарственными препаратами. Они могут вызвать раздражение кожи, особенно у людей с сахарным диабетом или нарушениями кровообращения. Некоторые подушечки содержат салициловую кислоту, которая устраняет омертвевшие клетки. Это может помочь избавиться от натоптыша. Если же ничего не помогает, и мозоль остается на месте, обратитесь к дерматологу или ортопеду. Специалист сможет ускорить процесс лечения.
Профилактика натоптышей
Носите удобную, подходящую по размеру обувь, достаточно широкую в области пальцев. Старайтесь не носить обувь на высоких каблуках и с острыми носами.
Если вы переносите тяжелые предметы или инструменты, надевайте перчатки. Делайте небольшие перерывы во время ручного труда. Регулярно используйте ланолин, вазелин или увлажняющий крем для смягчения кожи.
Стержневая мозоль

Стержневая, или корневая, мозоль — это разновидность твёрдой мозоли. У неё есть плотный стержень, уходящий в глубинные слои кожи, отсюда и название. В статье подробно рассказываем о том, что такое стержневая мозоль, как отличить её от подошвенной бородавки и что делать, чтобы уберечь кожу от мозолей.
Что такое стержневая мозоль
Стержневая мозоль — разновидность твёрдой, или так называемой сухой мозоли.
Твёрдая мозоль — локальное утолщение, которое возникает как защитная реакция верхнего слоя кожи (эпидермиса) на избыточное трение или давление.
У стержневой мозоли есть плотный стержень, уходящий глубоко под кожу, отсюда и название.
Без лечения стержень проникает в глубинные слои кожи и может дойти до нервных окончаний, причиняя сильную боль.
Как выглядит стержневая мозоль
Внешне стержневая мозоль выглядит как округлый беловатый или желтоватый участок кожи или как небольшое углубление, в центре которого видна плотная верхушка корня.
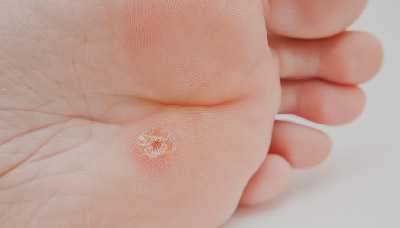
Для стержневой мозоли характерны ровные края и плотная структура.
Как образуется стержневая мозоль
Стержневая мозоль образуется на месте постоянного давления, например там, где узкий носок обуви сдавливает пальцы или ручка инструмента впивается в свод ладони.
Из-за этого в верхнем слое кожи начинается усиленное деление специализированных клеток — кератоцитов. В норме кератоциты постепенно слущиваются, а кожа обновляется, но при длительном травмировании тканей кератоциты скапливаются в одном месте и формируют конусообразный стержень.
Стержень может уходить ровно вглубь кожи или располагаться в ней под углом и достигать нескольких сантиметров в длину.
Причины появления стержневой мозоли
Основная причина формирования стержневой мозоли на ступнях и пальцах ног та же, что и у обычных сухих мозолей, — ношение неудобной обуви, носков или колготок, которые сдавливают ногу.
На пальцах рук и ладонях стержневые мозоли появляются реже. Обычно они беспокоят людей, чья профессиональная деятельность связана с использованием инструментов (столяры, плотники, садовники), или тех, кто регулярно занимается теннисом, хоккеем, бадминтоном и другими видами спорта, во время которых необходимо удерживать в руках твёрдый предмет.
Другие частые причины появления стержневых мозолей:
- инородные предметы, попавшие внутрь обуви (песчинки, камни) или под кожу (занозы);
- регулярные нагрузки на ноги (при занятиях танцами, спортом);
- длительная ходьба или бег;
- ношение обуви без носков.
Факторы риска появления стержневой мозоли
Врачи выделяют факторы, которые повышают вероятность формирования стержневой мозоли.
Возраст. В процессе старения происходит естественное снижение влаги в клетках эпидермиса, из-за этого кожа грубеет и мозоли формируются легче.
Ожирение. Сухость кожи, в том числе кожи стоп, — частая проблема у пациентов с ожирением, обусловленная снижением гидратации эпидермиса. Кроме того, при ожирении увеличивается давление на ноги, из-за этого стержневые мозоли у таких пациентов чаще формируются на коже стоп.
Хронические заболевания суставов, при которых изменяется нормальное положение костей и нагрузка распределяется неправильно, способствуя формированию стержневых мозолей.
Артрит — воспалительное поражение суставов, их синовиальной оболочки, капсулы, хряща и других элементов. Оно может быть следствием инфекционных заболеваний, травм, аутоиммунных процессов. У пациентов с артритом поражённый сустав воспаляется, кожа над ним опухает, краснеет, подвижность сустава снижается, а сам он может деформироваться.
Бурсит — это острое или хроническое воспаление синовиальной сумки сустава. При бурсите в ней скапливается воспалительная жидкость (экссудат). Пациенты жалуются на общее недомогание, боль, отёк и покраснение поражённого сустава.
Костные, или пяточные, шпоры — патологическое разрастание кости в области пяточной кости. Состояние сопровождается ощущением инородного тела и болью, которая усиливается при ходьбе или после отдыха.
Сахарный диабет — это хроническое заболевание, при котором патологически увеличивается содержание глюкозы в крови. У пациентов с сахарным диабетом могут появиться специфические изменения тканей стопы, называемые также диабетической стопой. Признаки диабетической стопы — боль в ногах, огрубение и трещины на коже стоп, их деформация и изъязвление.
Гипо- и гипертиреоз — заболевания, обусловленные нарушением работы щитовидной железы и сопровождающиеся снижением или, напротив, увеличением выработки ею гормонов. Патологии проявляются изменением многих процессов в организме, в том числе замедлением метаболизма. У пациентов с заболеваниями щитовидной железы может сохнуть и шелушиться кожа, нарушаются её барьерные функции.
Плоскостопие — деформация свода стопы, которая может сопровождаться болями в ногах, усиливающимися во время ходьбы, а также формированием мозолей и натоптышей.
Дефицит витамина A, C, E и витаминов группы B — они отвечают за упругость и эластичность кожи, способствуют быстрому заживлению ран, защищают кожу от потери влаги. При гиповитаминозе кожа может шелушиться или загрубеть. В результате мозоли и натоптыши формируются легче.
Хронические заболевания кожи (псориаз, дерматит) — при хроническом поражении кожи нарушаются её защитные свойства, клетки эпидермиса теряют влагу, кожа больше подвержена риску появления трещин и мозолей.
Неправильная осанка — искривление позвоночника часто сопровождается вторичной деформацией костей грудной клетки, таза, стоп. В результате нагрузка распределяется неравномерно и некоторые участки стопы могут подвергаться излишнему сдавливанию и трению.
Диагностика стержневой мозоли
Отличить стержневую мозоль от других видов мозолей можно по внешнему виду и характерным симптомам.
Каковы основные признаки стержневой мозоли
Как правило, стержневая мозоль никак не беспокоит человека. Боль появляется при надавливании на поражённый участок кожи, например при ходьбе, беге или захвате предметов.
Боль от стержневой мозоли напоминает ощущения при занозе.
Как отличить стержневую мозоль от бородавки или других кожных образований
Иногда стержневую мозоль можно спутать с подошвенной бородавкой. Дело в том, что оба образования болят и появляются на коже стоп, но на этом сходства заканчиваются.
| Стержневая мозоль | Подошвенная бородавка |
|---|---|
| Болит только при надавливании сверху | Боль как при вертикальном надавливании, так и при сжатии с двух сторон |
| Прозрачная или беловатая | Тёмно-коричневая или прозрачная с тёмными вкраплениями |
| Округлая с чёткими ровными краями | От круглой до овальной, с размытыми границам |
| Одна | Несколько (расположены группами) |
К какому врачу обращаться и какие анализы сдавать
Диагностикой и лечением стержневых мозолей занимается врач-дерматолог или специалист, специализирующийся на лечении стоп, — подолог.
Как можно скорее показаться врачу стоит, если мозоль не проходит более 2 недель или воспаляется и болит.
В сомнительных случаях врач может использовать дерматоскопию.
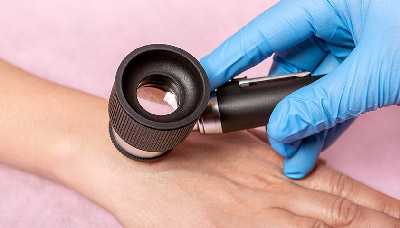
Дерматоскопия — метод исследования кожи и кожных образований с помощью специального прибора, похожего на лупу (дерматоскопа)
Дерматолог может провести исследование во время очной консультации. Специальной подготовки к дерматоскопии не требуется, но следует придерживаться основных правил подготовки к приёму у дерматолога: в день консультации не использовать местные лекарственные и косметические средства.
Кроме дерматоскопии, врач может назначить лабораторные исследования крови, чтобы оценить общее состояние организма и выявить хронические заболевания, которые могут служить причиной проблем с кожей.
Часто мозоли возникают при диабете, воспалении суставов и нехватке витаминов. Выявить их можно с помощью лабораторных исследований.
Мозоль

Как правило, мозоли свидетельствуют о неправильно подобранной обуви, но могут быть признаком хронических заболеваний вроде артрита или сахарного диабета.
Что такое мозоль
Мозоль — локальное изменение кожи, которое появляется в результате избыточного трения или давления. Как правило, мозоль — это защитная реакция: она предохраняет наиболее подверженные механическому воздействию участки кожи от травмирования и присоединения вторичной инфекции.
Мозоли могут образоваться в любом месте, но чаще всего встречаются на стопах, ладонях, пальцах рук и ног. Внешне мозоли в большинстве случаев выглядят как локальное утолщение кожи.
Обычно сама по себе мозоль никак не беспокоит человека, но может причинять боль при надавливании, ношении тесной обуви или носков.
Виды мозолей
Есть два типа мозолей: мягкие и твёрдые.
Мягкие, или водяные, мозоли
Мягкие, или так называемые водяные, мозоли образуются на тонкой и нежной коже, например между пальцами ног или рук. Внешне они похожи на ожог: над воспалённой покрасневшей кожей возвышается пузырь с жидким содержимым.
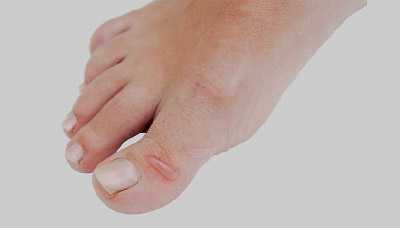
Под травмированным верхним слоем накапливается жидкость, которая, как подушка, защищает расположенные ниже слои. Со временем жидкость из мозоли рассасывается, а под ней образуется новая кожа.
Мягкие мозоли очень болезненны и нередко осложняются присоединением вторичной бактериальной инфекции.
Твёрдые, или сухие, мозоли
Твёрдые, или сухие, мозоли появляются на участках утолщённой кожи, особенно там, где она близко примыкает к кости. Например, у свода стопы или в районе выступающей на ноге косточки.

Твёрдые мозоли подразделяются на стержневые и натоптыши.
У стержневой мозоли есть плотный стержень, уходящий глубоко под кожу, отсюда и название. Из-за того, что он доходит до нервных окончаний, такие мозоли сопровождаются выраженными болевыми ощущениями.
Натоптыши — участки огрубевшей, утолщённой кожи желтоватого цвета без чётких границ, которые, как правило, образуются на стопах и не сопровождаются субъективными симптомами.
Мозоли образуются в результате многократного трения, растирания или сдавливания участка кожи.
Мозоль — это результат длительного механического воздействия на кожу. В ответ на продолжительное трение или давление кератиноциты — клетки верхнего слоя кожи (эпидермиса) — усиленно делятся. В результате кожа в месте повреждения утолщается — возникает локальный гиперкератоз, который внешне выглядит как твёрдая мозоль.
Если трение происходит на влажном участке, например между пальцами ног, то кожа размягчается, а под ней отслаивается эпидермис. В результате формируется мягкая мозоль в виде пузыря, заполненного межклеточной жидкостью.
Частые причины появления мозолей:
- неудобная обувь;
- некачественные стельки, которые скатываются или соскальзывают внутри обуви;
- инородные предметы, попавшие внутрь обуви (песчинки, камни);
- регулярные нагрузки на ноги (при занятиях танцами, спортом);
- длительная ходьба или бег;
- ношение обуви без носков;
- работа с инструментом (молоток, пила), садовым (лопата, секатор) или спортивным инвентарём (брусья, теннисная ракетка).
Предпосылки для образования мозолей:
- возраст;
- ожирение;
- хронические заболевания, которые изменяют нормальное расположение костей стоп: артрит, бурсит, костные шпоры;
- сахарный диабет;
- плоскостопие;
- дефицит витаминов;
- неправильная осанка;
- повышенная потливость.
Диагностика мозолей: к какому врачу обращаться
Специальной диагностики, как правило, не проводится. Внешне мозоль выглядит как утолщение кожи или болезненный пузырь на ней.
Если мозоли появляются часто и причиняют дискомфорт, следует обратиться к врачу-терапевту, дерматологу или специалисту, который занимается лечением стоп — подологу.
Как можно скорее показаться врачу стоит, если мозоль не проходит более двух недель, в области мозоли усиливается воспаление, боль, появляются трещины или гнойное отделяемое.
Врач может назначить лабораторные исследования крови, чтобы оценить общее состояние организма и выявить хронические заболевания, которые могут служить причиной проблем с кожей.
Часто мозоли возникают при диабете, заболеваниях суставов и нехватке витаминов.
Лечение: как быстро и безопасно вылечить мозоль
Мозоли могут длительно беспокоить человека, но есть способы ускорить заживление.
Как избавиться от твёрдой мозоли
- Убрать травмирующий источник (не носить узкую и натирающую обувь, если мозоль появилась на стопе, или использовать перчатки или тальк, а также сделать паузу в тренировках, чтобы мозоли на ладонях успели затянуться).
- Подобрать специальные ортопедические стельки.
- Удалить мозоль и регулярно обрабатывать кожу стоп у квалифицированного специалиста (подолога).
- Использовать специальные пластыри (например, гелевые или содержащие салициловую кислоту) и подкладки.
- Заняться лечением сопутствующих патологий (при наличии).
Врачи не рекомендуют самостоятельно удалять твёрдые мозоли: отрывать или срезать их. Так возрастает риск инфицирования раны, заживление будет идти хуже, а на месте мозоли может остаться рубец.
В качестве консервативного лечения, а также для размягчения мозоли перед приёмом подолога могут быть рекомендованы ванночки с тёплой водой, наружные средства и специальные пластыри, содержащие мочевину или салициловую кислоту (использование таких пластырей противопоказано больным сахарным диабетом).
Если консервативные методы лечения не приносят результата, врач может рекомендовать удалить мозоль.
Методы удаления мозолей:
- хирургическое иссечение,
- криодеструкция (удаление мозоли жидким азотом),
- лазерная деструкция,
- электрокоагуляция (удаление мозоли электротоком),
- радиоволновое иссечение.
При деформации стоп может потребоваться лечение и коррекция дефектов у врача-ортопеда или травматолога. В некоторых случаях будет достаточно консервативного лечения, а в других — рекомендовано оперативное вмешательство. Обычно операцию назначают пациентам, у которых постоянно образуются болезненные мозоли в одном и том же месте.
Как избавиться от мягкой мозоли
Мягкие мозоли обычно заживают сами в течение 1-2 недель, при малых размерах и незначительных болевых ощущениях мозоль не нужно прокалывать или отрывать, иначе можно занести инфекцию и замедлить заживление кожи.
«Покрышка пузыря» из неповреждённой кожи — это естественный барьер, который защищает от патогенов внешней среды и снижает болевые ощущения. Лучше обработать поверхность мозоли раствором антисептика и закрыть лейкопластырем с подушечкой.
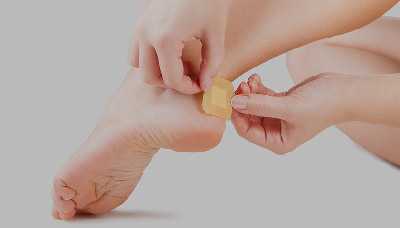
Если на месте мягкой мозоли образовался большой пузырь, который сопровождается выраженными болевыми ощущениями, следует аккуратно опорожнить его содержимое.
Как безопасно избавиться от жидкости из мягкой мозоли:
- обработать мозоль дезинфицирующим средством или антисептиком, например хлоргексидином;
- аккуратно проткнуть пузырь стерильной иглой от шприца: иглу следует вводить параллельно коже — так, чтобы образовались входное и выходное отверстие;
- убрать содержимое пузыря лёгкими промакивающими движениями стерильной салфеткой;
- повторно обработать мягкую мозоль антисептическим раствором;
- наложить сухую стерильную повязку или заклеить мозоль лейкопластырем с подушечкой.
Покрышку пузыря не следует срезать или отрывать, даже после прокола.
Если покрышка пузыря мягкой мозоли случайно оторвалась, следует как можно скорее обработать кожу антисептическим раствором, просушить и закрыть чистой стерильной салфеткой или марлевой повязкой. Ни в коем случае не следует отрывать остатки кожи, лучше аккуратно обрезать края маникюрными ножницами, предварительно обработанными раствором антисептика. В течение пары дней следует регулярно обрабатывать рану и менять повязку.
Профилактика: что делать, чтобы мозоли не появлялись
Мозоли — это результат длительного механического воздействия — трения, растирания или сдавливания. Чтобы предотвратить появление мозолей, следует исключить подобные воздействия, а также заботиться о здоровье кожи.
- Выбирать удобную обувь по размеру. Если это возможно, реже надевать туфли с узким носом и на высоком каблуке.
- Подобрать удобные носки или чулки. Лучше, если они будут из натуральной ткани, например, хлопка или шерсти.
- Подобрать ортопедические стельки при плоскостопии или других деформациях стоп.
- Надевать перчатки во время тренировок и работы с инструментами.
- Ежедневно мыть ноги и наносить увлажняющий крем, регулярно подстригать ногти.
- Обрабатывать стопы специальными присыпками или спреями для уменьшения потливости.
Частые вопросы
Большинство мозолей не требуют лечения и проходят сами за пару недель. Чтобы мозоль прошла быстрее, главное — убрать травмирующий источник.
Мозоль — это защитная реакция кожи на избыточное трение или давление, а бородавка — доброкачественное кожное образование, которое вызывает вирус папилломы человека.
Как правило, мозоли на ступне свидетельствуют о неправильно подобранной обуви, но могут говорить и о хронических заболеваниях, которые изменяют нормальное расположение костей стоп: артрите, бурсите, костных шпорах.
Чтобы твёрдая мозоль прошла быстрее, можно замочить травмированное место в тёплой воде, а после нанести специальные наружные средства с мочевиной или салициловой кислотой (использование подобных пластырей противопоказано больным сахарным диабетом). Мягкую мозоль и вовсе лучше ничем не мазать, главное — не прокалывать и не отрывать её.
В мягких мозолях скапливается межклеточная жидкость, которая, как подушка, защищает нижележащие слои кожи. Со временем межклеточная жидкость рассасывается, а под ней образуется новая кожа.
Написано 18.08.2022 в 06:29.
Редактировалось 18.08.2022 в 14:58.
Проверено экспертом 18.08.2022 в 06:29.
Мозоли на стопах и пятках причины, способы диагностики и лечения
Мозоль — плотное утолщение рогового слоя кожи, возникающее от частого трения или давления на кожу. Проявляется в виде плотных ороговевших зон, содержащих мертвые кожные клетки — сухая мозоль; или “водянки” — мозольного пузыря, заполненного клеточной жидкостью. К причинам образования мозолей относят ношение неправильно подобранной обуви, особенности строения ступни. Ношение специальных защитных средств, регулярная обработка ороговевшей кожи во время педикюра приводит к уменьшению мозоли с последующим исчезновением. Хирургическое удаление показано в случае застарелых, болезненных мозолей.
Причины мозолей на стопах и пятках
На месте, где кожа стопы, испытывает систематическое трение или давление, возникает толстый слой омертвевших клеток, которые не успевают отшелушиваться и удаляться с кожи, далее происходит их наслоение и образование мозоли. Чаще мозоли на стопах и пятках появляются от неправильно подобранной, не разношенной, тесной, неудобной обуви.
Плоская подошва увеличивает нагрузку на свод стопы, высокий каблук сдавливает пальцы, неудобный внутренний шов усиливает трение. При носке узкой обуви трению подвергаются соприкасающиеся с ней участки кожи. В подобных ситуациях мозоли появляются с наружной стороны большого пальца стопы, между пальцами. Мокрые мозоли возникают из-за усиленного потоотделения ног, когда под действием пота кожа размягчается, образуется водянка.
Мозоли на пятках могут быть следствием дефектов стопы, неправильной походки, занятий спортом, симптомом различных заболеваний. К таким относят:
- пяточную шпору;
- плоскостопие;
- молоткообразные пальцы стопы;
- артрит и артроз;
- воспаление синовиальной сумки;
- деформирующий остеоартроз.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Типы мозолей на стопах и пятках
В зависимости от причин и способов проявления мозоли на ногах бывают двух видов:
Мокрые мозоли на стопах и пятках
Это мозольный пузырь, заполненный прозрачной жидкостью. Под воздействием трения роговой слой эпителия смещается по отношению нижерасположенных слоев. Сначала на месте трения возникает отечность и покраснение, далее поверхностный слой эпителия отслаивается, образуется пузырь, постепенно заполняющийся тканевой жидкостью. Жидкость может содержать кровь — кровяная мозоль. Подобное связано с расположением кровеносных сосудов близко к поверхности кожи, их сильным травмированием. После вскрытия пузыря изъязвляется открытая рана, прикрытая остатками омертвевшей кожи. Человек жалуется на боль, ощущения жжения, возникают трудности в ношении обуви.
Сухие мозоли на стопах и пятках
Это желтые или желто-серые уплотнения на коже, выступающие над поверхностью стопы. Сами по себе не вызывают боли, дискомфорт появляется при надавливании, ходьбе, сдавливании тесной обувью. Если сухие мозоли имеют стержень и уходящий под кожу корень, то ее называют стержневой. В центре находится отверстие, через которое просматривается “головка” мозоли. Возникают преимущественно в месте повреждения стопы посторонним предметом на тыльной стороне пальцев, коже подушек между 3 и 4 межпальцевых промежутках, реже на подошве.
Цитата от специалиста ЦМРТ
Образование мозолей может быть опасным для некоторых категорий пациентов, например, для страдающих некомпенсированным сахарным диабетом или нарушением кровообращения. В таких случаях необходима консультация специалиста для определения причин регулярного появления мозолей. Некоторые хронические мозоли могут мешать ходьбе и ограничивать выбор обуви, поэтому также требуют консультации со специалистом, консервативного или оперативного лечения.

Методы диагностики
Мозоли на стопах определяют по внешнему виду. Задача врача — выяснить и устранить причину появления мозоли, отличить мозоль от подошвенных бородавок, заусенец, повышенного ороговения кожи на генетическом уровне. В разговоре специалист уточняет, какую обувь носит пациент, особенности профессии, увлечения, хобби. Если при осмотре были определены признаки деформации стопы, потребуется осмотр ревматолога, ортопеда, подолога. В тех случаях, когда диагностирован атеросклероз, сахарный диабет, нарушение венозного оттока в нижних конечностях, варикозное расширение вен, для выбора оптимального курса лечения понадобиться консультация эндокринолога, сосудистого хирурга, невролога.
В сети клиник ЦМРТ для подтверждения диагноза и уточнения причин образования мозолей на стопах и пятках применяют следующие методы:
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
К какому врачу обратиться
При необходимости удалить мозоль обратитесь к травматологу или хирургу. Если натоптыши появляются регулярно и не связаны с ношением неудобной обуви, врач порекомендует записаться на приём к эндокринологу или ортопеду.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Бурулёв Артём Леонидович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович
Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович
Громов Алексей Вячеславович
Коновалова Галина Николаевна
Лечение мозолей на стопах и пятках
Мозоли на ногах проходят самостоятельно или удаляют консервативным, хирургическим способом. Изначально, необходимо определить и устранить факторы трения и давления. Чаще достаточно сменить неудобную, слишком тесную обувь. Избавиться от боли и дискомфорта во время движения помогают силиконовые накладки на мозоль. Если мозоль образовалась под или между пальцами используют разделяющие прокладки, рукава и чехлы на пальцы. Удаление сухой мозоли проводят в ходе педикюра: снимают ороговевший слойя специальной фрезой, салициловой кислотой, применяют другие размягчающие препараты.
Лечение мокрой мозоли проводят, как при открытых ранах: обрабатывают место антибактериальными лекарствами, заклеивают бактерицидным пластырем. В случае заболевания или дефекта стопы, приводящих к образованию ороговевшего слоя эпителия, курс терапии составляют совместно с врачом, специализирующимся на проблеме. Застаревшие, тверды, болезненные мозоли, не поддающиеся консервативной терапии удаляют лазером, радиоволновым методом, замораживают жидким азотом, иссекают хирургическим способом.
В сети клиник ЦМРТ лечение мозолей на стопах и пятках проводят разными методами:
Читайте также:
- Этапы и техника декомпрессии лицевого нерва при его параличе
- Диастолические механизмы сердечной недостаточности. Релаксация левого желудочка при сердечной недостаточности
- Бактериологический метод диагностики туберкулеза. Влияние химиотерапии на диагностику туберкулеза.
- Пример захвата радиоактивного фосфора при меланоме хориоидеи и цилиарного тела
- Черный акантоз у ребенка
