Карцинома тимуса на рентгенограмме, КТ
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Рак вилочковой железы (рак тимуса) - группа редких (менее 5 % новообразований тимуса) агрессивных эпителиальных опухолей, которые характеризуются ранним локорегионарным и гематогенным метастазированием. Средний возраст пациентов 46 лет.
Что провоцирует / Причины Рака вилочковой железы (рака тимуса):
Патогенез (что происходит?) во время Рака вилочковой железы (рака тимуса):
В группу раков вилочковой железы входят опухоли из эпителиальных клеток, потерявшие признаки органоспецифичности. Почти все опухоли обладают быстрым ростом, инфильтрируют окружающие органы, дают имплантаты по перикарду и плевре, бурно метастазируют.
Выделяют следующие типы рака вилочковой железы:
1) плоскоклеточный рак; лимфоэпителиоподобный рак;
2) карциносаркома;
3) светлоклеточный рак;
4) мукоэпидермоидный рак;
5) папиллярная аденокарцинома вилочковой железы.
Симптомы Рака вилочковой железы (рака тимуса):
Симптомы рака вилочковой железы на ранних стадиях отсутствуют. При распространении опухоли на соседние органы могут отмечаться дыхательные расстройства, затруднение оттока крови из верхней полой вены и ее притоков (синюшность, отечность лица и верхних конечностей, повышение внутричерепного давления, головные боли), нарушение сердечного ритма. При метастатическом изменении костей возможен выраженный болевой синдром, В случае вторичного опухолевого поражения головного мозга развивается очаговая неврологическая симптоматика.
Злокачественная (атипичная) тимома 1-го типа составляет 20-25 % всех эпителиальных опухолей тимуса. Ее диаметр обычно не превышает 4-5 см, лишь изредка она может достигать больших размеров. Опухоль растет либо в виде одиночного узла, либо в виде множественных дольчатых узлов серо-розового цвета, часто без четкой капсулы, но с различными вторичными изменениями. Ее рост имеет инвазивный характер, не выходящий, однако, за пределы органа. Существует два гистологических варианта такой тимомы: кортикальная тимома и высокодифференцированная тимическая карцинома.
Кортикальная тимома (син.: тимома с кортикально-клеточной дифференцировкой, тимома типа В2) может быть построена из темных клеток, светлых клеток или их всевозможных сочетаний:
- темноклетонная разновидность (син.: мелкоклеточная, веретеноклеточная тимома) представлена хаотично расположенными пучками из мелких веретеновидных клеток с гиперхромным ядром и скудной, нередко плохо различимой ацидофильной цитоплазмой; характерно формирование перицитоподобных, железистоподобных и розеткоподобных структур со скоплениями лежащих вне клеток розовых, гомогенных масс; эту разновидность нужно дифференцировать от нейроэндокринных опухолей (апудом), мелкоклеточного рака и метастатического поражения;
- светлоклеточная разновидность построена из пластов или пучков, сформированных полигональными клетками со светлой, нередко вакуолизированной цитоплазмой и везикулярным ядром; эти клетки связаны между собой цитоплазматическими отростками, образующими сеть, в ячейках которой располагаются лимфоциты; иногда опухолевые клетки имеют очень светлую и даже оптически пустую цитоплазму, это так называемая водянисто-клеточная тимома, которую следует дифференцировать от метастатического поражения.
Высокодифференцированная тимическая карцинома (син.: атипичная тимома, тимома типа ВЗ) построена из пластов или пучков темных или светлых клеток с повышенной пролиферативной активностью и участками ядерного, реже клеточного полиморфизма, выраженного, в основном, по периферии новообразования. Инвазивный рост выражен в большей степени, чем при кортикальной тимоме, но не выходит за пределы капсулы вилочковой железы. Вопрос о возможности метастазирования таких опухолей обсуждается. Прогноз зависит от степени выраженности инвазии. Пятилетняя выживаемость больных колеблется в пределах 80-90 %.
Рак тимуса (злокачественная тимома 2-го типа) составляет до 5 % всех наблюдений тимом.
Раковый узел тимуса может достигать больших размеров и характеризуется выраженным инвазивным ростом. Как и при других опухолях, важнейшим прогностическим критерием является стадия инвазии опухоли. Выделяют шесть гистологических форм рака тимуса: плоскоклеточный (эпидермоидный), лимфоэпителиальный, веретеноклеточный, недифференцированный (анапластический), аденосквамозный (мукоэпидермоидный), светлоклеточный.
Плоскоклеточный рак тимуса - самая частая форма рака тимуса. По строению он сходен с аналогами других локализаций и иногда обладает базально-клеточной дифференцировкой (базалоидный рак). Его нужно дифференцировать от метастастатических поражений. Лимфоэпителиальный рак (син. лимфоэпителиома) - довольно частая опухоль тимуса. Она представлена комплексами плоскоклеточного (обычно неороговевающего) или низкодифференцированного рака с выраженной в разной степени лимфоцитарной инфильтрацией стромы. Лимфоциты в данном случае не являются носителями опухолевых свойств. При большом количестве лимфоидных клеток (особенно незрелых форм) и небольшом объеме эпителиального компонента опухоль следует дифференцировать от лимфомы. Веретеноклеточный рак встречается редко. Он, как правило, включает в себя и плоскоклеточный компонент. В случае отсутствия последнего опухоль необходимо дифференцировать от саркомы. Анапластический рак встречается очень редко. Он характерируется солидными структурами, построенными из весьма полиморфных клеток. Его следует дифференцировать от метастатических поражений. Мукоэпидермоидный рак состоит из двух компонентов: плоскоклеточного и железистого слизеобразующего. В этом случае необходимо исключить метастатическую природу новообразования или прорастание в тимус аденокарциномы из соседних органов (легкое, трахея).
Классификация. Из существующих классификаций для практических целей оптимально распределение всех злокачественных опухолей тимуса на 4 стадии, предложенное Masaoka:
I - опухоль в пределах тимуса, со всех сторон окружена хорошо выраженной капсулой;
II - микро- или макроскопически определяемое прорастание опухоли в капсулу тимуса, жировую клетчатку средостения или медиастинальную плевру;
III - прорастание в окружающие органы или другие анатомические образования (легкое, перикард, крупные сосуды);
IVa - диссеминация по перикарду или плевре и IVб - отдаленные метастазы.
Диагностика Рака вилочковой железы (рака тимуса):
Верификация рака вилочковой железы основана на использовании высокоинформативных методов диагностики, среди которых основное место принадлежит компьютерной и магнитно-резонансной томографии. Для уточнения гистологической структуры новообразования возможно выполнение медиастиноскопии с применением эндовидеотехники. Выявление метастазов рака тимуса в другие органы возможно с помощью сцинтиграфии с применением тропных к опухоли радиофармпрепаратов.
Лечение Рака вилочковой железы (рака тимуса):
Лечение рака вилочковой железы, как и других опухолей органа, хирургическое. В качестве дополнения к операции при распространенных формах заболевания используется химио- и лучевая терапия.
При опухолях, окруженных капсулой (I стадия), оптимальны продольная стернотомия и полное удаление тимуса. Важно сохранить целость капсулы, поэтому желательно удалять тимус с окружающей клетчаткой и фасциями, покрывающими окружающие анатомические образования (медиастинальная плевра, сосуды и др.). Этот прием сокращает вероятность оставления небольших эктопированных участков тимуса. При таком распространении опухоли ее рецидив является казуистикой, и в связи с этим дополнительное лучевое лечение признано нецелесообразным. Пятилетняя выживаемость - 90-95%.
Послеоперационная лучевая терапия показана у больных с инвазивным характером роста тимомы, особенно при поражении крупных сосудов, перикарда. Местные рецидивы отмечены в различные сроки после операции у 25-30% больных. Лучевая терапия в суммарной очаговой дозе 50 Гр в режиме обычного фракционирования дозы на «ложе» опухоли и надключичные области снижает риск местного рецидивирования в 5-6 раз.
Лучевая терапия как самостоятельный вариант лечения показана у больных с местно распространенной тимомой и поражением дуги аорты или миокарда, когда ее удаление невозможно. Пятилетняя выживаемость при этом составляет всего 45-50%.
Химиотерапия при генерализованных формах тимом основана на схемах, включающих препараты платины. Наиболее распространена следующая схема полихимиотерапии: цисплатин - по 50 мг/м2 внутривенно в 1 -й день, доксорубицин - по 40 мг/м2 внутривенно в 1-й день, винкристин - по 0,6 мг/м2 внутривенно в 3-й день и циклофосфан - по 700 мг/ м2 внутривенно на 4-й день цикла. Курсы лечения повторяют каждые 3 нед. Всего проводят 6 курсов.
При обоснованных сомнениях в возможности радикального удаления опухоли в связи с возможным прорастанием в крупные сосуды средостения или сердце целесообразно использование индукционной химиотерапии для уменьшения размеров опухоли и создания оптимальных условий для хирургического воздействия.
Прогноз при раке вилочковой железы хуже по сравнению с тимомой. Трёх- и пятилетняя выживаемость после химио- и лучевой терапии составляет 40 и 33% соответственно.
К каким докторам следует обращаться если у Вас Рак вилочковой железы (рак тимуса):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Рака вилочковой железы (рака тимуса), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Тимома
Тимома - гетерогенная группа новообразований, различных по гистогенезу и степени зрелости, берущих начало из эпителиальной ткани вилочковой железы. Варианты клинического течения тимомы могут быть различны: от бессимптомного до выраженного (компрессионный, болевой, миастенический, интоксикационный синдром). Топографо-анатомический и этиологический диагноз устанавливается с помощью лучевых методов (рентгенография, КТ средостения), трансторакальной пункции, медиастиноскопии, исследования биоптата. Лечение хирургическое: удаление тимомы вместе с вилочковой железой и жировой клетчаткой переднего средостения, дополненное по показаниям химиолучевой терапией.
Общие сведения
Тимома - органоспецифическая опухоль средостения, происходящая из клеточных элементов мозгового и коркового вещества тимуса. Термин «тимома» был введен в употребление в 1900 году исследователями Grandhomme и Scminke для обозначения различных опухолей вилочковой железы. Тимомы составляют 10-20% всех новообразований медиастинального пространства. В 65-70% случаев тимомы имеют доброкачественное течение; инвазивный рост с прорастанием плевры и перикарда отмечается у 30% пациентов, отдаленное метастазирование - у 5%. Несколько чаще тимомы развиваются у женщин, болеют преимущественно лица 40-60 лет. На детский возраст приходится менее 8% опухолей тимуса.
Причины формирования опухолей вилочковой железы неизвестны. Предполагается, что тимомы могут иметь эмбриональное происхождение, быть связаны с нарушением синтеза тимопоэтина или иммунного гомеостаза. Факторами, провоцирующими рост и развитие опухоли, могут служить инфекционные заболевания, радиационное воздействие, травмы средостения. Замечено, что тимомы часто сочетаются с различными эндокринными и аутоиммунными синдромами (миастенией, дерматомиозитом, СКВ, диффузным токсическим зобом, синдромом Иценко-Кушинга и др.).
Строение и функции вилочковой железы
Вилочковая железа, или тимус располагается в нижней части шеи и переднем отделе верхнего средостения. Орган образован двумя асимметричными долями - правой и левой. В свою очередь, каждая доля представлена множеством долек, состоящих из коркового и мозгового вещества и заключенных в соединительнотканную строму. В вилочковой железе различают два типа ткани - эпителиальную и лимфоидную. Эпителиальные клетки секретируют тимические гормоны (тимулин, a-, b-тимозины, тимопоэтины и пр.), лимфоидная ткань состоит из Т-лимфоцитов различной степени зрелости и функциональной активности.
Таким образом, вилочковая железа одновременно является железой внутренней секреции и органом иммунитета, обеспечивающим взаимодействие эндокринной и иммунной систем. После 20 лет тимус подвергается возрастной инволюции; после 50 лет паренхима тимуса на 90% замещается жировой и соединительной тканью, сохраняясь в виде отдельных островков, лежащих в клетчатке средостения.
Классификация тимом
В онкологии различают три типа тимом: доброкачественную, злокачественную тимому 1-го типа (с признаками атипии, но относительно доброкачественным течением) и злокачественную тимому 2-го типа (с инвазивным ростом).
- Доброкачественная тимома (50-70% опухолей тимуса) макроскопически имеет вид одиночного инкапсулированного узла, диаметром не более 5 см. С учетом гистогенеза внутри этой группы выделяют медуллярную (тип А), смешанную (тип АВ) и преимущественно кортикальную (тип В1) тимому.
- Тимома типа А (медуллярная) составляет 4-7% доброкачественных опухолей вилочковой железы. В зависимости от строения может быть солидной и веретеноклеточной-крупноклеточной, практически всегда имеет капсулу. Прогноз благоприятный, 15-летняя выживаемость составляет 100%.
- Тимома типа АВ (кортико-медуллярная) встречается у 28-34% пациентов. Сочетает в себе очаги кортикальной и медуллярной дифференцировки. Имеет удовлетворительный прогноз; 15-летняя выживаемость - более 90%.
- Тимома типа В1 (преимущественно кортикальная) встречается в 9-20% случаев. Часто имеет выраженную лимфоцитарную инфильтрацию. Более чем у половины пациентов сопровождается миастеническим синдромом. Прогноз удовлетворительный; 20-летняя выживаемость - более 90%.
- Злокачественная тимома 1-го типа (20-25% случаев) представляет собой одиночный или множественные дольчатые узлы без четкой капсулы. Размер опухоли чаще не превышает 4-5 см, однако иногда встречаются новообразования больших размеров. Отличается инвазивным ростом в пределах железы. В гистологическом отношении представлена кортикальной тимомой (тип В2) и высокодифференцированной карциномой.
- Тимома типа В2 (кортикальная) составляет около 20-36% тимом. Гистологические разновидности вариабельны: темноклеточная, светлоклеточная, водянисто-клеточная и др. В большинстве случаев протекает с миастенией. Прогностически менее благоприятна: 20 лет живут менее 60% больных.
- Тимома типа В3 (эпителиальная) развивается у 10-14% пациентов. Часто обладает гормональной активностью. Прогноз хуже, чем при кортикальной разновидности; 20-летняя выживаемость менее 40%.
- Злокачественная тимома 2-го типа (рак тимуса, тимома типа C) составляет до 5% всех наблюдений. Отличается выраженным инвазивным ростом, высокой метастатической активностью (дает метастазы в плевру, легкие, перикард, печень, кости, надпочечники). Выделяют 6 гистологических типов рака тимуса: плоскоклеточный, веретеноклеточный, светлоклеточный, лимфоэпителиальный, недифференцированный, мукоэпидермоидный.
В зависимости от удельного веса лимфоидного компонента в тимоме дифференцируют лимфоидные (более 2/3 всех клеток опухоли представлено Т-лимфоцитами), лимфоэпителиальные (Т-лимфоциты составляют от 2/3 до 1/3 клеток) и эпителиальные тимомы (Т-лимфоцитами представлено менее 1/3 всех клеток).
Основываясь на степени инвазивного роста, выделяют 4 стадии тимомы:
- I стадия - инкапсулированная тимома без прорастания жировой клетчатки средостения
- II стадия - прорастание элементов опухоли в медиастинальную клетчатку
- III стадия - инвазия плевры, легкого, перикарда, крупных сосудов
- IV стадия - наличие имплантационных, гематогенных или лимфогенных метастазов.
Симптомы тимомы
Клинические проявления и течение тимомы зависит от ее типа, гормональной активности, размеров. Более чем в половине случаев опухоль развивается латентно и обнаруживается во время профилактического рентгенологического исследования.
Инвазивные тимомы вызывают компрессионный медиастинальный синдром, который сопровождается болями за грудиной, сухим кашлем, одышкой. Сдавление трахеи и крупных бронхов проявляется стридором, цианозом, дыхательной недостаточностью. При синдроме компрессии верхней полой вены возникает одутловатость лица, синюшность верхней половины туловища, набухание шейных вен. Давление растущей опухоли на нервные узлы обусловливает развитие синдрома Горнера, осиплость голоса, элевацию купола диафрагмы. Сдавливание пищевода сопровождается расстройством глотания - дисфагией.
По различным данным, от 10 до 40% тимом сочетаются с миастеническим синдромом. Больные отмечают снижение мышечной силы, быструю утомляемость, слабость мимических мышц, двоение в глазах, поперхивание, нарушения голоса. В тяжелых случаях может развиться миастенический криз, требующий перехода к ИВЛ и зондовому питанию.
В поздних стадиях злокачественной тимомы появляются признаки раковой интоксикации: лихорадка, анорексия, снижение массы тела. Нередко тимоме сопутствуют различные гематологические и иммунодефицитные синдромы: апластическая анемия, тромбоцитопеническая пурпура, гипогаммаглобулинемия.
Диагностика
Диагностика тимомы проводится торакальными хирургами с привлечением онкологов, рентгенологов, эндокринологов, неврологов. При клиническом осмотре может выявляться расширение вен грудной клетки, выбухание грудины в проекции опухоли; увеличение шейных, надключичных, подключичных лимфоузлов; признаки компрессионного синдрома и миастении. Физикальное исследование обнаруживает расширение границ средостения, тахикардию, свистящие хрипы.
На рентгенограмме грудной клетки тимома имеет вид объемного образования неправильной формы, расположенного в переднем средостении. КТ грудной клетки значительно расширяет объем информации, полученный при первичной рентгендиагностике и в ряде случаев позволяет поставить морфологический диагноз. Уточнение локализации и взаимоотношения новообразования с соседними органами при КТ средостения позволяет в дальнейшем выполнить трансторакальную пункцию опухоли средостения, что чрезвычайно важно для гистологического подтверждения диагноза и верификации гистологического типа тимомы.
Для визуального исследования средостения и выполнения прямой биопсии проводится диагностическая медиастиноскопия, парастернальная торакотомия или торакоскопия. Диагноз миастении уточняется с помощью электромиографии с введением антихолинэстеразных препаратов. Дифференциально-диагностические мероприятия позволяют исключить другие объемные процессы в средостении: загрудинный зоб, дермоидные кисты и тератомы средостения.
Лечение тимом
Лечение опухолей вилочковой железы проводится в отделениях торакальной хирургии и онкологии. Хирургический метод является основным в лечении тимомы, поскольку только тимэктомия обеспечивает удовлетворительные отдаленные результаты. При доброкачественных тимомах оперативное вмешательство заключается в удалении опухоли вместе с вилочковой железой (тимомтимэктомия), жировой клетчаткой и лимфатическими узлами средостения. Такой объем резекции диктуется высоким риском рецидива опухоли и миастении. Операция выполняется из срединного стернотомического доступа.
При злокачественных новообразованиях тимуса операция может дополняться резекцией легкого, перикарда, магистральных сосудов, диафрагмального нерва. Послеоперационная лучевая терапия показана при II и III стадиях тимомы. Кроме этого, облучение является ведущим методом лечения неоперабельных злокачественных тимом IV стадии. В настоящее время большее значение в лечении инвазивных тимом получает трехэтапное лечение, включающее неоадъювантную химиотерапию, резекцию опухоли и лучевую терапию.
В послеоперационном периоде у больных, перенесших тимэктомию, может случиться миастенический криз, который требует проведения интенсивной терапии, трахеостомии, ИВЛ, длительного назначения антихолинэстеразных препаратов.
Отдаленные результаты лечения доброкачественных тимом хорошие. После удаления опухоли исчезают или значительно уменьшаются симптомы миастении. У больных злокачественной тимомой, прооперированных на ранних стадиях, 5-летняя выживаемость достигает 90%, на III стадии - 60-70%. Неоперабельные формы онкологического заболевания имеют плохой прогноз с летальностью 90% в течение ближайших 5 лет.
Тимома — это общее название для группы опухолей вилочковой железы (тимуса). Чаще всего они носят доброкачественный характер. На долю злокачественных опухолей приходится около 30% тимом. Выраженность клинической картины может быть самой разной, от бессимптомного течения до выраженной миастении и симптомов компрессии органов средостения. [1,2]
Вилочковая железа частично находится в нижней части шеи, частично — в верхней части средостения. В органе выделяют два типа тканей — эпителиальную (железистую), которая отвечает за синтез тимических гормонов, и лимфоидную, которая представлена Т-лимфоцитами различной степени зрелости.
Таким образом, тимус является уникальным органом, который с одной стороны является железой внутренней секреции, а с другой — органом иммунной системы. В норме вилочковая железа проявляет активность в детском возрасте, играет роль депо Т-лимфоцитов и координирует работу эндокринной и иммунной систем. По мере взросления, тимус замещается жировой тканью. И у людей старше 50 лет сохраняется только 10% активных клеток. [3]
Причины возникновения тимомы
Причины возникновения тимомы неизвестны. Предполагается, что в этом процессе могут принимать участие следующие факторы:
- Нарушения в эмбриональном периоде развития.
- Нарушение синтеза тимопоэтина.
- Нарушение иммунных механизмов.
- Инфекционные заболевания.
- Воздействие ионизирующего излучения.
- Травматические повреждения органов средостения.
- Некоторые аутоиммунные и эндокринные патологии: синдром Иценко-Кушинга, диффузный токсический зоб, миастения и др.
Виды тимомы
Единой классификации тимом на сегодняшний день нет, ввиду большого разнообразия опухолей, развивающихся в вилочковой железе. В 1999 году ВОЗ предложила морфологическую классификацию, в основе которой лежит соотношение лимфоцитарных и эпителиальных клеток. По этой классификации выделяют 6 видов опухоли:
- Тимома типа А — опухолевая ткань представлена дифференцированными клетками без признаков атипии, практически всегда отграничена от окружающих тканей капсулой. Клетки веретенообразные или овальные. Это благоприятный, доброкачественный вариант тимомы, 15-летняя выживаемость при которой составляет 100%.
- Тимома типа АВ морфологически схожа с типом А, но имеются единичные очаги патологических лимфоцитов.
- Тимома типа В — в опухолевой ткани преобладают дендритные и эпителиоидные клетки. Тип В будет разделяться в зависимости от соотношения эпителиальных и лимфоидных клеток, а также от выраженности их атипизма.
- Тимома типа В1 (преимущественно кортикальный тип). По структуре напоминает кортикальный слой вилочковой железы, очаговыми вкраплениями медуллярных клеток.
- Тимома типа В2 (кортикальный тип). В ткани опухоли имеются эпителиальные клетки с признаками атипии и везикулами в ядре.
- Тимома типа В 3 (эпителиальный тип). Опухоль представлена атипичными эпителиальными клетками. Некоторые авторы расценивают ее как высокодифференцированный рак вилочковой железы.
- Тимома типа С — рак тимуса. Представлен разнообразными гистологическими типами рака — светлоклеточный, плоскоклеточный, веретеноклеточный и др. Склонен к агрессивному течению, прорастает в соседние органы, дает метастазы в печень, кости и лимфатические узлы.
Тимомы типа А, АВ и В1 относят к доброкачественным новообразованиям тимуса, тип В2 и В3 — это злокачественные тимомы с относительно благоприятным течением, когда при своевременном обращении возможно полное излечение и 20-летняя продолжительность жизни составляет 40-60%. Тип С называют карциномой тимуса 2-го типа. Как мы уже говорили, это агрессивная опухоль, склонная к быстрому росту и метастазированию.

Стадии тимомы
Для характеристики распространения тимомы применяется классификация Masaoka-Koga. В ее основу положена оценка вовлеченности тканей и органов средостения, а также наличие лимфогенных и гематогенных метастазов.
- 1-2 стадия тимомы — опухоль прорастает за пределы своей капсулы, затрагивает плевру и клетчатку средостения.
- 3 стадия тимомы — опухоль прорастает в перикард, затрагивает легкое или магистральные сосуды, находящиеся в средостении.
- 4А стадия — имеется опухолевая диссеминация по плевре или перикарду.
- 4В стадия — имеются лимфогенные или гематогенные метастазы.
Диагностика тимомы
Заподозрить наличие опухоли можно по характерным клиническим симптомам, после чего пациент направляется на диагностические исследования. Рентген грудной клетки является неспецифическим методом диагностики и позволяет только увидеть расширение тени средостения.
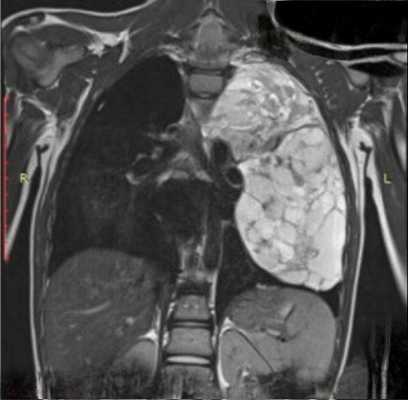
Компьютерная томография с контрастированием — более информативный метод. Он позволяет получить информацию о наличии новообразования, определить его злокачественность, и даже дифференцировать его природу — отличить тимому от лимфомы и др. МРТ не является рутинным методом диагностики тимом, но может использоваться по показаниям, например, при наличии у пациента аллергии на йодсодержащий контраст, применяемый при КТ.
Окончательный диагноз выставляется после морфологического изучения опухолевой ткани. Как правило, ее получают после радикальной операции. Если это невозможно, рассматривают вариант проведения биопсии. Для этого может использоваться толстоигольная или хирургическая биопсия, которая проводится во время лапароскопических операций. Морфологическая верификация необходима для подбора оптимального метода лечения. [4,5]
Симптомы злокачественного новообразования вилочковой железы
Какое-то время злокачественная опухоль вилочковой железы может протекать бессимптомно. На данном этапе обнаруживается случайно, при проведении обзорной рентгенографии грудной клетки или флюорографии. По мере развития процесса, будет возникать и нарастать неспецифическая симптоматика, которая связана с локальным воздействием опухоли на органы груди и средостения:
- Кашель.
- Боль в области груди. Она может быть результатом компрессии органов дыхания, или миастенического синдрома, при котором наблюдается слабость мышц из-за нарушений нейромышечных связей. — нарушение венозного оттока от головы и плечевого пояса из-за компрессии верхней полой вены. Проявляется цианозом кожи и отечностью верхней половины тела, а также расширением вен.
- Нарушение иммунной системы. Тимус является органом, в котором проходят определенные стадии своего развития Т-лимфоциты. При опухолевых процессах происходит нарушение их дифференцировки, что чревато развитием иммунодефицитов или аутоиммунных заболеваний. Самым частым из них является миастения — нарушение нервно-мышечной проводимости, развивающейся из-за воздействия антител на рецепторы ацетилхолина. При этом возникает мышечная слабость и патологическая утомляемость. Миастения характерна для типа лимфом В1-В3 и С.
- Аплазия костного мозга.
- Повышение температуры тела и ночные поты. Эти симптомы затрудняют дифдиагностику, поскольку более характерны для лимфом.
- На поздних стадиях присоединяется канцерогенная интоксикация: общая слабость, потеря аппетита, снижение массы тела.
Лечение тимомы
Лечение доброкачественной тимомы и злокачественной тимомы 1-2 стадии подразумевает хирургическое удаление вилочковой железы. Операция может быть выполнена в следующем объеме:
- Тотальное удаление тимуса вместе с окружающей жировой клетчаткой и лимфатическими узлами.
- Расширенное удаление тимуса — помимо вышеперечисленного объема, проводится еще резекция плевры и полное удаление переднестернальной жировой клетчатки.
При местно-распространенных злокачественных тимомах есть вероятность невозможности проведения радикального вмешательства, поэтому лечение рекомендуют начинать с адъювантной терапии. Обычно используется индукционная химиолучевая терапия с препаратами: циклофосфамидом, доксорубицином и цисплатином. 6
Объем операции будет зависеть от того, какие органы вовлечены в процесс. Может потребоваться резекция легочной ткани, перикарда, протезирование крупных кровеносных сосудов. Такие операции проводятся только на базе специализированных центров, в которых созданы условия для обширных вмешательств на органах грудной клетки. Для уменьшения развития рецидивов проводят послеоперационную лучевую терапию. При неоперабельных опухолях, ключевым методом лечения является химиолучевая терапия. 8
Последствия удаления тимомы
У пациентов, перенесших удаление вилочковой железы, есть риск развития миастенического криза — грозного состояния, при котором нарушается нервно-мышечная проводимость, из-за чего развивается сильная слабость мышц, сопровождающаяся параличами, нарушением дыхания и глотания. В тяжелых случаях возможен летальный исход. Для лечения пациентов применяется искусственная вентиляция легких и антихолинэстеразные препараты длительными курсами. [9]
Прогнозы выживаемости
Прогнозы зависят от гистологического вида тимомы. При доброкачественных тимомах результаты лечения благоприятны, например, при типе В1 20-летняя выживаемость составляет около 90%. У пациентов со злокачественными вариантами тимомы прогноз будет зависеть от стадии распространения опухоли. При 2 стадии 5-летний рубеж переживают около 90% больных, при 3 стадии до 70% и при неоперабельных опухолях только 10%. [9,10]
Опухоли средостения: что это такое, классификация.
Опухоли средостения - общее название новообразований, которые расположены в медиастинальном пространстве груди. В 40% случаев диагностирования опухоли являются злокачественными, и тогда ставится диагноз рак средостения. Все опухоли делятся на две большие группы - первичные и вторичные. В первом случае речь идет о тех новообразованиях, которые формируются непосредственно в области средостения, во втором - опухоли образуются сначала в тканях, расположенных вне обозначенной области, а рак средостения развивается уже из метастаз. Иногда опухоли средостения называют рак тимуса, но это не совсем корректное обозначение диагноза. Дело в том, что он обозначает наличие злокачественных клеток в вилочковой железе, тогда как опухоли средостения могут начать свой рост и из других структур.
В зависимости от локализации опухоли различают следующие виды злокачественных новообразований:
- передняя часть средостения - герминогенные опухоли, тимомы, лимфомы, дизэмбриогенетические опухоли, феохромоцитомы;
- средняя часть средостения - метастатическая карцинома, лимфома;
- задняя часть средостения - нейрогенные опухоли, вторичные опухоли (меланомы, саркомы).
Отдельно в медицине рассматриваются мезенхимальные опухоли - представляют собой рак мягких тканей, к таковым относятся липомы и гемангиомы, лейомиосаркомы и фибромы. Поражают разные части средостения, относятся к группе вторичных, потому что «вырастают» из метастаз.
К редким опухолям средостения относятся липо- и фибросаркомы. Их опасность заключается в том, что они долгое время протекают бессимптомно и пациент обращается за помощью к врачу при выраженных нарушениях, когда рак находится уже на 3 и 4 стадии развития. Также к этой группе относится рак тимуса (тимома) - развивается в клетках вилочковой железы.
Какие симптомы укажут на рак средостения?
Рак может протекать в двух стадиях - бессимптомной и с выраженными признаками. Продолжительность прогрессирования опухоли средостения без симптомов зависит от нескольких факторов - место локализации новообразования, уровень общего иммунитета, возраст человека. Часто бессимптомно протекающий рак диагностируется случайно, во время проведения стандартной процедуры флюорографии в рамках диспансеризации.
К основным признакам рака средостения относятся:
- кашель - сухой, приступообразный, не проходящий даже после прохождения курса лечения;
- одышка - появляется сначала после физических нагрузок, но очень быстро начинает беспокоить человека и в покое;
- боль в области груди - возникает спонтанно, периодически исчезает, усиливается во время кашля, носит давящий характер;
- кровохарканье - симптом, присущий редким опухолям средостения, свидетельствует о стремительном росте опухоли и повреждении структур дыхательных путей;
- внезапное похудение - больной начинает терять вес даже на фоне привычного аппетита: до 15 кг в течение 3-4 недель;
- общая слабость - больной испытывает постоянное желание лечь и отдыхать, работоспособность уменьшается и не восстанавливается даже после качественного отдыха;
- незначительное повышение температуры тела - происходит спонтанно, не превышает субфебрильных показателей.
Злокачественные опухоли растут достаточно быстро, поэтому переход из бессимптомной стадии в форму с выраженной клинической картиной недолгий. Могут проявляться и дополнительные симптомы типа отечности верхней части туловища и лица, синюшного цвета лица, расширения подкожных вен шеи.
Самым ранним проявлением рака средостения считается болевой синдром, особенно часто он проявляется при раке тимуса. В таком случае боли идентичны приступам стенокардии. Существует и ряд специфичных признаков опухолей средостения:
- для мезенхимальных опухолей характерны зуд кожи и повышенная потливость в ночное время суток;
- герминогенные опухоли могут сопровождаться птозом (опущением) век, понижением уровня глюкозы в крови;
- при нейрогенных опухолях нередко отмечается спонтанное повышение артериального давления;
- редкие опухоли средостения проявляются изжогой, диареей (поносом).
Общие симптомы, слабовыраженная клиническая картина, многообразие признаков, которые присущи и другим патологиям, делают диагностику только по жалобам пациента и стандартным обследованиям практически невозможной. Кроме этого, опухоли средостения могут быть и доброкачественными - например, рак тимуса по своей клинической картине полностью идентичен признакам доброкачественных новообразований в вилочковой железе.
Диагностика опухоли средостения.
Опухоль средостения может быть диагностирован инструментальными методами, которые являются самыми информативными:
- В большинстве случае комплексного рентгенологического исследования достаточно для выявления опухоли разных отделов средостения, в том числе и рака тимуса. Врачи не только подтверждают факт наличия новообразования, но и могут дать ему характеристику - форму, размер и локализация. Если подозревается рак средостения любого вида, то пациенту назначается рентгеноскопия грудной клетки. Если есть подозрение на развитие мезенхимальной опухоли, то проводится рентгенография пищевода. Назначается для подтверждения диагноза и получения данных о нейрогенной опухоли - размер, степень распространения, форма, точная локализация. Данные такого исследования более точные, чем рентгенография. На их основе врач может проработать тактику проведения хирургического вмешательства. Дополнительно выполняется магнитно-резонансная томография, она дает возможность определить степень поражения мягких тканей средостения, подтвердить или опровергнуть факт распространения метастаз в лимфатические узлы. Опухоли средостения могут прорастать в бронхи, трахею и для исключения или подтверждения такого роста используется бронхоскопия, видеоторакоскопия или медиастиноскопия.
Если перечисленных обследований недостаточно, то назначается хирургическая биопсия. Морфологическое исследование биологического материала позволяет полностью охарактеризовать рак средостения. Эта манипуляция важна для классификации опухоли - будет ли диагностирован именно рак тимуса или опухоль представляет собой доброкачественное образование.
Если есть подозрение на тимому (рак тимуса), то целесообразно проводить ультразвуковое исследование. Оно не выявит опухоль средостения, но даст возможность оценить состояние лимфатических узлов и жировой ткани в подключичной области.
К общим методам диагностики относятся анализы крови (общий, биохимический, коагулограмма), анализ мочи (общий), ЭКГ.
Лечение опухолей средостения.
Самым эффективным методом лечения опухолей средостения считается его хирургическое удаление, которое всегда сопровождается и специфической терапией. Если диагноз был поставлен на ранней стадии, врач может четко определить размер и форму опухоли, то применяется радиохирургический метод ее удаления по системе КиберНож. В случае больших размеров опухоли средостения удаляются классическим хирургическим методом с последующей химиотерапией. Диагностирование рака на поздней стадии делает нецелесообразным оперативное удаление новообразования, поэтому пациенту назначают только поддерживающее лечение (химиотерапия или лучевая) - рак средостения прекращает стремительно разрастаться, снижается вероятность распространения метастаз, облегчается симптоматика.
Если диагностирован рак тимуса (тимома), то врач опирается на данные исследований - каков размер опухоли средостения, есть ли ее разрастание. В некоторых случаях сначала проводится несколько курсов химиотерапии и только после этого назначается хирургическое лечение. Дополнительно, после проведения операции по удалению опухоли средостения, пациенту назначают гормональные препараты, иммуноподдерживающие средства.
Принимать решение о проведении терапевтического лечения или хирургического удаления опухоли средостения может только лечащий врач. Операция выполняется только в том случае, если специалист будет уверен в том, что он сможет удалить сразу все новообразование. Так как диагноз рак средостения часто ставится на поздних стадиях заболевания, то даже хирургические методы могут быть бесполезными по причине распространения метастаз, поражения внутренних органов и мягких тканей вокруг средостения.
Прогноз рака средостения.
Теоретически прогнозы на выздоровление при диагностировании опухоли средостения (рака тимуса) положительные. Но проблема заключается в сложностях диагностики - клиническая картина не типичная для злокачественных образований, часто люди либо предпринимают попытки лечения сами, либо обращаются со стандартными жалобами к врачу и им ставят неверный диагноз. Пока проводится лечение неверного заболевания, время проходит и наступает рак, средостения достигает тяжелой стадии. При своевременном выявлении рака тимуса вероятность благоприятного исхода составляет 68%.
Опухоли средостения (рак тимуса) возможно вылечить, но при условии своевременного выявления. Хирургический метод и последующая химиотерапия дают возможность полностью выздороветь. По причине неспецифической клинической картины диагностирование на ранней стадии затруднено, поэтому важно проходит диспансеризацию - это реальный шанс полностью избавиться от злокачественных образований.
Тимома у взрослых и детей
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Среди достаточно редких новообразований специалистами выделяется тимома, которая представляет собой опухоль эпителиальной ткани тимуса - одного из основных лимфоидно-железистых органов иммунной системы.
Код по МКБ-10
Эпидемиология
Среди всех раковых заболеваний доля опухолей вилочковой железы - менее 1%. Частота образования тимомы оценивается ВОЗ в 0,15 случаев на 100 тыс. человек. А, к примеру, в Китае, общая заболеваемость злокачественной тимомой составляет 6,3 случая на 100 тыс. человек. [1]
Тимома переднего средостения, на которую приходится 90% всех опухолей вилочковой железы, составляет 20% опухолей данной локализации - в верхней части грудной клетки, под грудиной.
В остальных случаях (не более 4%) опухоль могут возникать на других участках, и это тимома средостения.
Причины тимомы
Биология и классификация неоплазий, связанных с тимусом, относятся к сложным вопросам медицины, и ей до сих пор неизвестны точные причины тимомы вилочковой железы. Эта опухоль с одинаковой частотой выявляется у мужчин и у женщин, и чаще обнаруживается тимома у взрослых людей зрелого возраста.
А вот опухоль вилочковой железы у молодых, а также тимома у детей бывает редко. Хотя тимус (вилочковая железа) наиболее активен именно в детстве, поскольку формирующаяся иммунная система требует большого количества Т-лимфоцитов, которые вырабатываются данной железой.
Вилочковая железа, достигая наибольшего размера в пубертатный период, у взрослых постепенно инволюционирует (сокращаясь в размерах), и ее функциональная активность минимальна.
Факторы риска
Предрасполагающие к развитию тимомы наследственные или экологические факторы риска тоже не выявлены. И на сегодняшний день факторами риска, подтвержденными клинической статистикой, считают возраст и этническую принадлежность.
Риск данного типа новообразований растем с возрастом: тимомы чаще наблюдаются и у взрослых 40-50 лет, а также после 70 лет.
По данным американских онкологов, в США эта опухоль наиболее распространена среди представителей азиатской расы, афроамериканцев и выходцев с островов Тихого океана; реже всего тимома обнаруживается у белокожих и латиноамериканцев. [2]
Патогенез
Как и причины, патогенез тимомы пока остается загадкой, но исследователи не теряют надежды ее разгадать и рассматривают различные версии, включая УФ-облучение и радиацию.
Тимусом продуцируются Т-лимфоциты, обеспечивается их миграция в периферические лимфоидные органы, а также индуцируется выработка антител В-лимфоцитами. Кроме того, данный лимфоидно-железистый орган секретирует гормоны, которые регулируют дифференцировку лимфоцитов и сложные взаимодействия Т-клеток в тимусе и тканях других органов.
Тимома относится к эпителиальным опухолям и растет медленно - с пролиферацией нормальных или видоизмененных медуллярных эпителиальных клеток (схожих с нормальными). Специалисты отмечают, что эпителиальные клетки, из которых состоит злокачественная тимома, могут не иметь типичных признаков злокачественности, что определяет цитологические особенности данной опухоли. И ее злокачественное поведение, наблюдаемое в 30-40% случаев, заключается в инвазии в окружающие органы и структуры.
Анализ связи тимомы с другими заболеваниями показал, что практически все они имеют аутоиммунный характер, что может свидетельствовать о нарушениях толерантности иммунокомпетентных клеток и формировании стойкой аутоиммунной реакции (клеточной аутореактивности). Наиболее частое связанное состояние (у трети пациентов) - миастения при тимоме. Myasthenia gravis связана с наличием аутоантител к ацетилхолиновым рецепторам нервно-мышечных синапсов или к ферменту мышечной тирозинкиназе.
Также установлена корреляция опухолей данного типа с такими одновременно протекающими аутоиммунными заболеваниями, как: полимиозит и дерматомиозит, системная красная волчанка, аплазия эритроцитов (у половины пациентов), гипогаммаглобулинемия (у 10% пациентов), буллезные дерматозы (пузырчатка), пернициозная или мегалобластная анемия (болезнь Аддисона), неспецифический язвенный колит, болезнь Кушинга, склеродермия, диффузный токсический зоб, тиреоидит Хашимото, неспецифический аортоартериит (синдром Такаясу), синдром Шегрена, гиперпаратиреоидизм (избыток паратиреоидного гормона), болезнь Симмондса (пангипопитуитаризм), синдром Гуда (комбинированный В- и Т-клеточный имммунодефицит).
В 30-50% случаев симптомы роста опухоли эпителиальной ткани тимуса отсутствуют, и, как отмечают рентгенологи, случайно обнаруживается тимома на рентгенограмме грудной клетки (или КТ) - при обследовании, проводимому по другому поводу.
Если опухоль проявляет себя, то первые признаки ощущаются в виде дискомфорта и давления в груди и загрудинном пространстве, к которым могут присоединяться одышка, постоянный кашель, боль в груди неопределенного характера и другие признаки синдрома верхней полой вены.
Пациенты, у которых имеется миастения при тимоме, жалуются на усталость и слабость (например, им трудно поднять руку, чтобы причесаться), двоение в глазах (диплопию), затруднения при глотании (дисфагию), опущение верхних век (птоз). [3], [4]
Стадии
Рост тимомы и степень ее инвазивности определяется стадиями:
I - опухоль полностью инкапсулирована и не прорастает в жировые ткани средостения;
IIA - присутствие опухолевых клеток вне капсулы - микроскопическое проникновение через капсулу в окружающую жировую ткань;
IIB - макроскопическая инвазия через капсулу;
III - макроскопическое вторжение в соседние органы;
IVA - имеются плевральные или перикардиальные метастазы;
IVB - наличие лимфо- или гематогенных метастазов во внегрудные области.
Формы
Поведение этих опухолей непредсказуемо, и большинство из них способны развиваться как рак и распространяться за пределы железы. Так что тимомы могут быть доброкачественными или злокачественными; злокачественной (или инвазивной) тимомой называют опухоли, ведущие себя агрессивно. Большинство западных специалистов относят тимому к злокачественной неоплазии. [5]
Объединив и систематизировав ранее существовавшие классификации опухолей тимуса, эксперты ВОЗ все виды тимом разделили в зависимости от их гистологического типа.
Тип А - медуллярная тимома, состоящая из опухолевых эпителиальных клеток тимуса (без ядерной атипии); в большинстве случаев опухоль инкапсулированная, овальной формы.
Тип AB - смешанная тимома, в которой имеется смесь веретенообразных и округлых эпителиальных клеток или лимфоцитарных и эпителиальных компонентов.
Тип B1 - кортикальная тимома, состоящая из клеток, похожих на эпителиальные клетки железа и ее коры, а также зон, имеющих сходство с мозговым веществом тимуса.
Тип В2 - корковая тимома, новообразованная ткань которой имеет набухшие эпителиоретикулярные клетки с пузырчатыми ядрами и массивы Т-клеток и В-клеточных фолликул. Опухолевые клетка могу скапливаться около сосудов тимуса.
Тип B3 - эпителиальная или сквамоидная тимома; состоит из пластинчато растущих полигональных эпителиоцитов с или без атипии, а также неопухолевых лимфоцитов. Считается хорошо дифференцированной карциномой тимуса.
Тип С - карцинома тимуса с гистологической атипией клеток.
Когда тимома ведет себя агрессивно с инвазией, ее иногда называют злокачественной.
Читайте также:
