Клиника аддисоновой болезни. Формы болезни Аддисона
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Болезнь Аддисона (гипокортицизм, хроническая надпочечниковая недостаточность) — это редкое заболевание, характеризующееся недостаточной выработкой надпочечниками глюкокортикоидного гормона кортизола и минералокортикоидного гормона альдостерона.
Чаще всего гипокортизицм, которому подвержены как мужчины, так и женщины, возникает в 30-50 лет, однако дебют (первое клиническое проявление) заболевания может наблюдаться в любом возрасте.
Распространенность болезни Аддисона во всем мире составляет 40-60 пациентов с установленным диагнозом БА на 1 миллион человек.
Причины возникновения
Как правило, болезнь Аддисона возникает из-за повреждения или разрушения коры надпочечников в результате развития аутоиммунного процесса (иммунная система воспринимает кору надпочечников как чужеродную, атакует и разрушает ее) или другого аутоиммунного заболевания, имеющегося у пациента.
К другим причинам возникновения заболевания относятся:
- (в основном в развивающихся странах);
- другие (вторичные, например — грибковые) инфекции;
- злокачественные опухоли (с распространением опухолевых клеток из первичного очага, лимфомы);
- кровотечение в надпочечниках (надпочечниковый инфаркт);
- генетическая предрасположенность (в редких случаях).
Дефицит глюкокортикоидных и минералокортикоидных гормонов, вызванный снижением функции коры надпочечников, называют первичной надпочечниковой недостаточностью. Если надпочечники не способны продуцировать эти гормоны по другим причинам (например, из-за аномалий гипофиза или его дисфункции), речь идет о вторичной надпочечниковой недостаточности.
Симптомы
Болезнь Аддисона прогрессирует медленно, в течение нескольких месяцев. Симптомы могут варьироваться от человека к человеку. Первые клинические проявления часто неспецифичны, то есть сходны с симптомами других — распространенных — заболеваний.
Обычно на начальных стадиях заболевания пациент не ощущает никаких симптомов. К сожалению, дебют БА ассоциирован с 90% повреждения коры надпочечников.
К симптомам болезни Аддисона относятся:
- повышенная утомляемость;
- снижение энергии;
- общее недомогание;
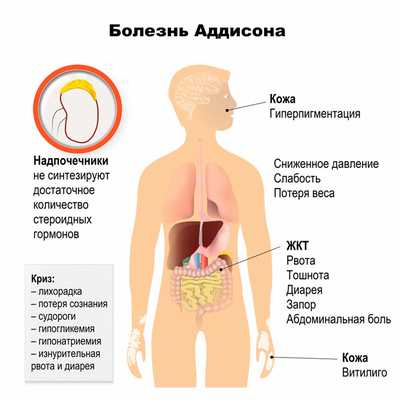
- гиперпигментация кожи, затрагивающая ладонные сладки, фаланги пальцев, шрамы, слизистые оболочки полости рта, места трения;
- нарушение пигментации кожи (витилиго);
- снижение аппетита и потеря веса;
- обезвоживание;
- низкий вес и отставание в физическом развитии (у детей);
- тяга к соли или соленой пище; , рвота; , диарея;
- обмороки;
- мышечная и суставная боль;
- раздражительность, снижение концентрации, депрессия;
- гнездная алопеция; на некоторых участках тела, сухость кожи, снижение либидо, нарушения менструального цикла (у женщин);
- гипогликемия (снижение концентрации глюкозы в крови);
- постуральная гипотензия (резкое снижение АД при изменении положения тела).
Иногда болезнь Аддисона, не проявлявшая себя ранее, может возникнуть внезапно и остро — например, при отсутствии необходимого лечения или в результате воздействия стрессовых факторов (несчастный случай, травма, хирургическое вмешательство), инфекции, другого заболевания. В этом случае речь идет о жизнеугрожающем состоянии — т. н. аддисоническом кризе или острой надпочечниковой недостаточности. Характерные признаки: сильная слабость, спутанность сознания, боли в спине, ногах и животе, рвота и диарея, низкое артериальное давление, гиперкалиемия, гипонатриемия.
Диагностика
Диагноз устанавливается на основании анамнеза, жалоб и симптомов пациента, результатов лабораторной и инструментальной диагностики (КТ, МРТ).
Анализы крови направлены на определение уровня натрия, калия, кортизола и адренокортикотропного гормона (АКТГ), который стимулирует выработку гормонов корой надпочечников, а также на выявление специфических антител, ассоциированных с болезнью Аддисона.
Пациенту может быть назначена стимуляционная проба АКТГ, во время которой (для стимуляции выработки кортизола) вводится адренокортикотропный гормон. Если стимуляция не приводит к выработке нормального уровня кортизола, это указывает на повреждение надпочечников или нарушение их функции.
Также проводится инсулин-индуцированная гипогликемическая проба, которая помогает установить взаимосвязь характерных симптомов болезни Аддисона с аномалиями гипофиза или нарушениями его функции. Во время этого теста пациенту вводится быстродействующий инсулин, уровень сахара в крови замеряется до и после инъекции.
Для оценки функции надпочечников и их структурных особенностей дополнительно проводится визуализация с помощью КТ и МРТ. Эти исследования помогают уточнить характерные изменения, наблюдаемые при развитии болезни Аддисона.
Дифференциальный диагноз
Чаще всего болезнь Аддисона дифференцируют (различают) со следующими заболеваниями:
- вторичной надпочечниковой недостаточностью, вызванной снижением выработки гипофизом адренокортикотропного гормона;
- врожденной гиперплазией надпочечников (группа наследственных патологий, возникающих из-за нарушения биосинтеза кортизола);
- адренолейкодистрофией (наследственное дегенеративное заболевание ЦНС, которое передается по X-сцепленному рецессивному типу и ассоциируется с надпочечниковой недостаточностью);
- аутоиммунным полиэндокринным синдромом 2 типа (синдром Шмидта, редкое аутоиммунное заболевание, при котором происходит резкое снижение функции нескольких эндокринных органов: надпочечников, щитовидной железы, паращитовидных желез, гонад, поджелудочной железы);
- аутоиммунным полиэндокринным синдромом 1 типа (редкий генетический синдром APECED, который характеризуется поражениями кожи и слизистых оболочек грибами рода Candida, снижением функции паращитовидных желез и аутоиммунной недостаточностью функции надпочечников).
Лечение болезни Аддисона
Лечение болезни Аддисона основано на применении медикаментозной терапии, направленной на замещение глюкокортикоидного и минералокортикоидного гормонов. Рекомендуется пероральный прием гидрокортизона и флудрокортизона, дозировка препаратов подбирается индивидуально. Терапия проводится на протяжении всей жизни.
Некоторым пациентам может быть предложена андроген-заместительная терапия (тестостерон или андростендион). Больные, получающие такое лечение, сообщают о снижении проявлений усталости, улучшении настроения и психоэмоционального состояния в целом, повышении либидо (у женщин), однако эти подходы к лечению пока исследуются.
Лечение аддисонического криза включает внутривенное введение гидрокортизона, жидкостей, электролитов и препаратов, нормализующих артериальное давление.
Особенности и преимущества лечения болезни Аддисона в клинике Рассвет
Своевременная диагностика и эффективное лечение редких синдромов и болезней входят в область интересов всех врачей клиники Рассвет.
Наши эндокринологи — врачи высокой квалификации, прекрасно подготовлены и имеют большой практический опыт.
Пациентам с подозрением на болезнь Аддисона проводятся все необходимые диагностические исследования для подтверждения или исключения диагноза. При необходимости индивидуально подбирается адекватная схема терапии.
Рекомендации врача-эндокринолога клиники Рассвет пациентам с болезнью Аддисона
Помимо приема препаратов заместительной терапии, пациенту необходимо следить за тем, чтобы получать достаточное количество соли (натрия) из рациона, особенно во время физических нагрузок, при жаре или желудочно-кишечных расстройствах.
Дозировка принимаемых лекарств может быть временно увеличена, если пациент испытывает стресс, связанный с проведением операции, инфекционными и другими заболеваниями. Если из-за тошноты и рвоты пациент не может принимать необходимые препараты перорально, ему назначаются инъекции.
Пациентам с болезнью Аддисона важно знать, что прием стероидов в их случае не связан с серьезными побочными эффектами, поскольку осуществляется восполнение недостатка выработки гормонов. При правильном подборе дозировки лекарств побочные эффекты практически не наблюдаются.
Пациентам с болезнью Аддисона необходимо постоянно иметь при себе медицинский документ, свидетельствующий о наличии заболевания, для случаев оказания экстренной медицинской помощи.
Болезнь Аддисона нельзя предотвратить, но для нее существует эффективное лечение. При своевременной диагностике, правильном подборе терапии, соблюдении мер профилактики острой надпочечниковой недостаточности, ожидаемая продолжительность жизни у пациентов с этим заболеванием не снижается.
Аддисонический криз ( Аддисонов криз , Адреналовый криз , Адренокортикальный криз , Острая надпочечниковая недостаточность , Острый гипокортицизм )
Аддисонический криз - это тяжелое эндокринное расстройство, развивающееся как результат внезапного выраженного снижения либо абсолютного прекращения синтеза гормонов корой надпочечников. Проявляется адинамией, снижением артериального давления, утратой аппетита, тошнотой, болями в животе, рвотой, диареей, запахом ацетона изо рта, ацетонурией, судорогами. При тяжелом течении развивается обезвоживание, коллапс, помрачение сознания, кома. Диагностика включает опрос и осмотр больного, анализы крови и мочи, ЭКГ. Лечение медикаментозное, направлено на восстановление нормального уровня гормонов, устранение обезвоживания и его последствий.
МКБ-10

Общие сведения
Синонимы аддисонического криза - аддисонов криз, острая надпочечниковая недостаточность, гипоадреналовый криз, адреналовый криз, адренокортикальный криз, острый гипокортицизм, острая недостаточность коры надпочечников. Кризовый отказ коркового слоя надпочечников назван по имени британского терапевта Томаса Аддисона, описавшего клинику данного состояния в сер. XIX в. В Международной классификации болезней 10 пересмотра гипоадреналовый криз отнесен к категории «Другие нарушения надпочечников» (код - E27.2). Распространенность данного состояния в клинической эндокринологии составляет 50 случаев на 1 млн. человек, или 0,005%. Чаще диагностируется у женщин, гендерное соотношение 2:1. Пиковым периодом заболеваемости является возраст от 55 до 63 лет.
Причины
Кризовое состояние чаще всего развивается у больных с первичной и третичной надпочечниковой недостаточностью, болезнью Аддисона, синдромом Шмидта. У данных категорий пациентов причинами обострения хронических заболеваний становятся различные стрессы, шок, интенсивные нагрузки, прием лекарств. Наиболее распространенными провоцирующими факторами являются:
- Интоксикации. Криз возникает при алкогольных и острых пищевых отравлениях. Рвота и понос способствуют потере электролитов и обезвоживанию, нарушается работа органов-мишеней, обостряются хронические болезни.
- Беременность. В период вынашивания ребенка происходит перестройка в работе эндокринной системы. Активность желез изменяется, поэтому возрастает вероятность дефицита некоторых гормонов.
- Инфекционные болезни. Высокий риск аддисонова криза существует при тяжелых острых инфекциях, генерализованных воспалительных процессах. Часто он диагностируется при менингите, дифтерии, токсических формах гриппа.
- Некорректное применение лекарств. Снижение производства гормонов бывает связано с неправильным использованием инсулина, мочегонных и седативных средств, наркотических анальгетиков. Другая причина - самостоятельная замена пациентом одного гормонального препарата другим, снижение дозировки глюкокортикоидов или полное прекращение заместительной терапии.
- Стрессы, шоковые состояния. Дефицит гормонов, производимых корковым слоем надпочечников, может быть вызван травмами поясницы или живота, большими кровопотерями при хирургических операциях, ожогах, родах. Также криз провоцируется длительными психоэмоциональными и физическими нагрузками.
У лиц, не имеющих хронической патологии надпочечников, аддисонический криз является результатом аутоиммунного поражения коркового вещества, врожденных нарушений активности ферментов, двустороннего острого инфаркта корковых тканей надпочечников или кровоизлияний в них, хирургического удаления одного или двух надпочечников. Иногда резкое снижение секреции гормонов становится первым диагностированным признаком латентной формы хронического гипокортицизма, тиреоадренокортикальной недостаточности.
Патогенез
Надпочечники - железа эндокринной секреции, вырабатывающая несколько видов гормонов. Надпочечниковая кора производит кортикостероиды, такие как кортизон, кортизол, альдостерон, кортикостерон, дезоксикортикостерон. Активность этих соединений обеспечивает нормальную работу нервной и сердечно-сосудистой системы, протекание метаболических процессов и пищеварения, производство соединительной ткани, поддерживает уровень сахара.
При аддисоническом кризе производство кортикостероидов снижается очень быстро. Системы организма не успевают приспособиться к внезапному дефициту гормонов. В итоге нарушаются многие виды обменных процессов, возникает дегидратация, уменьшается количество циркулирующей крови. Изменение метаболизма калия отражается на работе сердечной мышцы: она начинает хуже сокращаться, и артериальное давление снижается. Развивается почечная недостаточность, концентрация сахара крови падает. Состояние криза становится жизнеугрожающим.
Классификация
Адиссонический криз разворачивается в течение периода от нескольких часов до нескольких суток. Выделяют предкризовую стадию, при которой пациенты испытывают общую слабость, мышечные боли, снижение аппетита, и стадию развернутой клинической картины, характеризующуюся прогрессивным ухудшением самочувствия. Другая классификация основана на различиях в клинической картине. Согласно ей выделяют пять форм аддисонического криза:
- Желудочно-кишечная. На первый план выходят острые диспепсические расстройства. Преобладает рвота, тошнота, диарея, спастические абдоминальные боли, отсутствует аппетит.
- Псевдоперитонеальная. Данная форма криза клинически схожа с острым животом. Характеризуется резкими болями, напряжением мышц живота.
- Миокардиальная. Ведущие симптомы связаны с нарушением функций сердца и сосудов. Недостаточность кровообращения проявляется синюшностью слизистых и кожи, гипотонией, замедлением пульса.
- Менингоэнцефалическая. Доминируют нервно-психические нарушения. Развивается очаговая и галлюцинаторно-бредовая симптоматика, судороги, угнетение сознания, делирий.
- Респираторная. Проявляется дыхательной недостаточностью. Нарастает одышка, общая слабость, головокружения, возникает чувство нехватки воздуха.
Симптомы аддисонического криза
У пациентов с хроническими формами недостаточности надпочечников симптомы криза нарастают на протяжении нескольких дней, быстрое развитие тяжелого состояния за 3-6 часов возможно при инфекционных и шоковых состояниях. Вначале больные отмечают снижение работоспособности, вялость, адинамию. Мышечная слабость настолько выражена, что они предпочитают находиться в постели большую часть времени, нередко нуждаются в уходе (кормление, переодевание, туалет). При попытках встать и пройтись по комнате возникает головокружение, иногда - обморок. Резкое падение кровяного давления провоцирует коллапс.
Усиливается характерна «бронзовая», золотисто-коричневая пигментация кожи и слизистых оболочек. Аппетит заметно снижается вплоть до полной непереносимости вида и запаха еды. Больные жалуются на тошноту, которая при прогрессировании симптоматики перерастает в неукротимую рвоту. После очередного приступа самочувствие не улучшается. Нарастает боль в области живота: сначала она концентрируется в эпигастрии, затем распространяется по всей абдоминальной области. Острые боли сопровождаются выделением рвотных масс с кровью, черного, дегтеобразного стула или диареей. Реже боль локализуется в пояснице. Диарея и рвота провоцируют обезвоживание организма, потерю электролитов.
Снижение уровня натрия и сокращение объема крови приводит к резкому снижению систолического и диастолического давления. Органы не получают достаточного количества кислорода. Гипоксия головного мозга проявляется усилением сонливости и головокружения, помрачением сознания. Из-за нарушения кровотока в почках ухудшается клубочковая фильтрация, сокращаются объемы мочи, развивается олигурия, затем - анурия. В крови накапливается мочевина и азот, формируется ацидоз, основным признаком которого является ацетоновый запах из ротовой полости и от кожи больного. Со стороны нервной системы возможны такие симптомы как судороги, псевдоменингеальный синдром, психотические состояния с параноидным бредом и/или галлюцинациями, делирий.
Осложнения
Без оказания больному неотложной медицинской помощи клинические проявления аддисонического криза прогрессируют. Возрастает риск острой сердечной недостаточности с потерей сознания, дегидратации тканей мозга, острой почечной недостаточности. Сознание становится помраченным, кожа - холодной на ощупь. Пульс едва прощупывается, нитевидный, кровяное давление невозможно определить, тоны сердца резко ослабляются. Развивается кома, а затем смерть. Распространенность летального исхода среди женщин составляет 0,52%, среди мужчин - 0,89%.
Аддисонический криз представляет собой острое состояние, требующее оказания срочной врачебной помощи, поэтому более распространены методы экспресс-диагностики - клинический сбор данных и несколько лабораторных тестов, позволяющих выявить нарушения метаболизма, провести дифференциацию криза с перитонитом, сердечной недостаточностью, целиакией, миопатией, гиперпаратиреозом и некоторыми другими заболеваниями. Как правило, в комплекс обследований больного входит:
- Опрос, осмотр.Врач-эндокринолог собирает анамнез: в большинстве случаев определяется хронический гипокортицизм, а также факторы, способные спровоцировать развитие криза (инфекции, травмы, роды, стресс, физические нагрузки). Жалобы описывают клиническую картину острой надпочечниковой недостаточности. При осмотре пациента отмечается замедленность речи и движений, апатия, характерная пигментация кожных покровов, слабый замедленный пульс.
- Анализы мочи, крови. В полное лабораторное обследование включен общий и биохимический анализ крови, клинический анализ мочи, исследование глюкозы в крови, гормонов надпочечников в моче и крови. Характерны повышенные показатели лейкоцитов, эритроцитов и гемоглобина, увеличение СОЭ, гипогликемия, гиперкалиемия и гипонатриемия. По данным исследования мочи определяется появление белка, эритроцитов, повышение натрия, возможно обнаружение ацетона.
- ЭКГ.Электрокардиография проводится с целью выявления гиперкалиемии. Изменения показателей наблюдаются при концентрации калия в плазме от 7 ммоль/л. Отмечается высокий заостренный зубец Т при нормальном интервале QT, сниженная амплитуда зубца Р с удлиненным интервалом PQ. Усиление гиперкалиемии сопровождается расширением комплексов QRS, асистолией предсердий.
Лечение аддисонического криза
Помощь пациентам оказывается в условиях отделения эндокринологии либо интенсивной терапии. Основной комплекс мероприятий проводится в первые сутки пребывания больного в стационаре, по завершении этого периода удается оценить эффективность терапии и составить прогноз. Стабильный период выздоровления продолжается 4-6 дней. Лечение ведется в четырех направлениях:
- Заместительная терапия кортикостероидами. Широкое применение получили водорастворимые препараты гидрокортизона. Пациентам назначаются внутривенные инъекции, реже - внутримышечные.
- Устранение дегидратации, гипогликемии. Больным назначается внутривенное капельное введение раствора глюкозы, физиологического раствора, раствора Рингера. Объем препаратов рассчитывается индивидуально, постепенно сокращается к концу лечения.
- Восстановление баланса электролитов. Для компенсации гипохлоремии и гипонатриемии показаны инфузии раствора хлорида натрия, питье солоноватой воды. Для устранения гиперкалиемии вводится раствор глюкозы и кальция глюконата.
- Симптоматическая терапия. По необходимости проводятся мероприятия, направленные на дезинтоксикацию, восстановление работы сердца, сосудов, дыхательной системы, борьбу с коллапсом, инфекциями, шоковыми состояниями, нарушениями белкового обмена. К лечению подключаются специалисты других направлений.
Прогноз и прогноз
Исход аддисонического криза напрямую зависит от своевременности лечения: чем раньше начаты терапевтические мероприятия, тем благоприятнее прогноз. В группе повышенного риска летальности находятся пациенты с сопутствующими аутоиммунными и инфекционными заболеваниями. Для предупреждения криза лицам с хроническим гипокортицизмом необходима систематическая диагностика функции надпочечников, врачебный контроль эффективности поддерживающего лечения. Недопустима самостоятельная отмена препаратов, замена назначенных лекарств аналогами. При повышенных эмоциональных или физических нагрузках, острых заболеваниях, беременности нужно проконсультироваться с эндокринологом об увеличении дозировки препаратов.
1. Варианты атипического течения аддисонического криза/ Власенко М.В., Чернобровая Е.И., Литвинова С.В., Гурина Н.И., Мандрык Л.С. // Международный эндокринологический журнал. - 2012 - №5.
3. Сложность диагностики аддисонического криза при первичной надпочечниковой недостаточности/ Ослопов В.Н., Ослопова Ю.В., Макаров М.А., Хасанов Э.Н.// Казанский медицинский журнал. - 2016.
Аддисонова болезнь
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Болезнь Аддисона (бронзовая болезнь, первичная надпочечниковая недостаточность): причины появления, симптомы, диагностика и способы лечения.
Определение
Аддисонова болезнь характеризуется неспособностью коры надпочечников произвести достаточное количество гормонов и является тяжелым жизнеугрожающим состоянием. В 1855 году Томас Аддисон впервые дал описание клинического синдрома, связанного с заболеванием надпочечников.
Болезнь Аддисона - относительно редкое заболевание, врачи говорят примерно о 100-140 случаях на миллион человек.
Причины появления болезни Аддисона
В подавляющем большинстве случаев (около 90%) заболевание вызвано аутоиммунным поражением надпочечников. Остальные десять процентов приходятся на инфекционные заболевания (туберкулез, бластомикоз, гистоплазмоз, менингит, ВИЧ, сифилис, сепсис), наследственные патологии, опухолевые процессы в надпочечниках, хирургическое удаление одного или обоих надпочечников.
Еще одна группа причин - длительное лечение антикоагулянтами, которое способно вызвать кровоизлияние в надпочечники, а также прием препаратов, блокирующих синтез гормонов надпочечников.
Классификация заболевания
Другие нарушения надпочечников:
- Первичная недостаточность коры надпочечников;
- Аддисонов криз;
- Медикаментозная недостаточность коры надпочечников;
- Другая и неуточненная недостаточность коры надпочечников.
По причине различают наследственную и приобретенную болезнь.
В зависимости от степени эффективности заместительной терапии различают медикаментозную компенсацию, субкомпенсацию и декомпенсацию.
Симптомы болезни Аддисона
Симптомы болезни Аддисона не имеют особой специфичности - больные жалуются на слабость, утомляемость и потерю веса. Также могут наблюдаться ортостатическая гипотензия (артериальное давление снижается в результате резкой перемены положения тела с горизонтального на вертикальное), боли в суставах и мышцах, повышенная тяга к потреблению соли и соленых продуктов.

У пациентов с болезнью Аддисона возможно ухудшение памяти, нечасто наблюдается выраженный психоз - таким пациентам требуется дифференциальная диагностика с нервной анорексией и депрессивным расстройством.
Больные, как правило, не в состоянии определить время начала заболевания и жалуются на прогрессирующую общую и мышечную слабость, усиливающуюся к концу дня (это отличает их от пациентов с неврозами, у которых общая слабость к вечеру снижается). По мере прогрессирования надпочечниковой недостаточности замедляется речь, голос становится тихим.
Наряду с общей слабостью отмечается снижение массы тела. Эти два симптома присутствуют у всех больных, страдающих Аддисоновой болезнью.
Похудание происходит за счет дегидратации (потери жидкости), снижения аппетита и последующего присоединения тошноты и рвоты.
Гиперпигментация кожи отмечается у большинства пациентов с болезнью Аддисона. Отложение пигмента меланина в первую очередь усиливается в местах трения кожи, на участках, постоянно подвергающихся воздействию солнечных лучей, сосках молочных желез. В дальнейшем пигментируются свежие шрамы, увеличивается количество эфелид (веснушек).
У некоторых больных на фоне общей гиперпигментации кожи имеются участки витилиго (депигментации), что служит маркером аутоиммунного процесса.
В некоторых случаях преобладают симптомы поражения желудочно-кишечного тракта, что значительно затрудняет диагностику надпочечниковой недостаточности. Со стороны ЖКТ отмечается снижение секреции соляной кислоты и желудочного сока. Больные жалуются на тошноту, запоры, которые сменяются диареей. Патогенез желудочно-кишечных симптомов связывают с повышенной секрецией хлорида натрия в просвет кишечника. Рвота и диарея усиливают потерю натрия и приводят к развитию острой недостаточности надпочечников.
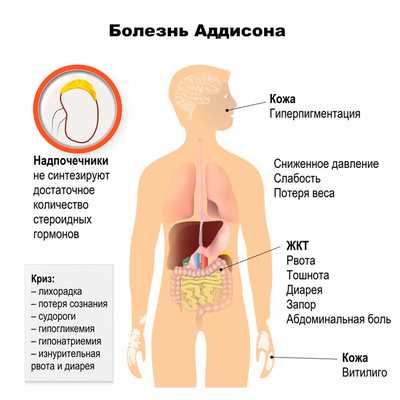
Падение уровня глюкозы развивается в результате снижения секреции гормонов и уменьшения глюконеогенеза (метаболизма глюкозы), запасов гликогена в печени. Приступы гипогликемии развиваются утром (натощак) или после длительного перерыва между приемами пищи.
Диагностика болезни Аддисона
Всем пациентам с подозрением на болезнь Аддисона назначают:
- исследование уровня кортизола в плазме крови и моче;
Синонимы: Анализ крови на кортизол. Hydrocortisone; Compound F. Краткая характеристика определяемого вещества Кортизол Кортизол - стероидный гормон, основной представ�.
Читайте также:
