Острая кровопотеря у гематологических больных - классификация, неотложная помощь
Добавил пользователь Владимир З. Обновлено: 21.01.2026
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский предоставляется скидка 5% на ВСЕ медицински.
Меняем старый гипс на новый!
«Упал, очнулся - гипс» - ситуация неприятная и резко меняющая любые планы. С тяжелым гипсом наперевес не особо разгуляешься. Одна.
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Бесчастнов Дмитрий Валерьевич
Первая квалификационная категория
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
Магомедов Курбанмагомед Абдуллаевич
Мы в Telegram и "Одноклассниках"
Кровотечение - это истечение крови из кровеносных сосудов в органы, ткани, в естественные полости тела или во внешнюю среду. Пострадавшему необходима срочная медицинская помощь, так как быстрая и значительная потеря крови несет серьезную угрозу здоровью и может привести к летальному исходу.
Причины кровотечения
Вызвать кровотечение могут следующие факторы:
- механическое повреждение сосудов;
- новообразование или воспалительный процесс в стенках сосудов;
- ухудшение целостности сосудов вследствие инфекции, недостатка витаминов или отравления организма.
Помните, что своевременная помощь при кровотечении способна спасти жизнь пострадавшему!

Помощь при кровотечении. Виды кровотечений

Виды кровотечений
Вид кровотечения зависит от того, какой сосуд пострадал, в каком участке тела он локализован, какова интенсивность кровопотери.
Классификация по виду повреждения кровеносных сосудов:
- капиллярное кровотечение;
- венозное;
- внутреннее (паренхиматозное);
- артериальное;
- смешанное кровотечение.
Классификация по причине, вызвавшей кровотечение:
- патологическое кровотечение;
- травматическое.
Классификация по месту возникновения кровопотери:
Классификация по объему кровопотери:
В среднем в организме взрослого человека циркулирует около 5 литров крови. В зависимости от объема вылившейся жидкости врачи выделяют следующие степени кровопотери:
- легкая степень (меньше 0,5 литров);
- средняя (меньше 1 литра);
- тяжелая (около 1,5 литров);
- массивная (около 2,5 литров);
- смертельная (около 3 литров), т.е. больше половины всего объема крови;
- абсолютно смертельная (больше 3,5 литров), т.е. выше 60%.
Первая помощь при кровотечении - это система лечебных и профилактических мер, которые необходимо принять при повреждении кровеносных сосудов (артерий, капилляров и вен) до появления квалифицированной медицинской помощи. Для каждого вида кровотечения существуют свои особенности в оказании помощи.
Общие правила первой помощи при кровотечении
Если пострадавший потерял значительную часть крови, постарайтесь уложить его и приподнять ему ноги.
Нельзя прикасаться руками к ране и удалять из нее осколки стекла.
При попадании в рану песка и ржавчины, не стоит промывать повреждение, так как это усилит кровотечение.
При загрязнении раны нужно осторожно удалить грязь в направлении от раны, затем антисептиком обработать очищенные края.
При обрабатывании краев раны раствором йода не допускается попадание антисептика внутрь раны.
В зависимости от вида кровопотери постарайтесь остановить кровь с помощью жгута, закрутки или пережатия поврежденного сосуда.
Первая помощь при капиллярном кровотечении
Кровотечение из капилляров не сопровождается большой кровопотерей и сравнительно быстро останавливается. Признак повреждения капилляров - появление на ране несильной струйки крови.
В первую помощь при данном кровотечении входит обработка спиртовым антисептиком (йодом) краев раны, на которую накладывают асептическую марлевую повязку. Обратите внимание, чтобы повязка не была тугой. Обычно при капиллярном кровотечении нет необходимости обращаться в больницу, исключение составляют ситуации, когда повреждения обширны.

Первая помощь при кровотечении


Первая помощь при венозном кровотечении
Признак венозного кровотечения - быстро вытекающая темная кровь. Течение ее равномерно, без фонтанирования и пульсации.
При венозном кровотечении могут появиться кровяные сгустки, удалять их нельзя, так как в этом случае потеря крови может усилиться.
Для остановки кровотечения нужно наложить на рану давящую асептическую повязку. При продолжении кровопотери необходимо провести наложение жгута ниже поврежденного места. Чтобы меньше травмировать мягкие ткани и кожу, на них (под жгут) кладут мягкую прокладку. Необходимо сделать записку с указанием времени наложения жгута. Максимальное время ношения жгута - 2 часа в теплое время и 1 час при минусовой температуре. Дольше этого времени жгут держать нельзя, иначе начнется отмирание обескровленных тканей. При отсутствии жгута можно сделать закрутки из подручных средств: бинт, пояс, полотенце, кусок ткани с применением ручки и короткой палки. Временные рамки закруток такие же. Без назначения врача старайтесь ни использовать никакие кровоостанавливающие препараты.
Первая помощь при артериальном кровотечении
Артериальное кровотечение является одним из самых опасных. Главный признак повреждения артерии - кровь ярко-алого цвета, вытекающая пульсирующей струей и с большой скоростью. В случае повреждения крупных артерий кровь начинает бить прерывисто, фонтаном.
Первая помощь при данном кровотечении заключается в наложении кровоостанавливающего жгута выше уровня раны. Также можно применять закрутку. Временные ограничения - те же.
При отсутствии жгута или закрутки можно остановить кровотечение, прижав пальцем артерию выше поврежденного участка, т.е. в точке пульсации.
В случае возникновения кровотечения из плечевой, локтевой, бедренной или подколенной артерии можно зафиксировать максимально согнутую руку или ногу в приподнятом положении.
Первая помощь при внутреннем кровотечении
Внутреннее кровотечение очень опасно, так как его невозможно заметить визуально. Чаще всего встречается при повреждении внутренних органов. Предположить, что у человека открылось внутреннее кровотечение (кровотечение в брюшную полость, легочное или маточное) можно по следующим симптомам: головокружение или обморок, бледная кожа, слабый и частый пульс, поверхностное дыхание, холодный пот.
Помощь при данном кровотечении следующая: пострадавшему нужно обеспечить покой в положении полусидя. К предполагаемому месту повреждения сосудов приложить лед или компресс, срочно доставить больного в медицинское учреждение.
В клинике «МедикСити» каждый день с 9.00 до 21.00 работает травмпункт. Опытные врачи-хирурги и травматологи окажут вам квалифицированную медицинскую помощь при любых видах кровотечения.
Комплексная диагностика с применением современной аппаратуры (МРТ, рентген, УЗИ) поможет выявить истинную причину кровопотери, что позволит выбрать правильную тактику лечения. При необходимости вы можете посетить других специалистов нашей клиники: гастроэнтерологов, кардиологов, гинекологов и т.д.
Неотложная помощь при легочном кровотечении
Легочное кровотечение ― это тяжелое полиэтиологическое состояние, возникающее как следствие некоторых заболеваний, таких как респираторные, кардиологические, гематологические. Кроме болезней кровотечение легочное может спровоцировать механическое повреждение дыхательного органа, его травма. При легочном кровотечении неотложная помощь должна быть оказана пациенту как можно скорее, во избежание летального исхода. Важно знать, чтобы суметь оказать человеку при легочном кровотечении первую помощь, нужно выяснить из какого органа точно выделяется кровь. Потому как симптомы легочного кровотечения в какой-то степени похожи с признаками истечения крови из желудочно-кишечного тракта. Поэтому необходимо разбираться в проявлениях кровотечения легких.
Представление о кровотечении из легкого и классифицирование патологии
Кровотечение из легкого представляет собой выделение через пути дыхательной системы кровяной субстанции в объеме более 8 миллилитров в сутки из сосудов, пронизывающих легочную ткань либо из бронхиального дерева. Выделяться кровь может с кашлем или с кашлевыми толчками. Кровянистые отхождения возникают из-за нарушения целостности легочных сосудов или распада ткани дыхательного органа. Приводит к таким тяжелым последствиям различные заболевания, внешние химические или инвазивные воздействия, травмы легких.
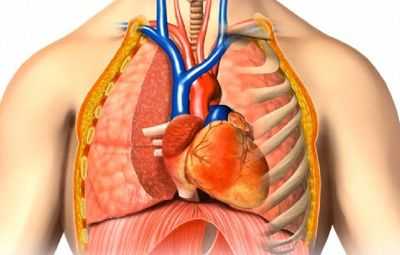
Легочное выделение крови подразделяется:
- Внутреннее.
- Наружного типа.
- Смешанного типа.
В зависимости от интенсивности легочного кровотечения классификация осуществляется в следующем порядке:
- Скудные кровянистые выделения — от 10 до 99 мл за сутки.
- Кровотечение средней интенсивности — от 100 до 495 мл за сутки.
- Обильные кровопотери — больше 500 мл за сутки.
Наиболее опасными считаются кровотечение из легкого средней и объемной стадии. При оказании первой помощи в таких обстоятельствах нельзя медлить ни секунды. От скорости приезда бригады скорой помощи зависит, удастся ли спасти пострадавшему жизнь.
Этиология кровотечения из легких
Кровохаркание может начаться внезапно без видимых на то причин. Сильный кашель развивается постепенно, ― возникают редкие покашливания, затем они учащаются, кашель становится тяжелым и болезненным его невозможно прекратить. При кровохаркании объем выделений также постепенно увеличивается.
Причины легочного кровотечения:
- Проникающая рана, разрыв легких или бронхов.
- Попадание в дыхательную систему инородных тел.
- Пневмосклероз, тромбоэмболия либо инфаркт легкого.
- Бронхоэктатическое заболевание.
- Абсцесс или гангрена легочных тканей.
- Кардиосклероз или ишемическая болезнь сердца.
- Облучение или токсическое отравление организма.
- Прием без контроля со стороны медиков препаратов антикоагулянтов.
- Застой венозной крови в малом круге кровообращения.
- Хронические туберкулезные процессы в легких.
- Доброкачественное гормональное заболевание легких (эндометриоз).
- Порок сердца, сопровождающийся стойким повышением артериального давления.
- Тяжелые неспецифические инфекционные патологии дыхательных органов.
- Артерио-венозные аневризмы (аномалии сосудов легочной либо бронхиальной ткани).
- Острые деструктивные патологические процессы в органах дыхания.
- Онкологические заболевания органов дыхательной системы.
Перечислены лишь наиболее распространенные причины кровоточивости из легких. Иногда кровянистые выделения можно наблюдать при некоторых системных патологиях. К подобным заболеваниям относятся: ревматизмы, васкулиты, капиллярит, гемосидероз легкого, пневмокониозы, каверны с сосудистой аррозией.
Симптоматика кровотечения из легкого
Предшествовать кровотечению в легких может сильный сухой кашель упорного характера. В течение короткого промежутка времени кашель становится влажным и сопровождается отхождением слизистой мокроты с кровянистой пеной либо сгустками. Первое, что приходит на ум человеку, обнаружившему у себя подобные признаки легочного кровотечения, что это туберкулез, но подобные подозрения не всегда соответствует действительности.
Одно не подвергается сомнению, так это тот факт, что нужно немедленно обращаться в больницу, где будет оказана профессиональная медицинская помощь.
Легочные кровотечения сопровождаются следующими симптомами:
- Сильный, приступообразный кашель иногда с примесями крови в мокроте.
- Боль или жжение в области грудной клетки.
- Слабость, одышка, хрипы, учащение поверхностного дыхания, асфиксия.
- Побледнение кожных покровов, цианоз.
- Учащенное сердцебиение, страх смерти.
- Упадок артериального давления, головокружение, предобморочное состояние.
- Ухудшение зрительной функции.
Как диагностируют кровотечение легкого
В зависимости от причины, повлекшей за собой кровотечение в легком, лечением больного занимаются специализирующиеся в конкретной области медицины специалисты. Но для того, чтобы установить источник патологии, понадобится провести ряд исследований серологических и аппаратных.
При подозрении на ЛК пациента подвергают в первую очередь тщательному визуальному осмотру, после чего назначают необходимое обследование.
Диагностические методы при кровотечении из легкого:
- Биохимический анализ кровяной массы, полученной из вены.
- Микробиологичекое рассмотрение мокроты, чтобы выявить причину выделения крови.
- Анализ мочи позволяет исключить легочно-почечную патологию или гломерунонефрит.
- Ультразвуковое либо рентгенологическое обследование.
- Компьютерная или магнитно-резонансная томография.
- Эхокардиография, коагулограмма.
- Артериография бронхиальная, ангиопульмонография.
Для исследования каких-либо посторонних звуковых явлений в легких (шумов, хрипов, свистов) используют аскультативный или перкуссионный метод диагностики. Аскультация, то есть выслушивание, осуществляется путем прикладывания уха к грудной клетке пациента или с использованием специальных приспособлений (фонендоскоп, стетоскоп). Перкуссия требует от врача специфической подготовка, потому как методика заключается в простукивании области легких, с целью определения внутреннего состояния дыхательного органа по характерным звуковым отголоскам в ответ на манипуляции доктора.
Лечение кровоточивости из легкого
Доврачебная первая помощь при легочном кровотечении сводится к тому, чтобы как можно быстрей госпитализировать человека. При внезапно начавшемся кровохаркании нужно немедленно отвезти пострадавшего в ближайшую больницу или вызвать карету скорой помощи. При самостоятельной транспортировке больного в медицинский пункт требуется его перевозить в положении сидя с опущенными вниз ногами, чтобы не усугублять интенсивность истечения крови.
Не стоит пытаться самостоятельно остановить легочное кровотечение, не зная причины патологии. Допускаются лишь меры по уменьшению отхождения крови за счет сужения сосудов в области их поражения. Для этого пострадавшему прикладывают холодный компресс к груди — это может быть любое подручное средство такое, как бутылка со льдом из морозильной камеры, кубики льда, завернутые в ткань, замороженные продукты и тому подобные охлаждающие приспособления.
Больному можно давать пить небольшими глотками ледяную воду или периодически держать во рту кусочки льда. Пострадавшего требуется успокоить, потому что при эмоциональном напряжении кровотечение может усилиться.
Вдобавок человеку нужно объяснить, что при кровоточивости из легкого отхождение мокроты является обязательным, хуже, если кровянистые выделения скапливаются внутри дыхательных органов.
Неотложная помощь при легочном кровотечении в условиях стационара либо при наличии необходимого оборудования заключается также в снабжении органов дыхания кислородом. Для этого пострадавшего укладывают на пораженное легкое, чтобы не допустить распространения крови по соседствующим органам и тканям. После чего, посредством ингаляционных мероприятий, вводят кислород в легкие. Одновременно с этим пациенту вводят лекарственные препараты, действие которых направлено на уменьшение отхождения крови. На этом алгоритм действий по оказанию первой помощи завершен, далее следует выяснить причину и начать лечение легочного кровотечения.
Легочного кровотечения лечение заключается в исцеление патологии, приведшей к таким критическим последствиям. Если кровохарканье не останавливает гемостатическое средство, медики прибегают к кардинальным мерам. Имеется в виду методы механического окончательного прекращения кровотечения путем перевязки сосудов или резекция легкого. Благодаря оперативному вмешательству кровоточивость из легкого прекращается и удается восстановить нормальную циркуляцию крови.
Кровопотеря острая, хроническая и геморрагический шок: степени, помощь, симпотомы, лечение
Что такое кровопотеря лучше всего знают в хирургии и акушерстве, поскольку они наиболее часто встречаются с подобной проблемой, которая осложняется тем, что единой тактики в лечении этих состояний как не было, так и нет. Каждый больной требует индивидуального подбора оптимальных комбинаций лечебных средств, потому что гемотрансфузионная терапия основана на переливании компонентов крови донора, совместимых с кровью пациента. Иной раз добиться восстановления гомеостаза бывает весьма сложно, так как организм на острую кровопотерю реагирует нарушением реологических свойств крови, гипоксией и коагулопатией. Эти расстройства могут привести к возникновению неуправляемых реакций, грозящих закончиться летальным исходом.
Кровопотеря острая и хроническая
- Острая кровопотеря, вызванная травматическим воздействием и повреждением сосуда большого диаметра (или нескольких с меньшим просветом);
- Острое желудочно-кишечное кровотечение, связанное с имеющимися у человека заболеваниями язвенной этиологии и являющееся их осложнением;
- Потеря крови при операциях (даже плановых), возникающая в результате ошибки хирурга;
- Кровотечение при родах, влекущее массивную кровопотерю - одно из самых тяжелых осложнений в акушерстве, приводящее к материнской смертности;
- Гинекологические кровотечения (разрыв матки, внематочная беременность и др.).
Потерю крови организмом можно разделить на два вида: острую и хроническую, причем хроническая переносится больными лучше и не несет такой опасности для жизни человека.
Хроническая (скрытая) кровопотеря обычно вызвана постоянным, но незначительным кровотечением (опухоли, геморроидальные узлы), при котором успевают включиться компенсаторные, защищающие организм механизмы, чего не происходит при острой кровопотере. При скрытой регулярной потере крови, как правило, ОЦК не страдает, а вот количество кровяных клеток и уровень гемоглобина заметно падает. Это связано с тем, что пополнить объем крови не так уж и сложно, достаточно выпить определенное количество жидкости, а вот произвести новые форменные элементы и синтезировать гемоглобин организм не успевает.
Физиология и не очень
Потеря крови, связанная с месячными, является для женщины процессом физиологическим, негативного воздействия на организм не оказывает и на здоровье ее не влияет, если не превышает допустимых значений. Средняя кровопотеря при месячных колеблется в пределах 50-80 мл, но может доходить до 100-110 мл, что тоже еще считается нормой. Если женщина теряет кровь свыше этого, то следует задуматься, ибо ежемесячная потеря крови приблизительно 150 мл считается обильной и так или иначе повлечет анемию и вообще может быть признаком многих гинекологических заболеваний.
Роды - процесс естественный и физиологическая потеря крови будет иметь место обязательно, где допустимой нормой считаются значения около 400 мл. Однако в акушерстве все бывает и, следует сказать, что акушерские кровотечения являются достаточно сложными и очень быстро могут стать неуправляемыми.
Осложненная поздним токсикозом или другой патологией беременность, утомление, длительные и интенсивные боли в предродовом периоде и в родах, часто сочетающиеся с травмами, способствуют переходу физиологических процессов в патофизиологические изменения, могут вызвать опасную кровопотерю и очень быстро сформировать клиническую картину геморрагического шока, а это уже угрожающее жизни состояние.
Удачно завершившиеся роды и крик здорового малыша не дают оснований успокаиваться. В послеродовом периоде (раннем) первые 2 часа врач пристально следит за гемостазом, поскольку настоящая остановка кровотечения произойдет лишь после третьего часа.
Разумеется, любые отклонения в системе гемостаза требуют неотложных мер в виде адекватной инфузионной терапии.
Борьба за количество
Организм человека острую кровопотерю «замечает» быстро и чтобы защитить себя он так же быстро начинает перестраивать кровообращение и вводить в действие систему защиты, которая состоит из сложнейших механизмов компенсации нарушенного постоянства внутренней среды.
Независимо от того, где локализован источник кровотечения, клинические и патологические проявления будут одинаковы. И старт этим нарушениям даст нарастающее снижение объема циркулирующей крови, после которого начинают развиваться циркуляторные и гемодинамические расстройства, весьма опасные для жизни. Это говорит о том, что не столько организм страдает от того, что развивается анемия (падение числа эритроцитов и уровня гемоглобина), а от того, что крови стало мало.
На потерю одного и того же объема крови каждый человек реагирует по-своему и это прежде всего зависит от:
- Скорости излития крови;
- Состояния здоровья человека на момент кровопотери;
- Наличия хронических заболеваний;
- Возраста (кровопотерю плохо переносят старики и дети);
- Климатических условий и даже погоды, поскольку высокие температуры способствуют усугублению состояния.
К этому следует добавить, что кровопотерю очень плохо переносят беременные женщины, особенно, страдающие токсикозом.
Некоторые утверждают, что потеря 10-15% объема циркулирующей крови на человека никак не влияет и вреда не приносит. Однако это утверждение справедливо только в отношении здоровых людей, которые и 25% потери перенесут замечательно, ибо их организм способен быстро включить компенсаторный механизм. У больных, ослабленных инфекцией, истощенных или уже перенесших в недавнем прошлом кровопотерю, даже небольшое кровотечение грозит серьезными последствиями.
Изменения в организме при кровопотере

Человеческий организм устроен так, что в любой критической ситуации он сам пытается бороться и включить защитные функции. Так и в случае гиповолемии. Однако следует учитывать, что результат этой борьбы очень зависит не только от количества потерянной крови, но и от скорости кровопотери. В любом случае при ответе на острую кровопотерю быстро начинают формироваться патофизиологические изменения, которые сначала носят компенсаторно-защитный характер, чтобы сохранить жизнь. До какого-то момента организму это удается даже при геморрагическом шоке.
Печень начинает активно вырабатывать необходимые белки, активизируется кроветворение, мобилизуется лимфатическая система, способствующая увеличению синтеза альбумина. Но при этом следует иметь в виду, что при таком состоянии происходит ряд несвойственных организму биохимических превращений, приводящих к ацидозу, изменению рН крови, снижению общего потребления кислорода, которые при неблагоприятных событиях могут усугубляться. При дальнейшем углублении гиповолемии можно получить клинику геморрагического шока.
При острой кровопотере в процесс вовлекаются многие органы и системы:
- Расстройство кровообращения и интенсивное лечение в виде массивной инфузионной терапии способны привести к дыхательной недостаточности;
- Снижение почечного кровотока при неблагоприятном развитии событий дает почечную недостаточность;
- Массивная кровопотеря чревата нарушениями функциональных способностей печени.
Острая кровопотеря - состояние неотложное, поэтому жизнь человека, попавшего в подобную ситуацию, большей частью зависит от своевременно оказанной первой помощи и дальнейшего лечения.
Кто и как оценивает степень кровопотери?
Визуальная оценка и простейшие исследования даже при первичном осмотре дают основание врачу предположить критическое состояние вследствие гиповолемии (уменьшение ОЦК), на которое красноречиво указывают признаки кровопотери, выражающиеся в изменениях:
- Окраски кожи;
- Температуры тела;
- Артериального давления;
- Наполнения пульса;
- Состояния центральной нервной системы;
- Характера дыхания;
- Диуреза.
Для определения степени кровопотери следует оперативно оценить перечисленные показатели, чтобы адекватно квалифицировать потерю и своевременно приступить к ее восполнению. Для этого врач, опираясь на общепризнанные критерии, предполагает тяжесть состояния больного на основании объективных данных:
- О малой кровопотере можно думать при незначительном снижении артериального давления и еле заметном учащение пульса. Правда, выдает некоторая бледность, но температура тела остается нормальной, ровно, как и ясность сознания;
- Средняя степень кровопотери характеризуется умеренным снижением АД и учащением пульса, больного пробивает холодный пот и, как при обмороках бледнеет кожа. В этой степени возможна кратковременная потеря сознания;
- Большая кровопотеря отличается довольно выраженными симптомами и характеризуется заметным падением АД (ниже 100 мм.рт. ст.) и учащением пульса (выше 120 уд/мин). Бледные (до цианоза) кожные покровы, учащенное дыхание, холодный липкий пот, расстройство зрения и помутненное сознание указывают на кровопотерю до 40% объема циркулирующей крови, который может доходить до 2 литров;
- Массивную кровопотерю распознать еще проще по ярким клиническим проявлениям: АД критическое (до 60 мм. рт. ст.), пульс частый, нитевидный, дыхательная функция нарушена до появления дыхания Чейн-Стокса, черты лица заострены, цианоз, сознание спутанное. В подобных случаях можно предположить потерю крови до 70% ОЦК;
- При смертельной потере крови (свыше 70%) наблюдаются все симптомы коматозного состояния с переходом в агонию. АД ниже 60 мм. рт. ст., с тенденцией к снижению до 0, пульс практически не прощупывается, состояние всех систем организма указывает на приближение смерти.
А как узнать объем кровопотери?
Глядя на теряющего сознание человека, вряд ли сразу можно сказать, сколько крови ушло, поэтому для этого существуют методы определения кровопотери, которые подразделяются на:
- Непрямые, предусматривающие, в основном, визуальную оценку состояния больного (пульс, артериальное давление, состояние кожных покровов, центральной нервной системы, дыхание и др.);
- Прямые, когда производятся определенные действия (взвешивание салфеток во время оперативного вмешательства, взвешивание больного, лабораторные исследования).
Применение этих методов дает возможность разделить гиповолемию на 3 степени кровопотери:
- 1 степень - потеря крови до 25% исходного ОЦК (состояние больного меняется незначительно, для этой степени не характерна яркая симптоматика);
- 2 степень - потеря крови 30-40% исходного ОЦК считается большой и имеет выраженную клиническую картину;
- 3 степень - массивная кровопотеря (потеря более 40% исходного ОЦК).
Конечно, в экстренных случаях на догоспитальном этапе использовать прямые методы диагностики гиповолемии не представляется возможным, однако можно использовать непрямые, где неплохим показателем признан шоковый индекс Альговера (отношение частоты пульса к уровню систолического давления). Замечено, что определенному объему потерянной крови соответствует определенная степень геморрагического шока. Например:
- 1 степень шока - около 500 мл крови;
- 2 степень шока - порядка 1 л крови;
- 3 степень шока - 2 л и более.
В стационарных условиях больному в срочном порядке проводятся лабораторные исследования:
- Состав крови;
- Гематокрит;
- Относительная плотность крови.
Определение ОЦК с помощью индикаторов (радиоактивных изотопов йода и хрома) является анализом второй очереди.
Взвешивание салфеток или учет крови, собранной в аспиратор, используется в случае оперативных вмешательств, как экстренных, так и плановых.
Геморрагический шок
Геморрагический шок считается результатом острого снижения объема циркулирующей крови на 40-50%, хотя у ослабленных людей он может развиться и при меньшей кровопотере. На развитие клиники и степень геморрагического шока влияют два показателя:
- Абсолютное количество потерянной крови;
- Темп излития.
Медленное кровотечение организм переносит лучше, даже, если кровопотеря обильная (включаются компенсаторные механизмы).
Классификация геморрагического шока основана на различных вышеупомянутых показателях и предусматривает определенные стадии его развития. О отечественной медицине различают 3 стадии геморрагического шока:
- I стадия - компенсированный обратимый шок;
- II стадия - декомпенсированный обратимый шок;
- III стадия - необратимый шок.
Стадии геморрагического шока по западной классификации:
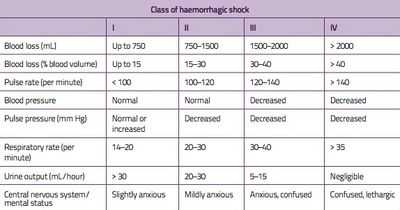
Не обязательно, чтобы каждый больной проходил все стадии. Постадийный переход совершается со скоростью, которая напрямую зависит многих показателей, где главными являются:
- Исходное состояние пациента;
- Реактивность функциональных систем;
- Объем кровопотери;
- Интенсивность кровотечения.
При компенсированном шоке объем потерянной крови компенсируется механизмами адаптации и саморегуляции, поэтому состояние больного удовлетворительное, он в сознании, правда, может быть несколько возбужден. Кожные покровы бледные, конечности холодные. Пульс слабого наполнения, а вот артериальное давление не только остается нормальным, но даже может несколько повышаться. Снижается диурез.
Для декомпенсированного обратимого шока характерны более глубокие расстройства кровообращения, которые ввиду спазма периферических сосудов не позволяют компенсировать малый сердечный выброс; снижается артериальное давление. В дальнейшем идет накопление вазодилататоров с развитием артериальной гипотензии.
В этой стадии ярко и четко проявляются все классические признаки геморрагического шока:
- Похолодание конечностей;
- Бледность кожных покровов;
- Тахикардия;
- Акроцианоз;
- Одышка;
- Глухие тоны сердца (недостаточное диастолическое наполнение камер сердца и ухудшение сократительной функции миокарда);
- Развитие острой почечной недостаточности;
- Ацидоз.
Отличить декомпенсированный геморрагический шок от необратимого сложно, поскольку они очень схожи. Необратимость - вопрос времени и, если декомпенсация, несмотря на лечение, продолжается более полусуток, то прогноз весьма неблагоприятный. Прогрессирующая органная недостаточность, когда страдает функция главных органов (печень, сердце, почки, легкие) приводит к необратимости шока.
Что такое инфузионная терапия?
Инфузионная терапия не значит замена потерянной крови кровью донорской. Уже давно ушел в небытие лозунг «капля - за каплю», предусматривающий полное замещение, а иногда даже с лихвой. Переливание донорской крови - серьезная операция, предполагающая трансплантацию чужеродной ткани, которую организм больного может и не принять. С гемотрансфузионными реакциями и осложнениями бороться еще сложнее, чем с острой кровопотерей, поэтому цельную кровь и не переливают. В современной трансфузиологии вопрос инфузионной терапии решается по-другому: переливаются компоненты крови, преимущественно свежезамороженная плазма, и ее препараты (альбумин). Остальное лечение дополняется добавлением коллоидных плазмозаменителей и кристаллоидов.
Задача инфузионной терапии при острой кровопотере:
- Восстановление нормального объема циркулирующей крови;
- Восполнение количества эритроцитов, так как они переносят кислород;
- Поддержание уровня свертывающих факторов, так как система гемостаза уже отреагировала на острую кровопотерю.
Нам нет смысла останавливаться на том, какой должна быть тактика врача, поскольку для этого нужно иметь определенные знания и квалификацию. Однако в заключение еще хочется заметить, что инфузионная терапия предусматривает различные способы ее осуществления. Пункционная катетеризация требует особого ухода за пациентом, поэтому нужно очень внимательно относиться к малейшим жалобам больного, поскольку здесь тоже могут иметь место свои осложнения.
Острая кровопотеря. Что делать?
Как правило, первую помощь в случае кровотечений, вызванных травмами, оказывают люди, находящиеся в этот момент рядом. Бывает, что это просто прохожие. А иногда человеку приходится это делать самому, если беда застигла вдали от дома: на рыбалке или на охоте, например. Самое первое, что нужно сделать - попытаться остановить кровотечение с помощью имеющихся подручных средств или пальцевым прижатием сосуда. Однако используя жгут, следует помнить, что он не должен быть наложен более чем на 2 часа, поэтому под него подкладывается записка с указанием времени наложения.
Помимо остановки кровотечения, доврачебная помощь состоит и в том, чтобы провести транспортную иммобилизацию, если имеют место переломы, и сделать так, чтобы больной как можно раньше попал в руки профессионалов, то есть, необходимо вызвать бригаду медиков и дождаться ее приезда.
Неотложную помощь оказывают медицинские работники, и она состоит в том, чтобы:
- Остановить кровотечение;
- Оценить степень геморрагического шока, если он имеет место;
- Возместить объем циркулирующей крови путем вливания кровезаменителей и коллоидных растворов;
- Провести реанимационные мероприятия в случае остановки сердца и дыхания;
- Транспортировать больного в стационар.
Чем быстрее пациент попадает в больницу, тем больше шансов у него на жизнь, хотя даже в стационарных условиях лечить острую кровопотерю сложно, так как она никогда не оставляет время на размышления, а требует быстрых и четких действий. И, к сожалению, никогда не предупреждает о своем приходе.
Оценка тяжести кровопотери в хирургической практике. Часть II
Клиническая оценка тяжести кровопотери является исторически самым ранним способом определения нарушений постгеморрагических нарушений гомеостаза, но в настоящее время - самым распространенным способом. Описание основополагающих клинических признаков травматического повреждения с острой кровопотерей мы находим уже в дневниках Н. И. Пирогова, относящихся к периоду Крымской кампании 1854 года: «Лежит такой окоченелый на перевязочном пункте неподвижно; он не кричит, не вопит, не жалуется, не принимает ни в чем участия и ничего не требует; тело его холодно, лицо бледно, как у трупа; взгляд неподвижен и обращен вдаль; пульс как нитка, едва заметен под пальцем и с частыми перемежками. На вопросы окоченелый или вовсе не отвечает, или только про себя, чуть слышным шепотом; дыхание тоже едва приметно. ». Клиническая характеристика кровопотери, основанная на оценке уровня сознания, окраски и температуры кожных покровов, тонуса периферических вен, частоты пульса и дыхания, актуальна и в настоящее время.
Скрининговым методом оценки тяжести кровопотери является предложенный в 1967 году Алговером и Бури шоковый индекс, представляющий собой отношение частоты сердечных сокращений к систоличекому артериальному давлению. Чем выше индекс, тем массивнее кровопотеряе и хуже прогноз. В норме индекс равен 0, 5. Нарастание индекса Альговера свидетельствует о прогрессировании тяжести кровопотери:
Величина
шокового индекса
Ориентировочный
дефицит ОЦК
0, 8
10%
0, 9 - 1, 2
20%
1, 3 - 1, 4
30%
1, 5
40%
В связи с этим, все большему числу клиницистов представляются более физиологически обоснованными и клинически значимыми классификации кровопотери, основанные на клинически определяемой степени резистентности к ней организма. Именно уровень компенсации перенесенной кровопотери представляет несомненный практический интерес, ведь все последующие лечебные мероприятия направлены на стабилизацию функций организма, в той или иной степени нарушенных при кровотечении. Несомненно, к тому же, что в экстренной ситуации целесообразной и практически применимой является такая система оценки кровопотери, которая бы на основании минимального количества параметров позволяла адекватно и быстро определять тяжесть кровопотери не только в стационаре, но уже и на догоспитальных этапах медицинской помощи. Так, Н. А. Яицкий и соавт. (2002) разделяют острую кровопотерю на три степени только на основании величин АДсист и ЧСС (табл. 1)
Таблица 1. Изменения АД и ЧСС при различной степени кровопотери (по Н. А. Яицкому с соавт. , 2002).
Степень кровопотери
Лежа на спине
Сидя
АДсист, мм Hg
ЧСС, в мин
Легкая
Средняя
Тяжелая
Являясь отражением состояния макроциркуляции и, весьма ориентировочно, состояния микроциркуляции, измерение АД может служит быстрым методом оценки гемодинамики и проведения простого ее мониторинга.
К сожалению, предложенные классификации острой кровопотери, основанные на анализе только лабораторных данных, оказываются несостоятельными ввиду невозможности применения их в ранние сроки кровотечения. При массивном кровотечении в первые часы показатели гемоглобина, эритроцитов, гематокрита остаются в пределах исходных значений, т. к. не успевает развиться аутогемодилюция. В некоторых работах прямо указывается, что величина гематокрита лишь отражает проводимую инфузионную терапию, но не является показателям наличия и выраженности кровотечения. Лишь спустя 6-24 часа вследствие аутогемодилюции, проведения заместительной инфузионной терапии показатели красной крови снижаются и позволяют рассчитать предварительный объём кровопотери. Уровень эритроцитов, гемоглобина и гематокрита в периферической крови в ранние сроки кровотечения (1-2 сутки) не отражают истинной тяжести возникшей кровопотери, что затрудняет изолированное использование этих гематологических показателей на ранних этапах диагностики (В. Н. Липатов, 1969; Вострецов Ю. А. , 1997).
В современной клинической практике наибольшее распространение получили методы оценки тяжести кровопотери, имеющие в своей основе анализ комплекса клинических и рутинных лабораторных критериев.
В 1982 году Американская коллегия хирургов на основании интегрального анализа десятков тысяч случаев острых кровотечений различной этиологии, предложила дифференцировать кровопотерю на 4 класса кровотечений в зависимости от клинической симптоматики (по P. L. Marino, 1998):
класс I - при этом клинические симптомы отсутствуют или имеется тахикардия в покое, прежде всего в положении стоя; ортостатической тахикардия считается тогда, когда ЧСС увеличивается не менее, чем 20 ударов в 1 минуту, при переходе из горизонтального положения в вертикальное (соответствует потере 15% объема циркулирующей крови или менее) ;
класс II - основным клиническим признаком его является ортостатическая гипотензия или снижение АД не менее, чем на 15 мм. рт. ст при переходе из горизонтального положения в вертикальное, в положении лежа АД нормальное или несколько снижено, диурез сохранен (соответствует потере от 20 до 25% ОЦК) ;
класс III - проявляется гипотензией в положении лежа на спине, олигурией менее 400 мл/сутки (соответствует потере от 30 до 40% ОЦК) ;
класс IV - проявляется коллапсом и нарушением сознания до комы (потеря более 40% ОЦК).
В современной рациональной трансфузиологии основными ориентирами оценки тяжести кровопотери также являются адекватное сознание, достаточный диурез (> 0, 5 мл/кг/час), отсутствие гипервентиляции, показатели гемокоагуляции, динамика центрального венозного, пульсового и среднего динамического давления, изменение артерио-венозной разницы по кислороду (А. П. Зильбер, 1999; В. С. Ярочкин 1997, 2004).
Одной из последних отечественных классификаций острой кровопотери предложена А. И. Воробьевым (2002). Автор подчеркивает, что именно клинические, а не лабораторные показатели должны являться определяющими в оценке тяжести кровопотери (табл. 2).
Таблица 2. Оценка степени тяжести острой массивной кровопотери (по А. И. Воробьеву с соавт. , 2002).
Показатель
Степень тяжести
I
II
III
IV
Пульс, в мин.
АД
Пульсовое давление
Нормальное или повышено
ЧДД, в мин.
Почасовой диурез, мл
Состояние ЦНС
Объем кровопотери, мл
(% ОЦК)
В повседневной клинической практике мы используем классификацию тяжести кровопотери, основанную как на оценке клинических критериев (уровень сознания, признаки периферической дисциркуляции, АД, ЧСС, ЧДД, ортостатическая гипотензия, диурез), так и на оценке основополагающих показателей картины красной крови - величин гемоглобина и гематокрита (В. К. Гостищев, М. А. Евсеев, 2005). Классификация различает четыре степени тяжести острой кровопотери:
I степень (легкая кровопотеря) - характерные клинические симптомы отсутствуют, может иметь место ортостатическая тахикардия, уровень гемоглобина выше 100 г/л, гематокрит - не менее 40%. Отражает величину дефицита ОЦК до 15%.
II степень (кровопотеря средней тяжести) - из клинических симптомов определяется ортостатическая гипотензия со снижением АД более чем на 15 мм рт. ст. и ортостатическая тахикардия с увеличением ЧСС более чем на 20 ударов в минуту, уровень гемоглобина в пределах 80 - 100 г/л, гематокрит - в пределах 30 - 40%. Отражает величину дефицита ОЦК 15 - 25%.
III степень (тяжелая кровопотеря) - клинически определяются признаки периферической дисциркуляции (дистальные отделы конечностей холодные наощупь, выраженная бледность кожи и слизистых), гипотония (АДсист находится в пределах 80 - 100 мм рт. ст. ), тахикардия (ЧСС более 100 в минуту), тахипноэ (ЧДД более 25 в минуту), явления ортостатического коллапса, диурез снижен (менее 20 мл/час), уровень гемоглобина находится в пределах 60 - 80 г/л, гематокрит - в пределах 20 - 30%. Отражает величину дефицита ОЦК 25 - 35%.
IV степень (кровопотеря крайней степени тяжести) - из клинических симптомов характерными являются нарушение сознания, глубокая гипотония (АДсист менее 80 мм рт. ст. ), выраженные тахикардия (ЧСС более 120 в минуту) и тахипноэ (ЧДД более 30 в минуту), признаки периферической дисциркуляции, анурия; уровень гемоглобина находится ниже 60 г/л, гематокрита - 20%. Отражает величину дефицита ОЦК больше 35%.
В основу данной классификации положена оценка наиболее значимых клинических симптомов, отражающих реакцию организма на кровопотерю. Определение уровня гемоглобина и гематокрита представляется также весьма важным в оценке тяжести кровопотери, особенно при III и IV степени тяжести, поскольку в данной ситуации гемический компонент постгеморрагической гипоксии становится весьма существенным. Кроме того, уровень гемоглобина по-прежнему является решающим критерием для определения показаний для трансфузии эритроцитарной массы.
Следует заметить, что срок от появления первых симптомов кровотечения и тем более от его действительного начала, составляющий, как правило, не менее суток, делает показатели гемоглобина и гематокрита вполне реальными в силу успевшей развивиться за данный период гемодилюции. В случае несоответствия клинических критериев показателям гемоглобина и гематокрита оценку тяжести кровопотери следует проводить, учитывая показатели, в наибольшей степени отличающиеся от нормальных значений.
Предложенная классификация тяжести кровопотери представляется нам приемлемой и удобной именно для клиники ургентной хирургии, как минимум, по двум причинам. Во-первых, оценка кровопотери не требует проведения сложных специальных исследований. Во-вторых, возможность определения степени кровопотери сразу же в приемном отделении позволяет решить вопрос о необходимости начала инфузионной терапии и госпитализации пациента в отделение интенсивной терапии.
По нашим наблюдениям из 1204 пациентов с ОГДЯК у большей части (35, 1%) пациентов при госпитализации была диагностирована кровопотеря II степени. С кровопотерей III и I степеней были госпитализированы соответственно 31, 2% и 24, 8% пациентов. Доля пациентов с кровопотерей IV степени составила 8, 9%. Доля пациентов с кровопотерей I степени с увеличением возраста пациентов имела тенденцию к снижению с 33, 5% у больных моложе 45 лет до 2, 3% у больных старческого возраста, что может быть объяснено уменьшающейся с возрастом резистентностью организма к кровопотере и возникновением выраженной клинической манифестации при сравнительно меньших темпах геморрагии. Напротив, массивная кровопотеря для больных пожилого и старческого возраста приобретает характер фатальной уже на догоспитальном этапе, о чем свидетельствует снижение доли больных с кровопотерей III и IV степеней в возрастных группах 60 - 74 лет и старше 75 лет.
Среди больных с кровопотерей I и II ст. наибольший удельный вес имели пациенты моложе 45 лет. Доля больных в возрасте 45 - 59 лет, составлявшая при кровопотере I ст. 31, 4%, достигает 40, 3% при кровопотере III ст. Данный возрастной контингент составлял практически половину больных с кровопотерей IV ст. Доля больных 60 - 74 лет достигает максимума при кровопотере II степени и уменьшается при усугублении тяжести кровопотери. Аналогичная картина распределения отмечается и у больных старческого возраста: 15, 9% среди больных со II ст. кровопотери и совсем незначительная среди больных с III (7, 5%) и IV (5, 5%) ст.
Сопоставление этиологической структуры и тяжести кровопотери в различных возрастных группах позволяют сделать следующие выводы. Пациенты 45 - 59 лет, составляя наибольшую долю из больных с кровопотерей III и IV ст. , одновременно имеют наибольший удельный вес в группе каллезных язв (36, 7%) и значительный (30, 8%) в группе хронических язв. Данный факт указывает именно на каллезную язву как на основной этиологический фактор возникновения острой массивной кровопотери при ОГДЯК. Существенная доля (35, 3%) больных в возрасте 60 - 74 лет от группы пациентов с каллезной язвой и существенной (хотя и меньшей по сравнению с предыдущей возрастной группой за счет уменьшения абсолютного числа больных) долей больных с кровопотерей III ст. (20, 4%) и IV ст. (19, 7%) также указывает на то, что каллезный характер язв - важный фактор возникновения массивного кровотечения. Незначительный удельный вес пациентов старше 75 лет среди всех с кровопотерей III и IV ст. (7, 5% и 5, 5%) даже при наличии у 20, 5% пациентов каллезных язв указывает на низкую резистентность больных данной группы к массивной кровопотере и их гибели еще на догоспитальном этапе.
Оценка нарушений системы гемостаза у больных с ОГДЯК. Помимо определения тяжести кровопотери принципиально важной задачей диагностики у пациентов с гастродуоденальными язвенными кровотечениями является количественная и качественная оценка нарушений системы гемостаза, поскольку расстройства гемокоагуляции являются важнейшим патогенетическим звеном синдрома острой массивной кровопотери, а их адекватная и своевременная коррекция - обязательным компонентом заместительной терапии. А. И. Воробьев и соавт. (2001) подчеркивают, что очень часто острая массивная кровопотеря происходит у больных с исходно существующими нарушениями в системе свертывания крови. Наиболее часто эти нарушения проявляются формированием гиперкоагуляционного синдрома, нередко определяющего тяжесть течения синдрома острой массивной кровопотери, трансфузиологическую тактику ее восполнения и предупреждения развития острого ДВС-синдрома.
Гиперкоагуляционный синдром характеризуется определенными клиническими проявлениями и лабораторными признаками повышенной готовности крови к свертыванию при отсутствии тромбозов. Общее состояние при гиперкоагуляционном синдроме чаще удовлетворительное, больные могут отмечать чувство «тяжести в голове» и головную боль, быструю утомляемость, слабость. Кровь при заборе из вены сворачивается прямо в игле, места венепункции легко тромбируются. Несмотря на то, что кровяной сгусток в пробирке формируется быстро, он рыхлый и нестойкий; отмечаются укорочение времени свертывания крови по Ли-Уайту и АЧТВ, повышены агрегационные показатели тромбоцитов, удлинен фибринолиз.
Принято считать, что массивная кровопотеря, сопровождающаяся выраженными нарушениями гемодинамики с расстройствами периферического кровотока, практически всегда сопровождается появлением гиперкоагуляционной фазы ДВС-синдрома. Гиперкоагуляционная фаза ДВС-синдрома часто бывает весьма скоротечной и не диагностируется. Тем не менее, при данной фазе ДВС-синдрома признаки гиперкоагуляции выражены весьма отчетливо: укорочены АЧТВ, протромбиновое время, снижены уровень фибриногена и число тромбоцитов. Скорость образования кровяного сгустка в пробирке по-прежнему ускорено, но он остается рыхлым и нестойким.
Для гипокоагуляционной фазы ДВС-синдрома характерны с одной стороны лабораторные маркеры коагулопатии потребления а с другой - наличием признаков гипокоагуляции и диффузного геморрагического диатеза (кровоточивость гематомно-петехиального типа). Приводим основные лабораторные и клинические признаки гиперкоагуляционного синдрома и фаз ДВС-синдрома (табл. 3).
Таблица 3. Лабораторные и клинические признаки нарушений гемокоагуляции (по А. И. Воробьеву и соавт. , 2001).
Форма нарушения гемокоагуляции
Лабораторные и клинические признаки
Гиперкоагуляционный синдром
Лабораторные признаки: укорочение АЧТВ, протромбинового времени; повышение активности тромбоцитов; снижение активности фибринолиза.
Клинические проявления: тромбирование иглы при венепункции, быстрое формирование рыхлого и нестойкого кровяного сгустка в пробирке.
Гиперкоагуляционная фаза ДВС-синдрома
Лабораторные признаки: укорочение АЧТВ, протромбинового времени; повышение активности тромбоцитов при сниженном их количестве; снижение уровня фибриногена, АТ III, протеина С, активности фибринолиза.
Клинические проявления: быстрое тромбирование иглы при венепункции, появлене признаков полиорганной недостаточности.
Гипокоагуляционная фаза ДВС-синдрома
Лабораторные признаки: удлинение АЧТВ, протромбинового времени, снижение количества и активности тромбоцитов; снижение уровня фибриногена, факторов свертывания, АТ III, протеина С; ускорение фибринолиза; резкое повышение уровня продуктов деградации фибрина, D-димеров.
Клинические проявления: трудноконтролируемая диффузная кровоточивость, развернутая картина полиорганной недостаточности.
Шоковое состояние возникает при резком нарушении привычного кровообращения. Это тяжелая стрессовая реакция организма, не справившегося с управлением жизненно важными системами. Геморрагический шок вызывает внезапная кровопотеря. Поскольку кровь является основной жидкостью, поддерживающей метаболизм в клетках, то подобная разновидность патологии относится к гиповолемическим состояниям (обезвоживанию). В МКБ-10 он расценивается как «Гиповолемический шок» и кодируется R57.1.
В происхождении геморрагического шока важно исключить медленную потерю крови даже значительного объема. Установлено, что нарушения гемодинамики при постепенной потере до 1,5 л не приводят к серьезным последствиям. Это связано с включением механизмов компенсации.
В условиях внезапного кровотечения незамещенный объем в 0,5 л сопровождается острой тканевой кислородной недостаточностью (гипоксией).
Чаще всего кровопотеря наблюдается при травмах, оперативных вмешательствах, в акушерской практике при родовой деятельности у женщин.
От каких механизмов зависит тяжесть шока?
В развитии патогенеза компенсации кровопотери имеют значение:
- состояние нервной регуляции сосудистого тонуса;
- способность сердца работать в условиях гипоксии;
- свертываемость крови;
- условия окружающей среды по дополнительному обеспечению кислородом;
- уровень иммунитета.
Ясно, что у человека с хроническими заболеваниями шансов перенести массивную кровопотерю значительно меньше, чем у ранее здорового. Работа военных медиков в условиях афганской войны показала, насколько тяжелой оказывается умеренная кровопотеря для здоровых бойцов в условиях высокогорья, где насыщенность воздуха кислородом снижена.

Быстрая транспортировка раненых с помощью БТР-ов и вертолетов спасла немало солдат
У человека в среднем циркулирует постоянно около 5л крови по артериальным и венозным сосудам. При этом 75% находится в венозной системе. Поэтому от быстроты адаптации именно вен зависит последующая реакция.
Внезапная потеря 1/10 части от циркулирующей массы не дает возможности быстро «пополнить» запасы из депо. Венозное давление падает, что ведет к максимальной централизации кровообращения для поддержки работы самого сердца, легких и головного мозга. Такие ткани, как мышцы, кожа, кишечник организмом признаются «лишними» и выключаются из кровоснабжения.
Во время систолического сокращения выталкиваемый объем крови недостаточен для тканей и внутренних органов, он питает только коронарные артерии. В ответ включается эндокринная защита в виде повышенной секреции адренокортикотропного и антидиуретического гормонов, альдостерона, ренина. Это позволяет задержать жидкость в организме, прекратить мочевыделительную функцию почек.
Одновременно повышается концентрация натрия, хлоридов, но теряется калий.
Повышенный синтез катехоламинов сопровождается спазмом сосудов на периферии, растет сосудистое сопротивление.
За счет циркуляторной гипоксии тканей наступает «закисление» крови накопившимися шлаками — метаболический ацидоз. Он способствует нарастанию концентрации кининов, которые разрушают сосудистые стенки. Жидкая часть крови выходит в межтканевое пространство, а в сосудах накапливаются клеточные элементы, образуются все условия для повышенного тромбообразования. Возникает опасность необратимого диссеминированного внутрисосудистого свертывания (ДВС-синдрома).
Сердце пытается компенсировать необходимый выброс учащением сокращений (тахикардией), но их не хватает. Потери калия снижают сократительную способность миокарда, формируется сердечная недостаточность. Артериальное давление резко падает.
Восполнение объема циркулирующей крови способно предотвратить общие нарушения микроциркуляции. От скорости и полноты оказания мероприятий неотложного значения зависит жизнь пациента.
Причины
Причиной геморрагического шока является острое кровотечение.
Травматический болевой шок не всегда сопровождается значительной кровопотерей. Для него более характерна распространенная поверхность поражения (обширные ожоги, сочетанные переломы, раздавливание тканей). Но сочетание с неостановленным кровотечением усугубляет действие поражающих факторов, утяжеляет клиническое течение.
У беременных женщин важна срочная диагностика причины шока
Геморрагический шок в акушерстве случается в ходе тяжелых родов, во время беременности, в послеродовом периоде. Массивную кровопотерю вызывают:
- разрывы матки и родовых путей;
- предлежание плаценты;
- при нормальном положении плаценты возможна ее досрочная отслойка;
- прерывание беременности;
- гипотония матки после родов.
В таких случаях часто кровотечения сочетаются с другой патологией (травмы в ходе родовой деятельности, гестоз, сопутствующие хронические заболевания женщины).
Клинические проявления
Клиника геморрагического шока определяется степенью нарушенной микроциркуляции, выраженностью сердечной и сосудистой недостаточности. В зависимости от этапа развития патологических изменений принято различать стадии геморрагического шока:
Читайте также:
