КТ, МРТ при опухоли вульвы из клеток Меркеля
Добавил пользователь Alex Обновлено: 21.01.2026
Рак Меркеля вульвы - это редкая агрессивная злокачественная опухоль, поражающая наружные женские гениталии. Проявляется быстро увеличивающимся безболезненным узлом красноватой окраски в толще или на поверхности кожи половых губ. Диагноз устанавливается на основании опроса пациентки, данных визуального осмотра, биопсии. Отличить рак Меркеля от других видов карциномы можно лишь с применением иммуногистохимического метода исследования. Лечение комбинированное, включает хирургическую операцию, лучевую терапию. Иногда назначаются противоопухолевые препараты.
Общие сведения
Рак Меркеля вульвы - злокачественная нейроэндокринная опухоль дермы, образованная клетками, которые сходны с «осязательными» эпидермальными, впервые описаны немецким морфологом Фридрихом Зигмундом Меркелем в 1875 году. Зафиксированы упоминания о нескольких десятках случаев этой карциномы, с каждым годом заболевание регистрируется всё чаще, что связано с внедрением современных методов диагностики. Болезни наиболее подвержены женщины европеоидной расы 50-70 лет. Рак Меркеля отличается от других форм кожных карцином быстрым местным ростом и ранним метастазированием.
Причины
Этиопатогенез рака Меркеля вульвы изучен мало. Считается, что инициацию развития новообразования может провоцировать как один, так и сразу несколько неблагоприятных факторов. Основными причинами возникновения заболевания считаются:
- Полиомавирусная инфекция. У 80% больных из неоплазии выделяют полиомавирус человека 5 (полиомавирус клеток Меркеля). Вирус не влечёт развития инфекции, сопровождаемой видимыми проявлениями, но его ДНК встраивается в клеточный геном, что приводит к злокачественной трансформации.
- Угнетение иммунной системы. Выраженное ослабление иммунного ответа, чаще связано с тяжёлым хроническим заболеванием, ВИЧ-инфекцией, приёмом иммуносупрессоров. У женщин с вирусом иммунодефицита риск неоплазии повышен в 13 раз, у пациенток после трансплантации - десятикратно.
- Наличие другой онкопатологии. Злокачественное новообразование другого вида и локализации увеличивает вероятность заболевания за счёт возможных общих этиологических факторов, нарушения иммунной реакции, патологических изменений кожи, связанных с противоопухолевой терапией. Так, при хроническом лимфолейкозе карцинома Меркеля выявляется в 30-50 раз чаще.
Провоцирующие факторы связаны друг с другом, ослабление иммунной реакции влечёт онкогенную активацию полиомавируса. К другим предрасполагающим условиям злокачественной трансформации клеток относятся постоянное травмирование кожи (например, при ношении тесного синтетического нижнего белья), избыточное воздействие ультрафиолета (пристрастие к загару без купальника).
Патогенез
В современной онкогинекологии наиболее распространена вирусная теория развития рака Меркеля. Заражение полиомавирусом чаще происходит у детей и подростков, пути передачи и риски точно не установлены. Далее вирус элиминируется или десятилетиями латентно существует в организме. Возникновению рака предшествует мутация вирусной ДНК под воздействием неблагоприятных факторов, её интеграция в геном клеток хозяина.
Следствием объединения становятся хромосомные аномалии и генные мутации поражённых клеток, влияющие на подавление апоптоза, бесконтрольное деление. Ранее из-за фенотипического сходства считалось, что рак происходит непосредственно из клеток, открытых Меркелем. Однако здоровые меркелевы клетки являются частью эпидермиса, а опухолевые поражают дерму и более глубокие слои, но не эпидермальный.
Этот факт, а также некоторые отличия химического состава и разнообразные варианты дифференцировки (железистая, плоскоклеточная, меланоцитарная) опухолевых клеток позволили предположить происхождение рака Меркеля из стволовых клеток. Источником карциномы являются полипотентные клетки дермы, приобретающие фенотип и специализацию нейроэндокринных при злокачественной трансформации.
Классификация
Для оценки локального поражения, возможного вовлечения регионарных лимфатических узлов и отдалённых органов используется международная классификация TNM. Степень тяжести заболевания определяется стадией:
- I стадия (T1Nx-0M0). Характеризуется местным процессом без вовлечения отдалённых органов, отсутствием видимых метастазов в регионарные лимфоузлы, размером очага не более 2 см. Стадия IA устанавливается только после гистологического подтверждения интактности лимфоузлов. Без морфологического исследования распространение соответствует IA.
- II стадия (T2-3Nx-0M0 и T4N0M0). Стадии IIA-B отличаются от IA-B только размером первичного рака (более 2, но менее 5 см). На стадии IIС размер первичного очага более 5 см, регионарные лимфоузлы и дистантные органы не поражены.
- IIIстадия(T0-4N1a,b-2M0). Характеризуется любым размером опухоли, отсутствием отдалённых метастазов, поражением регионарных лимфоузлов. На стадии IIIA имеются микроскопические метастазы (определяются при гистологическом исследовании удалённого узла), на стадии IIIB - макроскопические, видимые на УЗИ и КТ.
- IVстадия (T0-4N0-2M1). Диагностируется при наличии отдалённых метастазов при любом размере первичной неоплазии и состоянии регионарных лимфоузлов. Отдалённые метастазы в лимфоузлы, кожу, мягкие ткани обозначают M1a, лёгкие - M1b, иные органы - M1c.
Буквенные (A, B, C) градации стадий влияют на прогноз - повышение распространённости процесса на одну такую «ступень» снижает показатель пятилетней выживаемости на 2-5%. В отличие от прочих видов карцином, гистологическое определение степени злокачественности в диагностике неоплазии не предусмотрено.
Симптомы
Рак Меркеля проявляется в виде плотного безболезненного округлого узелка в области кожи лобка, вульвы. Кожа над образованием гладкая, иногда с видимым сосудистым рисунком. Цвет может варьироваться от розового до красного и красно-фиолетового. У двух третей больных опухоль представлена единичным узлом, у остальных пациентов рядом присутствуют сателлиты (дочерние или первично множественные узелки).
Размеры новообразования чаще не превышают 2 см, в 35% случаев опухоль продолжает расти и может достигать 20 см. Её контуры ровные, структура однородная. Единственным видимым свидетельством злокачественного характера неоплазии зачастую является лишь быстрый рост - в течение трёх месяцев возможно двукратное и более увеличение.
Осложнения
Наиболее опасное осложнение новообразования - метастазы, распространяющиеся по лимфатической и кровеносной системе. Обнаруживаются у 65-85% больных, на момент первичной диагностики регистрируются у 15% пациенток. Частота метастатических поражений различной локализации при этой форме рака: отдалённых участков кожи - до 30%, лёгких - 10-23%, головного мозга - 18%, костей - 10-15%, печени - 13%.
У 20% больных первичная опухоль (обычно внушительных размеров) изъязвляется, подвергается некротическому распаду. Это создаёт благоприятные условия для развития гнойно-септических осложнений, затрудняет нахождение женщины в социуме, пагубно влияет на семейные отношения ввиду неприятного запаха, постоянного подтекания сукровицы и гноя. При распаде рака нередки кровотечения из повреждённых сосудов, ослабляющие пациентку.
Диагностика
Установление диагноза рака Меркеля вульвы затруднено. Клинически развитие неоплазии больше напоминает доброкачественный процесс, правильный диагноз выставляется только 1% пациенток с нейроэндокринной карциномой кожи половых органов. Обследование проводится под руководством онкогинеколога или хирурга-онколога, обязательно включает:
- Общий осмотр. В ходе осмотра и пальпации наружных гениталий врач обнаруживает образование на коже вульвы. Заподозрить в нём рак Меркеля можно по быстрому росту опухоли, бессимптомному течению, данным анамнеза (возрасту более 50 лет, иммуносупрессии, сопутствующему лимфолейкозу).
- Лабораторная диагностика. Образец, взятый из опухолевого очага, подвергают гистологическому и иммуногистохимическому исследованию. Первое позволяет определить злокачественную природу опухоли, второе - выяснить её генотип и установить окончательный диагноз.
Для выявления регионарных и отдалённых макрометастазов назначают сцинтиграфию костей, УЗИ лимфоузлов, органов брюшной полости и малого таза, КТ грудной клетки и головы. Патологию дифференцируют с доброкачественными (дерматофибромой, липомой, атеромой) и другими злокачественными (беспигментной меланомой, плоскоклеточным раком низкой дифференцировки, метастазом мелкоклеточной карциномы лёгких) образованиями.
Лечение рака Меркеля
Поскольку карцинома данного типа мало распространена и слабо изучена, единых стандартов ее лечения не существует. Характер терапии соответствует особенностям неоплазии - интенсивный, агрессивный. Основным методом является хирургическая операция, которую нередко сочетают с лучевой терапией. Противоопухолевые препараты применяют реже.
Консервативная терапия
В настоящее время в лечении рака Меркеля вульвы наряду с хирургической операцией используются как классические (лучевая терапия, химиотерапия), так и новые перспективные методы лечения, которые избирательно действуют на опухоль при минимальном влиянии на здоровые ткани. Достоинства и недостатки первых уже хорошо известны, последние детально изучаются, из них неплохо зарекомендовала себя фотодинамическая терапия.
- Лучевая терапия. Чаще назначается в качестве дополнения к операции для облучения послеоперационного рубца. Опухоль обладает высокой чувствительностью к ионизирующему излучению, поэтому радиотерапия может применяться как самостоятельный метод лечения поражённых сторожевых лимфоузлов и даже первичного очага.
- Химиотерапия. Карцинома из клеток Меркеля относительно резистентна к противоопухолевым препаратам, к тому же последние плохо переносятся возрастными пациентками, способны вызывать снижение чувствительности к последующему лучевому лечению. Поэтому химиотерапию назначают при невозможности иссечения или облучения рака, например, из-за обширного местного распространения.
- Фотодинамическая терапия. Заключается в избирательном накоплении фотосенсибилизирующего препарата раковыми клетками и их последующем разрушении под воздействием лазерного луча. Метод признан эффективным, недавно вошёл в протоколы терапии рака Меркеля в США и странах Европы. В России недостаточно доступен из-за высокой стоимости лечения.
Хирургическое лечение
Хирургическая операция является ведущим методом лечения рака Меркеля вульвы. При обнаружении этого вида карциномы выполняется широкое (с отступом не менее 2,5-3 см от краёв) иссечение опухоли. При вовлечении регионарных лимфоузлов резекция первичного очага дополняется лимфодиссекцией. После удаления неоплазии выполняется гистологическое исследование среза.
Широкое иссечение может быть единственным радикальным методом лечения на начальных стадиях новообразования без регионарного распространения. При наличии опухолевых клеток в краях резекции хирургическое вмешательство обязательно дополняют лучевой терапией. Удаление опухоли показано и в терминальной стадии - при её распаде. В этом случае выполняется санитарная (нерадикальная) операция с целью повышения качества жизни.
Прогноз и профилактика
Рак Меркеля вульвы агрессивнее таких же опухолей иной локализации. Прогноз зависит от стадии заболевания: пятилетний порог выживаемости после лечения удаётся преодолеть 60-80% пациенток с I стадией карциномы (на IA стадии этот показатель выше на 20%, чем при IB) и 8% на последней стадии. На исход лечения влияет возможность устранения иммунодефицитного состояния - известен случай спонтанного разрешения карциномы Меркеля на фоне успешной терапии ВИЧ.
Для предупреждения опухоли следует своевременно лечить общие заболевания, не злоупотреблять загаром, носить удобное бельё. Вторичная профилактика заключается в ранней диагностике первичной опухоли (необходима онкологическая настороженность врача, тщательное обследование кожных покровов у пациенток группы риска) и пожизненном диспансерном наблюдении больных для выявления рецидивов, вероятность которых составляет 30%.
Рак Меркеля вульвы
МКБ-10
Общие сведения
Причины
Патогенез
Классификация
Симптомы
Осложнения
Диагностика
Лечение рака Меркеля
Прогноз и профилактика
1. Карцинома Меркеля: клиника, диагностика и лечение / Коровин С.И., Колесниченко В.О. , Кукушкина М.Н., Паливец А.Ю., Остафийчук В.В.// Клиническая Онкология - 2014 - №1 (13).
2. Опухоли женской репродуктивной системы с фенотипом клеток Меркеля / Никогосян С.О., Такибова Т.Ш., Кузнецов В.В., Анурова О.А. // Российский онкологический журнал - 2016 - 21 (4).
Рак вульвы - симптомы и лечение
Что такое рак вульвы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ильина Антона Алексеевича, онколога-гинеколога со стажем в 13 лет.
Над статьей доктора Ильина Антона Алексеевича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Рак вульвы — это злокачественная опухоль, которая поражает женские наружные половые органы: большие и малые половые губы, клитор и преддверие влагалища.
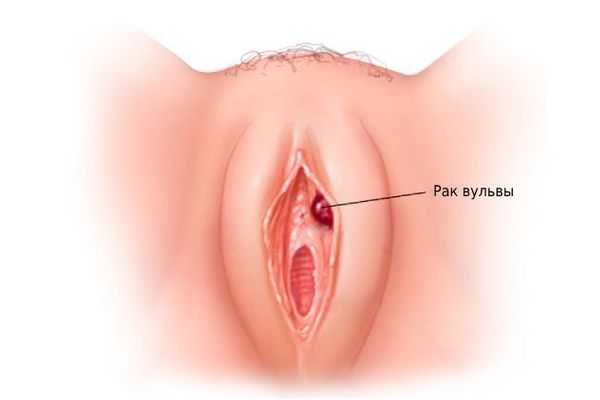
Заболевание развивается медленно: от предрака (дисплазии) до рака вульвы проходит несколько лет. К первым симптомам относятся зуд и боли, реже кровянистые выделения. Если своевременно обратиться к врачу, то зачастую прогноз благоприятен.
Распространённость
Рак женских наружных половых органов — заболевание пожилого и старческого возраста. В основном им страдают женщины старше 65 лет. С увеличением продолжительности жизни становится больше пожилых людей и, как следствие, растёт уровень заболеваемости раком.
Факторы риска
В 2017 году пик заболеваемости раком вульвы приходился на 75-79 лет. За последние 30 лет болезнь стала вдвое чаще встречаться среди молодых женщин. Причиной этого послужило распространение вируса папилломы человека (ВПЧ). Папилломавирус передаётся половым путём и является одним из основных факторов, запускающих развитие болезни.
Выявлено более 200 видов ВПЧ, но по-настоящему опасны лишь 16, 18 и 33 типы. Риск развития дисплазии вульвы зависит от типа ВПЧ:
- 16 тип — риск составляет 77,3 %;
- 33 тип — 10,6 %;
- 18 — 2,5 % [2] .
Прочие факторы риска:
- ;
- иммунодефицитные состояния;
- дисплазия и склероатрофический лишай, или крауроз (истончение и сухость кожи вульвы с зудом и болями);
- генетические мутации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
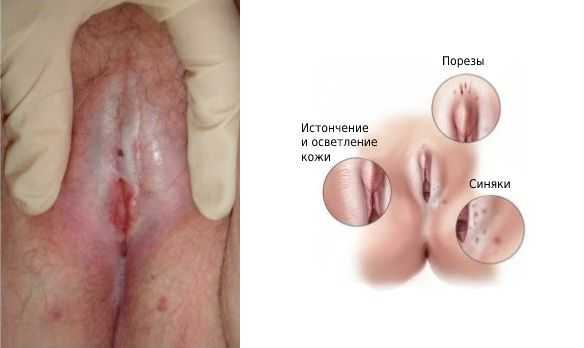
Симптомы рака вульвы
При раке вульвы развивается опухоль, которую пациентки часто выявляют самостоятельно при ощупывании.
С развитием заболевания возникают следующие симптомы:
- продолжительные зуд и/или жжение в области вульвы;
- кровотечения, не связанные с менструацией;
- изменение цвета участка вульвы — побледнение, покраснение или потемнение;
- изменение рельефа кожи — сыпь, узелки, бородавки, язвы и истончение;
- боль, которая появляется или усиливается при половом акте и мочеиспускании;
- при метастазах опухоли в паховые лимфоузлы — боль в этих областях [3] .
Вышеперечисленные признаки — основание для визита к врачу. Однако на ранних стадиях, в первые несколько лет, симптомы могут отсутствовать или быть незначительными.
Патогенез рака вульвы
Изменения, предшествующие развитию рака вульвы, схожи с таковыми при раке шейки матки. Злокачественная опухоль развивается постепенно, проходя стадии от предрака (дисплазии) до инвазивного рака.
Дисплазия — собирательное понятие. Для каждого органа оно имеет специфическую терминологию. Для вульвы — это "вульварная интраэпителтальная неоплазия".
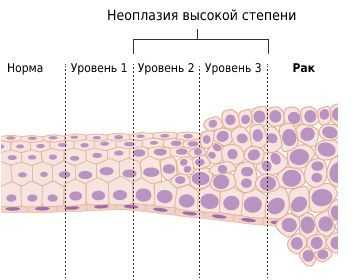
Выделяют два патогенетических пути развития рака вульвы:
- ВПЧ-опосредованный. После внедрения ДНК папилломавируса в клетку человека начинают выделяться онкобелки Е6 и Е7. Они подавляют белок p53, который в норме запускает механизм запрограммированной клеточной гибели и препятствует развитию злокачественных опухолей.
- Генетический. У пациентов с опухолями часто встречаются мутации в генах ТР53, PTEN и ADKN2A. Предполагается, что эти нарушения играют важную роль в развитии рака [4] .
На последних стадиях рака вульвы появляются метастазы — вторичные очаги злокачественной опухоли. Рак вульвы чаще всего метастазирует по лимфатическим каналам, поражая лимфатические узлы. Сперва страдают пахово-бедренные лимфоузлы, затем тазовые и парааортальные (находящиеся рядом с аортой). Такая последовательность объясняется направлением тока лимфатической жидкости — снизу вверх.
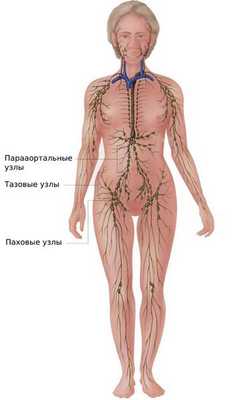
Однако метастазы возникают не сразу. Реже других метастазируют опухоли размером менее 2 см и/или расположенные вне клитора [5] .
Классификация и стадии развития рака вульвы
Гистологически, то есть по виду клеток, выделяют следующие виды рак вульвы:
- Эпителиальные опухоли вульвы:
- плоскоклеточный рак;
- аденокарцинома, включая болезнь Педжета;
- базальноклеточная карцинома;
- карцинома Меркеля.
- Неэпителиальные опухоли:
- саркома; .
Чаще всего врачи сталкиваются с плоскоклеточным раком вульвы, его доля составляет более 90 % [7] . Причина высокой распространённости связана с тем, что именно плоский эпителий покрывает вульву.
Для болезни Педжета характерно менее агрессивное течение и относительно благоприятный прогноз. Опухоль развивается из железистых клеток и чаще проявляется изменённым рельефом кожи с включением белых пятнышек на фоне покраснения.
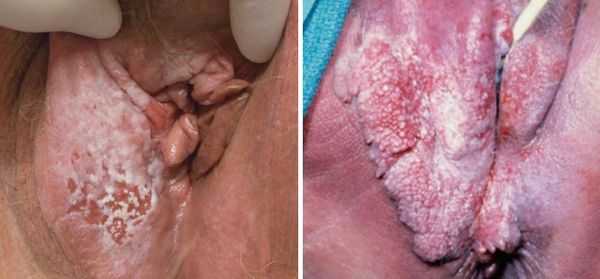
Стадии заболевания
Стадия рака — основной фактор для выбора тактики лечения. Первая классификация была разработана в 1932 году и с тех пор неоднократно менялась.
Онкологи применяют две системы стадирования рака:
Чтобы установить стадию, в обеих системах рассматриваются следующие признаки:
- размер опухоли (tumor);
- наличие или отсутствие опухоли в лимфатических узлах (node);
- наличие или отсутствие метастазов опухоли (metastasis).
Исходя из сочетания этих факторов, выделяют четыре стадии. Чем она меньше, тем лучше прогноз.
Сейчас онкогинекологи применяют классификацию рака вульвы восьмого пересмотра. Она может показаться усложнённой, но такое подробное деление основано на эпидемиологических исследованиях.
Стадирование рака вульвы
Рак обычно стадируется дважды. Первый раз — до лечения, такое стадирование называют клиническим. Повторно стадию рака определяют после операции — патологоанатомическое исследование. Оно считается окончательным и более точным. Со временем опухоль может расти или распространятся на органы, в которых её раньше не было, а также появиться повторно после полного излечения. В этом случае однажды установленная стадия уже не будет меняться.
Осложнения рака вульвы
Осложнения рака вульвы зачастую возникают на поздних стадиях. Основное из них — кровотечение из опухоли. Сильные кровянистые выделения — повод незамедлительно обратиться за медицинской помощью, самостоятельно они останавливаются крайне редко.
Следующая группа осложнений связана с распространением опухоли. Рак растёт бесконтрольно и со временем выходит за пределы вульвы: прорастает во влагалище, уретру и прямую кишку, т. е. метастазирует. Это может приводить к нарушению стула и мочеиспускания.
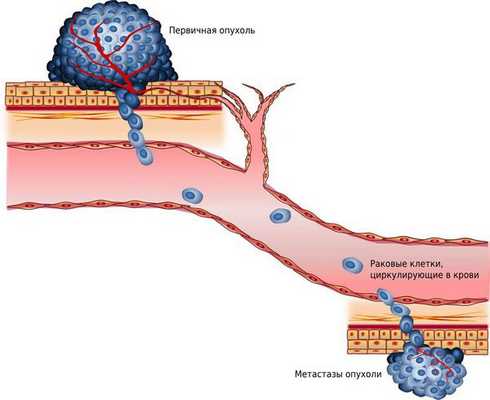
При распаде опухоли к заболеванию может присоединиться инфекция, поскольку соблюдать стерильность вблизи влагалища и прямой кишки затруднительно из-за анатомических особенностей [7] . Присоединение инфекции приводит к развитию воспаления, требующего санации и назначения антибактериальной терапии. Без лечения может развиться сепсис — проникновение в кровь различных микроорганизмов и их токсинов.
Диагностика рака вульвы
Сбор анамнеза и осмотр
На приёме доктор уточнит наличие факторов риска, спросит о симптомах и их длительности. Далее врач проведёт гинекологический осмотр и проверит состояние наружных и внутренних половых органов.
При больших размерах опухоли осмотр зеркалом может причинять боль. С одной стороны, он необходим для осмотра шейки матки, взятия мазков на онкоцитологию и ВПЧ — встречаются случаи сочетания рака вульвы и патологии шейки матки. С другой стороны, от осмотра в зеркалах можно отказаться, если это вызывает сильный дискомфорт: данный этап не критичен для назначения лечения.
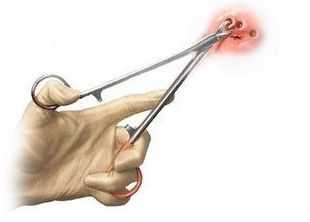
Биопсия
Единственным способом, позволяющим достоверно поставить диагноз "рак вульвы", является биопсия — забор фрагмента опухоли (4-5 мм) для гистологического исследования. Биопсию проводят методами радиоволновой хирургии, электрохирургии или специальным инструментом — конхотомом.
Чтобы установить стадию заболевания и выбрать тактику лечения при подтверждённом диагнозе, потребуются дополнительные тесты.
МРТ и КТ
Магнитно-резонансная томография (МРТ) — это самый точный метод исследования органов малого таза. МРТ позволяет оценить размер и локализацию опухоли, а также определить состояние лимфатических узлов. Для диагностики органов брюшной полости и грудной клетки применяют компьютерную томографию (КТ).
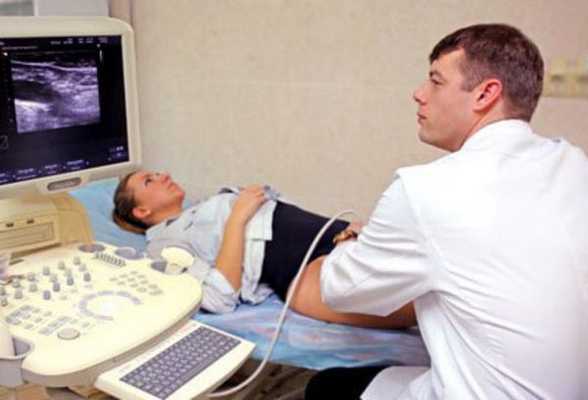
УЗИ лимфоузлов
При диагностике важно уточнить состояние лимфатических узлов: метастазы в них значительно снижают выживаемость и влияют на тактику лечения [8] [9] .
Рецидивы в паховых областях по сравнению с локальными имеют худший прогноз и плохо лечатся, смертность достигает 75 % [10] . Состояние пахово-бедренных лимфоузов оценивают с помощью ультразвукового исследования (УЗИ). Метод безопасен, и его точность составляет 95 % [11] .
Дифференциальная диагностика
Рак вульвы следует отличать от крауроза, дисплазии и доброкачественных образований, таких как бородавки и кондиломы. С постановкой диагноза сложностей обычно не возникает — осмотр онкогинеколога и биопсия позволяют сделать это безошибочно.
Лечение рака вульвы
Рак вульвы лечат хирургически, лучевой терапией и химиотерапией, а также комбинацией этих методов. В большинстве случаев от момента постановки диагноза до начала лечения проходит около 2-4 недель.
Операция при раке вульвы — это основной и самый эффективный метод. В начале ХХ века большинство женщин с установленным диагнозом "рака вульвы" погибали. Выживаемость после хирургического иссечения опухоли составляла менее 25 %. Первые попытки увеличить продолжительность жизни за счёт более радикальной операции были предприняты в 1912 году [12] .
Новая методика включала удаление вульвы, паховых и тазовых лимфатических узлов и позволила увеличить пятилетнюю выживаемость до 74 %. Однако подобные операции часто сопровождались осложнениями, у выживших значительно ухудшалось качество жизни и снижалась сексуальная функция.
Сегодня при планировании лечения учитываются многие факторы. В некоторых случаях пахово-бедренные лимфоузлы можно не удалять: опухоли на начальных стадиях лечат, выполняя широкое иссечение, или гемивульвэктомию. При операции разрез проходит по здоровой коже на расстоянии не менее 10 мм от опухоли, вместе с которой удаляется и подлежащая жировая клетчатка.
При более обширном распространении опухолевого процесса выполняют вульвэктомию — полное удаление вульвы вместе с подлежащей жировой клетчаткой. Чтобы закрыть образовавшийся дефект, окружающие ткани сшивают и проводят пластику. При удалении больших опухолей может потребоваться вмешательство пластического хирурга. Для пластики используется фрагмент кожи с подлежащей жировой клетчаткой, взятый, например, с бедра.
При опухолях размером от 2 см и инвазии более 1 мм паховые лимфатические узлы удаляются. Это необходимо из-за высокого риска их метастатического поражения, а УЗИ и МРТ не способны показать микроскопические метастазы в них. Такая операция называется лимфодиссекцией. Она позволяет определить тактику дальнейшего лечения, но значительно увеличивает риск послеоперационных осложнений.
Чтобы уточнить, необходима ли лимфодиссекция, применяют метод определения сигнальных лимфатических узлов. Сигнальным называют лимфоузел, стоящий первым на пути тока лимфы от опухоли. Для его поиска перед операцией тонкой иглой в область вокруг опухоли вводится радиоактивный препарат. Его дозировка очень маленькая и не вредит организму. При операции сигнальный лимфоузел обнаруживают специальным аппаратом, улавливающим радиоактивное излучение.
Обнаруженные сигнальные лимфоузлы удаляются и отправляются на срочное гистологическое исследование. Если опухолевые клетки в них отсутствуют, то операция завершается, если нет, то пахово-бедренные лимфоузлы придётся удалить.
Осложнения после операции
Самые распространённые осложнения после хирургического лечения рака вульвы:
- несостоятельность и/или инфицирование послеоперационной раны;
- лимфорея — истечение лимфатической жидкости в операционную рану, может приводить к образованию кист и расхождению раны;
- лимфостаз — застой лимфатической жидкости в тканях ног.
Частота таких осложнений достигает 30-70 % [14] [15] [16] .
Лучевая терапия и химиотерапия менее эффективны, чем хирургическое лечение. Их применяют, когда нельзя провести операцию.
Прогноз. Профилактика
Для оценки прогноза в онкологии применяется термин "пятилетняя выживаемость". С его помощью пациентов с конкретной стадией заболевания сравнивают с людьми из общей популяции. Например, пятилетняя выживаемость 90 % означает, что у таких пациентов шанс прожить пять лет составляет 90 % по сравнению со здоровыми людьми.
Показатели пятилетней выживаемости при раке вульвы:
- локализованная форма — 86 %;
- метастазы в пахово-бедренные лимфоузлы — 53 %;
- метастазы за пределы пахово-бедренных лимфоузлов — 19 % [16] .
Профилактика
Предотвратить развитие рака вульвы поможет вакцинация против вируса папилломы человека. Регулярное посещение гинеколога позволит выявить заболевание на ранней стадии.
При появлении первых симптомов следует немедленно обратиться к доктору — только он сможет поставить точный диагноз и назначить правильное лечение.
Без специализированной терапии рак вульвы неизбежно прогрессирует и со временем приведёт к гибели пациентки.
Рак вульвы
Вульва — это наружная часть женских половых органов, которая представлена преддверием влагалища, большими и малыми половыми губами, клитором. В этой области могут возникать злокачественные опухоли. Чаще всего они поражают клитор, внутреннюю поверхность больших половых губ и малые половые губы.
Причины и факторы риска рака вульвы
В настоящее время ученым известно два механизма возникновения рака вульвы. У молодых женщин (особенно у курящих) чаще всего встречаются опухоли, связанные с инфицированием вирусом папилломы человека. Вероятно, проникая в клетку, возбудитель может вызывать изменения в генах, которые приводят к производству аномальных белков и, как следствие, бесконтрольному размножению клеток.
У женщин старше 55 лет чаще всего нет инфекции ВПЧ, но у них обнаруживается мутация в гене p53, который играет важную роль в предотвращении онкологических заболеваний.
Помимо папилломавирусной инфекции, известны и другие факторы риска рака вульвы:
- Возраст. На женщин младше 50 лет приходится менее 20% случаев, а на женщин старше 70 лет — более 50%.
- Курение. Традиционно воздействие табачного дыма принято связывать с повышенным риском рака легких. Но на самом деле курение повышает риск многих онкологических заболеваний.
- ВИЧ-инфекция. Вирус иммунодефицита ослабляет защитные силы организма и повышает риск инфицирования ВПЧ.
- Интраэпителиальная неоплазия вульвы. Является предраковым заболеванием. В области вульвы появляются аномальные клетки, поначалу они находятся в поверхностных слоях кожи, но со временем могут трансформироваться в рак.
- Диагностированный рак шейки матки. При этом имеется повышенный риск рака вульвы.
Классификация рака вульвы
Наиболее распространенный тип рака вульвы — плоскоклеточная ороговевающая карцинома. Как правило, она развивается у пожилых женщин (старше 55 лет). Реже встречаются бородавчатые и базалоидные (как правило, у молодых женщин), поверхностные плоскоклеточные карциномы.

В 8% случаев злокачественные опухоли вульвы представлены аденокарциномами, которые происходят из железистых клеток. Как правило, они развиваются в бартолиновых железах. Эти железы расположены в толще больших половых губ, они увлажняют влагалище во время половых актов. Нередко опухоли бартолиновых желез ошибочно принимают за кисты. Иногда аденокарциномы развиваются из клеток потовых желез, которые находятся в области наружных женских половых органов.
В редких случаях в области вульвы встречаются базальноклеточные карциномы (разновидность рака кожи).
В 6% случаев в области вульвы встречаются меланомы — злокачественные опухоли, которые происходят из клеток, продуцирующих пигмент меланин. Такая локализация для меланомы не совсем характерна, чаще она возникает на открытых участках кожи, на которые воздействуют солнечные лучи.
Классификация рака вульвы по стадиям:
- 1 стадия: при 1 стадии опухоль, которая растет в пределах вульвы и не поражает соседние органы, лимфатические узлы.
- 2 стадия: при 2 стадии опухоль, которая проросла в соседние структуры, такие как мочеиспускательный канал, влагалище, анус.
- 3 стадия: на 3 стадии опухоль, при которой раковые клетки распространились в лимфатические узлы.
- 4 стадия: при 4 стадии рака вульвы поражение лимфатических узлов более выраженное по сравнению с 3 стадией, наблюдается прорастание опухоли в верхнюю часть мочеиспускательного канала, влагалища, в мочевой пузырь, прямую кишку, кости таза, наличие отдаленных метастазов.
Стадия опухоли определяет подходы к лечению и дальнейший прогноз.
Как кодируется рак вульвы в МКБ 10?
В Международной Классификации Болезней для рака вульвы предусмотрены следующие коды:
D07.1 — «рак на месте».
C51 — злокачественные новообразования вульвы:
C51.0 — рак большой половой губы.
C51.1 — рак малой половой губы.
C51.2 — рак клитора.
C51.8 — рак вульвы, который выходит за границы вышеперечисленных структур.
C51.9 — рак вульвы неуточненной локализации.
Предраковые изменения и ранние стадии рака вульвы могут не иметь симптомов. Когда опухоль прорастает глубже, и раковые клетки начинают распространяться в лимфатические узлы, практически у всех женщин возникают некоторые проявления:
- Участок кожи в области вульвы, который отличается от окружающей здоровой ткани: он может быть светлее или темнее, иметь красноватый или розовый цвет.
- На коже появляется уплотнение, бляшка, бородавка, язвочка.
- Возникает зуд, жжение, боли.
- Многих женщин беспокоят кровотечения из влагалища вне месячных.
Чаще всего эти симптомы вызваны не онкологическим заболеванием. Но всегда есть небольшая вероятность того, что это рак.
Аденокарцинома, которая развивается из бартолиновой железы, выглядит как образование в области половых губ, которое можно прощупать. Аналогичными симптомами проявляется киста.
Основной метод диагностики рака вульвы — биопсия. Изучение образца тканей под микроскопом помогает с высокой точностью отличить доброкачественное образование от злокачественного. Для того чтобы понять, из какого места брать ткани, врач осматривает вульву с помощью кольпоскопа, обрабатывает кожу раствором уксусной кислоты или толуидинового синего: в результате патологические очаги становятся более заметны.
По показаниям (если опухоль большая, и есть подозрение, что она распространилась за пределы вульвы) назначают другие методы диагностики:
- Эндоскопическое исследование мочевого пузыря и прямой кишки.
- КТ и МРТ помогают обнаружить очаги опухолевого роста в лимфатических узлах, различных органах.
- Рентгенографию грудной клетки проводят для поиска метастазов в грудной клетке.
- ПЭТ-сканирование — эффективный метод поиска отдаленных метастазов.

При раке вульвы прибегают к классической триаде лечения в онкологии: хирургии, химиотерапии и лучевой терапии. Основным фактором, определяющим лечебную тактику, является тип и стадия опухоли. При облучении рака вульвы врач принимает во внимание возраст женщины, ее общее состояние здоровья и сопутствующие заболевания.
Хирургическое лечение рака вульвы
Хирургия — основной метод лечения рака вульвы. Во время операции врач старается полностью удалить опухолевую ткань, при этом сохранив эстетичный внешний вид половых органов, нормальную эвакуацию мочи и стула (это особенно важно, когда опухоль находится близко к мочеиспускательному каналу и анусу). В зависимости от стадии, прибегают к одному из следующих вариантов хирургических вмешательств:
- Локальное иссечение опухоли. Возможно на ранних стадиях. Хирург иссекает опухоль и примерно 1,3 см окружающих тканей, подкожной жировой клетчатки. Удаленную ткань отправляют в лабораторию для микроскопии. На краях разреза не должно быть обнаружено опухолевых клеток (отрицательный край резекции) — это будет говорить о том, что опухоль удалена полностью, и в организме, скорее всего, больше не осталось раковых клеток.
- Вульвэктомия. Хирург удаляет всю вульву или ее большую часть. Существуют разные варианты вульвэктомии. В одних случаях после операции удается сохранить нормальный внешний вид половых органов, у некоторых женщин впоследствии приходится прибегать к реконструктивно-пластической хирургии.
- Эвисцерация (экзентерация) таза — наиболее сложная и травматичная операция, ее проводят, если рак распространился на тазовые органы. Удаляют мочевой пузырь, нижнюю часть толстой и прямую кишку, матку вместе с шейкой и влагалищем. Объем вмешательства зависит от того, куда успела прорасти опухоль.
- Удаление лимфатических узлов. Раньше оно проводилось всегда — на всякий случай, так как хирург не мог точно знать, распространились ли опухолевые клетки в ближайшие лимфатические узлы. В настоящее время есть возможность проводить сентинель-биопсию — исследование лимфатического узла, который находится первым на пути оттока лимфы от опухоли. Если в нем нет раковых клеток, то не имеет смысла удалять остальные лимфоузлы.
Иногда, если после операции высок риск рецидива, хирургическое лечение сочетают с курсом лучевой терапии и химиотерапии.
Химиотерапия при раке вульвы
В настоящее время не существует четких однозначных схем химиотерапии при раке вульвы. Тем не менее, противоопухолевые препараты могут принести пользу в следующих случаях:
- До операции химиотерапию применяют в сочетании с лучевой терапией. Вместе они помогают уменьшить опухоль и облегчить ее удаление.
- Химиопрепараты назначают при рецидивах рака вульвы после хирургического лечения.
Лучевая терапия при раке вульвы
Лучевую терапию применяют при раке вульвы в следующих случаях:
- До операции в сочетании с химиотерапией. Это помогает уменьшить опухоль, перевести неоперабельный рак в операбельный.
- После операции для профилактики рецидива.
- Лучевую терапию можно использовать в качестве единственного метода лечения при поражении паховых и тазовых лимфоузлов.
- Ее применяют отдельно или в сочетании с химиотерапией для лечения женщин, которым противопоказано хирургическое вмешательство.
Прогноз при раке вульвы
Сколько живут при раке вульвы? Даже если лечение проведено успешно, и наступила ремиссия, в будущем у женщины сохраняется риск рецидива рака. Поэтому все пациентки нуждаются в длительном, в течение нескольких лет, наблюдении. Прогноз оценивают по пятилетней выживаемости — показателю, который демонстрирует процент выживших женщин в течение 5 лет после того, как был установлен диагноз. Этот показатель зависит от стадии рака и от того, насколько он распространился за пределы вульвы:
- При местном раке, который находится в пределах вульвы (соответствует стадии I и II), 5-летняя выживаемость составляет 86%.
- При региональном раке, когда опухолевые клетки распространились в лимфоузлы и соседние органы (соответствует стадиям III и IVA) — 54%.
- При распространенном раке, когда имеются отдаленные метастазы (соответствует стадии IVB) — 16%.
Можно ли предотвратить рак вульвы?
Основные меры профилактики рака вульвы сводятся к предотвращению инфицирования вирусом папилломы человека. Нужно ограничить количество половых партнеров (в идеале он должен быть один), пользоваться презервативами. От опасных штаммов ВПЧ эффективно защищает вакцина.
Так как рак вульвы чаще встречается среди курящих женщин, эффективной мерой профилактики является отказ от вредной привычки.
Даже если женщина ведет абсолютно «правильный» образ жизни, это еще не гарантирует того, что она не заболеет. Поэтому важна ранняя диагностика, нужно регулярно посещать гинеколога.
Цены на лечение рака вульвы в «Евроонко»
Стоимость лечения рака вульвы зависит от стадии опухоли, объема хирургического вмешательства, от того, нужно ли его дополнить химиотерапией, лучевой терапией, другими видами лечения. В «Евроонко» можно получить помощь на уровне ведущих западных онкологических центров, но по более низкой цене.
Прием онколога-гинеколога — 6 900 р.
Фотодинамическая терапия — от 170 т.р (рассчитывается в зависимости от веса пациента).
Солидный рак
Опухоли — это патологические образования, которые образуются из-за нарушения роста и дифференцировки клеток. Они могут развиваться практически из любой ткани: эпителиальной, нервной, соединительной, кроветворной и др. В зависимости от того, из какой ткани развилось новообразование выделяют солидные опухоли и гемобластозы.
К группе гемобластозов относят лейкозы, лимфомы и миеломы. Их особенностью является повсеместное распространение по организму, без образования локализованных очагов.
Все остальные опухоли относятся к солидным (от английского solid — твердый). Солидная опухоль - это такая, которая имеет вид разрастаний в виде уплотнений или утолщений. Сам термин «солидный» не является характеристикой, определяющей агрессивность заболевания — он может иметь как высокий, так и низкий уровень злокачественности. Сам термин лишь определяет его состояние.
Еще существует такое понятие, как кистозно-солидное образование - это такое состояние, когда в органе встречаются сразу два типа образований. Одни из них плотные, другие представляют собой кисты - полости, внутри которых находится жидкость или другое содержимое. Например, пациент часто спрашивают, что такое кистозно-солидное образование яичника или щитовидной железы, потому что такие образования выявлены у них во время обследования. Такие изменения не обязательно оказываются злокачественными. В окончательном диагнозе помогает разобраться биопсия и гистологическое исследование ткани.

Солидные опухоли могут быть доброкачественными и злокачественными.
- Доброкачественные опухоли состоят из высокодифференцированных зрелых клеток, растут относительно медленно, не прорастают в окружающие ткани, не дают метастазов и чаще всего не представляют смертельной опасности, за исключением опухолей головного и спинного мозга. Иногда они могут самопроизвольно исчезать. Некоторые доброкачественные опухоли могут озлокачествляться (малигнизироваться) и превращаться в рак.
- Злокачественные солидные опухоли (саркомы, карциномы, глиомы) состоят из низко или умеренно дифференцированных клеток. Они быстро увеличиваются в размерах, прорастают окружающие ткани, разрушая их, а также могут давать метастазы (очаги отсеивания, расположенные вдали от первичного новообразования) и оказывают системное воздействие на организм. Они опасны для здоровья и несут смертельную угрозу. Иногда, как мы упомянули выше, такое образование визуализируется во время обследования как кистозно-солидная опухоль (иногда еще можно услышать термин « солидная киста »).
Кроме того, термин «солидный рак» используется в гистологии. Мироскопически он является разновидностью эпителиальной злокачественной неоплазии. В толще новообразования злокачественные клетки располагаются компактными группами, разделенными прослойками соединительной ткани. Злокачественные клетки не дифференцированы, поэтому такой рак отличается быстрым ростом, ранним метастазированием и склонностью к рецидивированию. В целом, это агрессивная форма неоплазии, которая сложно поддается лечению.
Как диагностируют солидный рак
Методы диагностики солидного рака можно разделить на несколько групп:
Методы, позволяющие обнаружить наличие образования. В некоторых случаях, если солидная опухоль располагается поверхностно, её можно увидеть во время осмотра или пропальпировать. В остальных случаях на помощь приходят методы медицинской визуализации — УЗИ, КТ, МРТ, рентгенологическое исследование, ПЭТ, эндоскопическое исследование и другие. В некоторых случаях обнаружить рак помогают лабораторные анализы, в частности определение онкомаркеров — особых молекул, количество которых повышается при возникновении той или иной формы новообразования.

Методы, позволяющие верифицировать диагноз. Окончательный диагноз можно поставить только после морфологического исследования опухолевой ткани. Для этого фрагмент новообразования изучают под микроскопом после специального окрашивания. В ряде случаев для уточнения диагноза и определения молекулярно-генетического профиля образования проводят дополнительное тестирование, например, иммуногистохимическое исследование, молекулярно-генетическое тестирование. Это позволит подобрать оптимальную схему лечения, учитывая прогностические особенности рака.
После постановки диагноза необходимо определить стадию заболевания. Здесь на помощь приходят методы лучевой диагностики (то же УЗИ, КТ, МРТ), которые позволяют верифицировать размеры рака, его взаимоотношения с рядом расположенными тканями, вовлечение в процесс лимфатических узлов и наличие метастазов.
В каких органах чаще всего развивается солидный рак
Солидный рак может развиться в любом органе, в котором есть эпителиальные ткани. Чаще всего диагностируются опухоли молочной железы, легких, предстательной железы, желудочно-кишечного тракта.
Способы лечения солидного рака
В рамках лечения солидного рака применяются те же подходы, которые используются во всей онкологии. Ключевыми методами является хирургия, лучевая терапия и химиотерапия.
Хирургические операции в онкологии делятся на две большие группы — радикальные и паллиативные.
Радикальные операции
Радикальные вмешательства предполагают полное удаление опухоли в пределах здоровых тканей и зоны возможного метастазирования. Здесь выделяют:
- Типовые операции — удаление ткани пораженного органа в оптимальном объеме для достижения радикальности. Также выполняется необходимая лимфодиссекция.
- Комбинированные радикальные вмешательства — удаляется первично пораженный орган, и проводится частичная резекция соседних органов и тканей, на которые распространился рак.
- Расширенные операции — помимо затронутых органов и стандартных групп лимфатических узлов, на которые распространяется рак, удаляют дополнительные группы лимфатических узлов.
Раньше проведение обширных радикальных операций зачастую приводило к инвалидизации больного. Сейчас же идет тенденция не только к его излечению, но и сохранению приемлемого качества жизни. Поэтому совершенствуются хирургические технологии органосохраняющих методик и реконструктивных операций после удаления рака.
Нерадикальные операции
- Паллиативные вмешательства. Они проводятся при наличии отдаленных метастатических очагов. На первом этапе предполагается удаление первичного опухолевого очага в радикальном объеме. Вторым этапом проводятся попытки лечения метастазов, если это возможно. В целом такие операции не подразумевают полного излечения и проводятся для улучшения состояния больного и облегчения тягостных симптомов.
- Симптоматические паллиативные операции. Они выполняются по жизненным показаниям, при развитии осложнений рака. Ликвидации опухоли они не предусматривают и направлены восстановление жизненно важных функций, например, дыхания, отведение кишечного содержимого, возобновление пассажа желчи, остановку кровотечения и др.
Лучевая терапия
Лучевая терапия предполагает использование ионизирующего излучения в дозировках, приводящих к гибели раковых клеток. Все методы можно разделить на три большие группы — дистанционная лучевая терапия, контактная лучевая терапия и системная лучевая терапия.
При дистанционной лучевой, терапии источник ионизирующего излучения находится за пределами тела пациента на определенном расстоянии. При таком лечении используется сложное высокотехнологичное оборудование, которое генерирует определенный вид ионизирующего излучения (ИИ). При помощи специальных технологий производят распределение его дозы таким образом, чтобы максимально полно облучить рак и минимально затронуть не вовлеченные в процесс ткани.
Контактная лучевая терапия
При контактной лучевой терапии ИИ располагается либо непосредственно возле раковой опухоли, либо в ее толще. Здесь выделяют:
- Аппликационную ЛТ. Таким методом лечатся поверхностно расположенные опухоли, например, рак кожи, рак вульвы или рак влагалища.
- Внутриполостная ЛТ — ИИ вводят в полость полого органа (матка, желудок, мочевой пузырь и др.) с помощью специального аппликатора, заполненного радиоактивным материалом. Таким методом лечится рак полых органов.
- Внутритканевая ЛТ — ИИ вводят непосредственно в раковую опухоль с помощью игл или трубочек, заполненных радиоактивным материалом. Таким методом может лечиться рак простаты, рак тела матки, рак шейки матки, рак желудка и др.
Как правило, контактную лучевую терапию сочетают с дистанционной ЛТ, что позволяет максимально сфокусировать воздействие ионизирующего излучения на раковой опухоли, при этом минимально затронув окружающие ткани.
Системная радионуклидная терапия
Эффективность этого метода лечения основана на том, что опухоли захватывают определенные молекулы и используют их для своего дальнейшего роста. Если на эти молекулы присоединить радиоактивные изотопы, они избирательно накопятся в опухолевой ткани и разрушат ее. Как правило, таким образом проводят лечение отдаленных метастазов.
Химиотерапия при раке
Для лечения рака разработано большое количество химиотерапевтических препаратов. По оказываемому эффекту их разделяют на цитостатические и цитотоксические препараты. Цитостатики нарушают процессы размножения раковых клеток, что в конечном итоге приводит к их гибели. Цитотоксические препараты направлены на непосредственное уничтожение клеток. Химиотерапия при раке предполагает несколько курсов лечения, которые чередуются с перерывами. Это связано с двумя моментами:
- Раковые клетки имеют жизненный цикл, который состоит из активной фазы и фазы покоя. Химиотерапия действует только на активные клетки.
- Химиотерапия оказывает токсическое действие на организм, поэтому нужно время для его восстановления.
Химиотерапии солидного рака проводится в рамках комбинированного лечения совместно с хирургией или лучевой терапией. Ее преимуществом является системное воздействие на организм, что помогает уничтожить как злокачественные клетки, которые остались в первичном очаге после удаления опухоли, так и метастазы.
Иммунотерапия
Иммунотерапия является одним из новых методов лечения солидного рака. Суть метода заключается в коррекции противоопухолевого иммунного ответа, что позволит организму уничтожить рак с помощью собственных ресурсов. Вторым направлением иммунотерапии является работа с самой опухолью, которая вырабатывает определенные вещества, делающие ее незаметной для иммунной системы. Если рак демаскировать, иммунитет его уничтожит.
Чем опасен солидный рак
Солидный рак зачастую характеризуется агрессивным течением и, за редким исключением, метастазированием. При отсутствии лечения, первичная опухоль будет разрастаться, захватывая новые ткани и нарушая работу вовлеченных органов. Это чревато самыми разнообразными осложнениями, начиная от кровотечений и заканчивая кишечной непроходимостью, нарушением дыхания, болевым синдромом, неврологическими проявлениями.
По мере нарастания опухолевой массы, рак оказывает системное воздействие на организм — развивается истощение и слабость. В конце концов при отсутствии специальной помощи человек погибает.
Прогнозы на выздоровление при солидном раке
Прогноз на выздоровления при солидных опухолях определяется видом рака, степенью его дифференцировки и стадией на момент установки диагноза. Чем раньше начато лечение, тем более благоприятный прогноз.
Читайте также:
- Все еще пьете сладкие газированные напитки? Откажитесь от них немедленно!
- Техника, этапы малоинвазивной операции при переломе пяточной кости
- Диагностика петрозита. Рентгенография при хроническом среднем отите
- Токсикоз беременных: причины, симптомы и лечение
- Рентгенограмма, КТ при метастазах в челюсть
