Рентгенограмма, КТ при метастазах в челюсть
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Рентгенография появилась за 5 лет до завершения 19 века и стала первым в истории человечества исследованием внутренней структуры организма, причём без внедрения в него. Целый век рентген имел репутацию максимально информативного исследования, и даже сегодня КТ с МРТ не способны вытеснить рентгенографию из клинической практики.
Среди диагностических процедур совокупная доля КТ с МРТ не превышает 3%, тогда как рентген делают в 15 раз чаще. Ежегодно только в государственных медицинских учреждениях выполняют более 125 миллионов рентгенологических обследований, причём каждое пятое — на цифровом аппарате. Частота рентгенографии сравнима только с количеством УЗИ.
Что такое рентгенография?
Рентгенография — изображение определенной части организма, сделанное с помощью направленного из аппарата ионизирующего излучения.
Рентгеноскопия — рентгеновское исследование продолжительностью в несколько минут, когда врач через специальный экран визуально контролирует происходящее внутри организма пациента, эпизодически фотографируя происходящее.
Фиксация внутреннего состояния органа на пленке в реальном времени — рентгеновский снимок или рентгенограмма.
Можно сделать рентгенограмму любой части тела и получить правдивое изображение, фактически это черно-белая «фотография» всех слоев интересующей анатомической области.
Достоверность снимка можно увеличивать с помощью регулировки выдержки и мощности рентгеновской трубки. Наполненные воздухом ткани и органы на снимке будут темными, кости светлыми, то есть чем больше плотность ткани, тем светлее она на рентгенограмме.
Рентгенография дает фиксированное на момент времени изображение, несколько снимков в разных положениях пациента помогут составить представление об отклонениях процессов от нормы в динамике, но представление будет несколько неполным без введения контрастирующих растворов в сосудистое русло, полый орган или протоки изучаемой зоны.
Современные рентгеновские аппараты не стали совершенно безвредными для обследуемого, но получаемая при исследовании доза излучения минимальна и нивелируется важностью полученной диагностической информации. Постепенно уходят в прошлое аналоговые аппараты, уступая место цифровым, где всё рассчитывается компьютерной программой, изображение выводится на монитор без необходимости проявки пленки, а сделанные в процессе снимки хранятся на электронном носителе.
Показания и противопоказания к проведению
Главное показание для рентгенографии в онкологии — необходимость получения достоверной информации о состоянии интересующей анатомической области в реальное время, то есть диагностика вызывающих определенную клиническую симптоматику отклонений от анатомической нормы.
Всем онкологическим пациентам уже на этапе обследования выполняется рентгенография нескольких анатомических областей:
- зоны развития первичного злокачественного процесса;
- зон максимально вероятного метастазирования, куда в обязательном порядке включается рентгенография органов грудной клетки, обычно называемая пациентами «рентген легких»;
- областей, где в соответствии с клиническими признаками или жалобами больного предполагаются метастазы.
Во время лечения тоже невозможно обойтись без рентгенографии:
- выбор оптимального объема оперативного вмешательства невозможен без знания связи раковой опухоли с близлежащими анатомическими структурами;
- после операции с интубацией и наркозом контролируется состояние легких, при подозрении на воспаление рентгеновское обследование проходит с интервалом в несколько дней;
- после хирургического вмешательства контролируется установка внутренних катеров или стентов;
- в процессе цикловой химиотерапии оценка динамики метастазов в легких, костях невозможна без рентгеновского обследования;
- в органах желудочно-кишечного тракта, легочной системе диагностируются осложнения специального лечения или естественного течения злокачественного процесса;
- динамическое наблюдение после завершения лечения требует снимков по зонам возможного рецидива и метастазов рака.
Само наличие злокачественной опухоли, процесс её лечения и последующего динамического наблюдения — абсолютное показание для проведения регулярной и неоднократной рентгенодиагностики.
Противопоказания к обследованию в онкологии относительны, в клинической практике почти не встречаются:
- исследования не проводятся беременным, которые крайне редко имеют злокачественные новообразования;
- тяжелое и крайне тяжелое состояние пациента тоже не основание для отказа от обследования, поскольку может быть обусловлено основным заболеванием и быстрая диагностика с помощью рентгена помогает выбору оптимальной терапии.
Онкологическое заболевание — абсолютное показание к рентгенологическому обследованию при фактическом отсутствии абсолютных противопоказаний.

Преимущества и недостатки рентгеновской диагностики
Рентгенография, кроме достоверной диагностической информации о реальном состоянии исследуемой анатомической области, позволяет недорого и достаточно быстро контролировать эффективность противоопухолевой терапии. Для обследования достаточно нескольких минут.
Правильно делать не один прямой снимок — «фото» спереди назад, но и боковой, чтобы иметь полное представление о локализации патологии внутри органа.
При опухолевом процессе выполняются послойные снимки — томограммы, когда рентгеновский луч как бы разрезает орган и окружающие его ткани, формируя срез любой анатомической части на определенном расстоянии от кожи. Томограмм делается несколько и с «шагом» в несколько сантиметров. Дополнительные опции увеличивают стоимость обследования, что все равно несравнимо с ценой стандартной КТ и МРТ.
Не все органы доступны рентгеновским лучам, к примеру, поджелудочная железа совсем не видна, кишечник заметен только по содержимому, дополнительное контрастирование позволяет увидеть многие скрывающиеся внутренних органов.
Пациенты относятся к рентгенодиагностическим процедурам с легкостью, потому что не больно и нет опасности инфицирования. Каждое рентгенологическое исследование дополняет суммарное облучение пациента, но онкологическому больному приходится делать много снимков и довольно часто, потому что без качественной диагностики невозможно ни подобрать оптимальное лечение, ни оценить его результат. Тем не менее с позиции соотношения вреда к пользе, онкологический больной от рентгенографии выигрывает больше, чем из-за облучения теряет здоровье.
Рентгенография уступает в качестве изображения КТ и МРТ, но не всегда есть необходимость в уточнении «на все 100%», часто довольно скорости и доступности обследования. Каждому методу найдено оптимальное место в лечебно-диагностическом процессе у онкологического пациента.
Виды рентгенографии
Виды исследования определяются особенностями изучаемой анатомической зоны и процессом выполнения снимка.
Стандартная рентгенография — обзорная, то есть дающий представление о состоянии всего органа снимок, вернее снимки в двух взаимно перпендикулярных проекциях — передней и боковой.
В стоматологии и при опухолях ротовой полости вариант обзорного снимка известен как ортопантомография, но по технике рентгенографии — это панорамный снимок, при выполнении которого исходящий из аппарата луч проходит по широкой дуге, отображаясь на пленке в виде верхней и нижней челюсти, а не отдельного зуба.
Противоположный обзорному вид — прицельная рентгенография позволяет «сфотографировать» конкретную область, например, измененное опухолью верхнее средостение или корень легкого. Этот вид выполняется только после обзорного рентгена.
По сути такая же прицельная контактная рентгенография используется в стоматологии, когда пленка закладывается в рот и снимается только больной зуб. В онкологии к интраоральной технике прибегают при раке слизистой полости рта и ротоглотки для оценки вовлеченности кости в опухолевый конгломерат.
С прицельной схожа близкофокусная рентгенография, как правило, мелких структур и с близкого расстояния от лучевой трубки. В небольшом фокусе патология видится четче.
Введение или приём контрастного вещества визуализирует полостные органы желудочно-кишечного тракта, мочевыделительной системы и сосудистую сеть — контрастное исследование кишечника — ирригоскопия, желчных протоков — холецистография, мочевых путей — урография, свищей — фистулография.
Рентгенография по Фогту в онкологии не используется, снимок глаза без костей черепа необходим при травмах. При злокачественных процессах глаза прибегают к КТ.
Также редко возникает необходимость в рентгене с функциональными пробами, когда пациента снимают в определенном положении, к примеру, при новообразованиях позвоночника.
Рентгенография мягких тканей также не относится к широко используемым методам, но может быть полезной при саркомах.
Подготовка к рентгенографии
Современные цифровые аппараты практически не требуют подготовки пациента. Диагностика состояния органов грудной клетки проходит «с колес», то есть возможна в любое время и требует только снятия одежды и украшений.
Для изучения состояния желудочно-кишечного тракта есть необходимость в опорожнении органов, при обследовании пищевода, желудка, желчного пузыря не следует несколько часов принимать пищу.
При онкопатологии толстой кишки обязательно контрастирование, поэтому за 2 часа до диагностики очищают кишечник. Желательно пару дней избегать продуктов, способствующих образованию газов.
Техника проведения исследования
Пациенту перед диагностикой необходимо раздеться, так как все ткани отталкивают от себя часть рентгеновских лучей, этот рикошет формирует вторичное излучение, снижающее четкость изображения. Гашение рикошетных лучей от кожи, мягких тканей, органов предусмотрено и у каждого рентгеновского аппарата есть своя таблица поправок.
Металлические украшения тоже мешают, создавая артефакты, их снимают.
Пациента укладываю на стол в определенной позе, позволяющей оптимальную визуализацию патологической зоны. Персонал рентгеновского кабинета уходит в помещение со специальной защитой, откуда по динамику общаются с пациентом, предлагая в определенный момент замереть для выполнения снимка. Далее следует проявка пленки и описание рентгенологической картины.
Как проводится интерпретация результатов рентгенографии
В зависимости от диагностической задачи рентгенография может выполнять с увеличением или уменьшением изображения, повышенной жесткостью, несколькими сериями и в нескольких проекциях. Специалисты знают, что и как надо делать, знают все возможности аппаратуры.
Размытость снимка — это не только испорченная пленка и потерянное время, размытость требует повторного исследования и сопряжено с дополнительным облучением. Для лучшего изображения используются специальные фильтры, возможности и характеристики которых должен знать персонал рентгенкабинета и соотносить их с индивидуальными особенностями пациента — его антропометрическими данными, весом и в конечном счете с расстоянием до изучаемого органа.
Поскольку невозможна полная обездвиженность обследуемого, в собственном ритме двигаются и внутренние органы, снимок будет качественным только при высокой мощности аппарата и краткой выдержке.
Качественную рентгенограмму можно испортить неправильной интерпретацией. Разработан стандарт описания снимков, но конечный результат связан с профессионализмом врача, с его опытом и знаниями, с наблюдательностью и интуицией, и конечно, знанием клинической онкологии. В нашей клинике отличное оборудование и персонал, поэтому рентгенологические заключения всегда экспертного уровня.
Рак челюсти

Рак челюсти - злокачественное новообразование, поражающее костную ткань. Заболевание не имеет возрастных ограничений, для него характерны стремительный рост, метастазирование, а также ярко выраженный болевой синдром. Особенности строения челюстно-лицевого отдела, близость к важным сосудам и нервным центрам дополнительно усложняют лечение.
Природа новообразований
Причины возникновения онкологических процессов в костях челюстей пока недостаточно изучены. Раковые клетки развиваются из надкостницы, губчатого вещества костного мозга, нервных клеток и сосудов. Иногда источник их зарождения невозможно установить, как в случае саркомы Юинга.
Рак челюсти бывает двух видов:
Факторы риска
В группу риска входят пациенты, у которых:
- постоянно травмируется одна и та же область ротовой полости (например, протез натирает десну);
- организм подвергался ионизирующему облучению;
- слизистая оболочка поражена хроническим воспалительным процессом.
Вероятность развития онкологических заболеваний значительно повышается у курильщиков и людей, злоупотребляющих алкоголем.
Симптомы рака челюсти
При зарождении раковой опухоли в верхней челюсти симптомов практически нет или они идентичны проявлениям патологий другого рода, например, гайморита. Именно поэтому злокачественную опухоль редко удается диагностировать на начальных стадиях.
При раке челюсти у пациентов наблюдаются:
- головная боль;
- онемение щеки;
- ноющая боль в челюсти;
- резкий запах изо рта;
- гнойные выделения из носа.
Позднее начинают проявляться следующие признаки:
- опухание шеи;
- боль или онемение в ближайших к опухоли зубах;
- расшатывание зубов (симптом остеопороза);
- могут увеличиваться альвеолярные отростки;
- опухоль из кости верхней челюсти может прорастать в глазницу, вызывая смещение глазного яблока;
- невралгические боли;
- головные боли с иррадиацией в лоб и виски;
- кровотечения из носа без видимой причины;
- когда опухоль достигает тройничного нерва, появляются боли в ухе;
- ограничивается подвижность нижней челюсти.
Саркома нижней челюсти сопровождается такими специфическими симптомами:
- немеет нижняя губа;
- болят контактные зубы;
- зубы расшатываются и выпадают без причины;
- появляются кровоточащие язвы на слизистой оболочке;
- боль при пальпации.
Диагностика
Чаще всего заболевание удается диагностировать только на стадии метастазирования из-за стертой симптоматики вначале болезни.
Рентген-диагностика
Прямая и боковая рентгенография челюсти способствует обнаружению опухоли в кости. Новообразование из одонтогенного клеточного материала также хорошо просматривается на рентгенограмме. При наличии опухоли снимок покажет, что зубы не контактируют с костью, а альвеолярный край имеет недостаточно четкий контур.
Общее клиническое обследование
Пациент с подозрением на рак челюсти обязательно сдает общий анализ крови, мочи, биохимические исследования.
КТ, биопсия, другие методы диагностики
Чтобы получить представление о локации и распространении новообразования, делают компьютерную томографию челюстей. Пункционная биопсия подчелюстных лимфатических узлов и позитронно-эмиссионная томография нужна для обнаружения метастазов.
Наиболее точный диагноз позволяет поставить гистологическое исследование опухолевого материала. В зависимости от природы раковых клеток, анализ можно взять через лунку выпавшего зуба или посредством трепанации челюсти.
Дополнительно может понадобиться консультация офтальмолога, отоларинголога, стоматолога, хирурга.
Лечение
Специфика болезни выражается в том, что для лечения не используют химиотерапию - она в данном случае не дает результатов. Назначают гамма-терапию, чтобы остановить распространение опухоли и уменьшить ее размеры. Через 3 недели после облучения проводят хирургическое удаление челюсти (резекцию или экзартикуляцию). На поздней стадии бывает необходимо более масштабное оперативное вмешательство: экзентерация глазницы, санация околоносовых пазух, лимфаденэктомия.
Реабилитация, восстановление речи, жевательной и глотательной функций занимает длительное время. Через 2 года после полного выздоровления делают коррекцию методами костной пластики, а также при помощи специальных шин.
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
Метастаз мыщелка нижней челюсти, имитировавший острую дисфункцию височно-нижнечелюстного сустава
Метастазы раковых опухолей в нижнечелюстной мыщелок встречаются редко. В данной статье описан случай единичного метастаза в мыщелок нижней челюсти, имитировавший острую дисфункцию височно-нижнечелюстного сустава. Интраоперационная биопсия показала опухоль головки сустава, прорастающую сквозь кортикальную пластинку в подвисочную ямку, гистологическое исследование выявило крупноклеточный метастазирующий рак лёгких. Исходя из данных исследования можно сделать вывод, что пациентам, не отвечающим на стандартную терапию, или демонстрирующим отрицательную динамику, должна быть выполнена обзорная рентгенограмма зубов и челюстей; особое внимание при этом следует уделить остеолитическим процессам костной ткани, которые могут быть проявлением метастазирующей опухоли.
Впервые метастаз раковой опухоли в нижнечелюстной мыщелок был описан в 1947 году; на данный момент в литературе описано 23 подобных случая. Примерно в половине описанных случаев симптомы соответствовали симптомам дисфункции височно-нижнечелюстного сустава.
Различные виды нарушений анатомии и физиологии височно-нижнечелюстного сустава достаточно широко распространены и становятся причиной появления боли или дисфункции сустава у миллионов людей. Всех пациентов можно условно разделить на две большие группы: тех, чьё заболевание возникло на мышечном субстрате, и тех, чьё заболевание связано с патологией сустава. В обеих группах выделяют диагностические подкатегории. Суставные нарушения могут возникать в результате врождённых и приобретённых нарушений, посттравматических нарушений, анкилоза, артрита, неоплазии сустава, а также функциональной дисфункции сустава. Мышечные нарушения включают в себя миозит, миофасциальный болевой синдром, мышечный спазм, гипер- гипокинезию, мышечную контрактуру и фибромиалгию.
В данной статье описан редкий клинический случай крупноклеточного рака лёгких с единичным метастазом в мыщелок нижней челюсти, имитировавший острую дисфункцию височно-нижнечелюстного сустава.
Описание клинического случая
В клинику поступила 72-летняя женщина с жалобами на усиливающуюся с течением времени боль в левом височно-нижнечелюстном суставе, ограничение подвижности нижней челюсти и патологический прикус в течение трёх предыдущих месяцев. Температура тела пациентки в пределах нормы, состояние удовлетворительное, осмотр и инструментальное обследование ротовой полости патологии не выявили.
Для вычисления индекса дисфункции по методу Helkimo была проведена двусторонняя оценка функции сустава. Индекс правого сустава оказался равен 0 (норма), левого сустава — III (серьёзная дисфункция). При пальпации сустав чувствителен, при движении в суставе проявлялся болевой синдром, наблюдалось значительное ограничение подвижности нижней челюсти до 25 мм. Мышечных спазмов не было, звуковые шумы при движении в суставе не отмечались. Подвижность в горизонтальной плоскости спереди назад снижена до 1 мм, подвижность при движении в правую сторону снижена до 2 мм, при движении в левую сторону находится в пределах нормы (9 мм). Был поставлен клинический диагноз передняя дислокация внутрисуставного диска височно-нижнечелюстного сустава.
На обзорной рентгенограмме наблюдалась овальная тень с относительно чёткими контурами в головке мыщелка нижней челюсти слева (см. рис. 1). Компьютерная томография и магнитно-резонансная томография выявили объёмное образование левого мыщелка нижней челюсти, медиальную эрозию кости и отёк окружающих структур до крыловидной кости (см. рис. 2—4).
Рис. 1. На обзорной рентгенограмме видна овальная тень с относительно чёткими контурами в головке мыщелка нижней челюсти слева (показана чёрными стрелками). Белыми пунктирными стрелками показаны кальцифицированные шейные лимфатические узлы.
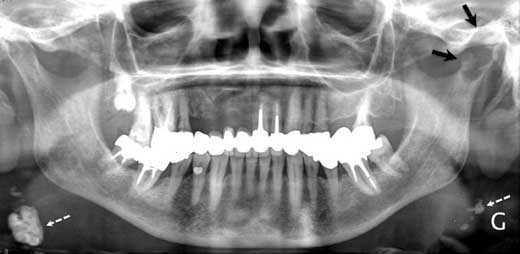
Рис. 2. На компьютерной томографии видны остеолитические процессы в головки мыщелка нижней челюсти слева. Зона деструкции внутренней костной пластинки отмечена белой стрелкой.

Рис. 3. На аксиальной магнитно-резонансной томограмме в режиме Т2 видно объёмное образование, отмеченное сплошной белой стрелкой. Образование даёт низкоинтенсивный сигнал, характерный для гиперклеточной раковой опухоли. Снижение интенсивности сигнала также отмечается в медиальной крыловидной мышце (отмечено белой пунктирной стрелкой), что свидетельствует об отёке.
Рис. 4. На сагиттальной магнитно-резонансной томограмме в режиме Т2 с гадолиниевым контрастом, очищенной от жировых тканей, видно многодольчатое образование (отмечено белой стрелкой), сдавливающее диск сустава (отмечен серой стрелкой).
В том же месяце под общей анестезией была проведена биопсия образования. На микроскопии отмечалась пролиферирующая опухоль, состоящая из клеток различной формы, от круглой до многоугольной, с большим ядром, рельефными ядрышками, большим количеством цитоплазмы и хорошо выраженными границами клеток, без признаков сквамозной или гландулярной дифференциации (см. рис. 5). В некоторых областях присутствовали клетки воспаления.
Рис. 5. Раковая опухоль состоит из атипических полиэдрических крупных клеток с большим количеством эозинофильной цитоплазмы. Часть клеток содержит большие ядра и рельефные ядрышки (окраска гематоксилин-эозином, х20).
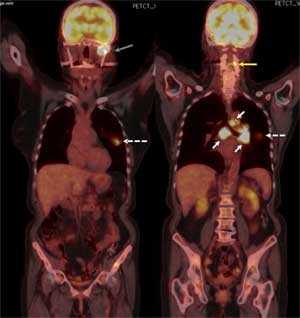
При иммуногистохимическом исследовании было обнаружено, что клетки экспрессируют цитокератин-7. Пробы на CK20, щитовидный фактор транскрипции, нейроэктодермальный антиген S100, чёрную меланому человека-45 и молочных желёз-2 были отрицательны. Индекс пролиферации антител ki67 был около 50%. Данные параметры соответствуют параметрам метастазирующего крупноклеточного рака лёгких. Позитронно-эмиссионная компьютерная томография грудной клетки выявила наличие первичного очага в левом лёгком, а также увеличенные узлы в воротах лёгких и трахеобронхиальные узлы и увеличение метаболической активности в околопозвоночных областях.
Рис. 6. На позитронно-эмиссионной компьютерной томограмме виден первичный очаг раковой опухоли в левом лёгком (показан белой пунктирной стрелкой), трахеобронхиальные узлы и узлы в воротах лёгких (показаны сплошными белыми линиями), грудной паравертебральный метастаз (показан жёлтой стрелкой) и метастаз в мыщелок нижней челюсти слева (показа сероё стрелкой).
Пациентке была назначена паллиативная радиотерапия, а также два последовательных курса гемцитабин-винорелбина. Смерть наступила через 6 месяцев после первой госпитализации.
В соответствии с данными ВОЗ, крупноклеточные формы рака лёгких составляют всего 9% от всех видов рака лёгких и, как правило, локализованы в периферийных областях лёгких. При макроскопическом исследовании они часто проявляются обширным некротизирующим раком. При гистологическом исследовании данной формы рака отмечаются плоскости и гнёзда крупных многоугольных клеток с везикулярными ядрами и рельефными ядрышками. Данная форма рака склонна к раннему метастазированию гематогенным путём в печень, надпочечники и головной мозг; костные метастазы наблюдаются редко.
Описанный нами случай интересен своей уникальностью: наличием метастаза крупноклеточного рака лёгких в мыщелок нижней челюсти, клинически имитировавшим переднюю дислокацию внутрисуставного диска височно-нижнечелюстного сустава.
Метастазирующий рак ротовой полости встречается редко, составляет примерно 1% от всех раковых поражений ротовой полости и примерно в четверти случаев представляет собой первый симптом метастазирующей опухоли. Чаще всего поражаются челюсти, особенно область нижней челюсти с молярами; первичный источник чаще всего находится в лёгких или молочных железах. Метастазы рака лёгких в мыщелки встречаются крайне редко.
Клинически метастаз в мыщелок нижней челюсти может проявляться болью в суставе, как в покое, так и при движении, и тризмом, что сходно с симптомами артрита сустава. Также в литературе описаны случаи неопластической нейропатии, затрагивающей область отхождения от тройничного нерва лицевой ветви.
Патогномоничных рентгенологических симптомов метастаза в мыщелок немного. Как правило, на рентгенограмме такой метастаз проявляется как округлая тень.
МРТ- и КТ-исследования позволяют дифференцировать солидный рак и кисту. МРТ позволяет оценить взаимоотношения жевательных пространств, суставной области и окружающих тканей, в том числе — околоушных слюнных желёз, основания черепа и окологлоточного пространства. Более того, МРТ в режиме Т2 позволяет установить степень агрессивности рака.
Позитронная эмиссионная томография проводится, как правило, после биопсийного подтверждения диагноза метастазирующего рака. Область распространения рака определяется по данным ПЭТ и КТ. В данном случае ПЭТ/КТ позволила ассоциировать множественные костные метастазы с объёмным образованием в лёгких, что, в своё очередь, позволило нам поставить диагноз метастазирующего рака лёгких IV стадии.
Необходимо помнить о том, что рентгенологически метастазы в нижнюю челюсть могут быть ошибочно диагностированы как доброкачественные образования (напр. одонтогенная киста, аневризматическая киста, солитарная костная киста, гемангиома, лангергансоклеточный гистиоцитоз). Неверный диагноз может отсрочить назначение корректной терапии — хотя, как правило, метастазы в нижнюю челюсть говорят о поздней стадии развития заболевания, и лечение проводится в основном паллиативное.
Также необходимо иметь в виду, что раковое поражение нижней челюсти может быть первым симптомом недиагностированного рака. Соответственно, в каждом таком случае необходимо выполнять биопсию и с её помощью определять тип рака и его первичную локализацию.
Причина редкой встречаемости метастазов мыщелка нижней челюсти остаётся предметом научных споров. Возможно, редкость данного заболевания связана с особенностями васкуляризации головки мыщелка: кровоснабжение происходит за счёт мелких ветвей верхнечелюстной и височной артерий с низкой скоростью кровотока, а также небольшим количеством красного костного мозга.
В заключение мы хотим обратить внимание практикующих стоматологов на то, что при лечении пациента с дисфункцией височно-нижнечелюстного сустава необходимо не забывать о редко встречающихся заболеваниях, таких как рак, инфекционное поражение сустава и воспалительные процессы. Пациентам, не отвечающим на адекватную терапию или демонстрирующим отрицательную динамику, должна быть выполнена обзорная рентгенограмма зубов и челюстей. Также особое внимание должно быть уделено остеолитическим процессам костной ткани, которые могут оказаться первым симптомом метастазирующего рака.
Dr. Scolozzi is head, division of oral and maxillofacial surgery, department of surgery, Hopitaux Universitaires de Genève, Geneva, Switzerland.
Dr. Becker is associate professor, division of radiology, Hôpitaux Universitaires de Genève, Geneva, Switzerland.
Dr. Lombardi is associate professor, laboratory of oral histopathology, division of stomatology and oral surgery, faculty of medicine, Hôpitaux Universitaires de Genève, Geneva, Switzerland
Метастазы в кости
Метастазы в костях могут развиться абсолютно при любом злокачественном процессе, для некоторых раков это практически обязательная локализация, при других заболеваниях — редкость. В метастатическом рейтинге первое место по частоте встречаемости достанется метастазам в лёгкие, второе — печеночным очагам и третье — скелетным метастазам.
Метастазы в костях трудно лечатся и обещают боли, тем не менее, скелетные очаги менее прочих локализаций опухоли сокращают жизнь, но способны испортить её переломом или сдавлением спинного мозга.
Какими могут быть метастазы в костях?
По клинико-рентгенологическим признакам все костные очаги подразделяют на три группы:
- остеобластические — с преобладанием уплотнения сверх физиологической меры, но дополнительно наросшая опухолевая ткань не придаёт кости прочности и может сдавливать проходящие по соседству нервы;
- остеолитические — превалирует разрушение структуры и вероятность перелома увеличивается по мере разрастания рака;
- смешанные — сочетание двух видов и это ситуация встречается чаще всего.
Практически не случает такого, чтобы у пациента были исключительно остеолитические или только остебластические очаги, как правило, диагностируется сочетание с превалированием либо разреженной литической, либо избыточной бластической структуры.
При каких раках развиваются?
Лидер среди всех злокачественных процессов, протекающих с метастатическим поражением скелета, миеломная болезнь — разрушение кости начинается в самом начале заболевания и в 100% клинических случаев отмечается множественная деструкция костной ткани.
При раке молочной и предстательной желёз у двух третей больных диагностируются скелетные метастазы, а патологоанатомические наблюдения выявляют вовлечение костей в злокачественный процесс практически у 90% пациентов. При раке молочной железы (РМЖ) превалируют смешанные и остеолитические варианты, при раке простаты — остеобластические.
Высокая частота метастазирования в кости отмечается при раке легкого, но при мелкоклеточном варианте — вдвое чаще и множественные костные дефекты, тогда как при немелкоклеточном — у 40% больных с тяготением к очагам единичным или солитарным, то есть единственному.
Каждый четвёртый, страдающий раком почки, имеет скелетные метастазы, при карциноме мочевого пузыря костные новообразования встречаются много реже.
При раке толстой кишки костное метастазирование выявляется у каждого восьмого больного, при раке желудка — не часто, поскольку раньше и обильнее рак поражает печень и брюшную полость. Рак кишечника тяготеет к мелкоочаговым и множественным вторичным образованиям.
Когда появляются скелетные метастазы?
При злокачественных процессах время появления метастазов в кости различается, тогда как скорость роста очага зависит исключительно от индивидуальных биологических характеристик опухолевой ткани, меняющихся под воздействием лечения и по мере раковой диссеминации.
При первичном обращении костные очаги при отсутствии других проявлений ракового процесса имеются едва ли у 20% пациентов, в подавляющем большинстве случаев опухолевое поражение костей признак диссеминации рака — распространения по системам или генерализации. При РМЖ, немелкоклеточной карциноме легких и раке толстой кишки именно так и происходит.
При раке предстательной железы нередко скелетная патология обнаруживается одновременно с опухолью простаты или в ближайшие сроки после диагностики неблагополучия в половой железе.
При карциноме почки часто сначала находят метастазы в костях и легочной ткани, а после обнаруживается первичная опухоль.
Какие отделы скелета поражаются чаще всего?
Локализация метастаза в кости определяется не нозологической принадлежностью первичной злокачественной опухоли, а функциональной нагрузкой и связанной с нею развитостью кровоснабжения. Множественные очаги в скелете более характерны для высоко агрессивного рака, единичные и тем более один метастаз свидетельствует в пользу благоприятного прогноза заболевания.
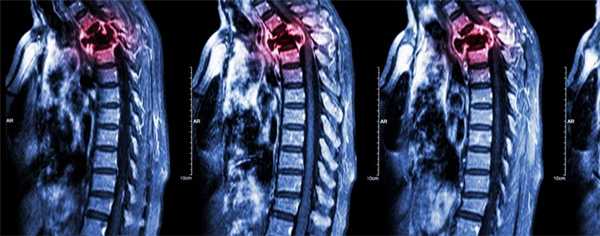
- Чаще всего вторичные отсевы рака возникают в обильно питаемых кровью губчатых костях — позвонках, причём преимущественно в испытывающих высокую нагрузку поясничных и грудных отделах позвоночника.
- Далее по частоте следуют метастазы в костях таза — почти половина всех случаев, типичные локализации — подвздошная и лонные кости.
- Вполовину реже отмечается метастазирование в костях черепа и нижней конечности, где превалирует поражение бедренной кости.
- Грудная клетка, преимущественно ребра и грудина, вовлекаются в злокачественный процесс практически в 30% случаев.
Клинические проявления костного метастазирования
Вопреки сложившимся мифам, скелетное метастазирование часто протекает без выраженной боли и даже вовсе без симптомов. Остеобластические очаги реже сопровождаются болевыми ощущениями, нежели остеолитические.
Опасные проявления метастатического костного поражения:
- гиперкальциемия — значительное повышение концентрации кальция из-за разрушения костного матрикса приводит к тяжелейшему состоянию, требующему коррекции метаболизма фактически реанимационными мерами;
- перелом — для возникновения достаточно разрушения половины поперечника кости или позвонка, каждому одиннадцатому пациенту с патологическим переломом необходима срочная хирургическая помощь;
- синдром сдавления или компрессии спинного мозга осколками сломанного грудного или поясничного позвонка осложняется тяжелыми неврологическими нарушениями ниже зоны повреждения;
- нарушение двигательной активности вплоть до паралича возможно при сдавлении спинного мозга в шейном отделе остеобластическим очагом или повреждении отломками при литическом разрушении.
Осложнения метастазирования в кости фатально отражаются на состоянии пациента и активно мешают проведению адекватного лечения, что может сократить срок жизни при безусловном отсутствии качества.
Почему возникает боль?
Боль обусловлена тремя причинами:
- разрушением раковым конгломератом обильно иннервированной надкостницы;
- раздражением в надкостнице болевых рецепторов биологически активными продуктами жизнедеятельности раковых клеток;
- вовлечением в метастатический узел нервных окончаний мышц.
Невыносимая боль далеко не всегда связана со скелетным метастазированием, как правило, это следствие высокой агрессивности опухолевых клеток в терминальной стадии процесса, когда в крови огромна концентрация биологически активных веществ — цитокинов, которые буквально «жгут» нервные окончания даже не поражённых опухолью тканей.
При высокой степени злокачественности первичной опухоли болевой синдром отмечается чаще и более интенсивный. Наиболее наглядный пример, распространенные и постоянные боли в абсолютно целых костях при аденокарциноме легкого, операция с удалением пораженного легкого полностью излечивает боль.
Как обнаруживают метастазы в кости?
Диагностика скелетных повреждений не сложная, но высокотехнологичная, начинают с изотопного обследования — остеосцинтиграфии, выявляющей минимальные раковые новообразования. Затем засвеченные изотопом «горячие очаги» подвергают рентгенографии или, что лучше, компьютерной томографии (КТ). ПЭТ — «королева» доказательств, к сожалению, дорогое исследование, поэтому для контроля эффективности терапии не очень подходит.
Для выявления очагов в скелете маркеры костной резорбции не подходят, в практической онкологии активного применения не нашли.
Анализы крови позволяют заподозрить опухолевое поражение костного мозга, что часто сопровождает метастазирование в грудину.
Лечение скелетных поражений
Можно ли вылечить метастазы в костях? Однозначно лечением можно продлить жизнь при хорошем самочувствии. С одной стороны, скелетные поражения — манифестация распространения рака по организму, с другой — признак относительно благоприятного прогноза заболевания при отсутствии опухоли в других тканях и висцеральных (внутренних) органах, что даёт годы жизни при стабилизации процесса.
На этапе костного метастазирования вопрос о радикальном лечении уже не стоит, но операция не исключается при благоприятной гистологической структуре и солитарном — единственном костном поражении. Так при раке легкого или почки с метастазом в плечевую кость или бедро можно выполнить одномоментное вмешательство с удалением больного органа и резекцией кости с протезированием, но после нескольких месяцев химиотерапии.
Химиотерапия — главный метод лечения костных поражений, лекарственная схема определяется первичной опухолью. При раке молочной и предстательной железы хорошие результаты демонстрирует гормональная терапия.
Дополнение химиотерапии локальным облучением позволяет повысить общий результат терапии, снять боль и уменьшить вероятность перелома. Так при поражении шейных позвонков лучевая терапия обязательна уже на первом этапе.
Операция необходима при угрозе сдавления (компрессии) спинного мозга поломанным позвонком, как правило, удаляется поражённая часть позвонка — ламинэктомия. При длительной — более полугода стабилизации в результате химиотерапии можно поставить вопрос об удалении поражённой кости конечности с заменой на протез, если больше нет других проявлений рака.
Зачем нужны бисфосфонаты?
Использование бисфосфонатов при метастатическом поражении скелета стало стандартом адекватной терапии.
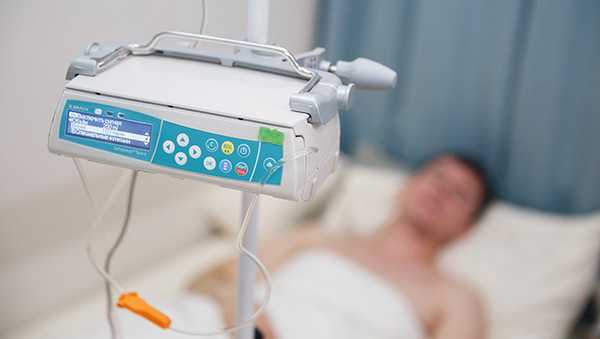
Человеческие кости постоянно обновляются: остекласты разрушают, а остеобласты наращивают ткани, в норме процессы уравновешены, в присутствии злокачественной опухоли остеокласты приобретают избыточную активность. Бисфосфонаты по своему строению схожи с костным матриксом, поэтому после введения в организм направляются в кости, где губительно действуют на активизированные раковыми продуктами остеокласты, параллельно снимая боль и оберегая от переломов.
Бисфосфонатами можно лечиться около двух лет, при утрате чувствительности к ним аналогичную роль выполняет моноклональное тело деносумаб. Демосумаб и бисфосфонаты относят к остеомодифицирующим агентам (ОМА).
Для назначения ОМА недостаточно выявления «горячих» очагов при остеосцинтиграфии, их применяют при доказанном рентгенологическими методами опухолевом поражении.
Химиотерапия и ОМА — основные методы лечения скелетных поражений, но не единственные. Лечение костных метастазов должно быть комплексным, только комбинацией облучения и лекарств, с коррекцией метаболизма и присоединением паллиативной хирургии можно избавить от боли и вернуть пациенту активную жизнь.
Когда и что нужно и возможно в каждом конкретном клиническом случае онкологического заболевания знают специалисты нашей клиники. Узнайте больше, звоните:
Метастазы в позвоночнике
Метастазы в позвоночнике - это очаги злокачественного поражения в костной ткани, образованные раковыми клетками, отделившимися от первичной опухоли и распространяющимися в организме с током крови или лимфы. По статистике, метастазы составляют 90% всех злокачественных новообразований в позвоночнике. Они нарушают опорную функцию позвоночного столба, способны привести к сдавлению спинного мозга, нервных корешков, тяжелым неврологическим нарушениям.
Многие типы рака метастазируют в кости, чаще всего в позвонки. В большинстве случаев опухолевые клетки распространяются гематогенно — с током крови. Вторичные очаги ослабляют костную ткань, это грозит патологическими переломами позвонков, которые приводят к сильным болям, существенному снижению качества жизни, сдавлению спинного мозга и нервных корешков.
В 95% случаев метастазы в позвоночнике являются экстрадуральными, то есть находятся за пределами твердой мозговой оболочки. Более чем в половине случаев очаги локализуются на разных уровнях позвоночного столба.
Некоторые цифры и факты:
- Позвоночник находится на третьем месте в списке органов, в которые чаще всего метастазируют разные злокачественные опухоли. Первые два места принадлежат легким и печени.
- 70% всех костных метастазов — это метастазы в позвоночнике.
- У 5-30% пациентов, страдающих раком 4 стадии, есть метастазы в позвоночном столбе.
- Вторичные очаги в позвоночнике чаще встречаются у мужчин, чем у женщин. Большинство случаев приходится на возраст 40-65 лет.
- Симптомы испытывают лишь 10% пациентов.
- Около 70% очагов, вызывающих симптомы, обнаруживается в грудном отделе, 20% — в поясничном, 10% — в шейном.
- В 60% случаев очаги находятся в передней части тела позвонка.

Какие злокачественные опухоли чаще всего метастазируют в позвоночник?
Первичные очаги находятся в следующих органах:
- легкое — 31%;
- молочная железа — 24%;
- желудочно-кишечный тракт — 9%; — 8%;
- лимфомы — 6%;
- меланомы — 4%;
- почки — 1%.
Около 13% приходится на злокачественные опухоли иных локализаций. В 2% случаев локализация первичной опухоли неизвестна.
Какими симптомами проявляются метастазы в позвоночнике при раке 4 стадии?
Некоторые пациенты вообще не предъявляют жалоб. Основной симптом метастазов в позвоночном столбе — боль в шее, спине или пояснице. Боли в позвоночнике могут быть вызваны массой других патологий. Сложно найти человека старше 40-50 лет, который их никогда не испытывал. При раке боль обычно постоянная, мучительная, не проходит после отдыха, усиливается ночью, утром при пробуждении. Постепенно опухоль растет, все сильнее сдавливает спинной мозг и нервные корешки. Спустя несколько недель или месяцев к боли присоединяются такие симптомы, как слабость в мышцах, чувство онемения, покалывания.

Механизм возникновения боли при метастазах в позвоночнике бывает разным, в зависимости от этого она может иметь некоторые характерные особенности:
- По мере роста опухоли развивается воспаление, натяжение тканей в области позвоночного столба. При этом возникает боль, которую пациенты описывают как «боль в глубине». Она усиливается ночью и уменьшается после пробуждения, когда человек начинает двигаться.
- При сдавлении нервных корешков развиваются корешковые боли. Они жгучие, стреляющие, распространяются вниз по ходу нерва, «спускаются» по руке или ноге, нередко сопровождаются слабостью в мышцах, онемением, покалыванием.
- Внезапная сильная боль может говорить о том, что опухоль привела к разрушению позвонка и его патологическому перелому. Обычно такие боли возникают и усиливаются во время движений, в положении сидя.
Одно из тяжелых осложнений, вызванных сдавлением нервов, спускающихся в нижней части позвоночного канала — синдром конского хвоста. При этом нарушается функция кишечника, мочевого пузыря, возникает слабость в ногах, потеря чувствительности в области ягодиц, седловидная анестезия (потеря чувствительности в области промежности, внутренней поверхности верхней части бедер). Зачастую при развитии синдрома конского хвоста требуется экстренное хирургическое вмешательство.
Если опухоль сильно сдавливает спинной мозг, ниже места сдавления нарушаются движения и чувствительность, возникает недержание мочи и стула, у мужчин — эректильная дисфункция.
Диагностика метастазов в позвоночнике
Основные методы диагностики — КТ и МРТ. Они помогают детально визуализировать структуры позвоночного столба, опухолевую ткань. Рентгенография менее информативна, так как на снимках видны только костные структуры, обычно ее применяют при подозрении на патологический перелом.
Диагноз подтверждают с помощью биопсии. Врач получает фрагмент опухолевой ткани и отправляет в лабораторию для цитологического, гистологического исследования, молекулярно-генетических анализов. Материал для биопсии может быть получен разными путями:
- Чаще всего проводят пункционную чрескожную биопсиюс помощью иглы, которую вводят под контролем рентгена.
- Реже часть опухоли или всю ее целиком удаляют хирургически. Такая биопсия называется соответственно инцизионной и эксцизионной.
Лечение метастазов в позвоночнике
При раке 4 стадии шансы на ремиссию очень низкие. Но пациенту все еще можно помочь. Лечение может преследовать следующие цели:
- Увеличить продолжительность жизни.
- Уменьшить боль и другие симптомы.
- Улучшить движения, способность ходить, выполнять повседневные дела.
- Устранить нестабильность позвонков, предотвратить патологические переломы.
Хирургическое лечение
Для стабилизации позвонков и уменьшения болей может быть выполнено миниинвазивное вмешательство. В позвонок вставляют иглу и восполняют объем костной ткани специальным цементом.
Пациенты с метастазами в позвоночном столбе плохо переносят открытые хирургические вмешательства, у них часто развиваются осложнения. Поэтому показания к таким операциям ограничены:
- Если ожидаемая продолжительность жизни пациента составляет 6 месяцев.
- Если имеется только один очаг.
- Если имеются выраженные неврологические расстройства, нарушение движений и чувствительности.
На данный момент нет однозначных доказательств того, что активное хирургическое лечение помогает существенно увеличить продолжительность жизни у таких пациентов.
Химиотерапия
При метастазах в позвоночном столбе прибегают к системной химиотерапии. Это помогает уменьшить размеры опухоли, избавить пациента от боли. Используют разные виды химиопрепаратов. При некоторых опухолях эффективна гормональная терапия, таргетная терапия, иммунотерапия. Иногда прибегают к химиоэмболизации: в сосуд, питающий опухоль, проводят катетер и вводят через него химиопрепарат в сочетании с эмболизирующим препаратом, который закупоривает просвет сосудов, лишая опухолевую ткань питательных веществ и кислорода.
Лучевая терапия
Радиочастотная аблация (РЧА)
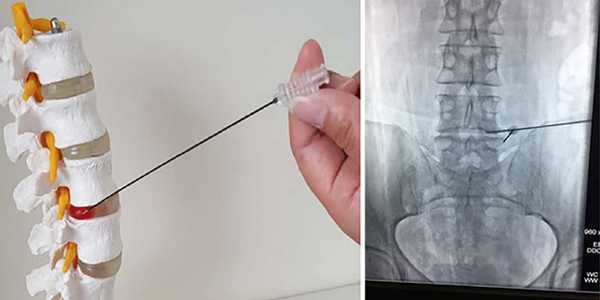
У некоторых пациентов может быть проведена процедура, во время которой в опухоль вводят электрод в виде иглы и подают на него ток высокой частоты. В итоге происходит нагревание и гибель опухолевых клеток.
Борьба с болью
Многим пациентам с метастазами в позвоночнике требуется качественное обезболивание. Применяют наркотические и ненаркотические анальгетики, препараты гормонов коры надпочечников (глюкокортикоиды), другие лекарственные средства. В настоящее время онкологи руководствуются трехступенчатой схемой: на каждой ступени назначают более мощные препараты, если более слабые не помогают.
Прогноз при раке 4 стадии с метастазами в позвоночнике
Прогноз зависит от типа первичной опухоли. Средняя выживаемость составляет 10 месяцев. Прогностически неблагоприятный признак — сдавление спинного мозга. При этом средняя выживаемость составляет 3 месяца.
Читайте также:
- Синдром Тауссиг-Снеллена-Альберса (Taussig-Snellen-Albers)
- Техника операции при латерализации и затуплении барабанной перепонки
- Глазной меланоцитоз (пигментация склеры и эписклеры): признаки, гистология, лечение, прогноз
- Стимулирующие контактные и раздражающие слабительные средства. Диарея и ее причины
- Уход после малоинвазивной операции при переломе пяточной кости
