Лапароскопия при ранениях живота - показания, противопоказания, техника
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
ГБУЗ «Московский клинический научно-практический центр им. А.С. Логинова» департамента здравоохранения Москвы, Москва, Россия
Кафедра факультетской хирургии №2 ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Городская клиническая больница №68, Москва
кафедра факультетской хирургии №2 МГМСУ
Диагностические и лечебные возможности лапароскопии при открытых повреждениях брюшной полости
Журнал: Эндоскопическая хирургия. 2014;20(4): 3‑7
Хатьков И.Е., Панкратов А.А., Израилов Р.Е., Куликов И.И. Диагностические и лечебные возможности лапароскопии при открытых повреждениях брюшной полости. Эндоскопическая хирургия. 2014;20(4):3‑7.
Khat’kov IE, Pankratov AA, Izrailov RE, Kulikov II. Diagnostic and therapeutic potentials of laparoscopy in open abdominal trauma. Endoscopic Surgery. 2014;20(4):3‑7. (In Russ.).
За период с 2008 по 2013 г. с применением видеолапароскопии оперированы 14 (13 мужчин и 1 женщина) пострадавших с открытой травмой брюшной полости. В 12 случаях операция произведена лапароскопическим способом и в 2 выполнена конверсия доступа в лапаротомию. В послеоперационном периоде получено 2 осложнения. Не отмечено ни одного пропущенного ранения. Ни в одном случае не потребовалось повторной операции. Средняя продолжительность пребывания больных в стационаре составила 7,5 сут. Летальных исходов не было. Анализ полученных начальных результатов позволяет сделать заключение о том, что лапароскопия в определенных ситуациях может явиться адекватной и безопасной альтернативой лапаротомии, приводя к снижению частоты развития послеоперационных осложнений, частоты диагностических лапаротомий и сокращению сроков реабилитации пострадавших.
Несмотря на относительно благоприятную криминогенную обстановку в крупных мегаполисах экономически развитых стран, в последние годы проблема лечения пострадавших с проникающими колото-резанными и огнестрельными ранениями брюшной полости сохраняет свою актуальность [1—3].
Цель исследования — изучение диагностических и лечебных возможностей видеолапароскопии при открытой травме брюшной полости.
Материал и методы
С 2008 по 2013 г. оперированы 14 больных (13 мужчин и 1 женщина) с открытыми повреждениями брюшной полости: 13 с колото-резанными ранениями и 1 с ранением дробью. Средний возраст пострадавших составил 30,9 (19—61) года. Сроки от момента получения ранения до госпитализации в 13 наблюдениях не превышали 1,5 ч. Только 1 пострадавший поступил через 7 сут от момента получения ранения. Состояние больных при поступлении по шкале ВПХ-СП * расценивалось как удовлетворительное в 13 случаях и как средней тяжести — в 1. У всех пострадавших отмечалась стабильность гемодинамических и респираторных показателей, перитонеальная симптоматика отсутствовала.
Всем пациентам при поступлении выполнены обзорная рентгеноскопия и ультразвуковое исследование (УЗИ) брюшной полости. Рентгеноскопия у 13 пострадавших не выявила патологии, и только у 1 пациента обнаружены свободный газ в брюшной полости и пневматоз кишечника. При УЗИ в 11 случаях свободной жидкости в брюшной полости не выявлено, в 1 обнаружено скудное количество жидкости (не более 50 мл) в подпеченочном пространстве. У больного с 7-суточным сроком травмы выявлен гемоперитонеум объемом 200—300 мл, локализующийся в малом тазу, что не послужило противопоказанием к применению лапароскопии в связи с давностью травмы.
При лабораторном исследовании лейкоцитоз крови не превышал 10·10 9 /л, а уровни гемоглобина колебались от 140 до 120 г/л. Исключение составил пострадавший, поступивший через 7 сут от момента ранения, у которого отмечались увеличение количества лейкоцитов в крови до 13·10 9 /л и снижение уровня гемоглобина до 80 г/л. В 13 случаях оперативное пособие начато с первичной хирургической обработки раны. При этом у 11 пациентов установлен проникающий характер ранения, а у 2 при узком раневом канале (ранение шилом) трактовка характера ранения вызывала затруднение. У пострадавшего с ранением дробью, учитывая множественный характер повреждений передней брюшной стенки, операцию сразу начали с диагностической лапароскопии без первичной хирургической обработки ран.
Выбор лапароскопического способа операции основывался на следующих параметрах: отсутствие признаков угрожающего внутрибрюшного кровотечения (стабильность гемодинамических и респираторных показателей, уровень гемоглобина, количество свободной жидкости в брюшной полости по данным УЗИ), отсутствие признаков перитонита, проникающий характер ранения либо невозможность достоверно исключить проникновение раневого канала в брюшную полость при первичной хирургической обработке раны. Допустимым объемом гемоперитонеума по данным УЗИ считали не более 500 мл или любой объем через 1 сут и более от момента ранения.
Диагностический этап операции начинали с обзорной лапароскопии. Целесообразность продолжения операции лапароскопическим способом определяли, основываясь на следующих критериях: наличие перитонита, продолжающееся кровотечение с объемом гемоперитонеума более 500 мл, обширные повреждения полых органов, массивный спаечный процесс, выраженный парез кишечника. В отсутствие указанных признаков продолжали детальную ревизию брюшной полости лапароскопическим способом.
Методология лапароскопической ревизии брюшной полости при травматических повреждениях на данный момент детально не разработана и требует совершенствования. Основная трудность этого этапа операции заключается в невозможности определить локализацию зоны операции до окончания ревизии. В связи с этим возникает неопределенность с первоначальной расстановкой троакаров и последовательностью ревизии. Наш опыт показывает, что оптимальным расположением троакаров при неопределенной локализации повреждений является расстановка четырех 10-миллиметровых троакаров в виде ромба: в эпигастральной и надлобковой областях, справа и слева в мезогастрии (рис. 1). Такая расстановка портов, по нашему мнению, обеспечивает адекватный доступ к любой области брюшной полости.
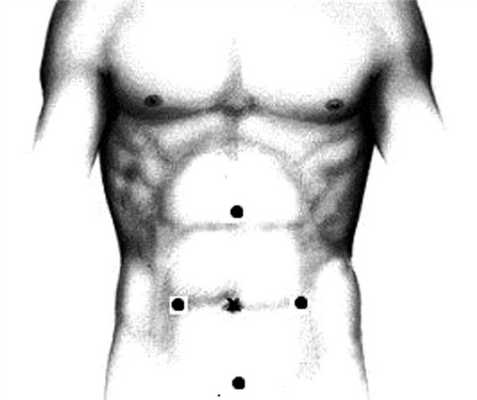
Рис. 1. Схема расположения троакаров.
На диагностическом этапе операции мы используем следующий алгоритм действий. При наличии ранения в «торакоабдоминальной зоне» считаем целесообразным начинать ревизию с куполов диафрагмы с целью своевременного дренирования плевральной полости в случае выявления торако-абдоминального ранения. При наличии гемоперитонеума, по нашему мнению, ревизию следует начинать с области наибольшей концентрации сгустков, что в большинстве случаев соответствует местонахождению источника кровотечения. При идентификации источника кровотечения оцениваем возможность быстрой лапароскопической остановки последнего и принимаем решение о способе проведения лечебного этапа операции. Ревизию тонкой кишки начинаем от илеоцекального угла, используя 2 атравматических зажима и передавая кишку по принципу «из руки в руку», при этом активно используем изменение положения операционного стола. С целью систематизации данного процесса используем следующую схему: при ревизии подвздошной кишки камера фиксируется в точке, близкой к илеоцекальному углу. Стол при этом устанавливается в положение Тренделенбурга и наклоняется на хирурга. Хирург подводит каждый последующий участок кишки к точке фиксации камеры. При переходе на тощую кишку камера перемещается в точку, близкую к проекции связки Трейца. Стол устанавливается в положение Фовлера. Ревизию кишки продолжаем по тем же принципам, не меняя положение камеры. Использование описанных приемов позволяет упорядочить процесс ревизии и произвести адекватный осмотр кишки на всем протяжении.
Результаты
В 7 случаях при лапароскопической ревизии брюшной полости повреждений не выявлено. В 2 наб-людениях выявлено ранение брыжейки кишки, ранения тонкой и толстой кишки выявлены у 2 пострадавших, в 3 случаях констатировано ранение большого сальника, и у 1 пациента отмечено кровотечение из раны передней брюшной стенки.
В 11 случаях операция произведена полностью лапароскопическим способом, у 1 пациента выполнена лапароскопически ассистированная операция и в 2 наблюдениях — конверсия доступа в лапаротомию. Лапароскопическим способом выполнено 3 резекции большого сальника либо коагуляция его дефекта, 2 ушивания ранения брыжейки кишки, 1 остановка кровотечения из раны передней брюшной стенки коагуляцией, 1 лапароскопически ассистированное ушивание ранений тонкой и толстой кишки из мини-доступа.
В 2 случаях принято решение о переходе на лапаротомию. Причинами конверсии явились множественные ранения тонкой и толстой кишки и продолжающееся внутрибрюшное кровотечение при невыявленном источнике. В послеоперационном периоде отмечено 2 осложнения: нагноение раны после лапароскопически ассистированного ушивания ранений кишки и парез кишечника после лапароскопического ушивания ранения брыжейки тонкой кишки, разрешенный медикаментозной терапией. Не отмечено ни одного пропущенного ранения. Ни в одном случае не потребовалось повторной операции. Средняя продолжительность пребывания больных в стационаре составила 7,5 (3—18) сут. Летальных исходов не было.
Общеизвестное преимущество лапароскопической хирургии, заключающееся в меньшей травматичности операционного пособия, не является доминирующим у пострадавших с повреждениями внутренних органов. Необходимость устранения непосредственной угрозы жизни отодвигает остальные задачи на второй план. Однако, как показывает накопленный опыт, реальная угроза жизни существует не во всех случаях проникающих ранений. Мы провели ретроспективный анализ собственных результатов лечения пострадавших с проникающими колото-резанными ранениями брюшной полости за 3 года, предшествовавших периоду применения видеолапароскопии. Выявлено, что так называемые напрасные эксплоративные лапаротомии были выполнены в 28% наблюдений и еще в 26% при ревизии выявлены незначительные повреждения, такие как ранение сальника, брыжейки, кровотечение из раны передней брюшной стенки, которые могли быть оперированы лапароскопическим способом. Во всех случаях применения лапароскопии в настоящем исследовании имелись формальные показания к лапаротомии с учетом тактических установок, принятых до настоящего времени. Нам представляется целесообразным разделить анализируемый материал на три группы.
1-я группа — 7 (50%) из 14 пострадавших, у которых при лапароскопической ревизии брюшной полости повреждений не выявлено. В этих случаях лапаротомия, выполненная в соответствии с официальной тактикой, по нашему мнению, была бы однозначно «напрасной».
Во 2-ю группу мы включили 5 (35,7%) пациентов, у которых выявлены повреждения, успешно оперированные лапароскопическим способом. В этих случаях вопрос о неоправданности лапаротомии является не столь однозначным. Однако успешный опыт выполнения этих операций лапароскопическим способом, минимальное количество послеоперационных осложнений, отсутствие летальных исходов, пропущенных ранений, повторных операций позволяют сделать предварительные выводы о возможности и целесообразности выполнения подобных вмешательств лапароскопически.
В 3-ю группу вошли 2 пациента, у которых предпринята конверсия доступа. В первом случае выявлены множественные повреждения толстой и тонкой кишки, при этом переход на лапаротомию был абсолютно оправдан. Во втором случае, в котором причиной гемоперитонеума оказалось кровотечение из раны передней брюшной стенки, показания к переходу на лапаротомию были явно завышены и обусловлены, вероятно, недостаточным опытом хирурга.
При формулировке показаний к проведению лапароскопии при открытой абдоминальной травме мы придерживались критериев, на которых сходятся большинство авторов [1, 8, 9]:
— стабильность гемодинамических и респираторных показателей;
— отсутствие клинических признаков перитонита;
— выявление при УЗИ в брюшной полости не более 500 мл свободной жидкости;
— любое количество свободной жидкости в брюшной полости при сроке травмы более 1 сут;
— невозможность исключить проникающий характер ранения при первичной хирургической обработке раны.
Выработанный нами тактический алгоритм действий можно отобразить следующей схемой, представлено на рис. 2.
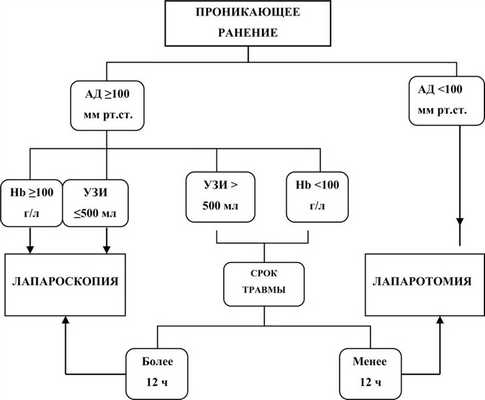
Рис. 2. Тактический алгоритм.
Таким образом, из 14 случаев, соответствовавших сформулированным показаниям к применению лапароскопии, лишь в 1 (7,14%) возникла объективная необходимость в лапаротомии. Следует особо отметить отсутствие в наблюдении пропущенных ранений, что позволяет сделать предварительное заключение о достаточной информативности лапароскопии у данной категории больных.
Заключение
Анализ полученных начальных результатов позволяет сделать заключение о высокой диагностической ценности лапароскопии у пострадавших с открытой травмой брюшной полости, что приводит к значительному снижению процента так называемых напрасных лапаротомий при проникающих ранениях брюшной полости без повреждений внутренних органов. Лечебные возможности лапароскопии у данной категории пострадавших во многом зависят от оснащения клиники и технических возможностей хирурга. По нашему мнению, такие повреждения, как единичные ранения кишки, ранения брыжейки и сальника возможно и целесообразно оперировать лапароскопически. При строгом соблюдении показаний к применению данного метода лапароскопия в определенных случаях является адекватной и безопасной заменой лапаротомии, позволяя снизить частоту послеоперационных осложнений и сократить сроки реабилитации пострадавших. Учитывая современные диагностические и лечебные возможности лапароскопии, мы, как и многие другие авторы, не считаем любое проникающее ранение брюшной полости безоговорочным показанием к лапаротомии [1—5, 7, 9]. По нашему мнению, назрела необходимость осторожного пересмотра существующей тактики лечения данной категории пострадавших.
* Шкала оценки тяжести состояния пострадавших при поступлении в лечебное учреждение ВПХ-СП (СП — состояние при поступлении) Е.К. Гуманенко.
Лапароскопия при ранениях живота - показания, противопоказания, техника
ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ», Москва, Россия
НИИ СП им. Н.В. Склифосовского, Москва
ГБУЗ «Научно-исследовательский институт скорой помощи им. Н.В. Склифосовского» Департамента здравоохранения Москвы, Москва, Россия;
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования», Москва, Россия
- SPIN РИНЦ: 4044-9661
- Scopus AuthorID: 55970485700
- ResearcherID: P-9151-2017
- ORCID: 0000-0003-1270-5414
НИИ скорой помощи им. Н.В. Склифосовского, Москва
ГБУЗ «Научно-исследовательский институт скорой помощи им. Н.В. Склифосовского» Департамента здравоохранения Москвы, Москва, Россия
Современные возможности лапароскопии в лечении больных с колото-резаными ранениями живота суицидального характера
Журнал: Эндоскопическая хирургия. 2015;21(2): 59‑62
Травматизм — одна из актуальных проблем современной медицины, характеризующаяся высокой летальностью (13—29%) [1—3] и высокой степенью инвалидизации (14,1—30%) пострадавших [3, 4]. Значительную часть травм (57—60,6%) составляют преднамеренные травмы [2, 3], из которых почти 51,4% приходится на суициды [2, 3].
Количество самоубийств в России составляет 36 на 100 тыс. населения [5—7], при этом они преобладают среди лиц трудоспособного возраста, а женщины совершают суицидальные действия в 3 раза чаще мужчин [6, 7].
Одним из основных факторов, предрасполагающих к совершению суицидальных действий, является алкогольное опьянение [7, 8]. По данным Ю.Е. Раздовского, увеличение употребления алкоголя на 1 л на душу населения приводит к увеличению частоты суицида на 7,2% [8]. На момент совершения суицидальных действий в состоянии алкогольного опьянения находится 13—40% пациентов [5, 7], а в анализах 19—47,3% больных обнаруживаются следы психотропных препаратов [6, 7].
Другим важным фактором, приводящим к суицидальным попыткам, является депрессивное состояние (15—50%) [2, 6]. У лиц, совершивших суицид, психические заболевания встречаются в 44,1—90% случаев, а по данным некоторых авторов — в 98% случаев [2, 3].
Среди самоповреждений колото-резаные ранения живота (КРРЖ) занимают второе место (33,7—61,6%) после ранений верхних конечностей (37—87,5%) [9, 10]. При этом количество повреждений органов брюшной полости у пациентов, совершивших действия суицидального характера, значительно меньше (52,6% против 69,4%), а число послеоперационных осложнений больше (19,8% против 8,2%), чем у пострадавших после непреднамеренной травмы [11]. Данный факт свидетельствует об актуальности совершенствования лечебного алгоритма у больных, совершивших суицидальную попытку.
В современный арсенал обследования и лечения пациентов с КРРЖ со стабильной гемодинамикой входят как неинвазивные — физическое обследование, ультразвуковое исследование (УЗИ) органов брюшной полости, компьютерная томография (КТ) органов брюшной полости, так и инвазивные (первичная хирургическая обработка ран, ангиография, лапароскопия, лапаротомия) методы.
Физическое обследование (осмотр, пальпация, перкуссия и аускультация) больного с ранениями живота позволяет точно определить наличие только значительных повреждений внутренних органов (чувствительность 87,3—97,1%, специфичность 93,5—100%) [10, 12]; при этом нестабильность гемодинамики и распространенный перитонит служат показанием к выполнению экстренной лапаротомии.
Трудность диагностики у больных, совершивших суицидальную попытку, во многом обусловлена общей тяжестью состояния, нарушенным сознанием, сопутствующим алкогольным или наркотическим опьянением, необходимостью применения антипсихотических и седативных препаратов для купирования психомоторного возбуждения. Это «затушевывает» картину абдоминальной патологии и приводит к диагностическим ошибкам. Сбор анамнеза и объективное обследование пациентов в этих условиях нередко теряют свое значение или просто невыполнимы, а первостепенное значение и особую диагностическую ценность приобретают инструментальные методы исследования [11, 12].
В настоящее время тактика ведения пациентов с КРРЖ со стабильной гемодинамикой остается источником разногласий. Так, в зарубежной и отечественной литературе подходы к выбору методов диагностики и лечения данной группы больных кардинально различаются.
Согласно рекомендациям зарубежных авторов, после проведения клинического осмотра и исключения необходимости выполнения экстренной лапаротомии при лечении пациента в условиях травматологического центра первого уровня больному выполняется УЗИ органов брюшной полости (чувствительность 46—85%, а специфичность 48—95%) [13, 14]. Однако ценность данного метода в обследовании пациентов с проникающими ранениями живота остается спорной в связи с высоким числом «ложных» результатов [13, 14].
В связи с этим при начальном определении тактики ведения больного данные авторы рекомендуют также выполнение «тройной» контрастной КТ (пероральное, внутривенное и ректальное контрастирование). Метод позволяет с высокой долей точности определить необходимость выполнения лапаротомии (чувствительность 79—98%, специфичность 90—100%) или исключить повреждения внутренних органов у пациентов с проникающими ранениями живота [15, 16]. Однако следует иметь в виду, что для правильной интерпретации результатов КТ необходимо круглосуточное наличие высококвалифицированных специалистов, что не всегда выполнимо. Кроме того, применение метода может быть ограничено рядом факторов (длительностью и дороговизной исследования, большой массой тела больного, неподготовленностью кишечника, необходимостью транспортировки пострадавшего в кабинет КТ и прерыванием в связи с этим лечебных манипуляций) [15].
Ангиография и эмболизация могут применяться как дополнительный лечебно-диагностический метод у пациентов с проникающими ранениями живота. Ангиография выполняется в ходе как консервативного лечения, так и хирургического вмешательства. Основным показанием к выполнению ангиографии служит идентификация мест повреждения артерии для последующей остановки кровотечения [15]. Чувствительность метода составляет 66,7—77,7%, специфичность — 58—79,5% [15, 16]. Больным с повреждением паренхиматозных органов (печени, почек, селезенки) выполняют эмболизацию [15—18]. Однако в настоящее время остается спорным вопрос, насколько применение эмболизации позволяет увеличить число пациентов, пролеченных консервативно [17, 18].
При отрицательных результатах КТ (т.е. в отсутствие данных, подтверждающих повреждение внутренних органов) предлагается применять выжидательную тактику [16, 19]. Рекомендуемая схема ведения больных предусматривает обязательное наблюдение пациента с частой (ежечасной) оценкой его гемодинамического статуса и выявление симптомов раздражения брюшины, а также проведение динамического УЗИ органов брюшной полости [12, 19]. В качестве аргумента в поддержку данной схемы приводятся результаты исследований безопасности и стоимости консервативного лечения по сравнению с тактикой выполнения обязательной лапаротомии. Так, при проведении обязательной лапаротомии у 35—73% пациентов повреждения не выявляются, а незначительные ранения у 10—30% не требуют лечебных манипуляций [20, 21]. В то же время при использовании выжидательной тактики только 10—37,6% лапаротомий носят эксплоративный характер, а имеющиеся повреждения у 3—8,6% пациентов не требуют лечебного пособия [16, 19, 20]. В поддержку выжидательной тактики также приводятся данные, согласно которым больные, не нуждающиеся в экстренной лапаротомии, могут быть выписаны из стационара через 12—24 ч пребывания, при этом вероятность пропущенных ранений внутренних органов, при которых требуется хирургическое лечение, составляет 0—14% [20, 21].
В литературе приводятся противоречивые сведения о количестве осложнений, возникающих при использовании данной схемы ведения пациентов. Так, ряд авторов сообщают о развитии осложнений в 6,3—10,8% случаев при выжидательной тактике против 13,9—19% при выполнении обязательной лапаротомии. Согласно результатам этих исследований, при возникновении в ходе наблюдения показаний к лапаротомии (усиление болей в животе, появление симптомов раздражения брюшины) пациенты могут быть прооперированы в течение 12 ч от момента поступления без возрастания риска развития послеоперационных осложнений [21, 22]. По другим данным, при отсроченных лапаротомиях (выполненных позже 8 ч от момента поступления) наблюдается большее количество послеоперационных осложнений по сравнению с их числом при лапаротомии, выполненной в более ранние сроки (12—36% против 1,5—27%) [22, 23]. Применение выжидательной тактики не влияет на послеоперационную летальность, которая составляет 0—5% [21, 22].
Отечественные авторы предлагают другой подход к ведению больных с КРРЖ.
После проведения клинического осмотра в отсутствие показаний к экстренной лапаротомии рекомендуется выполнение диагностического УЗИ органов брюшной полости и рентгенологического исследования — полипозиционной рентгенографии [11, 24, 25].
Основная цель УЗИ — выявление свободной жидкости в брюшной полости, при этом, по данным российских авторов, чувствительность метода составляет 72,1—95%, а специфичность — 99,8—100% [25, 26]. Однако информативность исследования снижается у пациентов с избыточной массой тела, при двигательном возбуждении, при наличии подкожной эмфиземы, а также при выраженном пневматозе кишечника [26]. Кроме того, метод малоинформативен при диагностике повреждений полых органов [25].
Основная задача рентгенологического исследования состоит в выявлении «воспалительного фона» (т.е. пневматизированных петель тонкой кишки без уровней жидкости) и пневмоперитонеума. Прямые симптомы повреждения внутренних органов на обзорных снимках, как правило, не выявляются [24]. Недостатком является низкая чувствительность (11,1—12,5%) метода; специфичность метода составляет 44,4—87% [11, 24].
Следующим и обязательным этапом диагностики и лечения пациентов с ранениями живота является первичная хирургическая обработка ран. Рана брюшной стенки обрабатывается таким образом, чтобы хирург мог отчетливо увидеть ход раневого канала и его дно. Если раневой канал достигает предбрюшинной жировой клетчатки, прилегающие участки брюшины тщательно осматриваются, чтобы не пропустить самого незначительного ее дефекта. Таким образом, в отечественной литературе признаком проникающего ранения считается повреждение брюшины. Однако в ряде случаев провести ревизию раневого канала на всем протяжении в ходе первичной хирургической обработки крайне затруднительно (при большом мышечном массиве в поясничной области, ране ягодицы с направлением раневого канала в брюшную полость и др.) [11].
Согласно рекомендациям отечественных авторов, всем больным с проникающими КРРЖ показано выполнение лапаротомии, которая является самым достоверным методом диагностики повреждений органов брюшной полости (чувствительность метода — до 100%, специфичность — до 94%) [26]. Однако такая тактика приводит к возрастанию количества эксплоративных лапаротомий, увеличению длительности пребывания пострадавших в стационаре и стоимости лечения, росту числа осложнений [26].
С целью исключения диагностических ошибок и снижения количества эксплоративных лапаротомий как зарубежные, так и отечественные авторы предлагают включить в лечебно-диагностический алгоритм у больных с травмой живота лапароскопию [10, 11, 19, 26].
Однако в настоящее время отсутствует единый подход в определении показаний и противопоказаний к лапароскопии при диагностике и лечении проникающих ранений живота, а травматологические центры во всем мире разрабатывают собственные алгоритмы [10, 20]. Так, ряд авторов предлагают использовать этот диагностический метод для определения характера ранения (проникающее или непроникающее в брюшную полость) [13]. Другие авторы показаниями к выполнению лапароскопии считают подозрение на ранение внутренних органов, диафрагмы, неоднозначные находки рентгенологического исследования, а также увеличение количества свободной жидкости в брюшной полости [10]. Основным противопоказанием к использованию лапароскопии, по данным как российских, так и зарубежных источников литературы, является нестабильность гемодинамики пациента [10, 13, 20]. Согласно мнению некоторых авторов, к противопоказаниям также относят напряжение передней брюшной стенки, повреждения задней стенки живота, беременность, наличие лапаротомий в анамнезе, хронические сердечно-сосудистые и респираторные заболевания, сопутствующую тяжелую черепно-мозговую травму, недостаточную квалификацию хирургов для безопасного выполнения исследования [13].
Чувствительность диагностической лапароскопии составляет 66,7—100%, специфичность — 33,3 — 100%, а точность метода — 50—100%, что позволяет избежать выполнения эксплоративной лапаротомии в среднем в 57% (от 17 до 89%) случаев [10, 13, 14]. Следует отметить, что в связи с улучшением технических возможностей и опыта использования методики хирургами показатели чувствительности, специфичности и точности метода возрастают и по последним данным достигают 100% [10].
Ценность лапароскопии обусловлена не только возможностью использования ее как диагностического метода, но также и возможностью выполнения лечебных манипуляций при изолированной травме полых органов (желудка, тонкой и толстой кишки, мочевого пузыря), ранениях брыжейки, травме паренхиматозных органов (печени и селезенки), ранениях диафрагмы [10, 13].
Осложнения при проведении лапароскопии встречаются в 9,31—11% случаев [27, 28]. Ятрогенные осложнения включают перфорацию полых органов, ранение паренхиматозных органов, повреждения сосудов (обычно повреждение троакаром эпигастральной артерии или повреждение сосудов большого сальника), а также подкожную или экстраперитонеальную инсуффляцию газа. Среди других возможных осложнений при выполнении лапароскопии отмечают напряженный пневмоторакс при ранениях диафрагмы из-за создания пневмоперитонеума; газовую эмболию, особенно у пациентов с ранением сосудов (преимущественно печени); гемодинамические и метаболические (ацидоз) изменения при всасывании через брюшину диоксида углерода, повышение внутричерепного давления [26—28]. Число осложнений в послеоперационном периоде составляет 3—13% (воспалительные изменения в местах стояния троакаров, разлитой перитонит, межпетельные абсцессы, «легочные» осложнения) [11, 28].
Таким образом, анализ литературы показал отсутствие единого разработанного алгоритма диагностики и лечения больных с КРРЖ суицидального характера.
* Для журналов, выпускаемых издательством «Медиа Сфера», а именно: 1. Архив патологии; 2. Вестник оториноларингологии; 3. Вестник офтальмологии; 4. Вопросы курортологии, физиотерапии и лечебной физической культуры; 5. Доказательная гастроэнтерология; 6. Доказательная кардиология; 7. Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко; 8. Журнал неврологии и психиатрии им. С.С. Корсакова; 9. Кардиология и сердечно-сосудистая хирургия; 10. Клиническая дерматология и венерология; 11. Лабораторная служба; 12. Онкология. Журнал им. П.А. Герцена; 13. Проблемы репродукции; 14. Проблемы эндокринологии; 15. Профилактическая медицина; 16. Российская стоматология; 17. Российский вестник акушера-гинеколога; 18. Стоматология; 19. Судебно-медицинская экспертиза; 20. Терапевтический архив; 21. Флебология; 22. Хирургия. Журнал им. Н.И. Пирогова; 23. Эндоскопическая хирургия.
Лапароскопия диагностическая

Диагностическая лапароскопия — современный метод диагностики, который считается одним из наиболее информативных и достоверных. Как правило, лапароскопию проводят на органах брюшной полости и таза, что нашло отражение в самом названии процедуры: термин «лапароскопия» является производным греческих слов «чрево» и «смотреть». Синонимами понятия «лапароскопия» являются «перитонеоскопия» и «вентроскопия». Данная процедура включает в себя осмотр внутренних органов через небольшие отверстия с помощью особого инструмента — лапароскопа.
Лапароскопическая диагностика проводится в том случае, если другие виды обследования оказались недостаточно информативными.
Историческая справка
До появления лапароскопии единственным способом осмотреть органы брюшной полости была лапаротомия. Иначе говоря, пациенту разрезали живот и уже через этот разрез проводили осмотр и операции. Лапаротомия была тяжелой и мучительной для пациента процедурой. На передней брюшной стенке оставались рубцы, риск осложнений был невероятно высок, а поправлялись больные очень медленно.
Впервые о диагностической лапароскопии заговорили в начале ХХ века, однако методика оставалась практически в «зачаточном» состоянии вплоть до 1960-х годов.
Первооткрывателем лапароскопии является русский акушер-гинеколог доктор Отт. Именно он в 1901 году впервые провел эндоскопический осмотр брюшной полости пациента, используя лобный рефлектор, электрическую лампу и зеркало. Свой метод он назвал вентроскопией. В том же году в Германии профессором Келлингом был впервые проведен эндоскопический осмотр органов брюшной полости у животных.
На протяжении 1920-1930-х годов появилось большое количество публикаций, посвященных эндоскопическим исследованиям. Их авторами являлись ученые из Швейцарии, Дании, Швеции и США. Они превозносят лапароскопию как в высшей степени эффективный метод для диагностики заболеваний печени. В этот же период появляются первые, пока еще крайне несовершенные, лапароскопы. В 1940-х годах конструкция аппаратов для лапароскопии усовершенствуется, появляются лапароскопы, оснащенные приспособлениями для биопсии. В этот же период лапароскопия начинает использоваться в гинекологии.
В 1960-х годах лапароскопия начала активно использоваться для диагностики и лечения заболеваний органов брюшной полости.
Показания для процедуры
На сегодняшний день диагностическая лапароскопия находится в стадии активного развития. Ее используют в разнообразных областях медицины, поскольку данный метод диагностики дает возможность выбрать правильную тактику лечения и в дальнейшем провести радикальное хирургическое вмешательство без проведения лапаротомии.
Проведение диагностической лапароскопии показано при различных заболеваниях брюшной полости. Так, при асците эта диагностика дает возможность выявить первопричины появления жидкости в брюшной полости. При опухолевидных образованиях брюшной полости врач во время проведении диагностической лапароскопии получает возможность внимательно осмотреть образование и провести биопсию. Для пациентов, страдающих заболеваниями печени, лапароскопия является одним из наиболее безопасных методов, которые позволяют получить кусочек ткани органа для проведения исследования. Кроме того, диагностическую лапароскопию используют в гинекологии для более полной диагностики пациенток, страдающих бесплодием, эндометриозом, миомой матки и кистозными образованиями в яичниках. Наконец, врач может рекомендовать проведение диагностики при непонятной этиологии болях в животе и области таза.
Противопоказания для диагностики
Поскольку диагностическая лапароскопия является хоть и малоинвазивным, но хирургическим вмешательством, крайне серьезно следует отнестись к перечню противопоказаний для проведения этой процедуры.
Так, существуют абсолютные и относительные противопоказания для этого метода исследования. Проводить лапароскопию категорически запрещено при геморрагическом шоке, вызванном сильной кровопотерей, и при наличии спаек в брюшной полости. Также поводом для отказа от проведения процедуры являются печеночная и почечная недостаточность, острая форма сердечно-сосудистых заболеваний, болезни легких. Противопоказана лапароскопия при сильном вздутии живота и кишечной колике, а также при онкологических заболеваниях яичников.

Относительными противопоказаниями для проведения диагностики считаются аллергия на несколько видов лекарственных препаратов, наличие миомы больших размеров, срок беременности, превышающий шестнадцать недель, разлитой перитонит. Не рекомендуется проведение процедуры, если пациент менее четырех недель назад перенес ОРВИ или простудное заболевание.
Преимущества диагностики
По сравнению с лапаротомией лапароскопия обладает огромным количеством преимуществ:
- Прежде всего, данный метод является малоинвазивным. Иначе говоря, оперативное воздействие является весьма щадящим, риск инфицирования минимален, кровопотеря практически отсутствует. Кроме того, поскольку не повреждается брюшина, после процедуры не будут образовываться спайки. Болевой синдром также минимален, поскольку при полостных операциях источником основного дискомфорта являются наложенные на разрез швы. Важен также и косметический эффект — после лапароскопии не образуются неэстетичные рубцы, которые являются результатом лапаротомии.
- Кроме того, после лапароскопии пациент быстрее восстанавливается. Из-за того, что нет необходимости соблюдать строгий постельный режим, снижается риск тромбообразования.
- Наконец, диагностическая лапароскопия является в высшей степени информативным методом диагностики, который дает возможность в буквальном смысле слова «пролить свет» на состояние внутренних органов, выяснить этиологию заболевания и подобрать оптимальный метод терапии. Благодаря выведению многократно увеличенного изображения внутренних органов на экран врач получает возможность детально изучить ткани под разными углами.
Недостатки процедуры
Впрочем, как у всех медицинских манипуляций, у диагностической лапароскопии есть не только преимущества, но и недостатки.
Прежде всего, необходимо учитывать, что данная диагностика проводится под общим наркозом. Действие этого вида анестезии на каждый организм строго индивидуально, а потому перед проведением манипуляции необходимо провести все необходимые исследования, чтобы избежать осложнений.
Кроме того, при недостаточной квалификации врача, который проводит диагностику, существует риск травмирования органов при введении инструментов. Из-за того, что доктор действует инструментами «дистанционно», он иногда не может адекватно оценить силу, прилагаемую к тканям. Тактильные ощущения снижены, что может осложнять диагностику, если у врача пока не хватает опыта.
Диагностическая лапароскопия в гинекологии
Диагностическая лапароскопия широко используется в гинекологии. Во время процедуры врач может провести детальный осмотр внутренних половых органов женщины: яичников, матки и маточных труб.
Гинекологическая лапароскопия проводится либо под общим наркозом, либо под местной анестезией в сочетании с седацией. Метод ее проведения практически такой же, как при обычной лапароскопии. В брюшную полость вводится канюля, через которую поступает газ, вследствие чего стенка живота приподнимается куполом. Далее делается небольшой надрез, через который вводится троакар. Последний используется для введения в брюшную полость трубки, оснащенной объективом видеокамеры и лампочкой. Изображение органов малого таза выводится на монитор, а ход диагностической лапароскопии записывают на информационный носитель.
В гинекологии проведение диагностической лапароскопии показано, когда причину заболеваний репродуктивной системы невозможно выявить с помощью УЗИ и рентгенологических методов. В частности, диагностическая лапароскопия может использоваться в гинекологии для выявления причины болевого синдрома, уточнения характера опухолевых образований в малом тазу, подтверждения ранее диагностированных эдометриоза и воспалительных заболеваний. Также эта процедура помогает проверить маточные трубы и выявить причину их непроходимости.
Подготовка к проведению диагностики
Чтобы процедура диагностической лапароскопии прошла без осложнений и оказалась максимально информативной, необходимо предварительное проведение ряда обследований и соблюдение рекомендаций медиков.
Подготовку к проведению плановой диагностической лапароскопии рекомендуют начинать приблизительно за месяц до проведения процедуры. За этот период пациент должен пройти максимально тщательное обследование, включающее в себя полный сбор анамнеза, а также лабораторную диагностику и консультации специалистов узкого профиля. Медики должны выяснить, какие заболевания ранее перенес пациент, были ли у него серьезные травмы, подвергался ли он хирургическим вмешательствам. В обязательном порядке следует проверить наличие аллергической реакции на лекарственные препараты.
Чтобы выяснить, не страдает ли пациент заболеваниями, которые могут рассматриваться в качестве противопоказаний для проведения диагностики, обязательно посещение кардиолога, терапевта и гинеколога и других специалистов. Также проводятся УЗИ, флюорография и стандартный анализ крови, а также коагулограмма, исследования на ВИЧ, гепатиты и сифилис. Определяется группа крови и резус-фактор на случай возникновении осложнений.
Несмотря на то, что данное хирургическое вмешательство считается относительно безопасным, пациентов необходимо информировать обо всех подробностях проведения процедуры и возможных «подводных камнях».
За две недели до проведения диагностики обычно рекомендуют прекратить прием препаратов, разжижающих кровь. Кроме того, корректируется рацион питания. Обычно рекомендуют максимально сократить или полностью исключить из меню острую и жареную пищу, копчености, а также блюда, стимулирующие газообразование. За два-три дня до лапароскопического исследования необходимо сократить количество принимаемой пищи, а за сутки — свести его к минимуму.
Ужин накануне процедуры должен быть очень легким. Обычно медики рекомендуют провести вечером очистительную клизму.
Проводится диагностическая лапароскопия исключительно натощак. Непосредственно перед операцией проводят консультацию анестезиолога.
Методика проведения диагностической лапароскопии
Как уже отмечалось выше, лапароскопическая диагностика чаще всего проводится под общим наркозом. Начинается она с того, что проводится пункция брюшной полости, после чего в нее вводится нагретый углекислый газ. Это необходимо для того, чтобы увеличить объем внутреннего пространства — так врач сможет легче манипулировать инструментами и осмотр органов не будет затруднен.
После этого в определенных точках живота делаются небольшие надрезы, в которые вводят лапароскоп — инструмент, при помощи которого осуществляется осмотр органов и контроль за проведением всех манипуляций. Лапароскоп оснащен видеокамерой высокого разрешения, которая выводит изображение на экран.
В случае необходимости на передней брюшной стенке делают еще несколько проколов, через которые вводят разнообразные манипуляторы, позволяющие, например, провести биопсию или рассечь спайки. После введения лапароскопа врач начинает осмотр верхних отделов брюшной полости, оценивает состояние органов.
После завершения операции инструменты удаляют, газ из брюшной полости удаляют, а маленькие разрезы обрабатывают антисептиком и накладывают швы.
Режим после диагностической лапароскопии
Поскольку диагностическая лапароскопия является малотравматичным методом диагностики, а повреждения мышц и тканей организма является минимальным, восстанавливаются пациенты значительно легче. Как правило, уже через сутки после проведения процедуры можно выписаться из стационара и вернуться к обычному образу жизни с незначительными ограничениями.
Уже через несколько часов после манипуляции пациентам разрешается ходить. Более того, ходьба даже приветствуется, поскольку двигательная активность позволяет избежать спаечного процесса и возникновения тромбов.
Впрочем, особо усердствовать не следует — начинать лучше с прогулок на небольшое расстояние, постепенно наращивая нагрузку и темп.
Необходимость придерживаться строгой диеты после диагностической лапароскопии также отсутствует. Врач может порекомендовать временно исключить из рациона продукты, стимулирующие газообразование: черный хлеб, бобовые, сырые овощи, молоко.
Для устранения дискомфорта в области проколов могут назначаться обычные обезболивающие.
Лапароскопия
Лапароскопия (от греч. «смотрю чрево») пришла на замену обычной полостной операции. Применяют ее на органах малого таза и брюшной полости. Теперь для детальной диагностики, операции или лечения достаточно всего несколько крошечных разрезов. Такой малотравматичный и безопасный метод хирургии быстро завоевал доверие и пациентов, и самих врачей. Он позволяет точно установить сложный диагноз, быстро выполнить хирургические манипуляции, восстановить функции внутренних органов. При этом больные часто выписываются спустя пару часов после процедуры.
Что это такое
Лапароскопия относится к прогрессивной методике в современной хирургии. Она основана на малом хирургическом вмешательстве. Вместо скальпеля и полостных разрезов, здесь делают два-три небольших надреза на передней стенке живота и используют специальные инструменты - манипуляторы-троакары и лапароскоп. Через одно отверстие в животе врач вставляет небольшую трубку с лапароскопом, на нем расположена видеокамера и осветительный прибор. Все, что снимает камера, хирург видит на мониторе. Чтобы улучшить доступ к внутренним органам, полость брюшины наполняется углекислым газом с последующим выведением.
Современные технологии позволяют оснащать микрокамеру цифровыми матрицами. Благодаря этому изображение становится максимально четким, диагностика и другие манипуляции облегчаются. Все остальные инструменты - это манипуляторы, заменители обычных хирургических приспособлений.
С их помощью продвигаются к пораженному участку, удаляют и зашивают органы, избавляются от опухолей, кисты и т. д. Операция проводится под общим наркозом. После нее отверстия в брюшной полости зашиваются, как правило, на это требуется два-три шва. Пациент может быть выписан уже через несколько часов, если позволяет состояние.
Когда она нужна
Лапароскопия нужна в двух случаях: для диагностирования и операций. Диагностическую применяют для исследования органов в малом тазу и брюшине, подтверждения сложного диагноза. Лечебная нужна для проведения хирургических вмешательств: удаления спаек, кист, опухолей, очагов эндометриоза и т. д. Лечебная лапароскопия может быть плановой или экстренной. Для самого больного эти виды различаются только способом обезболивания: для диагностики чаще используют локальный наркоз, а для операций общий.
Для диагностики

Для обследования такой метод применяют редко. В большинстве случаев диагнозы ставятся на основе анамнеза, клиники, результатов анализов. Но бывают случаи, когда лечение не дает нужного результата или с помощью других методов невозможно установить диагноз. В такой ситуации используют лапароскопию.
Показанием к такой процедуре является:
- Пороки внутренних половых органов. Инвазия позволяет установить характер болезни, методы лечения, опровергнуть факт пороков.
- Подозрение на внематочную беременность. Такое обследование возможно до 16-й недели беременности и только в том случае, если другие методы беспомощны.
- При бесплодии, если длительное лечение не дает результатов.
- Диагностика опухолей злокачественной и доброкачественной природы.
- При стойких болях в области живота и малого таза с невыясненной причиной.
- Вероятность миомы, разрыва кисты яичника, эндометриоза, апоплексию яичников.
- Для определения проходимости маточных труб.
Такой способ исследования может применяться при любых подозрениях на патологию органов брюшной полости, если неинвазивные способы малоэффективны. Также при помощи манипуляторов и лапароскопа врач может взять часть биоматериала из недоступных мест для анализов, чего другие способы диагностики не позволяют.
В онкологии
Лапароскопия эффективна для удаления опухолей, расположенных в области таза и брюшины. Ее применяют в онкологии и для операций, и для диагностирования. Этот метод применим даже, если опухоль расположена внутри органа, для этого совмещают несколько технологий сразу. Чтобы детально просмотреть структуру тканей и определить место образования, используют ангиографию (исследование сосудов) и компьютерную томографию. Полученные изображения выводятся на экран в виде 3D- модели. Затем хирург с помощью манипуляторов удаляет опухоль, часть органа или весь орган.
В гинекологии

Наибольшее применение эта технология нашла в гинекологической отрасли. Сегодня большая часть всех хирургических вмешательств на внутренних половых органах происходит методом лапароскопии. Это позволяет устранить многие причины бесплодия, восстановить работу мочеполовой системы, уточнить диагноз. Ощутимым преимуществом является быстрый реабилитационный период пациентки.
Назначить лапароскопию женщине могут в таких случаях:
- при бесплодии с невыясненной причиной;
- при поликистозе;
- для устранения очагов эндометриоза;
- при миоме;
- аномалии в строении органов малого таза;
- удаление матки или ее части;
- удаление яичника при опухолях;
- устранение спаек в репродуктивной системе.
В большинстве случаев операции необходимы по причине бесплодия. Такой метод хирургии устанавливает и устраняет практически любую причину этой проблемы. Также путем лапароскопии женщину могут временно или навсегда стерилизовать, для этого на маточные трубы накладывают защитные зажимы или полностью удаляют их.
В экстренных ситуациях также применим такой способ оперирования. Например, при разрыве кисты хирург быстро удаляет последствия разрыва, накладывает внутренние швы. Внематочная беременность удаляется без тяжелых последствий с установлением ее причины и возможностью повторной нормальной беременности.
В других сферах
Такой инновационный метод постепенно вытесняет открытую хирургию, поэтому сферу его применения пытаются расширить. Он эффективен не только в лечении гинекологических проблем, мужчины тоже нередко нуждаются в подобных манипуляциях. Назначить лечебную лапароскопию могут для терапии кишечника, желудка, почек, удаления желчного пузыря. Кроме этого, малоинвазивный метод помогает установить диагноз при болезнях поджелудочной железы и печени, удалить аппендикс. Отдельную нишу занимает лечение позвоночника путем проколов брюшной полости. Лапароскопические операции на позвоночнике делаются при таких болезнях пояснично-крестцового отдела, как грыжи, травмы, остеохондроз, опухоли.
Кто и где проводит эту операцию

Все манипуляции проводит опытный хирург, ему помогает остальной медперсонал. Проводят процедуру только в операционной, в условиях стационара. Поскольку методика уже достаточно популярна, ее используют во многих клиниках. Для этого медицинское учреждение должно быть оборудовано нужным образом. Как правило, это частные клиники. В крупных городах государственные учреждения тоже могут обладать дорогостоящей аппаратурой, но встречается такое редко.
Как подготовиться
Для плановой инвазии или диагностики лечащий врач назначает ряд анализов. Предварительное обследование проходят не раньше, чем за 14 дней до назначенной процедуры. Среди таких исследований пациент обязательно сдает:
- анализы крови и мочи;
- кардиограмму;
- флюорографию;
- анализ крови на уровень свертываемости.
На протяжение недели до планируемой операции нужно отказаться от продуктов, которые провоцируют газообразование: бобы, капуста, газированные напитки, молочные продукты, зерновые (кроме риса). Врач может назначить ферментативные препараты для подготовки органов брюшной полости. За несколько дней запрещено принимать препараты, снижающие свертываемость крови (Аспирин, Кумадин, Варфарин, Гепарин). О всех принимаемых лекарствах нужно предупредить доктора.
За 12 часов до инвазии нельзя пить и есть, при сильной жажде можно немного смочить губы и рот теплой водой. С вечера и утром делают очистительную клизму, ее можно заменить на медикаменты для очистки кишечника. Перед операцией нужно принять душ с антибактериальным мылом, удалить волосы с живота. Также перед операционным столом снимаются линзы, все украшения, зубные протезы.
Как происходит процедура
Вне зависимости от причины лапароскопического вмешательства (лечение или обследование), такая операция всегда выглядит одинаково. Различие составляет лишь процессы внутри брюшной полости, которые проводит хирург. Сначала пациенту вводят инъекционно препараты, усиливающие действие обезболивающего. В операционной анестезиолог ставит наркоз, на протяжение всей процедуры специалист будет следить за пульсом больного, давлением, количеством кислорода в крови. Все данные выводятся на компьютер.
Хирург наносит антисептическое вещество и делает 2-3 разреза: один под пупком для лапароскопа, другие по бокам для манипуляторов. В эти отверстия вставляются инструменты, в брюшную полость вводят закись азота (N2O) или теплый увлажненный углекислый газ (СО2). Стенка живота поднимается и дает легкий доступ к внутренним органам. Эта часть процедуры абсолютно безопасна, газы не раздражают сосуды и ткани, не токсичны. Более того, СО2 благотворно влияет на органы дыхания, а N2O обладает дополнительным обезболивающим эффектом.
Изображение с лапароскопа передается на мониторы, хирург может детально рассмотреть все органы, обнаружить проблемные зоны. С помощью инструментов он проводит операцию: удаляет опухоли, кисты, органы или их пораженные части. После хирургических манипуляций доктор еще раз осматривает область работы. Затем манипуляторы извлекаются, на отверстия накладываются швы и повязка. Пациента доставляют в палату для реабилитации. Если проводилась диагностика, человека могут выписать уже через 3-4 часа, после операций нужно наблюдение в стационаре еще 2-3 дня.
Возможные осложнения
Техника лапароскопии крайне сложна, для ее проведения нужен опытный специалист с хорошо выработанными навыками. Неблагоприятные последствия могут быть из-за неправильного введения троакаров. При этом могут быть ранения внутренних органов таких, как кишечник, мочевой пузырь, мочеточники, кровеносные сосуды. Большинство из таких осложнений решаются сразу при операции, на пораженные органы накладываются швы. Если ранение органов не могут быть устранены лапароскопией, врач вынужден проводить лапаротомию - вскрытие передней стенки живота.
Неправильная подготовка больного увеличивает риск негативных последствий. Так, полный мочевой пузырь очень часто повреждается при введении инструментов. При этом, помимо основной операции, больному срочно накладывают два ряда швов на пораженный орган. Если больной принимал лекарства перед процедурой и не предупредил об этом врача, состав этих препаратов может непредсказуемо повлиять на наркоз. В некоторых случаях инвазию приходится экстренно завершать. Однако такие последствия бывают при любом хирургическом вмешательстве.
При лапароскопии значительно ниже риск инфицирования, расхождения швов, образования спаек.
Рекомендации после процедуры

В первые несколько часов после инвазии рекомендуется отдых. Длительность постельного режима зависит от степени сложности операции, наличия осложнений, состояния пациента. Лечащий врач установит время реабилитационного периода и дату выписки, даст рекомендации. В домашних условиях важно полностью соблюдать советы врача. К рекомендациям могут относится правила питания, если лапароскопия проводилась на органах ЖКТ, в таком случае 2 недели придется соблюдать одну из диет по Певзнеру. В течение месяца после инвазии, вне зависимости от ее вида и назначения, исключается алкоголь, слишком жирная и пряная пища, острое, консервированное.
Очень важна личная гигиена. Купаться можно под душем, принимать ванны только спустя 14 дней. После каждого моциона нужна антисептическая обработка швов и перевязка или бандаж. Для обработки ран разрешается применять:
- перекись водорода 3%;
- фукорцин;
- спиртовой раствор бриллиантовой зелени.
Швы снимаются в установленный доктором день, как правило, через 7-14 дней. Делать это должен только медработник в перевязочном кабинете. В первый месяц после процедуры нужно ограничить физические нагрузки, исключить спорт, подъем тяжестей. Разрешаются неспешные прогулки. Также нужно воздержаться от секса в первые 14-30 дней, в зависимости от болезни. После осмотра у доктора и с его разрешения можно будет вернуться к привычному образу жизни.
Если в реабилитационный период появляются частые боли в животе, спутывается сознание, наступает рвота, нарушен стул - об этом нужно сообщить врачу. Также важно следить за состоянием швов, на них не должно быть отечности, покраснения, зуда, каких-либо выделений.
Дополнительные вопросы
Вздулся живот после лапароскопии. Что делать
Во время операции для точных манипуляций в область брюшины вводят газ. После инвазии он откачивается, но есть вероятность того, что часть останется внутри. Это не страшно, он может поглощаться тканями, выводиться из организма. Как правило, такой симптом проходит самостоятельно через несколько дней и не требует вмешательств. Для облегчения самочувствия доктор может прописать сорбенты, ферментативные препараты. Главное избегать самолечения.
Задержка менструации после процедуры
У женщин цикл может сдвигаться после таких манипуляций. Менструация задерживается вплоть до нескольких недель. Если она не наступает через месяц, нужна консультация гинеколога или лечащего доктора.
Кровотечения у женщин после лапароскопии
Если у женщины появляются кровянистые выделения из влагалища, это повод срочно вызвать «скорую». Пока едет помощь нужно наложить холодный компресс на низ живота и соблюдать постельный режим.
Когда можно забеременеть после операции
Планировать зачатие можно только после того, как закончится курс приема лекарств. Если хирургическое вмешательство происходило на матке, например при миоме, подождать с беременностью придется не меньше полугода. Манипуляции на других органах требуют времени в 1,5-2 месяца. В любом случае, потребуется обследование и разрешение врачей. Несвоевременная беременность может привести к расхождению внутренних и наружных швов, внематочной беременности, потере ребенка.
Читайте также:
