Лечение менструальной мигрени. Лекарства от головной боли при месячных
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Это мигрень, при которой приступы возникают у женщин за два дня до начала менструации и в течение трёх дней после начала. По крайней мере - в двух циклах из трех. Так менструальную мигрень определяет III Международная классификация головных болей.
У менструальной мигрени есть несколько видов. При «чистой» менструальной мигрени приступы возникают исключительно в начале менструации, и больше ни в какие другие фазы цикла.
При менструально-ассоциированной мигрени приступы бывают и во время других фаз.
Согласно классификации, «чистая» менструальная мигрень - это мигрень без ауры, хотя это - не исключительное правило, менструальная мигрень может быть мигренью с аурой [1, 7].
Что такое мигрень вообще?
Мигрень - это заболевание головного мозга (часто наследственное), при котором бывает очень сильная головная боль. Боль длится от 4 до 72 часов. Её сопровождают тошнота или повышенная чувствительностью к свету и звукам. Боль такая, что нарушает повседневную активность.
А менструальная мигрень часто встречается?
Да. Менструальная мигрень очень распространена. Это значимая медицинская проблема. Две трети женщин с мигренью отмечают, что во время менструации приступы проходят тяжелее. В начале цикла вероятность приступа в 2-3 раза выше обычного. Атаки, возникшие в этот период, бывают более тяжелыми и продолжительными [2].
Почему менструации утяжеляют течение мигрени?
Мигрень очень чувствительна к колебаниям уровня женских половых гормонов. Перед началом менструации резко падает уровень эстрогенов. Это запускает развитие приступа.
Доказательством этому служит тот факт, что большинство женщин не испытывают приступов мигрени до подросткового возраста. В детском возрасте соотношение мальчиков и девочек с мигренью одинаковое. А во взрослом возрасте распространенность мигрени среди женщин уже в три раза выше, чем у мужчин [3].
Как лечат менструальную мигрень
Двумя способами [6]:
- снимают уже возникший приступ;
- предотвращают новые приступы.
Как снять приступ менструальной мигрени
Снимать (купировать) приступы эффективнее всего со специфическими противомигренозными лекарствами - триптанами (читайте статью о них: Триптаны). Ещё могут быть эффективны нестероидные противовоспалительные средства (НПВС), о них можно прочитать тут: Нестероидные противовоспалительные средства) и препараты эрготамина.
Как предотвратить приступ менструальной мигрени
Препараты для профилактики назначают за 1-2 дня до наиболее вероятного дня приступа. Этот вид профилактического лечения называется «мини-профилактика». Для неё используются триптаны, НПВС и препараты магния. Все они эффективны, если их назначают непосредственно перед началом приступа, и лечение продолжается 5-7 дней.
Гормональная терапия дает противоречивые результаты. Некоторые женщины отмечают, что когда менструации останавливают при помощи оральных контрацептивов или современных внутриматочных систем, проходит и мигрень [4]. Предотвращение падения уровня эстрогенов с помощью эстроген-содержащих гелей и пластырей показало положительный эффект в профилактике менструальной мигрени в нескольких небольших исследованиях [5].
Менструальная мигрень может отражать нарушения гормональной регуляции. Это заболевание очень распространено и сильно снижает качество жизни, но решения всегда есть. Не терпите боль, обратитесь к врачу!
Rothrock J.F. «Oral triptan therapy». // Headache. - 2009. - v.49. - p.1399-1400
Головня боль при месячных
Менструальная мигрень - головная боль, которая возникает за день-два до менструации, и длиться два-три дня после ее начала. Наиболее опасными считаются головные боли, концентрирующиеся в одной области головы, так как это может сигнализировать о наличии мигреней, нарушений гормонального цикла, расстройств мозгового кровообращения и иных патологий. Все это способно стать причиной инсультов, гинекологических и других заболеваний. Для правильной диагностики и подбора соответствующего лечения часто требуется консультация с разными специалистами: от привычного невролога до кардиолога или гинеколога.
Виды головных болей во время месячных
Женский организм - очень сложный механизм, работа которого до сих пор полноценно не изучена. Например, ученые не дают однозначного ответа на причины появления предменструального синдрома (ПМС), от которого страдают многие девушки. И хотя под понятие ПМС попадает широкий спектр различных симптомов, но чаще всего три из четырех женщин детородного возраста в этот период жалуются на головные боли.
Порой очень сложно отличить менструальные головные боли от «обычных». Условно их все можно поделить на два типа:
Причиной боли напряжения выступают различные стрессовые ситуации, переутомление, недосыпание. Для этого вида характерна двустороннее давящее проявление, которое может сопровождаться тошнотой, чувствительностью к громким звукам и яркому свету. Такая боль чаще всего не представляет большой проблемы, так как обычно легко купируется специальными препаратами.
А вот со вторым типом головной все обстоит гораздо сложнее. Мигрень чаще всего является наследственным заболеванием. Для нее характерны приступы пульсирующей боли различной интенсивности (от средней до высокой), которые могут усиливаться под влиянием множества факторов (яркий свет, громкие звуки, физическое или умственное напряжение). Она может быть, как односторонней (боль концентрируется в одной части головы), так и двухсторонней (болят обе половины). В некоторых случаях пульсирующие приступы могут переходить в режущие или давящие ощущения. Часто такое проявление сопровождается сильной тошнотой (в том числе и рвотой), болью в глазах, изменением артериального давления (гипотония или гипертония). Именно к этому типу и относится менструальная мигрень.
Менструальная мигрень
Согласно международной классификации, при этой мигрени приступы возникают примерно за двое суток до менструации и продолжаются обычно два-три дня. Это так называемая «чистая» менструальная мигрень. В другие дни цикла возникают приступы менструально-ассоциированной мигрени.
Две трети женщин отмечают, что головные боли в период менструации проходят более тяжело. Приступы, которые выпадают на самое начало цикла, бывают наиболее продолжительными и тяжелыми.
Причины менструальной мигрени
Менструальный цикл регулируется изменениями гормонального фона. Многочисленные наблюдения подтверждают зависимость мигрени от колебаний уровня эстрогена, прогестерона, пролактина и альдостерона. Считается, что именно резкое изменение концентрации эстрогенов и запускает приступ мигрени. Это доказывается тем, что большинство женщин сталкивается с такой проблемой только в подростковом возрасте.
Причинами головных болей могут быть следующие нарушения:
- дисбаланс половых гормонов, который возникает перед наступлением менструации и в период овуляции, в момент выхода яйцеклетки из лопнувшего фолликула (из-за гормональных проблем происходит спазм сосудов кровеносной системы, что приводит к ухудшению питания головного мозга и развитию мигрени);
- нарушение выработки адреналина и норадреналина в надпочечниках, что приводит к спазму сосудов и возникновению болей в голове;
- уменьшение концентрации химических веществ, которые нормализуют работу нервной системы (снижение болевого порога приводит в тому, что даже минимальная головная боль воспринимается более остро и тяжелее).
В развитии предменструального синдрома играют роль и различные нейромедиаторы. В первую очередь это серотонин, количество которого во время менструации сильно колеблется, вызывая нестабильность настроения и депрессивные ощущения. Пониженная концентрация серотонина приводит к ощущению усталости, проблемам со сном и неконтролируемую тягу к еде.
Из-за того, что нарушения водно-солевого баланса усугубляют симптомы мигрени, большую роль играют и пищевые предпочтения. Употребление в этот период соленной, жирной пищи, кофеина, алкоголя способствует усугублению головных болей. Пониженный уровень некоторых витаминов (в частности, группы В) и минералов также может негативно отражаться на течении предменструального симптома.
Лечение менструальной мигрени
Любая головная боль - это повод для обращения к специалисту. Для установки первичного диагноза таким врачом является невролог, который сможет назначить препараты для снятия уже возникшего приступа и подобрать методику предотвращения новых проявлений.
Причиной многолетних мигреней могут быть различные заболевания. Например, после операции на яичниках наблюдается нестабильный менструальный цикл, угревые высыпания, то женщине необходима консультация гинеколога и эндокринолога.
Различные гинекологические заболевания также способны спровоцировать менструальную мигрень или схожие с нею приступы. Например, для доброкачественной опухоли матки часто головная боль является единственным внешним симптомом. Эндометриоз вызывает болезненные ощущения не только в пораженных органах, но провоцирует сильную мигрень. Аденомиоз, синдром поликистозных яичников, различные воспалительные процессы тоже влияют на выработку половых гормонов и сопровождаются головными болями.
Необходимые обследования
Для постановки точного диагноза пациенткам с подозрением на менструальную мигрень рекомендуется пройти следующие исследования:
- общий анализ крови (особенно важно выяснить уровень гемоглобина) и мочи;
- анализы крови на гормоны (яичников, надпочечников, щитовидной железы, гипофиза);
- ультразвуковое исследование органов малого таза для выявления опухоли, кисты, воспалительных процессов и т.д.
Кроме этого, возможно назначение других исследований на усмотрение врача (ультразвуковое исследование кровеносных сосудов, МРТ головного мозга и так далее).
Медикаментозное лечение
Все лечение можно разделить на два варианта:
- предотвращение наступления мигрени;
- купирование возникшего приступа.
Для купирования приступов наиболее эффективными считаются специфические противомигренозные препараты - триптаны. Также часто назначают нестероидные противовоспалительные средства и спазмолитики. Но использование этих препаратов (даже в больших дозах) может не дать ожидаемого эффекта из-за специфичности менструальной мигрени.
В этом случае наиболее эффективно действовать на опережение, чтобы предупредить наступление и развитие мигрени. В профилактических целях эти же средства назначаются за пару дней до предполагаемого начала приступа. В рамках профилактики также используются препараты магния. Наиболее эффективно комплексное лечение, которое начинается до начала приступа и длится не менее 5-7 дней.
Важно! Методы терапии и препараты могут быть назначены только при осмотре и консультации со специалистом.
Гормональная терапия
Выравнивание гормонального фона с помощью препаратов и использование оральных контрацептивов, внутриматочных приспособлений иногда приводит к исчезновению или уменьшению интенсивности менструальных мигреней. Использование гелей и пластырей с содержанием эстрогенов также оказывает положительный эффект в качестве профилактики.
Памятка для пациента
Каждая женщина должна знать:
- Не стоит заниматься самолечением, а обращаться за помощью к врачу при сильных и регулярных головных болях, а также при изменении ее характера и длительности. Дискомфорт в период менструального цикла, нарушение его течения - это важная причина для обращения к врачу, независимо от возраста.
- Здоровый образ жизни и правильное питание - верное решение. Предупредить развитие мигрени можно с помощью соблюдения режима дня, регулярных прогулок перед сном, поддержка двигательной активности, достаточный сон. В питании необходимо ограничивать потребление «быстрых» углеводов, алкоголя и продуктов, способствующих задержке жидкости в организме. Поддержание водного баланса очень важно для женщин, склонных к головным болям.
- Для эффективности консультации с неврологом (да и другими врачами) желательно вести дневник наблюдений за здоровьем, в котором следует указывать не только наличие или отсутствие головных болей, но и их интенсивность. Не лишней будет информация о давлении, частоте сердечного ритма, иных показателей самочувствия.
- Исполнять все рекомендации врача. Это могут быть препараты различного воздействия, лечебная диета, поддерживающая терапия в виде витаминно-минеральных комплексов. На лечебный массаж спины и шейно-головного отдела следует ходить только по рекомендации лечащего врача.
В Клиническом Институте Мозга можно пройти полное обследование для выявления причин головных болей во время менструаций и предупреждать проявление приступов мигрени. У нас высококвалифицированные специалисты и самое современное оборудование. Наши медики проведут обследование и назначат эффективное лечение.
Менструальная мигрень причины, симптомы, методы лечения и профилактики
Мигрень во время менструации — очень распространенное явление, которое испытывает большинство женщин. Характеризуется пульсирующими болями во время второй фазы. При сильном дискомфорте врачи советуют обращаться за помощью.

Причины возникновения
Болезненные ощущения появляются при изменении концентрации эстрогенов в период перед менструацией. Также на уровень данного вещества влияет приём гормонального препарата. Уменьшение эстрогенов уменьшает интенсивность болей. Частота приступов постепенно уменьшается по мере взросления, характер синдрома меняется, становится более мягким. Врачи выделяют несколько факторов риска для менструальной мигрени:
- наследственная предрасположенность, подразумевает усиленную чувствительность мозга;
- репродуктивный период;
- приём гормональных препаратов;
- гинекологические болезни;
- употребление спиртных напитков;
- частые стрессовые ситуации;
- перепады артериального давления.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Симптоматика
Менструальная мигрень сопровождается не только головными болями. Самочувствие пациентки ухудшается за 5 — 7 дней до начала месячных. Врачи выделяют следующие признаки заболевания:
- локализация болей с одной стороны;
- ухудшение переносимости ярких источников света и громких звуков, сильных ароматов;
- нарушение работы органов чувств;
- беспричинные скачки артериального давления;
- помутнение сознания;
- приступы рвоты и тошноты;
- депрессивное расстройство, беспричинная агрессия;
- нарушение режима сна;
- кожные покровы становятся бледнее;
- усиленная работа потовых желёз.
Мигрень после месячных постепенно исчезает, боли утихают, самочувствие нормализуется.
Разновидности
Врачи выделяют несколько видов менструальной мигрени:
- истинная, подразумевает возникновение симптоматики перед менструацией;
- менструально-ассоциированная, характеризуется появлением болезненных ощущений в другие фазы цикла.
Диагностика
Перед началом лечения требуется удостовериться, что причина головных болей — сбои гормонального фона. Диагностика проводится в медицинском учреждении. Больной требуется проконсультироваться у гинеколога, сдать кровь для лабораторных исследований. Женщине потребуется вести специальный дневник для отслеживания приступов в различные периоды менструального цикла.
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
Лечение
Лечение направлено на устранение болезненных ощущений и другой симптоматики. Для этого больной назначают анальгетик. Противорвотные препараты используют при развитии тошноты.Возможно изменение гормонального средства. При интенсивных болях пациентке назначают триптан — препарат, разработанный для устранения симптомов мигрени. Если причиной развития заболевания служит стресс женщину направляют на консультацию к психологу. Пациентке корректируется рацион питания, исключается острая и жирная пища. Физиотерапия и массажные процедуры помогут избавиться от менструальной мигрени.
Мануальная терапия
Внутримышечные инъекции
Внутривенные инъекции
Инъекционные блокады
Кинезиотейпирование
Внутрисуставные уколы, инъекции
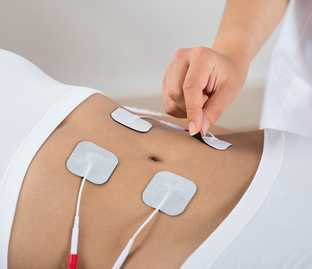
Физиотерапия
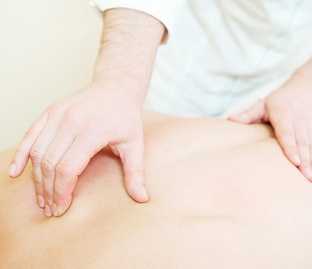
Лечебный массаж
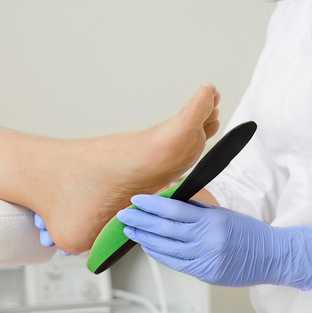
Изготовление индивидуальных ортопедических стелек Формтотикс

Рефлексотерапия
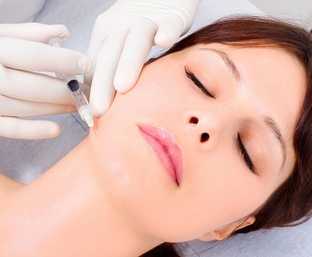
Озонотерапия
Плазмотерапия
SVF-терапия суставов
Комплексная реабилитация на многофункциональном тренажере Aidflex MFTR
Лечебная физкультура (ЛФК)
Внутривенное лазерное облучение крови
Внутритканевая электростимуляция
Ударно-волновая терапия (УВТ)
Осложнения
Менструальная мигрень при отсутствии помощи приводит к эмоциональному и физическому истощению больной. Одновременное развитие болезни на фоне приёма гормональных препаратов повышает риск ишемического инсульта.
Профилактика
Для снижения риска возникновения менструальной мигрени требуется придерживаться следующих правил:
- соблюдать режима сна и отдых;
- ежедневно проветривать комнату, в которой человек спит;
- отказаться от курения, приёма алкогольных напитков;
- каждый день принимать контрастный душ;
- избегать воздействия раздражителей болезни;
- заниматься физической культурой;
- пить не менее 2 литров воды ежедневно.
Источники
Менструальная мигрень: эпидемиология, патогенез, диагностика, клинические особенности Громова С.А. Табеева Г.Р., 2010
Мигрень и эрготы: от истории к современности Ю.Э. Азимова В.В. Осипова, 2012
Мигрень у женщин причины, симптомы, методы лечения и профилактики
Мигрень — неврологическое заболевание, при котором у пациента периодически случаются приступы пульсирующей или распирающей головной боли. По статистике ВОЗ, проблеме чаще подвержены женщины. Рассмотрим причины и симптомы мигрени у женщин, перечислим виды заболевания и способы купировать приступ.

Особенности и причины возникновения заболевания у женщин
Мигрень относится к неврологическим заболеваниям, но достоверно её причины не установлены. К возможным причинам врачи относят:
- повышенное внутричерепное и артериальное давление;
- мышечные спазмы шеи и головы;
- остеохондроз шейного отдела;
- глаукому;
- сосудистые патологии, при которых расширяются сосуды твёрдой оболочки мозга;
- системные заболевания, нарушения обменных процессов и патологии центральной нервной системы;
- наследственная предрасположенность, наличие случаев заболевания в семейном анамнезе.
У некоторых женщин мигрень развивается на фоне приема оральных контрацептивов. Как правило, проблема возникает, если гинеколог неправильно подобрал препарат и он провоцирует побочные действия. Чтобы предотвратить приступы, в таком случае достаточно прекратить приём препарата.
Спровоцировать приступ могут так называемые триггеры — раздражающие факторы. К ним относятся:
- злоупотребление алкоголем;
- переедание, особенно, если вы ели продукты с глютеном и салицилатами — пшеницу, ячмень, овёс, специи,
- гормональные колебания, например, в определённые дни цикла;
- неблагоприятное внешнее воздействие — перемена погоды, колебания температуры, длительное нахождение в душном помещении, резкие звуки и запахи;
- нарушения режима сна;
- употребление некоторых лекарств, например, гормональных препаратов.
Симптомы у женщин
- Предвестники приступа — слабость, усталость, нарушения внимания и концентрации, бледность кожных покровов;
- аура — выпадение полей зрения, прыгающие точки перед глазами, тактильные нарушения, например, ощущение покалывания в пальцах;
- головная боль — интенсивная, распирающая или пульсирующая, которая охватывает всю голову или локализуется с одной стороны в области лба и висков;
- один или несколько сопутствующих симптомов — тошнота со рвотой, светобоязнь, нарушения зрения или обоняния;
- раздражительность, тревожность, нехарактерный оттенок кожи, тревожность и депрессивное состояние — характерные симптомы, которые возникают после приступа головной боли.
Виды мигрени у женщин
Женщины страдают от одного специфического вида мигрени — менструальной. Приступы головной боли возникают в первые дни менструации, причём беспокоят пациентку нерегулярно. В течение нескольких месяцев приступы могут повторяться, а затем проходить на время.
От остальных видов мигрени страдают как женщины, так и мужчины:
- Паническая. Возникает после сильного стресса или испуга, сопровождается удушьем, ознобом, частым сердцебиением.
- Хроническая. Сопровождается регулярными приступами, каждый из которых провоцирует всё более интенсивную боль.
- Мигрень сна. Наступает во время сна или сразу после пробуждения.
- Шейная. Развивается вследствие нарушения кровотока в позвоночной артерии, провоцирует невыносимые головные боли.
- Офтальмологическая. Сопровождается выпадением полей зрения, появлением прыгающих точек перед глазами, снижением зрения.
Все приступы мигрени могут протекать в двух видах: с аурой и без ауры. Аура — это специфический этап, который предшествует приступу головной боли и провоцирует зрительные или тактильные нарушения. При зрительной ауре у пациента выпадают поля зрения, прыгают точки перед глазами, при тактильной — возникает онемение, покалывание в кончиках пальцев.
Особенности приступов при беременности и после родов
У беременных женщин приступы мигрени возникают на фоне гормональных колебаний, у недавно родивших — из-за сильного стресса, который перенёс организм и переутомления. В остальном симптомы мигрени и триггеры не отличаются — у каждой пациентки приступы провоцируют определённые индивидуальные факторы.
Полностью вылечить мигрень и предотвратить приступы в дальнейшем невозможно. Врачневролог может лишь подобрать препараты для купирования головной боли. В зависимости от характера приступа, пациентке назначают:
- нестероидные противовоспалительные — эффективны при не продолжительных приступах, которые сопровождаются болью средней интенсивности;
- комбинированные препараты от мигрени — воздействуют на тройничный нерв и церебральные сосуды, снимают сильную боль, но обладают рядом побочных действий;
- триптаны — современные препараты, эффективные при продолжительных приступах, которые длятся более двух дней;
- вспомогательные препараты, которые снимают мышечные спазмы и оказывают седативное воздействие.



Чтобы избежать приступов, важно понаблюдать за своим состоянием и понять, что провоцирует головную боль. Когда триггеры установлены, следует по возможности избегать их, например, не переедать, не находиться в душных шумных помещениях, нормализовать режим дня.
Также врачи рекомендуют придерживаться здорового образа жизни:
- не злоупотреблять алкоголем и сигаретами;
- ложиться спать и просыпаться в одно и то же время;
- нормализовать рацион: не злоупотреблять солениями, жирным и жареным, есть больше нежирного мяса, фруктов, овощей;
- по возможности избегать стрессов, эмоциональных потрясений;
- регулярно получать умеренные физические нагрузки.
«Причины, проявления, осложнения (инсульт, статус), лечение и профилактика мигрени», Орос М.М., Луц В.В., Мицак Х.В., Международный неврологический журнал, 2016;
«Как эффективнее купировать приступы мигрени», Головачева В.А., Парфенов В.А., Медицинский совет, 2014
Менструальная мигрень ( Катамениальная мигрень )
Менструальная мигрень — это одна из форм простой мигрени, возникающая в связи с колебанием уровня эстрадиола в менструальном цикле. Клинически проявляется мигренозными атаками без ауры, возникающими в околоменструальный период. Диагностика включает сбор анамнеза, исследование неврологического статуса, гинекологическое обследование, оценку гормонального статуса, при необходимости выполняется реоэнцефалография, церебральная МРТ. Купирование пароксизмов проводится с применением триптанов, противовоспалительных, противорвотных препаратов. В профилактическом лечении используются триптаны, препараты эстрогенов.
МКБ-10



Общие сведения
Под термином «менструальная мигрень» подразумевают мигренозные приступы, возникающие у женщин в предменструальном периоде и в ходе менструации. Патология является разновидностью мигрени без ауры. Известно, что 60% страдающих мигренью женщин сообщают о повышенной частоте головной боли во время менструации. Распространенность чисто менструальной мигрени, не сопровождающейся пароксизмами цефалгии в другие периоды, варьирует в пределах 7-14% от всех случаев у женщин. Она достигает пика среди женщин 40-летнего возраста и значительно снижается в менопаузе.
Причины
Связь мигрени с гормональным фоном становится очевидной, если изучить статистику. Встречаемость мигренозных приступов у обоих полов одинакова в детском и пожилом возрасте, в репродуктивном периоде заболеваемость женщин в 3 раза выше, чем у мужчин. Проведенные исследования продемонстрировали зависимость течения мигрени от уровня половых гормонов, в первую очередь эстрадиола. Резкое снижение последнего в конце менструального цикла выступает основным триггером возникающей головной боли.
Провоцировать болевой пароксизм могут стрессовые ситуации, физическое перенапряжение, употребление в предменструальные дни шоколада, алкоголя, цитрусовых. Предрасполагающими к возникновению менструальной мигрени факторами считают:
- пониженный порог болевой чувствительности;
- повышенный уровень эстрогенов и прогестерона;
- прием гормональных препаратов, в том числе контрацептивов;
- гинекологические заболевания;
- положительный семейный анамнез.
Патогенез
Механизмы возникновения менструальной мигрени продолжают изучаться. Ведущей патогенетической теорией в настоящее время признана теория дефицита эстрогенов. Эстрогеновые рецепторы представлены практически во всех церебральных структурах, большее число их сосредоточено в гипоталамусе. Воздействуя на рецепторы, эстрадиол регулирует работу нейромедиаторных систем, в том числе снижает активность ноцицептивных нейронов.
Эстрогены способны модулировать проведение болевых импульсов на различных уровнях: на уровне тригеминального нерва и ядра, таламуса, проводящих трактов, корковых структур. Они также влияют на синтез серотонина, участвующего в нейронально-сосудистых механизмах развития мигренозного пароксизма. Возникающее перед менструацией резкое падение уровня эстрадиола негативно отражается на функционировании указанных выше систем, приводит к появлению цефалгии.
Теория дефицита находит подтверждение в клинических исследованиях. Так, введение эстрадиола предупреждает возникновение пароксизма менструальной мигрени, а его отмена приводит к возобновлению симптоматики. Однако гормональные колебания происходят и у здоровых женщин. Вероятно, существует генетические особенности, предрасполагающие к развитию мигрени на фоне снижения уровня эстрогенов.

Классификация
Заболевание не нашло отражение в перечне нозологий в Международной классификации головных болей, однако его диагностические критерии были определены и изложены в приложении. По сравнению с головными болями, возникающими в другие фазы цикла, менструальные мигрени более тяжелы у большинства женщин и могут быть более продолжительными, а также более устойчивыми к лечению.
Современная неврология выделяет 2 вида менструальной мигрени. Обе формы возникают не менее чем в двух из трех менструальных циклов, разнится лишь временной промежуток появления мигренозной атаки. В соответствии с этим критерием различают следующие виды мигрени:
- Истинно менструальная — цефалгии возникают только в последние 2 суток, предшествующих менструации, длятся до третьего дня цикла. Составляет около 10% случаев.
- Менструально-ассоциированная — наряду с предменструальным периодом цефалгия появляется и в другие дни менструального цикла.
Симптомы менструальной мигрени
В типичных случаях заболевание стартует в период или в течение нескольких лет после пубертата. У половины заболевших оно сочетается с предменструальным синдромом. Симптоматика приступа менструальной мигрени идентична проявлениям других форм простой мигрени. Отличительной чертой является возникновение в определенный период менструального цикла.
Пароксизм начинается без предшествующих проявлений с интенсивной тупой или пульсирующей цефалгией, затрагивающей половину головы. Характерна светобоязнь, гиперчувствительность к запахам, фонофобия. Наблюдается отсутствие аппетита, тошнота, рвота без облегчения, диарея. Пациентки отмечают слабость, головокружения, депрессивное настроение. Продолжительность приступа варьирует в пределах 1-3 суток.
Считается, что менструальная форма отличается тяжестью пароксизмов. Пациентки, имеющие наряду с предменструальными атаками и другие, отмечают большую интенсивность цефалгии, выраженную слабость, анорексию, неоднократную рвоту во время предменструального приступа. Практически во всех случаях в период беременности наблюдается значительное улучшение или полное исчезновение цефалгических атак. Прием оральных контрацептивов негативно отражается на течении болезни, приводит к утяжелению приступов.
Выраженная тяжесть и большая длительность атак менструальной мигрени негативно отражается на качестве жизни пациенток, их профессиональной деятельности. При отсутствии адекватного лечения, пациентки с тревогой ожидают каждую менструацию. Наиболее тяжелым осложнением является мигренозный статус, при котором вследствие многократной рвоты и невозможности принимать пищу наступает обезвоживание, развиваются электролитные нарушения, требующие неотложной медицинской помощи.
Диагностические мероприятия осуществляются врачом-неврологом совместно с гинекологом-эндокринологом. Обязательным является сбор семейного анамнеза, опрос пациентки относительно частоты мигренозных атак, их связи с менструальным циклом. В перечень необходимых обследований входит:
- Неврологический осмотр. Неврологический статус в межприступный период соответствует норме, что позволяет исключить органическую патологию нервной системы. При выявлении изменений рекомендовано проведение реоэнцефалографии, МРТ головного мозга.
- Гинекологический осмотр. Необходим для выявления/исключения патологии репродуктивной системы, оценки состояния при наличии текущего гинекологического заболевания. Сопутствующие гинекологические заболевания диагностируются у 75% пациенток.
- Исследование уровня половых гормонов. Позволяет оценить гормональный фон, выявить его нарушения для их последующей коррекции.
Дифференциальная диагностика
Заболевание необходимо отличать от предменструального синдрома. Оба заболевания протекают с возникновением приступов перед началом менструальной фазы, сопровождаются цефалгией, слабостью. Однако для предменструального синдрома характерна эмоциональная лабильность, дисфория, чувство голода, мышечные боли, артралгии, что не наблюдается при менструальной мигрени.
На основании клинических особенностей проводится также дифдиагностика с другими формами мигрени. Впервые возникшую менструальную мигрень дифференцируют от органической церебральной патологии, манифестирующей гемикранией. Исключение интракраниальных новообразований, сосудистых мальформаций, кист головного мозга осуществляется по результатам МРТ.

Наиболее эффективна терапия, включающая купирование мигренозных атак и профилактику их возникновения. При наличии гинекологической патологии, гормонального дисбаланса больная параллельно проходит лечение у врача-гинеколога. К основным рекомендованным для лечения лекарственным препаратам относятся:
- Нестероидные противовоспалительные средства (НПВС). Благодаря анальгетическому и противовоспалительному действию существенно уменьшают выраженность болевого синдрома в период атаки. Возможно назначение НПВС совместно с триптанами.
- Триптаны. Являясь агонистами рецепторов серотонина, способны ингибировать основные патогенетические механизмы заболевания. Рекомендованы для профилактической терапии и в приступный период. При приеме в первые часы гемикрании полное купирование приступа достигается в 40% случаев.
- Противорвотные препараты. Необходимы при многократно повторяющейся рвоте. Купирование последней позволяет избежать обезвоживания, потерю электролитов.
- Препараты эстрадиола. Применяются в профилактическом лечении истинной менструальной мигрени. По данным исследований терапия эстрогенами в 3 раза снижает частоту пароксизмов. При регулярности цикла возможно назначение эстрадиола за 2 дня до начала менструации с длительностью приема 7 дней. Неэффективность применения эстрадиола, как правило, обусловлена ошибочной диагностикой формы мигрени, назначением неадекватной дозы препарата.
Прогноз и профилактика
Менструальная мигрень имеет благоприятный прогноз. Частота и интенсивность ее пароксизмов снижается, а затем полностью исчезает в постменопаузе. Не смотря на некоторую резистентность к терапии, адекватно подобранное комплексное лечение в большинстве случаев позволяет значительно улучшить качество жизни больной. Профилактика возникновения заболевания включает своевременное выявление и лечение гинекологических болезней, коррекцию гормональных нарушений, исключение воздействия провоцирующих триггеров: переутомления, стрессов, нарушений питания.
1. Менструальная мигрень: современный взгляд на проблему/ Азимова Ю.Э.// Русский медицинский журнал. - 2017. - № 21.
2. Менструальная мигрень: эпидемиология, патогенез, диагностика, клинические особенности/ Громова С.А., Табеева Г.Р.// Неврология, нейропсихиатрия, психосоматика. - 2010. - №2.
3. Международная классификация головной боли/ Пер. В.В. Осиповой, Т.Г. Вознесенской// 2-е изд. Международное общество головной боли. - 2003.
4. Defining the relationship between ovarian hormones and migraine headache/ Martin V.T., Wernke S., Mandell K. et al.// Headache. - 2005. - Vol. 45.
Читайте также:
