Монгольское пятно у ребенка
Добавил пользователь Владимир З. Обновлено: 28.01.2026
В настоящее время окончательно не изучена этиология кольцевидной центробежной эритемы Дарье. Ведущей остается теория реактивного инфекционно-аллергического симптомокомплекса. В этой связи приводится клиническое наблюдение кольцевидной эритемы Дарье у трех
Erythema annulare Daria in the child against the background of viral hepatitis a and shigelloses of bacteria
Currently, etiology of annular centrifugal erythema Darya is not fully understood. The theory of reactive infectious-allergic syndrome remains the leading one. In this context, we present the clinical observation of annular erythema Darya in a three-year-old child against the background of viral hepatitis A and shigelloses of bacteria, with a favorable outcome in resolution of the skin process in treatment of major infectious diseases.
Кольцевидная центробежная эритема Дарье является относительно редким заболеванием инфекционно-аллергической или токсико-аллергической природы, характеризующимся остроразвивающимся очаговым лимфоцитарным инфильтратом в сосочковом слое дермы вокруг расширенных кровеносных сосудов и придатков кожи, межклеточным и внутриклеточным отеком эпидермиса. Заболевание описано в 1916 г. французским дерматологом Ж. Дарье [1, 2].
В большинстве случаев этиология кольцевидной эритемы остается неясной. Болезнь можно рассматривать как реактивный процесс. Появление эритемы связано с патологической сосудистой реакцией: капилляры, расположенные в коже, расширяются, ток крови в них замедляется, давление жидкости в просвете растет. В итоге часть плазмы выходит в ткани, что приводит к местному отеку — так у кольцевидной эритемы появляются приподнятые края или площадка. Вслед за жидкостью выходят Т-лимфоциты — клетки иммунной системы, отвечающие за распознавание чужеродных агентов, уничтожение собственных зараженных клеток организма, опухолевых клеток. Их роль в возникновении эритемы окончательно не ясна, но они свидетельствуют о тесной связи заболевания с работой иммунной системы 1.
Эритема кольцевидная центробежная способна к периферическому росту. В центре кольца патологический процесс стихает, поэтому кожа приобретает обычную окраску и толщину, а по периферии сохраняется вал из расширенных капилляров, Т-лимфоцитов и клеточного отека. Кольцо растет в размерах от центра к краям — такой рост называют центробежным [1, 2].
Разновидности кольцевидной эритемы:
- ревматическая — выступает признаком наличия ревматизма. Для нее характерны едва различимые пятна бледного розового цвета. Часто встречается у детей и подростков;
- мигрирующая кольцевидная эритема — хроническая форма, воспалительный процесс имеет признаки, схожие с дерматозом. Может быть последствием инфекций, вызванных вирусами или бактериями;
- центробежная — проявляется большим количеством эритем в виде валика, возвышающихся над поверхностью кожи. Высыпания разрастаются и изменяют форму.
По клиническим проявлениям кольцевидную эритему подразделяют на:
- сквамозную (шелушащуюся) — проявляется шелушением наружной каймы образования;
- везикулярную — характеризуется мгновенным возникновением и таким же быстрым исчезновением по периферии эритем возвышающихся поверхностных полостей, наполненных экссудатом (везикул);
- гирляндообразную — появление пятен на короткий срок — от нескольких часов до нескольких дней;
- стойкую микрогирляндообразную — характеризуется круговидными образованиями до 1 см в диаметре.
Субъективно пациентов в большинстве случаев беспокоят слабый зуд и жжение. Объективно: появление красных пятен с характерной локализацией: щеки, живот, передняя поверхность плеча, по бокам груди; быстрый рост пятен (могут достигать 20 см); слияние близко расположенных пятен в дугообразные образования; пятна и образования возвышаются над поверхностью кожи; возле старых очагов возможно возникновение новых очагов покраснения; характерный признак — кружевной узор на теле; внутри колец цвет кожи нормальный или приобретает бледность (характерно для детской эритемы); приступообразность высыпаний (могут быстро образовываться и также быстро регрессировать) [1, 2].
Диагностика кольцевидной эритемы не вызывает трудностей в силу характерного вида пятен на коже. При необходимости проводят гистологическое исследование. Изменения в коже при эритеме включают в себя: расширение капилляров дермы, скопления лимфоцитов вокруг сосудов, незначительный отек клеток и межклеточного пространства эпидермиса, умеренный отек дермы.
Заболевание следует отличать от хронической крапивницы, кольцевидной гранулемы, многоформной экссудативной эритемы, туберкулоидного типа лепры, розового лишая, мастоцитоза, герпетиформного дерматоза Дюринга и третичной розеолы Фурнье 5.
Лечение кольцевидной эритемы основано прежде всего на устранении вызвавшего заболевание фактора. Общая терапия включает препараты кальция и тиосульфата натрия, антигистаминные препараты, антибиотики широкого спектра действия, витаминотерапию (особенно витамины группы А, В, Е), противомалярийные препараты (иногда). Местно препаратами выбора являются топические глюкокортикостероиды [1, 2, 8, 9].
Клиническое наблюдение
Пациент С., 3 года.
Анамнез заболевания: со слов отца 10.10.2016 г. появился редкий кашель, сыпь на коже живота. Самостоятельно не лечили, обратились к педиатру, направлены на обследование в связи с контактом с ребенком, который болен гепатитом А и находился на лечении в инфекционном отделении. 14.10.2016 г. по результатам обследования (в биохимическом анализе крови АЛТ — 475 ЕД/л, АСТ — 235 ЕД/л) направлены в приемное инфекционное отделение окружной больницы с диагнозом: «Гепатит А?». Осмотрен при поступлении инфекционистом, госпитализирован в инфекционное отделение.
При поступлении: общее состояние средней степени тяжести за счет интоксикации. Температура тела 36,6 °С. В сознании, ориентирован в пространстве и времени. Менингиальные знаки отрицательные. Положение активное. Телосложение нормостеническое. Питание удовлетворительное. Рост 92 см, вес 12,3 кг, индекс массы тела 12,38 кг/м 2 . При осмотре видимые слизистые оболочки влажные. Склеры физиологической окраски. Отеков нет. Периферические лимфатические узлы не пальпируются. Щитовидная железа не пальпируется. Дыхание через нос свободное. Число дыхательных движений 19 в минуту. При аускультации над обоими легочными полями выслушивается везикулярное дыхание без побочных дыхательных шумов. При аускультации сердца тоны ритмичные, ясные. Число сердечных сокращений 92 в минуту. Язык влажный, обложен белым налетом. Глотание свободное, безболезненное. В зеве гиперемии, налетов нет. Живот при пальпации мягкий, безболезненный во всех отделах. По правой среднеключичной линии нижний край печени выступает на 2,0 см из-под края реберной дуги. Размер печени по Курлову: 12-10-9. При пальпации селезенка не определяется. Симптом поколачивания отрицательный с обеих сторон. Стула в отделении не было. Мочеиспускание свободное, безболезненное. Моча светлая. Диурез: внутривенно капельно 800 мл; выпито 200 мл; выделено 600 мл.
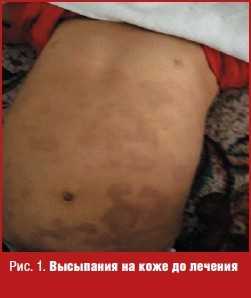
Status localis: патологический кожный процесс носит распространенный характер. Локализован на коже груди, живота. Представлен пятнами кольцевидной формы, около 2-3 см в диаметре, склонными к слиянию. Окраска элементов сыпи от светло-розового до розово-красного. В очагах легкое среднепластинчатое шелушение, в центральной части отдельных элементов западение. Признаков вторичного инфицирования, атрофии кожи не наблюдается. Температурная, болевая и тактильная чувствительности в очагах не нарушены. Ногтевые пластины, волосы, видимые слизистые оболочки не вовлечены в патологический процесс. Других высыпаний на коже нет (рис. 1).
Результаты лабораторных и инструментальных исследований:
14.10.2016 г. Общий анализ крови (авт).: гемоглобин — 112,0 г/л; лейкоциты — 9,7 × 10 9 ; эритроциты — 4,69 × 10 12 ; гематокрит — 0,343%; анизоцитоз — 73,12; цветной показатель — 23,92; MCHC — 327,0 г/л; тромбоциты — 307,0 × 10 9 ; эозинофилы — 3,0%; палочкоядерные нейтрофилы — 3,0%; сегментоядерные нейтрофилы — 41,0%; лимфоциты — 45,0%; моноциты — 8,0%.
15.10.2016 г. Общий анализ мочи: цвет соломенно-желтый; прозрачность — прозрачная; реакция — 6,0 pH; удельный вес — 1010; белок количественный — 0,0 г/л; сахар — отрицательно; плоский эпителий — 0-1 в поле зрения; лейкоциты — 0-1 в поле зрения.
17.10.2016 г. Общий анализ кала (копрограмма): консистенция — кашицеобразный; цвет коричневый; мышечные волокна переваренные — 0-1; растительная клетчатка переваримая — 0-1; растительная клетчатка непереваримая — 1-3; лейкоциты — 1-2; крахмал внеклеточный +++; яйца глистов не обнаружены.
15.10.2016 г. Соскоб на энтеробиоз: отрицательный.
14.10.2016 г. Общая биохимия: хлориды — 104,0 ммоль/л; кальций общий — 2,4 ммоль/л; общий билирубин и фракции — 11,5 мкмоль/л, 1,1 мкмоль/л; АЛТ — 344,0 ЕД/л; АСТ — 152,0 ЕД/л; общий белок — 76,8 г/л; мочевина сыворотки крови — 5,0 ммоль/л; креатинин сывороточный — 40,0 мкмоль/л; калий — 4,4 ммоль/л; натрий — 141,0 ммоль/л; ГГТП — 144,0 ЕД/л; щелочная фосфатаза — 324,0 ЕД/л; альфа-амилаза крови — 56,0 ЕД/л; глюкоза сыворотки — 4,7 ммоль/л; фосфор сывороточный — 1,68 ммоль/л.
14.10.2016 г. Гемостаз: протромбиновый индекс 85,0%; фибриноген 3,26 г/л; АЧТВ 41,2 сек.
20.10.2016 г. Общая биохимия АСТ 60,0 ЕД/л; АЛТ 100,0 ЕД/л; общий билирубин и фракции 10,8 мкмоль/л, 1,9 мкмоль/л.
17.10.2016 г. Гепатиты: HBsAg (ИФА) отрицательный; антитела к вирусному гепатиту С (ИФА) отрицательный; антитела IgM к вирусному гепатиту А положительно; антитела IgG к вирусному гепатиту А положительно.
19.10.2016 г. Бактериологическое исследование кала на патогенные энтеробактерии (шигеллы, сальмонеллы): результат — 2 а биовар 15. Микроорганизмы: Shigella flexneri; ампициллин — R; хлорамфиникол (Левомицетин) — S; нитрофурантоин (Фурадонин) — S; цефтриаксон — S; ципрофлоксацин — R; бактериофаг дизентерийный — S.
15.10.2016 г. ИФА антитела IgM, атитела IgG к иерсиниозу, псевдотуберкулезу отрицательно.
16.10.2016 г. Бактериологическое исследование биоматериала (кал) на иерсинии отрицательно.
15.10.2016 г. Электрокардиограмма: синусовый ритм с числом сердечных сокращений 127 уд./мин. Электрическая ось сердца не отклонена.
На основании жалоб, анамнеза, клинической картины, результатов обследования, консультации дерматовенеролога был выставлен диагноз:
Основной: вирусный гепатит A, легкая форма (B15.9).
Сопутствующий: кольцевидная центробежная эритема Дарье (L53.1). Анемия легкой степени (D64.9). Шигеллезное бактерионосительство, субклиническое течение (A03.1).
Проведенное лечение: режим палатный, диета ЩВД (дети), неспецифическая гипоаллергенная. Назначено: лоратадин 10 мг таблетки для приема внутрь по 0,5 таблетки перорально 1 раз в день 14 дней; панкреатин 25 ЕД таблетки для приема внутрь по 1 таблетке 3 раза в день перорально во время еды 14 дней; папаверина гидрохлорид 10 мг таблетки для приема внутрь по 1 таблетке 3 раза в день перорально 14 дней; бактериофаг дизентерийный 72 г по 1 таблетке 2 раза в день перорально 7 дней; натрия хлорид раствор для инфузий 0,9% 800 мл внутривенно капельно 1 раз в день 5 дней.
Состояние при выписке: жалобы со слов отца на пигментацию на коже живота. Status praesens: общее состояние удовлетворительное. Температура тела 36,5 °С. Сознание ясное, ориентирован в пространстве и времени. При осмотре кожных покровов кожа смуглая, физиологической окраски, на коже живота крупные пигментные пятна, тургор кожи сохранен. При осмотре видимые слизистые влажные. Склеры физиологической окраски. Отеков нет. Периферические лимфатические узлы не пальпируются. Число дыхательных движений 19 в минуту. При аускультации над обоими легочными полями выслушивается везикулярное дыхание, хрипов нет. При аускультации сердца тоны ритмичные, ясные. Число сердечных сокращений 92 в минуту. Язык влажный, чистый. Живот не вздут, при пальпации мягкий, безболезненный во всех отделах. Печень по краю реберной дуги. Селезенка не определяется. Симптом поколачивания отрицательный с обеих сторон. Стул оформленный, окрашен. Мочеиспускание свободное, безболезненное. Моча светлая.
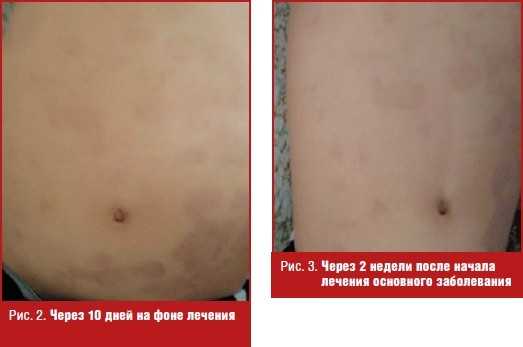
Течение болезни: в биохимическом анализе крови уровень трансаминаз снизился до двух норм, билирубин в пределах нормы. Высыпания на коже в очагах разрешились до пятен вторичной гиперпигментации (рис. 2, 3).
Отец пациента отказался от дальнейшего стационарного лечения. Ребенок выписан с улучшением, рекомендации даны.
Заключение
Описанный выше патологический кожный процесс можно расценить как инфекционно-аллергический симптомокомплекс — реактивный процесс на фоне инфекционной патологии, результат интоксикации. Данное наблюдение подтверждает мнение, что центробежная кольцевидная эритема Дарье, как и многие другие т. н. неифекционные эритемы, может возникать на фоне хронических инфекций, в том числе вирусного гепатита.
Представленное клиническое наблюдение должно быть интересно как для врачей дерматовенерологов, так и для инфекционистов в плане дифференциальной диагностики неинфекционных эритем.
Литература
Е. Н. Ефанова 1 , кандидат медицинских наук
Л. Л. Катанахова, кандидат медицинских наук
Ю. Э. Русак, доктор медицинских наук, профессор
Н. Н. Камка
БУ ВО ХМАО-Югры СурГУ, Сургут
Кольцевидная эритема Дарье у ребенка на фоне вирусного гепатита А и шигеллезного бактерионосительства/ Е. Н. Ефанова, Л. Л. Катанахова, Ю. Э. Русак, Н. Н. Камка.
Для цитирования: Лечащий врач №11/2017; Номера страниц в выпуске: 14-16
Теги: дети, инфекция, кожные заболевания, сыпь
Монгольское пятно и новообразования
Причины появления
- синий невус;
- невус Ито;
- невус Беккера;
- пограничный пигментный невус.
- участка пигментации под сильным увеличением;
- сиакопию — с помощью специального прибора производят спектрофотометрическое сканирование пятен;
- биопсию — берут кусочек пигментированной кожи для дальнейшего гистологического изучения, в норме меланоцитов в них быть не должно.
Терапия
Если участки пигментации — это монгольские пятна, то лечения проходить не нужно.Ребенку не требуется дальнейшее наблюдение специалиста: пигментация не причиняет ему никого дискомфорта и обычно уже к 2 годам становится почти незаметной, а к 5-ти летнему возрасту проходит полностью.
Прогноз и меры профилактики
Сакральное пятно — это не болезнь, поэтому никакие меры профилактики не требуются.При диагностировании монгольского пятна прогноз для жизни и здоровья благоприятный.Согласно медицинской статистике не было отмечено ни одного случая перерождения этого вида пигментного нувесу в злокачественное новообразование.Поэтому никакой терапии монгольского пятна и постановки на учет к дерматологу не требуется.Как правило, в большинстве случаев такие очаги пигментации проходят самостоятельно через некоторое время в отличие от такой патологии как альбинизм, которая возникает из-за врожденного отсутствия пигмента меланина.Даже если сакральные пятна сохраняются на всю жизнь, никакого вреда здоровью они не несут, угрозу для жизни не представляют и дискомфорта человеку не доставляют.
Монгольское пятно
Монгольское пятно — присутствующий с рождения участок серо-синей пигментации кожи, имеющий округлую или неправильную форму. Чаще всего пигментация располагается в пояснично-крестцовой области. Данное образование является одной из форм врожденных пигментных невусов. В диагностике монгольского пятна важное значение имеет его дифференцировка с меланомоопасными новобразованиями. Как правило, пигментация постепенно исчезает в течение первых 4-5 лет жизни. Лечение не требуется.
Общие сведения
Монгольское пятно получило свое название из-за того, что с ним рождается 90% детей, принадлежащих к монголоидной расе: китайцы, корейцы, вьетнамцы, японцы, а также индонезийцы, индейцы, эскимосы и айны. Монгольское пятно часто встречается у новорожденных негроидной расы и лишь у 1% европеоидов. Благодаря своей локализации в области крестца пятно еще называют «сакральное пятно».
Причины возникновения монгольского пятна
Как известно, кожа состоит из 2 слоев: поверхностного — эпидермиса и более глубокого — дермы. Клетки, вырабатывающие пигмент меланин, обуславливающий цвет кожи, находятся в эпидермисе и носят название меланоциты. У лиц европеоидной расы образование меланина происходит в основном под воздействием ультрафиолетовых лучей, в результате чего получается загар. У людей других рас выработка меланина происходит постоянно, придавая коже определенный цвет. Причем цвет кожного покрова зависит не от количества меланоцитов, а от их функциональной активности.
В процессе эмбрионального развития у плода происходит миграция меланоцитов в эпидермис из эктодермы. Современная дерматология считает, что образование монгольского пятна связано с не полным завершением этого процесса, когда часть меланоцитов остается в более глубоком слое кожи — дерме. Продуцируемый ими меланин и является причиной серо-синюшнего окрашивания кожи.
Проявления монгольского пятна
Монгольское пятно является врожденным невусом. Его цвет может быть серо-голубым, синюшним, реже — синевато-коричневым. Характерна равномерность окрашивания по всей поверхности пятна. Пигментация может иметь овальную или округлую форму, но чаще встречаются пятна неправильной формы. Размеры пятна также вариабельны, как и его форма. Оно может быть с небольшую монету и достигать более 10 см в диаметре, покрывая при этом целую часть тела новорожденного (поясницу, ягодицу или спину).
Как правило, пятно располагается в области поясницы и крестца, но может локализоваться на коже спины, задней поверхности голени, ягодиц и других участках тела. В некоторых случаях отмечается миграция пятна, т. е. его смещение от изначального положения (например, с крестца на ягодицу). Типичным является единичное монгольское пятно, но встречаются и множественные пятна различной локализации.
Первое время после рождения ребенка цвет монгольского пятна может становить более насыщенным, но затем оно уменьшается в размерах и тускнеет. Обычно пигментация полностью исчезает к 4-5 годам жизни ребенка, реже — к 7-13 годам. В отдельных случаях она сохраняется у лиц взрослого возраста. Чаще это бывает в случае множественных пятен, имеющих не характерную локализацию.
В дерматологии не было отмечено ни одного случая трансформации монгольского пятна в меланому. Поэтому наряду с папилломатозным и веррукозным невусом, внутридермальным пигментным невусом и невусом Сеттона монгольское пятно относится к меланомонеопасным невусам.
Диагностика монгольского пятна
При обнаружении у ребенка пигментного невуса желательна консультация дерматолога. Осмотр врача позволит точно установить диагноз и отдифференцировать монгольское пятно от других врожденных невусов. Особенно важно исключить наличие меланомоопасных образований (голубой невус, гигантский пигментный невус, невус Ота, пограничный пигментный невус), требующих наблюдения и лечения.
Для дифференцировки монгольского пятна с другими невусами может быть проведена дерматоскопия, сиаскопия и биопсия кожи в области пигментации. Гистологическое исследование пятна обнаруживает расположенные в нижних слоях дермы между неизмененными эластическими и коллагеновыми волокнами дендрические клетки, содержащие меланин (в норме они там отсутствуют).
При установлении точного диагноза монгольского пятна лечение не требуется.
Васкулиты кожи
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — заболевания полиэтиологические. Наиболее часто наблюдается связь с фокальной инфекцией (стрептококки, стафилококки, микобактерии туберкулеза, дрожжевые грибы, вирусы и др.). Определенное значение имеет повышенная чувствительность к ряду лекарственных веществ, в частности к антибиотикам и сульфаниламидным препаратам. Нередко, несмотря на тщательно собранный анамнез и проведенное обследование, этиологический фактор остается невыясненным. Среди факторов риска при васкулитах следует учитывать: возраст (наиболее уязвимы дети и пожилые люди), переохлаждение, чрезмерную инсоляцию, тяжелые физические и психические нагрузки, травмы, операции, заболевания печени, сахарный диабет, гипертонию. Патогенетическим механизмом развития васкулитов кожи в настоящее время считается образование циркулирующих иммунных комплексов с последующей их фиксацией в эндотелии, хотя окончательно это доказано не для всех заболеваний данной группы.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи;
2) симметричность высыпаний;
3) склонность к отеку, кровоизлияниям и некрозу;
4) первичная локализация на нижних конечностях;
5) эволюционный полиморфизм;
6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока;
7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна-Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера-Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10-20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6-8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Термином «аллергический артериолит» Ruiter (1948) предложил называть несколько родственных форм васкулитов, отличающихся клиническими проявлениями, но имеющих ряд общих этиологических, патогенетических и морфологических признаков.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро-Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера-Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера-Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Узелковый периартериит характеризуется некротизирующим воспалением мелких и средних артерий мышечного типа с последующим образованием аневризм сосудов и поражением органов и систем. Наиболее часто встречается у мужчин среднего возраста. Из этиологических факторов важнейшими являются непереносимость лекарств (антибиотиков, сульфаниламидов), вакцинация и персистирование HbsAg в сыворотке крови. Заболевание начинается остро или постепенно с симптомов общего характера — повышения температуры тела, быстро нарастающего похудания, боли в суставах, мышцах, животе, кожных высыпаний, признаков поражения ЖКТ, сердца, периферической нервной системы. Со временем развивается полевисцеральная симптоматика. Особенно характерно для узелкового периартериита поражение почек с развитием гипертонии, которая иногда приобретает злокачественный характер с возникновением почечной недостаточности. Выделяют классическую и кожную форму заболевания. Высыпания на коже представлены узелками — одиночными или группами, плотными, подвижными, болезненными. Характерно образование узлов по ходу артерий, иногда образуют тяжи. Локализация на разгибательных поверхностях голеней и предплечий, на кистях, лице (брови, лоб, углы челюсти) и шеи. Нередко не видны на глаз, могут определяться только пальпаторно. В центре может развиваться некроз с образованием длительно незаживающих язв. Периодически язвы могут кровоточить в течение нескольких часов (симптом «кровоточащего подкожного узла»).
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Острая узловатая эритема — это панникулит, который характеризуется наличием болезненных розовых узлов на разгибательной поверхности нижних конечностей. Сопровождается лихорадкой, недомоганием, диареей, головной болью, конъюнктивитом и кашлем. Среди взрослых узловатая эритема в 5-6 раз чаще встречается у женщин, пиковый возраст — 20-30 лет. В основе заболевания гиперчуствительность к различным антигенам (бактерии, вирусы, грибы, новообразования и заболевания соединительной ткани). Половина случаев является идиопатическими. Диагностика основывается на данных анамнеза и физического осмотра. Необходимо провести полный анализ крови, рентгенограмму легких (выявляется двусторонняя аденопатия в области корней легких), мазок из зева или быстрый тест на стрептококки.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30-40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы-Пиноля).
Тактика ведения больного васкулитом кожи
- Классифицировать заболевание (характерная клиническая картина, анамнез, гистологическое исследование).
- Поиск этиологического фактора, но в 30% случаев его установить не удается (поиск очагов хронической инфекции, микробиологические, иммунологические, аллергологические и другие исследования).
- Оценка общего состояния и определение степени активности заболевания: общий анализ крови и мочи, биохимический анализ крови, коагулограмма, иммунограмма. Степень активности васкулитов: I. Высыпания не обильные, температура тела не выше 37,5, общие явления незначительные, СОЭ не выше 25, С-реактивный белок не более ++, комплемент более 30 ед. II. Высыпания обильные (выходят за пределы голени), температура тела выше 37,5, общие явления — головная боль, слабость, симптомы интоксикации, артралгии; СОЭ выше 25, С-реактивный белок более ++, комплемент менее 30 ед., протеинурия.
- Оценка признаков системности (исследование по показаниям).
- Определение вида и режима лечения в зависимости от степени активности: I ст. — возможно лечение в амбулаторных условиях; II ст. — в стационаре. Во всех случаях обострений васкулитов кожи необходим постельный режим, так как у таких больных обычно резко выражен ортостатизм, который следует соблюдать до перехода в регрессирующую стадию. Рекомендуется диета с исключением раздражающей пищи (алкогольные напитки, острые, копченые, соленые и жареные блюда, консервы, шоколад, крепкий чай и кофе, цитрусовые).
- Этиологическое лечение. Если есть возможность устранить причинный агент (лекарство, химикаты, инфекции), то быстро следует разрешение кожных очагов и другого лечения не требуется. Но надо помнить, что при санации очагов инфекции может наблюдаться усиление сосудистого процесса.
- Патогенетическое лечение.
- Профилактические мероприятия: диспансеризация, предупреждение провоцирующих факторов (инфекции, переохлаждение, инсоляции, стрессы и др.), рациональное использование лекарственных средств, трудоустройство, лечебная физкультура, санаторно-курортное лечение.
Лечение геморрагического васкулита
- Глюкокортикостероиды (преднизалон до 1,5 мг/кг) — облегчают проявление кожно-суставного синдрома, но не укорачивают заболевание и не предотвращают поражение почек. Назначаются в тяжелых случаях и под прикрытием гепарина, т. к. повышают свертываемость крови.
- Нестероидные противовоспалительные средства (НПВС) в обычных терапевтических дозировках. Выбор конкретного препарата принципиального значения не имеет (индометацин, диклофенак, ацетилсалициловая кислота).
- Антикоагулянты и антиагреганты. Гепарин при распространенном процессе 300-400 ЕД/кг/сутки. Продолжительность курса должна составлять не менее 3-5 недель. Под контролем коагулограммы.
- Лечебный плазмаферез, когда проявления заболевания не устраняются перечисленными средствами.
- Никотиновая кислота в переносимых дозах в/в капельно.
- Не следует применять: антигистаминные препараты (возможно только в самом начале заболевания), препараты кальция, все витамины.
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.);
2) салицилаты;
3) препараты Са;
4) витамины Р, С, антиоксидантный комплекс;
5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин);
6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема);
7) антикоагулянты и антиагреганты;
8) методы детоксикации в/в капельно;
9) глюкокортикостероиды (ГКС) по 30-35 мг/сутки в течение 8-10 дней;
10) цитостатики;
11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1-2% растворы анилиновых красителей;
2) эпителизирующие мази (солкосерил);
3) мази, содержащие глюкокортикоиды, и др.;
4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол);
5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение
Дермальные меланоцитозы
В статье описаны клинические случаи пациентов с невусом Ота, монгольским пятном. Многие из дермальных меланозов могут быть связаны с риском поражения органов слуха, зрения, нервной системы и развития меланомы. Поэтому таким пациентам необходимо диспансерн
Dermal melanocytosis V. D. Ljah, V. V. Gagiev, M. A. Ufimtseva, I. P. Nikulin, I. N. Vorozhejkina, A. S. Shubina, N. V. Simonova
The article describes the clinical cases of patients with nevus Ota, Mongolian spot. Many of dermal melanosis can be associated with a risk of damage to the organs of hearing, vision, nervous system and melanoma development. Therefore, such patients need dispensary observation and examination by narrow specialists. Methods of laser therapy for dermal melanocytosis are described.
Дермальные меланоцитозы объединяют группу меланоцитарных невусов, локализующихся в дерме, которые возникают в результате неполной миграции меланоцитов из неврального гребня, клинически проявляются интенсивной пигментацией серо-синего цвета. Дермальные меланоцитозы включают невус Ота, невус Ямамото, невус Хори, невус Ито, невус Хидано.
Невус Oтa (син. глазокожный меланоз, факоматоз Oта-Сато, синий офтальмоверхнечелюстной невус) относится к нейрокожным синдромам, представлен односторонним образованием пигментного невуса в области иннервации первой и второй ветвей тройничного нерва [1]. Невус Oтa назван по фамилии японского офтальмолога М. Ota (1939), который опубликовал исследование с клиническим описанием нескольких сот наблюдений невоидного заболевания кожи и глаз, которое назвал «черно-синюшным глазоверхнечелюстным невусом». Новообразование наблюдается преимущественно у лиц монголоидной расы, чаще у женщин. Невус Ота бывает врожденным, может появиться в детстве или в подростковом возрасте. В отличие от монгольского пятна у детей, невус Ота не регрессирует с возрастом [2]. Невус Oтa образован дермальными меланоцитами, которые в процессе эмбриональной миграции из ганглионарной пластинки не достигли эпидермиса, остались в дерме. Клинически проявляется темно-синим или почти черным пятном, равномерной окраски, локализующимся на лице периорбитально, на лбу, щеках, периназально в зоне иннервации I и II ветвей тройничного нерва. Характерно поражение слизистых оболочек глаз, носа, неба, гортани и глотки. В большинстве случаев новообразование располагается с одной стороны лица. По степени выраженности и преимущественной локализации различают четыре типа и два подтипа невуса Ота: 1-й тип — слабо выраженный (подтипы орбитальный и скуловой), 2-й тип — умеренно выраженный, 3-й тип — интенсивный, 4-й тип — двусторонний [1].
Описано сочетание невуса Oтa с нейросенсорной глухотой, гемиатрофией лица, деформацией затылка, врожденной катарактой и глаукомой. Открытоугольная глаукома отмечается в 9% у пациентов с невусом Oтa. F. T. Almeida и соавт. (2018) описали женщину, у которой невус Ота входил в симтомокомплекс пигменто-васкулярного факоматоза, проявляясь пятнами «портвейна», аномальными венами и прогрессирующим увеличением конечности в сочетании с синдромом Клиппеля-Треноне [3]. Крайне редко на месте невуса развивается меланома. S. Shima и соавт. (2018) представили редкий случай супратенториальной менингеальной меланомы, ассоциированной с ипсилатеральным невусом Oтa у 32-летнего мужчины [4].
Диагностика осуществляется на основании типичной картины и локализации невуса, его дифференцировки от меланомы. Проводится дерматоскопия, при необходимости — биопсия. Дерматоскопические признаки включают гомогенную аспидную (синевато-серую) пигментацию. Гистологически выявляются отдельные диффузно в верхнем и в среднем слоях дермы гиперпигментированные дендритные меланоциты, не образующие гнезд (рис. 1).
Невус Хори по клиническим признакам напоминает невус Ота, но имеет двустороннюю симметричную локализацию. R. M. Bhat и соавт. (2014) описали 42-летнего мужчину с невусом Хори, с двусторонней симметричной локализацией сине-серых пятен на коже лица, с поражением слизистой глаз, а также слизистой твердого неба [5]. Отличительной особенностью невуса Хори являются расположение в верхних и средних отделах дермы веретеновидных меланоцитов в отличие от невуса Ота, при котором меланоциты располагаются в средних и нижних слоях дермы.
Невус Ито (невус темно-синий дельтовидно-акромиальный) характеризуется серо-синей пигментацией в надключичных и лопаточных областях. Описано несколько случаев нейросенсорной тугоухости и развития на его месте меланомы [6].
Монгольское пятно (син. врожденный дермальный меланоцитоз, МП) (рис. 2) присутствует с рождения у 80,0-90,0% детей негроидной и монголоидной рас, у детей европеоидной расы встречается крайне редко [1].
Впервые МП описал немецкий профессор E. Baelz в 1885 г. и назвал его «Mongolen Flecke» [7]. Механизм образования МП такой же, как и при невусе Ота. Клиническая картина представлена ограниченным округлым или овальным пятном на задней поверхности нижней части туловища, преимущественно в пояснично-крестцовой области, равномерной тусклой серовато-синюшной или коричневой окраски, реже черной или зеленоватой. Диаметр достигает 5-15 см, но не более 5,0% поверхности тела. Наиболее интенсивная окраска наблюдается в возрасте 1 года, к 7-13 годам пятно исчезает и лишь изредка присутствует у взрослых [1, 7, 8]. Регресс высыпания объясняют тем, что меланоциты находятся в защитной внеклеточной волокнистой оболочке, с течением времени они ее теряют и пятна исчезают. Также исследователи отмечают, что механизмы персистенции дермальных меланоцитов включают в себя наличие избыточного количества факторов, местно-стимулирующих рост меланоцитов, нарушение процессов регуляции пролиферации меланоцитов в эпидермальном меланине и генетические факторы [7].
МП более 10 см могут быть связаны с нейрокристопатией. Термин «нейрокристопатия» относится к расстройству, характеризующемуся нарушениями миграции нейронов, роста и дифференцировки. Наиболее распространенным лизосомальным расстройством памяти, связанным с МП, является болезнь Херлера, сопровождаемая ганглиозидозом GM1. Помимо GM1-ганглиозидоза и мукополисахаридоза типа I (болезнь Херлера), о МП сообщалось в связи с мукополисахаридозом II типа (синдром Хантера), муколипидозом, болезнью Ниманна-Пика и маннозидозом [7, 8].
Невус Ямамото клинически схож с монгольским пятном, но локализуется на туловище или конечностях [5].
Лечение монгольского пятна и невуса Ямамото, как правило, не проводится [9]. M. Shirakawa и соавт. (2012) описали эффективное лечение монгольского пятна широкополосным импульсным светом (515-1200 нм) у семи пациентов в возрасте 0-7 лет [10]. Для удаления невуса Ота, невуса Хори, невуса Ито, невуса Хидано с успехом применяются лазерные технологии 11. Описано эффективное применение лазеротерапии, в том числе лазера Nd:YAG-QS, работающего в диапазоне 1064/532 нм. Исследователи отмечают, что принцип действия лазера Nd:YAG-QS заключается в избирательном действии на пигмент, исключается возможность образования рубцов. Указано, что, в зависимости от интенсивности окраски невуса и его площади, для удаления необходимо провести от 5 до 20 процедур с интервалом в месяц. Y. Liu et al. (2018) в результате ретроспективного исследования, включающего оценку эффективности удаления невуса Ота у 224 пациентов с использованием лазерной системы Nd:YAG-QS, отмечают, что у 99,1% лиц был достигнут 75%-й эффект в среднем после 3,7 процедуры, лишь в 3,6% случаев наблюдался рецидив [14].
В исследовании X. Wen и соавт. (2016) провели оценку эффективности и переносимости удаления билатерального невуса Ота у 17 пациентов с использованием Nd:YAG-QS и Alex-QS (755 нм). Авторы указывают, что, при одинаковой клинической эффективности, переносимость пациентами удаления билатерального невуса Ота с применением лазера Nd:YAG-QS была выше, чем при использовании Alex-QS (755 нм) [15]. Также описано комбинированное использование неабляционного фракционного лазера Er:YAG (2940 нм) и Nd:YAG-QS как эффективный и безопасный метод терапии невуса Хори [16].
Таким образом, дермальные меланоцитозы, локализуясь на открытых участках тела, представляют не только медицинскую, но и социальную проблему, а также обуславливают необходимость обследования пациентов в связи с риском поражения органов слуха, зрения, нервной системы, динамического наблюдения для профилактики развития меланомы.
- Ламоткин И. А. Онкодерматология: атлас. Учебное пособие. M.: Лаборатория знаний, 2017. 878 с.
- Елькин В. Д., Митюковский Л. С., Лысов А. Ю. Практическая дерматоонкология. Справ. руководство по опухолям кожи, опухолеподобным заболеваниям и связанным с ними синдромам. М.: Практическая медицина, 2014. 480 с.
- Almeida F. T., Caldas R., Duarte M. D. L., Brito C. Port-wine stain as a clue for two rare coexisting entities // BMJ Case Rep. 2018. pii: bcr-2018-225721. DOI: 10.1136/bcr-2018-225721/.
- Shima S., Sato S., Moteki Y., Inoue T., Suzuki K., Niimi Y., Okada Y. Supratentorial Meningeal Melanoma with Nevus of Ota: A Case Report // No Shinkei Geka. 2018. 46 (2). P. 139-145.
- Bhat R. M., Pinto H. P., Dandekeri S., Ambil S. M. Acquired Bilateral Nevus of ota-like Macules with Mucosal Involvement: A New Variant of Hori’s Nevus // Indian J Dermatol. 2014. 59 (3). P. 293-296.
- Krieken J. H., Boom B. W., Scheffer E. Malignant transformation in a naevus of Ito. A case report // Histopathology. 1988.12 (1). P. 100-102.
- Gupta D., Thappa D. M. Mongolian spots // IJDVL. 2013. 79 (4). P. 469-478.
- Gupta D., Thappa D. M. Mongolian spots: How important are they? // World J Clin Cases. 2013. 1 (8). P. 230-232. DOI: 10.12998/wjcc.v1.i8.230.
- Horácek J. Pale blue Yamamoto nevus // Cesk Dermatol. 1974. 49 (1). P. 51-54.
- Shirakawa M., Ozawa T., Tateishi C., Fujii N., Sakahara D., Ishii M. Intense pulsed light therapy for aberrant Mongolian spots // Osaka City Med J. 2012. 58 (2). P. 59-65.
- Wong T. H. S. Picosecond Laser Treatment for Acquired Bilateral Nevus of Ota-like Macules // JAMA Dermatol. 2018. DOI: 10.1001/jamadermatol. 2018.2671.
- Belkin D. A., Jeon H., Weiss E., Brauer J. A., Geronemus R. G. Successful and safe use of Q-switched lasers in the treatment of nevus of Ota in children with phototypes IV-VI // Lasers Surg Med. 2018. 50 (1). P. 56-60.
- Nam J. H., Kim H. S., Choi Y. J., Jung H. J., Kim W. S. Treatment and Classification of Nevus of Ota: A Seven-Year Review of a Single Institution’s Experience // Ann Dermatol. 2017. 29 (4). P. 446-453
- Liu Y., Zeng W., Li D., Wang W., Liu F. A retrospective analysis of the clinical efficacies and recurrence of Q-switched Nd: YAG laser treatment of nevus of Ota in 224 Chinese patients // J Cosmet Laser Ther. 2018. 9. P. 1-5.
- Wen X., Li Y., Jiang X. A randomized, split-face clinical trial of Q-switched alexandrite laser versus Q-switched Nd: YAG laser in the treatment of bilateral nevus of Ota // J Cosmet Laser Ther. 2016. 18 (1). P. 12-15.
- Tian B. W. Novel treatment of Hori’s nevus: A combination of fractional nonablative 2,940-nm Er: YAG and low-fluence 1,064-nm Q-switched Nd: YAG laser // J Cutan Aesthet Surg. 2015. 8 (4). P. 227-229.
В. Д. Лях*,
В. В. Гагиев*,
М. А. Уфимцева** , 1 , доктор медицинских наук
И. П. Никулин*
И. Н. Ворожейкина*
А. С. Шубина**
Н. В. Симонова**
* ФГКУЗ 5 ВКГ ВНГ РФ, Екатеринбург
** ФГБОУ ВО УГМУ МЗ РФ, Екатеринбург
Дермальные меланоцитозы/ В. Д. Лях, В. В. Гагиев, М. А. Уфимцева, И. П. Никулин, И. Н. Ворожейкина, А. С. Шубина, Н. В. Симонова
Для цитирования: Лечащий врач № 11/2018; Номера страниц в выпуске: 24-26
Теги: кожа, монгольское пятно, лазерная терапия
Читайте также:
- Физическая культура танцоров. Повреждения стопы у артистов балета
- Роль эпидемиологического анализа. Методы эпидемиологического анализа.
- Дисциплина питания с ползунков. Приучаем грудничка к стульчику для кормления
- Укладка при рентгенограмме кисти в ЗП проекции
- Укладка при рентгенограмме черепа и нижней челюсти в ЗП или ПЗ проекции
