Наружный отит - причины, симптомы, диагностика и лечение
Добавил пользователь Валентин П. Обновлено: 02.02.2026
Категории МКБ: Абсцесс наружного уха (H60.0), Болезнь наружного уха неуточненная (H61.9), Другие инфекционные наружные отиты (H60.3), Другие наружные отиты (H60.8), Другие уточненные болезни наружного уха (H61.8), Злокачественный наружный отит (H60.2), Наружный отит неуточненный (H60.9), Острый наружный отит неинфекционный (H60.5), Перихондрит наружного уха (H61.0), Поражения наружного уха при болезнях, классифицированных в других рубриках (H62*), Целлюлит наружного уха (H60.1)
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
Наружный отит
Наружный отит (НО) - это воспаление ушной раковины, наружного слухового прохода и эпидермального слоя барабанной перепонки.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
Наружный отит (H60); Другие болезни раружного уха (H61); Поражения наружного уха при болезнях, классифицированных в других рубриках (H62):
H62.3 - Наружный отит при других инфекционных и паразитарных болезнях, классифицированных в других рубриках;

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Различные формы наружного отита отличаются по этиологии, патогенезу, клиническим проявлениям и длительности течения.
Наиболее часто в оториноларингологии выделяют острую (до 6 недель) и хроническую (при сохранении симптомов наружного отита более 3 месяцев или при наличии более 4 эпизодов наружного отита в год) формы наружного отита [8].
Среди нозологических форм НО различают: диффузный наружный отит, ограниченный наружный отит (фурункул, абсцесс), экзема и дерматит, рожистое воспаление, перихондрит, герпетическое поражение, грибковый наружный отит, злокачественный наружный отит.
К наиболее тяжелой форме заболевания наружного уха относится злокачественный наружный отит. Для данной формы воспаления характерными особенностями являются: быстрое прогрессирующее течение с распространением патологического процесса не только на ушную раковину и слуховой проход, но и за пределы структур наружного уха.
Этиология и патогенез
Развитию воспалительного процесса в наружном ухе предшествует нарушение целостности кожного покрова, которое может быть вызвано многими причинами - травматическими повреждениями, длительным пребыванием во влажной среде, изменениями кожи на фоне нарушения обмена веществ, сахарного диабета, различных дерматитов, экзематозных процессов. Предрасполагают к возникновению наружного отита анатомические особенности строения - узкие наружные слуховые проходы, наличие экзостозов, а также ношение слухового аппарата, наушников, попадание воды в уши, недостаточность образования, изменение состава ушной серы, нарушение местного и общего иммунного статуса, лучевое воздействие [1,2,3,4,5,6,7,8].
В норме наружный слуховой проход (НСП) колонизирован различными микроорганизмами, 90% из которых являются грамположительными бактериями.
По данным литературы воспалительные заболевания наружного уха в 60 - 98% имеют бактериальную природу.
К наиболее распространенным бактериальным патогенам оказывающим влияние на возникновение воспалительного процесса наружного уха у детей относят: P. aeruginosa, S. aureus, P. vulgaris и E. coli. [9] Лидирующие позиции среди перечисленных патогенов занимает синегнойная палочка и золотистый стафилококк. При этом, частота выделения штамма Pseudomonas aeruginosa может достигать от 20 до 60%, а штамма Staphylococcus aureus от 10 до 70% [10, 11]. Частота встречаемости анаэробных штаммов составляет 4-25 % [12]. Смешанная флора встречается в одной трети случаев [14,15].
Среди возбудителей наружного отита немаловажное значение играет грибковая инфекция. Эпидемиологические данные по распространенности грибкового наружного отита среди детского населения неоднородны и значительно отличаются в различных климатических зонах. Ряд исследований подтверждает значительно более высокую заболеваемость в странах с тропическим и субтропическим климатом. К наиболее важным патогенетическим факторам, влияющим на развитие микотического процесса наружного уха, относятся наличие в анамнезе травматического повреждения кожи, нарушение обмена веществ и гормонального баланса, иммунодефицитные состояния, длительное применение антибиотиков и глюкокортикостероидов.
Грибковый наружный отит у детей не является редкой патологией. По данным отечественных исследований доля грибкового поражения наружного слухового прохода среди патологии наружного уха у детей в России составляет до 26,4% [16].
Современный анализ данных об этиологии наружного грибкового отита у детей показывает, что основными возбудителями данного заболевания являются плесневые грибы рода Aspergillus, Penicillium, а также дрожжеподобные грибы рода Candida. [12, 16, 17, 18, 19]
При наличии клинических проявлений грибкового поражения наружного слухового прохода в микробиологических исследованиях нередко выделяют грибково-бактериальные ассоциации. Синегнойная палочка, стрептококковая и стафилококковая микрофлора являются наиболее частыми патогенами при микст-инфекции [19].
Эпидемиология
Наружный отит (НО) может наблюдаться во всех возрастных группах. По данным популяции в США - наружный отит встречается с частотой 1:123, чуть менее половины случаев приходится на детей 5-14 лет. Приблизительная вероятность развития наружного отита на протяжении жизни - 10% [20].
Способствуют росту данной патологии нерациональное лечение острой воспалительной патологии (избыточное применение антибактериальных препаратов), нарастание уровня резистентности флоры, увеличение числа лиц с нарушениями обмена веществ, иммунного статуса, в том числе и аллергопатологии, несвоевременное обращение к врачу-оториноларингологу и другие причины, в том числе, ношение наушников, берушей, слуховых аппаратов [16,21].
НО чаще встречается летом по сравнению с зимними месяцами [21,22]. Это может быть связано с повышенной влажностью окружающей среды и плаванием детей в реках, прудах, бассейнах, море. Известно, что заболевание наиболее распространено среди пловцов и дайверов, а также чаще всего наблюдается в странах с влажным и жарким климатом.
Клиническая картина
Cимптомы, течение
- Отек и гиперемия кожи наружного слухового прохода, выделения вязкого секрета;
- Барабанная перепонка может быть необозрима из-за выраженного отека кожи стенок слухового прохода как в хрящевом, так и костном отделе;
- Накопление детрита в наружном слуховом проходе;
- Болезненность в области наружного слухового прохода, которая усиливается при тракции (оттягивании) ушной раковины, или при надавливании на козелок;
- Возможно повышение температуры тела до фебрильных цифр;
- Болезненность и ограничение движения в области височно-нижнечелюстного сустава (при открывании рта);
- Увеличение ретроаурикулярных лимфатических узлов и их болезненность (напоминает картину острого мастоидита «псевдомастоидит».
- Для фазы хронического воспаления наиболее характерны следующие отоскопические признаки:
- Утолщение кожного покрова вследствие инфильтрации или фиброза, явления мирингита.
*Снижение слуха по кондуктивному типу выявляется при значительном сужении просвета наружного слухового прохода или его обтурации патологическим отделяемым.
- Сужение просвета слухового прохода за счет очерченного конусовидного или округлого возвышения с локальной гиперемией кожи.
- Для стадии инфильтрации характерно локальное уплотнение кожи слухового прохода (1-3 сутки заболевания), для стадии абсцедирования характерны более выраженные местные признаки воспаления с визуализацией просвечивающей через кожу гнойной головки.
- При самопроизвольном вскрытии фурункула определяется кратерообразное углубление в области возвышения на стенки слухового прохода с наличием гнойного отделяемого.
- Боль в ухе, которая усиливается при тракции (оттягивание) ушной раковины, или при надавливании на козелок;
- Иррадиация боли с локализацией в зубы, глаз, шею, околоушное пространство, глотку.
- Возможное распространение инфильтрация кожи наружного слухового прохода на окружающие мягкие ткани, сосцевидный отросток и веки.
- При локализации фурункула на задней стенки слухового прохода возможно появления кашля и рвоты (в следствии раздражения веток блуждающего нерва) [24].
- Воспаление околоушной железы, при локализации фурункула на передней или нижней стенки слухового прохода.
- Увеличение, уплотнение и болезненность при пальпации регионарных лимфатических узлов.
- Возможно повышение температуры тела до фебрильных цифр.
- Снижение слуха по кондуктивному типу выявляется при значительном сужении наружного слухового прохода.
- Гиперемия, инфильтрация кожи ушной раковины и наружного слухового прохода.
- Везикулезно-пустулезная сыпь на эритематозном, отечном основании, мокнутии.
- Наличие корок серо-желтого цвета.
- К общим и местным симптомам относят:
- Выраженные локальные явления зуда на стороне пораженного уха
* Присоединение вторичной инфекции является причиной развития ограниченного или диффузного наружного отита.
Для хронической формы экземы наружного уха характерно распространение процесса вглубь кожного покрова. Клинические проявления менее выраженные. Основными проявлениями хронической формы экземы является: зуд, утолщение кожи, шелушение, трещины, мокнутий.
- Выраженная гиперемия и припухлость кожи ушной раковины (включая мочку уха), распространение воспаления за пределы ушной раковины с линией демаркации.
- Жжение и резкая болезненность при пальпации.
- Симптомы общей интоксикации (озноб, головная боль), повышение температуры тела до 39-40 С.
Наличие везикул с серозным содержимым при буллезной форме.
- Выраженная боль в области ушной раковины (не затрагивает мочку уха), с возможной иррадиацией в голову или шею.
- Отек и гиперемия ушной раковины, сглаженность контуров (воспалительный процесс не затрагивает мочку уха).
- Выраженная болезненность ушной раковины при пальпации.
- При прогрессировании заболевания образуется гнойный экссудат между надхрящницей и хрящом ушной раковин, появляется флюктуация.
- Симптомы общей интоксикации.
* При позднем обращении формируется расплавление хряща, отторжение некротизированной ткани, образование свищевых ходов, что в последствии приводит к рубцовой деформации ушной раковины.
- Множественные везикулярные элементы, группирующиеся в области ушной раковины, наружного слухового прохода, с возможной локализацией на барабанной перепонке. После самостоятельного вскрытия везикул образуются корочки.
- Резкая боль в ухе, покалывание, зуд.
- Возможны симптомы общей интоксикации
- При тяжелых случаях заболевания возможны нарушения слуха (нейросенсорная тугоухость), равновесия, параличи лицевого и тройничного нерва.
- Для детей грудного и ясельного возраста, характерными клиническими проявлениями наружного грибкового отита являются: беспокойство, маятникообразные движения головы, а также расчесы кожи в области ушных раковин.
- Дети старшего возраста могут предъявлять жалобы на жидкие выделения из уха (при кандидозе), образование корочек, зуда, боли, ощущение заложенности и снижение слуха. Проявления жалоб на снижение слуха или заложенность уха, обусловлены нарушением звукопроведения в результате инфильтрации стенок наружного слухового прохода, а также наличия патологического грибкового отделяемого в просвете слухового прохода. В редких случаях у детей могут быть жалобы на головную боль, повышение температуры тела, повышенную чувствительность ушной раковины и заушной области.
- При микозе вызванном кандидозными штаммами, в воспалительный процесс может включается кожа ушных раковин и околоушная область. Для кандидозного поражения наружного уха характерно: гиперемия, инфильтрация и мацерация кожи наружного слухового прохода, гиперемия барабанной перепонки. Выделения на стенках слухового прохода менее густые, в отличие от воспаления вызванного плесневыми грибами. Цвет отделяемого имеет беловатый оттенок. При распространении воспаления на ушную раковину определяется гиперемия кожи с эрозиями, возможны грануляции и чешуйки, налеты на коже ушной раковины беловатые, легко снимающиеся. Вовлечение в воспалительный процесс ушной раковины может стать причиной возникновения хондроперихондрита с последующей деформацией ушной раковины.
- При наружном отите вызванном плесневыми грибами рода Aspergillus, клиническая картина носит специфический характер. В просвете слухового прохода определяются казеозно-некротические массы, инфильтрация кожи наружного слухового прохода более выражена в костном отделе, возможны явлениями мирингита. Наложения на стенках слухового прохода беловато-серые с черными вкраплениями напоминающие «молотый перец». При поражении слухового прохода грибами Aspergillus glaucus, патологическое оделяемое имеет специфический зеленоватый оттенок.
- При поражении наружного уха плесневыми грибами рода Penicillium, клинические проявления также специфичны. Цвет отделяемого имеет желтоватый оттенок, в ряде случаев напоминает ушную серу. Кожа слухового прохода инфильтрирована, патологическое отделяемое определяется на всем протяжении слухового прохода. Дополнительными элементами на коже слухового прохода могут быть сухие корочки и пленки.
- Для геотрихозного воспаления слухового прохода вызванного штаммом (Geotrichum capitatum), характерными клиническими проявлениями являются: выраженная инфильтрация кожи наружного слухового прохода, явления мирингита. В просвете слухового прохода определяются плотные «замазкообразные» серовато-желтые грибковые массы. Патологическое отделяемое определяется на всем протяжении слухового прохода.
Злокачественный (некротизирующий) наружный отит довольно редко встречается в педиатрии, но может наблюдаться у пациентов с иммунодефицитом (в т.ч., у детей с лейкозами после трансплантации костного мозга). При данном заболевании, как правило, отмечаются более интенсивная боль в ухе, головная боль на стороне пораженного уха, системные признаки (интоксикация или лихорадка) и, возможно, болезненность височной кости или паралич лицевого нерва. Грануляционная ткань в костно-хрящевом соединении дна наружного слухового прохода является классическим симптомом ЗНО. Инфекция распространяется по межтканевым щелям хрящевой части наружного слухового прохода к основанию черепа, способствуя возникновению остеомиелита височной кости [8,25].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагностика наружного отита основывается на данных анамнеза, физикального осмотра, включая отоскопию (см. разделы «Клиническая картина», «Жалобы и анамнез», «Физикальное обследование»).
Другие методы обследования необходимы для выбора тактики лечения и/или диагностики осложнений, а также динамического контроля.
Наружный отит
Наружный отит — воспаление наружного уха диффузного или ограниченного характера. Ограниченный наружный отит проявляется образованием фурункула с резко выраженным болевым синдромом в стадии инфильтрации и возможностью развития фурункулеза при его вскрытии. Диффузный наружный отит характеризуется разлитым воспалением слухового прохода, которое сопровождается болью и распиранием в ухе, серозным, а затем гнойным отделяемым. С целью диагностики наружного отита проводится осмотр и пальпация околоушной области, отоскопия, аудиометрия, бакпосев отделяемого из уха. Лечебные мероприятия при наружном отите состоят в промывании слухового прохода антисептиками, закладывании в него турунд с лекарственными препаратами, проведении общей антибиотикотерапии, противовоспалительного и иммуностимулирующего лечения.
МКБ-10

Общие сведения
Наружное ухо является периферической частью слухового аппарата человека. Оно состоит из наружного слухового прохода, имеющего хрящевую и костную части, и ушной раковины. От полости среднего уха наружное ухо отделено барабанной перепонкой. При локальном воспалении наружного слухового прохода говорят об ограниченном наружном отите. Он представляет собой гнойно-воспалительный процесс в области волосяного фолликула — фурункул. Разлитое воспаление слухового прохода, охватывающее его хрящевую и костную часть, в отоларингологии носит название диффузного наружного отита. Диффузный наружный отит характеризуется воспалительными изменениями как в коже, так и в подкожной жировой клетчатке слухового прохода, может сопровождаться воспалением барабанной перепонки.

Причины возникновения наружного отита
Причиной наружного отита является инфицирование кожи наружного слухового прохода. Возбудителем ограниченного наружного отита чаще всего является пиогенный стафилококк. Диффузный наружный отит может быть вызван стафилококками, гемофильной палочкой, пневмококками, клебсиеллой, синегнойной палочкой, моракселлой, грибками рода Candida и др. Наиболее часто занос инфекции в слуховой проход с развитием наружного отита наблюдается при гноетечении из перфорированной барабанной перепонки при остром и хроническом гнойном среднем отите, гнойном лабиринтите.
Проникновению возбудителя внутрь кожного покрова, выстилающего наружный слуховой проход, осуществляется в местах повреждений и микротравм. В свою очередь травмирование кожи слухового прохода возможно при травме уха, наличие в нем инородного тела, попадании агрессивных химических веществ, неправильном проведении гигиены уха, самостоятельных попытках извлечения серной пробки, расчесывании уха при зудящих дерматозах (экземе, крапивнице, атопическом дерматите, аллергическом дерматите) и сахарном диабете.
Возникновению наружного отита способствует постоянное увлажнение слухового прохода попадающей в него водой, которое приводит к снижению барьерной функции кожи. Благоприятным фоном для развития наружного отита также является снижение общих защитных сил организма, что наблюдается при авитаминозе, иммунодефицитных состояниях (например, при ВИЧ-инфекции), хронических инфекциях (туберкулез, сифилис, хронический тонзиллит, хронический пиелонефрит), сильном переутомлении (синдром хронической усталости).
Ограниченный наружный отит
Симптомы ограниченного наружного отита
В своем развитии ограниченный наружный отит проходит те же стадии, что и фурункул на поверхности кожи. Однако замкнутое пространство и обильная иннервации слухового прохода, в котором располагается фурункул при наружном отите, обуславливают некоторые особенности его клинической картины. Обычно ограниченный наружный отит начинается с ощущения сильного зуда в слуховом проходе, который затем перерастает в боль. Увеличение размеров фурункула уха в стадии инфильтрации приводит к сдавлению нервных рецепторов и быстрому нарастанию болевого синдрома.
Боли в ухе при ограниченном наружном отите по своей интенсивности превосходят боли, отмечающиеся при остром среднем отите. Они иррадиируют в висок, затылок, верхнюю и нижнюю челюсть, захватывают всю половину головы со стороны больного уха. Отмечается усиление болевого синдрома при жевании, что в некоторых случаях заставляет пациента с наружным отитом отказаться от приема пищи. Характерно увеличение интенсивности болей в ночное время, в связи с чем происходит нарушение сна. Инфильтрация при ограниченном наружном отите может достигать значительного объема. При этом фурункул полностью перекрывает просвет слухового прохода и приводит к снижению слуха (тугоухости).
Вскрытие фурункула при наружном отите сопровождается истечением гноя из уха и резким уменьшением болевого синдрома. Однако при вскрытии фурункула часто происходит обсеменение других волосяных фолликулов слухового прохода с образованием множественных фурункулов и развитием фурункулеза, отличающегося упорным течением и стойкостью к проводимой терапии. Множественные фурункулы при наружном отите приводят к полной обтурации слухового прохода и усилению клинических симптомов заболевания. Развивается регионарный лимфаденит. Возможно появление отечности в заушной области и оттопыривание ушной раковины, что требует дифференцировки наружного отита от мастоидита.
Диагностика ограниченного наружного отита
В первую очередь отоларинголог проводит осмотр уха и отоскопию. Во время осмотра врач производит оттягивание ушной раковины, что при наружном отите приводит к появлению резкой боли в ухе. Возникновение боли при надавливании на козелок уха говорит о локализации ограниченного наружного отита на передней стенке слухового прохода. Резкая болезненность при пальпации за ухом свидетельствует в пользу того, что фурункул располагается на задне-верхней стенке слухового прохода. При наружном отите в области нижней стенки резко болезненна пальпация над углом нижней челюсти.
Отоскопия при ограниченном наружном отите обнаруживает наличие в слуховом проходе фурункула. В начальной стадии наружного отита фурункул имеет вид припухлости красного цвета. Созревший фурункул практически перекрывает слуховой проход, после его вскрытия отоскопия выявляет гной и наличие кратерообразного отверстия на вершине инфильтрата.
Аудиометрия и исследование слуха камертоном у пациентов с ограниченным наружным отитом определяет кондуктивный тип тугоухости и латерализацию звукопроведения в сторону пораженного уха. Для определения возбудителя проводится бактериологический посев гноя из фурункула. Дифференцировать ограниченный наружный отит следует от других видов отита, эпидемического паротита, мастоидита, экземы наружного уха.
Лечение ограниченного наружного отита
В стадии инфильтрации ограниченного наружного отита проводят туалет наружного уха и обработку пораженного участка нитратом серебра. В слуховой проход вводят турунду с антибактериальной мазью. Ухо закапывают ушными каплями, содержащими антибиотик (неомицин, офлоксацин и пр.). Для снятия болевого синдрома назначают анальгетики и противовоспалительные препараты. Возможно применение УВЧ-терапии. Созревший фурункул может быть вскрыт при помощи разреза. После его вскрытия наружный слуховой проход промывают растворами антибиотиков и антисептиков.
При наружном отите с множественными фурункулами показана антибиотикотерапия. При подтверждении стафилококковой природы отита применяют антистафилококковый анатоксин или вакцину. С целью повышения иммунитета рекомендована витаминотерапия, иммунокоррегирующее лечение, процедуры УФОК или ВЛОК, аутогемотерапия.
Диффузный наружный отит
Симптомы диффузного наружного отита
Диффузная форма наружного отита начинается с ощущения распирания, зуда и повышения температуры в слуховом проходе. Очень скоро возникает болевой синдром, который сопровождается иррадиацией боли во всю половину головы и ее значительным усилением во время жевания. Выраженный болевой синдром при диффузном наружном отите приводит к нарушению сна и анорексии. Значительная отечность воспаленных стенок слухового прохода суживает его просвет и является причиной снижения слуха. Диффузный наружный отит сопровождается небольшим количеством выделений из уха, которые в начале носят серозный характер, а затем становятся гнойными. Отмечается увеличение регионарных лимфоузлов. При тяжелом течении заболевания возможно распространение воспалительного процесса на ушную раковину и мягкие ткани околоушной области.
Острый период диффузного наружного отита длится 2-3 недели. Затем на фоне проводимого лечения или самопроизвольно может произойти уменьшение симптомов заболевания и полное выздоровление пациента. Также диффузный наружный отит может принять затяжное течение и перейти в хроническую форму. Хронический наружный отит сопровождается образованием рубцов, которые уменьшают просвет слухового прохода и могут стать причиной стойкого снижения слуха.
Диагностика диффузного наружного отита
Выраженная болезненность при надавливании на козелок, оттягивании ушной раковины, пальпации в заушной области и над углом верхней челюсти свидетельствует о разлитом воспалении слухового прохода. Отоскопия при диффузном наружном отите обнаруживает тотальное покраснение и отечность кожного покрова, выстилающего слуховой проход, наличие эрозий с серозным отделяемым. В более позднем периоде наружного отита выявляется обтурация слухового прохода из-за выраженного отека его стенок, визуализируются язвы и трещины, выделяющие зеленовато-желтый гной. Аудиометрия свидетельствует о наличие тугоухости по кондуктивному типу. Латерализация звука происходит к больному уху. Бактериологическое исследование отделяемого из уха позволяет верифицировать возбудителя и установить его чувствительность к основным антибактериальным препаратам.
Дифференциальный диагноз диффузного наружного отита проводят с гнойным средним отитом, рожей, острой экземой и фурункулом слухового прохода.
Лечение диффузного наружного отита
Терапия диффузного наружного отита проводится системным применением антибиотиков, поливитаминных и антигистаминных препаратов. При необходимости осуществляется иммунокоррегирующее лечение. Местное лечение диффузного наружного отита заключается в ведении в слуховой проход турунд с желтой ртутной мазью, жидкостью Бурова, антибактериальными и гормональными мазями, закапывании ушных капель с антибиотиками. Гнойный характер отделяемого из уха является показанием для промывания слухового прохода растворами антибиотиков.
Наружный отит грибковой этиологии лечится противогрибковыми препаратами системного и местно применения.
Профилактика наружного отита
Для предупреждения инфицирования кожи слухового прохода с развитием наружного отита необходимо избегать расчесывания ушной раковины, травмирования уха и попадания в него инородных тел. При купании следует беречь ухо от попадания в него воды. Ни в коем случае нельзя самостоятельно пытаться удалить инородное тело уха, поскольку это часто приводит к травмированию кожи слухового прохода. Не следует очищать ухо от серы не предназначенными для этого предметами: шпилькой, зубочисткой, спичкой, скрепкой и т. п. Туалет уха должен производиться специальной ушной палочкой на глубину не более, чем 0,5-1 см от начала слухового прохода.
Наружный отит включает все воспалительные состояния уха, наружного слухового прохода или наружной поверхности барабанной перепонки.
Наружный отит может быть локализованным или диффузным, острым или хроническим.
Локализованный наружный отит (фурункул) - воспаление волосяного фолликула наружного слухового прохода, возбудитель чаще всего Staphylococcus aureus. Причиной диффузного наружного отита в большинстве случаев является Pseudomonas aeruginosa или Staphylococcus aureus, а также грибковая инфекция, контактный дерматит, аллергический контактный дерматит.
Код протокола: 03-034а "Наружный отит"
Цель этапа: устранение симптомов, устранение инфекции, уменьшение риска повторения, предотвращение осложнений.
Факторы и группы риска
- попадание воды в наружный слуховой проход;
- жаркий и влажный климат;
- атопические и другие аллергические состояния;
- себорейная экзема и прочие заболевания кожи;
- некоторые системные заболевания (сахарный диабет);
- некоторые психосоциальные проблемы;
- хронический средний отит;
- рожа;
- опоясывающий лишай.
Отечность и покраснение кожи слухового прохода, шелушение, мокнутие, слизистое или гнойное отделяемое.
Резкая вначале боль сменяется затем сильным зудом и ощущением заложенности в ухе.
Диагностика на основании жалоб, осмотра, аудиограммы слуха. Иногда необходим бактериологический посев гноя и исследование на грибы.
Лечение
При диффузном наружном отите промывают ухо теплым раствором риванола (1:5000), смазывают 3-5 % раствором нитрата серебра, 1-2 % спиртовым раствором бриллиантового зеленого, марлевые тампоны, смоченные 2% раствором алюминия субацетата или 3% спиртовым раствором борной кислоты.
Также применяются ушные капли с гентамицином и ушные капли с антибиотиками в комбинации с кортикостероидами (фрамецитина сульфат 5 мг + грамицидина 50 мкг + дексаметазона метасульфобензоат 500 мкг/мл; ушные капли преднизолон/неомицин, бетаметазон/неомицин, гентамицин/гидрокортизон).
При наружном отите грибковой этиологии хороший противовоспалительный эффект дают мази гидрокортизона, оксикорта и преднизолона.
Антибактериальная терапия (амоксициллин 250/5 мл, эритромицин 250-500 мг 3 раза в день) назначается при наружном отите бактериальной этиологии.
Наружные отиты
Наружный отит (НО) - это заболевание, характеризующееся воспалительными изменениями в структурах ушной раковины, наружного слухового прохода и эпидермального слоя барабанной перепонки.
Наиболее часто в оториноларингологии выделяют острую и хроническую (продолжительность более 6-12 недель) формы НО.
Разновидность заболевания определяется локализацией и характером воспалительного процесса. Среди нозологических форм различают диффузный (экзема, дерматит, рожистое воспаление, герпес, перихондрит, хондроперихондрит, злокачественный НО и ряд других видов) и ограниченный НО (фурункул, абсцесс) [3].
Развитию воспалительного процесса в наружном ухе предшествует нарушение целостности кожного покрова, которое может быть вызвано многими причинами - травматическим повреждением, длительным пребыванием во влажной среде, изменениями кожи на фоне нарушения обмена веществ, сахарного диабета, дерматитов, экзематозных процессов. Предрасполагают к возникновению наружного отита анатомические особенности строения наружного уха (узкий наружный слуховой проход, наличие экзостозов), ношение слухового аппарата, попадание воды в уши, недостаточность образования и изменение состава ушной серы, нарушение местного и общего иммунного статуса, лучевое воздействие.
По данным литературы воспалительные заболевания наружного уха в 60-98% имеют бактериальную природу. Микробный пейзаж при наружном отите с течением времени претерпел изменения. Если ранее в 70-90% клинических случаев высевали Staphylococcus aureus, а Pseudomonas aeruginosa присутствовала в 10-20% наблюдений, то в последнее время роль синегнойной палочки выросла в среднем до 78%, тогда как золотистый стафилококк встречается только в 9-27% случаев. Реже при воспалительных заболеваниях наружного уха определяются и Staphylococcus epidermidis, Streptococcus pyogenes, Streptococcus pneumoniae, Enterococcus, Escherichia coli, Proteus, Klebsiella pneumoniae, Mycoplasma pneumoniae, анаэробы и другие микроорганизмы. Кроме бактериальной флоры, существенную роль в развитии наружного отита играют патогенные грибы. В ряде случаев в роли этиотропного фактора выступают бактериальные или бактериально-грибковые ассоциации [1, 2].
Распространённость воспалительных заболеваний наружного уха составляет от 17 до 30% среди всех заболеваний уха. Способствуют росту данной патологии ухудшение экологической обстановки, нарастание уровня резистентности флоры, увеличение числа лиц с нарушениями обмена веществ, иммунного статуса, в том числе и аллергопатологии, нерациональное лечение острой воспалительной патологии, несвоевременное обращение к врачу-оториноларингологу и ряд других моментов.
НО является достаточно распространенным заболеванием, однако его эпидемиология еще недостаточно изучена, в том числе и в связи с различным обозначением одного и того же вида патологического процесса. Воспалительные заболевания наружного уха встречаются во всех странах и регионах земного шара, но наиболее часто наблюдаются в жарких и влажных климатических районах. В теплое время года отмечается увеличение заболеваемости. В среднем, каждый 10-й человек на протяжении жизни минимум один раз переносит данное заболевание, а 3-5% населения страдают хронической формой НО. Острым НО в среднем ежегодно заболевают 0,4% населения. Болезнь наиболее распространена среди людей, длительно находящихся в условиях повышенной влажности.
НО встречается во всех возрастных группах, наибольшая распространенность отмечается в старшем детском и молодом возрасте, затем несколько нарастает после 65 лет. Частота встречаемости воспалительных заболеваний наружного и среднего уха у мужчин и женщин примерно одинакова. Расовых различий в эпидемиологии НО не выявлено [2].
Клиническая картина НО будет различаться в зависимости от формы и стадии заболевания. Так при ограниченном НО (фурункуле наружного слухового прохода) в стадии инфильтрации ведущей жалобой будет дискомфорт в ухе, усиливающийся при манипуляциях в наружном слуховом проходе, а при переходе в стадию абсцедирования ведущей жалобой становится боль. При диффузном НО, помимо боли и выделений из уха, возможно ухудшение слуха.
При осмотре всегда выявляют изменение кожи ушной раковины и/или наружного слухового прохода. Возможны изменения со стороны барабанной перепонки.
Критерии установления заболевания, состояния: наличие характерных жалоб и клинической картины заболевания. Возможно подтверждение лабораторными и другими методами.
Основной жалобой при НО является дискомфорт и боль в ухе, в ряде случаев усиливающиеся при пальпации и жевании. При выраженном воспалительном процессе в ухе возможна иррадиация боли в глаз, зубы, глотку. Снижение остроты слуха характерно в случае полной обтурации наружного слухового прохода воспалительно измененными тканями или патологическим отделяемым. В ряде клинических случаев отмечают зуд и/или отделяемое из уха.
- ухудшение самочувствия (явления инфекционного токсикоза).
- гиперемия, отек, инфильтрация, лихенификация и другие изменения кожи наружного слухового прохода, в некоторых случаях - ушной раковины и поверхностного слоя барабанной перепонки;
- при ограниченных формах - наличие абсцессов и инфильтратов в наружном слуховом проходе, других отделах наружного уха;
- явления регионарного лимфаденита (увеличение, уплотнение, болезненность околоушных, передне- и заднешейных лимфатических узлов). [12, 13, 14]
- Рекомендуется микробиологическое (культуральное) исследование гнойного отделяемого на аэробные и факультативно-анаэробные микроорганизмы, микроскопическое исследование отделяемого из ушей на грибы (дрожжевые и мицелиальные), микробиологическое (культуральное) исследование отделяемого из ушей на дрожжевые грибы, микробиологическое (культуральное) исследование отделяемого из ушей на мицелиальные грибы, цитологическое исследование микропрепарата тканей уха и биопсия новообразования наружного уха. [14, 15]
- материал получают из просвета или со стенок наружного слухового прохода тампоном, диаметром до 0,3 см, не контактируя с дистальными отделами наружного слухового прохода уха.
- Рекомендовано при злокачественной форме НО выполнение анализа крови биохимического общетерапевтического для определения уровня глюкозы в крови и выявления сахарного диабета. Несмотря на то, что частота встречаемости злокачественного НО среди всех воспалительных заболеваний наружного уха составляет менее 1%, при этом в 90-100% случаев злокачественный НО сочетается с сахарным диабетом [34].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
- Рекомендовано для исключения отрой нейросенсорной (сенсоневральной) тугоухости функциональные исследования органа слуха (аудиометрия - всем, кто предъявляет жалобы на снижение слуха после купирования воспаления). [15]
При осложненных формах заболевания (формирование костных секвестров, абсцессов) и при подозрении на злокачественный НО лучевые (сцинтиграфия и компьютерная томография височных костей) и магнитно-резонансные методы. [29, 30] При неосложнённых формах НО необходимости в лучевой диагностики нет.
Комментарии: При неосложнённых формах НО и процессов, не распространяющихся на среднее и внутреннее ухо, может иметь место кондуктивная тугоухость; деструктивные изменения височной кости и основания черепа (за исключением злокачественного НО) не характерны.
- Рекомендована при поражении наружного уха на фоне системных, в том числе инфекционных заболеваний, консультация соответствующего специалиста и дополнительное обследование [12, 14, 15].
Комментарии: Очень важно провести дифференциальную диагностику НО с его злокачественной формой. Для злокачественного НО характерно наличие ряда признаков, к которым относятся:
- боль в области уха, а также головная боль на стороне поражения;
- отечность стенок наружного слухового прохода;
- наличие отделяемого из уха;
- грануляции в слуховом проходе;
- микроабсцессы в области наружного уха и основания черепа;
- наличие очага воспаления по данным сцинтиграфии;
- отсутствие положительного эффекта от консервативной терапии более одной недели;
- наличие синегнойной палочки по результатам бактериологического исследования.
- сахарный диабет [16, 17];
- нейропатии черепно-мозговых нервов [18];
- истощение;
- пожилой возраст [19].
Для постановки диагноза «злокачественный НО» необходимо наличие всех основных критериев. При невозможности выполнить сцинтиграфию рекомендуется проведение местного консервативное лечение в течение 1-3 недель. Отсутствие положительной динамики также свидетельствует в пользу злокачественного НО [1, 4, 13].
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
- Не рекомендуется назначение системной антибактериальной терапии в случае неосложненного НО [13, 14].
Комментарии: по данным литературы не выявлено статистически достоверной разницы в результатах лечения между двумя группами пациентов, в одной из которых применялось местное лечение в сочетании с системной антибактериальной терапией, в другой пациенты получали местные препараты и плацебо.
- Рекомендуется проведение системной антибиотикотерапии пациентам с постлучевым НО, при наличии сопутствующего сахарного диабета или состояния иммуносупрессии [5, 6].
- Рекомендуется местная терапия НО всем пациентам с неосложнённой формой наружного отита.[14]
- Всем пациентам рекомендуется исключение предрасполагающих факторов, адекватное обезболивание, регулярный туалет наружного слухового прохода как общепринятые принципы лечения пациентов с бактериальным диффузным НО[15].
- Всем пациентам со всеми формами НО рекомендуется применение различных антисептиков ((Бензилдиметил[3-(миристоиламино)пропил]аммоний хлорид моногидрат) D08AJ Четвертичные аммониевые соединения (АТХ), Йод+[Калия йодид+Поливиниловый спирт] (АТХ D08AG03 Йод) и/или противомикробных препаратов (фторхинолоны, аминогликозиды, противогрибковые препараты) [5, 9, 10, 13, 14].
Комментарии: Используются как монопрепараты, так и комбинированные - сочетания различных антибактериальных и противогрибковых препаратов, с добавлением глюкокортикостероидов (ГКС) и местных анестетиков. По данным ряда авторов, проведенный мета-анализ сравнительных исследований различных топических препаратов для лечения острого НО не выявил статистически достоверной разницы в эффективности лечения при сравнении антисептических и антибактериальных препаратов, фторхинолонов и аминогликозидов, комбинации ГКС с антибиотиком и ГКС в качестве монотерапии. Вне зависимости от действующего вещества при проведении местного лечения у 65%-95% пациентов излечивание наступало на 7-10 сутки от начала заболевания [1,5, 7, 12, 13, 14].
- Рекомендуется применение фторхинолонов (в виде капель ушных) в качестве препаратов первого выбора всем пациентам с бактериальным НО [14, 33].
Комментарии: Фторхинолоны относятся к малотоксичным препаратам, не оказывают ототоксического, гепатотоксического, нефротоксического, мутагенного и канцерогенного действия, отрицательного влияния на кроветворную систему и на репродуктивную функцию. Для данной группы антибактериальных препаратов характерно высокое соотношение эффективности и безопасности. Эффективность и безопасность топического использования фторхинолонов в лечении отитов была продемонстрирована в ряде рандомизированных исследований. Топическое применение фторхинолонов более эффективно, чем других антибиотиков; офлоксацин в настоящее время считается золотым стандартом в терапии хронического гнойного среднего отита. Данные препараты эффективны и в лечении диффузного НО.
- Всем пациентам рекомендуется применение местных препаратов в виде ушных капель для лечения бактериального НО (табл. 1) [14, 28, 31].
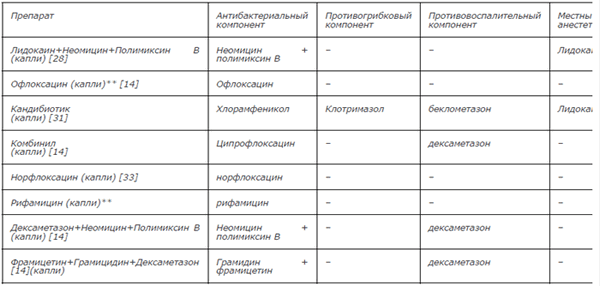
Таблица 1 - Капли, применяемые при НО
- Рекомендуется длительный (не менее 6 недель) курс системной антибиотикотерапии, включая препараты, обладающие антисинегнойной и антистафилококковой активностью всем пациентам при лечении злокачественного НО[20].
При некоторых формах НО (фурункул наружного слухового прохода в стадии абсцедирования, пролежень кожи наружного слухового прохода, злокачественный (некротический) НО показано проведение хирургического лечения.
- Рекомендуется дренирование абсцессов наружного слухового прохода, пациентам с ограниченным наружным отитом; удаление грануляций наружного слухового прохода, удаление костных и хрящевых секвестров наружного слухового прохода, удаление холестеатомы наружного слухового прохода (объем вмешательства - в пределах зоны патологического процесса. Процедура выполняется при наличии указанных выше показаний всем пациентам со злокачественным наружным отитом). [9, 21, 22].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4)
- Всем пациентам с наружным отитом рекомендовано в целях улучшения микроциркуляции крови и повышения эффективности лечения использовать физиотерапевтические методы: Внутриушной электрофорез лекарственных препаратов при заболеваниях органа слуха, Эндоаурикулярное воздействие низкоинтенсивным лазерным излучением при заболеваниях органов слуха, Светолечение коротким ультрафиолетовым излучением наружного уха [8, 9, 24-26, 35].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Злокачественный наружный отит ( Некротизирующий наружный отит )
Злокачественный наружный отит - это агрессивно протекающее воспаление наружного слухового прохода, характеризующееся вовлечением в патологический процесс костей основания черепа и хряща ушной раковины. Проявляется оталгией, отореей, снижением слуха, нейропатией черепных нервов. Диагностируется с помощью отоскопии, микробиологических исследований, сцинтиграфии, КТ, МРТ височных костей. Осуществляется консервативное лечение антибиотиками, антифунгальными средствами. При необходимости выполняется хирургическое иссечение патологически изменённых тканей.



Злокачественный (некротизирующий) наружный отит является тяжёлой формой диффузного воспаления наружного уха. Встречается редко. Этиологическим фактором в 90-96% случаев становится синегнойная палочка. Болеют в основном иммунокомпрометированные лица, одинаково часто - мужчины и женщины. Заболевание выявляется преимущественно у пожилых (старше 60-65 лет) людей, страдающих сахарным диабетом второго типа. В детском и юношеском возрасте данная форма отита наблюдается реже. Среди детей с некротическим воспалением наружного уха больные диабетом составляют всего около 20%. Смертность от злокачественного отита варьирует в пределах 33-80%.

Причины
Основными возбудителями болезни являются патогенные и условно-патогенные бактерии. В подавляющем большинстве случаев заболевание вызывает синегнойная палочка, реже кокковая микрофлора, клебсиелла и протей. При микробиологическом исследовании ушного отделяемого иногда выявляются плесневые грибы или представители рода Candida, а также грибково-бактериальные ассоциации. Очень редко возникновение патологического процесса провоцируют вирусы. Наиболее тяжело протекает наружный отит, вызванный лекарственно устойчивыми госпитальными штаммами микроорганизмов.
Чаще всего данная патология диагностируется у пожилых пациентов с сахарным диабетом, реже у больных с прочими эндокринными заболеваниями и иммунными нарушениями. Злокачественный наружный отит выявляется у ВИЧ-инфицированных и пациентов со снижением функций местной защиты. В группу риска попадают онкологические больные, лица, страдающие гиповитаминозами. В детском возрасте основными предрасполагающими факторами развития болезни являются гемобластозы и первичные иммунодефициты.
Триггерным механизмом служит хроническое травмирование кожи слухового прохода. Это происходит при регулярном попадании в ухо воды, ношении наушников и неправильном туалете органа. К факторам риска относятся диффузное наружное воспаление и хронический средний отит с гноевыделением. Разлитой наружный отит нередко приобретает злокачественное течение на фоне экзематозного и себорейного поражения кожи уха.
Патогенез

КТ больного со злокачественным наружным отитом. Эрозия височно-нижнечелюстного сустава и непрозрачность мягких тканей барабанной полости. 1 - аксиальная, 2 - корональная
В МКБ 10 злокачественный наружный отит выделен в отдельную нозологическую форму. Заболевание классифицируется по этиологическому фактору, локализации и распространённости процесса. Отдельной строкой выносятся имеющиеся осложнения. Некоторые ведущие оториноларингологи выделяют следующие клинико-рентгенологические этапы течения болезни:
- I(начальная) стадия. Характеризуется наличием воспаления в области наружного слухового канала, прилежащих мягких тканей. Возможен неврит лицевого нерва.
- II(распространённая) стадия. Имеются признаки остеомиелита височной кости и (или) основания черепа, присутствуют симптомы поражения одной или нескольких пар черепных нервов.
- III(поздняя) стадия. Гнойно-воспалительный процесс распространяется на головной мозг и его оболочки.
Симптомы
Одним из основных проявлений некротизирующего отита является стойкий выраженный болевой синдром. Пациента беспокоит боль в соответствующем ухе, иррадиирующая в височно-нижнечелюстной сустав, затылок. Она усиливается при открывании рта, сморкании и глотании, интенсивность болевого синдрома увеличивается в ночное время. Характерны резкие гемикраниалгии. У некоторых пациентов наблюдается тонический спазм жевательной мускулатуры. Злокачественный отит часто сопровождается отореей. Из слухового прохода вытекают зловонные желто-зелёные выделения.
Разрастание грануляций в слуховом канале обусловливает ощущение заложенности ушей, значительное снижение слуха. Признаки общей интоксикации у взрослых обычно выражены нерезко. Температура тела поднимается до субфебрильных цифр, беспокоит незначительная общая слабость. Уже на ранних стадиях заболевания у некоторых больных появляются симптомы поражения лицевого нерва. Лицо становится асимметричным, речь - невнятной. Появляется слезотечение, нарушается слюновыделение.
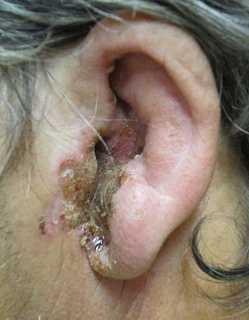
Мягкие ткани околоушной области опухают, увеличиваются и становятся болезненными регионарные лимфатические узлы. При переходе патологии на ушную раковину наблюдаются её отёк, гиперемия. В области устья слухового прохода визуализируются красные, кровоточащие при малейшем травмировании грануляции. Злокачественный наружный отит у детей характеризуется острым и бурным началом с фебрильной или гипертермической лихорадкой. Паралич лицевого нерва возникает рано и часто.

Злокачественный наружный отит. Сужение ушного канала, отек ушной раковины, большое количество экссудата
Осложнения
Злокачественный отит нередко осложняется некрозом барабанной перепонки. Часто формируется стеноз слухового канала, возникает кондуктивная тугоухость. Переход воспаления в область ушной раковины приводит к её деформации. Наружный слуховой проход граничит с шилососцевидным отверстием - местом выхода лицевого нерва из полости черепа. Паралич Белла является самой часто встречающейся нейропатией, осложняющей течение данного заболевания.
Без адекватного лечения болезнь прогрессирует. В злокачественный воспалительный процесс вовлекаются IX-XI пары черепно-мозговых нервов. Проникновение и размножение возбудителя в кровеносном русле приводит к бактериемии, септицемии. Развиваются тромбозы яремной вены и синусов твёрдой мозговой оболочки, присоединяются менингоэнцефалиты, абсцессы головного мозга. Летальность при поражении каудальной группы черепных нервов достигает 80%.
Сбор анамнеза даёт возможность определить наличие у больного сахарного диабета, иммунных нарушений. Уточняются давность заболевания, длительность лечения, если оно проводилась. Осмотр обнаруживает отёчность и гиперемию уха, увеличение периферических лимфатических узлов. Пальпация ушной раковины, надавливание на козелок вызывают резкую боль. Основные диагностические признаки заболевания устанавливаются на основании данных:
- Отоскопии. При исследовании с помощью отоскопа выявляется отёк и покраснение стенок ушного прохода. Данный метод позволяет обнаружить наличие в канале гнойного отделяемого, микроабсцессов и грануляций, а также признаки воспаления и некроза барабанной перепонки. Под контролем отоскопии осуществляются забор патологических выделений.
- Лабораторных исследований. В клиническом анализе крови обнаруживаются незначительный лейкоцитоз, невыраженный сдвиг лейкоцитарной формулы влево. Имеет место резкое ускорение СОЭ. Микробиологическое исследование отделяемого даёт возможность выявить возбудителя болезни и определить его чувствительность к антибиотикам.
- Визуализационных методик. При сцинтиграфии определяются очаги воспаления височной кости и основания черепа. КТ, МРТ головного мозга кроме костных изменений предоставляют возможность выявить эпидуральную эмпиему, признаки поражения мягкой мозговой оболочки, обнаружить абсцессы ЦНС.
Злокачественный наружный отит необходимо дифференцировать с новообразованиями уха, костей черепа. Описаны случаи сочетания данного заболевания с раковой опухолью височной кости. Назначаются консультации онколога, челюстно-лицевого хирурга. В процессе хирургического удаления поражённых тканей осуществляется биопсия с последующим цитологическим исследованием полученного материала.

Лечение злокачественного наружного отита
Некротизирующий отит является показанием для госпитализации в отделение оториноларингологии. Пациент нуждается в постоянном медицинском наблюдении и агрессивном лечении. Большинство авторов негативно относятся к хирургической резекции поражённых участков, считая, что таким образом патология быстрее распространяется на интактные ткани. Предпочтение отдаётся консервативной тактике ведения больного.
Консервативная терапия
Этиотропное лечение включает в себя длительное одновременное применение топических и системных антибактериальных препаратов, активных в отношении синегнойной палочки. Назначаются цефалоспорины 3-4 поколения, фторхинолоны. Эффективность лечения повышается при сочетании антибиотикотерапии с антисинегнойной человеческой плазмой и местным применением специфического бактериофага. При обнаружении в патологическом отделяемом грибов используются антимикотики. Обязательно корригируется уровень глюкозы крови пациента. Осуществляется гипербарическая оксигенация.
Хирургическое лечение
При ограниченном процессе на начальной стадии болезни с целью элиминации источника инфекции иногда применяется оперативное удаление поражённых тканей. Однако такой метод часто оказывается неэффективным, заболевание прогрессирует. Хирургическое лечение некротизирующего отита обычно носит паллиативный характер. Осуществляется удаление некротизированных тканей и грануляций, дренирование гнойников.
Прогноз и профилактика
Прогноз при некротизирующем отите всегда серьёзный. Своевременное обращение за медицинской помощью обычно приводит к излечению. Однако функциональная активность лицевого нерва восстанавливается длительно. Нередко сохраняются остаточные явления пареза. Тяжёлые внутримозговые осложнения, параличи каудальных нервов в 80% случаев приводят к гибели больного. Профилактические мероприятия сводятся к аккуратному правильному туалету уха, лечению кожных заболеваний в области лица, шеи и коррекции эндокринных нарушений.
1. Злокачественный наружный отит: современные принципы диагностики и лечения/ Никифорова Г.Н., Свистушкин В.М., Шевчик Е.А., Золотова А.В.// Вестник оториноларингологии. - 2017 - №1.
2. К вопросу применения иммунотерапии в лечении злокачественного наружного отита (клинический случай)/ Сенченко В.Г., Приставко Т.М., Берест И.Е.//Лечащий врач. - 2017.
3. Наружный отит: обоснование лечения и профилактики/ Тарасова Г. Д.//Русский медицинский журнал. - 2017 - №5.
4. Наружные отиты/ Клинические рекомендации министерства здравоохранения Российской Федерации 2014 г.
Читайте также:
